
Choroba Alzheimera
i inne zespoły otępienne
Prof. dr hab. Andrzej Szczudlik
Klinika Neurologii, Collegium Medicum
Uniwersytet Jagielloński
Kraków,
05.04.2005

Funkcje poznawcze
• Czynności mózgu służące
odbiorowi
informacji
z otoczenia, ich
magazynowaniu
i
przetwarzaniu
oraz na
planowaniu
i
wykonywaniu
zaplanowanych działań
• Dzięki funkcjom poznawczym utrzymywany
jest kontakt z otoczeniem, zapamiętywanie
informacji, myślenie, mowa i działanie

Funkcje poznawcze
• Pamięć
• Uwaga
• Percepcja wzrokowa
• Percepcja słuchowa
• Funkcje językowe
• Myślenie i planowanie
• Funkcje przestrzenno-wzrokowe

Funkcje poznawcze
rozlane
• Uwaga/koncentracja
• Pamięć
• Uczenie się
• Myślenie
zlokalizowane
A. Związane z półkulą
niedominującą
• Uwaga przestrzenna
• Percepcja wzrokowa
• Zdolności konstrukcyjne
B. Związane z półkulą dominującą
• Mowa
• Pisanie
• Czytanie
• Liczenie
• Praksja

Pamięć
• Deklaratywna (dostępna
świadomości)
- Epizodyczna
- Semantyczna
• Proceduralna

Otępienie
• Jest obniżeniem funkcji intelektualnych w
odniesieniu do ich poprzedniego znanego lub
prawdopodobnego poziomu, które powoduje
problemy w życiu codziennym chorego.
• Deficyt nie dotyczy tylko jednej izolowanej
czynności poznawczej ani nie wynika z zaburzeń
świadomości.
• Obniżenie funkcji intelektualnych jest
udokumentowane w wywiadzie chorobowym oraz
w neurologicznej testowej ocenie funkcji
poznawczych lub bardziej dokładnym pełnym
badaniu neuropsychologicznym z użyciem
znormalizowanych i
powtarzalnych testów.

Otępienie
• Zaburzenia pamięci
• Zaburzenia innych funkcji
poznawczych:
mowy, praksji, rozpoznawania,
orientacji, krytycyzmu, planowania
• Zaburzenia zachowania
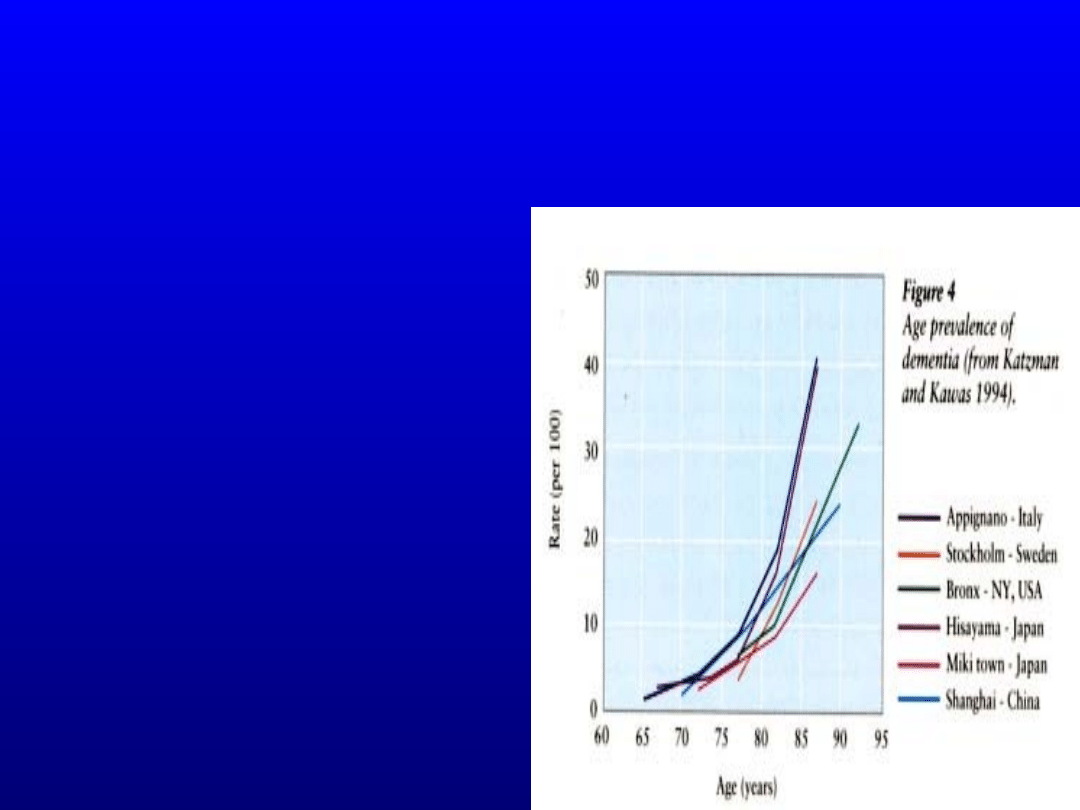
Otępienie – problem
społeczny
• Występowanie
otępienia
– Świat 18 mln
– USA 6 mln
– Polska 400 000
(dane szacunkowe)
• Czynniki ryzyka
– Wiek
– Niski poziom edukacji
– Nadciśnienie i inne
czynniki naczyniowe

Różnicowanie otępienia
• Otępienie - zaburzenia funkcji poznawczych
nie spełniające kryteriów otępienia
• Otępienie – inne zaburzenia psychiczne
• Otępienie – w przebiegu innych chorób
• Otępienie - zwyrodnieniowe vs
naczyniopochodne

Niewielki
e
zaburzeni
a
poznawcz
e
Otępienie
Norm
a
Koncepcja
„continuum”
Zaburzenia pamięci -
wiek
AAMI
ARCD
MCI
CDR
0
0,5
1, 2, 3
GDS
1
2
3
4

Łagodne zaburzenia poznawcze
Łagodne zaburzenia poznawcze
Mild Cognitive Impairment (MCI)
Mild Cognitive Impairment (MCI)
• Zaburzenia funkcji poznawczych zgłaszane przez
pacjenta lub otoczenia
występują w stopniu
większym niż związane z wiekiem
, ale w
mniejszym niż otępienie.
• Początkowo zaburzenia obejmują pamięć
,
ale potem i inne funkcje poznawcze.
• Funkcje życia codziennego nie są zaburzone, ale
mogą istnieć drobne zaburzenia wykonywania
złożonych czynności dnia codziennego.
• CDR wynik 0.5, GDS 2/3.

Otępienie – inne zaburzenia
psychiczne
• Delirium
• Schizofrenia
• Depresja
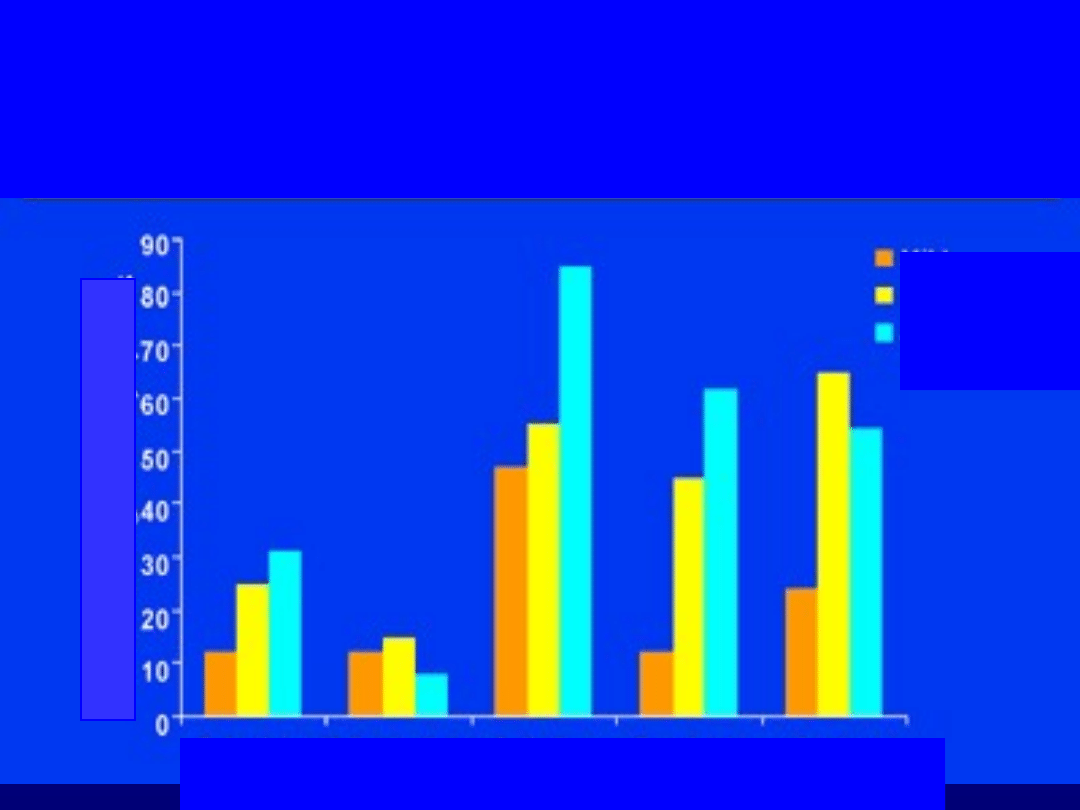
Zaburzenia zachowania a przebiegu
otępienia w chorobie Alzheimera
Neuropsychiatry Inventory NPI (max 120 pkt)
Mega MS, et al. Neurology.
1996;46:130-135.
Łagodne
Umiarkowan
e
Głębokie
%
Urojenia
Halucynacje Pobudzenie
Dysforia Lęk
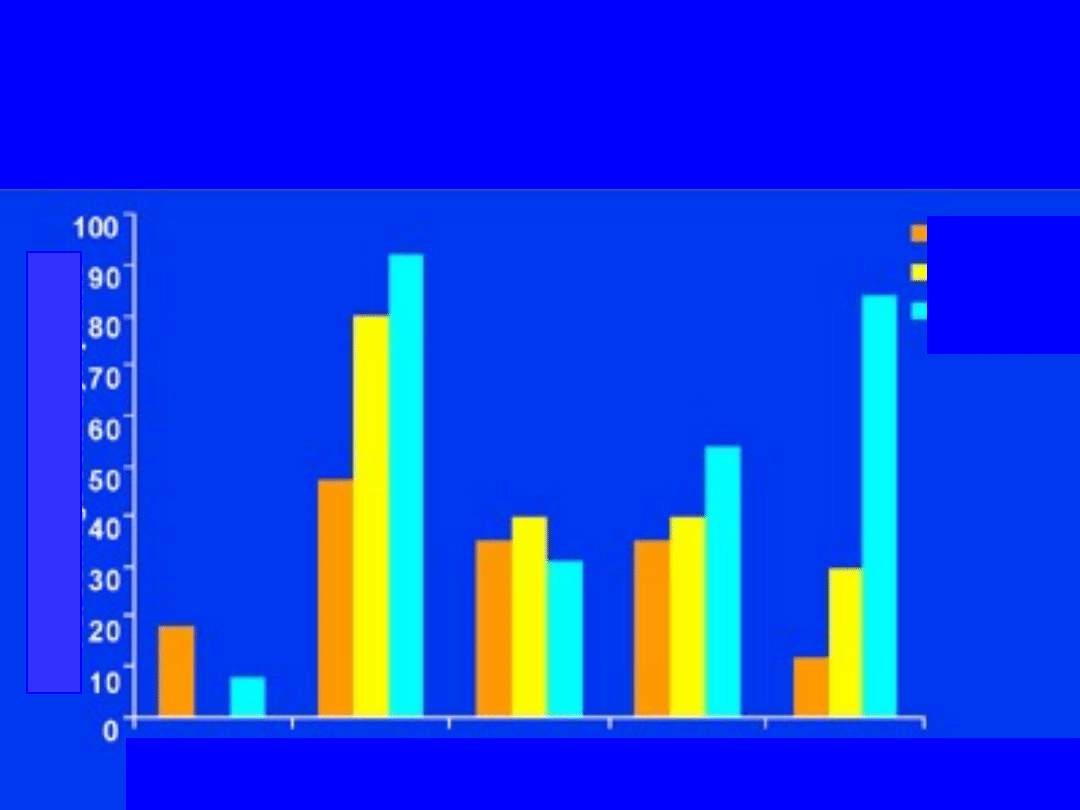
Zaburzenia zachowania a przebiegu
otępienia w chorobie Alzheimera
Neuropsychiatry Inventory NPI
Mega MS, et al. Neurology.
1996;46:130-135.
Łagodne
Umiarkow
ane
Głębokie
Euforia
Apatia Odhamowanie Irytacja
Zaburzenia ruchowe
%
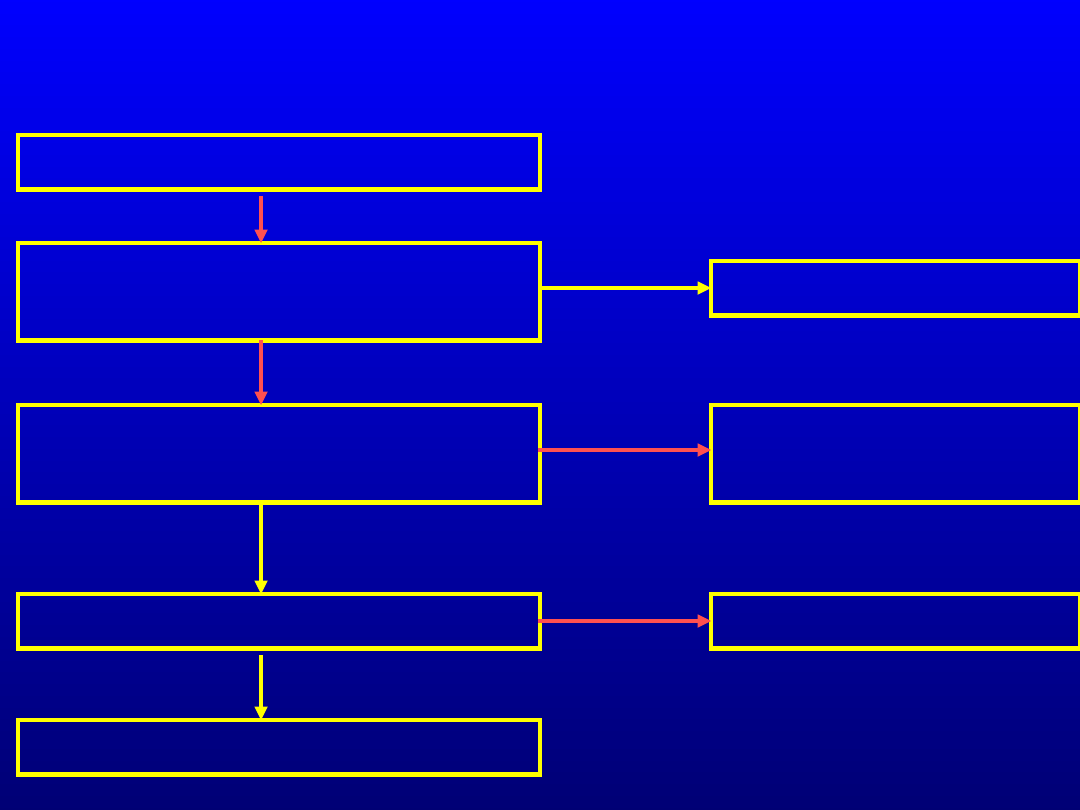
Identyfikacja zaburzeń
poznawczych
Zaburzenia pamięci
oraz co najmniej jeszcze
jednej funkcji poznawczej
jakościowe zaburzenia
świadomości
otępienie
AAMI
Delirium,
Schizofrenia
Obniżony nastrój
Depresja
Ni
e
Ta
k
Ta
k

Badanie
neuropsychologiczne
Testy Przesiewowe
• Mini- Mental State
Examination
• 7 minutowe badanie
przesiewowe
– orientacja
– Ocena pamięci
krótkotrwałej
– Test rysowania zegara
– Fluencja słowna
Bateria
neuropsychologiczna
CERAD:
• Wechsler Adult Intelligence
Scale-Revised
• Wechsler Memory Scale-
Revised
• Rey Auditory Verbal Learning
Test
• Mattis Dementia Rating Scale
• Wide Range Achievement Test
• Controlled Oral Word
Association Test
• Token Test
• Boston Naming Test
Uprzej
my
depresyjn
y
Pobudzon
y
Język
Pismo
Pamięć
Zaburze
nia po
dystrakc
ji
Zaburzenia wzrokowo
przestrzenne Test zegara
Zaburzo
ne
liczenie
wsteczn
e
Zaburzone
literowanie do
tyłu

Refs: 1. Folstein et al, 1975; 2. Hux et al, 1998.
Mini-mental state examination
(MMSE)
(1)
– Ocena orientacji, zapamiętywania,
także po dystrakcji, uwagi, liczenia,
powtarzania i funkcji językowych
– Maksymalna ocena 30 pkt.
– Wpływ wieku i wykształcenia
– Ocena stopnia otępienia:
• niewielkie(MMSE 21–26)
• umiarkowane (MMSE 15–20)
• znaczne
(MMSE 10–14)
• zaawansowane (MMSE < 10)

Ocena zaawansowania otępienia
The Global Deterioration Scale (GDS)
Zaawansowanie
Objawy
Stopień 7 – bardzo cięzkie
Stopień 6 - znaczne
Stopień 6 - znaczne
Stopień 5 – średnio nasilone
Stopień 4 - umiarkowane
Stopień 3 - niewielkie
Stopień 2 - pogranicze
Stopień 1 - brak zaburzeń
Lata
0
5
10
15
20
Utrata zdolności językowych,
zdolności chodzenia, śmierć
Wymaga stałej opieki
Utrata samodzielności, pamięta swoje imie,
depresja, zaburzenia zwieraczy
Chory nie może obyć się bez drugiej osoby,
pobudzony, nie pamięta adresu
Brak zdolności do pracy i złożonych czynności
norma
Subiektywne zaburzenia pamięci
Wyraźne zauważalne narastanie deficytów funkcji poznawczych -
Reisberg et al, 1982
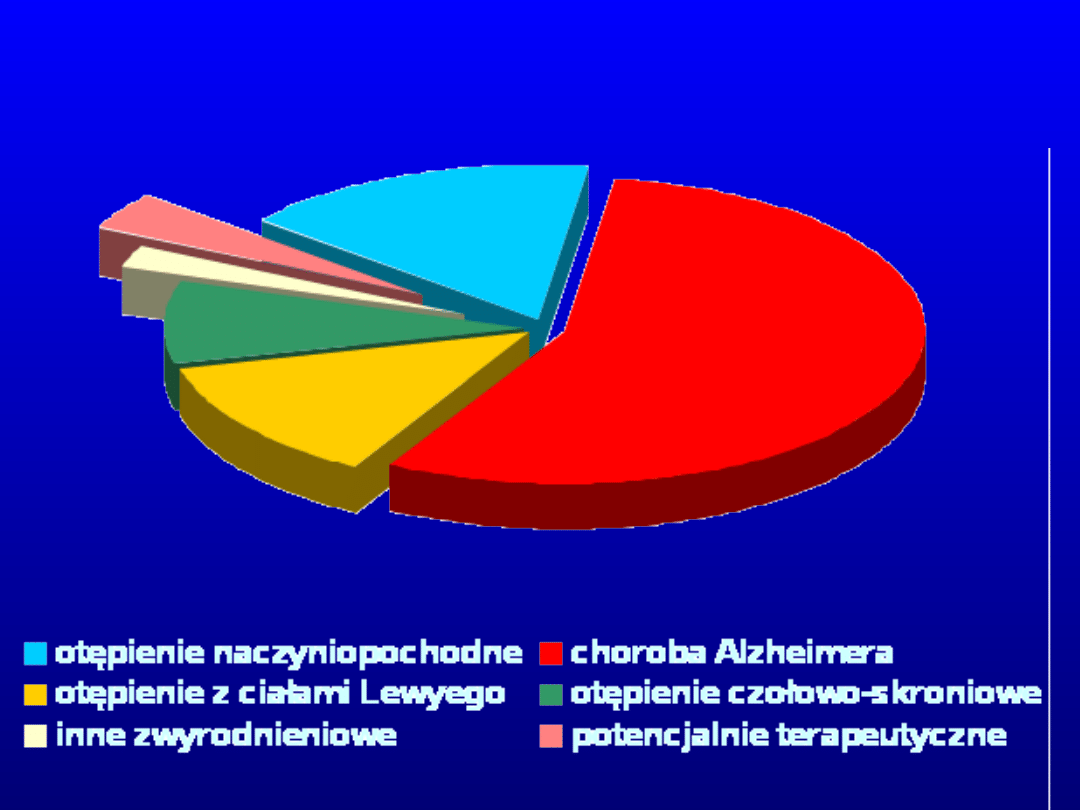
Przyczyny otępienia
56%
13%
16%
9%
4%

Rozpoznanie otępienia
otępienie
Otępienie pierwotnie
zwyrodnieniowe
Otępienie
odwracalne
Otępienie
naczyniowe
AD
DLB
FTD
CT / MRI
Biochemia
Morfologia
Hormony tarczycy
Witamina B-12
Kryteria
diagnostyczne
CT / MRI
Kryteria
diagnostyczne
CT / MRI

Otępienie – inne choroby
• Zaburzenia
metaboliczne
• Zatrucia i
nadużywanie leków
• Nowotwory
• Infekcje:
choroba Creutzfeldt –
Jakoba, zapalenie
opon, zapalenie
mózgu, ropień,
• Krwiak
podtwardówkowy
• Wodogłowie

Badania laboratoryjne u
pacjentów z otępieniem
Rutynowe
• Morfologia / OB
• Jonogram
• Badanie moczu
• Próby wątrobowe
• VDRL / FTA-Abs
• EKG
• RTG klatki
piersiowej
Specjalistyczne
• CT / MRI
• PET /SPECT
• Poziom witaminy B
12
• Poziom hormonów
tarczycy
• Poziom leków
• HIV
• 24-godzinna zbiórka
moczu na metale
ciężkie
• Badanie płynu
mózgowo rdzeniowego
• EEG

Otępienia zwyrodnieniowe
• Choroba Alzheimera (AD)
• Zwyrodnienie czołowo-skroniowe
(FTLD)
• otępienie czołowo-skroniowe (FTD)
• otępienie semantyczne (SD)
• postępująca afazja (PA)
• Otępienie z ciałami Lewy’ego (LBD)

Choroby zwyrodnieniowe –
etiologia
Zmutowany gen
Nieprawidłowe białko (spadek lub wzrost
stężenia)
Błąd w metabolizmie
Akumulacja specyficznych metabolitów

Choroby zwyrodnieniowe –
etiopatogeneza
czynniki genetyczne czynnik
środowiskowe
Czynniki ryzyka:
Wiek (starzenie się)
Niedokrwienie, wolne rodniki
Palenie papierosów, alkohol, błędy
dietetyczne, brak aktywności fizycznej

Otępienie - patofizjologia
• Choroba Alzheimera
amyloid
• Otępienie czołowo-skroniowe
białko
tau
• Otępienie z ciałkami Lewy’ego
-
synukleina
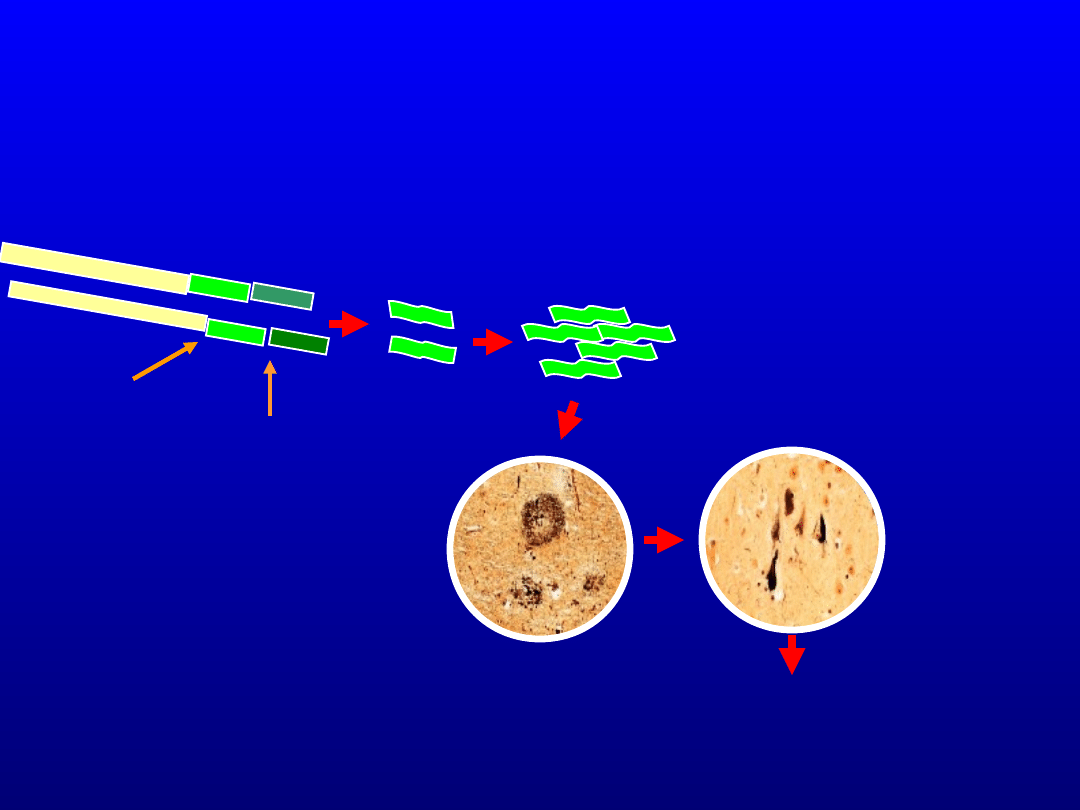
Hipoteza kaskady amyloidowej
β-
sekretaza
γ-sekretaza
agregaty
Aβ42
Aβ4
2
plaki
starcz
e
zwyrodnie
nie
włókienko
we
OTĘPIENIE
OTĘPIENIE
zmiana
metabolizmu APP
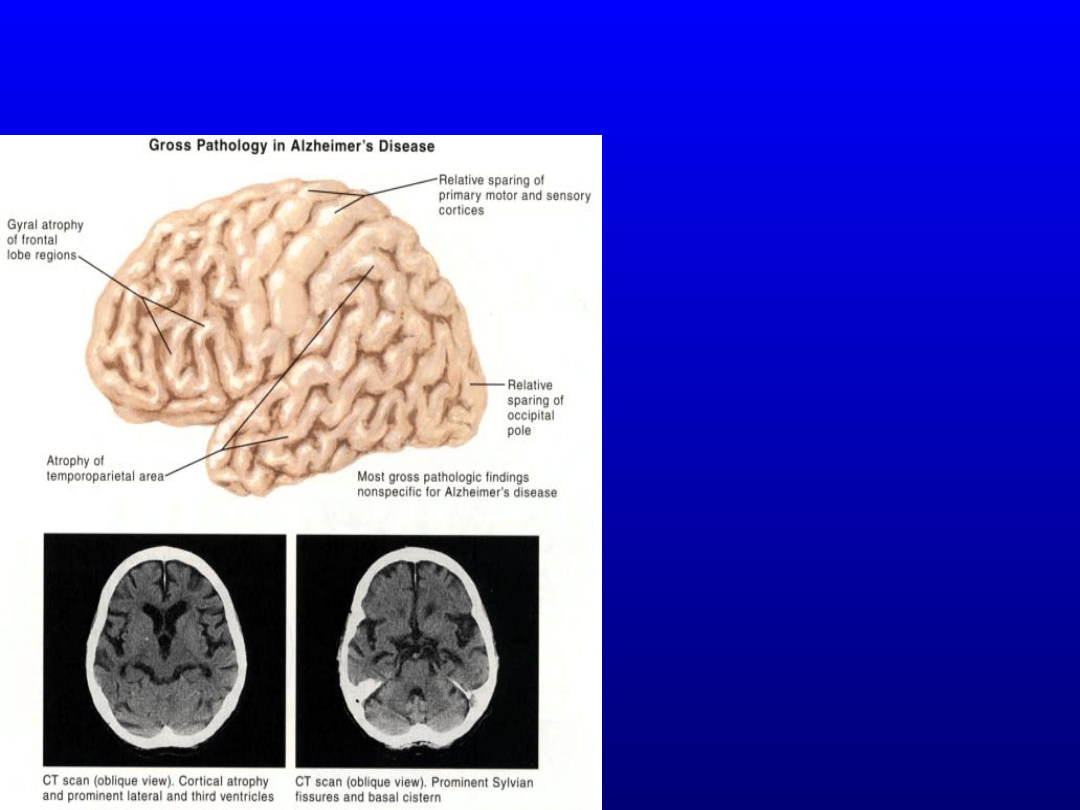
Zanik korowy w chorobie Alzheimera
Zanik płatów
Skroniowych
Ciemieniowy
ch
Czołowych
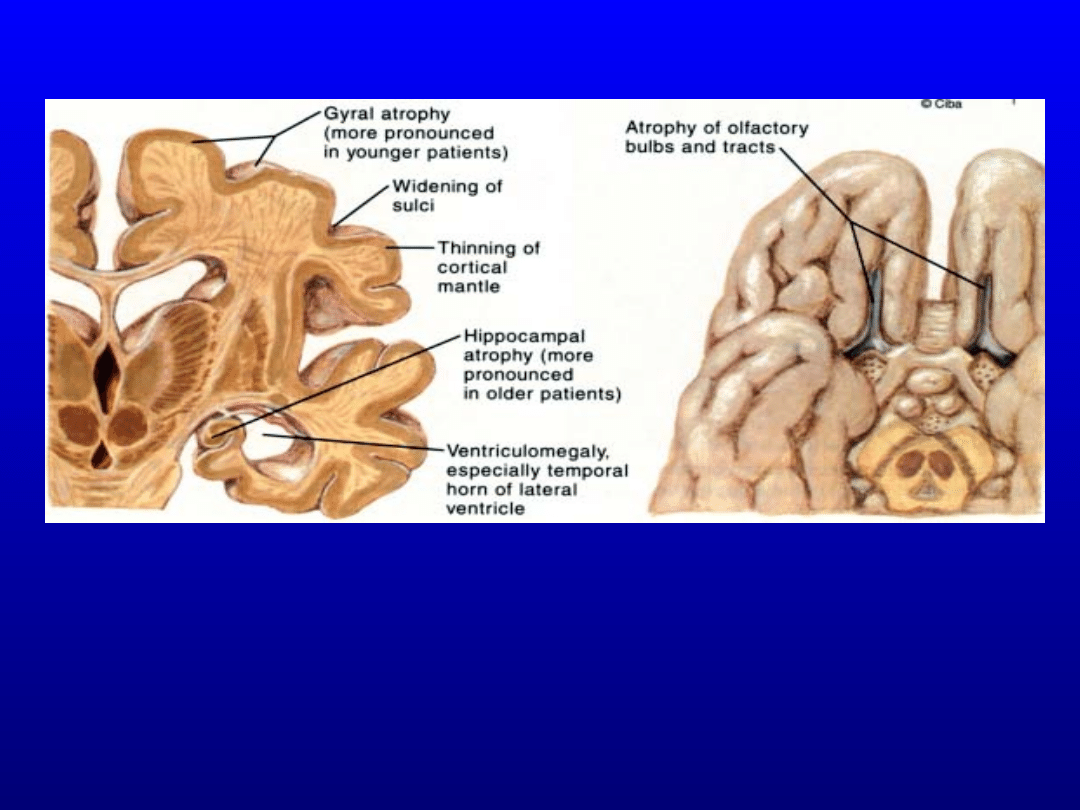
Zaniki innych struktur mózgowia
zanik hipokampa
zanik kory parahipokampa
poszerzenie rogu skroniowego komory
bocznej
zanik węchomózgowia
zanik ciała modzelowatego

Badania genetyczne
• Rodzinne postaci otępienia
• Mutacje genu:
– Białko prekursorowe amyloidu APP
(21)
– Presenilin 1 (PS-1) ( secretase)
(14)
– Preselinin 2 (PS-2)
(1)

Gen podatności - APOE4
• Apolipoproteina E
– E2, E3, E4
• APOE 4 – ryzyko wcześniejszego
wystąpienia AD
• Wykonywany u osób z otępieniem
wzmacnia rozpoznanie o 5-10%

Badanie płynu mózgowo-rdzeniowego
- amyloid - A
42
obniżenie poziomu w
płynie mózgowo rdzeniowym
Czułość 100% , specyficzność 63%
przy
poziomie 505pg/mL
Białko
Białko
p
p
odwy
odwy
ż
ż
szenie poziomu całkowitego
szenie poziomu całkowitego
białka
białka
w płynie mózgowo rdzeniowym
w płynie mózgowo rdzeniowym
c
c
zu
zu
ł
ł
o
o
ść
ść
82%
82%
,
,
specyficzno
specyficzno
ść
ść
70%
70%
przy
przy
poziomi
poziomi
e
e
70 pg/mL
70 pg/mL
A
A
42
42
+
+
Białko
Białko
:
:
czuło
czuło
ść
ść
60-94%, specyficzno
60-94%, specyficzno
ść
ść
70-96%
70-96%

Otępienia zwyrodnieniowe
• Choroba Alzheimera (AD)
• Zwyrodnienie czołowo-skroniowe
(FTLD)
• otępienie czołowo-skroniowe (FTD)
• otępienie semantyczne (SD)
• postępująca afazja (PA)
• Otępienie z ciałami Lewy’ego (LBD)

Otępienie czołowo-skroniowe
Neary O et al. Neurology 1998;
51; 1546
I
. Podstawowe (core) cechy
diagnostyczne
:
A. Niezauważalny początek i stopniowa
progresja
B. Wczesne zaburzenia w kontaktach
społecznych
C. Wczesne zaburzenia w zachowaniach
indywidualnych
D. Wczesne zaburzenia kontaktów
emocjonalnych
E. Wczesny brak wglądu

Otępienie czołowo-skroniowe
Neary O et al. Neurology 1998;
51; 1546
II
.Wspomagające cechy
diagnostyczne:
A. Zaburzenia behawioralne:
1. Spadek dbałości o higienę i
czystość
2. Sztywność i brak elastyczności
umysłowej
3. Podatność na dystrakcję
4. Hiperoralność i zmiana diety.
5. Zachowania stereotypowe i
perseweracyjne
6. Zachowania utylizacyjne

Otępienie czołowo-
skroniowe
Neary O et al. Neurology 1998; 51;
1546
II.Wspomagające cechy
diagnostyczne:
B. Zaburzenia mowy i językowe:
1. Postępująca redukcja mowy
2. Stereotypowość mowy
3. Echolalia.
4. Perseweracje.
5. Mutyzm

Otępienie czołowo-
skroniowe
Neary O et al. Neurology 1998; 51;
1546
II.Wspomagające cechy
diagnostyczne:
C. Objawy fizykalne:
1. Odruchy prymitywne
2. Nietrzymanie zwieraczy
3. Akinezja, sztywność i drżenie
4. Niskie i zmienne RR

Otępienie z ciałkami
Lewiego
kryteria diagnostyczne McKeitha
Neurology 1996:47:1113-24
• fluktuacje
• parkinsonizm
• halucynacje wzrokowe
• możliwa
1
z powyższych
• prawdopodobna
2-3
z
powyższych

Otępienie z ciałkami
Lewiego
kryteria diagnostyczne McKeitha 1996
Objawy wzmacniające
rozpoznanie:
• powtarzające się upadki
• omdlenia
• przejściowe zamącenia lub inne
zaburzenia świadomości
• urojenia
• nadwrażliwość na działanie
neuroleptyków
• halucynacje innych rodzajów
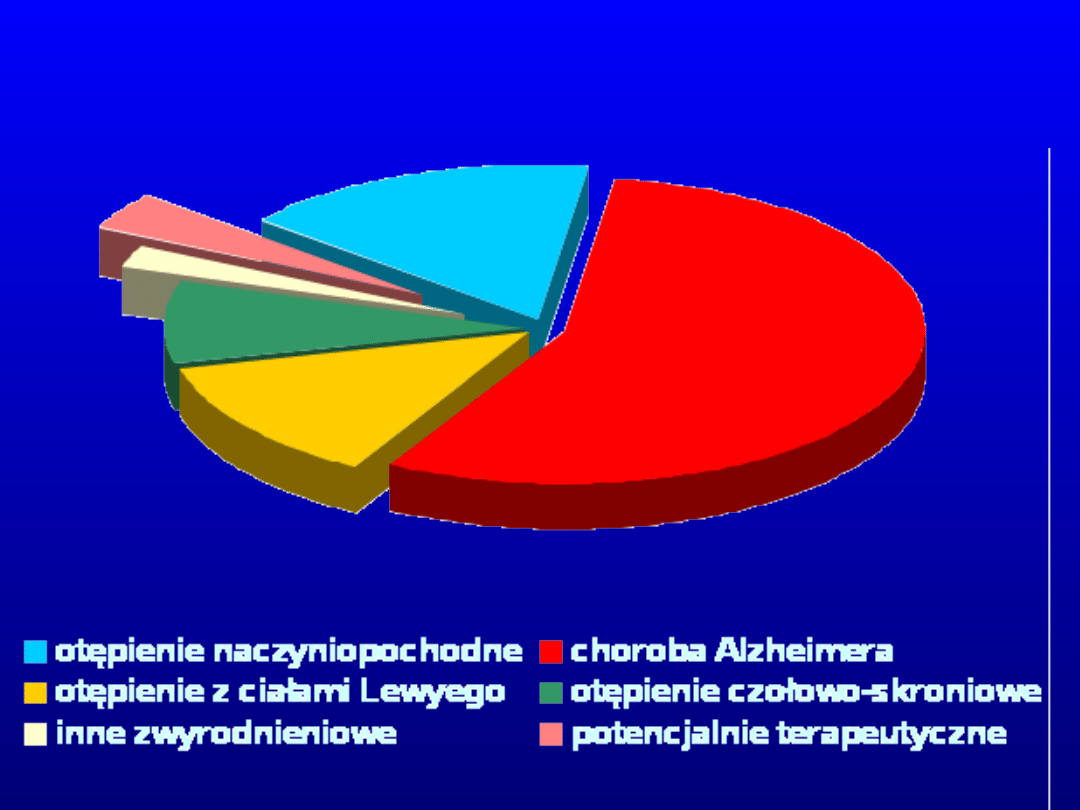
Przyczyny otępienia
56%
13%
16%
9%
4%
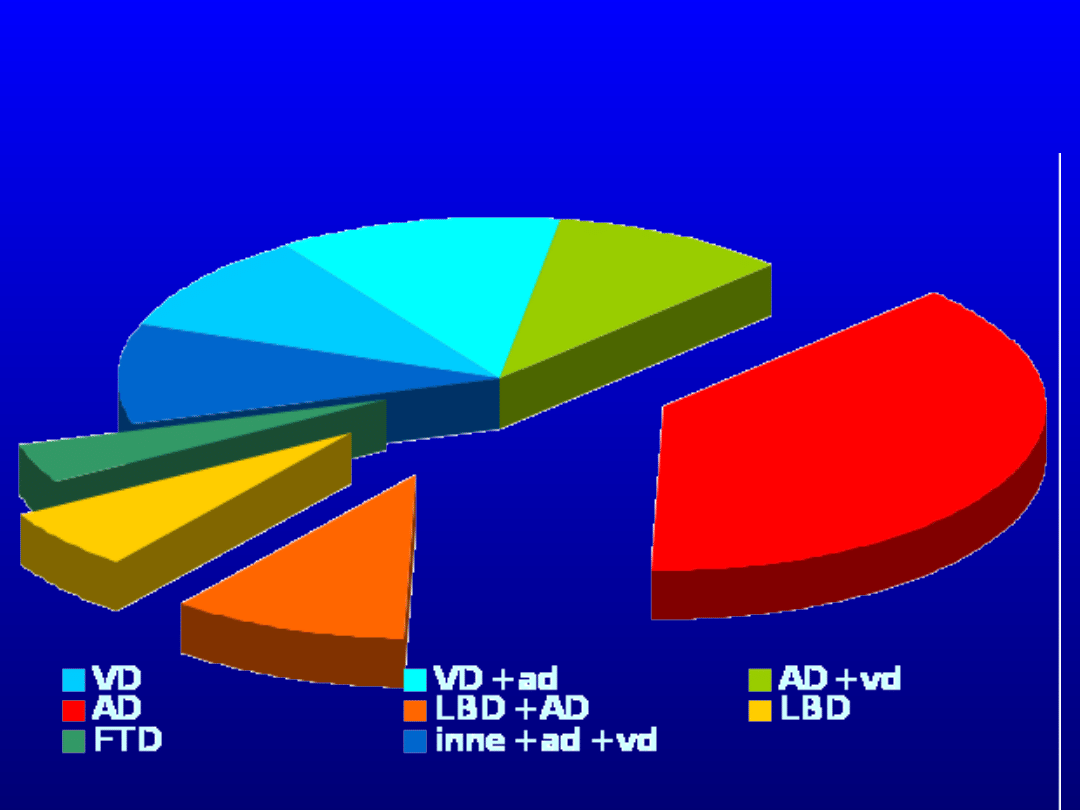
Przyczyny otępienia
zmiany
naczyniopochodne

Otępienie
naczyniopochodne
• Otępienie wielozawałowe
• Zawały strategiczne
– wzgórze
– płaty czołowe
– płat ciemieniowy
– zakręt kątowy dominujący
• Otępienie podkorowe

Kryteria diagnostyczne
otępienia
naczyniopochodnego
(VaD)
• Skala niedokrwienna
Hachińskiego
• ICD – 10
• DSM –IV (DSM III –R)
• ADDTC
• NINDS -AIREN

Wskaźnik ischemiczny Hachińskiego,
1975
Objaw
punkty
• Nagły początek
2
• Skokowe pogarszanie się 1
• Zmienne nasilenie objawów
2
• Nocne zamącenia
1
• Względne zachowanie osobowości
1
• Depresja 1
• Skargi somatyczne
1
• Patologiczny śmiech lub płacz
1
• Nadciśnienie w wywiadzie 1
• Udar w wywiadzie
2
• Objawy miażdżycy
1
• Ogniskowe objawy podmiotowe 2
• Ogniskowe objawy przedmiotowe
2
Rozpoznanie:
AD: 4, VD: 7
Max. 18 pkt

ICD–10 - kryteria VaD
• Nierównomierny deficyt funkcji poznawczych
• Ogniskowe uszkodzenia mózgu
• Choroba naczyń mózgu
(klinicznie)

ADDTC (Kalifornia) - kryteria
VaD
• Otępienie
• Dwa lub więcej udary niedokrwienne (wywiad,
badanie przedmiotowe, badania
neuroobrazujące)
lub
Pojedynczy udar z dobrze udokumentowanym
czasowym związkiem początku otępienia z
udarem
• Co najmniej jedno ognisko zawałowe (CT, MRI)
poza móżdżkiem

Otępienie poudarowe
Desmond DW i wsp. Neurology 2000
• 453 chorych – 3 miesiące po udarze
• Otępienie poudarowe
26,3%,
w
tym:
naczyniopochodne
57,1%
Alzheimerowskie
38,7%
inne
4,2%

Czynniki ryzyka otępienia
naczyniopochodnego
• Naczyniowe czynniki ryzyka
– Nadciśnienie, cukrzyca, hipercholesterolemia
– Nikotynizm
– Zawały serca
– Powtarzające się zaburzenia ukrwienia mózgu
• Wiek
– do 75 roku życia
– Podwaja się liczba pacjentów co 5,3 lata
(95% CI: 4,6 – 6,3)
• Płeć męska
• Rasa ?

Otępienie - rokowanie
VaD AD
• Śmiertelność (5 lat) 63.6%
31.8%
• Przyjęcie do domu opieki 31.8%
20.6%

Otępienie typu Alzheimera
Ocena skuteczności leczenia
Testy neuropsychologiczne
(psychometryczne)
ADAS-Cog
Ogólna skala oceny (poprawy):
CGI, CIBIC plus
Sprawność w życiu codziennym:
IADL, ADL, CDR-SB
MMSE
Jakość życia

Otępienie typu Alzheimera
Cel leczenia:
• Utrzymanie funkcji poznawczych na poziomie
umożliwiającym uczestnictwo w życiu
społecznym
• Spowolnienie narastania niezdolności do
samodzielnego wykonywania codziennych
czynności
• Przeciwdziałanie zaburzeniom behawioralnym
i psychicznym

Otępienie typu Alzheimera
Zasady leczenia:
Wczesne rozpoczęcie
Analiza korzyści i ryzyka przed rozpoczęciem leczenia
(dyskusja z chorym i opiekunem)
Akceptacja objawów niepożądanych
Politerapia (synergizm, antagonizm i interakcje,
zwiększone ryzyko objawów niepożądanych)
Leczenie neuroprotekcyjne + objawowe

Otępienie typu Alzheimera
Możliwości terapeutyczne
• teoretyczne:
leczenie przyczynowe
leczenie neuroprotekcyjne
(disease modifying agents)
leczenie objawowe
• praktyczne:
leczenie neuroprotekcyjne (?)
leczenie objawowe
pomoc dla opiekuna

Otępienie typu Alzheimera
Leki neuroprotekcyjne
teoretycznie:
NGF i inne czynniki troficzne
antagoniści NMDA
leki przeciwzapalne
acetyl-l-karnityna
propentofilina
praktycznie:
antyoksydanty (selegilina, wit. E)
piracetam i inne leki nootropowe ?
gingko biloba (BGb 761) ?

Otępienie typu Alzheimera
Leczenie objawowe prokognitywne
teoretycznie:
leki cholinergiczne
- prekursory
- inhibitory AChE
- agoniści receptorów M: arecholina, betanechol
- agoniści receptora N
leki działające na inne układy neuroprzekaźnikowe
- leki nootropowe i psychostymulujące
praktycznie:
inhibitory AchE
leki nootropowe (duże dawki) ?

Inhibitory cholinesterazy
AChEI
• Takryna
1993
• Donepezil – Aricept
1996
• Riwastygmina – Exelon
1998
• Galantamina –Reminyl
2000
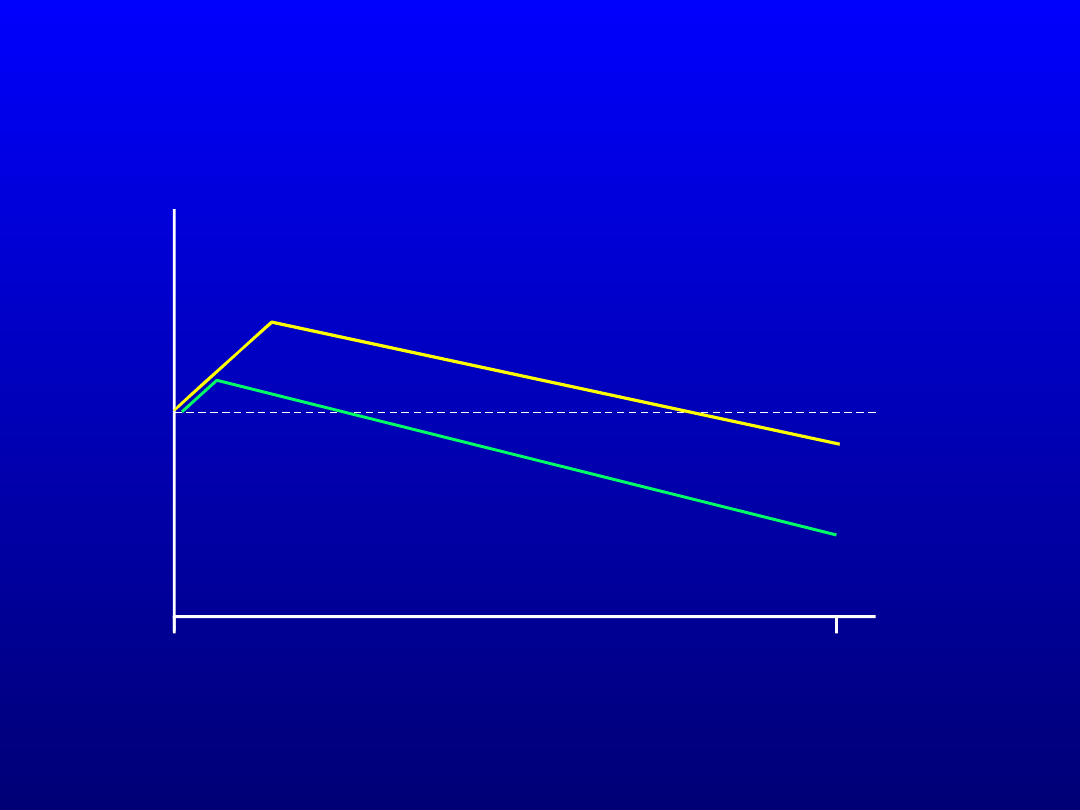
Inhibitory
Acetylocholinestrazy
ADAS-Cog
Adapted from Rogers et al, 1996
Corey-Bloom et al, 1998
F
u
n
k
c
je
p
o
zn
a
w
c
z
e
tygodnie
AChEI
Placebo
0
24

Inhibitory AChE
• Wąskie okno terapeutyczne
• Zależność skuteczności i objawów
niepożądanych od dawki leku
• Powolne zwiększanie dawki
• Duże indywidualne różnice
skuteczności

Inhibitory AChE
• Niewielki wzrost sprawności funkcji
poznawczych (3-6 miesięcy)
• Zwolnienie tempa utraty do
wykonywania codziennych czynności
• Poprawa w zakresie funkcji
behawioralnych
• Właściwa informacja (30-50%
ponownych recept)

Inhibitory AChE
• Zmniejszenie objawów
neuropsychiatrycznych
• Fizostygmina
- psychoza, pobudzenie
• Takryna
- apatia, lęk
• Donepezil
nieprawidłowe zachowania ruchowe
•
Metrifonat
- halucynacje, urojenia, depresja
Zmniejszenie przyjmowania leków
psychotropowych
Opóźnienie umieszczania w domu
pomocy społecznej

Otępienie typu Alzheimera
Inhibitory AchE
Korzyści:
- zmniejszenie zaburzeń poznawczych i zachowania
- wydłużenie możliwości opieki domowej (ok. 30
tygodni)
Ryzyko:
- objawy toksyczne
- niewielkie objawy niepożądane (cholinergiczne)

Leczenie zaburzeń
neuropsychiatrycznych
• Lęk
– benzodiazepiny
– SSRI
• Depresja
– SSRI (fluwoxamina, paroxetyna
sertralina)
– mianseryna
– atypowe antydepresanty (trazodon)
– TCA (nortriptylina, dezipramina)
• Bezsenność
– estazolam
– zolpidem

Leczenie zaburzeń
neuropsychiatrycznych
• Objawy psychotyczne
– fenotiazyny
– risperidon
– olanzapina
• Pobudzenie, agresywność
– hydroxyzyna
– karbamazepina, kwas walproinowy
– neuroleptyki (małe dawki)
– beznzodwuazepiny (lorazepam, oksazepam)

Leczenie
neuroprotekcyjne
• Selegilina
• Witamina E
• Estrogeny - testosteron
• NSAID – COX 2 inhibitory

Leki które zawiodły pokładane
w nich oczekiwania
• Estrogenowa terapia zastępcza
• Leki przeciwzapalne
• Leki antyoksydacyjne
• Prekursorzy acetylocholiny (ACh)
• Agoniści receptora muskarynowego
• Leki nootropowe
• Blokery kanału wapniowego

Nadzieje na przyszłość
• Strategia hamowania
amyloidogenezy
• Immunoterapia
• Terapia genowa NGF

Strategia hamowania
amyloidogenezy
• Patomechanizm amyloidogenezy
– APP podlega obróbce przez trzy sekretazy (α, β, γ)
– Proteoliza z udziałem α-sekretazy zapobiega
tworzeniu Aβ, działanie β i γ sekretazy wiąże się z
uwalnianiem peptydów amyloidogennych
– Podejrzewa się, że γ sekretaza jest preseniliną 1
– β sekretaza jest związaną z błoną komórkową proteazą
aspartylową znajdującą się wewnątrzkomórkowo w
aparacie Golgiego i endosomach
• Strategie terapeutyczne
– Inhibitory β i γ sektetaz (I faza badań klinicznych)

Początkowy okres choroby
10%
Leczenie neuroprotekcyjne ?
Leczenie objawowe prokognitywne
+/-
Choroba średniozaawansowana
30%
Leczenie neuroprotekcyjne ?
Leczenie objawowe prokognitywne
+
Leczenie objawowe zaburzeń zachowania ++
Pomoc dla opiekuna
+
Choroba zaawansowana
60%
Leczenie objawowe zaburzeń zachowania +
Pomoc dla opiekuna
++

Otępienie
naczyniopochodne -
prewencja
• Optymalne leczenie czynników ryzyka
(nadciśnienie, cukrzyca, hiperlipidemia)
• Zmiana stylu życia
(dieta, papierosy, alkohol, aktywność
fizyczna)
• Terapia przeciwpłytkowa,
przeciwzakrzepowa, endarterektomia
• Wczesne leczenie udaru
• Intensywna rehabilitacja poudarowa

Otępienie
naczyniopochodne -
leczenie
• Leki naczyniowe i neuroprotekcyjne
• Inhibitory AChE
• Leczenie objawów i chorób towarzyszących
neuroleptyki
antydepresanty (SSRI, SNRI)
przeciwlękowe
leki wspomagające terapię (CBZ, VPA)
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
Wyszukiwarka
Podobne podstrony:
choroba alzheimera i inne zespoły otępienne wieku podeszłego
15 Patofizjologia OUN choroba Alzheimera i inne otępienia choroby prionowe i inne
W18 Patofizjologia OUN choroba Alzheimera i inne otępienia, choroby prionowe
Farmakoterapia otępienia w chorobie Alzheimera
zespoly otepienne
choroba Alzheimera 1
Choroba niedokrwienna, ostre zespoły wieńcowe
choroba Alzheimera 4
CHOROBA ALZHEIMERA (1)
Toxoplazmoza, Zootechnika, Choroby pasożytnicze, Inne pasożytnicze
Pacjent z Chorobą Alzheimera- postępowanie pielęgniarskie, Pielęgniarstwo licencjat cm umk, III rok,
CHOROBY ZAKAŹNE I INNE
10 znaków ostrzegawczych choroby Alzheimera, WSFiZ - Psychologia, V semestr, Diagnoza psychologiczna
WYKAZ STOWARZYSZEŃ POMOCY OSOBOM Z CHOROBĄ ALZHEIMERA, studia, Zdrowie Publiczne, II rok, Promocja z
więcej podobnych podstron