
RADIOLOGIA
ZABIEGOWA

RADIOLOGIA ZABIEGOWA
P
owstała na pograniczu
rentgenodiagnostyki i chirurgii, łącząc
pewne elementy tych dyscyplin.
Charakterystyczne cechy, które
odróżniają zabiegi wykonywane przez
radiologów od operacji chirurgicznych
dotyczą innego sposobu docierania do
wymagających leczenia narządów.

Zabiegi radiologiczne obciążają
chorego w znacznie mniejszym
stopniu niż chirurgiczne.
Nie wymagają zwykle znieczulenia
ogólnego,
nie wiążą się z utratą krwi ani rozległym
naruszeniem tkanek, dlatego mogą być
wykonywane u chorych w ciężkim
stanie
ogólnym

Leczenie metodami radiologii
zabiegowej jest znacznie tańsze od
leczenia chirurgicznego w związku
z mniejszym zużyciem materiałów,
leków i krwi oraz krótszym czasem
zabiegu i hospitalizacji
Również personel potrzebny do
wykonania takiego zabiegu jest
mniejszy od zespołu operacyjno-
anestezjologicznego

PODSTAWOWE ZABIEGII
RADIOLOGII
NACZYNIOWEJ:
- embolizacja,
- przezskórna angioplastyka
wewnątrznaczyniowa,
- rekanalizacja tętnic,
- umieszczenie filtrów w żyle
gł.dolnej,
- implantacja protez
endowaskularnych
- farmakoterapia celowana

EMBOLIZACJA
Jest zabiegiem, którego celem
jest zamknięcie naczyń
zaopatrujących zmianę
patologiczną
Stosowana jest przede
wszystkim w tamowaniu
krwotoków o różnej etiologii,
leczeniu malformacji
naczyniowych, a także guzów
nowotworowych

Zabiegi embolizacji przeprowadzane
są
przede wszystkim w obrębie układu
tętniczego
Za pionierów przezskórnej
embolizacji
zostali uznani DOPPMAN i jego
współpracownicy, którzy rozpoczęli
w
1966 roku embolizację naczyniaków
rdzenia

Wykorzystywane są różne materiały
embolizacyjne:
gąbka żelatynowa, metalowe
spirale, kleje cyjanoakrylowe
Materiał embolizacyjny dobierany jest
zależnie od umiejscowienia, wielkości i
charakteru zmiany patologicznej.
Wprowadzany jest do światła naczynia
co powoduje jego zamknięcie.

Embolizacja w
leczeniu nowotworów
stosowana jest jako lecz.
paliatywne u chorych z bogato
unaczynionymi guzami, którzy
nie kwalifikują się do leczenia
chir. ze względu na rozległość
proc. nowot. W tych
przypadkach zamknięcie
naczyń zaopatrujących
nowotwór pozwala na
zmniejszenie jego masy,
zwolnienie wzrostu guza.

A tym samym do wydłużenia
czasu życia chorego oraz
osłabienia dolegliwości
bólowych .W leczeniu
nowotworów stosowana jest
również chemioembol.
polegająca na podaniu do
naczyń guza leków
cytostatycznych razem z
materiałem embolizacyjnym.
Embolizacja może być
wykonywana przed
zab.chir.bogato unacz.nowot.

Skuteczność embolizacji ocenia
się na 80-100%.
Częstość występowania
powikłań związanych z
zabiegami nie przekracza1%.
Najpoważniejszymi
powikłaniami są:
niezamierzone przemieszczenie
się materiału embolizacyjnego i
uszkodzenie embolizowanego
naczynia.

Angioplastykę
wewnątrznaczyniową wykonuje
się pod kontrolą
rentgenotelewizji w
pracowniach wyposażonych w
aparaturę angiograficzną. W
zależności od rodzaju zabiegu
nakłuwa się przezskórnie
tętnicę udową wspólną,
pachową, promieniową.
Nakłucie wykonuje się metodą
Seldingera.

Wskazania do agioplastyki.
Kwalifikacja pacjentów obejmuje
w każdym przypadku:
ocenę hemodynamiczną zwężenia,
stanu ogólnego pacjenta i
miejscowe warunki
patomorfologiczne w wyniku
angiograficznym.
Za zwężenie istotne uważa się
takie, które powoduje redukcję
średnicy naczynia o ponad 50%.

Angioplastyka
wewnątrznaczyniowa.
Z punktu widzenia klinicznego
dobrymi kandydatami do
angioplastyki są pacjenci w grupie
II Fontaine`a.Gorsze wyniki
uzyskuje się u pacjentów z
cechami niedokrwienia kończyn
dolnych/III i IVFontaine`a/.Z punktu
widzenia oceny angiograficznej
lepiej rokują zwężenia krótkie
niezwapniałe. Gorzej –niedrożności
i długie zwężenia oraz

rozsianne wielopoziomowe
zmiany, blaszki miażdzycowe z
widocznymi
owrzodzeniami.
W obrębie tętnic biodrowych
dobrym wskazaniem są zmiany
poniżej 3cm dł. W tętnicach
udowych powierzchownych do
7cm, w obrębie tętnic podudzia
do 1cm.

Wyniki angioplastyki
wewnątrznaczyniowej.
Należy je rozpatrywać w dwóch
kategoriach:
wyniku technicznego i klinicznego.
Za wynik techniczny bardzo dobry
uważa się poszerzenie naczynia o
co najmniej 20%. Zwężenie
resztkowe przekraczające 50%
średnicy świadczy o
niepowodzeniu zabiegu.

Wynik kliniczny zależy od
bardzo
wielu czynników.
Stosuje się odrębne kryteria dla
różnych obszarów
naczyniowych.

UMIESZCZENIE FILTRÓW
W ŻYLE GŁÓWNEJ DOLNEJ.
Filtry są zakładane do żyły
głównej dolnej u chorych, u
których występuje zagrożenie
zatorowością płucną.
Najczęstszym źródłem
materiału zatorowego jest
zakrzepica żył głębokich
kończyn dolnych i miednicy
mniejszej.

Podstawowe leczenie
zatorowości płucnej polega na
podawaniu leków
przeciwzakrzepowych. U
chorych z p/wskazaniem do
tego typu terapii są stosowane
filtry. Skuteczność filtrów
oceniana jest na 95-97%.
Powikłania związane z ich
założeniem występują w 5-7%
przypadków. Najczęściej
spotykane jest nieprawidłowe
rozwarcie filtru.
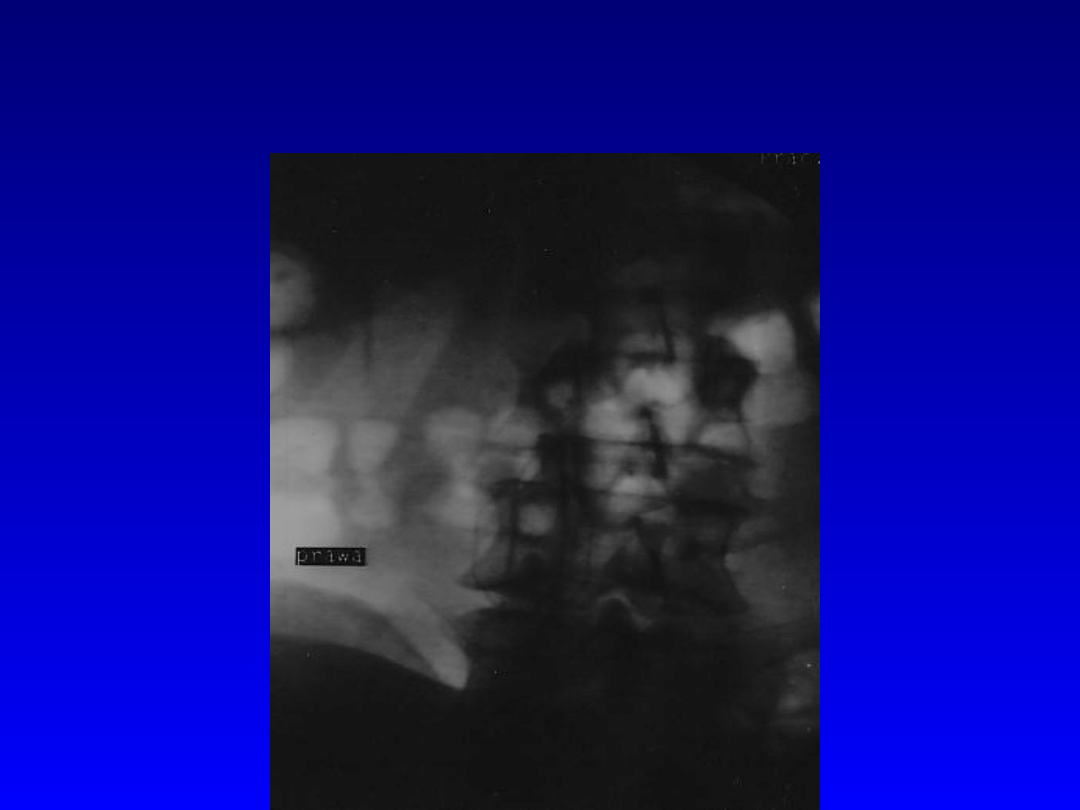
Filtr w żyle głównej dolnej.

FARMAKOTERAPIA
CELOWANA.
Stosowana jest najczęściej w:
- tamowaniu krwawień z
p.p.przez
obkurczenie tętnic
krezkowych i
trzewnych środkami naczynio-
skurczowymi [WAZOPRESYNA]
- rekanalizacji naczyń za
pomocą
środków fibrynolitycznych.
- lecz. st. zap. podawaniem
antyb .

Do najczęściej stosowanych
leków obkurczających nacz.
zaliczana jest WAZOPRESYNA.
Wywołuje ona skurcz
mięśni gładkich naczyń
trzewnych przez co zmniejsza
przepływ krwi w tętnicach i
sprzyja powstaniu skrzepu w
miejscu krwawienia.
Skuteczność metody oceniana
jest na 50-85%.

FIBRYNOLIZA CELOWANA.
Metoda ta polega na
rozpuszczaniu zakrzepów, które
doprowadziły do zamknięcia
naczynia. Najczęściej stosowana
jest w leczeniu niedrożności tętnic
k.d. u chorych z miażdzycą. W
praktyce klinicznej najczęściej
stosowanymi lekami są:
streptokinaza, rt-PA . Środek
podawany jest bezpośrednio do
zakrzepu.

Powodzenie leczenia fibrynolit.
potwierdzane jest kontrolną
angiografią, usg
dopplerowskim, oraz oceną
stanu klinicznego. Skuteczność
tej metody oceniana jest na 63-
97% i zależy od wieku
skrzepliny i stosowanego leku
trombolitycznego. Do
najczęstszych powikłań
zaliczany jest krwotok i zatory
obwodowe.

ZASTOSOWANIE
STENT-
GRAFTÓW W
CHOROBACH
NACZYŃ.
Wskazaniem do implantacji
stent-
graftu może być: tętniak,
przetoka
tętniczo- żylna, perforacja lub
pęknięcie naczynia.

Tętniak aorty brzusznej może być
zaopatrzony wewnątrznaczyniowo
pod warunkiem, że rozpoczyna się
poniżej tętnic nerkowych.
Jeżeli tętniak przechodzi na
tętnice biodrowe wspólne wówczas
najlepiej implantować system
stent- graftu rozwidlonego,
którego rozgałęzienia ściśle
przylegają do tętnic biodrowych
wspólnych w ich początkowym
odcinku.

Niepowodzeniem zabiegu
jest przeciek krwi do worka
tętniaka obok górnego lub
dolnego przyczepu ,
przemieszczenie stentu lub
jego zakrzepica. Doświadczenie
zespołów implantujących stent-
grafty w tętniakach aorty
wskazuje na dużą skuteczność
tej techniki.
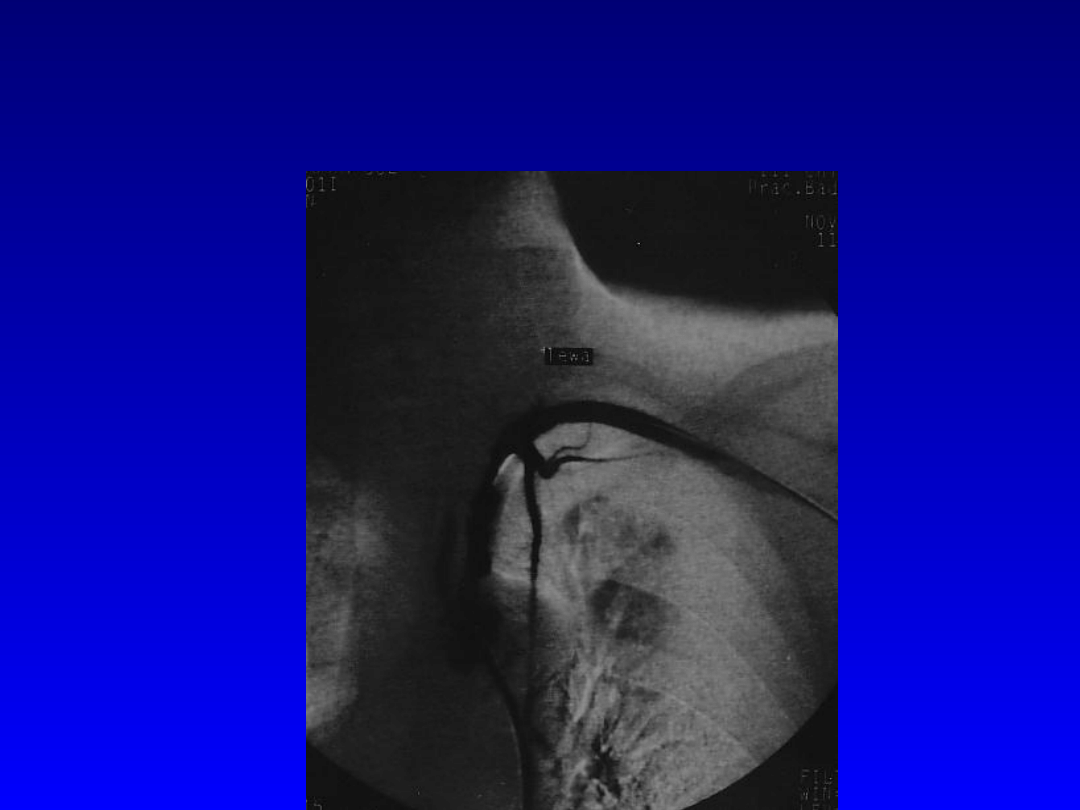
Angioplastyka tętnicy
podobojczykowej lewej.
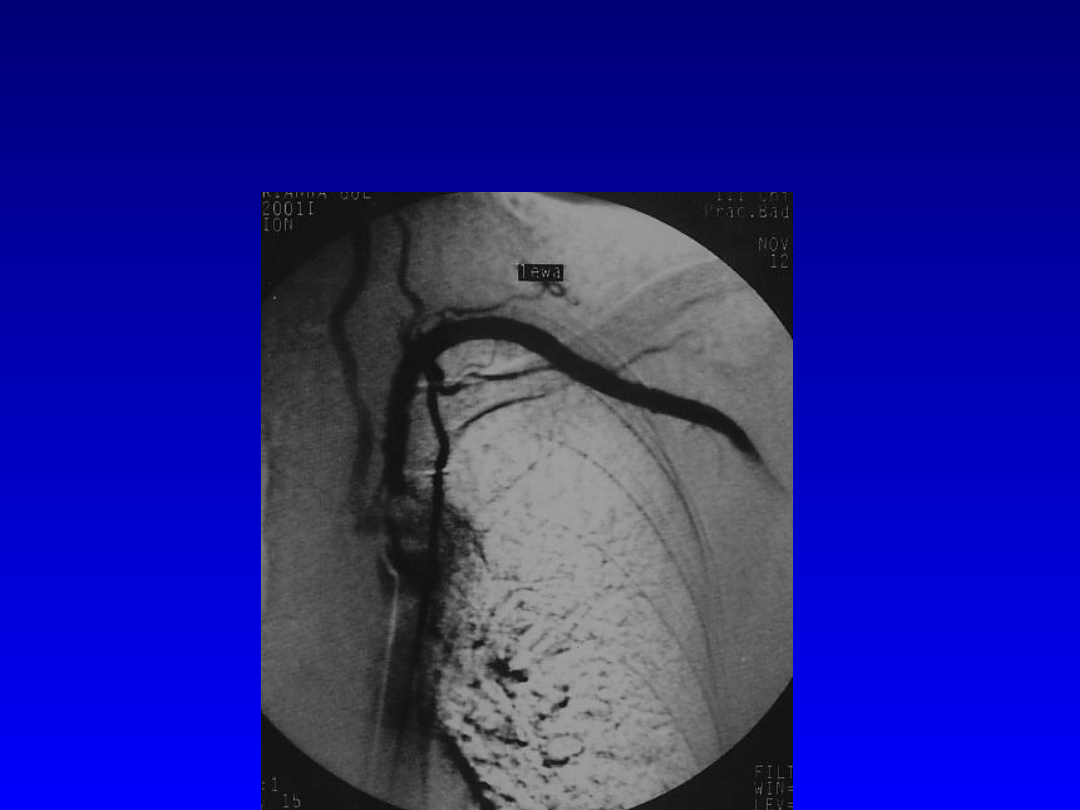
Angioplastyka tętnicy
podobojczykowej lewej.
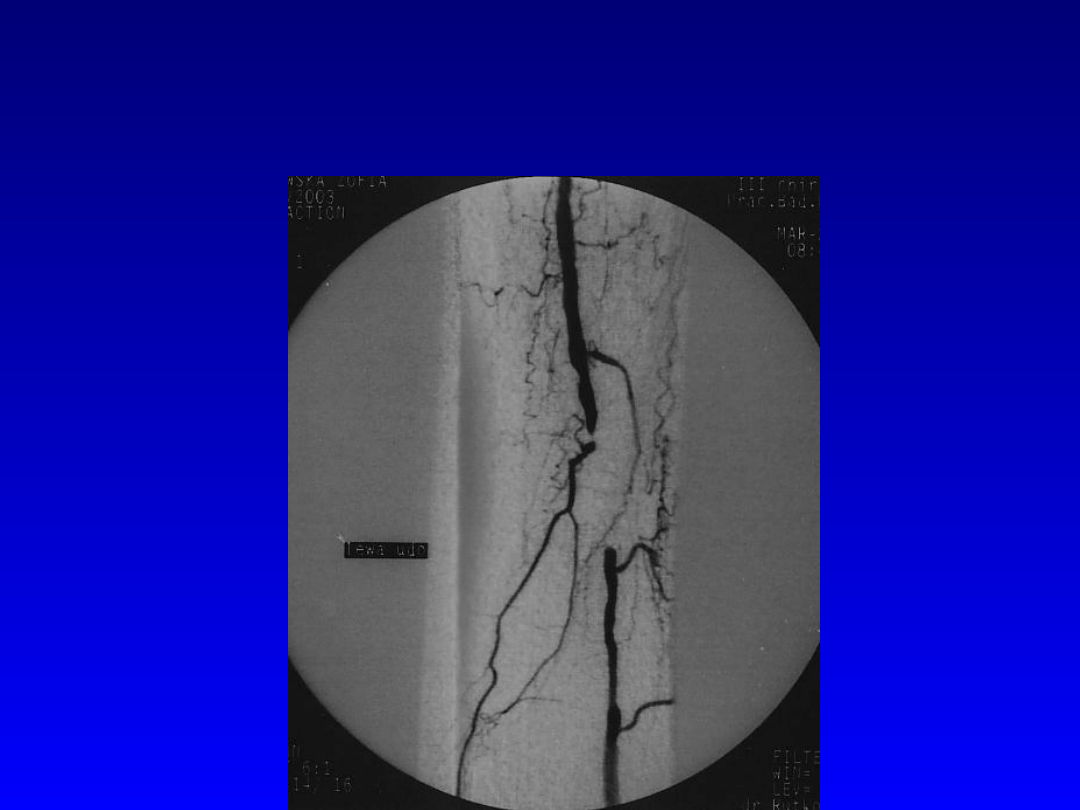
Niedrożność tętnicy udowej
powierzchownej lewej.
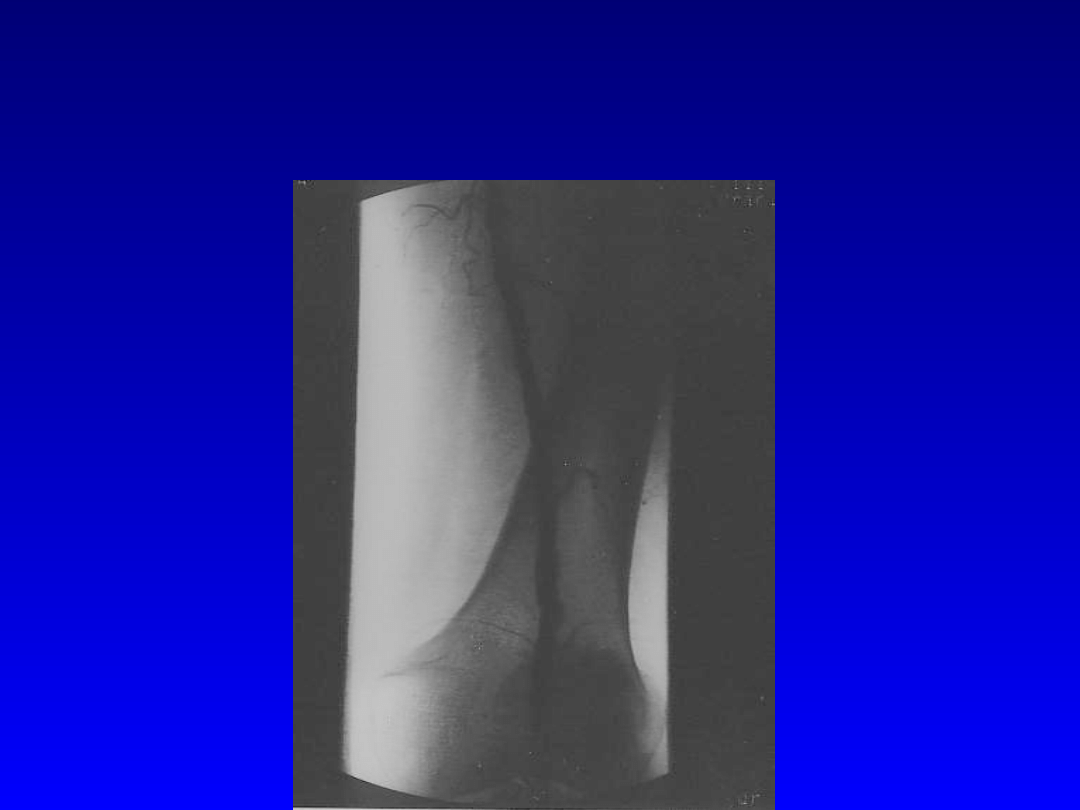
Angioplastyka tętnicy udowej
powierzchownej lewej.
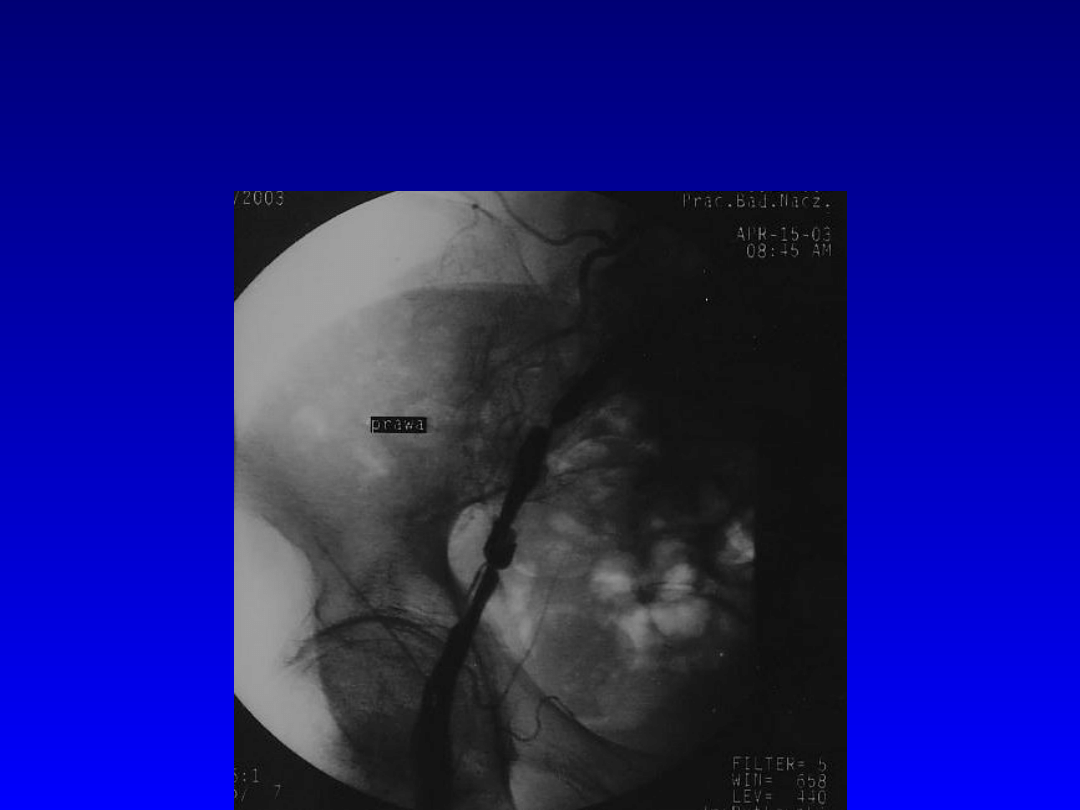
Zwężenia tętnicy biodrowej
zewnętrznej prawej.
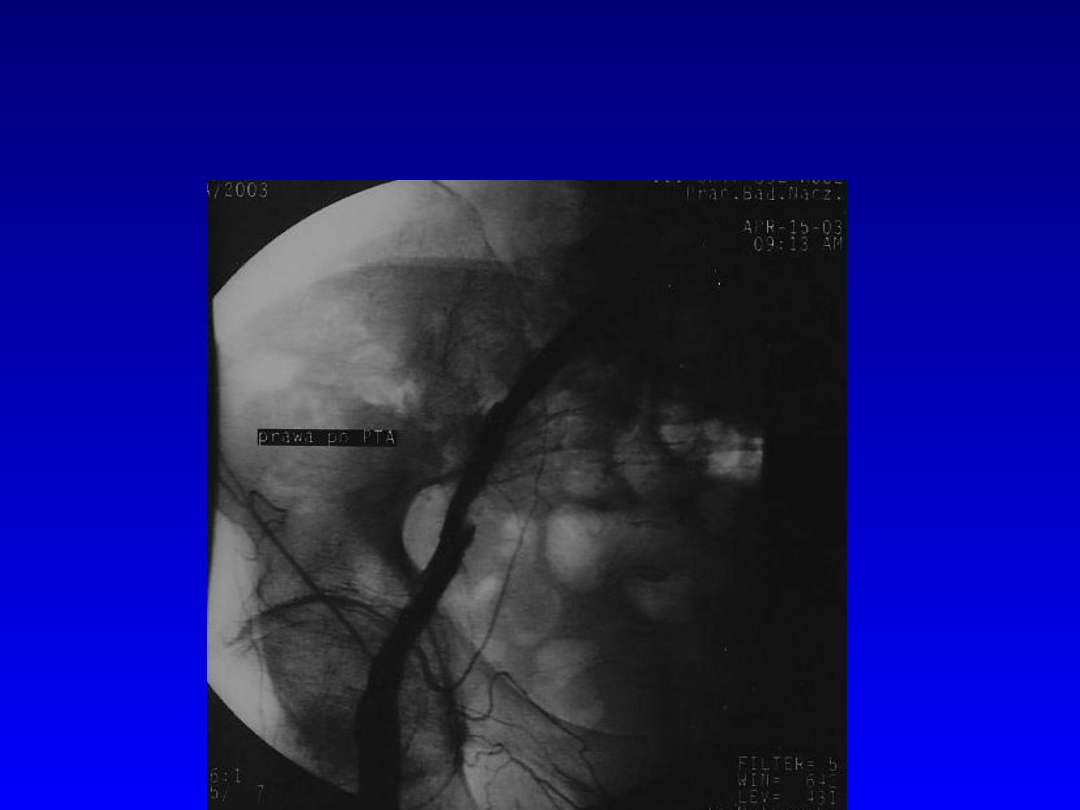
Angioplastyka tętnicy biodrowej
zewnętrznej prawej.
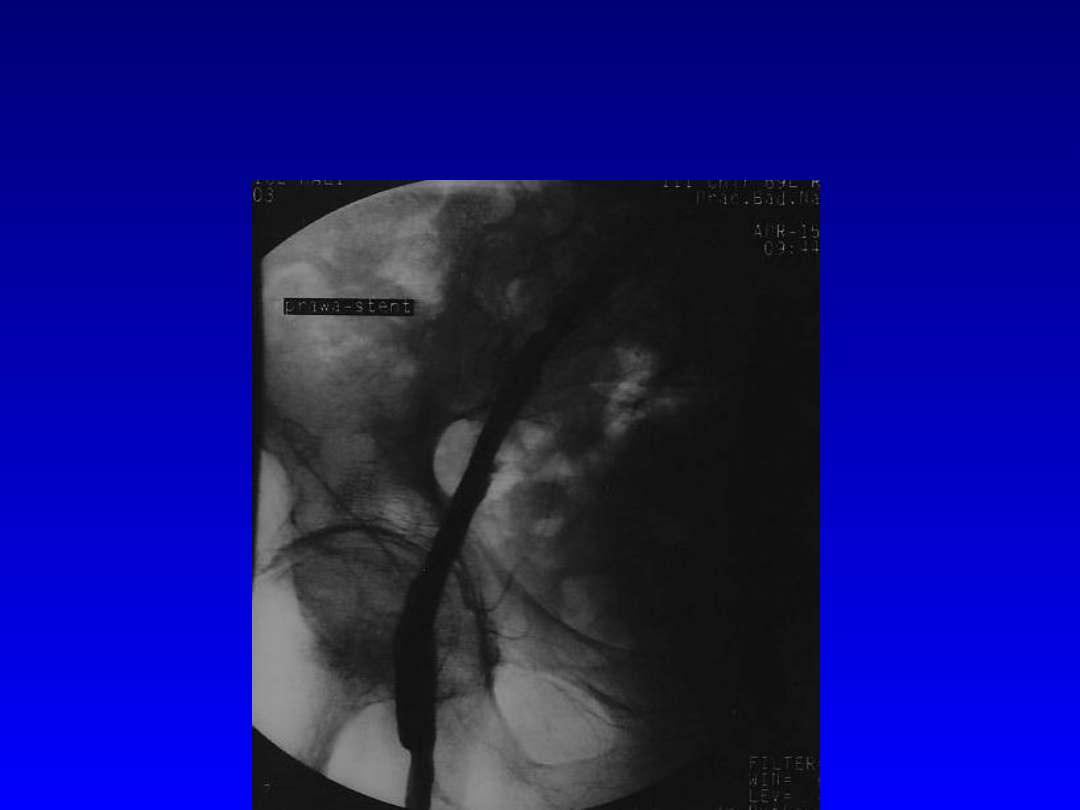
Stan po implantacji stentu do
tętnicy biodrowej zewnętrznej
prawej.
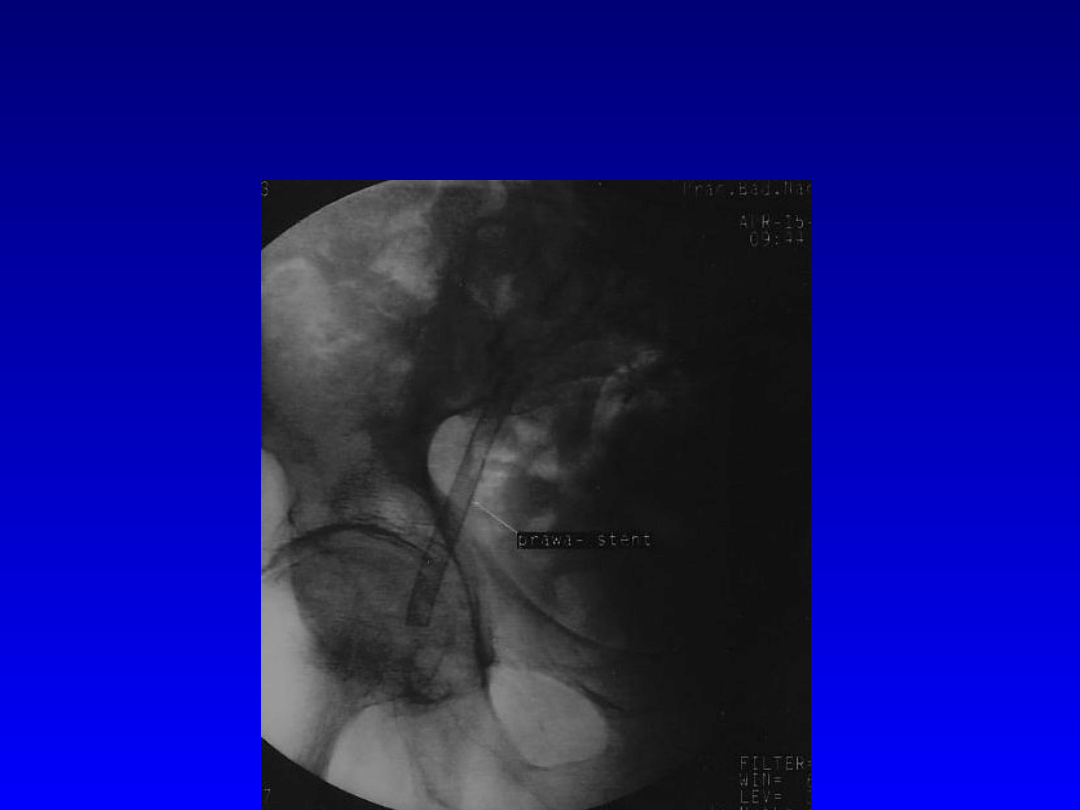
Stan po implantacji stentu do
tętnicy biodrowej zewnętrznej
prawej.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
Wyszukiwarka
Podobne podstrony:
RADIOLOGIA ZABIEGOWA, elektroradiologia
Diagnostyka radiologiczna wykłąd II, Weterynaria Lublin, Weterynaria 1, Radiologia, RADIOLOGIA
Pytania na egzamin ustny - zabiegi II semestr pracownia chemii kosmetycznej2, Wymagania egzaminacyj
EGZAMIN-RADIOLOGIA-ZABIEGOWA-2016, Egzaminy, Radiologia 2016
Przygotowanie do zabiegu ii
Zasady usprawniania pacjentów po zabiegach chirurgicznych - rola masażysty, Anna Lorek TM II
przestrzeń zaotrzewnowa.seminarium, MEDYCYNA - ŚUM Katowice, V ROK, Radiologia, II blok
Kosci - wyklad II uzup, Weterynaria Lublin, Weterynaria 1, Radiologia
opis zabiegu w saunie, Prywatne, II rok FIZJOTERAPIA, fizykoterapia
6 Zaburzenia psychiczne – czynniki ryzyka i profilaktyka, pracownia zabiegów higienicznych, wykłady
8 Wirus HIV i AIDS, pracownia zabiegów higienicznych, wykłady semestr II(1)
9 Pielęgnowanie osób z wadą słuchu. Pielęgnacja i obsługa aparatów słuchowych, pracownia zabiegów hi
7 Palenie tytoniu, pracownia zabiegów higienicznych, wykłady semestr II(1)
4 Przewlekłe choroby dróg oddechowych – czynniki ryzyka i profilaktyka, pracownia zabiegów higienicz
Algorytmy zabiegowe całosc, OPIEKUN MEDYCZNY, materiały II
5 Choroby przemiany materii – czynniki ryzyka i profilaktyka, pracownia zabiegów higienicznych, wykł
1 Choroby cywilizacyjne i profilaktyka, pracownia zabiegów higienicznych, wykłady semestr II(1)
ĆWICZENIA DLA PACJENTÓW Z DYSKOPATIĄ LĘDŹWIOWĄ PO ZABIEGU CHIRURGICZNYM, studia (II semestr)
Fizykoterapia - Metodyka zabiegu laserowego, UJK.Fizjoterapia, - Notatki - Rok II -, Fizykoterapia
więcej podobnych podstron