
Sedacja w intensywnej terapii
Sedacja w intensywnej terapii
Romuald Lango
Romuald Lango
Katedra Anestezjologii i Intensywnej Terapii
Katedra Anestezjologii i Intensywnej Terapii
Akademii Medycznej w Gdańsku
Akademii Medycznej w Gdańsku

Przyczyny stosowania sedacji w oddziałach
Przyczyny stosowania sedacji w oddziałach
intensywnej terapii
intensywnej terapii
1.
1.
(Ból)
(Ból)
2.
2.
Stres
Stres
Hałas (praca urządzeń, alarmy, zabiegi
Hałas (praca urządzeń, alarmy, zabiegi
wykonywane przy innych chorych)
wykonywane przy innych chorych)
Zaburzenia orientacji wynikające ze
Zaburzenia orientacji wynikające ze
znieczulenia, urazu operacyjnego, ciężkiego
znieczulenia, urazu operacyjnego, ciężkiego
stanu ogólnego
stanu ogólnego
Dokuczliwe zabiegi pielęgniarskie i lecznicze
Dokuczliwe zabiegi pielęgniarskie i lecznicze
Złe samopoczucie
Złe samopoczucie

Przyczyny stosowania sedacji w oddziałach intensywnej terapii
Przyczyny stosowania sedacji w oddziałach intensywnej terapii
Zaburzenie rytmu snu i czuwania
Zaburzenie rytmu snu i czuwania
Niepokój o własne zdrowie i życie
Niepokój o własne zdrowie i życie
Poczucie bezradności
Poczucie bezradności
Brak nadziei
Brak nadziei
Pozbawienie intymności
Pozbawienie intymności
Uzależnienie od personelu w zakresie potrzeb fizjologicznych
Uzależnienie od personelu w zakresie potrzeb fizjologicznych
Utrata kontroli nad czynnościami fizjologicznymi
Utrata kontroli nad czynnościami fizjologicznymi
Brak kontroli nad oddechem
Brak kontroli nad oddechem
Przymusowa pozycja, unieruchomienie w łóżku
Przymusowa pozycja, unieruchomienie w łóżku
Brak możliwości wyrażenia potrzeb
Brak możliwości wyrażenia potrzeb
Brak kontaktu werbalnego z otoczeniem
Brak kontaktu werbalnego z otoczeniem
Brak kontaktu z bliskimi
Brak kontaktu z bliskimi
Brak możliwości wpływania na warunki termiczne
Brak możliwości wpływania na warunki termiczne
Brak możliwości zgłoszenia dolegliwości bólowych
Brak możliwości zgłoszenia dolegliwości bólowych
Przyczyny złego
samopoczucia

Przyczyny stosowania sedacji w oddziałach intensywnej terapii
Przyczyny stosowania sedacji w oddziałach intensywnej terapii
Znieczulenie ogólne – zaburzenie poczucia czasu
Znieczulenie ogólne – zaburzenie poczucia czasu
Hipoksemia
Hipoksemia
Zaburzenia poznawcze związane z podeszłym
Zaburzenia poznawcze związane z podeszłym
wiekiem
wiekiem
Reakcja zapalna na uraz operacyjny, infekcję
Reakcja zapalna na uraz operacyjny, infekcję
lub związana z ciężkim stanem ogólnym
lub związana z ciężkim stanem ogólnym
Pooperacyjna psychoza – niepokój, lęk, agresja
Pooperacyjna psychoza – niepokój, lęk, agresja
+ objawy wytwórcze
+ objawy wytwórcze
Choroba CUN (uraz, obrzęk mózgu, ognisko
Choroba CUN (uraz, obrzęk mózgu, ognisko
niedokrwienne, hipoperfuzja, infekcja,
niedokrwienne, hipoperfuzja, infekcja,
krwawienie)
krwawienie)
Przyczyny zaburzeń
orientacji

Przyczyny stosowania sedacji w oddziałach intensywnej terapii
Przyczyny stosowania sedacji w oddziałach intensywnej terapii
Zakładanie wkłuć dożylnych
Zakładanie wkłuć dożylnych
Intubacja bez znieczulenia ogólnego
Intubacja bez znieczulenia ogólnego
Zmiana pościeli
Zmiana pościeli
Odsysanie z jamy ustnej i drzewa oskrzelowego i
Odsysanie z jamy ustnej i drzewa oskrzelowego i
rozprężanie płuc
rozprężanie płuc
Obecność rurki intubacyjnej lub tracheostomijnej
Obecność rurki intubacyjnej lub tracheostomijnej
Zmiana opatrunków
Zmiana opatrunków
Kardiowersja
Kardiowersja
Ćwiczenia rehabilitacyjne
Ćwiczenia rehabilitacyjne
Zakładanie zgłębnika dożołądkowego
Zakładanie zgłębnika dożołądkowego
Zakładanie drenażu do opłucnej
Zakładanie drenażu do opłucnej
Dokuczliwe zabiegi pielęgniarskie i
Dokuczliwe zabiegi pielęgniarskie i
lecznicze
lecznicze

Przyczyny stosowania sedacji w oddziałach intensywnej terapii
Przyczyny stosowania sedacji w oddziałach intensywnej terapii
1.
1.
Wpływ na układ krążenia
Wpływ na układ krążenia
Tachykardia
Tachykardia
Wzrost ciśnienia tętniczego
Wzrost ciśnienia tętniczego
Pogorszenie bilansu tlenowego serca
Pogorszenie bilansu tlenowego serca
Centralizacja krążenia
Centralizacja krążenia
Zwiększenie zapotrzebowania ustroju na tlen
Zwiększenie zapotrzebowania ustroju na tlen
2. Chory jest dla siebie niebezpieczny
2. Chory jest dla siebie niebezpieczny
Usunięcie wkłucia głębokiego, linii tętniczej, wenflonu
Usunięcie wkłucia głębokiego, linii tętniczej, wenflonu
Samoekstubacja
Samoekstubacja
Usunięcie drenów
Usunięcie drenów
Zakażenie rany, uniemożliwienie przeprowadzenia
Zakażenie rany, uniemożliwienie przeprowadzenia
czystego zabiegu
czystego zabiegu
Upadek z łóżka
Upadek z łóżka
Niekorzystne skutki stresu w OIT
Niekorzystne skutki stresu w OIT

Przyczyny bólu w oddziale intensywnej terapii
Przyczyny bólu w oddziale intensywnej terapii
1.
1.
Ból pooperacyjny lub pourazowy
Ból pooperacyjny lub pourazowy
2.
2.
Bolesne zabiegi
Bolesne zabiegi
Drenaż opłucnej
Drenaż opłucnej
Usuwanie drenów
Usuwanie drenów
Zmiana opatrunków
Zmiana opatrunków
Zakładanie wkłuć
Zakładanie wkłuć
Masaż serca (?!)
Masaż serca (?!)
Kardiowersja, defibrylacja
Kardiowersja, defibrylacja
3. Ból związany z brakiem zmiany pozycji ciała
3. Ból związany z brakiem zmiany pozycji ciała
4. Odleżyny
4. Odleżyny
5. Ból z układu kostno-stawowego (plecy, szyja, barki, biodra)
5. Ból z układu kostno-stawowego (plecy, szyja, barki, biodra)
6. Ból gardła spowodowany obecnością rurki intubacyjnej.
6. Ból gardła spowodowany obecnością rurki intubacyjnej.
7. Ból związany z zakażeniem.
7. Ból związany z zakażeniem.
8. Bóle głowy związane z gorączką, hipotensją, przemęczeniem.
8. Bóle głowy związane z gorączką, hipotensją, przemęczeniem.

Sposób prowadzenia sedacji
Sposób prowadzenia sedacji
1. Ciepło
1. Ciepło
Rozmowa z pacjentem przed operacją lub przy przyjęciu
Rozmowa z pacjentem przed operacją lub przy przyjęciu
do szpitala
do szpitala
Kontakt słowny z pacjentem podczas leczenia w OIT
Kontakt słowny z pacjentem podczas leczenia w OIT
(Informacja: czas miejsce, stan zdrowia, bezpieczeństwo)
(Informacja: czas miejsce, stan zdrowia, bezpieczeństwo)
Poszanowanie intymności
Poszanowanie intymności
Informowanie chorego przed wykonaniem procedur
Informowanie chorego przed wykonaniem procedur
Spokojne, czułe i ciepłe podejście
Spokojne, czułe i ciepłe podejście
Umożliwienie fizjologicznego snu
Umożliwienie fizjologicznego snu
2. Zniesienie bólu
2. Zniesienie bólu
Analgezja przewodowa
Analgezja przewodowa
Leki: NSAID, opioidy (doga dożylna)
Leki: NSAID, opioidy (doga dożylna)
3. Sedacja farmakologiczna
3. Sedacja farmakologiczna

Zaburzenia wskazujące na potrzebę stosowania
Zaburzenia wskazujące na potrzebę stosowania
sedacji
sedacji
1.
1.
Dyskomfort
Dyskomfort
2.
2.
Niepokój
Niepokój
3.
3.
Lęk
Lęk
4.
4.
Pobudzenie psychoruchowe
Pobudzenie psychoruchowe
5.
5.
Dezorientacja
Dezorientacja
6.
6.
Objawy wytwórcze
Objawy wytwórcze
7.
7.
Czy chory chce być poddany sedacji?
Czy chory chce być poddany sedacji?

Leki stosowane w sedacji
Leki stosowane w sedacji
1.
1.
Anksjolityki: Benzodwuazepiny (midazolam, diazepam,
Anksjolityki: Benzodwuazepiny (midazolam, diazepam,
lorazepam, klorazepat (Traxene); Hydroxyzyna
lorazepam, klorazepat (Traxene); Hydroxyzyna
2.
2.
Opioidy (morfina, petydyna, fentanyl, sufentanyl,
Opioidy (morfina, petydyna, fentanyl, sufentanyl,
remofentanyl)
remofentanyl)
3.
3.
Anestetyki (propofol, tiopental, anstetyki wziewne)
Anestetyki (propofol, tiopental, anstetyki wziewne)
4.
4.
Neuroleptyki (poch. fenotiazyny: prometazyna,
Neuroleptyki (poch. fenotiazyny: prometazyna,
promazyna, chloropromazyna, poch butyrofenonu:
promazyna, chloropromazyna, poch butyrofenonu:
haloperidol)
haloperidol)
5.
5.
Leki wspomagające
Leki wspomagające
2-agoniści: klonidyna, deksmetomidyna
2-agoniści: klonidyna, deksmetomidyna
Leki przeciwdepresyjne
Leki przeciwdepresyjne

Monitorowanie głębokości sedacji
Monitorowanie głębokości sedacji
Skala Ramsay’a
Skala Ramsay’a
1.
1.
Niespokojny lub pobudzony
Niespokojny lub pobudzony
2.
2.
Współpracujący, zorientowany i spokojny
Współpracujący, zorientowany i spokojny
3.
3.
Senny, spełniający polecenia
Senny, spełniający polecenia
4.
4.
Śpiący, żywo reagujący na umiarkowane bodźce
Śpiący, żywo reagujący na umiarkowane bodźce
fizyczne (pociągnięcie za płatek ucha)
fizyczne (pociągnięcie za płatek ucha)
5.
5.
Śpiący, leniwie reagujący na bodźce fizyczne
Śpiący, leniwie reagujący na bodźce fizyczne
6.
6.
Głęboko śpiący, bez reakcji na bodźce
Głęboko śpiący, bez reakcji na bodźce
Skala Addenbrooka
Skala Addenbrooka
Skala Cambridge
Skala Cambridge
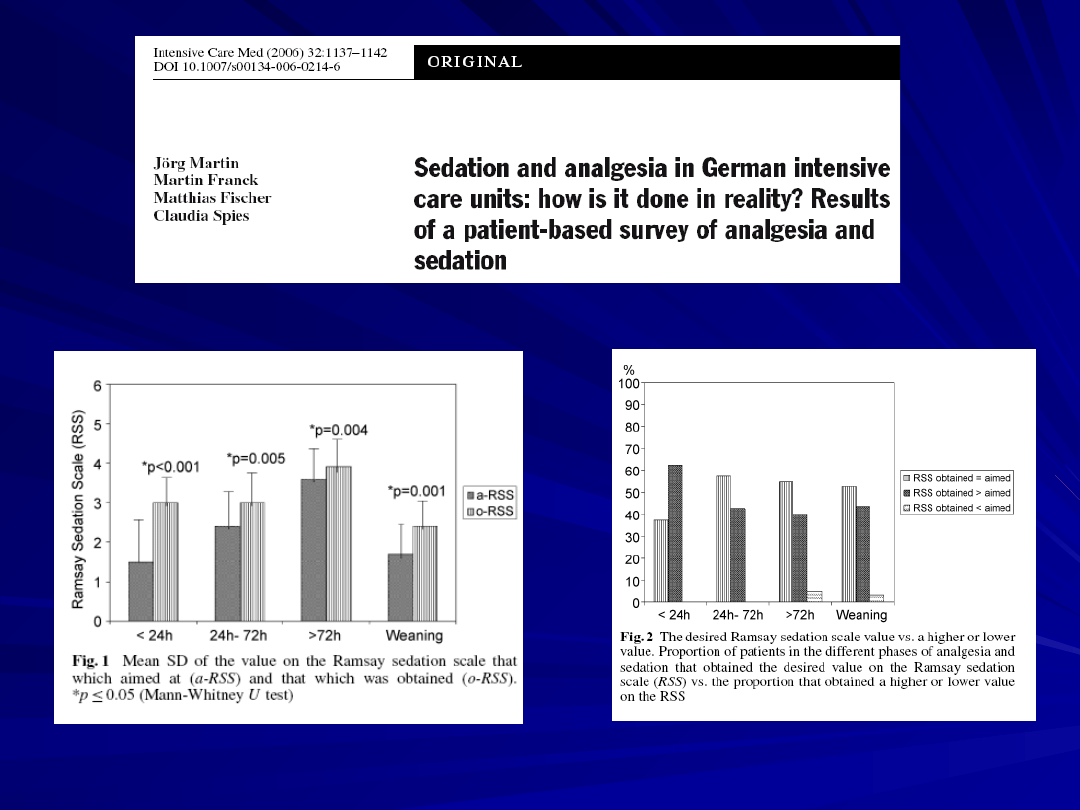
12
12

Monitorowanie podczas stosowania sedacji
Monitorowanie podczas stosowania sedacji
1.
1.
Saturacja krwi tętniczej tlenem (pulsoksymetr)
Saturacja krwi tętniczej tlenem (pulsoksymetr)
2.
2.
EKG
EKG
3.
3.
Ciśnienie tętnicze
Ciśnienie tętnicze
4.
4.
Częstość i głębokość oddechów, tor oddechowy
Częstość i głębokość oddechów, tor oddechowy
Stały nadzór pielęgniarski
Stały nadzór pielęgniarski

Problemy podczas stosowania sedacji
Problemy podczas stosowania sedacji
Właściwe dawkowanie: objętość dystrybucji leku u
Właściwe dawkowanie: objętość dystrybucji leku u
chorego w ciężkim stanie, niewydolność nerek,
chorego w ciężkim stanie, niewydolność nerek,
zab. funkcji wątroby
zab. funkcji wątroby
Interakcja z innymi lekami
Interakcja z innymi lekami
Tachyfilaksja
Tachyfilaksja
Przyzwyczajenie, uzależnienie
Przyzwyczajenie, uzależnienie

Niebezpieczeństwa związane ze stosowaniem
Niebezpieczeństwa związane ze stosowaniem
sedacji
sedacji
Depresyjny wpływ na układ oddechowy
Depresyjny wpływ na układ oddechowy
(bezdech, retencja CO2, osłabienie odruchu
(bezdech, retencja CO2, osłabienie odruchu
kaszlowego, niedodma). Niedrożność górnych
kaszlowego, niedodma). Niedrożność górnych
dróg oddechowych!!!
dróg oddechowych!!!
Depresyjny wpływ na układ krążenia (spadek
Depresyjny wpływ na układ krążenia (spadek
ciśnienia tętniczego
ciśnienia tętniczego
niedokrwienie CUN,
niedokrwienie CUN,
niedokrwienie lub zawał serca, zaburzenia
niedokrwienie lub zawał serca, zaburzenia
funkcji nerek
funkcji nerek
Opóźnienie odłączenia od respiratora
Opóźnienie odłączenia od respiratora
Utrudnienie rehabilitacji i mobilizacji chorego
Utrudnienie rehabilitacji i mobilizacji chorego

Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
Wyszukiwarka
Podobne podstrony:
5 sedacja i anelgezja, SEDACJA I ANALGEZJA (2)
Lekcja kliniczna 2 VI rok WL
Lekcja kliniczna nr 2 VI rok WL
sedacja 2, Ratownictwo Medyczne, Materiały, Od lek Jaszczewskiego
Ratownictwo medyczne 4, CP2 Analgezja i sedacja w oddziale ratunkowym
Ratownictwo medyczne 4, CP2 Analgezja i sedacja w oddziale ratunkowym
Sedacja pacjntów na OIT farmakoterapia wykład 5
problematyka egzamin VI rok WL, Medycyna, Pobr materiały, VI rok-2015-10-02, VI rok, Ginekologia
Leczenie w narkozie oraz sedacji N2O
Sedacja u dzieci
1 SEDACJA I ANALGEZJA
SEDACJA I ANALGEZJA 2
Harmonogram zajęć z medycyny rodzinnej dla VI roku WL semestr zimowy 2009-2010, AM, rozne, med rodzi
więcej podobnych podstron