
ZESPOŁY BÓLOWE
SZYJNEGO ODCINKA
KRĘGOSŁUPA
wykonała:
Beata Chrobot

• Choroba zwyrodnieniowa stawów
• Rwa ramienna
• Zesztywniające zapalenie stawów
kręgosłupa (choroba Behtereva)
• Zespół szyjny górny (Barrégo-
Liéou)
• Mielopatia szyjna
• Bolesny kręcz szyi
• Zespół szyjno ramienny
CHOROBA ZWYRODNIENIOWA
STAWÓW
Kręgosłup szyjny to nie tylko
mechaniczny wspornik łączący głowę
z klatką piersiową. Sprawnie
działające stawy kręgosłupa
zabezpieczane przez więzadła i
mięśnie zapewniają właściwą
ruchomość głowy. Choroba
zwyrodnieniowa kręgosłupa szyjnego
poza dolegliwościami ze strony karku
może prowadzić do osłabienia i
zaburzeń czucia w obrębie kończyn
górnych i dolnych, a niekiedy
naśladować choroby serca lub
mózgu.
Sprawnie działające stawy kręgosłupa
zabezpieczane przez więzadła i
mięśnie zapewniają właściwą
ruchomość głowy. Fizjologiczna
ruchomość kręgosłupa szyjnego
umożliwia sprawne działanie zmysłu
wzroku, słuchu i równowagi.

• W przebiegu choroby chrząstka stawowa rozrzedza się, tworzą
się wyrośla kostne, które wskutek ucisku powodują ogniska
zapalne.
• Stawy dotknięte chorobą na ogół nie wykazują większych zmian,
oprócz zgrubienia, i nie dochodzi do zupełnego zesztywnienia.
• Zmiany zwyrodnieniowe to zniekształcenia będące efektem
przewlekłego przeciążenia i zużycia stawów. Związana z nimi
choroba zwyrodnieniowa stawów (zwana także artrozą lub
gośćcem zwyrodniającym) - to przede wszystkim bóle i
ograniczenie zakresu ruchów.
• Bóle stawów, najczęściej związane z ich obciążaniem ( w
zaawansowanej fazie także bóle spoczynkowe), ograniczenie
zakresu ruchów mogą być efektem nieodwracalnego i
postępującego procesu zużycia szkieletu.
• W odcinku szyjnym kręgosłupa(choroba zawodowa kierowców).
Ból promieniuje wówczas do potylicy lub pasa barkowego. Przy
nagłym zwrocie może też wystąpić zawrót głowy.
• Dolegliwość dotyka zwykle osób po 50 roku życia, zdarza się
jednak i u osób młodszych.
• Badanie radiologiczne wykrywające zmiany zwyrodnieniowe nie
jest jeszcze dowodem na istnienie choroby.

Dolegliwości i objawy
• Uczucie sztywności kręgosłupa, szczególnie po obudzeniu się
(tzw. sztywność poranna)
• Pobolewania szyi i okolicy krzyżowej po wysiłkach (np. prace
domowe)
• Brak dolegliwości w przypadku zmian o niewielkim nasileniu
Odcinek szyjny
• Bóle szyi, karku, a także głowy
• Promieniowanie bólu np. do barków
• Uczucie sztywności szyi, utrudniającej ruchy skrętne głowy
• Uczucie „ciężkości” głowy
• Chory często wyczuwa lub nawet słyszy odgłosy trzeszczenia
w stawach podczas ruchu.
• Nie mniej dotkliwy ból często zakłóca normalny tryb życia
chorego.

Objawy kliniczne
• Większość chorych z chzs zgłasza się do lekarza z powodu dolegliwości
bólowych opisywanych jako ból narastający, głęboki, tępy, nasilający
się podczas zmiany pogody i zwiększonej aktywności.
• Ból związany z aktywnością pojawia się natychmiast lub wkrótce po
zapoczątkowaniu ruchu i może trwać krótko lub utrzymywać się przez
kilka godzin po zakończeniu czynności.
• Niektórzy zauważają pierwsze objawy po niewielkim urazie stawu lub
po intensywnej aktywności fizycznej.
• W zaawansowanych stadiach ból może być stały i przerywać sen.
Większość chorych obserwuje również sztywność stawów, szczególnie
rano i po dłuższym okresie nieczynności, nie przekraczającą jednak 30
minut.
• W miarę postępu zmian chorzy stają się mniej ruchliwi i mogą
odczuwać trzeszczenie, blokowanie lub tarcie w stawie podczas ruchu.
• Obserwować można poszerzenie obrysów stawów związane z
tworzeniem się wyrośli kostnych (osteofitów), zaniki mięśni,
przykurczę, a nawet wysięki stawowe.
• W przeciwieństwie do reumatoidalnego zapalenia stawów zmiany nie
są symetryczne, stan ogólny chorych jest dobry, a wyniki badań
laboratoryjnych prawidłowe. Niekiedy choroba ogranicza się tylko do
jednego lub kilku stawów.

Przyczyny
• Przewlekłe drażnienie więzadeł i stawów kręgosłupa,
spowodowane przeciążeniami lub urazami powoduje
rozwój procesu zapalnego uszkadzającego stawy
kręgosłupa
• Krążki międzykręgowe (tzw. dyski) pełniące rolę
amortyzatorów pomiędzy trzonami kręgów, w miarę
starzenia się organizmu tracą elastyczność, twardnieją
i kurczą się
• Powoduje to przewlekłe podrażnienie tkanek
otaczających kręgosłup, miejscowe stany zapalne oraz
reakcje wytwórcze, prowadzące do powstawania na
kręgach wyrośli kostnych.
Sposoby zapobiegania
• Prowadzenie
uregulowanego trybu życia
• Unikanie przemęczenia i
nadwyrężania kręgosłupa
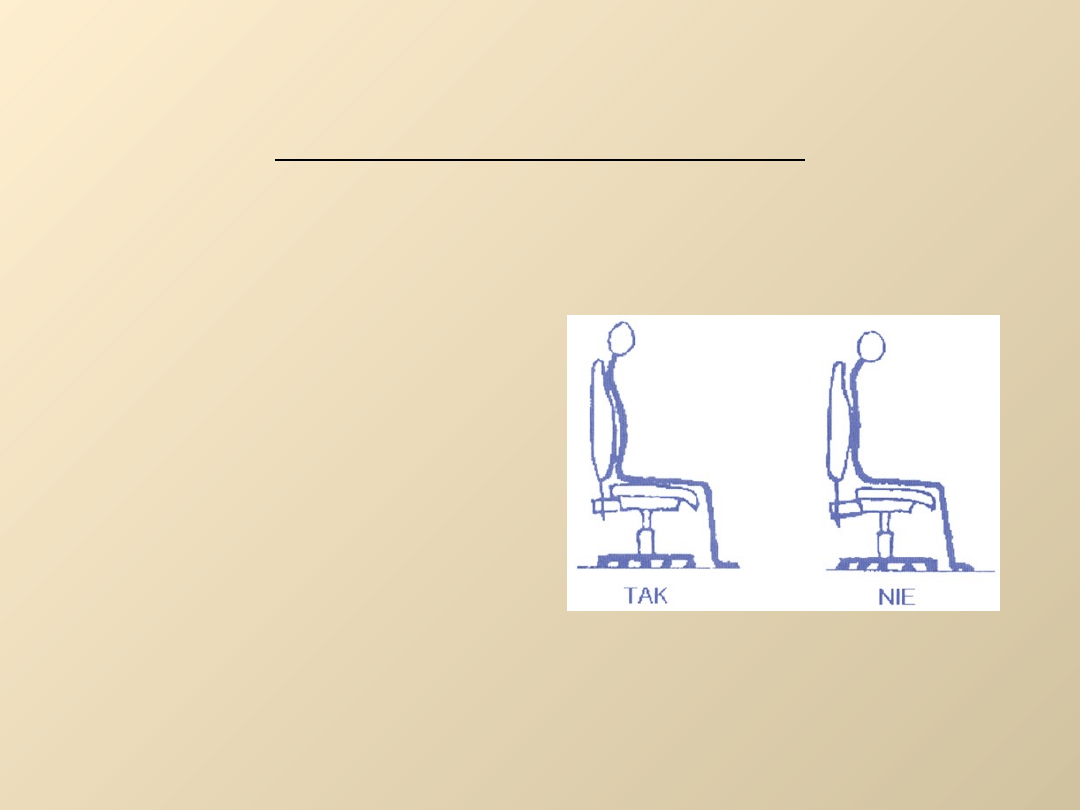
• Utrzymywanie prawidłowej
postawy podczas pracy
• Kilkakrotny odpoczynek w
ciągu dnia w pozycji leżącej
• Leczenie nadwagi
• Dbałość o dobrą kondycję
fizyczną
• Wykonywanie regularnych
ćwiczeń wzmacniających
mięśnie grzbietu i brzucha
Możliwe powikłania
• Znaczne ograniczenie ruchomości kręgosłupa
• Osłabienie siły mięśni kończyn
• Bardzo silne dolegliwości bólowe
• Inwalidztwo
• Zaburzenia neurologiczne pod postacią zaburzeń czucia i drętwień kończyn

Co się dzieje w stawie-czyli jak
rozwija się choroba?
Przeciążenie powoduje nadmierny ucisk na chrząstkę stawową, która
staje się cieńsza i traci sprężystość. Dodatkowe szkodliwe znaczenie ma
powtarzający się w objętym chorobą stawie proces zapalny. Dochodzi do
przebudowy tkanki kostnej pod chrząstką. Zniekształcenie elementów
chrzęstnych i kostnych stawu sprawia, że więzadła stabilizujące staw
stają się zbyt luźne. Rozchwianie stawu sprzyja przeciążeniom, a
następnie ich kostnieniu przyczepów tych więzadeł. W sąsiedztwie
stawu tworzą się osteofity. Rozrastające się osteofity i degeneracja
chrząstki stawowej prowadzą do postępującego ograniczenia zakresu
ruchów. Dodatkowe znaczenie w tworzeniu bolesnych przykurczów mają
niezależne od woli odruchy obronne mięśni związane z unikaniem
pozycji wywołujących ból. Nadmierne napięcie mięśni nie dość, że
utrzymuje staw w nieprawidłowym położeniu, ale samo staje się źródłem
dyskomfortu. W zaawansowanym stadium zmiany zwyrodnieniowe nie
ograniczają się do kości i chrząstki, powodując degenerację wszystkich
rodzajów tkanek miękkich budujących staw.
Organizm usiłuje odbudować uszkodzenia. Nie będąc jednak w stanie
odtworzyć wysoko zróżnicowanych tkanek takich jak chrząstka stawowa
czy ścięgno, zastępuje je niepełnowartościową bliznową tkanką łączną.

Leczenie
Zalecenia ogólne
• Leczenie powinno być prowadzone pod kontrolą lekarza ortopedy
przy współpracy rehabilitanta, a często również lekarza
reumatologa i neurologa
• Zabiegi rehabilitacyjne, fizykoterapia i masaże stanowią bardzo
ważny element procesu leczniczego
• W przypadku zmian zwyrodnieniowych kręgosłupa szyjnego często
stosuje się kołnierze ortopedyczne
• W zmianach kręgosłupa lędźwiowego pomocne są specjalne pasy i
gorsety ortopedyczne
• W bólach krzyża wskazane jest spanie na twardym materacu
• Umiarkowana, regularna aktywność fizyczna jest niezbędna dla
zachowania sprawności chorego
• Konieczna jest redukcja wagi ciała u osób z nadwagą
Kołnierz ortopedyczny
Leczenie farmakologiczne
Z leków stosuje się głównie leki przeciwbólowe,
przeciwzapalne i rozluźniające mięśnie. Bardzo często
wymienione leki stosuje się miejscowo, podczas
zabiegów fizykoterapeutycznych.
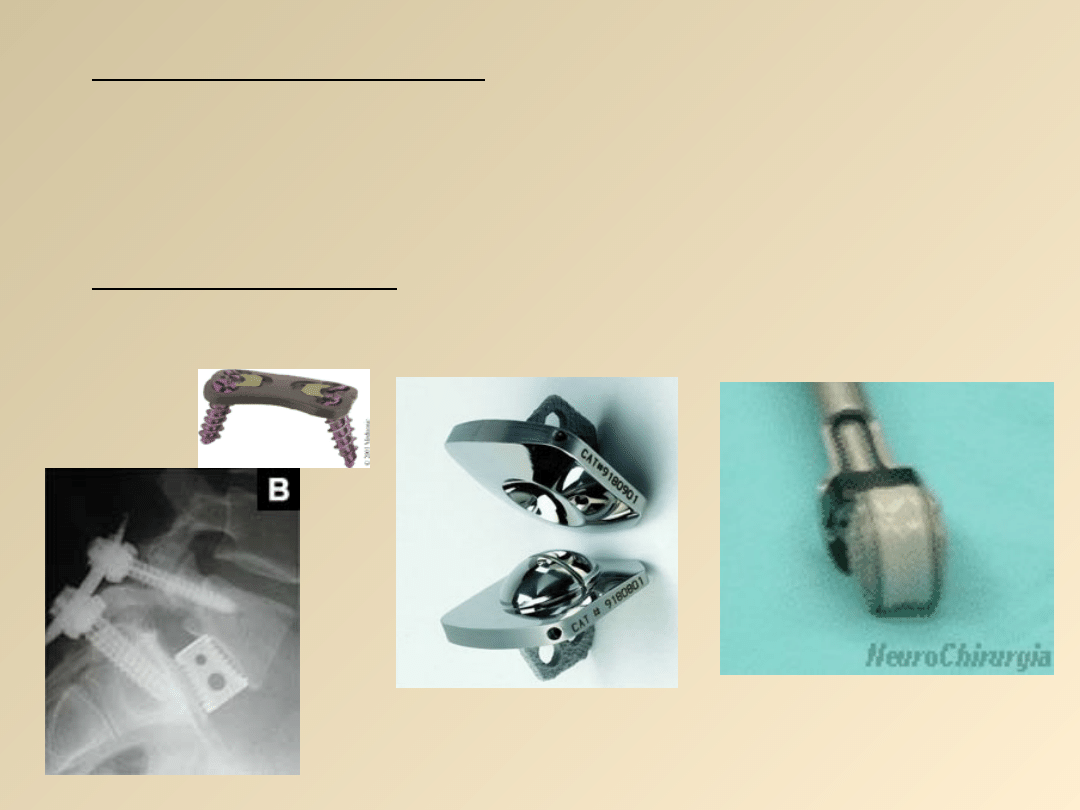
Leczenie operacyjne
Przypadki choroby powikłane zaburzeniami
neurologicznymi, zwłaszcza wywołanymi uszkodzeniem
krążka międzykręgowego, mogą wymagać leczenia
operacyjnego.
Proteza
dysku
Płytka
tytanowa
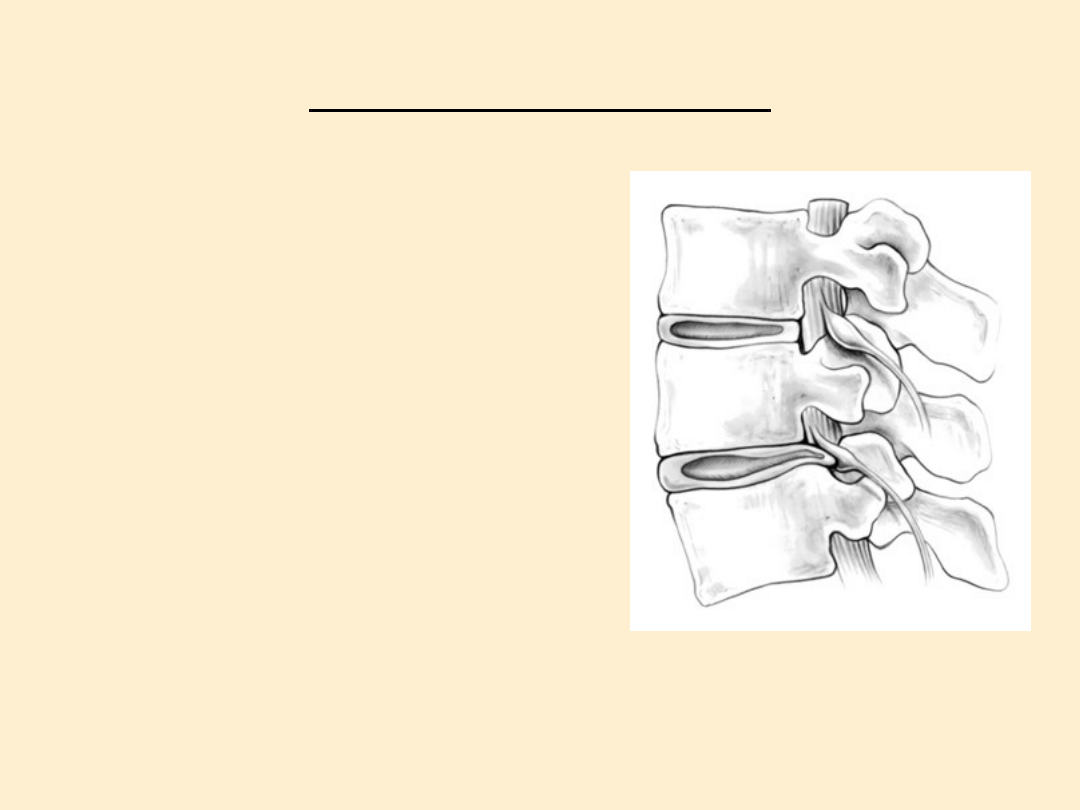
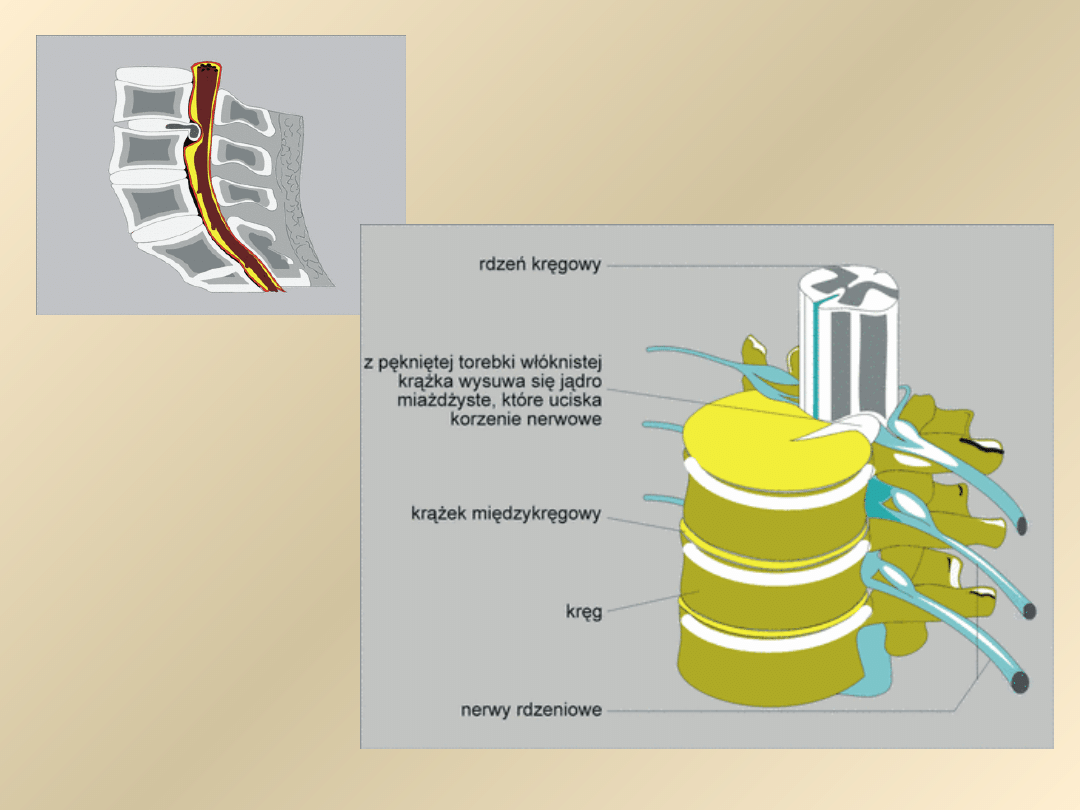
Dyskopatia i spondyloza
• Mianem dyskopatii określa się schorzenie krążka
międzykręgowego. Stanowi on naturalną podkładkę między
kręgami. Składa się z częsci obwodowej, zwanej pierścieniem
włóknistym, oraz z centralnie położonego elastycznego
materiału zwanego dyskiem.
• W przypadku dyskopatii dochodzi do pęknięcia pierścienia
włóknistego, zaś materiał dyskowy, pod wpływem działających
na niego sił, ulega przemieszczeniu.
• Najczęściej zmiany rozpoczynają się od połączenia piątego i
szóstego kręgu szyjnego. Nieco rzadziej dochodzi do zajęcia
sąsiednich przestrzeni. Z reguły dyskopatia jest wczesnym
stadium choroby zwyrodnieniowej kręgosłupa. Jeśli
uszkodzenie krążków ma miejsce na wielu poziomach, zaś
zdjęcia rentgenowskie wykazują cechy wtórnych
nieprawidłowych procesów kościotwórzych czy niestabilności
kręgosłupa, mówimy o zaawansowanej formie choroby
zwyrodnieniowej kręgosłupa zwanej spondylozą.
Dyskopatia, rysunek
ogólny
Dyskopatia, rysunek
szczegółowy
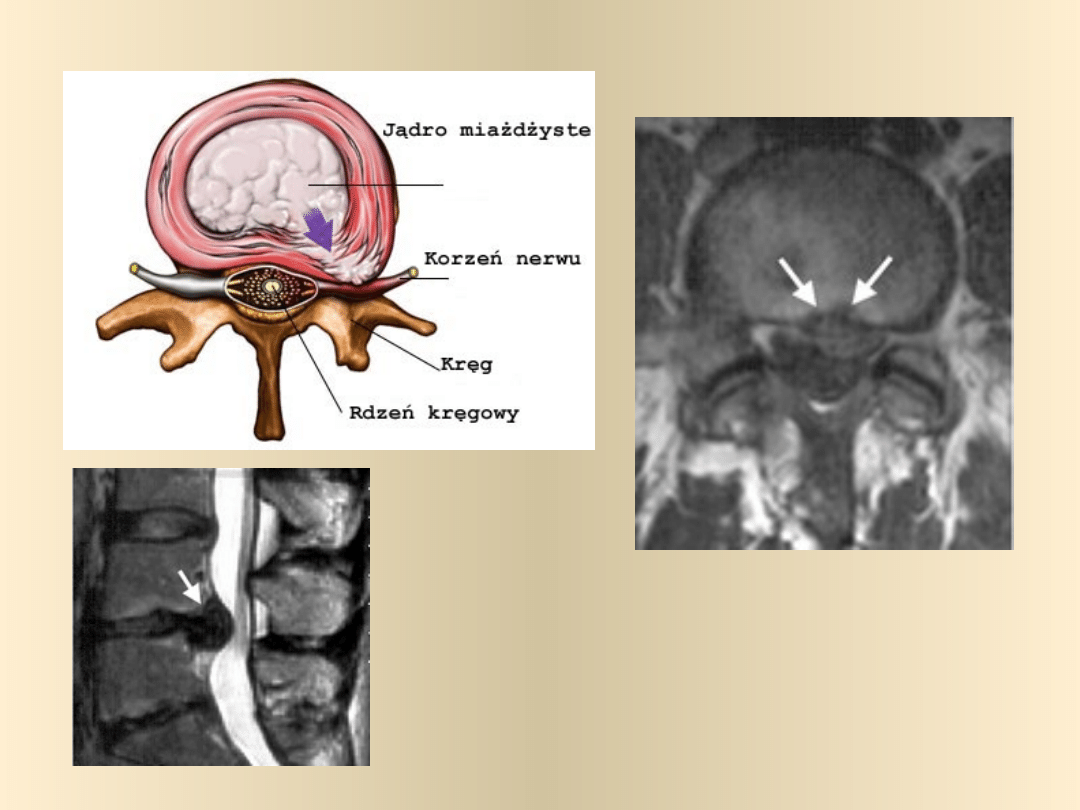
Protruzja jądra miażdżystego
Widok wysuniętego dysku z
góry
Widok wysuniętego dysku z
boku

Stadium i objawy choroby
Zmiany rejestrowane przy
pomocy obrazowych metod
badania
Proces postępującego
odwodnienia krążków
międzykręgowych przebiega
powoli i długi czas nie daje o
sobie znać.
Wczesne zmiany można wykryć
przy użyciu magnetycznego
rezonansu jądrowego (MRI)
Zmniejszenie elastyczności i
spłaszczenie dysku prowadzi
do rozluźnienia spoistego
dotychczas połączenia kręgów.
Nawet minimalna redukcja
odległości między trzonami
sąsiadujących kręgów
(wynikająca z obniżenia
wysokości dysku) spowoduje,
że więzadła łączące sąsiednie
kręgi staną się nieco za długie.
Efektem takiej nieznacznej
odcinkowej niestabilności jest
przeciążenie mechaniczne
przyczepów więzadeł
powodowane przez
niekontrolowane szarpnięcia
towarzyszące ruchom.
Na przeglądowym zdjęciu
rentgenowskim w projekcji
bocznej można obserwować
zmniejszenie dystansu między
sąsiadującymi trzonami
kręgów. Wytwórczy proces
zapalny powoduje powstanie
zgrubień i soplowatych wyrośli
zwanych osteofitami
tworzących się na obrzeżach
zwężonej przestrzeni.

Zwężenie przestrzeni
zajmowanej przez dysk sprawi,
że przeciążeniu ulegną stawy
międzywyrostkowe. Zmiany te
są groźne, ponieważ
przeciążeniowe procesy
wytwórcze przebiegające w tej
okolicy mogą prowadzić do
ucisków na korzenie nerwowe.
Zniekształcenia w okolicy
kanału tętnicy kręgowej mogą
uciskać na to naczynie stając
się przyczyna niedokrwienia
mózgu. Zjawisko to nasila się
przy podnoszeniu i obracaniu
głowy.
Nieprawidłowości w stawach
międzywyrostkowych będące
przyczyną znacznych
dolegliwości są często źle
widoczne na konwencjonalnych
zdjęciach rentgenowskich.
Bywa, że nasilenie zmian nie
odpowiada stopniowi
zaawansowania zniekształceń
dobrze widocznych przestrzeni
międzytrzonowych. Stąd przy
pozornie normalnym obrazie
radiologicznym kręgosłupa
mogą występować znaczne
dolegliwości i na odwrót -
głębokie zniekształcenia mogą
być stwierdzane u osób nie
skarżących się na kręgosłup.
Zwyrodnienie krążka może
prowadzić do uwypuklania się
jego fragmentów w kierunku
kanału kręgowego lub otworów
międzykręgowych. Patologia
tego typu jest około 100-
krotnie rzadsza niż w
lędźwiowym odcinku
kręgosłupa, jednak w
zaawansowanych przypadkach
może prowadzić do ucisku na
korzenie nerwowe lub na rdzeń
kręgowy.
Zmiany chorobowe dysków nie
są widoczne na przeglądowym
zdjęciu RTG. By je wykryć
konieczne jest wykonanie
takich badań jak magnetyczny
rezonans jądrowy lub
tomografia komputerowa

Fizykoterapia
• Niekiedy w opanowywaniu przewlekłego zespołu
bólowego pomocne są zabiegi fizykalne. Zastosowanie
głębokiego ciepła (okłady z parafiny czy nagrzewanie
polem elektromagnetycznym o wysokiej częstotliwości)
łagodzi przewlekłe procesy zapalne i wpływa
rozluźniająco na mięśnie.
• Zabiegi elektryczne, na przykład prądy diadynamiczne
(DD) lub interferencyjne pozwalają wygasić przewlekłe
zespoły bólowe. Efekt przeciwzapalny wywiera również
lecznicze zastosowanie fal ultradźwiękowych, pola
magnetycznego o niskiej częstotliwości czy
naświetlania promieniami lasera biostymulacyjnego.
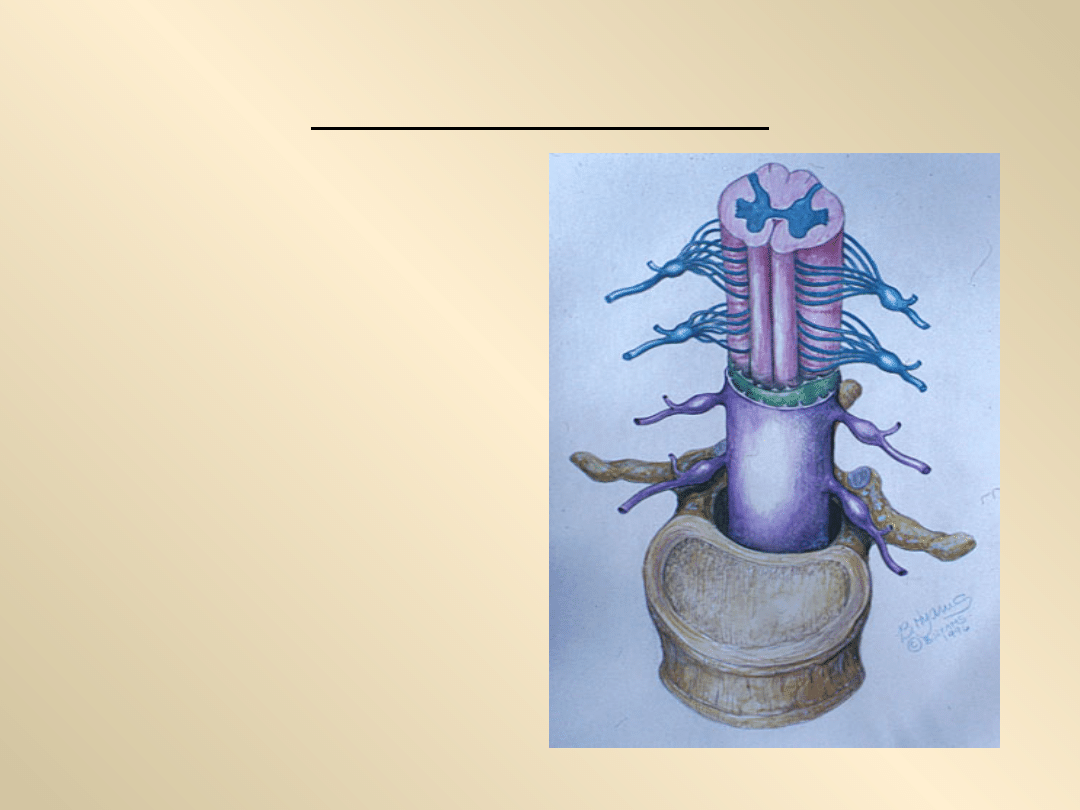
RWA RAMIENNA
• Z szyjnego odcinka rdzenia
kręgowego wyrastają
korzenie nerwowe tworzące
barkowy dający początek
nerwom zaopatrującym
kończynę górną.
• Korzenie, zanim utworzą
splot, opuszczają kręgosłup
przedostając się przez
wąskie otwory
międzykręgowe. Jest to
miejsce, w którym w trakcie
choroby zwyrodnieniowej
najczęściej dochodzi do
ucisku przez osteofity lub
przemieszczający się dysk.

•Przepuklina jądra miażdżystego będąca objawem
zaawansowanego zwyrodnienia krążka międzykręgowego
przebija się zwykle przez tylno-boczną, najsłabszą część
pierścienia włóknistego i trafia na początek korzonka
nerwowego.
•Chory skarży się na ból i drętwienie promieniujące do
barku, ramienia i ręki. Bólom towarzyszy osłabienie i
zaniki mięśni objawiające się mniejszą pewnością chwytu,
obniżeniem sprawności precyzyjnych ruchów palców lub
utratą kontroli nad stawem ramiennym czy łokciowym.
Fizykoterapia, delikatne wyciągi za głowę, leki
przeciwzapalne, rozluźniające mięśnie i zwalczające obrzęk
nieraz przynoszą długotrwały korzystny efekt, jednak nie
usuwają przyczyny cierpienia. W przypadku uciążliwych i
nie poddających się leczeniu dolegliwości ulgę może
przynieść zabieg operacyjny polegający na usunięciu
przyczyny ucisku i przywróceniu utraconej stabilności.

ZESZTYWNIAJĄCE ZAPALENIE
STAWÓW KRĘGOSŁUPA
(CHOROBA BEHTEREVA)
Etiologia
• Przyczyna choroby nie jest znana, bierze się pod uwagę
możliwość udziału czynnika zakaźnego i dziedzicznego w jej
powstawaniu.
• Za udziałem drobnoustrojów przemawia znaczna częstość
zakażeń, obejmujących szczególnie drogi moczowe w okresie
poprzedzającym objawy choroby.
• Predyspozycję
genetyczną
do
zachorowania
na
z.z.s.k.
potwierdza jego występowanie w rodzinach chorych - u ok. 20%
mężczyzn i 8% kobiet, krewnych pierwszego stopnia. Wykazano
ponadto, że antygen HLA B27 obecny jest u 90-96% chorych, w
porównaniu z 5-14% w populacji zdrowych osób kontrolnych.
Spośród osób z dodatnim antygenem HLA B27 zachorowuje na
z.z.s.k. tylko 1%. Uważa się więc, że obecność antygenu świadczy
o predyspozycji genetycznej do zachorowania pod wpływem
czynnika środowiskowego, prawdopodobnie zakaźnego.
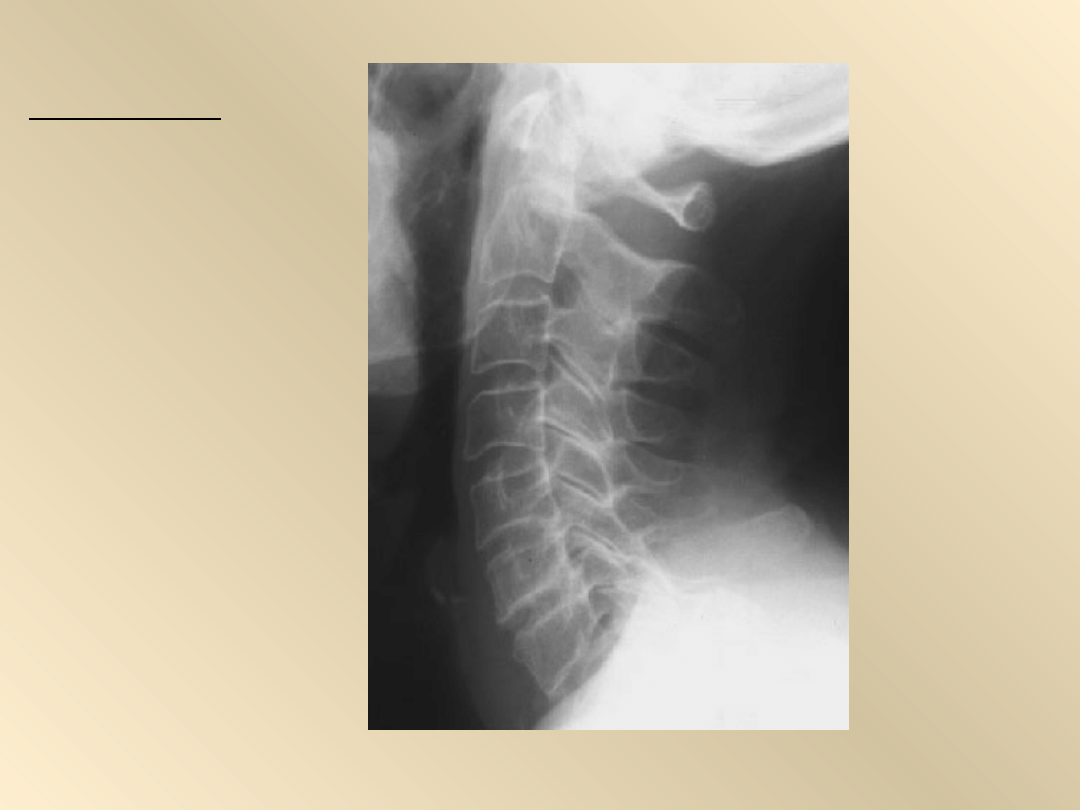
RTG odcinka
szyjnego
kręgosłupa w
projekcji
bocznej:
zwężenie
przestrzeni
między trzonami
kręgów C
5
i C
6
oraz C
6
i C
7
,
obniżenie
wysokości
trzonów kręgów,
nieregularne
obrysy z
odczynem
sklerotycznym
C
6
i C
7
Patogeneza
zmian
zapalnych w
przebiegu z.z.s.k nie
została dotychczas
wyjaśniona.
Proces dotyczy
początkowo głównie
przyczepów
ścięgnistych
(enthesis), gdzie
powstaje ziarnina
złożona z limfocytów i
plazmocytów,
podobna do ziarniny
stwierdzanej w błonie
maziowej u chorych
na r.z.s. W miejscach
zmienionych zapalnie
szybko dochodzi do
odkładania soli
wapnia
(sklerotyzacja) i do
kostnienia
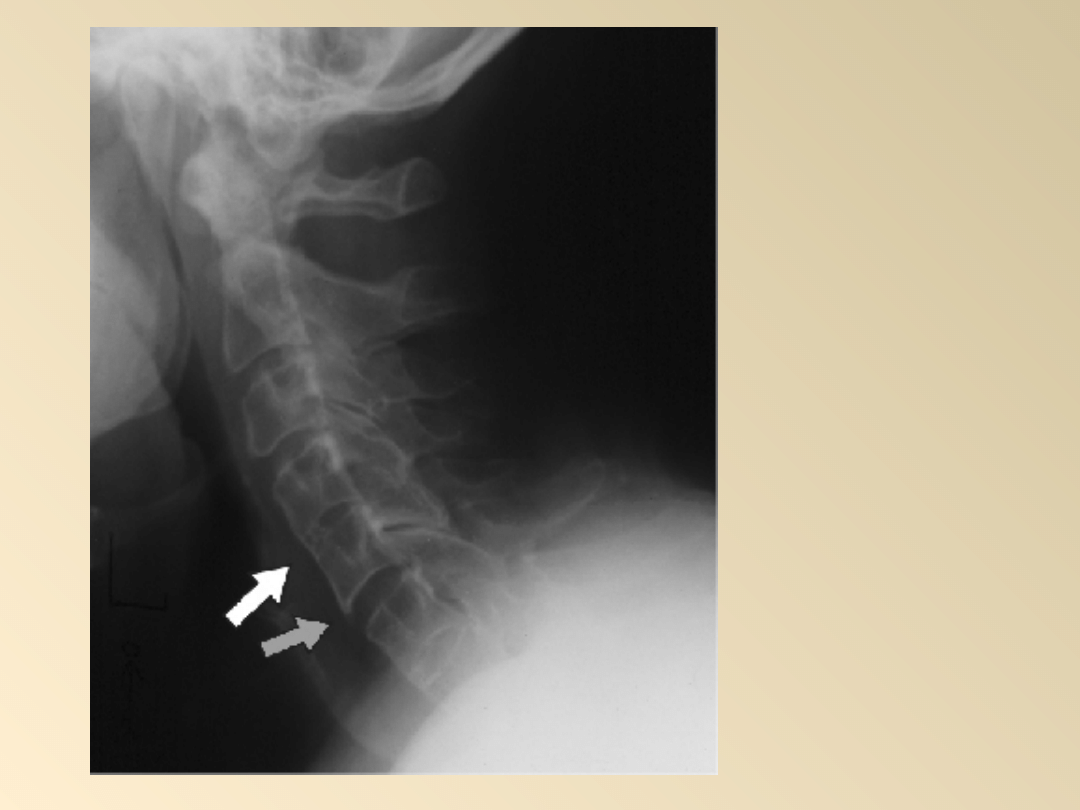
RTG odcinka
szyjnego kręgosłupa
w projekcji przednio-
tylnej i bocznej:
przodopochylenie,
zmniejszona lordoza,
syndesmofit łączący
trzony kręgów C
4
-C
5
(fot. 1, strzałka
biała), C
6
-C
7
,
tworzący się
syndesmofit na
wysokości dolnej
krawędzi trzonu
kręgu C5 (strzałka
szara).
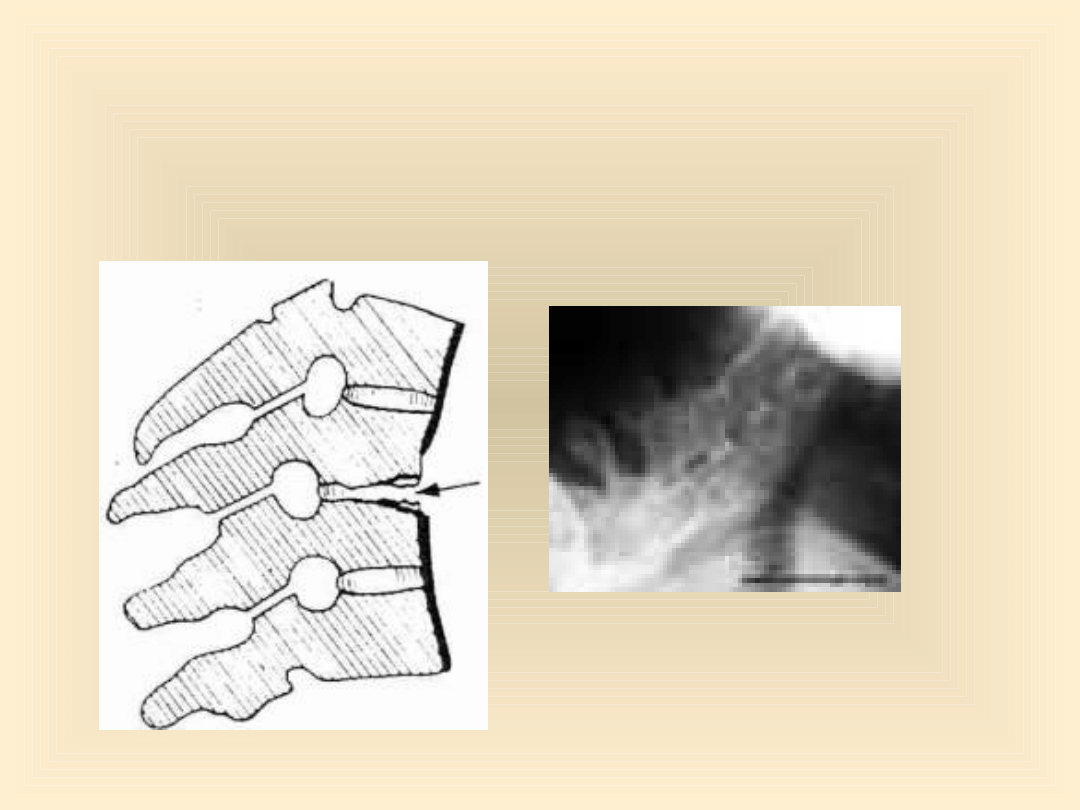
• Kostnienie pierścieni włóknistych, stawów
międzykręgowych i więzadeł kręgosłupa prowadzi do
jego stopniowego usztywnienia. Mostki kostne łączące
sąsiednie kręgi, noszące nazwę syndesmofitów, powstają
początkowo w odcinku lędźwiowym kręgosłupa, a
następnie stopniowo obejmują odcinek piersiowy -
kręgosłup przybiera wygląd "kija bambusowego".
Typowy objaw "kija bambusowego"
Występowanie
• Choroba występuje przeważnie u mężczyzn, u których
jest 9 razy częściej rozpoznawana niż u kobiet.
Rozpoczyna się zwykle między 20. a 30. r.ż.
Objawy kliniczne
• Początek choroby jest często niezauważalny, proces
chorobowy rozwija się skrycie.
• Fakt. że bóle są obustronne, a nasilenie ich następuje
w stanie spoczynku, odróżnia je od
bólów spowodowanych dyskopatiami.
• We wczesnym okresie choroby mogą pojawić się
również niecharakterystyczne objawy
ogólne - uczucie osłabienia, stany
podgorączkowe, utrata masy ciała.
• Występuje nawracające zapalenie tęczówki oka
• Typowa sylwetka narciarza
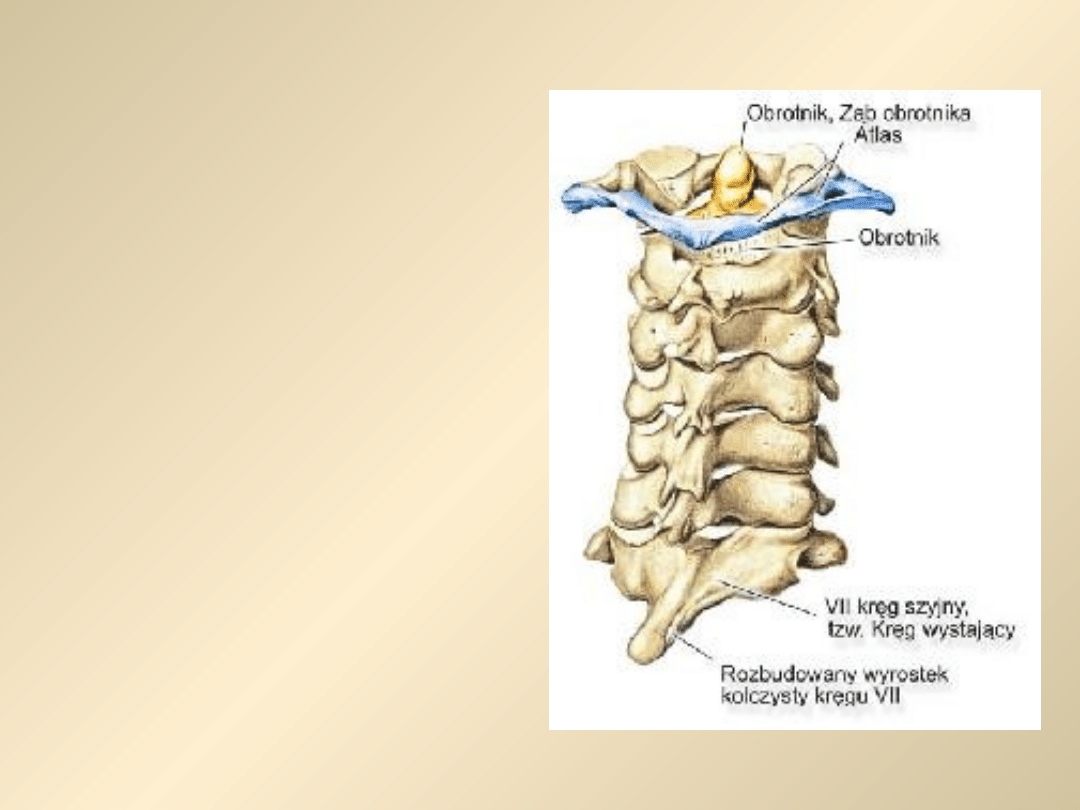
• Zajęcie odcinka szyjnego
kręgosłupa powoduje
początkowo
ograniczenie ruchu, później
może dojść do całkowitego
usztywnienia tego odcinka.
• Stopniowo, w miarę
obejmowania wyższych
odcinków kręgosłupa
przez proces zapalny dochodzi
do ograniczenia jego
ruchomości.
Ruchomość należy badać w
poszczególnych odcinkach.
• Następuje podwichnięcie
obrotnika,który uciska na rdzeń
kręgowy i może go przerwać
powodując śmierć.
ZESPÓŁ SZYJNY GÓRNY
(ZESPÓŁ BARRéGO-LIéOU)
• Jest to ból górnej części karku i
potylicy, promieniujący do czoła,
tylnej części oczodołów i skroni.
Dolegliwości bólowe nasilają się
przy ruchach głową. Ból może
mieć charakter stały lub
napadowy, przy czym napady
bólu trwają od kilkunastu godzin
do kilku dni, a następnie
natężenie bólu stopniowo się
zmniejsza.
• Występują również inne objawy,
takie jak zawroty głowy, szum w
uszach, czasami oczopląs i
zaburzenia snu.
• Zespół szyjny górny występuje
częściej u kobiet niż u mężczyzn,
a początek obserwuje się między
40 a 50 rokiem życia.

• Jego przyczyną jest najczęściej choroba zwyrodnieniowa
górnego odcinka kręgosłupa, ucisk tętnic kręgowych i
prawdopodobnie struktur unerwienia autonomicznego, stąd
zwany jest również zespołem "szyjno-głowowym
naczyniowym".
• Uraz komunikacyjny zgięciowo-wyprostny górnego odcinka
kręgosłupa (uraz "trzaskającego bicza"), którego
następstwem jest uszkodzenie tylnego aparatu więzadłowo-
torebkowego, może spowodować drażnienie i ucisk drugiego
i trzeciego korzenia szyjnego. Występuje wtedy jednostronny
lub obustronny ból o umiejscowieniu podobnym jak przy
zespole szyjnym górnym, ale określany jako "ból szyjno-
potyliczny". Bólowi towarzyszy przeczulica skóry na potylicy
w obszarze unerwianym przez nerw potyliczny większy, a
dolegliwości nasilają się przy ruchach głowy.
• Rozpoznanie ułatwia dodatni wynik blokady nerwu
potylicznego większego.
• Podrażnienie trzech górnych nerwów rdzeniowych (C1, C2,
C3) i przeniesienie impulsacji na nerwy czaszkowe V i VII
daje obraz "zespołu bólowego szyjno-twarzowego". Ból taki
jest odczuwany w szyi i na twarzy. Często towarzyszy mu
uczucie pieczenia i mrowienia okolicy żuchwy i części języka.

MIELOPATIA SZYJNA
• Rzadkim, ale poważnym powikłaniem choroby dyskowej
kręgosłupa szyjnego jest stan określany jako mielopatia, czyli
choroba samego rdzenia kręgowego.
• Chociaż proporcje między rozmiarem rdzenia i kanału kręgowego
w odcinku szyjnym pozostawiają pewną rezerwę przestrzeni,
nieraz zdarza się, że centralna przepuklina krążka wywiera ucisk
na rdzeń.
• Choroba zaczyna się podstępnie od osłabienia, drżeń lub skurczów
w nogach. Dysfunkcja może również objąć kończyny górne.
• W zaawansowanej fazie mogą wystąpić trudności w wydalaniu
moczu.
• Mielopatia szyjna jest stanem poważnym i stanowi wskazanie do
pilnej operacji. Chirurgiczne usunięcie uciskającej masy stwarza
szansę poprawy, rzadko jednak mielopatia przemija bez śladu. W
przypadku choroby trwającej dłużej oraz u starszych pacjentów
pewien stopień deficytu neurologicznego z reguły pozostaje.
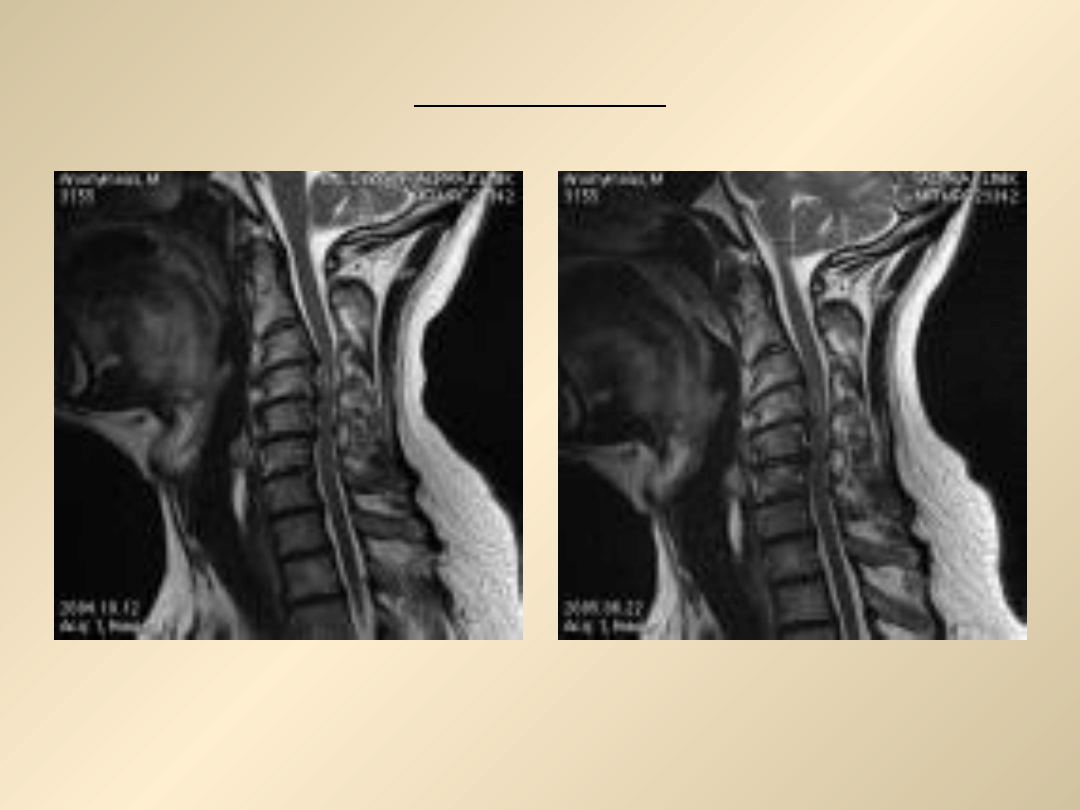
Mielopatia
Przed operacją i po operacji

BOLESNY KRĘCZ SZYI
• Kręcz szyi, czyli utrwalone zaburzenie
ruchomości kręgosłupa będące następstwem
np. wrodzonych nieprawidłowości kostnych
czy okołoporodowego uszkodzenia mięśni
bywa przyczyną zaburzeń wzroku i
asymetrycznego rozwoju twarzy.
• Jest to stały i napadowy ból karku i
przednio-bocznej części szyi z nasilającym
się okresowo przymusowym rotacyjnym
ustawieniem głowy, spowodowanym
przykurczem mięśnia mostkowo-
obojczykowo-sutkowego i mięśni pochyłych.
• Bolesny kręcz szyi powstaje w wyniku zmian
pourazowych mięśni, stawów kręgosłupa lub
przepukliny jądra miażdżystego,
podrażnienia korzeni lub nerwów
rdzeniowych. Leczenie operacyjne jest
niecelowe, gdyż nie przynosi dobrego efektu
w tym typie kręczu.

ZESPÓŁ SZYJNO-RAMIENNY
• Dolegliwości bólowe są odczuwane w karku, rzadziej w
przedniej części szyi, mogą promieniować w kierunku
potylicy, barku, kończyny górnej, a nawet górnej części
klatki piersiowej.
• Dolegliwościom tym towarzyszyć mogą:
· ograniczenie zakresów ruchów kręgosłupa
· wzmożone napięcie mięśni przykręgosłupowych
· bolesność· uciskowa wyrostków ościstych
· dodatni objaw szczytowy
· wyrównanie lordozy szyjnej
· objawy korzeniowe (jeżeli dochodzi do ucisku lub do
zwężenia otworu międzykręgowego)

Leczenie
• Leczenie zespołu bólowego szyjno-ramiennego można
rozpocząć po ustaleniu przyczyny dolegliwości i
przeprowadzeniu diagnostyki różnicowej.
• Ponieważ najczęstszą przyczyną bólów szyjno-ramiennych są
zmiany zwyrodnieniowe w tylnych strukturach stawowych,
stąd dużą wartość diagnostyczną mają blokady stawów
międzywyrostkowych.
• Randomizowane badania kontrolowane wskazują, że jeżeli
blokada diagnostyczno-prognostyczna była w sposób
powtarzalny skuteczna, to termolezja nerwów unerwiających
te stawy może przynieść bardzo dobre wyniki.
• Stosowane były ponadto wymienione poniżej metody leczenia,
jakkolwiek nie ma dostatecznych dowodów pochodzących z
randomizowanych badań kontrolowanych wskazujących na
ich skuteczność.

• Wyciągi za głowę w osi długiej ciała z obciążeniem 2-4
kg lub bardzo ostrożne leczenie manualne. Te zabiegi
stosuje się u chorych, u których podczas badania wyciąg
za podbródek i potylicę przynosi ulgę w dolegliwościach.
Jeżeli ból nie ustępuje po 24 h stosowania wyciągu,
należy go przerwać.
• Blokady splotu szyjnego lub ramiennego (w zależności
od miejsca powstawania bólu) 1% roztworem lidokainy,
ewentualnie z dodatkiem zawiesiny steroidu;
wstrzykiwanie do stawów międzywyrostkowych 2-3 ml
lidokainy zmieszanej ze steroidem pod kontrolą rtg.
• Fizjoterapia - rozgrzewanie, diatermia krótkofalowa,
prądy diadynamiczne

DZIĘKUJĘ
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
Wyszukiwarka
Podobne podstrony:
ZESPOLY BOLOWE ODCINKA SZYJNEGO
Zespoły bólowe odcinka szyjnego kręgosłupa
ZESPOŁY BÓLOWE ODCINKA LĘDŹWIOWEGO KRĘGOSŁUPA
ZESPOŁY BÓLOWE ODCINKA PIERSIOWEGO KRĘGOSŁUPA
Zespoły bólowe odcinka lędźwiowego kręgosłupa
Zespoły bólowe kręgosłupa szyjnego
Zespoły posturalne bóle odcinka szyjnego i lędźwiowego kręgosłupa 2
Zespol zatoki szyjnej, Zespół zatoki szyjnej, zespół zatoki tętnicy szyjnej
Zespoły bólowe kręgosłupa
masaz w jednostkach chorobowych, ZESPOŁY BÓLOWE KRĘGOSŁUPA, ZESPOŁY BÓLOWE KRĘGOSŁUPA - RWA KULSZOWA
7 Zespoły bólowe kręgosłupa
ZESPOŁY BÓLOWE DŁONI
najczęstsze zespoły bólowe u dzieci
Występowanie zespołów bólowych odcinka lędźwiowego kręgosłupa u pracowników fizycznych
więcej podobnych podstron