
1
Leki hipolipemizujące
2
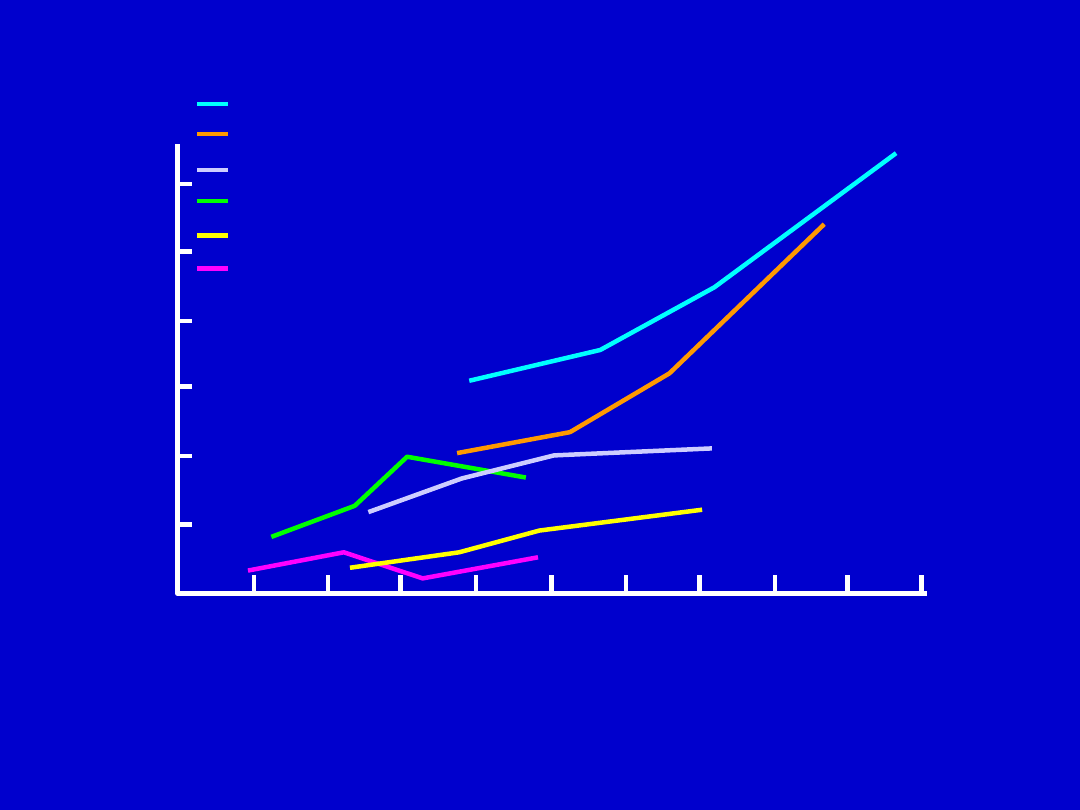
100 125 150 175 200 225 250 275 300 325 350
30
25
20
15
10
5
0
Północna Europa
USA
Południowa Europa
Południowa Europa – region śródziemnomorski
Syberia
Japonia
cholesterol całkowity (mg%)
C
h
N
S
ś
m
ie
rt
e
ln
o
ś
ć
(
%
)
2
5
l
a
t

3
Główne zaburzenia
lipidowe zwiększające
ryzyko chorób sercowo-
naczyniowych:
1. Hipercholesterolemia:
• LDL > 130 mg%
• Pierwotna lub wtórna (tj. wywołana
niektórymi chorobami (niedoczynność
tarczycy, cholestaza, zespół nerczycowy,
porfiria) lub lekami (diuretyki tiazydowe,
beta-blokery nieselektywne,
progestageny).
2. aterogenna dyslipidemia:

4
Aterogenna dyslipidemia
• TG ≥150 mg/dl w następstwie zwiększonego
stężenia lipoprotein o bardzo małej gęstości
VLDL,
• HDL < 40 mg/dl;
• dominacją w osoczu małych gęstych
cząsteczek LDL, którym przypisywane są
szczególne właściwości aterogenne
• Lipemia poposiłkowa
• LDL może być w normie, jeśli jednak jest
podwyższony to mamy do czynienia z
hiperlipidemią mieszaną

5
Lipemia poposiłkowa
• przedłużona obecność w osoczu tzw.
lipoprotein resztkowych (remnantów), tj.
częściowo skatabolizowanych lipoprotein
VLDL i chylomikronów.
• Remnanty mają znacznie mniejsze rozmiary
niż lipoproteiny macierzyste, utraciły
bowiem znaczną część triglicerydów i łatwo
przenikają do ściany tętnicy, wprowadzając
cholesterol do przestrzeni
podśródbłonkowej.

6
Chylomikronemia
• zwiększa głównie ryzyko zapalenia trzustki, a ich wpływ na
ryzyko chorób sercowo-naczyniowych jest według obecnego
stanu wiedzy niewielki
• bardzo wysokim stężeniem triglicerydów w surowicy (>1000
mg/dl) oraz wysokim stężeniem cholesterolu całkowitego
(>500 mg/dl), jako efekt retencji i chylomikronów i VLDL .
W zaburzeniach tych surowica jest lipemiczna.
• Pierwotna: niedobor lipazy lipoproteinowej (enzym
odpowiedzialny za katabolizm lipoprotein bogatych w
triglicerydy) lub apolipoproteiny C II,
• Wtórna: wtórnie w źle kontrolowanej cukrzycy, zwłaszcza
typu 1 oraz u alkoholików.
• Leczenie z wyboru: fibraty

7
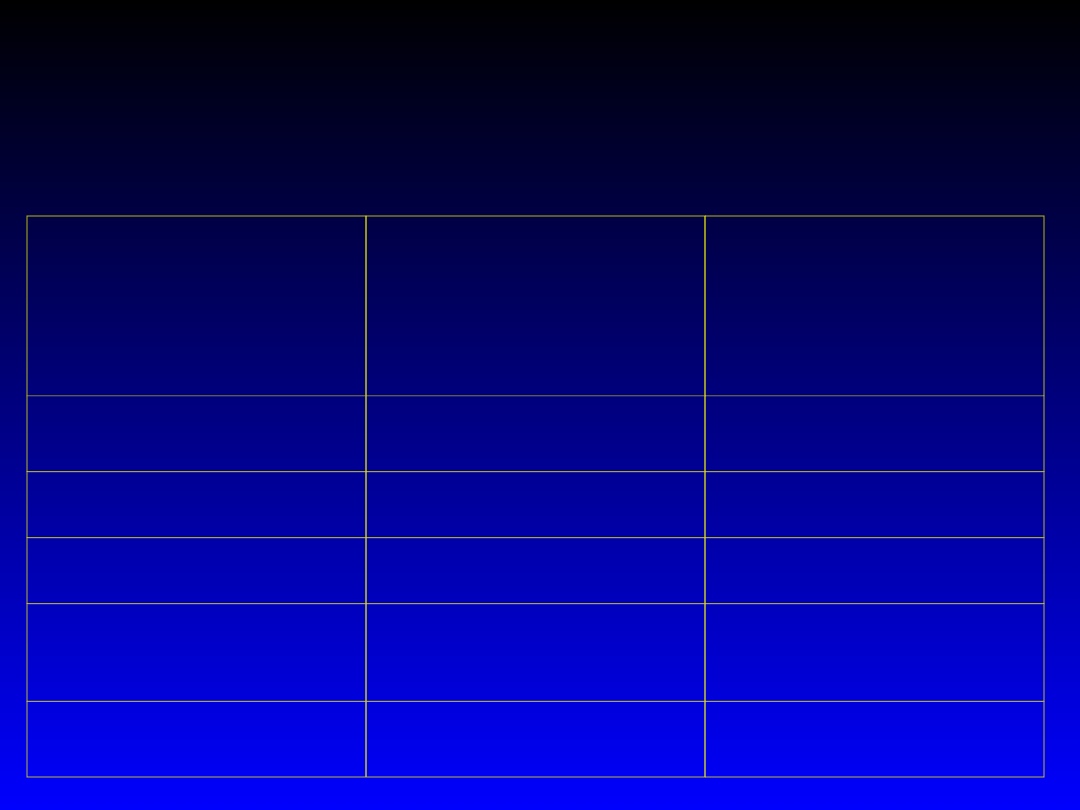
Normy lipidogramu ...
Zalecenia:
( * ) Międzynarodowego Towarzystwa
Miażdżycowego
( ** ) wspólne zalecenia europejskich
towarzystw: kardiologicznego,
nadciśnienia tętniczego i prewencji
miażdżycy
8
Normy lipidogramu ...
Ryzyko choroby
niedokrwiennej
zwiększone, gdy ...
- wariant „bardziej
liberalny”
Ryzyko choroby
niedokrwiennej
zwiększone, gdy ... –
wariant „mniej
liberalny”
Cholesterol
całkowity (mg/dl)
> 200 *
> 190 **
Triglicerydy (mg/dl)
> 180 **
> 150 *
LDL (mg/dl)
> 135 *
> 115 **
HDL (mg/dl)
< 40 **
K < 40*, M <
35*
Cholesterol
całkowity / HDL
> 5 *
> 5 *

9
Normy lipidogramu
NCEP
(National Cholesterol Education Panel)
Obecność
zdiagnozowanej
choroby
naczyniowej *
Obecność co
najmniej dwóch
czynników ryzyka **
Docelowe wartości
stężeń LDL-
cholesterolu (mg/dl)
NIE
NIE
< 160
NIE
TAK
< 130
TAK
TAK / NIE
< 100

10
NCEP - definicje ...
( * )
choroba niedokrwienna serca;
choroba naczyń obwodowych
objawowa choroba tętnic szyjnych
(**)
• wiek (M > 45 r.ż., K > 55 r.ż.)
•
wywiad rodzinny ch.n.s. w młodym wieku
•
aktualne palenie papierosów
•
NT
•
niskie stężenie HDL < 35 mg/dl (gdy HDL >
60
mg/dl – odejmij jeden czynnik ryzyka)
•
cukrzyca

11
Zalecenia ...
( ! )
docelowe stężenia lipidów zależą od
wyjściowego ryzyka chorego …
( ! ! ) przykłady:
• pacjent po zawale serca – zawsze LDL < 100
mg/dl
• pacjent z cukrzycą – zalecenia ADA 2005:
• LDL-cholesterol < 100 mg/dl (<70 – opcja u
chorych z cukrzycą i CVD, zalecenie B)
• triglicerydy <150 mg/dl
• HDL > 40 mg/dl (kobiety nawet 50 mg/dl)
• chorzy z cukrzycą wysokiego ryzyka powinni
otrzymywać statyny
• fibraty – tylko u chorych z niskim poziomem
HDL i zbliżonym do prawidłowego LDL

12
Nowe zalecenia ATP III Update – lipiec 2004
•
Docelowe
wartości LDL-cholesterolu
• Wartości, przy których
rozpoczynać
należy farmakoterapię
Wysokie ryzyko
(bardzo wysokie
ryzyko)
Umiarkowanie wysokie
Umiarkowane ryzyko
Niskie ryzyko
Docelowe
< 100 mg/dl
< 70 mg/dl
< 130 mg/dl
<130 mg/dl
<160 mg/dl
Rozpocznij
100 mg/dl
130 mg/dl
ł 130 mg/dl
ł 160 mg/dl
Rozważ
rozpoczęcie
100 mg/dl (< 100 mg/dl)
130 mg/dl (100-129 mg/dl)
ł 160 mg/dl
ł 190 mg/dl (160-189 mg/dl)
Wysokie ryzyko –
10-letnie ryzyko zgonu sercowo-naczyniowego > 20%
(bardzo wysokie ryzyko):
udokumentowana choroba sercowo-naczyniowa + inne
czynniki (cukrzyca) lub istotne, nadal źle kontrolowane czynniki ryzyka (np. palenie
papierosów) lub zespół metaboliczny lub po ostrym zespole wieńcowym
Umiarkowanie wysokie
ryzyko 10-20% w ciągu 10 lat; > 2 czynników ryzyka
Umiarkowane ryzyko
ryzyko <10% w ciągu 10 lat

13
Nowe zalecenia ATP III Update – lipiec 2004
Docelowe
wartości LDL-cholesterolu <70 mg/dl
U kogo ? = Kogo uznać za osoby „bardzo
wysokiego ryzyka” ?
Opcjonalny cel leczenia
• obecność choroby sercowo-naczyniowej z
mnogimi czynnikami ryzyka (zwłaszcza z
cukrzycą)
• obecność choroby sercowo-naczyniowej z
poważnymi i nadal źle kontrolowanymi
czynnikami ryzyka (chory nadal palący
papierosy)
• osoby z zespołem metabolicznym
• osoby po ostrych zespołach wieńcowych


EWOLUCJA

17
Leczenie dietetyczne

18
ŻYWICE WIĄŻĄCE KWASY ŻÓŁCIOWE
POCHODNE KWASU FIBRYNOWEGO
(FIBRATY)
KWAS NIKOTYNOWY (niacyna, wit. PP)
i pochodne
PROBUKOL
Wolne kwasy tłuszczowe (omega-3)
STATYNY (WASTATYNY, inhibitory
reduktazy 3-hydroksy-3-
metyloglutarylo-koenzymu A)
Ezetymib

19
Obecnie stwierdzono, że
tylko statyny i WKT omega-3
zmniejszają częstość zgonów
ogółem i zgonów sercowych.
Stawia to pod znakiem
zapytania celowość
stosowania pozostałych
interwencji (diety, fibratów,
żywic, kwasu nikotynowego),
chociaż zmniejszają one
ryzyko zawału serca.

20
Żywice wiążące kwasy
żółciowe
• Powodują utratę kwasów i tym samym ich nasiloną
syntezę przez wątrobę z cholesterolu
• LDL-C ↓15%-30%
• HDL-C ↑ 3% - 5%
• TG ↑ lub bez zmian (nie stosować w hiperTRG)
• Kolestyramina, kolestipol, colesevelam (nie
zarejestrowany, rzadziej objawy z pp)
• Łączy się z statynami – rzadko w monoterapii
• DNP: zaburzenia żołądkowo-jelitowe, zaparcia,
zmniejszenie wchłaniania witamin rozpuszczalnych w
tłuszczach, beta-adrenolityków, tiazydów, tyroksyny,
digoksyny, warfaryny

21
Fibraty
• Klofibrat, bezafibrat, ciprofibrat gemfibrozil,
fenofibrat
• ich głównym działaniem jest zwiększanie
stężenia HDL-C (10-20%) i redukcja
triglicerydów (20-50%)
• mają słabe działanie zmniejszające stężenie
LDL-C (z wyjątkiem fenofibratu)
• Meta – analiza (2005) – redukcja ryzyka
zdarzeń sercowo-naczyniowych

22
Fibraty
• działają poprzez aktywację receptorów PPAR - alfa,
to z kolei prowadzi do:
– zwiększenia syntezy przezbłonowego transportera
cholesterolu związanego z apolipoproteiną A (ABCA1) i
przyspieszonemego usuwania cholesterolu z makrofagów,
co zapobiega ich transformacji w komórki piankowate
– hamowanie syntezy cząsteczek VLDL w wątrobie (wzrost
betaoksydacji kwasów tłuszczowych, które są substratem
dla syntezy TG) i zwiększanie ich katabolizmu (nasilenie
aktywności lipazy lipoproteinowej), co prowadzi do
zmniejszenia stężenia triglicerydów w surowicy oraz
– wzrost syntezy apo AI i apo AII, co powoduje zwiększenie
stężenia HDL

23
Fibraty - DNP
• dyspepsja,
• wzrost stężenia enzymów wątrobowych i
kreatyniny
• Miopatia (szczególnie gdy gemfibrozil ze
statyną)
• kamica żółciowa
• Nie w ciężkiej niewydolności wątroby lub
nerek

24
Badanie FIELD
• Fenofibrate did not significantly reduce
the risk of the primary outcome (coronary
heart disease death or non-fatal
myocardial infarction) of coronary events.
It did reduce total cardiovascular events,
mainly due to fewer non-fatal myocardial
infarctions and revascularisations. The
higher rate of starting statin therapy in
patients allocated placebo might have
masked a moderately larger treatment
benefit

25
Kwas nikotynowy
(niacyna)
• Bardzo silnie podnosi HDL (15-35%)
• TG ↓ 20%-50%
• LDL-C ↓ 5%-25%
• DNP (częste i uciążliwe): Zwiększa
glikemię w większych dawkach,
uderzenia gorąca, zmiany skórne,
zwiększenie stężenia kwasu moczowego,
enzymów wątrobowych, zaburzenia
żołądkowo-jelitowe

26
Probukol
• Hamuje syntezę cholesterolu i
pobudza katabnolizm LDL
• Wydłuża QT

27
Ezetymib – w Polsce nie
dostępny
• LDL-C ↓ 15% - 25%
• HDL-C ↑ 2% - 5%
• TG ↓ 10%-15%
• Hamuje absorpcję w jelicie cholesterolu
pochodzenia pokarmowego i z żółci
• może również zmniejszać stężenie remnantów
chylomikronów, co może mieć także znaczenie w
redukcji ryzyka sercowo-naczyniowego
• W połączeniu ze statynami (w USA preparaty
złożone), raczej nie w monoterapii
• DNP: biegunka, bóle mięśniowe, zmęczenie, kaszel
• Nie łączyć z cyklosporyną

28
Inhibitory CETP (białko
transportujące estry
cholesterolu),
•
niezwykle silnie podnoszą stężenie
cholesterolu HDL.
•
torcetrapib i JTT-705
•
torcetrapib w dawce 120 mg/dobę może
zwiększyć stężenie cholesterolu HDL o 61%,
a w dawce 120 mg dwa razy na dobę o 106%.
•
Badania na zwierzętach doświadczalnych
sugerują, że długotrwałe hamowanie CETP
przez te leki zmniejsza podatność na rozwój
miażdżycy.
29
Cholester
ol
całkowity
LDL
HDL
TG
TWARDY
PUNKT
KOŃCOWY
STATYNY
FIBRATY
Wpływ na ryzyko !!!
???

30
Statyny –
leki nie tylko
hipolipemizujące ...
• zmniejszają występowanie zdarzeń
wieńcowych oraz udarów mózgu i/lub
zgonów wieńcowych oraz zgonów
ogółem u pacjentów z ChNS i bez niej,
u chorych na cukrzycę i u ludzi z
nadciśnieniem tętniczym, u mężczyzn i
u kobiet, u ludzi starszych i młodszych.
• Redukcja incydentów wieńcowych nie
zależy od wyjściowego stężenia LDL
cholesterolu

1987
1987
– rok przełomu:
– rok przełomu:
rejestracja pierwszej statyny
rejestracja pierwszej statyny
w USA
w USA
pierwsze wytyczne leczenia
pierwsze wytyczne leczenia
oficjalne uznanie powiązania
oficjalne uznanie powiązania
ryzyka choroby wieńcowej i
ryzyka choroby wieńcowej i
stężenia cholesterolu
stężenia cholesterolu

32
Jednym z
największych
osiągnięć kardiologii
ostatnich 25 lat jest
zastosowanie
statyn ...

33
Statyny
• w porównaniu z placebo zmniejszają ryzyko
– głównych incydentów wieńcowych o 27%,
– udarów mózgu o 18%
– zgonów ogółem o 15%
• hamują progresję miażdżycy w tętnicach
wieńowych i szyjnych
• działają: hipolipemizująco, przeciwzapalnie,
antyoksydacyjnie, przeciwzakrzepowo,
poprawiają funkcję śródbłonka i stabilizują
blaszkę miażdżycową
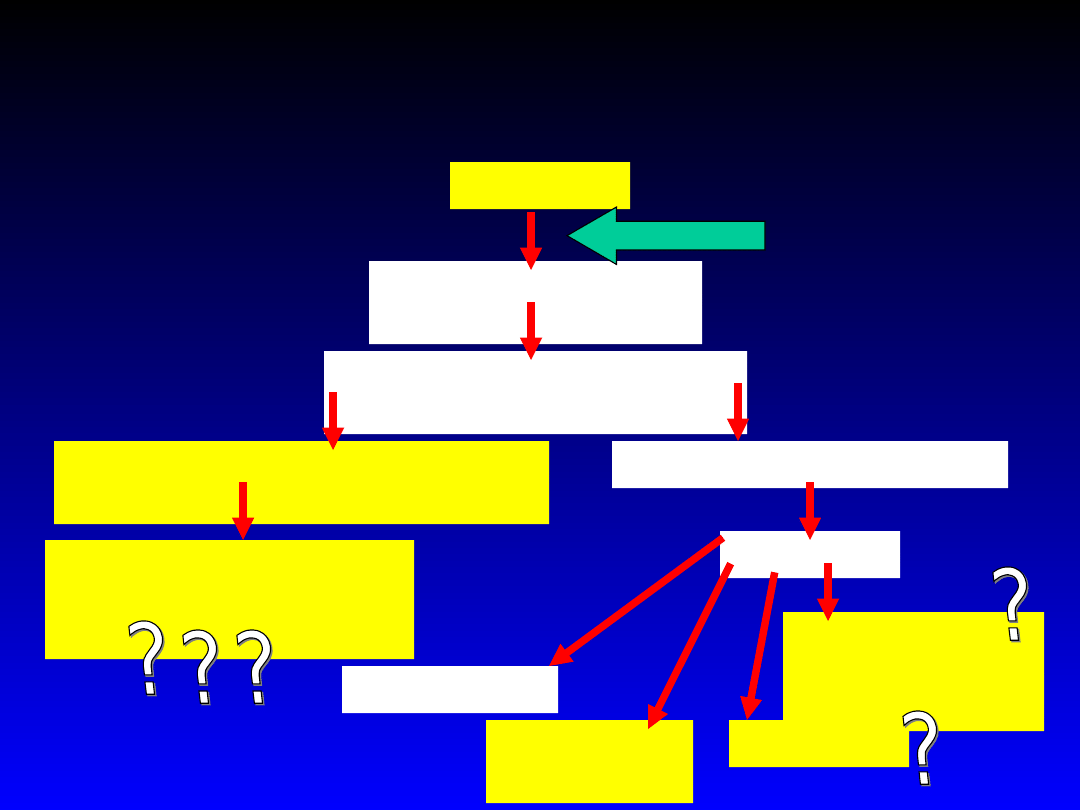
34
Statyny – jak działają ?
HMG-CoA
Kwas
mewalonowy
Pirofosforan
izopentenylu
Farnezylopirofosforan
Geranylogenarylopirofosfor
an
Białka
geranylogeranylowa
ne
Farnezyl
cholesterol
ubichinon
y
Białka
farnezylowan
e
dolichole
Inhibitory
reduktazy HMG-
CoA

35
Statyny
• W wyniku hamowania syntezy
cholesterolu w wątrobie dochodzi do
kompensacyjnego wzrostu aktywności
receptorów dla LDL, a co za tym idzie
zwiększonego usuwania cząsteczek tych
lipoprotein z krążenia.
• Wykazują także łagodne działanie
zmniejszające stężenie triglicerydów i
zwiększające stężenie cholesterolu HDL.

36
Statyny - klasyfikacja
• STATYNY:
• NATURALNE (lowastatyna, prawastatyna,
simwastatyna)
• SYNTETYCZNE (atorwastatyna, ceriwastatyna,
fluwastatyna, rosuwastatyna, itawastatyna)
• STATYNY:
• LIPOFILNE (atorwastatyna, ceriwastatyna,
lowastatyna, simwastatyna)
• HYDROFILNE (fluwastatyna, prawastatyna)

37
ATORWASTATYNA
• Stosowana jako lek prekursorowy –
NIE
• wchłanianie z przewodu pokarmowego:
80%
• biodostępność:
12%
• wpływ pokarmu na biodostępność:
zmniejszenie
• zalecana pora dawkowania:
rano
• wiązanie z białkami osocza:
98%
• wychwyt wątrobowy (% wchłoniętej dawki):
bardzo
nasilony
• wydalanie nerkowe:
<2%
• aktywne metabolity:
tak
• T max:
1-3 h
• okres półtrwania leku:
14 h (akt. metabolity 20-30 h)
•
lipofilna;
dawkowanie:
10-80 mg / dobę

38
FLUWASTATYNA
• Stosowana jako lek prekursorowy –
NIE
• wchłanianie z przewodu pokarmowego:
98%
• biodostępność:
24%
• wpływ pokarmu na biodostępność:
zmniejszenie
• zalecana pora dawkowania:
bez znaczenia
• wiązanie z białkami osocza:
98%
• wychwyt wątrobowy (% wchłoniętej dawki):
> 70%
• wydalanie nerkowe:
6%
• aktywne metabolity:
nie
• T max:
1 h
• okres półtrwania leku:
1-2 h
•
hydrofilna
dawkowanie:
20-80 mg / dobę

39
LOWASTATYNA
• Stosowana jako lek prekursorowy –
TAK
• wchłanianie z przewodu pokarmowego:
30%
• biodostępność:
5%
• wpływ pokarmu na biodostępność:
zwiększenie
• zalecana pora dawkowania:
wieczór
• wiązanie z białkami osocza:
95%
• wychwyt wątrobowy (% wchłoniętej dawki):
> 70%
• wydalanie nerkowe:
10%
• aktywne metabolity:
tak
• T max:
2 h
• okres półtrwania leku:
2-3 h
•
lipofilna;
dawkowanie:
10-80 mg / dobę

40
PRAWASTATYNA
• Stosowana jako lek prekursorowy –
NIE
• wchłanianie z przewodu pokarmowego:
34%
• biodostępność:
17%
• wpływ pokarmu na biodostępność:
zmniejszenie
• zalecana pora dawkowania:
wieczór
• wiązanie z białkami osocza:
50%
• wychwyt wątrobowy (% wchłoniętej dawki):
45%
• wydalanie nerkowe:
50%
• aktywne metabolity:
tak
• T max:
1-1,5 h
• okres półtrwania leku:
1-3 h
•
hydrofilna
dawkowanie:
20-40 mg / dobę

41
SIMWASTATYNA
• Stosowana jako lek prekursorowy –
TAK
• wchłanianie z przewodu pokarmowego:
60-85%
• biodostępność:
5%
• wpływ pokarmu na biodostępność:
bez zmian
• zalecana pora dawkowania:
wieczór
• wiązanie z białkami osocza:
95%
• wychwyt wątrobowy (% wchłoniętej dawki):
>80%
• wydalanie nerkowe:
13%
• aktywne metabolity:
tak
• T max:
4 h
• okres półtrwania leku:
2-3 h
•
lipofilna;
dawkowanie:
10-80 mg / dobę

42
Preparaty w Polsce
•
ATORWASTATYNA (
Sortis
10, 20, 40, Atoris,
Tulip)
•
FLUWASTATYNA (
Lescol
20, 40, Lescol XL 80)
•
LOWASTATYNA (
Mevacor
20; Anlostin 20; Liprox
20; Lovastin 20; Lovasterol 10, 20, 40;
Lovastinum 20)
•
PRAWASTATYNA (
Lipostat
10, 20)
•
SIMWASTATYNA (
Zocor
10, 20, 40, 80; Cardin 5,
10, 20, 40; Simgal 10, 20, 40; Simredin 10, 20, 40;
Vasilip 10, 20; Simvachol 10, 20, 40; Simvasterol,
Simvahexal)
•
ROSUWASTATYNA – nie dostępna
•
wycofana: CERIWASTATYNA (
Lipobay
0,1; 0,2;
0,3, 0,4)
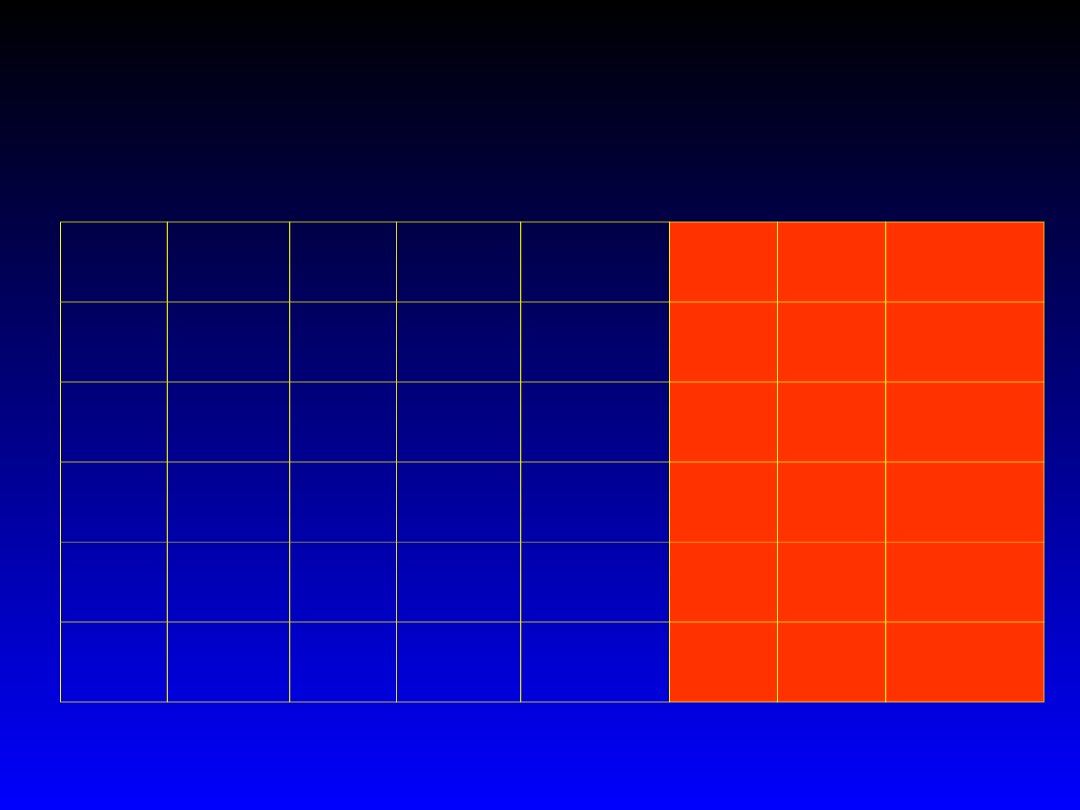
43
REGUŁA ROBERTSA – reguła „5” (CH) oraz reguła
„7” (LDL)
ATOR
SIMW
A
LOW
A
PRAW
A
FLUWA
CHOL
LDL
TG
-
10 mg
20
mg
20 mg
40 mg
- 22% - 27% -10 /15%
10
mg
20 mg
40
mg
40 mg
80 mg
- 27% - 34% - 10-20%
20
mg
40 mg
80
mg
80 mg
XL
- 32% - 41% -15/25%
40
mg
80 mg
- 37% - 48% -20/30%
80
mg
...
- 42% - 55% - 25/35%

44
Działania niepożądane
•
Toksyczny wpływ na wątrobę (1-3%)- AspAT,
ALAT – dawka – odstawić statynę
•
Toksyczny wpływ na mięśnie – jęśli 10X wzrost
CPK powyżej górnej granicy normy– odstawić
statynę
•
Bóle głowy, dyspepsja
•
Przejściowa proteinuria i hematuria – bez
znaczenia
•
Potencjalny wpływ na stężenie hormonów steroidowych ?????
•
Potencjalna neurotoksyczność ?????
•
Potencjalne działanie niepożądane w zakresie narządu
wzroku ??? Zmętnienie soczewki
•
Kancerogeneza i mutageneza ?????

45
Czy statyny różnią się profilem
bezpieczeństwa ?
Dane FDA ...
CERIWA
PRAWA
SIMWA
Rabdomioliza
88,7
/mln
<4
<4
Zapalenie
mięśni
11,5
/mln
<2
<2
Bóle
mięśniowe
46,3
/mln
<8
<8

46
Czy statyny są bezpieczne ?
CERIWASTATYNA
52 zgony na 6 mln leczonych osób
0,87 zdarzenia na 100 000 osób
Statyny bezpieczniejsze (SIMWA, PRAWA)
22 razy mniejsze ryzyko rabdomiolizy
0,039 zdarzenia na 100 000 osób
3,9 zdarzenia na 10 000 000 osób

47
Interakcje
• cyklosporyna, antybiotyki
makrolidowe, leki
przeciwgrzybicze, kwas
nikotynowy, fibraty, amiodaron,
werapamil,
• picie soku grejpfrutowego w dużej
ilości
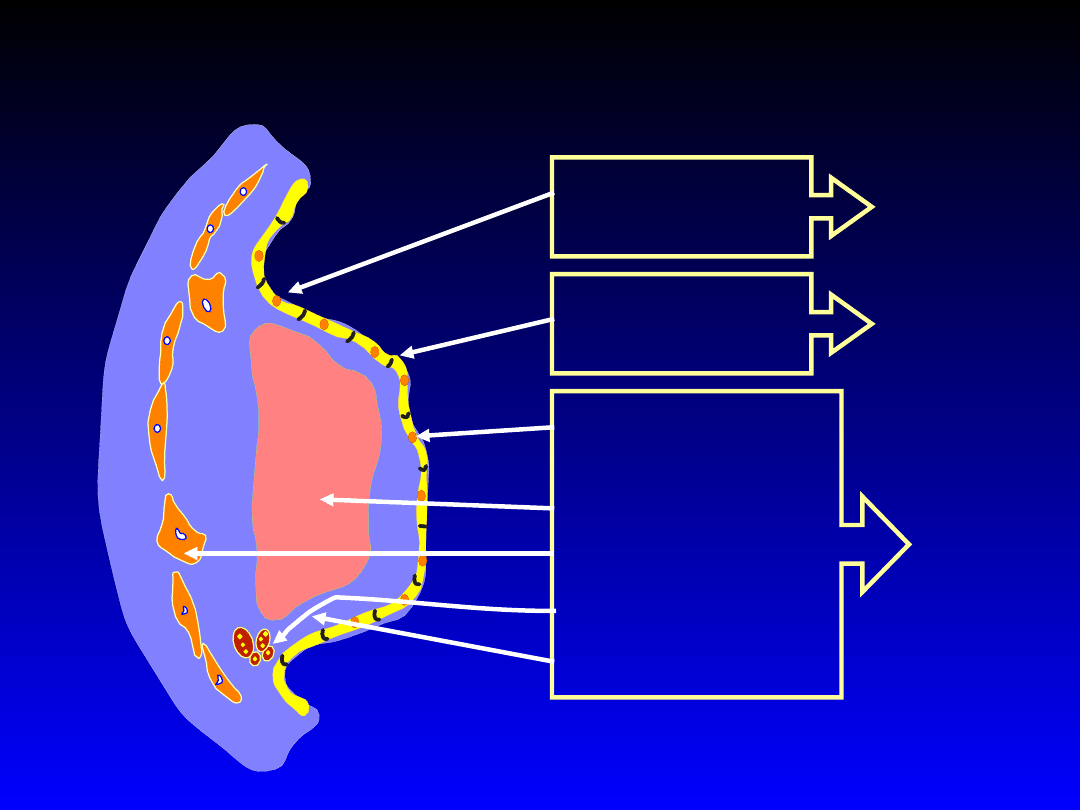
48
Blaszka miażdżycowa
rdzeń
lipidowy
upośledzona
hemostaza
Ż NO
ł syntazy NO
adhezyny
chemotaksja
komórki piankowate
aktywowane SMC
komórki zapalne
degradacja macierzy
dysfunkcja
śródbłonka
ryzyko
zakrzepu
pęknięcie
blaszki

49
– Limfocyty T
– Komórki piankowate (tissue factor
+
)
– Aktywowane SMC (HLA-DR
+
)
– SMC
czapeczka
światło
Rdzeń
lipidowy
Blaszka stabilna
media
światło
Rdzeń
lipidowy
Blaszka niestabilna
Niestabilna blaszka
miażdżycowa

50
Akumulacja lipidów
(dekady)
Proces zapalny
(lata ?)
Osłabienie pokrywy
blaszki
degradacja
macierzy
aktywacja
komórek
zapalnych
pęknięcie
blaszki

51
lipidy + proces zapalny
SMC + synteza macierzy
destabilizacja
stabilizacja
RDZEŃ
LIPIDOWY
KOLAGEN

52
Metody farmakologicznej
stabilizacji blaszki
- statyny
- inhibitory ACE
- beta-adrenolityki
- antyoksydanty
- antybiotyki makrolidowe
- inhibitory metaloproteinaz,
tetracykliny
Farmakologiczna stabilizacja blaszko miażdżycowej ...
Farmakologiczna stabilizacja blaszko miażdżycowej ...
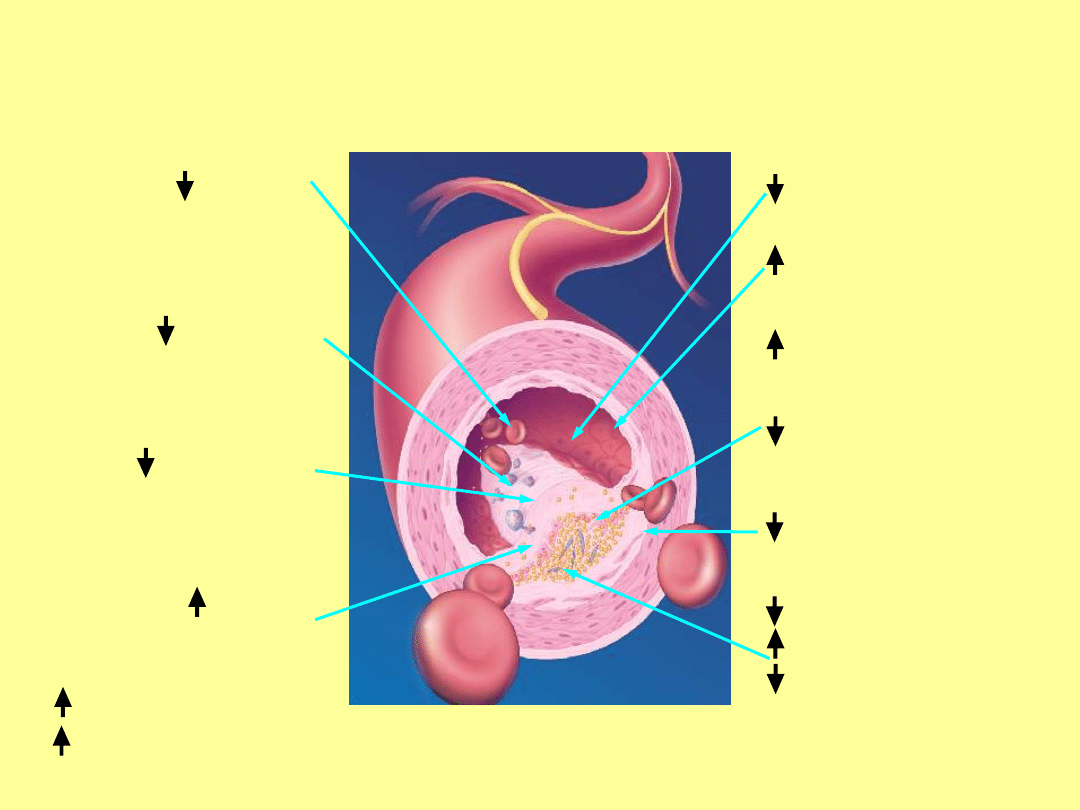
53
Płytki krwi
Właściwości
prozakrzepowych
(PAI-1)
zapalenie
(hs-CRP)
( ) komórki
mięśniówki
gładkiej
LDL-C
HDL-C
TG
Lepkość osocza
funkcja
śródbłonka
kolagen
makrofagi
metaloproteinazy
Jak statyny zmniejszają ryzyko
ACS?
= istotny wpływ
( ) = wpływ mniej istotny

54
Jak statyny stabilizują
blaszkę miażdżycową?
wzmocnienie aktywności ecNOS poprzez wpływ
na mRNA ecNOS
zmniejszenie ilości lipidów w strukturze blaszki
przyspieszenie przemian estrów cholesterolu do
kryształów cholesterolu w zrębie blaszki
procentowe zwiększenie ilości kolagenu w
blaszce, wzrost jego syntezy
zmniejszenie stężenia metaloproteinaz - MMP
wpływ na czynniki adhezji śródbłonkowej
A C E-inihibitory, statyny hipolipemizujące w prewencji wtórnej zawału
A C E-inihibitory, statyny hipolipemizujące w prewencji wtórnej zawału
serca ...
serca ...

55
Foam
Cells
Fatty
Streak
Intermediate
Lesion Atheroma
Fibrous
Plaque
Complicated
Lesion/Rupture
Dysfunkcja
śródbłonka
1-2 dekada
3. dekada
Od 4. dekady
Wzrost poprzez akumulację lipidów
SMC /
kolagen
- zaburzenia
Incydenty
zakrzepowe
Rozwój blaszki
miażdżycowej

56
Statyny a metaloproteinazy
Przewlekła terapia
statyną
stabilizuje blaszkę
miażdżycową poprzez obniżanie produkcji MMP-2
przez SMC, obniżenie krążącej IL-6 i MMP-2
Uzui H et al. JACC 2001; 37A: P1131-191
57
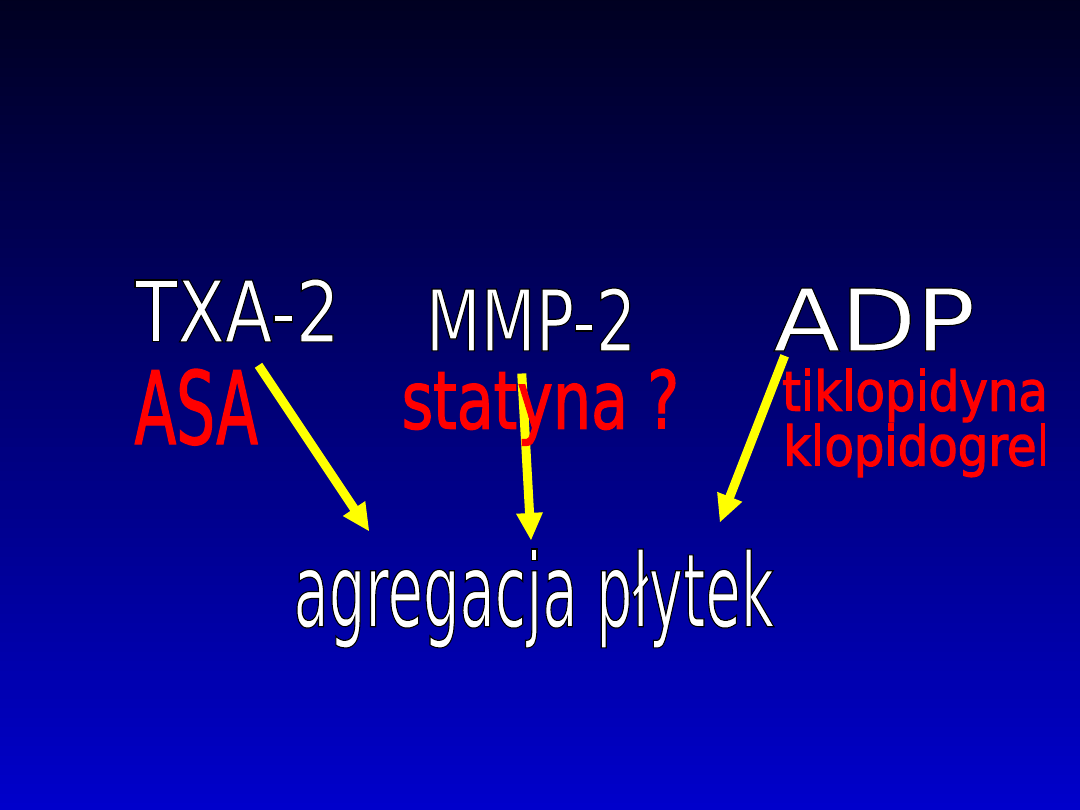
Nowy silny czynnik proagregacyjny
58
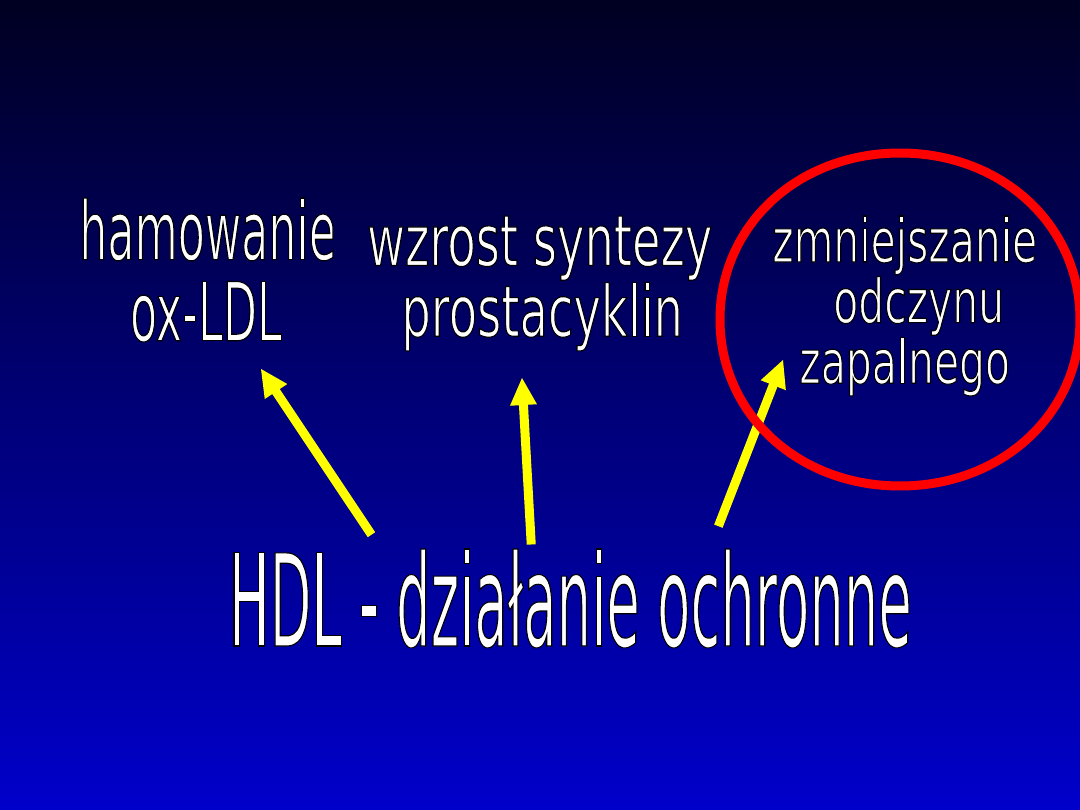
Jaki jest ochronny mechanizm działania
HDL ?

Statyny w chorobie
wieńcowej
stabilizacja blaszki miażdżycowej
ograniczenie powstawania zakrzepu
działanie p-zapalne
poprawa funkcji śródbłonka
hamowanie proliferacji i migracji
komórek mięśni gładkich naczyń
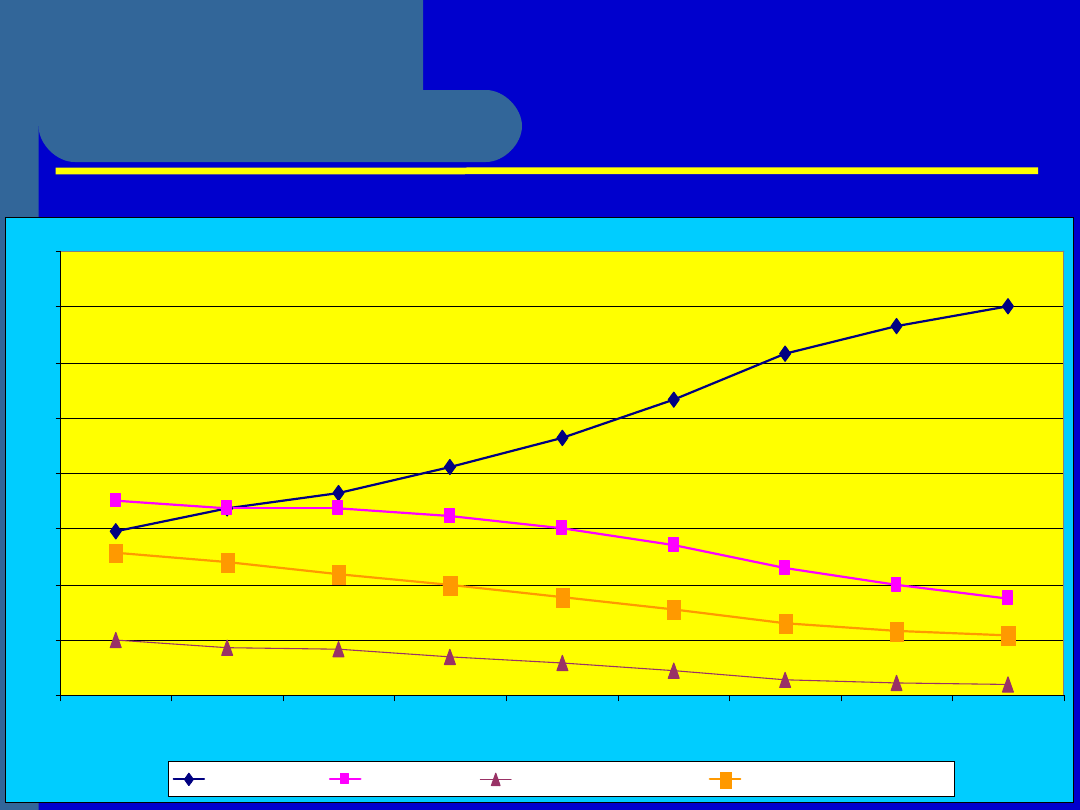
Rosnący rynek statyn...
0%
10%
20%
30%
40%
50%
60%
70%
80%
1992
1993
1994
1995
1996
1997
1998
1999
2000
C10A1 STATYNY
C10A2 FIBRATY
C10A4 ŻYWICE J ONOWYM.
C10A9 INNE LEKI OBN. CHOL.
Sprzedaż leków hipolipemizujących na świecie - udział w rynku
61
Statyny – na co jeszcze NIE
działają ?
HMG-CoA
Kwas
mewalonowy
Pirofosforan
izopentenylu
Farnezylopirofosforan
Geranylogenarylopirofosfor
an
Białka
geranylogeranylowa
ne
Farnezyl
cholesterol
ubichinon
y
Białka
farnezylowan
e
dolichole
Inhibitory
reduktazy HMG-
CoA

62
Stabilizacja
blaszki
miażdżycowej
Zapobieganie
odrzuceniom
przeszczepów ?
Prewencja
choroby
Alzheimera
Poprawa funkcji
śródbłonka
Leki
antyproliferacyjne
w chorobach
rozrostowych ?
Leczenie
osteoporozy ?
Zapobieganie
skurczom naczyń
nadreaktywnym
Poprawa profilu
fibrynolitycznego
Zapobieganie
kłębkowym
uszkodzeniom
nerek
Cukrzyca
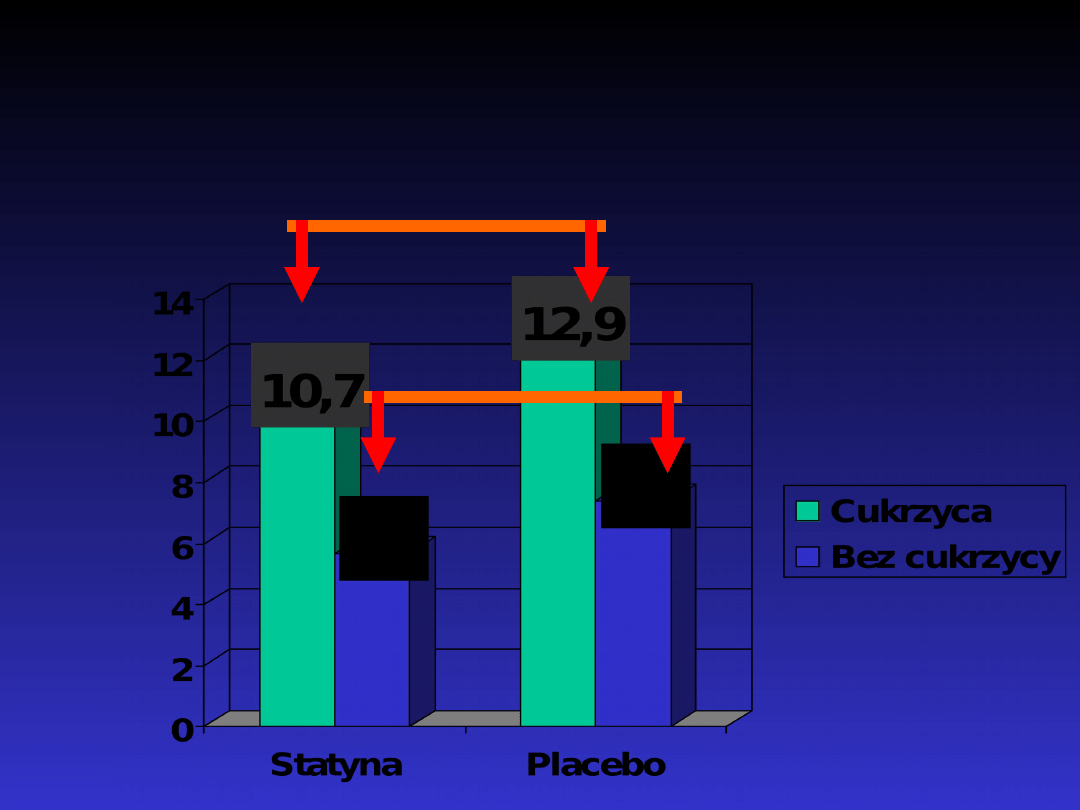
HPS:
zmiany stężeń
osoczowej kreatyniny
(µmol/l ± se)
od początku badania do 4
lat
P<0,000
1

64
Statyny w cukrzycy
• W prewencji pierwotnej i wtórnej
(simwa i atorwa)

Wnioski
1. w niedługim czasie będziemy
świadkami kolejnej zmiany docelowych
stężeń cholesterolu
2. co raz więcej osób będzie wymagać
leczenia statynami – wzrastać będzie
zarówno ilość, jak i częstość działań
niepożądanych statyn
3. co raz więcej osób będzie stosować
statyny bez konsultacji z lekarzem …
12 maja 2004 roku – W.Brytania –
dopuszcza sprzedaż bez recepty - 10 mg
tabletki simwastatyny

66
Zasady farmakologicznego leczenia zaburzeń lipidowych
Rodzaj zaburzeń lipidowych
Monoterapia
Terapia skojarzona
Hipercholesterolemia
Zwiększone stężenie cholesterolu LDL
statyny
ezetymib
żywica
statyna + ezetymib
statyna + żywica
statyna + żywica (lub ezetymib) +
kwas nikotynowy
Aterogenna dyslipidemia
Zwiększone stężenie triglicerydów (? 200 mg/dl)
i/ lub małe stężenie cholesterolu HDL (<40
mg/dl)
Zwiększone stężenie cholesterolu LDL (? 100
mg/dl lub ? 130 mg/dl* * )
statyna
fibrat lub
kwas
nikotynowy
statyna + fibrat
statyna + kwas nikotynowy
ezetymib + fibrat
statyna + inhibitor CETP*
Podwyższone stężenie triglicerydów (? 200
mg/dl)
i/ lub obniżone stężenie cholesterolu HDL (<40
mg/dl)
fibraty
kwas
nikotynowy
olej rybny
fibrat + olej rybny
fibrat + kwas nikotynowy
fibrat + kwas nikotynowy + olej
rybny
Zespół chylomikronemii
fibraty
fibraty + statyny
* lek jeszcze w badaniach klinicznych;
* * ? 100mg/dl w prewencji wtórnej lub ? 130mg/dl w prewencji pierwotnej
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
Wyszukiwarka
Podobne podstrony:
Leki hipolipemizujące wersja dla studentów
F5x Leki hipolipemizujace
Leki Hipolipemizujące
Leki hipolipemizujące
leki hipolipemizujace
leki hipolipemizujace
leki hipolipemizujace
leki hipolipemizujace
Leki hipolipemizuj ce - wyk ad 2011, Farmakologia(1)
leki hipolipemizujace, farmacja, układ krążenia
LEKI HIPOLIPEMIZUJĄCE
LEKI HIPOLIPEMICZNE
Leki hipolipemizujące wersja dla studentów
F5x Leki hipolipemizujace
więcej podobnych podstron