
Interakcje układu
immunologicznego i
nerwowego oraz
podatność na choroby.
Na podstawie artykułu:
Brain - immune interactions and disease
susceptybility.
Marques-Deak A., Cizza G. and Sternberg E.
Kamil Rokita
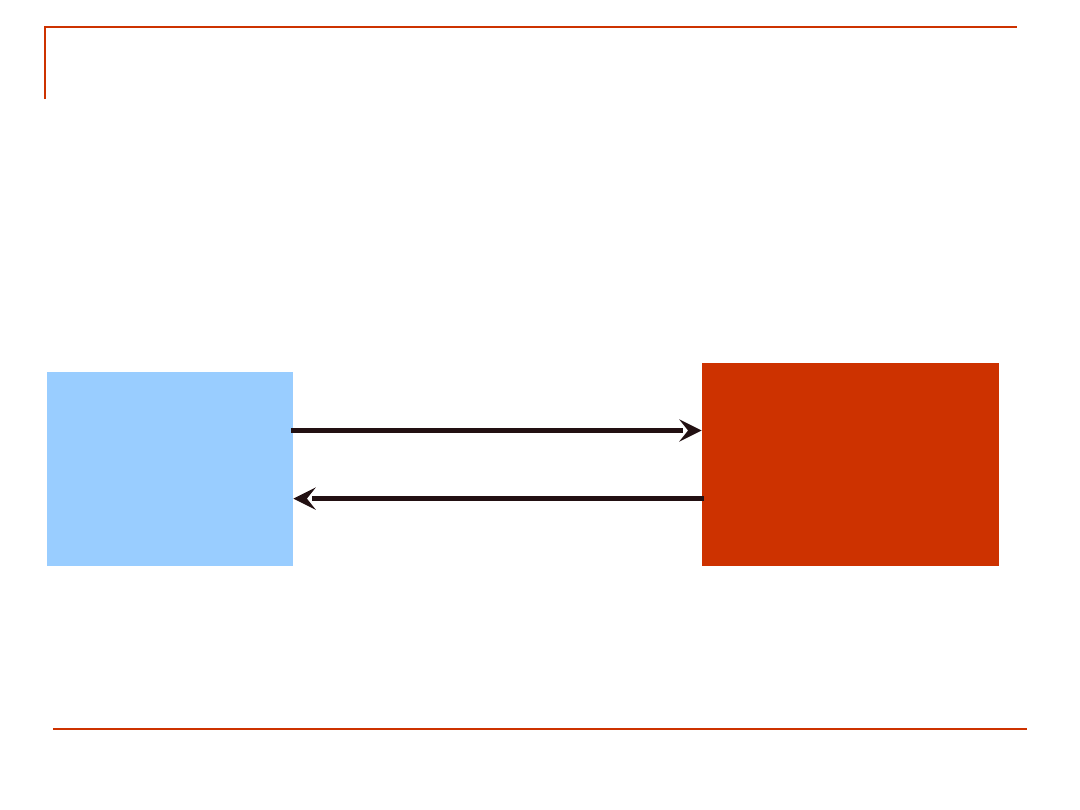
Drogi komunikowania się CUN i
układu immunologicznego
CUN
Układ
immunologiczny
Droga
neuronalna/neuroendokryn
na
Droga
neuronalna/humoralna

Regulacja neuroendokrynna
układu immunologicznego
Istnieje kilka ścieżek neuroendokrynnej
regulacji systemu immunologicznego,
odbywa się ona z udziałem hormonów
osi:
Podwzgórze - przysadka - nadnercza (PPN)
Podwzgórze - przysadka - tarczyca (PPT)
Podwzgórze - przysadka - gonady (PPG)
Podwzgórze - hormon wzrostu
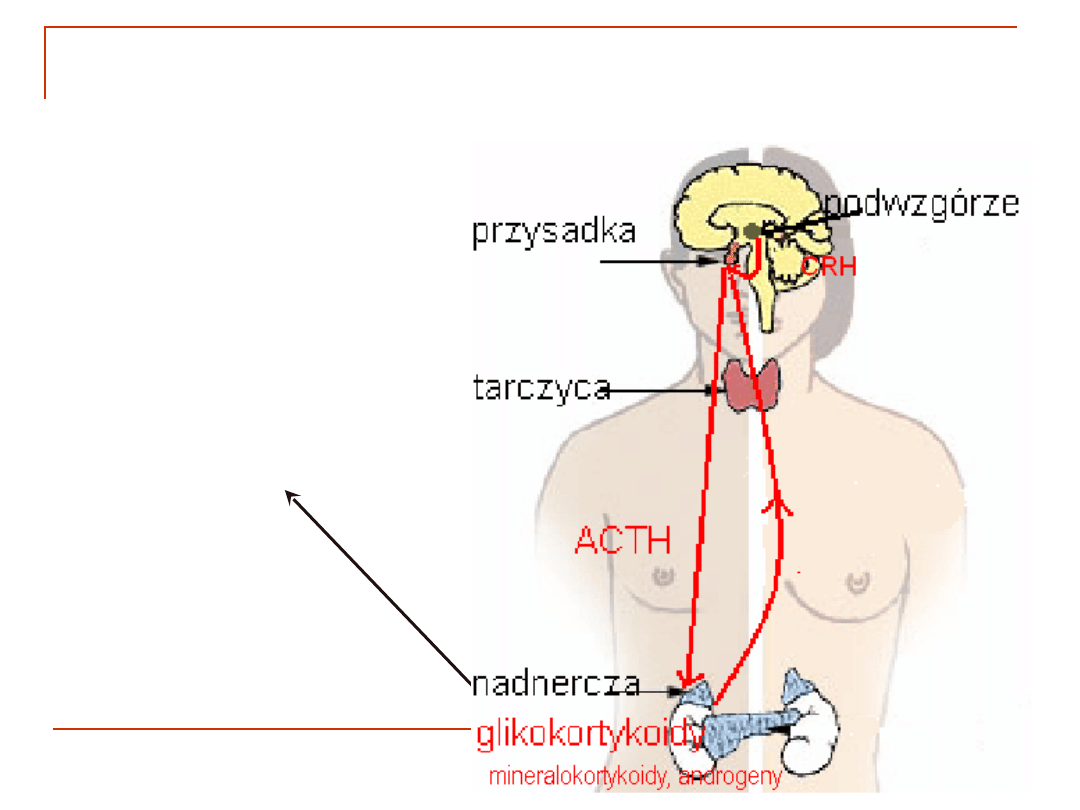
Oś podwzgórze - przysadka -
nadnercza
Modulacja układu
immunologicznego

Działanie glikokortykoidów na układ
immunologiczny
Regulacja systemu immunologicznego
przez glikokortykoidy zachodzi przez
receptory cytoplazmatyczne GRs.
Przedłużone aktywacja osi PPN (np.
podczas stresu) działa jako inhibitor funkcji
ukł. immunologicznego.
W przypadkach gwałtownego stresu
podwyższony poziom glikokortykoidów
może wzmacniać odpowiedź
immunologiczną (nadwrażliwość typu
późnego).

Niski poziom glikokortykoidów może
się przyczyniać do powstawania
chorób immunologicznych takich jak:
Zapalenie stawów
Toczeń rumieniowaty układowy
Astma
Atypowe zapalenie skóry

Jak działają glikokortykoidy?
Zmiana bilansu cytokin Th1/Th2 na
korzyść Th2.
Regulacja ekspresji genów cytokin,
cząsteczek adhezyjnych, czynników
chemotaktycznych oraz mediatorów
zapalnych.
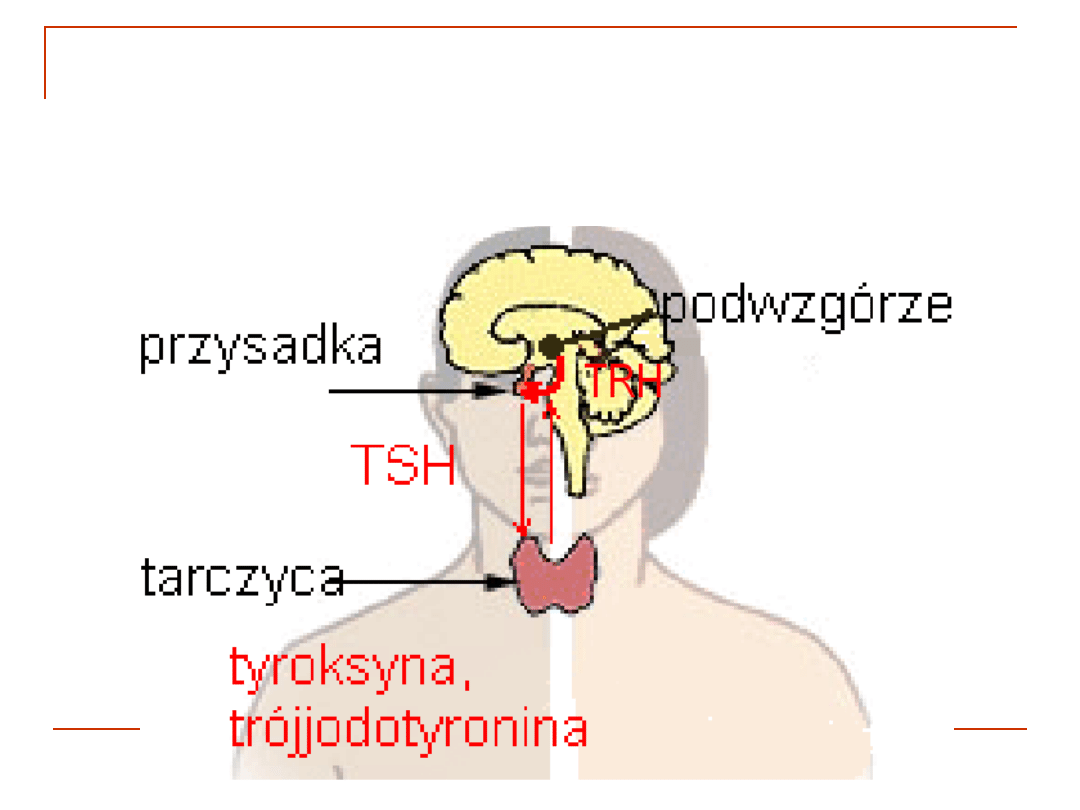
Oś podwzgórze - przysadka -
tarczyca

Działanie hormonów tarczycy
Stymulacja komórek układu
immunologicznego.
Stymulacja osi PPN.
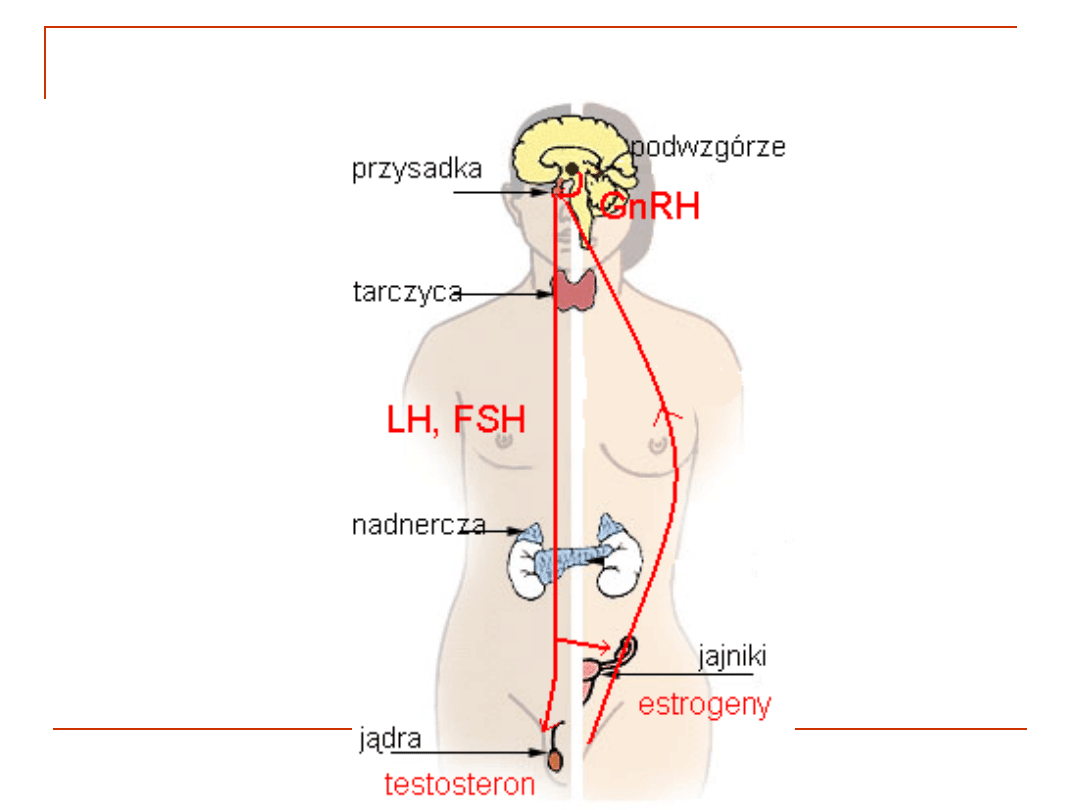
Oś podwzgórze - przysadka -
gonady

Oś podwzgórze - przysadka -
gonady
Hormony osi PPG mogą dwojako
modulować układ immunologiczny:
Bezpośrednie interakcje.
Działanie na oś PPN.

Bezpośrednie interakcje
Stymulacja układu
odpornościowego:
Estrogeny
Hamowanie układu
immunologicznego
Progesteron
Testosteron
Dehydroepiandrosteron (DHEA)

Działanie DHEA i DHEA-S
Poprawiają pamięć
Działanie antydepresyjne
Działanie przeciwlękowe
Działają w opozycji do glikokortykoidów

Działanie estrogenów
Wpływ na wzrost i zanik grasicy.
Estrogeny działają poprzez receptory ERs
Zmienny profil zawartości receptorów
ERs/GRs, ilości ERs po okresie
pokwitania.

Interakcje osi PPN i PPG
Glikokortykoidy hamują wydzielanie:
LH
FSH
estradiolu
testosteronu

Zaburzenia działania osi PPN u
pacjentów z duża depresją
Stały ale nieproporcjonalny do wzrostu ACTH wzrost stężenia kortyzolu
w osoczu.
Zaburzenia dobowego rytmu wydzielania kortyzolu.
Uszkodzenie sprzężenie zwrotne osi PPN.
U 25- 80% pacjentów z dużą depresją zauważono brak hamowania
wydzielania kortyzolu przez dexametazon.
Zwiększone stężenie CRH (kortykoliberyna) w płynie mózgowo-
rdzeniowym.
W badaniach pośmiertnych pacjentów wykazano zwiększoną ekspresję
mRNA dla CRH w tkankach podwzgórza i obniżoną gęstość receptorów
dla CRH w korze przedczołowej.

Zaburzenia działania osi PPN u
pacjentów z duża depresją
Po remisji depresji wymienione zmiany
wracały do normy ale nie u wszystkich
pacjentów. Różnice te wynikały z:
-
Podtypu depresji
-
Obecności: chronicznych zachorowań,
objawów lęku, niepokoju, nawrotów depresji.
-
Czynników towarzyszących pobieraniu próbek.

Receptory dla hormonów kory
nadnerczy
MR - receptor dla mineralokortykoidów.
GR - receptor dla glikokortykoidów,
mogą być modulowane przez IL-1,
białka kaskady cAMP oraz inhibowane
przez niektóre toksyny bakteryjne.

Rola osi PPT w depresji
Niedoczynność tarczycy jest uważana
za jedną z przyczyn depresji. Badania
na ten temat nie są jednoznaczne, gdyż
u niektórych pacjentów z depresją
wykrywa się nadczynność tarczycy.

Zaburzenia neuroendokrynne, a
choroby autoimmunologiczne
Zaburzenia osi PPN można powiązać z
występowaniem następujących chorób:
-
Reumatoidalne zapalenie stawów
-
Toczeń układowy rumieniowaty
-
Stwardnienie rozsiane
-
Astma alergiczna
-
Atopowe zapalenie skóry
-
Zespół Sjogren’s

Reumatoidalne zapalenie
stawów : RA
Zmiany hormonalne:
Utrata dobowego rytmu wydzielania kortyzolu.
Spadek stężenia DHEA i DHEA-S korelujący ze wzrostem
stężenia IL-6.
Wzrost wydzielania ACTH nie korespondujący ze
wzrostem wydzielania kortyzolu.
Zauważono związek pomiędzy rytmem wydzielania
kortyzolu, a aktywnością RA, ale nie wiadomo, czy jest to
przyczyną, czy skutkiem choroby.
U różnych pacjentów obserwuje się wzrost albo spadek
liczby receptorów GR.

Reumatoidalne zapalenie
stawów : RA
Przyczyn RA możemy się również
dopatrywać w zapaleniu nadnerczy.
Wzrost poziomu cytokin Th1, a spadek
Th2.
Niski poziom androgenów przy
niezmienionym poziomie estrogenów.
Zauważono niższy poziom tyroksyny u
chorych na RA.

Związek między RA a
depresją.
Mechanizm w pełni nie poznany.
Niepokój i zaburzenia związane z depresją dot. 20-
25% pacjentów z RA.
Wystąpienie depresji u pacjentów z RA może
wynikać z kalectwa oraz stresu społecznego na
który są narażone te osoby.
W obydwu przypadkach istnieją zaburzenia
funkcjonowania osi PPN i układu
immunologicznego.
Możliwe jest że rozregulowanie neuroendokrynne
predysponuje do każdej z tych chorób
indywidualnie w zależności od czynników
środowiska i predyspozycji genetycznych.

Zaburzenia neuroendokrynne
w osteoporozie
Osteoporozę wywołuje:
Hiperkortyzolemia związana z zespołem Cushinga,
albo z chronicznym przyjmowaniem steroidów,
Hiperkortyzolemia i zwiększone wydzielanie CRH
prowadzące do zaburzeń rozmnażania,
hipogonadyzmu oraz zmniejszonej aktywności IGF-
1.
Wzrost poziomu hormonów tarczycy, a w
konsekwencji IL-1, Il-6 i TNF-alfa,
Wysoki poziom TSH.

Związek pomiędzy depresją a
osteoporozą
Obniżona gęstość kości jest częściej
obserwowana u osób z depresją niż u ogółu
populacji.
Nieprawidłowości endokrynne, które
występują w obu zaburzeniach to:
Hiperkortyzolemia
Zwiększony poziom cytokin, np. IL-6, IL-1, leptyn
(czynniki regulujące metabolizm kości).
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
Wyszukiwarka
Podobne podstrony:
Psychologiczne uwarunkowania podatnosci na choroby1, Medycyna psychosomatyczna, Medycyna psychosomat
Alergia oddechowa to nieprawidłowa reakcja układu immunologicznego na substancję, Alergia oddechowa
Choroby układu immunologicznego, Szkoła, przydatne w szkole
Choroby układu immunologicznego
BUDOWA I FUNKCJONOWANIE UKŁADU NERWOWEGO ORAZ NARZĄDÓW ZMYSŁÓW
FIZJOTERAPIA W CHOROBACH UKŁADU MOCZOWEGO I NERWOWEGO 2
16 Choroby układu immunologicznego AIDS
Diagnostyka w kierunku chorób układu oddechowego, alergicznych oraz genetycznych
Choroby układu moczowego, nerwowego i choroby metaboliczne zwierząt gospodarskich
testy na chorobÄ™
2. Interakcje antygen, Immunologia, immunologia 2016
Praca Magisterska Uwarunkowania i konsekwencje psychospołeczne?orcji oraz zapotrzebowanie na wsparci
13 12 ze strony układu krążenia i nerwowego
Poglądy starożytnych Greków oraz Rzymian na wychowanie, NAUKA RÓŻNE PRZEDMIOTY ))))
System nerwowy dzieli sie na
Czosnek lekiem na chorobę zwyrodnieniową stawów, Zdrowie, Czosnek, cebula i tybetańska kuracja czos
więcej podobnych podstron