
Osłuchiwanie serca
Osłuchiwanie-definicja
• Jest to bardzo ważne, nieinwazyjne badanie w
ocenie układu krążenia.
• Metoda ta pozwala na ocenę zjawisk
akustycznych powstających w czasie czynności
serca, jest jednak bardzo subiektywna.

Technika osłuchiwania
• Serce należy osłuchiwać stetoskopem
posiadającym zarówno membranę jak i lejek.
Membraną osłuchuje się tony serca o
najwyższej częstotliwości, które występują w
większości wad serca, lejkiem tony o niskiej
częstotliwości, charakterystyczne dla zwężenia
zastawki dwudzielnej.
• Membranę stetoskopu należy mocno przyciskać
do skóry badanego, natomiast lejek powinien
do skóry przylegać lekko, ponieważ mocne jego
przyciśnięcie napina skórę na kształt
membrany, co tłumi szmery i niskie
częstotliwości.

Osłuchiwanie tonów serca
• W pierwszej kolejności należy ocenić częstość
serca i jego miarowość; następnie należy
rozpoznać I i II ton serca, określić głośność i
rozdwojenie tonów serca i ich zależność od fazy
oddychania, a także obecność dodatkowych
tonów serca w okresie skurczu i rozkurczu. W
ostatniej kolejności należy ocenić czy u chorego
występują szmery serca.
Osłuchiwanie tonów serca

Tony serca/ Pierwszy ton serca
• Drgania zastawek oraz pierścieni włóknistych, nici
ścięgnistych, mięśni brodawkowatych, przylegających
do zastawki aorty fragmentów jej ściany oraz słupa krwi,
na które zastawki oddziałują
.
• Pierwszy ton serca tworzą dwie składowe.
Pierwsza to dźwięk związany z zamykaniem się
zastawki dwudzielnej i wibracją krwi
znajdującej się w komorach serca oraz
wibracją komór serca. Druga składowa
występuje 0,03 sekundy później i powstaje w
wyniku zamknięcia zastawki trójdzielnej.
Składowe te można wysłuchać oddzielnie u ok.
80% osób zdrowych.

Pierwszy ton serca
• Głośny pierwszy ton serca występuje:
-w zwężeniu zastawki dwudzielnej lub trójdzielnej
-w ubytku międzyprzedsionkowym
-w nadczynności tarczycy
-w niedokrwistości
-w czasie wysiłku fizycznego
-w przebiegu gorączki
• Przyczyną głośnego I tonu u chorych ze zwężeniem zastawki
dwudzielnej lub trójdzielnej jest zwiększony gradient pomiędzy
przedsionkiem a komorą, co powoduje że zamykanie się tych
zastawek rozpoczyna się zazwyczaj od pełnego ich otwarcia.
Zwłóknienie lub zwapnienie tych zastawek powoduje
zmniejszenie głośności I tonu serca. W innych schorzeniach i w
czasie wysiłku fizycznego przyczyną jest krążenie
hiperkinetyczne i wzrost kurczliwości mięśnia serca.

Pierwszy ton serca
• Cichy I ton serca występuje:
-w niedomykalności zastawki dwudzielnej lub
trójdzielnej
-w niedomykalności zastawek półksiężycowatych
aorty
-w ubytku międzykomorowym
-w blokach przedsionkowo-komorowych
-w uszkodzeniu serca

Drugi ton serca
• Asynchroniczny skurcz komór serca powoduje, że II ton składa
się z części aortalnej części płucnej. Drugi ton serca jest
najgłośniejszy w II przestrzeni międzyżebrowej po stronie lewej.
• Głośność składowej aortalnej II tonu serca wzrasta:
-w nadciśnieniu tętniczym
-w dużej miażdżycy aorty
-w koarktacji aorty
-w podzastawkowym rozszerzeniu aorty
Wzrost głośności aortalnej składowej II tonu serca jest
proporcjonalny do wysokości ciśnienia rozkurczowego nad
zastawkami i częściowo jego wystąpienie wiąże się ze
zbliżeniem poszerzonej aorty do klatki piersiowej.W dużej
miażdżycy aorty przyczyną wzmożonej głośności aortalnej
składowej II tonu jest jej sztywność.

Drugi ton serca c.d.
• Rozdwojenie II tonu serca występuje fizjologicznie na szczycie
wdechu u osób młodych, patologiczne rozdwojenie stwierdza się
u chorych z przedwczesnym lub opóźnionym występowaniem
składowej płucnej lub aortalnej.
• Patologiczne rozdwojenie II tonu serca stwierdza się u chorych z:
-blokiem prawej odnogi pęczka Hisa
-przedwczesnymi pobudzeniami komorowymi z lewej komory serca
-zwężeniem zastawek półksiężycowatych tętnicy płucnej
-ubytkiem w przegrodzie międzyprzedsionkowej
-dużym zatorem tętnicy płucnej
-ubytkiem w przegrodzie międzykomorowej
-niedomykalnością zastawki dwudzielnej

Drugi ton serca c.d.
• Paradoksalne rozdwojenie II tonu serca występuje, kiedy
składowa aortalna pojawia się po składowej płucnej i może
być ono łatwo rozpoznane dzięki temu, że w czasie
głębokiego wdechu rozdwojenie to zmniejsza się lub znika.
• Paradoksalne rozdwojenie II tonu serca występuje w:
-zwężeniu zastawek półksiężycowatych aorty
-bloku lewej odnogi pęczka Hisa
-kariomiopatii przerostowej
-przetrwałym przewodzie tętniczym

Trzeci ton serca
• Może być uznawany za fizjologiczny u osób młodych z
krążeniem hiperkinetycznym, u kobiet w ciąży, u chorych na
nadczynność tarczycy, a przyczyna jego powstawania to
zwiększone napięcie ścian komór.
• U osób dorosłych to objaw patologiczny świadczący o wzroście
ciśnienia rozkurczowego w komorze i zmniejszonej jej
podatności wskutek uszkodzonego mięśnia serca, a przyczyna
jego powstawania to rozciąganie jego ściany przez napływającą
do komory krew, co wprowadza ją w drgania z napięciem nici i
płatków zastawek. Jeśli uszkodzenie mięśnia serca jest duże i
towarzyszy mu przyspieszenie częstości serca oraz wyczuwalne
tętnienie na kl. piersiowej udzielone z powiększonej komory
serca, mówimy wtedy o rytmie cwałowym. Pojawienie się III
tonu serca bez przyspieszenia częstości serca i tętnienia klatki
piersiowej określane jest jako rytm trojaczy.
• III ton serca występuje we wczesnym okresie rozkurczu, w
którym następuje szybki spływ dużej ilości krwi z przedsionka
do komory i charakteryzuje go niska częstotliwość i głuchy
podźwięk.

Trzeci ton serca c.d.
• Dlatego najlepiej można go wysłuchać lejkiem stetoskopu
bardzo lekko przylegającym do skóry osoby badanej.
• III ton serca pochodzący z komory lewej najlepiej jest
słyszalny na koniuszku serca, zwłaszcza przy lewobocznym
ułożeniu badanego, nasila się on w czasie zwiększonego
napływu krwi do lewej komory- po wysiłku i po uniesieniu
nóg chorego, słabnie po pionizacji chorego lub zażyciu
przez chorego nitrogliceryny.
• W niewydolności komory prawej rytm cwałowy najlepiej
można wysłuchać w dolnej części mostka po stronie lewej i
nasila się on na szczycie wdechu.

Czwarty ton serca
• Wywołany jest drganiami towarzyszącymi
pierwszemu okresowi skurczu przedsionków,
bardzo rzadko występuje u osób zdrowych,
natomiast można wysłuchać go u chorych na
nadciśnienie tętnicze, w zwężeniu zastawek
półksiężycowatych aorty i u chorych z dużym
przerostem przegrody międzykomorowej. Ton ten
wyprzedza I ton serca, ma niską częstość i nasila
się w czasie wysiłku. U chorych z częstością serca
wyższą od 100/min III i IV ton serca mogą zlewać
się ze sobą tworząc rytm cwałowy zsumowany.

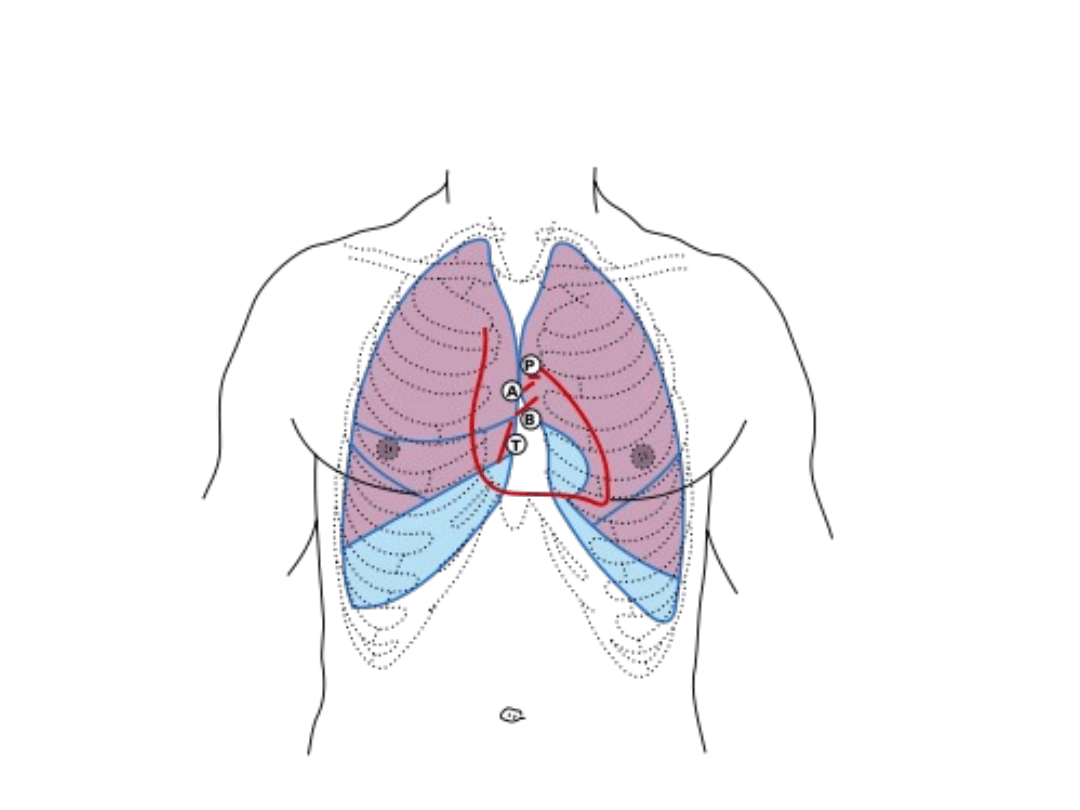
Punkty osłuchowe serca
• Serce osłuchuje się w 5 typowych punktach na przedniej
ścianie klatki piersiowej:
-II prawe międzyżebrze przy mostku-okolica osłuchiwania
tętnicy głównej i lewego ujścia tętniczego
-II lewe międzyżebrze przy mostku-okolica pnia płucnego i
prawego ujścia tętniczego
-III lewe międzyżebrze przy mostku-miejsce anatomicznego
rzutu zastawki dwudzielnej (punkt Erba)
-V lewe międzyżebrze tuż przy mostku i lewa krawędź dolnej
części mostka-okolica osłuchiwania zastawki trójdzielnej
-V lewe międzyżebrze, 1 cm do wewnątrz od linii środkowo-
obojczykowej-okolica uderzenia koniuszkowego i miejsce
osłuchiwania zastawki dwudzielnej

Miejsca osłuchiwania serca
• Serce osłuchuje się zazwyczaj u chorego leżącego, zarówno
w czasie wdechu, jak i wydechu. W czasie wdechu nasilają
się szmery w niedomykalności lub zwężeniu zastawki
trójdzielnej i w niedomykalności zastawek tętnicy płucnej,
czasem nasila się szmer tarcia osierdziowego. W
lewobocznej pozycji chorego lepiej słyszalne są szmery w
zwężeniu zastawki dwudzielnej i niskie tony rytmu
cwałowego w niewydolności komory lewej. Osłuchiwanie
chorego w czasie zmiany pozycji ciała z leżącej na wznak
do pozycji na lewym boku ułatwia wysłuchanie szmerów
serca. W pozycji siedzącej chorego z pochyleniem do
przodu i w okresie wydechu najlepiej w punkcie Erba
słyszalne są szmery niedomykalności zastawek
półksiężycowatych aorty i t. płucnej, rozdwojenie II tonu
serca i często tarcie osierdziowe. U chorych na rozedmę
płuc, tony i szmery serca osłuchiwać należy po pionizacji
chorego, szmery tarcia osierdziowego najlepiej są słyszalne
po ułożeniu chorego w pozycji kolanowo-łokciowej.
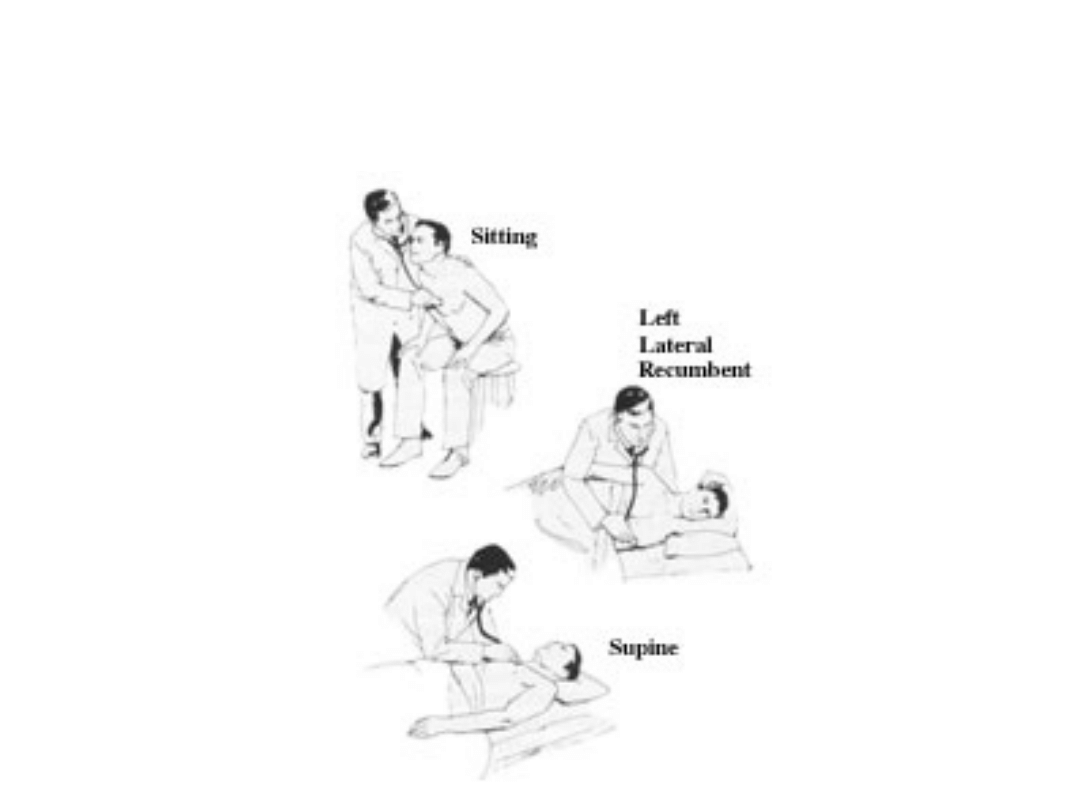
Pozycje osłuchiwania serca

Kolejność osłuchiwania serca
• Osłuchiwania dokonuje się w ustalonej kolejności: zastawka
dwudzielna, tętnica główna, pień płucny, zastawka trójdzielna,
trzecie lewe międzyżebrze. W każdym z 5 punktów należy
osłuchiwać bez pośpiechu, zwracając uwagę na:
-charakterystykę T
1
-głośność, dźwięczność, ewentualnie rozdwojenie
-charakterystykę T
2
-głośność, rozdwojenie.Istnienie rozdwojenia T
2
stwierdza się, wysłuchując go w II i III międzyżebrzu podczas wdechu.
Podczas wydechu rozdwojony T
2
może stać się znowu jednolity.
• W celu identyfikacji T
1
i T
2
pomocne są wyróżniki:
-przy prawidłowej częstości skurczów serca T
1
jest pierwszym ze
słyszalnych w parze 2 tonów serca. Następuje on po dłuższej przerwie
rozkurczowej, wyprzedza krótszą fazę skurczu

Kolejność osłuchiwania serca/
Tarcie osierdziowe
• U podstawy serca (okolice osłuchiwania aorty i pnia
płucnego) T
2
jest głośniejszy od T
1
. Na koniuszku serca T
1
niż T
2
• T
1
jest właściwie jednoczesny z uderzeniem koniuszka
• T
1
bezpośrednio wyprzedza falę tętna na tętnicy szyjnej
• Tarcie osierdziowe występuje w zapaleniu osierdzia i
spowodowane jest odkładaniem się włóknika w worku
osierdziowym. Tarcie osierdziowe przypomina dźwięk jaki
występuje przy chodzeniu po silnie zmrożonym śniegu,
najlepiej słyszalne w III i IV przestrzeni międzyżebrowej po
lewej stronie mostka na szczycie wdechu.

Szmery serca
• Szmery serca dzieli się na: skurczowe, rozkurczowe,
ciągłe. Szmery serca skurczowe rozpoczynają się po I tonie
serca i kończą się przed II tonem, szmery rozkurczowe
rozpoczynają się po II tonie serca i kończą się przed I
tonem. Szmery ciągłe rozpoczynają się po I tonie serca i
kończą się przed I tonem serca.
• Szmery skurczowe ze względu na ich głośność dzieli się
zgodnie z podziałem Levine’a na 6 stopni:
1.Szmer na granicy słyszalności, wysłuchiwany przy długim
osłuchiwaniu serca.
2.Cichy szmer stwierdzany od razu i nie budzący wątpliwości.
3.Szmer o umiarkowanej głośności.
4.Szmer głośny związany z ledwo wyczuwalnym mrukiem.
5.Szmer głośny z wyraźnym mrukiem.
6.Szmer bardzo głośny, słyszalny przy zbliżaniu membrany
lub lejka stetoskopu do serca.

Szmery serca c.d.
• Szmery skurczowe można podzielić ze względu na dynamikę ich
głośności na:
-wyrzutowe-szczyt głośności w środku okresu skurczu
-pansystoliczne-stała głośność przez cały okres skurczu
-późnoskurczowe-pojawienie się w drugiej połowie okresu skurczu
• Szmery rozkurczowe dzieli się na wczesnorozkurczowe,
śródrozkurczowe, późnorozkurczowe. Szmery
wczesnorozkurczowe występują w niedomykalności zastawek
półksiężycowatych aorty i niedomykalności zastawek tętnicy
płucnej. Szmery śródrozkurczowe i późnorozkurczowe występują
w: zwężeniu zastawki dwudzielnej i guzach lewego przedsionka;
zwężeniu zastawki trójdzielnej; w niedomykalności zastawek
półksiężycowatych aorty z towarzyszącym uniesieniem płatków
zastawki dwudzielnej (szmer Austin-Flinta).

Szmery serca c.d.
• Szmery ciągłe występują wówczas, kiedy przepływ krwi z
obszaru o wysokim ciśnieniu do obszaru o ciśnieniu niższym
utrzymany jest w czasie skurczu jak i rozkurczu komór
serca.Występują w:
-przetrwałym przewodzie tętniczym
-pękniętym tętniaku zatoki Valsalvy
-zapaleniu osierdzia
• Szmery serca występują u osób przed 20 r.ż. i po 60 r.ż.
Stwierdzane są one najczęściej w II lewym i prawym
międzyżebrzu przy mostku oraz przy lewym brzegu mostka.
Szmery wyrzutowe niezwiązane z chorobą serca występują
często w stanach krążenia hiperkinetycznego, których
najczęstszymi przyczynami są niedokrwistość i nadczynność
tarczycy. Szmer skurczowy, który trwa do II tonu serca jest
zazwyczaj patologiczny. Na organiczną chorobę serca wskazują
również wszystkie szmery rozkurczowe i szmery ciągłe.

Bibliografia
• Podstawy pielęgniarstwa, Podręcznik dla
studentów i absolwentów kierunków
pielęgniarstwo i położnictwo, Tom II Wybrane
działania pielęgniarskie; pod red. B. Ślusarskiej,
D. Zarzyckiej, K. Zahradniczek; wyd. II, wyd.
Czelej; Lublin 2008
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
Wyszukiwarka
Podobne podstrony:
Osłuchiwanie serca 2
06 Osluchiwanie serca
osluchiwanie serca
Osłuchiwanie serca
tabelka, miejsca osluchiwania serca i slyszalnosci zastawek
Osłuchiwanie tonów i szmerów serca
Techniki osłuchiwania tonów serca
choroby naczyn i serca(1)
Rozwoj serca i ukladu krazenie
Choroba niedokrwienna serca
Niewydolno¶ć serca
Tamponada serca, Karpacz, 2008
Zaburzenia rytmu serca
elektrofizjologia serca
więcej podobnych podstron