Mózgowe porażenie
dziecięce i metody
rehabilitacyjne
Mózgowe porażenie
dziecięce i metody
rehabilitacyjne
Prof. S. Nyankovskyy
Prof. S. Nyankovskyy
Th1
Th2
APC
Th0

• Leczeniem wielofunkcyjnym osób z róźnego
rodzaju zaburzeniami układu nerwowego
zaczęto interesować się juź po pierwszej
wojnie światowej. Jednak dopiero w latach
czterdziestych obserwuje się rozwój wielu
metod rehabilitacji neurofizjologicznej,
opartych na nauce funkcji według sekwencji
rozwojowej.
• Rehabilitacja obejmuje wszystkie formy
zaburzeń i uszkodzeń ośrodkowego układu
nerwowego.
• Jej celem jest wyrównywanie w odpowiedni
sposób deficytów powstałych w wyniku
uszkodzenia tegoź układu.

• Spośród licznych metod rehabilitacyjnych
wiele naleźy juź do historii. Niektóre
zostały ulepszone i ciągle znajdują
swoich zwolenników.
• Obecnie jednak niewiele jest metod
stosowanych w całości jako jedyna forma
rehabilitacji dziecka. Na ogół stosuje się
róźne elementy poszczególnych metod
rehabilitacyjnych.
• Dla niektórych sposobów usprawniania
rozwój metod i form został zakoсczony,
ale wiele obecnie stosowanych metod
jest nadal modyfikowanych.

Kiedy stosujemy ciepły lub zimny
okład, ćwiczymy aby zwiększyć siłę
mięśni, rozcieramy obolałe miejsce
lub przeciągamy się po pracy w
niewygodnej pozycji "tak, że aż nam
w kościach strzyka", korzystamy z
elementów naturalnych technik
terapeutycznych, które przez wieki
stosowane intuicyjnie, doczekały się
w ostatnich dziesięcioleciach
naukowych dowodów ich
skuteczności.

• Każda z opisanych metod może być
stosowana osobno, jako podstawowy
sposób leczenia lub jako uzupełnienie
innych form leczenia
np.:farmakoterapii.
• Najbardziej zadowalające efekty w
leczeniu schorzeń narządu ruch daje
połączenie kilku metod (lub pewnych
ich elementów) w całość i stosowanie
jako terapii kompleksowej, podczas
jednego seansu lub serii zabiegów

REHABILITACJA
MEDYCZNA
•
Rehabilitacja jest procesem ciągłym
integrującym chorego i
niepełnosprawnego ze środowiskiem i
przystosowującym go do normalnej
aktywności, społecznej i zawodowej .
•
W tym celu stosuje się wszystkie środki
zmierzające do usunięcia następstw
choroby w aspekcie medycznym,
społecznym i ekonomicznym

LECZNICZE
USPRAWNIANIE
• To całokształt postępowania w odniesieniu
do osób chorych i niepełnosprawnych ,
które ma na celu przywróceniu im jak
największej sprawności fizycznej i
psychicznej, a tym samym zdolności do
pracy oraz czynnego udziału w źyciu
społecznym.
• Rehabilitacja to nie tylko terapia juź
istniejących patologii, ale równieź
profilaktyka urazów i stanów chorobowych
mogących doprowadzić do kalectwa.

Polska Szkoła
Rehabilitacji
zakłada :
• wczesne zapoczątkowanie,
• powszechność ,
• kompleksowość,
• ciągłość

Mpdz
• Mózgowe porażenie dziecięce
jest skutkiem uszkodzenia mózgu
w okresie życia płodowego, w
trakcie porodu lub tuż po nim.
• Wczesne wykrycie i leczenie
uszkodzeń ośrodkowego układu
nerwowego może zapobiec
powstaniu trwałych zaburzeń
u dzieci, a przynajmniej znacznie
je osłabić.

• Nasze oczy, uszy i inne narządy zmysłów
odbierają bodźce z otoczenia i z wnętrza
ciała. Impulsy nerwowe biegną po
włóknach do mózgu.
• To tam, w korze mózgowej, dzięki
rozgałęzionej sieci połączeń, odbywa się
analiza wszystkich docierających
bodźców i zapada decyzja, co i jak robić
dalej. Rozkazy biegną teraz w drugą
stronę - do mięśni - i odbywa się ruch.
• Wszystko to wymaga harmonijnej
współpracy ogromnej liczby komórek
nerwowych i dzieje się na ogół poza
naszą świadomością.

• To naturalne, że jeżeli po coś sięgamy
- wyciągamy rękę, a gdy siadamy -
zginamy nogi.
• Jeżeli jednak część szlaków
mózgowych zostaje uszkodzona,
pojawiają się kłopoty z wykonaniem
podstawowych czynności.
• Mięśnie wymykają się spod kontroli
mózgu, robią się napięte i stawiają
opór przy próbie ruchu.

Czynniki ryzyka
Ryzyko tego schorzenia wzrasta, jeżeli:
• ciąża była zagrożona poronieniem;
• doszło do zatrucia ciążowego lub infekcji (groźne są
zwłaszcza różyczka, toksoplazmoza, cytomegalia);
• ciąża była mnoga;
• kobieta w ciąży przyjmowała leki, paliła papierosy
lub piła alkohol;
• poród trwał bardzo długo i był skomplikowany
(pośladkowy, kleszczowy);
• noworodek otrzymał mało punktów w skali Apgar
(prawdopodobnie dziecko było niedotlenione);
• dziecko miało tuż po porodzie trudności z
oddychaniem;
• maluch miał niską wagę urodzeniową;
• dziecko jest wcześniakiem;
• dziecko we wczesnym okresie życia przechodziło
zapalenie opon mózgowych (zwłaszcza bakteryjne).

• W każdym z tych wypadków malec musi
być od urodzenia pod obserwacją
neurologa. Wykrycie zaburzeń
neurologicznych w pierwszych tygodniach
życia nie jest łatwe. Układ nerwowy jest
wtedy jeszcze bardzo niedojrzały. Nawet
zdrowe dziecko ma ruchy
nieskoordynowane. Podwyższone napięcie
mięśni też jeszcze nie znaczy, że jest chore.
• Dla przyszłego rozwoju dziecka
najważniejsze jest, by wykryć zaburzenie w
pierwszych 3-4 miesiącach życia i od razu
rozpocząć rehabilitację.

Obserwacja to klucz do
rozpoznania
• Choć to lekarz po badaniu
neurologicznym stawia rozpoznanie,
bezcenna w diagnostyce jest
wnikliwa obserwacja dziecka,
czyniona przez rodziców.
• Dlatego, gdy tylko zauważysz coś
niepokojącego w zachowaniu malca,
nie wahaj się natychmiast
skontaktować z lekarzem.

Co może cię niepokoić w
zachowaniu dziecka?
poniżej 4. miesiąca:
• kłopoty ze ssaniem (nie może objąć brodawki);
• mała ruchliwość;
• drżenie rąk albo nóg;
• układanie główki stale na jedną stronę;
• wyginanie się do tyłu, a także częste odginanie
głowy;
• asymetria w rozwoju ruchowym, np. kopie tylko
jedną nóżką, zaciska jedną piąstkę;
• silne zaciskanie dłoni po 2. miesiącu życia;
• nadpobudliwość i nadwrażliwość na zmiany
temperatury lub hałas (dziecko pręży całe ciało).

powyżej 4. miesiąca:
• nietolerowanie pozycji na brzuchu - płacze,
nie potrafi podpierać się na rękach, ma
trudności z unoszeniem głowy;
• trzymane w pozycji pionowej mocno podpiera
się palcami stóp o podłoże, krzyżuje
usztywnione w kolanach nóżki;
• mocno zaciska dłonie, chowa kciuk w piąstki;
• kiedy się je podciąga za rączki, aby skłonić
do siedzenia, główka "nie nadąża" za resztą.
• Oczywiście nie wystarczy zaobserwować u
dziecka któryś z tych objawów, by stwierdzić,
że jest chore.
Diagnozę może postawić
tylko lekarz.

Wydeptać nowe ścieżki
• Dziecko z porażeniem mózgowym nie jest w
stanie wykonać prawidłowego ruchu, np.
chwytu, gdyż niektóre szlaki w jego układzie
nerwowym są nieczynne. Na szczęście układ
ten jest na tyle plastyczny, że metodą
wielokrotnych powtórzeń można w nim
"wydeptać" nowe ścieżki, które przejmą
funkcje niedrożnych połączeń. Na takim
właśnie założeniu opierają się metody leczenia
dzieci z porażeniem mózgowym.
• Metodę rehabilitacji dobiera się indywidualnie,
w zależności od wieku i stanu dziecka.

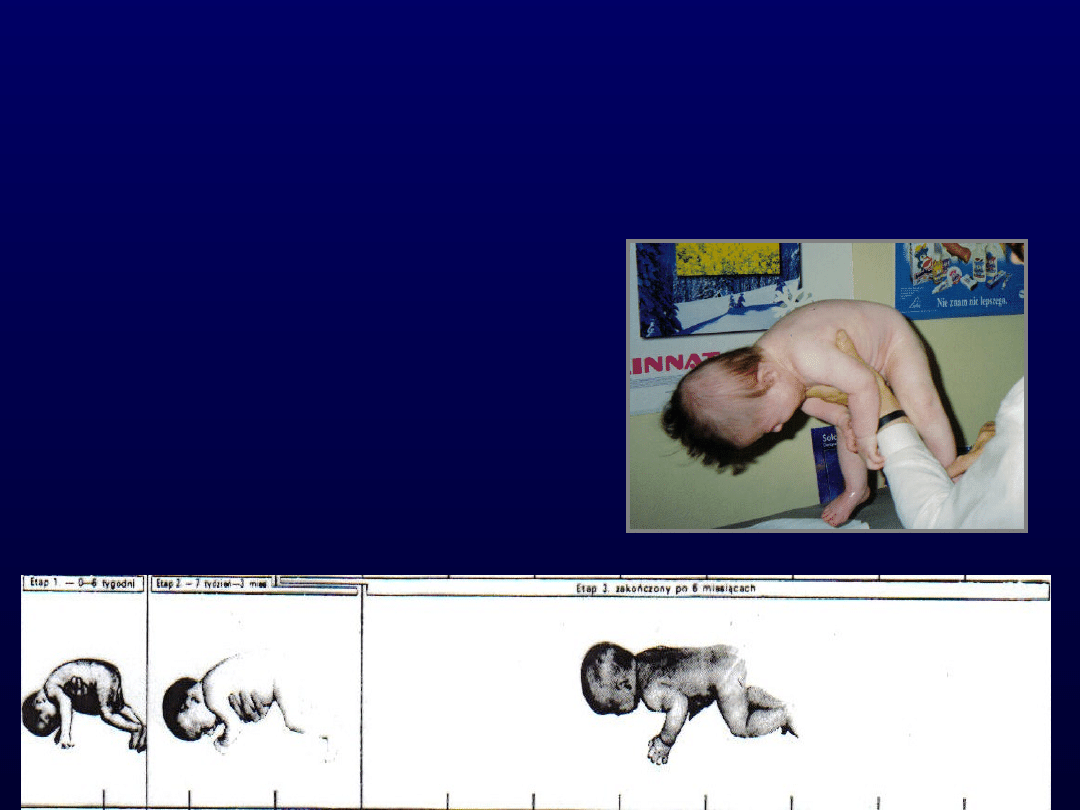
Metodą Bobathów
• ćwiczy się prawidłowe ruchy przez
wielokrotne powtarzanie tych samych
prostych czynności w takim porządku, w
jakim pojawiają się u zdrowego dziecka.
• Żeby więc malec zaczął sam siadać, najpierw
ćwiczy unoszenie i utrzymywanie głowy,
później obracanie się, unoszenie na rękach i
wreszcie sam siad.
• Pomaga mu w tym terapeuta, dopóki dziecko
nie opanuje danej umiejętności. Równowagę
ćwiczy się na dużej dmuchanej piłce.
• Celem terapii jest, by dziecko mogło
samodzielnego siedzieć i - o ile to możliwe -
chodzić.

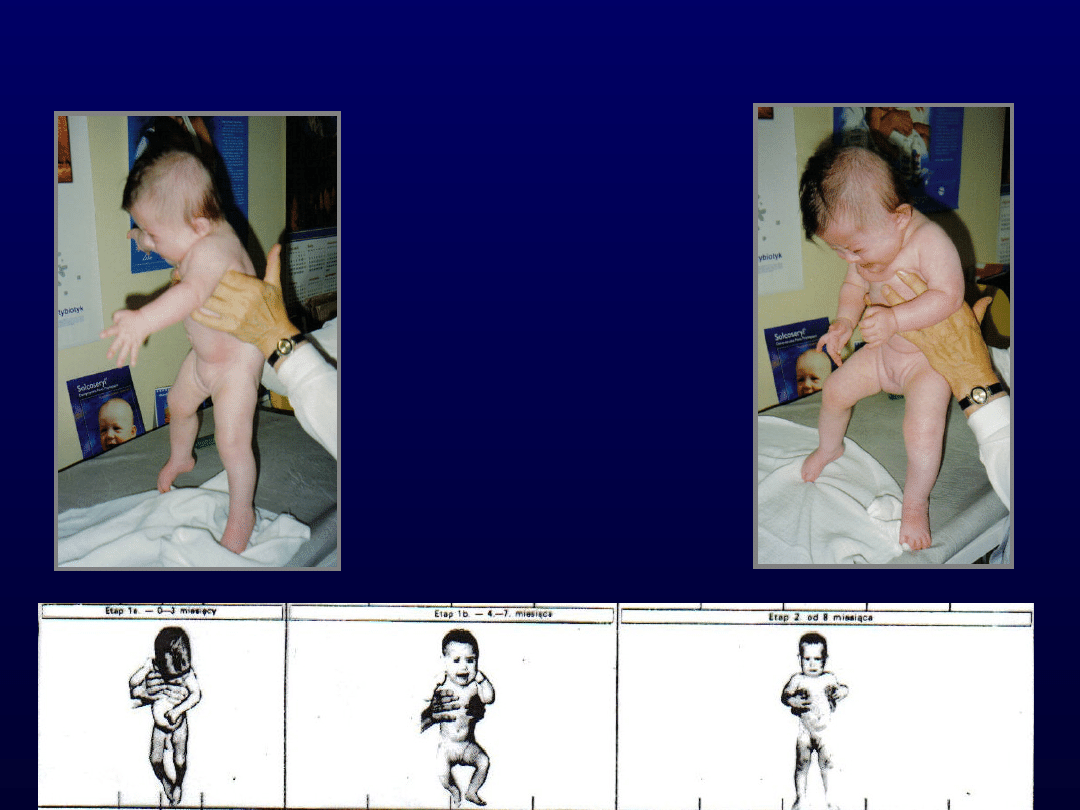
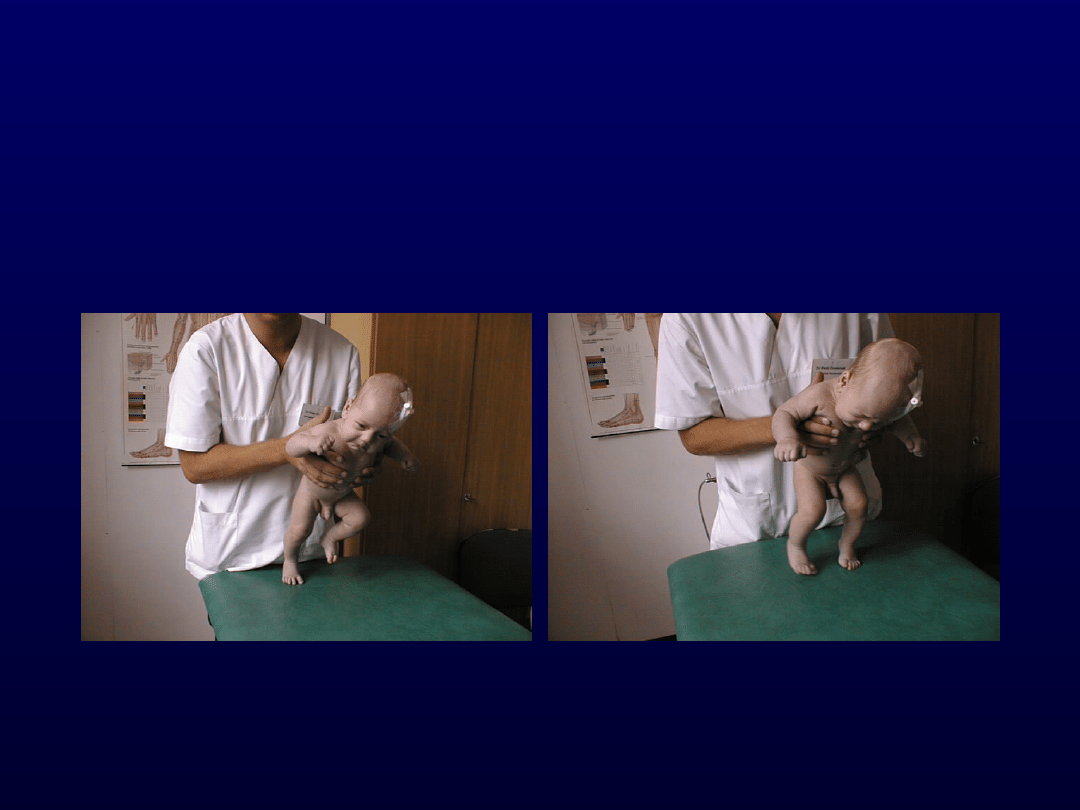
Metoda Vojty
• Polega na uciskaniu odpowiednich
miejsc na ciele dziecka tak, by zmusić
je do wykonania prawidłowego ruchu.
Np. uciskanie kolan malca, który siedzi,
mobilizuje go do prostowania się i
wstawania.
• Powstające bodźce docierają do mózgu,
gdzie torują drogę prawidłowemu
ruchowi. Wielokrotne powtarzanie
ćwiczeń pozwala na utrwalenie danego
schematu ruchowego.

• Doskonalenie zdobytych umiejętności
odbywa się w ośrodkach
rehabilitacyjnych lub specjalnie
przystosowanych przedszkolach. Maluch
ma tam systematyczne ćwiczenia, uczy
się samodzielnego ubierania i mycia, a
także ma kontakt z innymi dziećmi, co
umożliwia stosowanie rehabilitacji
grupowej.
• Czasami sama rehabilitacja nie
wystarczy, konieczny jest zabieg
ortopedyczny, aby skorygować napięcie
mięśni, zlikwidować przykurcze lub
wtórne zniekształcenia kostne.

Rehabilitacja w domu
• Pamiętaj, żeby:
• ćwiczenia wykonywać zawsze o tej samej porze
dnia i w tej samej kolejności;
• ćwiczyć w pomieszczeniu, w którym jest ciepło;
• dotykać dziecka bardzo delikatnie, bez
gwałtownych ruchów (trzeba zdjąć wcześniej
pierścionki, obciąć krótko paznokcie);
• rozebrane dziecko kłaść na miękkim kocu czy
flaneli;
• w czasie ćwiczeń cały czas mówić do dziecka;
• unikać ostrego światła i głośnych dźwięków
(mogą wzmagać napięcie mięśniowe).
• Kojąco wpływa na dziecko masaż i spokojna
muzyka.

Problemy z jedzeniem
• Dzieci z porażeniem mózgowym mają
często nieprawidłowe napięcie mięśni
twarzy, języka i podniebienia, co utrudnia
im ssanie, połykanie i żucie.
• Trudności z karmieniem wynikają często z
przetrwałego odruchu kąsania (normalnie
zanika on około 5. miesiąca) - malec
zamiast zjadać z łyżki, przygryza ją.

Jak sobie radzić
• Czasem brak właściwego odruchu ssania uniemożliwia
karmienie piersią. Wtedy:
• karm dziecko z butelki w pozycji półleżącej przez
smoczek z małym otworem (powinno wypływać około
20 kropli na minutę);
• trzymaj butelkę poziomo, żeby skłonić dziecko do
większego wysiłku, a później stopniowo zagęszczaj
pokarm i karm malca w pozycji siedzącej;
• jeżeli maluch nie chce ssać, pobudzaj odruch ssania,
drażniąc palcem jego wargi lub czubek języka.
• Kiedy dziecko umie już ssać, zacznij naukę jedzenia
łyżeczką:
• podawaj łyżeczkę poziomo, nie z góry (maluch odchyla
wtedy głowę do tyłu, co utrudnia mu przełykanie);
• gdy je już samodzielnie, dawaj mu łyżkę z grubą
rączką i pilnuj, by prawidłowo ją trzymał (nie chował
kciuka w dłoń, tylko obejmował nim trzonek).

• Jeżeli dziecko nie umie pić z kubka, naucz je
pić przez rurkę.
• Zwiększone napięcie mięśni aparatu mowy
utrudnia artykulację niektórych dźwięków.
Dlatego chore dzieci wymagają zwykle
pomocy logopedy.
• Skuteczność leczenia dziecka z porażeniem
mózgowym zależy od jego stanu w
momencie rozpoczęcia terapii i
systematyczności prowadzonych ćwiczeń.
• Miarą sukcesu jest jednak przede
wszystkim radość dziecka z każdej nowo
zdobytej umiejętności. Jest ona tym
większa, im bardziej czuje się ono kochane.

Metoda Temple’a Faya,
kontynuowana i zmodyfikowana
przez Glena Domana
• Temple Fay był lekarzem, profesorem neurologii
w szpitalu uniwersyteckim i w Szkole
Medycznej w Filadelfii w latach 1929 - 1943 .
Jedną z wielu dziedzin, którymi zajmował się
Fay, było operowanie dzieci z uszkodzeniami
mózgu.
• Obserwacje pooperacyjne postępów małych
pacjentów, którzy byli rehabilitowani w
szpitalu, jak równieź tych, których na okres
rekonwalescencji rodzice zabierali do domu,
stanowiły podstawę opracowania
prymitywnych (filogenetycznie starych) wzorów
ruchowych, opartych na spostrzeźeniu, źe
rozwój ruchowy dziecka przebiega etapami
przypominającymi kolejne fazy filogenezy.

• W ten sposób Fay wyodrębnił w
rozwoju ruchowym trzy etapy
pełzania:
• homologiczne (najniźszy stopieс),
• homolateralne (środkowy stopieс),
• naprzemienne heterolateralne
(najwyźszy stopieс).
• Wymienione wzorce ruchowe były
dobierane indywidualnie, zaleźnie od
moźliwości ruchowych dziecka.

• W późnych latach czterdziestych Fay załoźył
Neurofizjologiczny Ośrodek Rehabilitacyjny,
w którym leczył dorosłych oraz dzieci nie
tylko z mózgowym poraźeniem dziecięcym
ale takźe z innymi schorzeniami.
• Wykorzystywał w pracy opracowane przez
siebie wzorce usprawniania w celu
wzmocnienia mięśni stabilizujących głowę
oraz tułów, zdolności chwytu rąk, podporu na
koсczynach górnych i koordynacji ruchowej.
• W pracach Faya nad tworzeniem nowego
podejścia do nie zbadanych dotąd
problemów powstałych w wyniku
uszkodzenia mózgu u dzieci i dorosłych
uczestniczył fizykoterapeuta, Glen Doman.

• W roku 1955 załoźony został w Filadelfii
Ośrodek Rehabilitacyjny, który obecnie
nosi nazwę Instytutu Osiągania Ludzkich
Moźliwości .
• Specjalista rehabilitacji (lekarz) Robert
Doman (brat Glena) oraz pedagog Carl
Delacato byli następnymi osobami, które
włączyły się do pracy nad metodami
usprawniania mózgu.
• Ustalili własne kryteria opisu
„normalności", stwierdzając, źe kaźde
dziecko rozwija się według identycznych
schematów.

• Opracowali własny sposób diagnozowania
dziecka, a następnie prowadzenia terapii.
Jako zespół terapeutyczny doszli do
wniosku, źe kaźde dziecko pokonuje
szereg określonych etapów rozwoju
mózgu (tzw. poziomów), zanim wykształci
się u niego dojrzałość funkcjonalna (około
6 roku źycia).
• Jeźeli którykolwiek z poziomów jest
uszkodzony, to wówczas funkcje związane
z tym poziomem są ograniczone co
powoduje zahamowanie przyszłego
prawidłowego rozwoju dziecka

Głównym załoźeniem metody
jest określenie moźliwości i
sposobów
• wielokierunkowego wpływania w czterech
sferach:
• sferze dotyczącej rozwoju ruchowego, w której
celem jest nauczenie dziecka samodzielnego
poruszania się lub przynajmniej wykształcenie
którejś z form ruchu;
• sferze obejmującej wpływ na rozwój fizyczny
organizmu poprzez odpowiedni rozwój układu
krąźenia i układu oddechowego. Moźna to
uzyskać przez regulację gospodarki wodno-
elektrolitowej w organizmie, odpowiednią dietę,
wysycanie krwi gazami i opracowany przez
specjalistów z Instytutu program oddechowy;

• sferze dotyczącej rozwoju
intelektualnego. Oddziaływanie na nią
polega na intensywnej,
wielozmysłowej stymulacji, do której
słuźy specjalnie przygotowany
program nauczania;
• sferze rozwoju emocjonalno-
społecznego, która dotyczy
odpowiedniego kształtowania
podejścia rodziców i opiekunów
dziecka oraz osób pomagających w
usprawnianiu.

• Kształtowanie prawidłowego,
wielokierunkowego rozwoju dziecka odbywa
się poprzez wykształcenie 6 funkcji,
„kompetencji" neurologicznych mózgu (są
to „kompetencje": wizualne, słuchowe,
czuciowe, ruchowe, językowe, manualne).
• Dla kaźdej z nich został ustalony program
prawidłowego rozwoju, który słuźy do
opracowywania dla kaźdego dziecka
indywidualnego programu
rehabilitacyjnego. Kaźdy program ma
cztery stopnie trudności. Rodzice otrzymują
program usprawniania dziecka obejmujący
6 „kompetencji" w odpowiednio dobranych
stopniach trudności.

• Rehabilitacja polega na ciągłym
bodźcowaniu mózgu sygnałami
zawierającymi informacje prawidłowego
rozwoju. Program rehabilitacji
przekazywany jest rodzicom podczas
tygodniowego szkolenia w Instytucie i
powtarzany co dwa miesiące.
• Usprawnianie opiera się na tzw.
paterningach. W rehabilitacji bierze
udział od dwóch do kilkunastu osób,
które jednocześnie wykonują róźne
grupy ćwiczeс i form usprawniania,
powtarzając je wielokrotnie w ciągu
dnia.

• W Polsce metoda Domana znalazła wielu
zwolenników wśród terapeutów,
rehabilitantów, a przede wszystkim wśród
rodziców dzieci z uszkodzeniem mózgu. Próby
jej stosowania podjęto między innymi w Pile,
Koszalinie, Warszawie. W Toruniu powstało
Polskie Stowarzyszenie na Rzecz Rozwoju
Dziecka z Uszkodzeniem Mózgu, którego celem
jest stworzenie w Polsce Instytutu -
odpowiednika The Brithish Institute for Brain
Injured Children (BIBIC), mieszczącego się w
Knowle Hall, w Wielkiej Brytanii. Trudności w
upowszechnieniu teź metody wynikają przede
wszystkim z duźych nakładów finansowych i
pracy organizacyjnej.

• Do usprawniania jednego dziecka trzeba
zatrudnić wiele osób. W pewnym
szwajcarskim miasteczku zatrudniono
240 osób przy ćwiczeniu z jednym
dzieckiem.
• Ćwiczący w składzie 5-osobowym
zmieniali się co dwie godziny w cyklu 12
godzinnej rehabilitacji.
• Dyźury wypadały co 8 dni.
• Usprawnianie trwało wiele lat i dopiero
w takich warunkach dziecko robiło
postępy.

• Zastosowanie metody Domana w całości jest
trudne do realizacji. Niełatwo bowiem
zorganizować odpowiednią liczbę osób spośród
rodziny, znajomych, wolontariuszy, którzy
podołają wszystkim wymaganiom rehabilitacji.
Większość rehabilitantów i terapeutów nie zna
w całości metody, czyli nie potrafią
zdiagnozować dziecka, ocenić jego moźliwości,
oraz nie zna wszystkich metod i sposobów
prowadzenia kompleksowej rehabilitacji.
• Źeby poznać metodę Domana terapeuta lub
rehabilitant musi pojechać na własny koszt do
Filadelfii do Instytutu przynajmniej na
półroczny staź, gdzie jako wolontariusz moźe
się uczyć i nabywać praktyki. Niestety, niewiele
osób stać na taki rodzaj nauki, tym bardziej, źe
zdobycie umiejętności nie gwarantuje
moźliwości wykorzystania ich w pracy.

• Metoda Domana nadal nie przez
wszystkich specjalistów zajmujących się
dziećmi jest w pełni akceptowana,
upowszechniana i stosowana. Wywołuje
ona sporo kontrowersji, a jej skuteczność
stanowi przedmiot dyskusji i sporów.
• Zaletą metody proponowanej przez
Instytut Domana jest jej uniwersalny
charakter, pozwalający na stosowanie jej
elementów zarówno w pracy
rehabilitantów, jak teź pedagogów i
logopedów.

• W takiej formie metodę tą stosują
specjaliści pracujący w ośrodkach
rehabilitacyjnych w naszym
województwie.
• Mimo wielu ograniczeс metoda
Domana cieszy się jednak coraz
większym uznaniem i staje się coraz
bardziej popularna w pracy z dziećmi
niepełnosprawnymi. W połączeniu z
innymi metodami daje szansę
uzyskania lepszych efektów
prowadzonej rehabilitacji.

Czeski lekarz, neurolog, pediatra.
Pracował w Niemczech – w Kolonii, potem
w Centrum Dziecięcym w Monachium.
Stworzył
neurokinezjologiczną
koncepcję
diagnostyczno-
terapeutyczną, nazwaną
od jego nazwiska –
metodą Vojty.

• Dzięki niej możliwe jest
uwidocznienie bardzo
wczesnych stadiów
zaburzeń funkcji
ośrodkowego układu
nerwowego.
• Tym samym,
uzasadnione staje się
podjęcie rehabilitacji tak
szybko, jak to jest
możliwe.

• Vojta stworzył również metodę
terapeutyczną pobudzającą mózg do
uruchamiania w programie rozwoju
niemowlęcia normalnych, czyli
genetycznie zakodowanych wzorców
ruchowych.
• Wzorce te, wielokrotnie powtarzanie,
stopniowo wypierają patologiczną
motorykę dziecka
• Oto kilka zasad, prawidłowego
prowadzenia terapii metodą Vojty.

Nie ma ograniczeń
wiekowych
• Należy rozpocząć terapię zawsze tak
wcześnie jak to możliwe. Jednakże w
przypadku dzieci starszych musimy
zdawać sobie sprawę, że realizowany
przez nie dotychczas program rozwoju
opierał się na patologicznych wzorcach
ruchu.
• Czas trwania przyczyniał się do
wtórnego kodowania tych wzorców w
mózgu i budowania na tej bazie
kolejnych etapów rozwojowych.

• Pamiętajmy jednak, że prawidłowy
program rozwoju człowieka jest
uwarunkowany genetycznie i jeśli
w drodze dobrze prowadzonej
terapii będziemy do niego
docierać, możemy wypierać
wzorce patologiczne i poprawiać
jakość ruchu dziecka.
• Sukcesem metody Vojty nie jest
osiąganie siadu, czworakowania,
czy chodzenia, ale jakość tych
czynności

Terapię prowadzi się przy różnych
problemach i schorzeniach jako
działanie podstawowe lub
wspomagające.
Są nimi na przykład:
• mózgowe porażenie dziecięce,
• zaburzenia ośrodkowej koordynacji
nerwowej,
• przepuklina oponowo rdzeniowa,
• schorzenia ortopedyczne,
• zaburzenia układu wegetatywnego,
• porażenie splotu barkowego.

rehabilitant przeszkolony w
metodzie, (z certyfikatem
Międzynarodowego Towarzystwa
Vojty das Internationale Vojta
Gesellschaft
• ocenia stan dziecka,
• kwalifikuje do terapii,
• dobiera odpowiednie ćwiczenia,
• uczy rodziców / opiekunów dziecka,

• Ćwiczenia powtarzanie są w domu
minimum 4 razy dziennie i powinny być
kontrolowane przez terapeutę metody
Vojty co najmniej 1 - 2 razy w tygodniu.
Zleca się, aby czas trwania każdorazowych
ćwiczeń nie przekraczał:
• dla niemowląt poniżej 4 tygodnia: 5-6 minut
• dla niemowląt starszych : 10 minut
• dla małych dzieci: 15 minut
• dla dzieci starszych i dorosłych: 20 minut
• Wybierając czas trwania ćwiczenia należy za
każdym razem wziąć pod uwagę bieżący
stan pacjenta.

• W szczególności nie należy
prowadzić terapii w przypadku
• wysokiej temperatury,
• ostrych stanów zapalnych
• chorób nowotworowych
• po szczepieniach (przez okres wg
wskazania lekarza - z reguły 5 do 10
dni)

• Najważniejsze w ćwiczeniach i
konieczne dla uzyskania efektu
terapeutycznego jest osiąganie
oczekiwanej odpowiedzi ruchowej
ze strony dziecka, a nie czas
trwania ćwiczenia.
• Innymi słowy - nie patrzymy na
zegarek, tylko oceniamy
prawidłowość pracy mięśni dziecka
wg szczegółowych instrukcji
przekazanych przez wyszkolonego
terapeutę.

• Podczas prowadzenia terapii
konieczne jest zapobieganie licznym
mechanizmom unikania, objawiającym
się jako niepożądane, często patologiczne
ruchy dziecka.
• Trening jest dla dziecka zadaniem
trudnym (nowa jakość ruchu) i męczącym
(wysiłek fizyczny). Próbuje ono więc
uniknąć wysiłku "inną" łatwiejszą drogą.
• Nieprecyzyjna terapia może przynieść
więcej szkody niż pożytku - nauczyć
organizm dziecka ruchów patologicznych.

Diagnostyka
• Ukierunkowany wywiad na
czynniki ryzyka
anamnestycznego i
symptomatycznego
• Ocena motoryki spontanicznej
• Badanie odruchów pierwotnych
• Ocena reakcji posturalnych
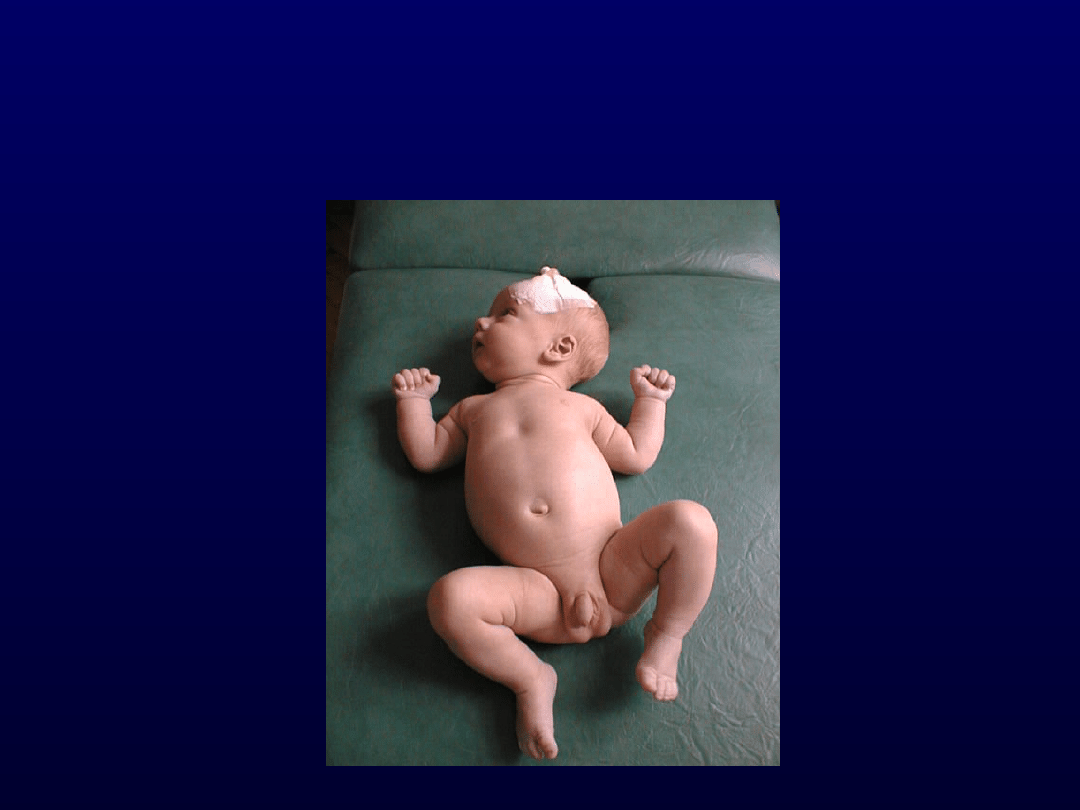
Ocena motoryki
spontanicznej
w pozycji leżenia tyłem
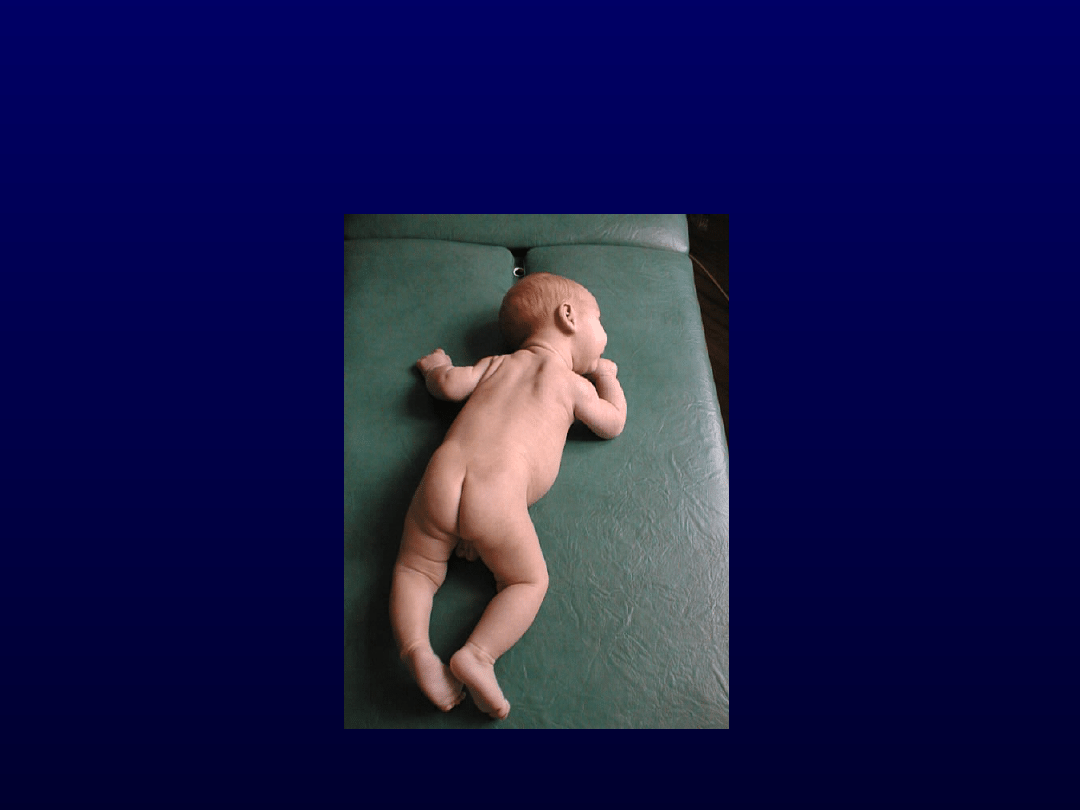
Ocena motoryki
spontanicznej w pozycji
leżenia przodem

Reakcje ułożeniowe ciała
w przestrzeni
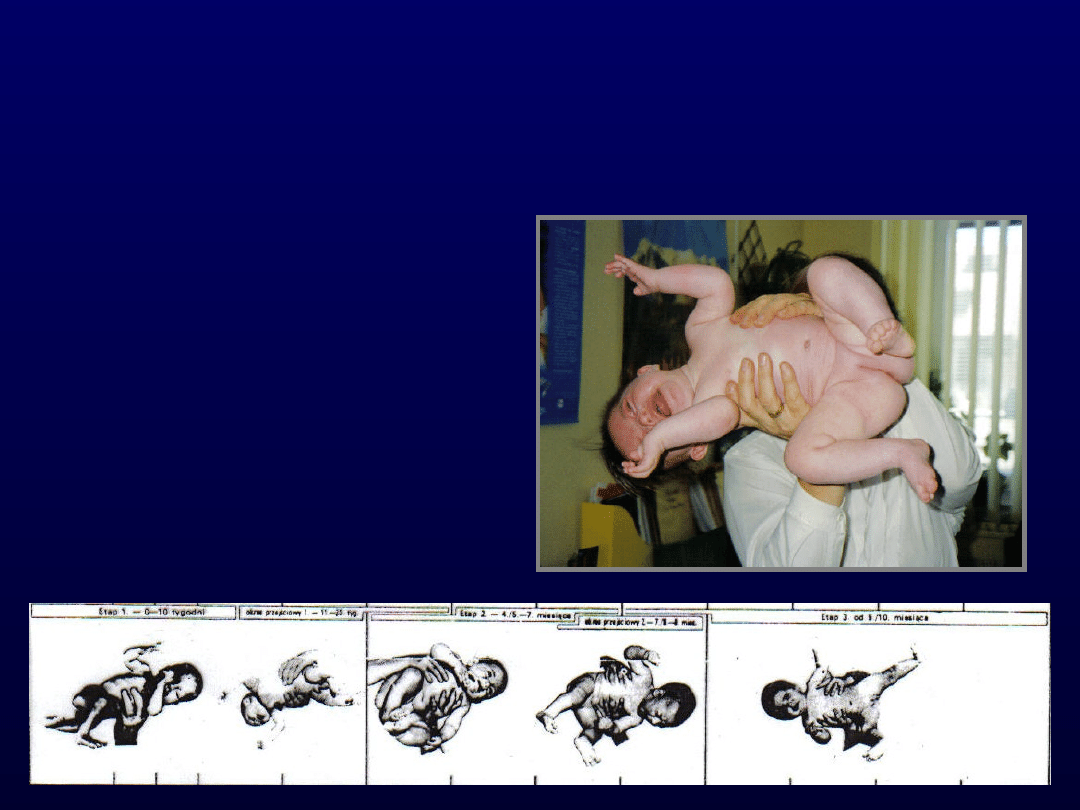
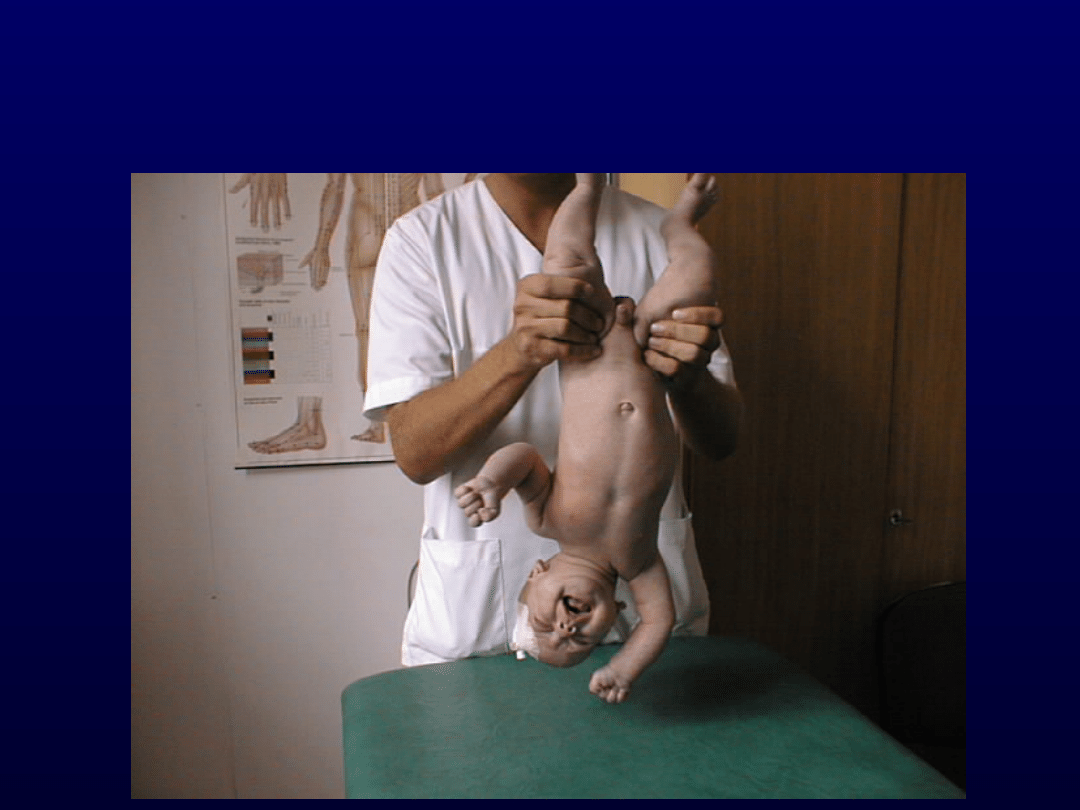
1. Reakcja trakcyjna.
2. Reakcja zawieszenia poziomego wg
Landaua.
3. Reakcja zawieszenia pachowego.
4. Reakcja wychylenia bocznego wg
Vojty.
5. Reakcja bocznego zawieszenia
poziomego wg Collis.
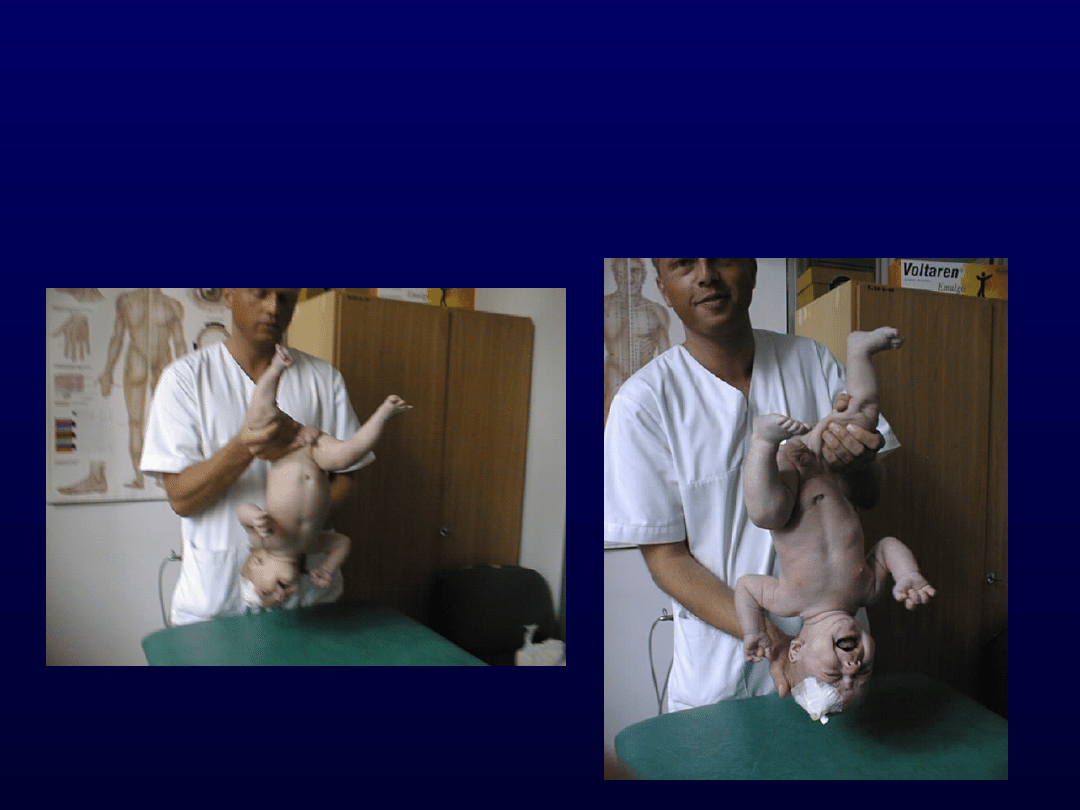
6. Reakcja zawieszenia pionowego wg
Peipera-Isberta.
7. Reakcja zawieszenia pionowego wg
Collis.

Ocena reaktywności posturalnej
według Vojty
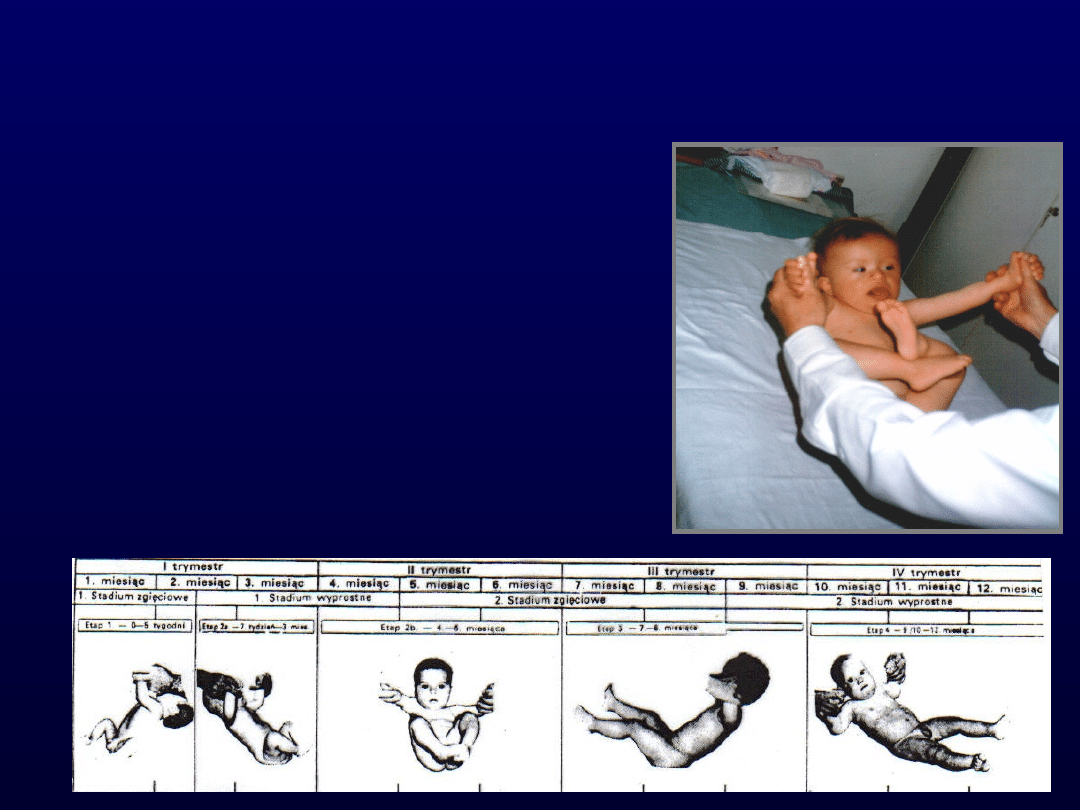
1. Reakcja trakcyjna

Reakcja trakcji
2. Reakcja zawieszenia
poziomego wg Landaua

Reakcja Landau’a
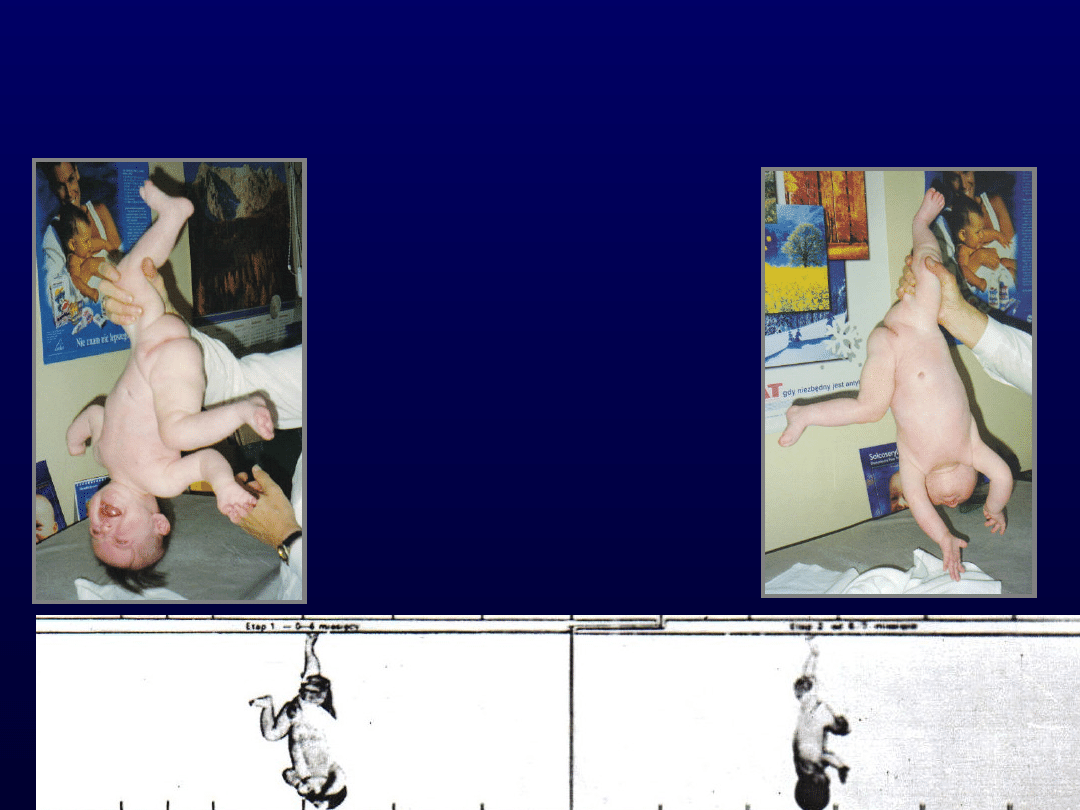
3. Reakcja zawieszenia
pachowego
Reakcja zawieszania
pachowego
4. Reakcja wychylenia
bocznego wg Vojty
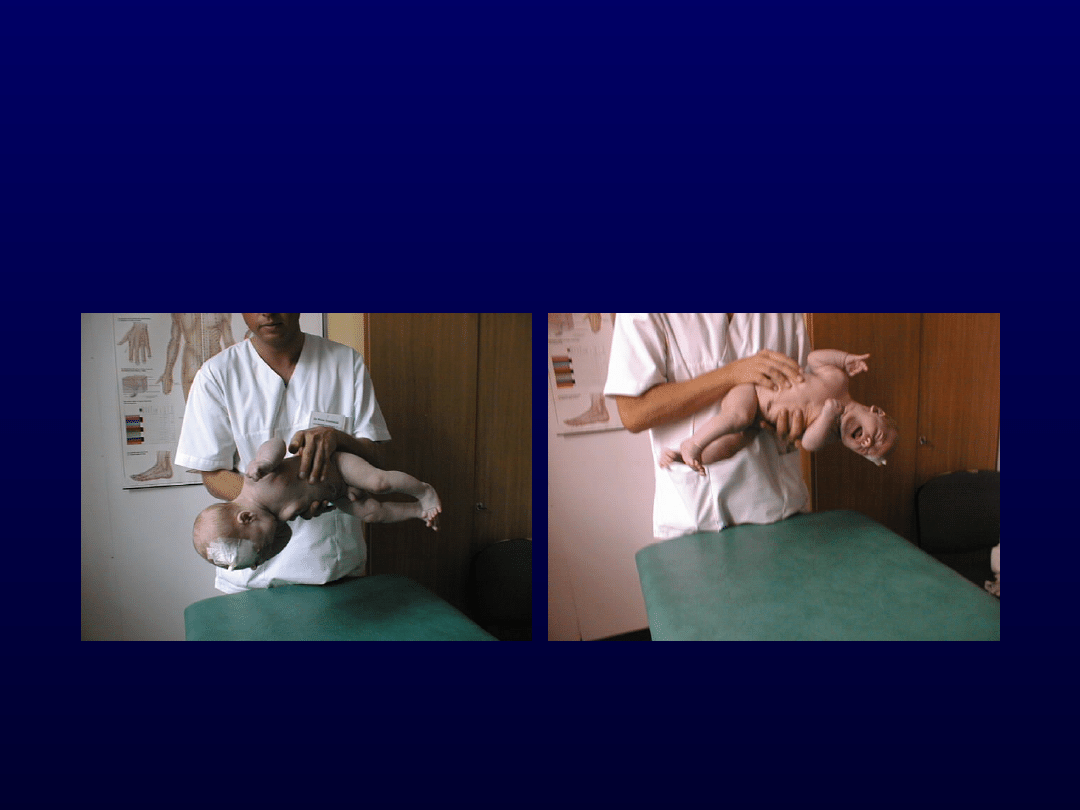
Reakcja wychylenia bocznego
wg Vojty
5. Reakcja bocznego
zawieszenia poziomego wg
Collis
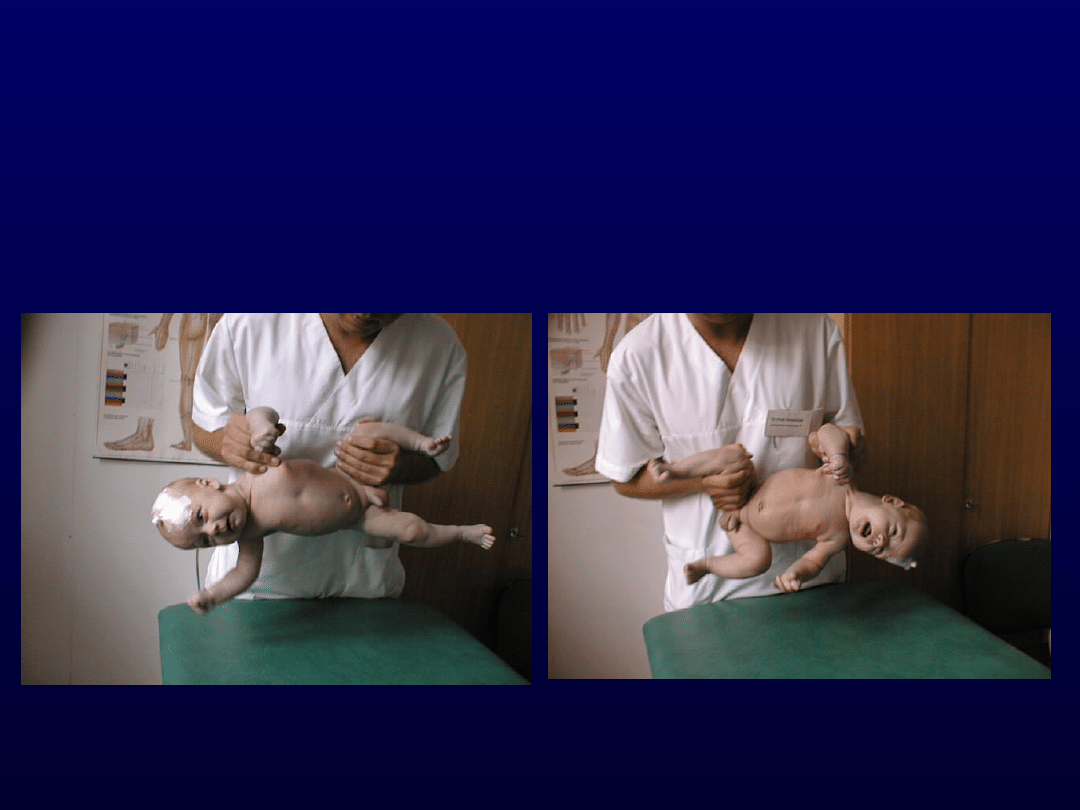
Reakcja Collis poziomy
6. Reakcja
zawieszenia
pionowego
wg Peipera-Isberta
Reakcja Peiper-Isbert
7. Reakcja zawieszenia
pionowego wg Collis
Reakcja Collis pionowy
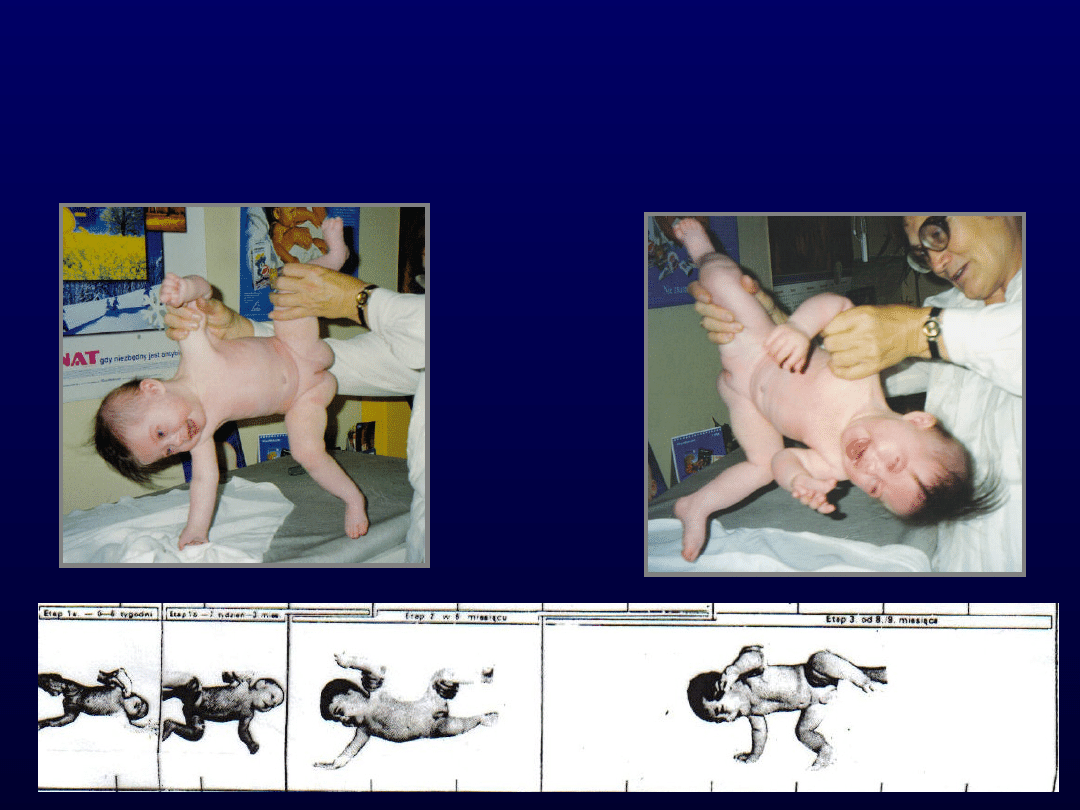
I faza obrotu
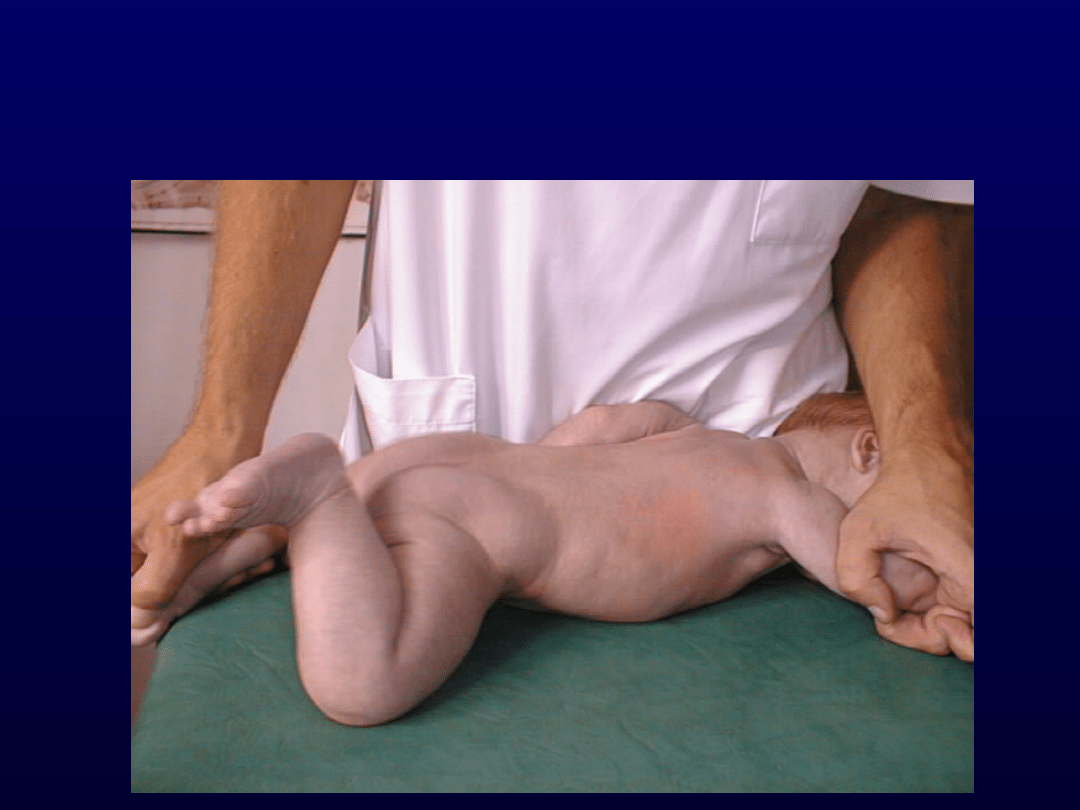
Pełzanie klasyczne

Wskazania bezwgzlędne
• Średnio-ciężkie ciężkie ZOKN
• Lekkie ZOKN z asymetrią
• Kręcz miogenny i neurogenny
• Niedowłady obwodowe
• Rozszczep kręgosłupa
• Wodogłowie
• Przepuklina oponowo-rdzeniowa
• Miopatie genetyczne
• Wady wrodzone ( C-skoliozy,
artrogrypoza, choroby mięsni )

Wskazania względne 1
• Zespól Downa i inne zespoły
wiotkie
• Opóźnienie psycho-ruchowe
• Zaburzenia postawy
• Dysplazja stawu biodrowego
• Deformacje stóp

Wskazania względne 2
( u dzieci starszych i
dorosłych )
• Mózgowe porażenie dziecięce
• Nabyte uszkodzenie mózgu
• Poprzeczne uszkodzenie rdzenia
• Uszkodzenie dolnego neuronu
ruchowego
• Miopatie
• Skoliozy
• Wady postawy

Wskazania względne 3
• Choroby układu oddechowego ( MAS,
RDS, zapalenie płuc, niedodma,
porażenie n. przeponowego,
niewydolność oddechowa)
• Wady wrodzone serca na każdym
etapie leczenia w aspekcie
diagnostyczno-terapeutycznym

Podstawy terapii
Każdy człowiek ma
wrodzony, genetycznie
uwarunkowany program wzorców
właściwego ułożenia ciała, postawy,
pionizacji i celowego poruszania się do
przodu. Program ten warunkuje
prawidłowy rozwój funkcji ruchowych
dziecka.
Jeśli rozwój ruchowy jest zaburzony,
wówczas kształtują się
zastępcze,
patologiczne wzorce motoryczne
.
Neurofizjologiczna aktywacja systemu
nerwowego opracowana przez Vojtę ma
za zadanie poprawić ten zaburzony
program rozwoju ruchowego.

Podstawy terapii
Działa zarówno segmentalnie w różnych
częściach ciała, jak i ogólnie,
kompleksowo
na cały organizm. Kształtuje wzorzec
motoryczny, a nie pojedyncze funkcje.
Następstwem rozwoju funkcji ruchowych
jest tworzenie się
schematu ciała
w korze
mózgowej. Schemat ten budowany jest
stopniowo, wraz z osiąganiem coraz
wyższych stadiów postawy i lokomocji.
Poprzez pobudzenie systemu
retikularnego
koryguje ona napięcie
mięśniowe, wyhamowuje wzorce
motoryki patologicznej
prowadząc do
odblokowania genetycznie
uwarunkowanych prawidłowych wzorców
motoryki spontanicznej.

Wpływ terapii
Wyzwalanie kompleksów ruchowych wpływa
nie tylko na motorykę ciała, lecz również na
funkcje całego organizmu, zarówno w
zakresie czynności układu wegetatywnego,
jak emocjonalnego i czuciowego.
Pogłębienie i regularność oddechu,
rozrzedzenie wydzieliny w drzewie
oskrzelowym, włączenie oddychania
przeponowego
Zmiana częstości tętna i ciśnienia, wpływ
na krążenie obwodowe
Zmniejszenie zaburzeń czucia
Zmniejszenie zaników mięśniowych
prowadzące do przyrostu masy mięśniowej i
kostnej

Wpływ terapii – c.d.
Pobudzanie motoryki ustno-twarzowej,
stymulacja funkcji oddechowo-
pokarmowej oraz mowy, zmniejszenie
ślinotoku, poprawa połykania
Poprawa wzroku, zmniejszenie zeza i
oczopląsu
Poprawa funkcji zwieraczy pęcherza i
odbytu przez wzmocnienie mięśni
przepony i miednicy
Poprawa rozwoju psychicznego
Wzmacnianie więzi uczuciowej
Zmniejszenie spastyczności i
przykurczów w stawach
Zwiększenie napięcia mięśniowego w
zespołach wiotkich

Zadania terapii
Niemowlęta
– torowanie,
pobudzanie i ułatwianie rozwoju
postawy pionowej przez kolejne
stadia rozwoju motorycznego
Dzieci starsze
– bodziec dla wzrostu
i rozwoju przez wpływ na procesy
dojrzewania oun
Dorośli
– odbudowanie w oun
zakodowanych wzorców
podstawowych, zniszczonych w
przebiegu chorób lub urazów

Zasady wyzwalania
kompleksów motorycznych
odruchowej lokomocji
Metoda terapii odruchową lokomocją opiera
się na wyzwalaniu kompleksów ruchowych
pod wpływem stymulacji wybranych miejsc
(stref) na ciele pacjenta.
Stymulacja odpowiedniej strefy wyzwala
odpowiedź różnych części ciała jednocześnie.
Powstaje
polireflex
– wieloelementowy,
globalny i idealny kompleks odruchowy
(odruchowy obrót i pełzanie).
Wielokrotne jego wywoływanie podczas
ćwiczeń z dzieckiem otwiera drogę do użycia
ich w dowolnej motoryce spontanicznej przez
torowanie
połączeń w sieci neuronalnej kory
mózgowej.

Zasady wyzwalania
kompleksów motorycznych
odruchowej lokomocji
Stymulacja proprioreceptywna
wyzwala na drodze odruchowej
określony kompleks ruchowy bez
angażowania w to świadomości.
Stad określenie –
odruchowa
lokomocja
.

Zasady wyzwalania
kompleksów motorycznych
odruchowej lokomocji
Torowanie
prawidłowego ruchu bazuje
na genetycznie zakodowanej matrycy
rozwoju posturalnego i motorycznego
w oun. Wykorzystanie zjawiska
plastyczności oun niemowlęcia i jego
niezakończonego rozwoju prowadzi do
uaktywnienia neuronów rezerwowych,
połączeń międzyneuronalnych oraz
nadawania kierunku wzrostu
namnażającym się dendrytom w sieci
komórek nerwowych.
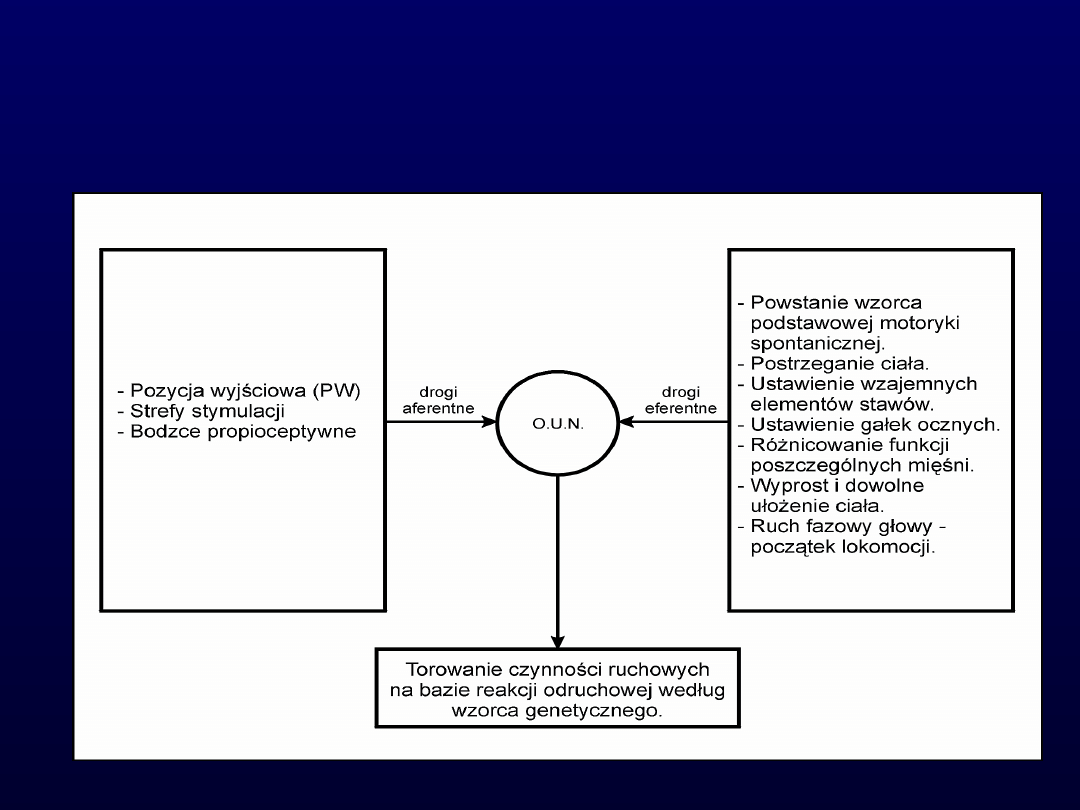
Schemat wyzwalania odruchowej
lokomocji.

Technika stymulacji
• Terapia rozpoczyna się od ułożenia
dziecka w odpowiedniej pozycji
wyjściowej, która zawiera w sobie
gotowość do ruchu (
pozycja
aktywująca
).
• Następnie pobudza się receptory
proprioreceptywne określonych sfer,
tzn. stosuje się bodziec uciskowy na
powięzie lub okostną i/lub bodziec
rozciągający mięśnie.

Technika stymulacji c.d.
Delikatny, stały ucisk, wibracja,
pociąganie lub odpychanie
odpowiednich proprioreceptorów w
określonych punktach głównych i
pomocniczych, znajdujących się w
strefie stymulacji na ciele dziecka.
Ucisk strefy stymulacji przy
odpowiednim ułożeniu dziecka (w
pozycji aktywującej) powinien
doprowadzić do tego, że
zapoczątkowany zostaje
ruch fazowy
.

Technika stymulacji c.d.
U pacjenta stopniowy skurcz
izotoniczny mięśni biorących udział w
ruchu zostaje zatrzymany poprzez opór
zastosowany przez terapeutę i
przechodzi w skurcz izometryczny.
Zatrzymanie ruchu fazowego powoduje
wzrost napięcia wszystkich grup
mięśniowych.
Zrównoważone napięcie
antagonistycznych grup mięśniowych
sprawia, że grupa mięśni poprzednio
nadmiernie napięta, z oznakami
spastyczności, traci tę cechę i
wykonanie spontanicznego ruchu staje
się możliwe.

Stymulowanie kilku stref
jednocześnie, nazywane przez
Vojtę
sumacją przestrzenną
, daje
szansę poprawy uzyskiwanej
odpowiedzi ruchowej. Można
również wydłużać czas stymulacji,
co określamy
sumacją czasową.
Sumacja bodźców w czasie i
przestrzeni nazywana jest
torowaniem.

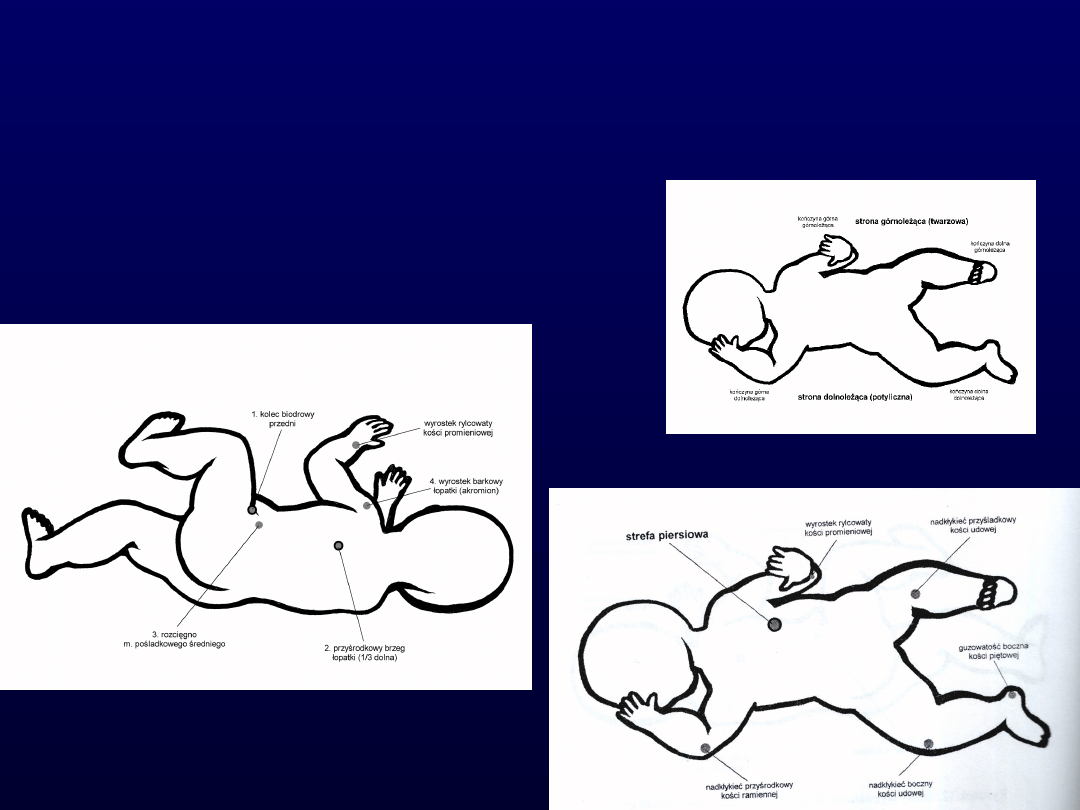
Strefy wyzwalania w
odruchowej lokomocji
Główne strefy stymulacji
(na
kończynach):
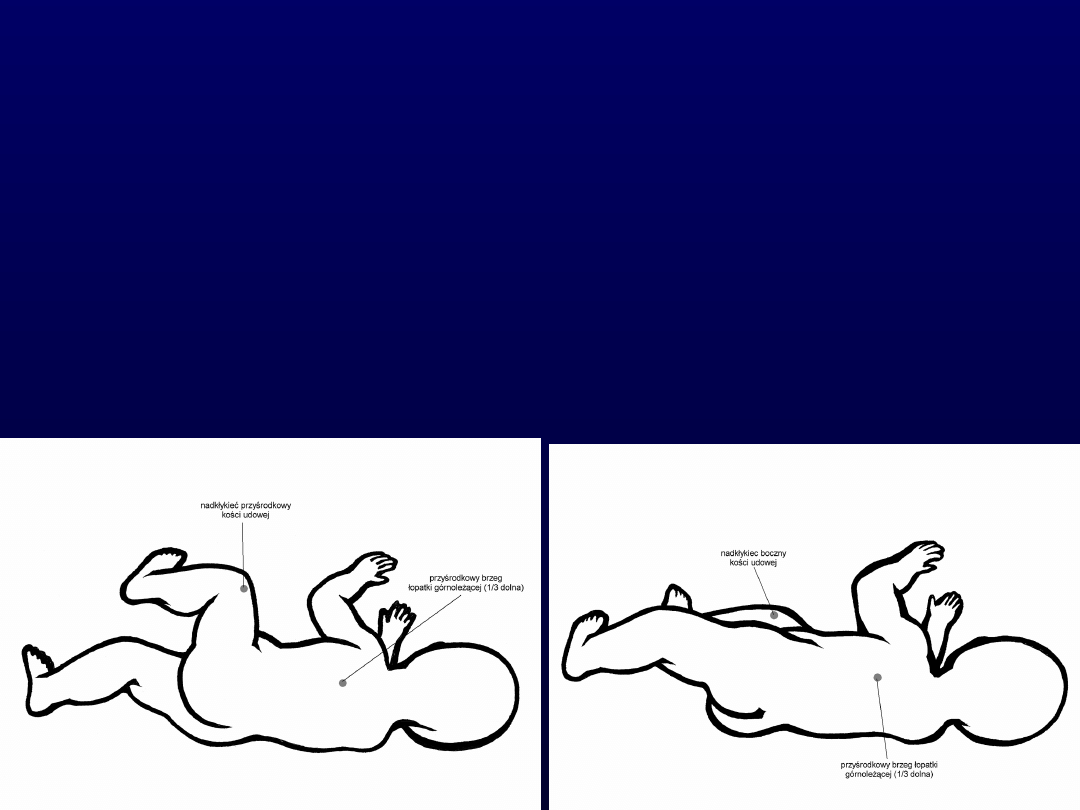
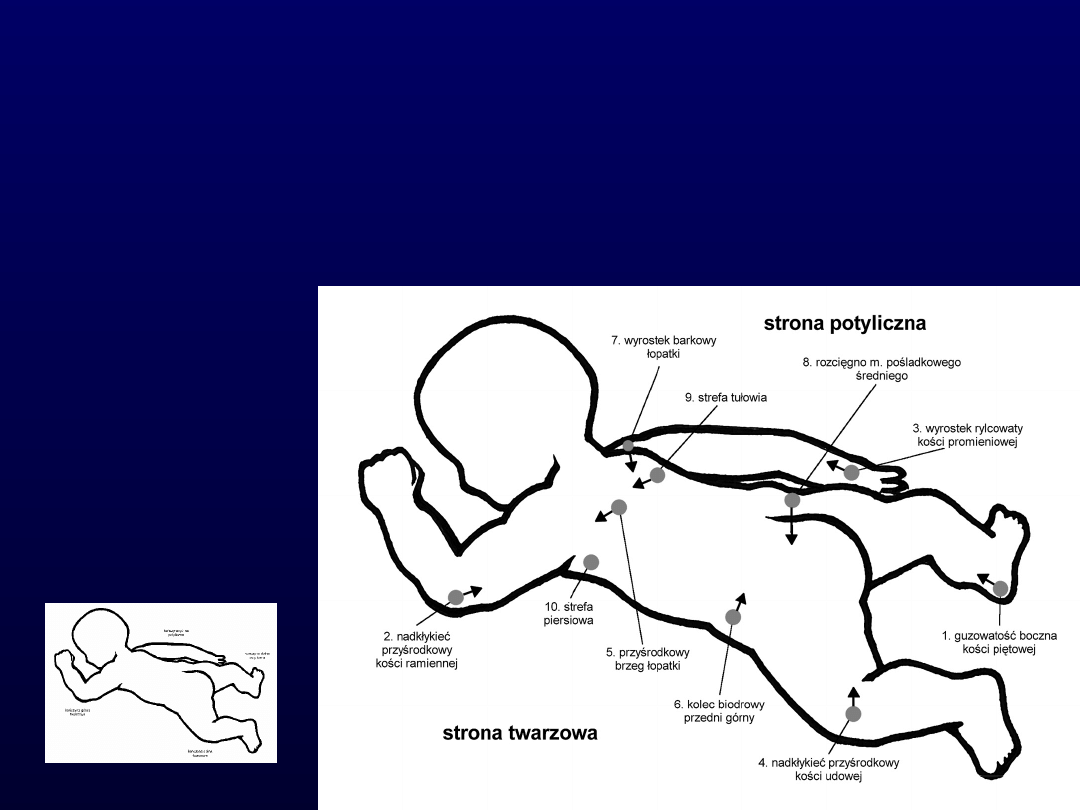
Guzowatość boczna kości piętowej
Nadkłykieć przyśrodkowy kości
ramiennej
Wyrostek rylcowaty kości
promieniowej
Nadkłykieć przyśrodkowy kości
udowej
Strefa piersiowa po stronie
twarzowej
Pomocnicze strefy stymulacji
(w obrębie
tułowia):
Przyśrodkowy brzeg łopatki
Kolec biodrowy przedni górny
Wyrostek barkowy łopatki
Rozścięgno mięśnia pośladkowego średniego
Strefa tułowiowa po stronie potylicznej
Strefa piersiowa po stronie twarzowej
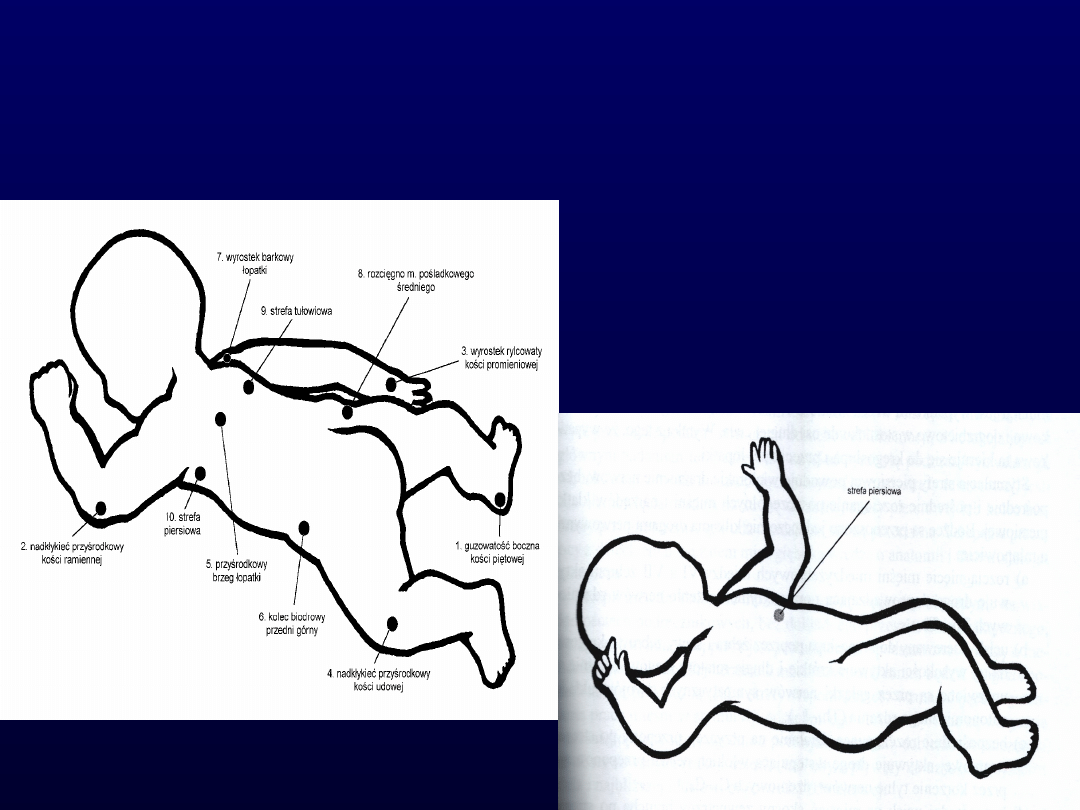
Strefy wyzwalania w
odruchowej lokomocji
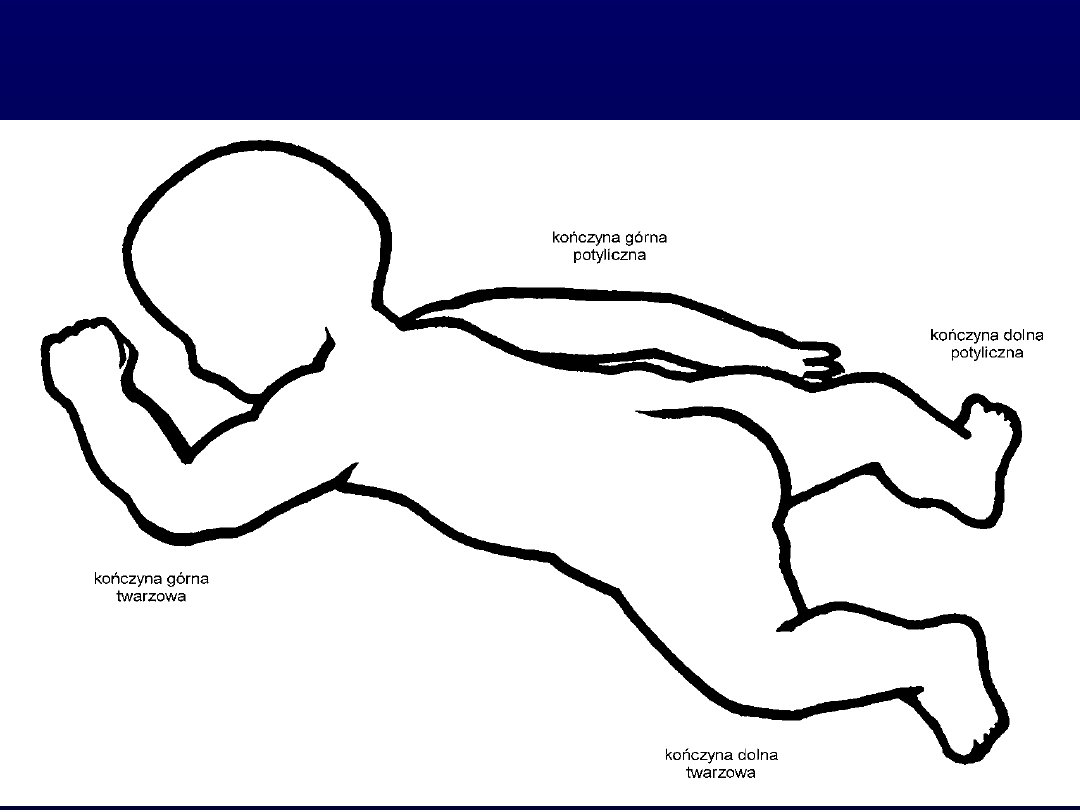
Nazwy stron ciała i
kończyn.

Terapia umożliwia rozwój
podstawowych elementów motoryki
dziecka:
Aktywowanie mięśni
antygrawitacyjnych
Ruchy kręgosłupa we wszystkich
płaszczyznach
Rotowanie zewnętrzne w stawach
barkowych i biodrowych z
prawidłowym ustawianiem dłoni z
kciukiem i stopy
Centrowanie głów kości ramiennych
i udowych w panewkach stawowych
Koncentryczną pracę mięśni brzucha

Stabilizacja narządu osiowego, który
stanowi głowa i tułów pozwala na:
Kontrolę utrzymania głowy w
pozycji wyprostnej
Symetryczne ułożenie ciała
Zmniejszenie kąta
przodopochylenia miednicy (dzięki
zmniejszeniu przewagi zginaczy)
Reakcje złożone, jak podpór na
jednej kończynie
Otwarcie dłoni umożliwiające
rozwój funkcji chwytania

Wyzwalane kompleksy
motoryczne
1.
Cisza motoryczna.
2.
Odruchowy obrót (I, II, III i IV faza).
3.
Odruchowe pełzanie.
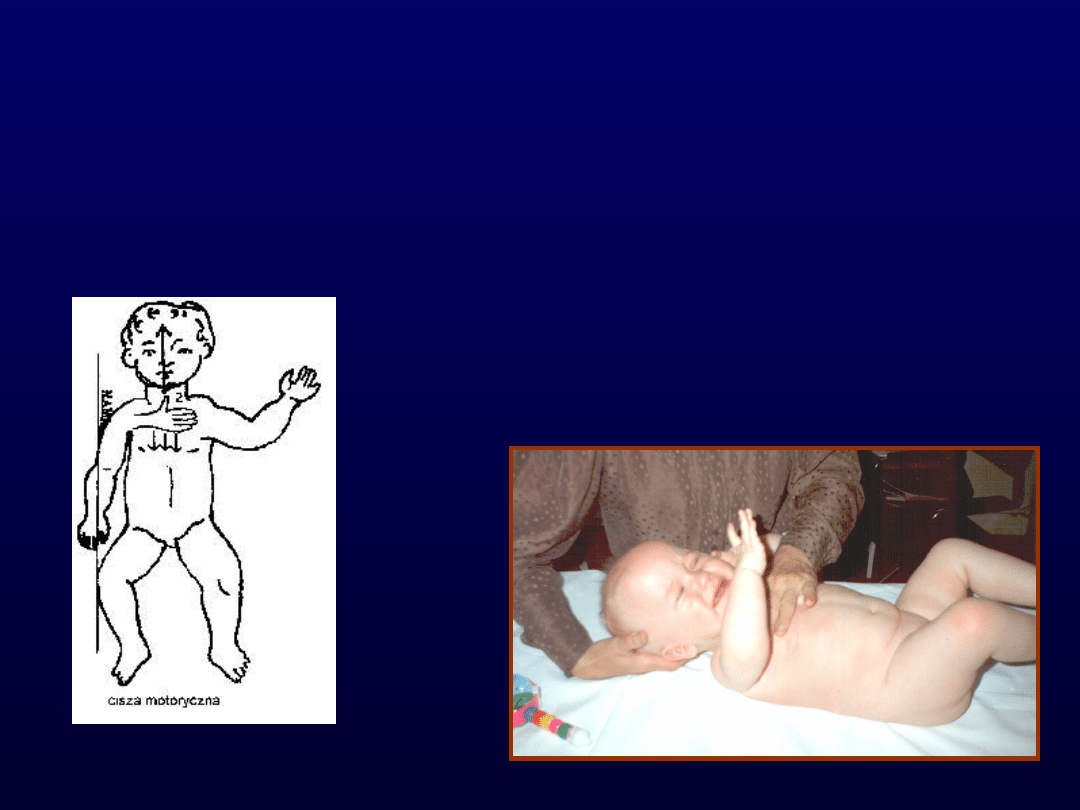
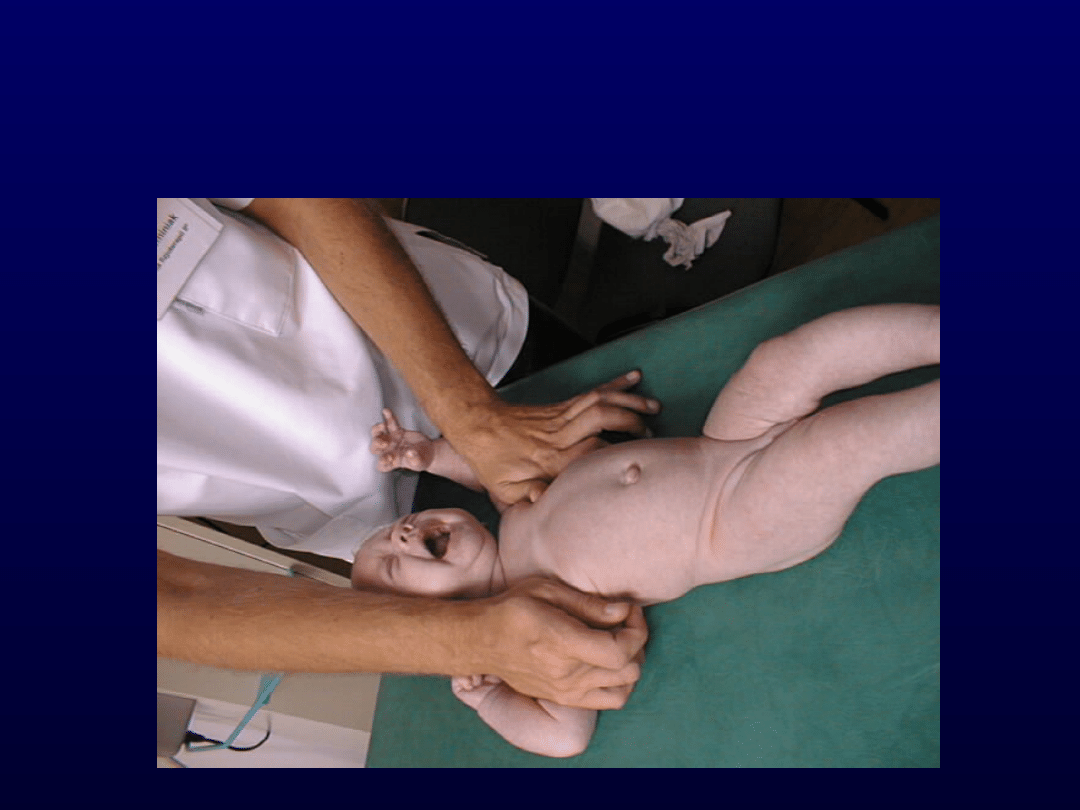
Cisza motoryczna

Odruchowy obrót – I
faza
Pozycja aktywująca

Odruchowy obrót – I
faza
Zadaniem pierwszej fazy obrotu jest:
Uzyskanie symetrii w obrębie tułowia
Centrowanie w stawach kulistych
głów kości ramiennych i udowych
Wyciągnięcie i prostowanie
kręgosłupa na całej jego długości
Zmniejszanie prymitywnego
(zgięciowego) ustawienia miednicy
Uzyskanie stabilnego ułożenia na
plecach z wyprostowanym kręgosłupem
i miednicą.
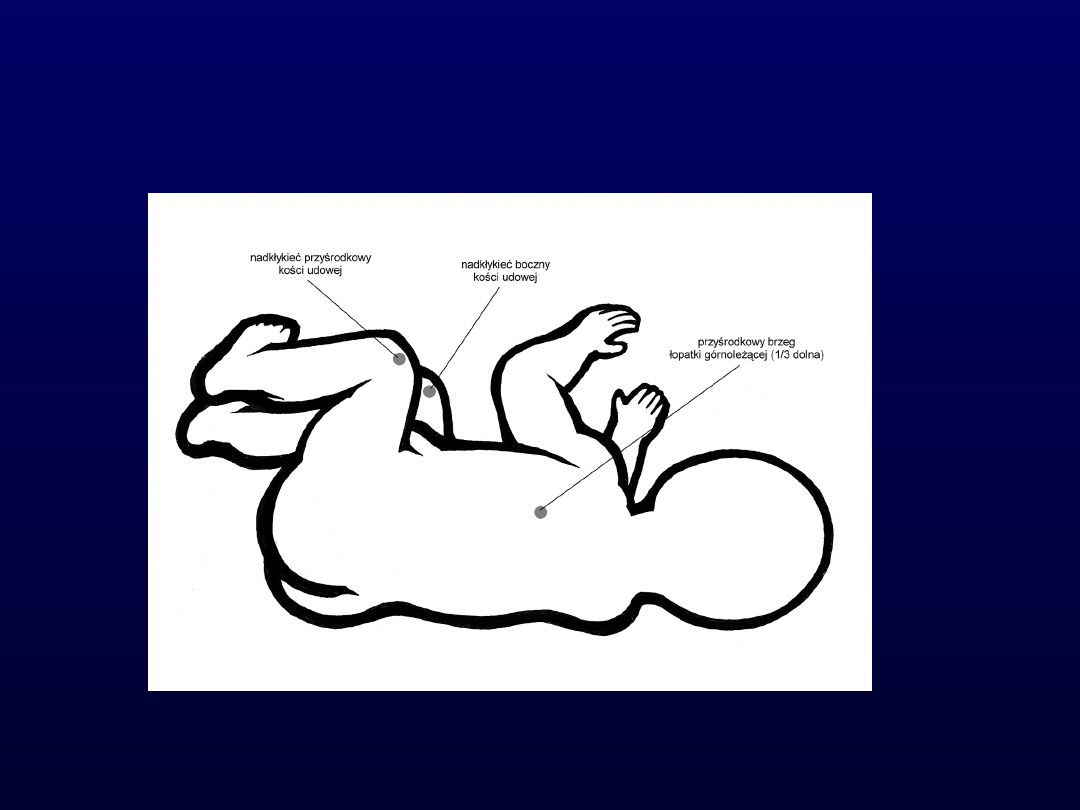
Odruchowy obrót – II
faza
Pozycja aktywująca
Odruchowy obrót – II
faza

Odruchowy obrót – II
faza
Celem drugiej fazy obrotu jest przejście
z pozycji niestabilnego ułożenia na boku
do następnego etapu lokomocji –
odruchowego pełzania (czworakowania)
Przeniesienie punktu podparcia na jedną
łopatkę, a następnie oparcie ciężaru ciała
na głowie kości ramiennej i krętarzu
większym kości udowej strony dolnoleżącej
oraz różnicowanie pracy kończyn dolnych.
Końcowa pozycja drugiej fazy obrotu – stabilne
leżenie na boku – jest etapem przejściowym do
następnych faz odruchowej lokomocji.
Odruchowy obrót – III
faza
Pozycja wyjściowa oraz strefy stymulacji

Odruchowy obrót – III
faza
Celem wyzwalania kompleksu
motorycznego trzeciej fazy obrotu jest
zróżnicowanie (rozdzielenie) pracy
kompleksu mięśniowego obręczy
barkowej i obręczy biodrowej.
Aktywuje głównie część górną mięśni
brzucha, to znaczy nadbrzusze, gdy
występuje wiotkość powłok z rozstępem
mięśni widocznych w obrębie kresy
białej.
Odruchowy obrót – IV
faza
Pozycja wyjściowa oraz strefy stymulacji

Odruchowy obrót – IV
faza
Celem wyzwalania kompleksu
motorycznego czwartej fazy obrotu
jest zróżnicowanie pracy kończyn
dolnych (szczególnie w przypadkach
dzieci wiotkich).
Aktywuje dolnoleżącą część ciała w
obrębie pasma biodrowego.
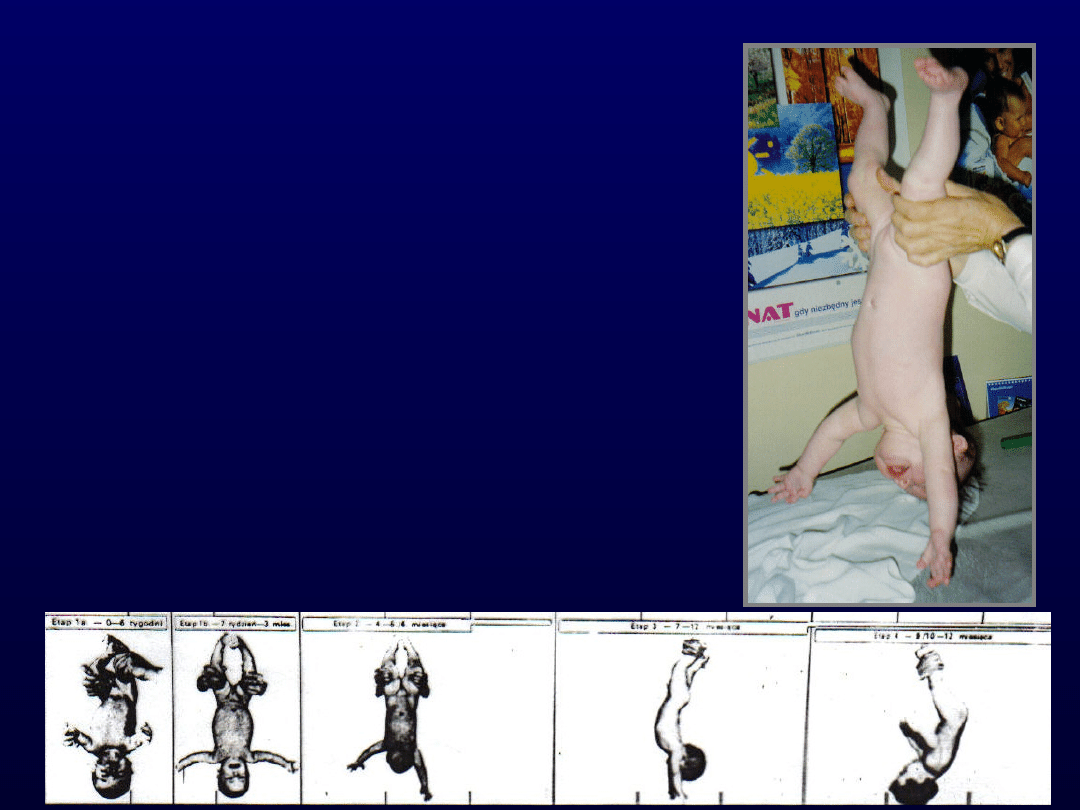
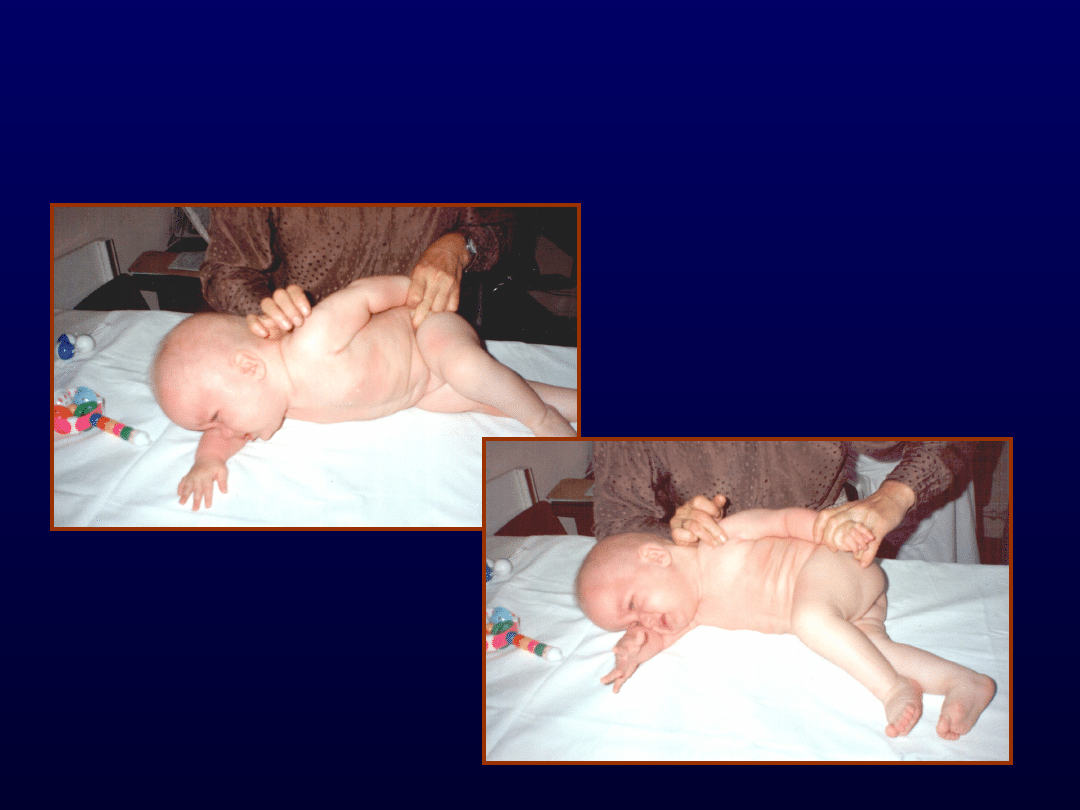
Odruchowe pełzanie
Pozycja aktywująca
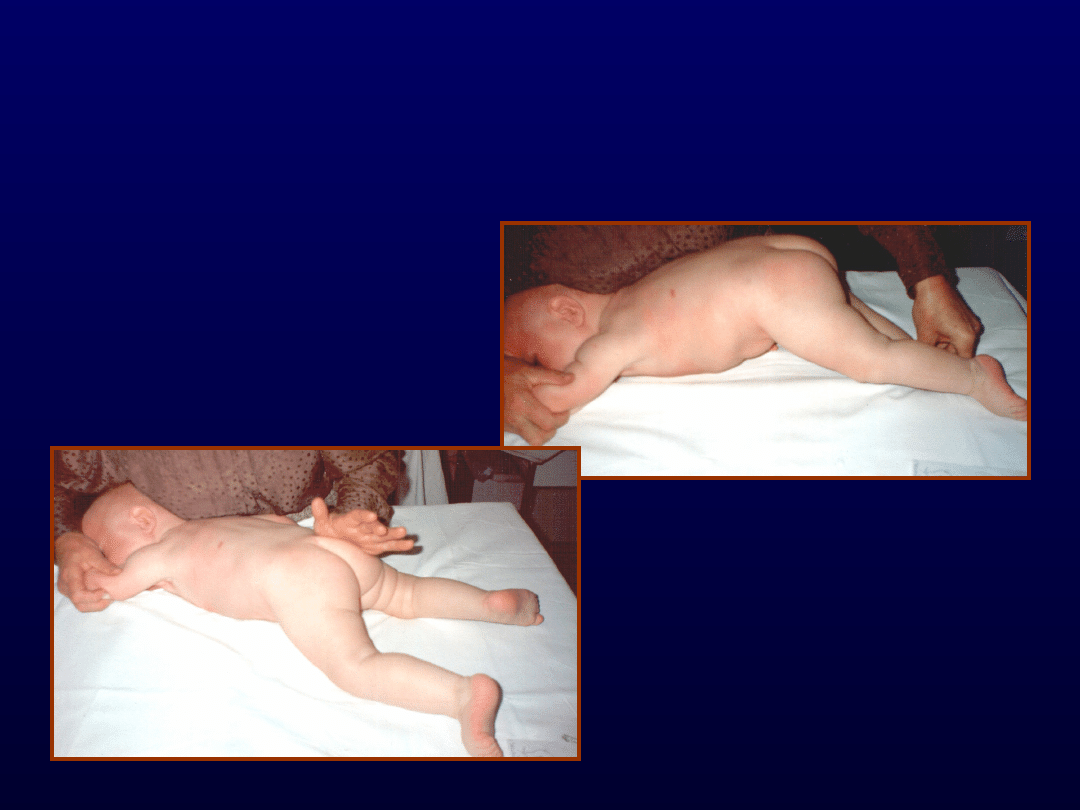
Odruchowe pełzanie

Odruchowe pełzanie
Zasadniczym zadaniem tej reakcji jest
uniesienie nad podłoże, podpór na
łokciu i kolanie oraz
przetransportowanie tułowia do
przodu.
Poszczególne fazy tego kompleksu
porównywane są do kolejnych faz
chodu: odbicia, zgięcia, podporu,
rozluźnienia.

Terapia – informacje
praktyczne
Terapię rozpoczynamy jak
najszybciej
Ćwiczenia wykonuje rodzic w
domu, pod kontrolą terapeuty
Częstość: 4x dziennie
Okres terapii powinien trwać tak
długo, aż dziecko uzyska
samodzielną dwunożną lokomocję
wg prawidłowego wzorca motoryki
spontanicznej

Wskazania do terapii
Mózgowe porażenie dziecięce
ZOKN średnie, ciężkie oraz lekkie z
asymetrią
Kręcz szyi (mięśniopochodny, kostny,
neurogenny)
Opóźnienie rozwoju
psychomotorycznego
Niedowłady i porażenia obwodowe
Przepuklina oponowo-rdzeniowa i
mózgowa
Rozszczep kręgosłupa
Wodogłowie
Zespół Downa i inne zespoły wiotkie
Uszkodzenie splotu barkowego
Choroba Pertesa
Wady wrodzone (skolioza,
arthrogrypoza)
Miopatie uwarunkowane genetycznie

Wskazania do terapii
Neurogenna dysplazja stawów biodrowych
Zanik rdzeniowy mięśni (dystrofia mięśniowa)
Zespół poprzecznego uszkodzenia rdzenia
Deformacje stóp
Przykurcze stawów
Czynnościowe zaburzenia aparatu ruchowego
Stwardnienie rozsiane
Wylewy do oun
Złamanie kręgosłupa z uszkodzeniem rdzenia
Porażenie okołoporodowe nerwu twarzowego
Skolioza i nieprawidłowości w obrębie krzywizn kregosłupa

Przeciwwskazania do
terapii
•Wysoka temperatura
•Ostre stany zapalne
•Choroba nowotworowa
•5 do 10 dni po szczepieniu
•Padaczka
•Brak tolerancji dziecka do pewnych
pozycji ułożeniowych

Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
- Slide 78
- Slide 79
- Slide 80
- Slide 81
- Slide 82
- Slide 83
- Slide 84
- Slide 85
- Slide 86
- Slide 87
- Slide 88
- Slide 89
- Slide 90
- Slide 91
- Slide 92
- Slide 93
- Slide 94
- Slide 95
- Slide 96
- Slide 97
- Slide 98
- Slide 99
- Slide 100
- Slide 101
- Slide 102
- Slide 103
- Slide 104
- Slide 105
- Slide 106
- Slide 107
- Slide 108
- Slide 109
- Slide 110
- Slide 111
Wyszukiwarka
Podobne podstrony:
09 metody zintegrowanej analizyid 7959
Szkol Ogólne 09 Metodyka bhp
Identyfikacja Procesów Technologicznych 09.Metodya korelacji
WYKLAD XV 09, Metody nauczania i wychowania osób z lekką niepełnosprawnością intelektualną
09 metody energetyczneid 7958
2009 09 Metody wykrywania debuggerów
MN energetyka zadania od wykładowcy 09-05-14, STARE, Metody Numeryczne, Część wykładowa Sem IV
09 Praktyczne metody otrzymywania polimerówid 7774
Metodyka WF studia I stopnia wyklad 09
metodyka wychowanie przedszkolnego 09.12.2010, STUDIA, na studia, metodyka
2008 Metody obliczeniowe 09 D 2008 11 11 21 32 51
Przykłady praktycznego zastosowania metody Bobath, 23.09.2016
ABC TRZYLATKA PRZEWODNIK METODYCZNY, 09.10.2016
Duchowość człowieka Teorie i metody?dań 09 7 14
Cichy B Metody numeryczne, mn 09
metody analizy 30 09, Nauka, analiza ekonomiczna w transporcie i spedycjii
MN 09 Interpol i Aproks, metody numeryczne
więcej podobnych podstron