
OSPA OWIEC I KÓZ
Variola ovina
Sheep pox and goat pox

To ostra, zakaźna i wysoce zaraźliwa
choroba małych przeżuwaczy.
Dotyczy
najczęściej owiec i kóz
, u których
ma ciężki przebieg.
U bydła, koni, psów i małp wywołuje
ograniczoną, łagodna wysypkę.
Przebiega z charakterystycznymi wykwitami
na skórze i błonach śluzowych w postaci
grudkowo-pęcherzykowej wysypki.

ETIOLOGIA
Epiteliotropowe wirusy
Rodzina:
Poxviridae
Rodzaj:
Capripoxvirus
Szczepy: o zjadliwości ograniczonej tylko
do owiec oraz atakujące owce i kozy.
Zbliżone antygenowo do wirusa guzowej
choroby skóry bydła.

Namnażają się na hodowlach komórek jąder,
nerek i skóry jagniąt i kóz – po 4-14 dniach
widoczny efekt cytopatyczny.
Wytwarzają w zakażonych komórkach
wewnątrzplazmatyczne ciałka wtrętowe.
Średnio oporne na czynniki środowiskowe:
szybko giną pod wpływem światła i
promieniowania ultrafioletowego.
W pomieszczeniach dla zwierząt mogą utrzymać
zjadliwość przez kilka miesięcy.
W wysuszonych krostach zachowują zjadliwość
przez rok.
Roztwory: 2% sody kaustycznej, 2% fenolu i 1%
formaliny inaktywują wirus w ciągu 1 minuty

EPIZOOTIOLOGIA
Endemicznie w Afryce, Azji i na Bliskim Wschodzie.
Zawlekana do stad wolnych wraz z wprowadzeniem
zakażonego zwierzęcia
Rozprzestrzenianie:
Kontakt bezpośredni
Kontakt pośredni: zanieczyszczona pasza, surowe
skóry, wełny i inne produkty pochodzenia
zwierzęcego, obsługa zwierząt, narzędzia do
pielęgnacji.
Droga aerogenna i pokarmowa
Przez uszkodzoną skórę
Przez błony śluzowe
Rolę w przenoszeniu przypisuje się też owadom i gryzoniom.

Śmiertelność waha się w granicach 5%.
Może sięgać do 50%
szczególnie u
jagniąt.
Duże straty wśród jarek w przypadkach
ostrego zakażenia wymienia.
U kóz zdecydowanie łagodniejszy
przebieg.

PATOGENEZA
Wirus
po wniknięciu rozprzestrzenia się po
całym ogranizmie.
Obecny jest we
wszystkich tkankach.
Replikacja w naskórku i skórze właściwej
jest przyczyną pojawiania się
charakterystycznych wykwitów.
Najwyższe miano w organizmie występuje
między 7 a 14 dniem od zakażenia.
Najwięcej wirusa znajduje się w limfie oraz
nabłonku pęcherzyków.
Może być wydalany z mlekiem
.

OBJAWY KLINICZNE
Okres inkubacji: 2-14 dni.
Początkowo objawy ogólne: podwyższona
temperatura ciała do 40-41,5 st., utrata
apetytu, osowienie, przyspieszenie tętna i
oddechów, zapalenie spojówek i wyciek
surowiczy (przechodzący w śluzuwo-
ropny) z oczu i nosa.
Dochodzi czasem do padnięć wśród
jagniąt jeszcze przed pojawieniem się
wykwitów.

Po 2 dniach trwania objawów ogólnych pojawiają się
ogniska zaczerwienienia
na skórze głowy, wymieniu,
mosznie, wewnętrznej stronie ud (na skąpo
owłosionych partiach skóry)
Po 2-3 dniach przekształcają się w
guzki (grudki)
średnicy ok.0,5 cm, z lekko zapadniętym środkiem,
otoczone rąbkiem przekrwienia.
Po kolejnych 3-4 dniach w miejsce guzków pojawiają
się
pęcherzyki.
Początkowo przejrzysta zawartość pęcherzyków
szybko mętnieje, pęcherzyki zmieniają się w
ropne
krosty.
Te z kolei pękają odsłaniając
nadżerki.
Nadżerki pokrywają się
strupem.
Po odpadnięciu strupa następuje regeneracja
nabłonka z tworzeniem
białych, lekko wklęsłych blizn.

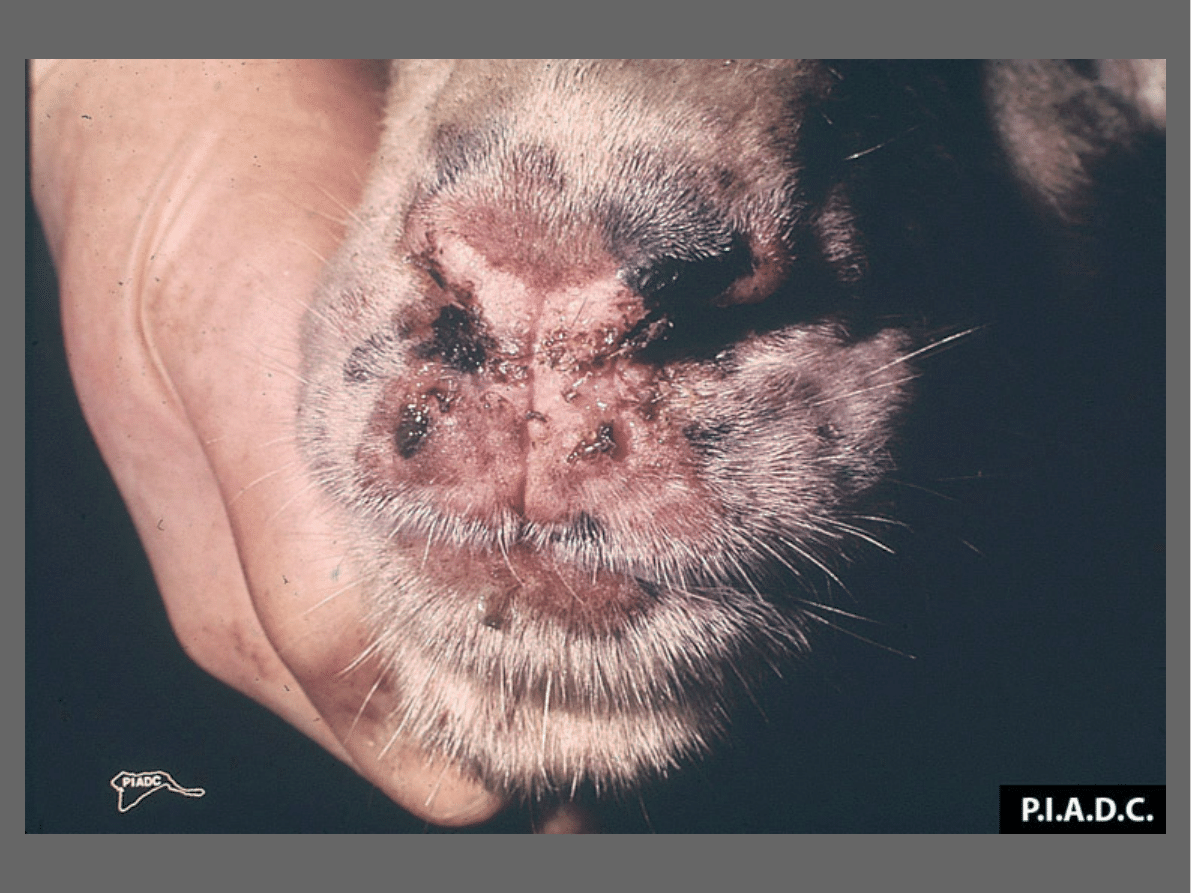

Choroba trwa 3-4 tygodnie.
Dochodzi także do zajęcia dróg oddechowych
(duszność) i układu pokarmowego (wypływ
pienistej śliny oraz nieprzyjemny słodkawy
zapach z jamy ustnej).
Zapalenie spojówek, światłowstręt, niekiedy
kaszel.
Może dochodzić do ronień i rodzenia
zakażonych śródmacicznie jagniąt
(rozwinięte na skórze objawy ospowe).
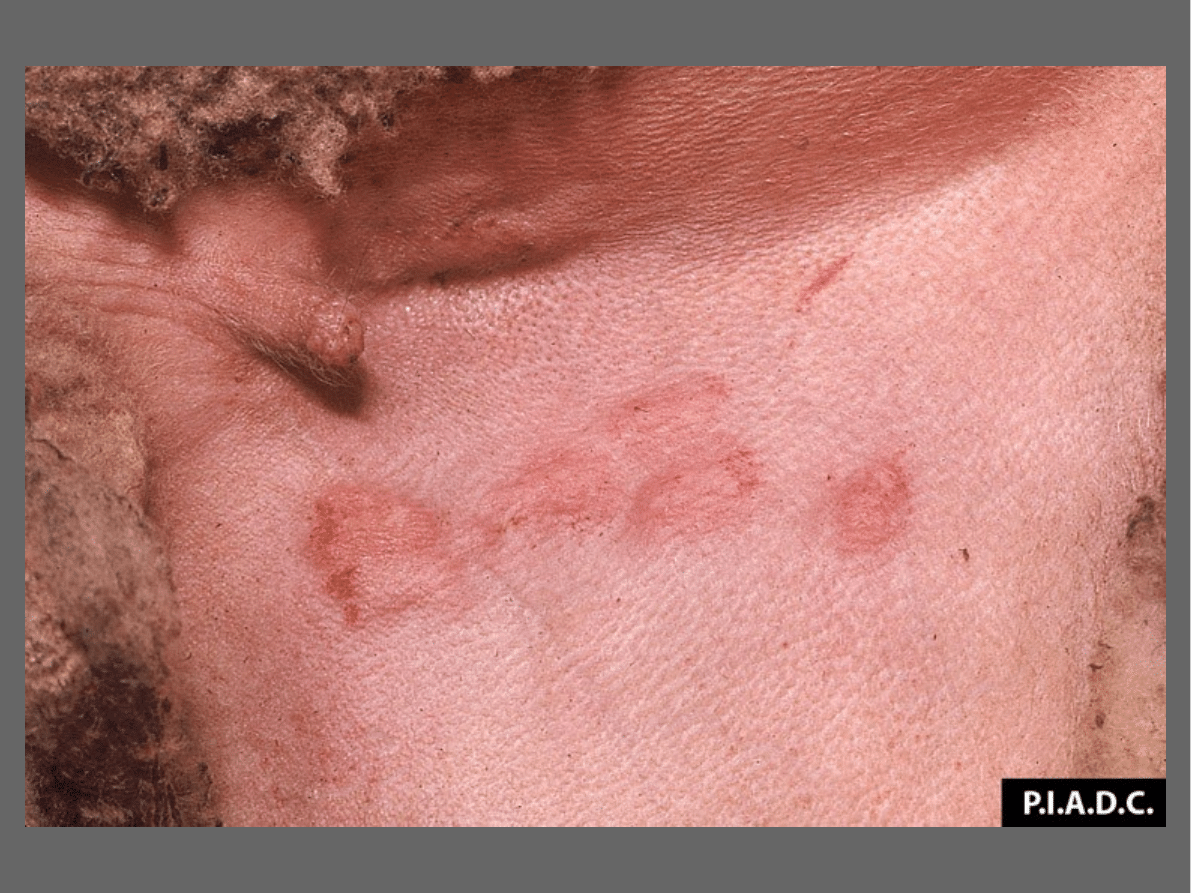
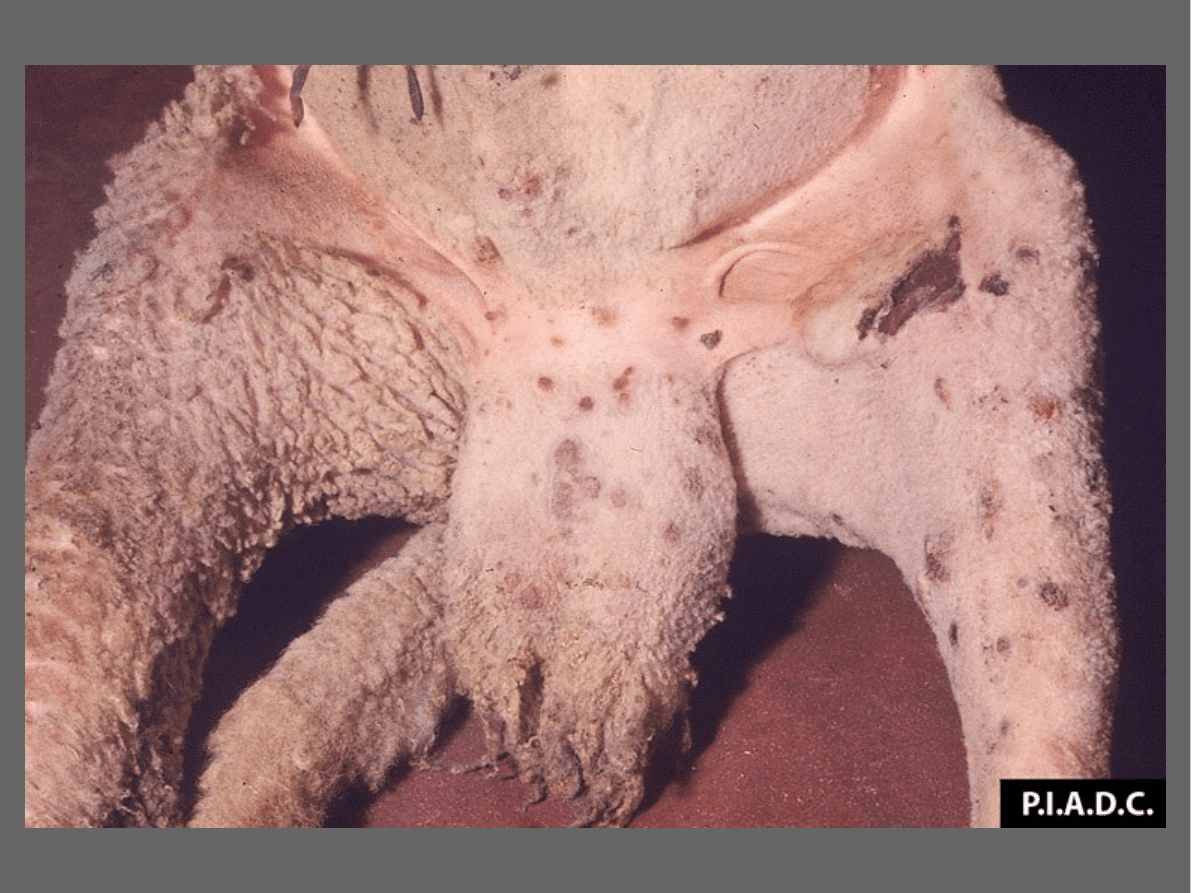

Nietypowe postaci ospy:
CZARNA OSPA
: ciężki, z reguły śmiertelny
przebieg choroby; wybroczynowość w skórze
i błonach śluzowych, ciemne zabarwienie
płynu pęcherzyków, krwiomocz, krwawa
biegunka i krwotoki z nosa.
Brodawkowata
– procesy wytwórcze
przeważają nad wysiękowymi.
Rozlana
– wiele pęcherzyków zlewa się w
jeden duży pęcherz ropny.
Zgorzelinowa
– dołączają się drobnoustroje
powodujące martwicę.

ZMIANY AP
Charakterystyczne
wykwity na skórze i błonie
śluzowej.
W ciężkich przypadkach zmiany skórne
rozprzestrzeniają się na śluzówkę jamy ustnej,
gardła, trawieńca, krtani, pochwy i tchawicy.
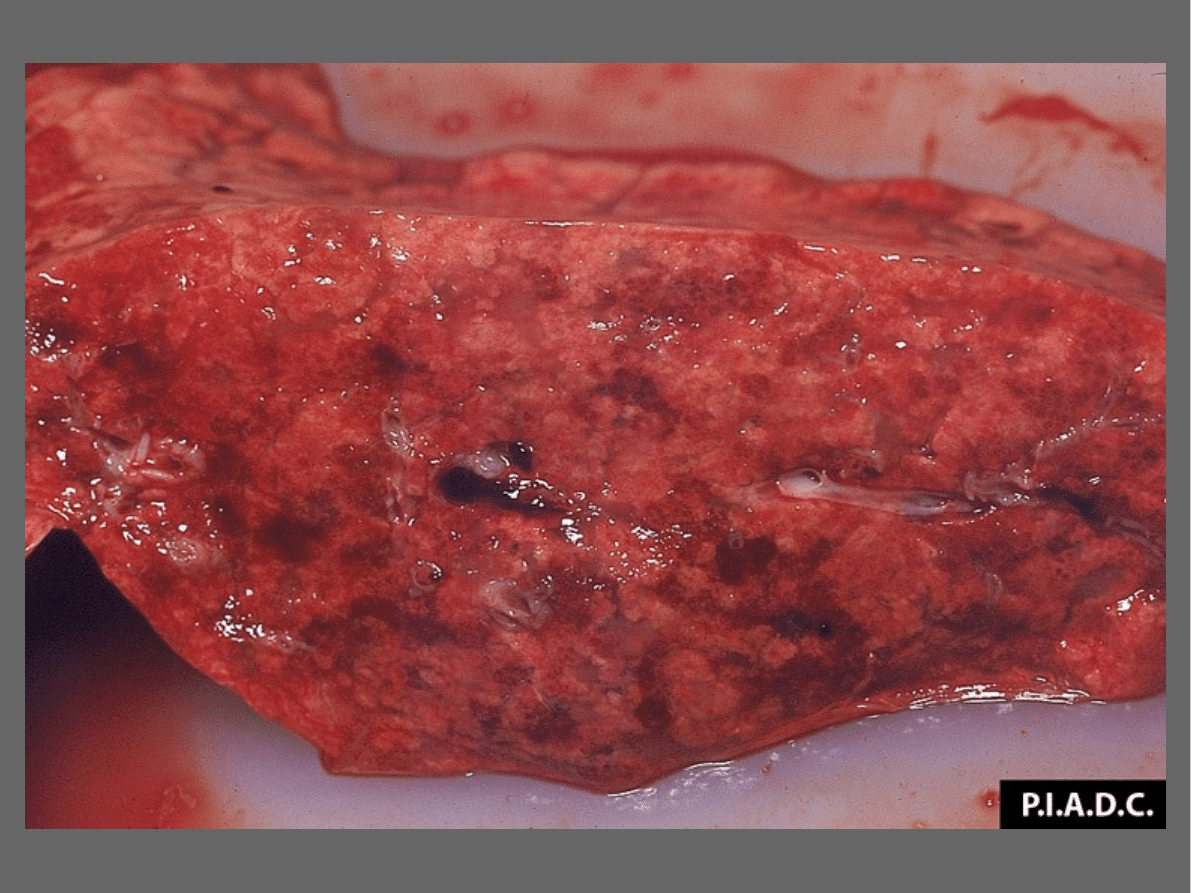
Nieżytowe zapalenie płuc z szarobiałymi
ogniskami
wielkości nawet orzecha laskowego,
mogące przypominać zmiany nowotworowe.
Zapalenie błony śluzowej żołądka (czasem
zmiany ospowe i owrzodzenia) i jelit.
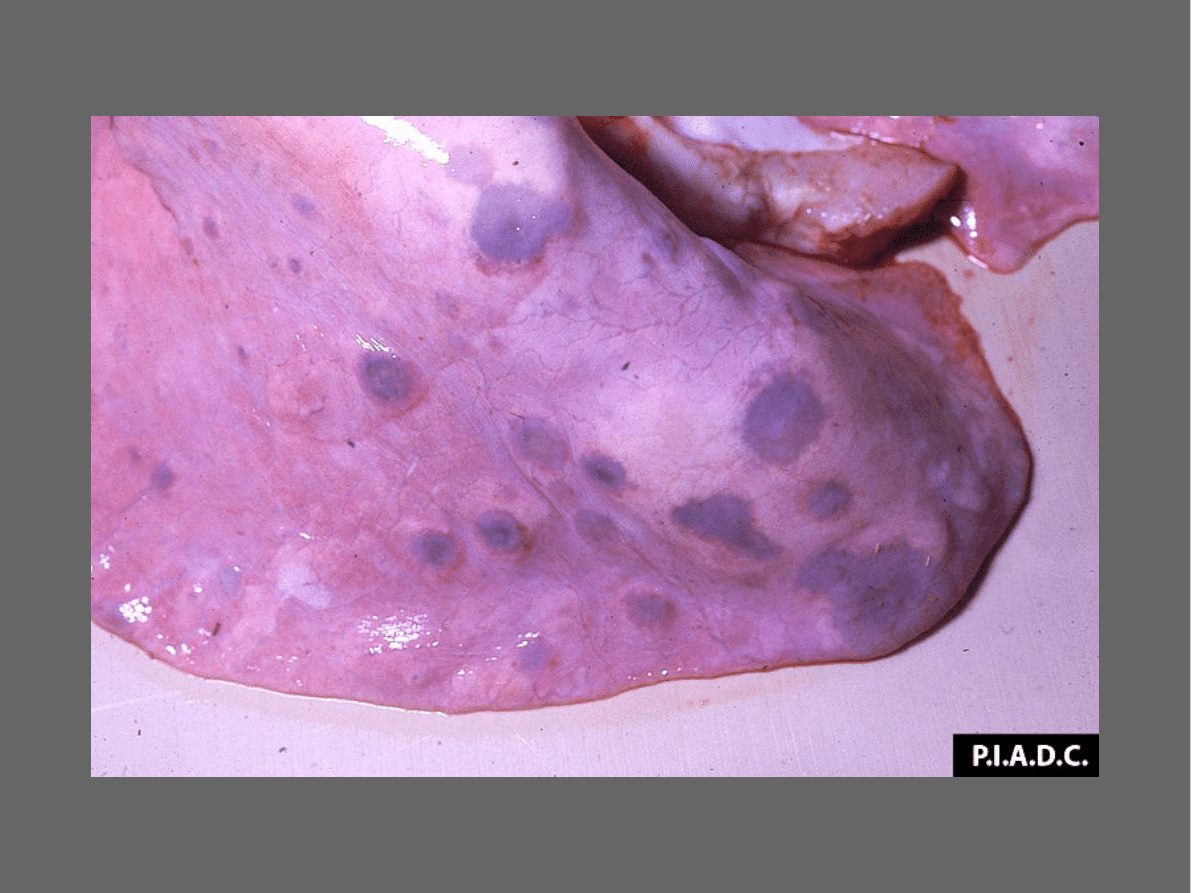

ROZPOZNANIE
Oparte na znajomości sytuacji
epizootycznej terenu oraz
charakterystycznych zmianach skórnych
(zwłaszcza stadium grudkowe) i ich
rozwojowi.
Małe wykwity stwierdzić można
omacywaniem skóry.
Diagnozę
potwierdza się badaniem
laboratoryjnym
w przypadku wykluczenia
niesztowicy.

Materiał do badań:
Przyżyciowo: biopat całej skóry (w pierwszym
tygodniu choroby), ściany i zawartość pęcherzy.
Pośmiertnie: wycinki płuc.
Diagnostyka:
Zakażenie hodowli komórek
i po kliku dniach
identyfikacja wirusa odczynem
immunofluorescencji
lub barwieniem na obecność ciałek wtrętowych
(hematoksylina i eozyna).
Badania serologiczne do wykrywania swoistych
przeciwciał: pośredni test immunofluorescencji i
odczyn seroneutralizacji.
Dodatni wynik przy mianach swoistych przeciwcia
ł w
surowicach badanych:
Od 1:500 do 1:5000 w odczynie IF
Od 1:5 do 1:500 w seroneutralizacji

Wirusa ospy można
odróżnić od wirusa
niesztowicy
przy użyciu testu
immunodyfuzji lub w mikroskopie
elektronowym, wykorzystując różnicę w
ich wielkości – wirus ospy ma wielkość
300-400 nm, niesztowicy 200-250 nm.

ROZPOZNANIE RÓŻNICOWE
Pryszczyca – w niej pęcherze są większe,
jednokomorowe i nie powstają z grudek, poza
tym występują w szparze międzyracicznej.
Otręt – ogranicza się tylko do błony śluzowej
narządów rozrodczych.
Nosacizna – nie występują zmiany w błonie
śluzowej jamie ustnej.
Niesztowica
Świerzb

POSTĘPOWANIE
Ospa jest chorobą zwalczaną z urzędu i
podlegającą obowiązkowi zgłaszania!!!
W krajach wolnych:
Radykalne środki zwalczania jej ewentualnych
pierwszych ognisk –
wybicie całego stada
, w którym
stwierdzono zakażenie wirusem oraz
gruntowne
oczyszczanie i odkażanie
pomieszczeń i wybiegów.
Obowiązuje też zakaz sprowadzania owiec i kóz z
krajów, gdzie ospa występuje oraz rygorystyczne
przestrzeganie kwarantanny zwierząt zakupionych.

W krajach objętych chorobą:
Planowa immunoprofilaktyka swoista.
Szczepionki
:
Zawierające
żywe atenuowane
zarazki
(odporność trwa co najmniej rok)
Można stosować szczepionki z atenuowanym
wirusem przeciwko guzowatej chorobie skóry
bydła.
Według OIE większość zarejestrowanych
szczepionek stymuluje pełną odporność
krzyżową przeciw zakażeniem wszystkimi
szczepami Capripoxvirus.

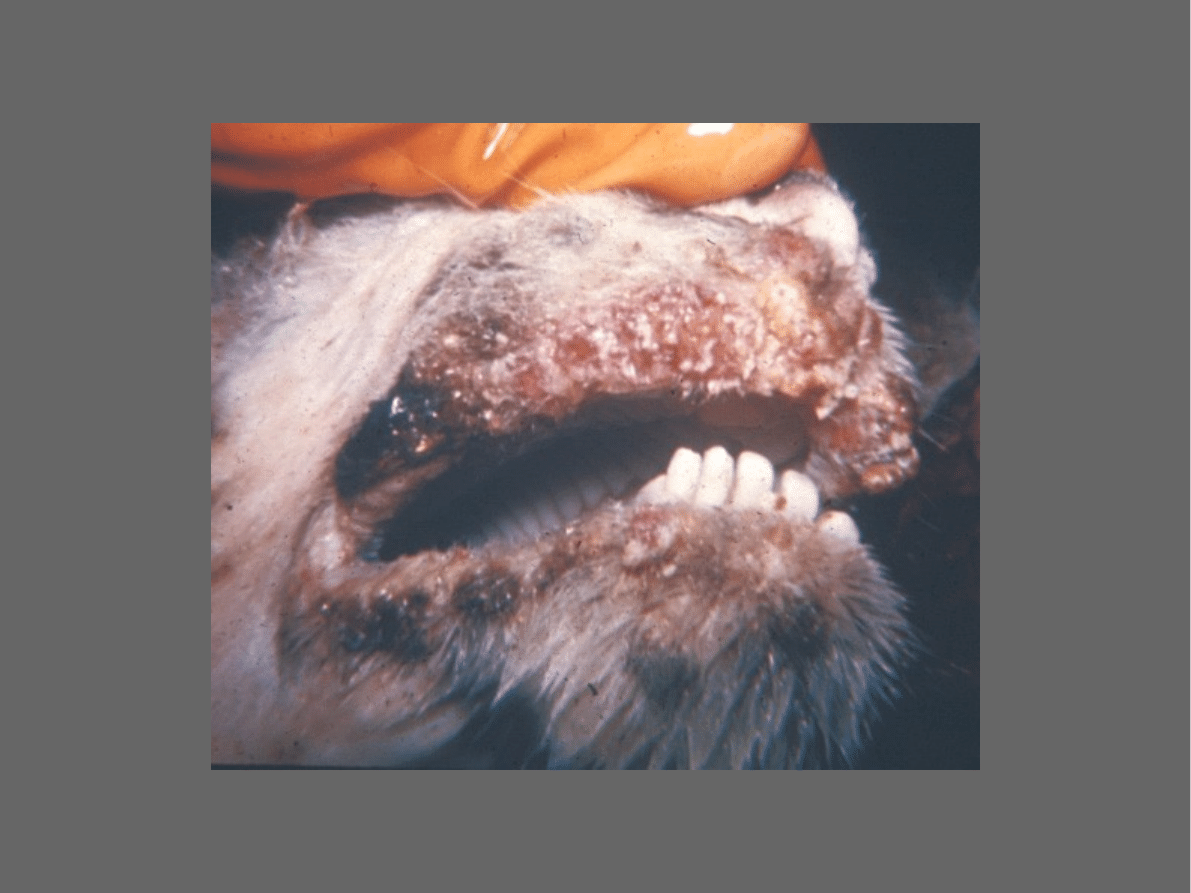
NIESZTOWICA OWIEC
ecthyma contagiosum
Ecthyma, contagious pustular dermatitis

zakaźna i zaraźliwa choroba owiec i kóz
zmiany skórne w postaci grudek i krost
(najczęściej w okolicy warg)

ETIOLOGIA
Chorobę wywołuje
Parapoxvirus
z rodziny
Poxviridae
.
Cechy:
DNA
silny tropizm do kom. nabłonkowych
wybitnie oporny na wysychanie (do 12
lat,
np. w strupach rozsianych na
pastwiskach)
podatny na środki dezynfekcyjne

EPIZOOTIOLOGIA
Choroba szeroko rozpowszechniona na świecie
Wrażliwe również bydło i dzikie przeżuwacze
U kóz przebieg kliniczny jest cięższy niż u owiec
Najbardziej podatne: jagnięta 3-6mc życia
Choroba sezonowa – przełom lata i jesieni (sucha pogoda)
Szerzy się poprzez kontakt bezpośredni oraz pośrednio
przez zanieczyszczoną paszę/sprzęt oraz ludzi
Źródło: chronicznie zakażone zwierzęta
Zachorowalność do 70%,
śmiertelność: 5-15%
Po przechorowaniu pojawia się odporność (2-3 lata,
nie
jest przekazywana drogą siarową)

PATOGENEZA
Uszkodzona skóra
→
komórki nabłonka
skóry
→
reakcje nadwrażliwości typu
późnego (IV), obrzęk, nacieki neutrofili i
bazofili
→
martwica
→
złuszczanie warstw
skóry
Stadia:
Plamki
→
grudki
→
pęcherzyki
→
krosty
→
strupy

OBJAWY KLINICZNE
Okres inkubacji: 3-8 dni
Postacie kliniczne:
(a)
Wargowa
(b)
Kończynowa
(c)
Płciowa
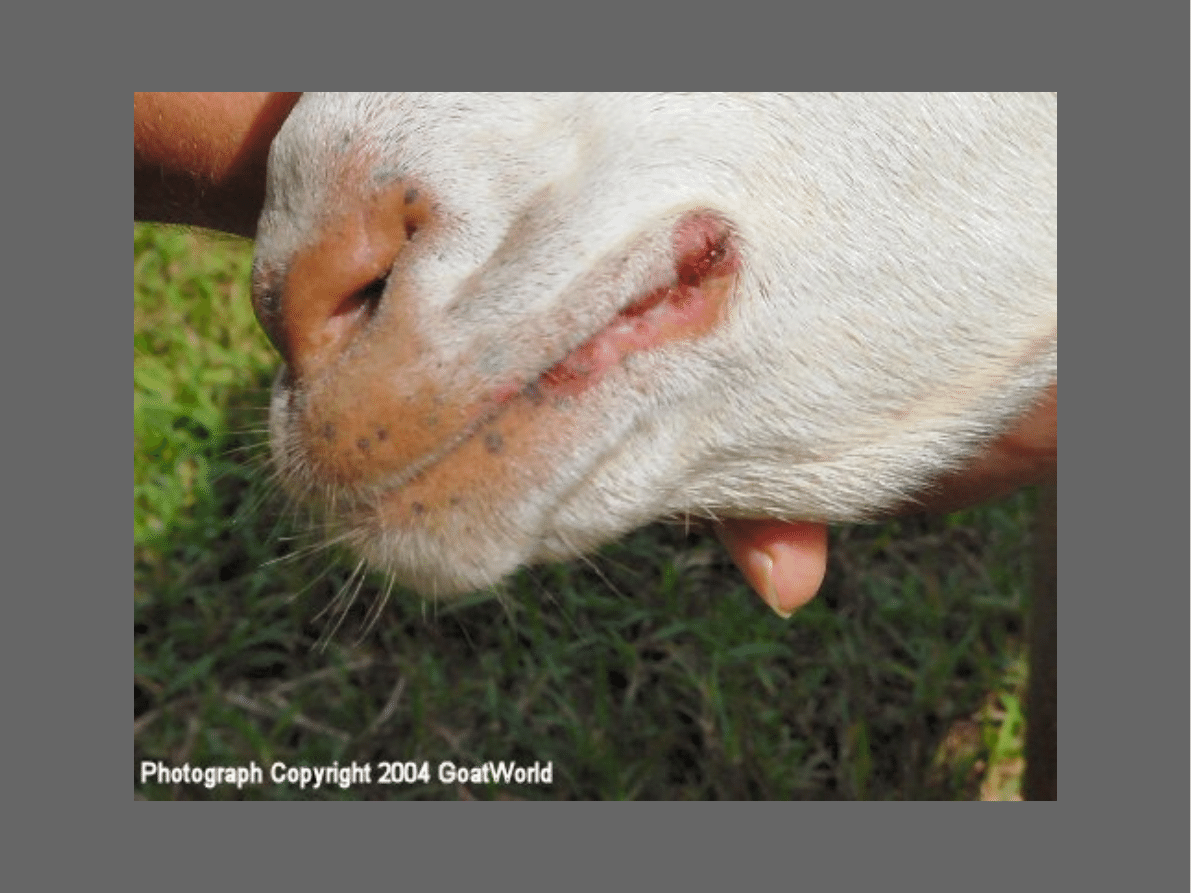
Pierwsze ogniska zapalne na granicy bł. śluzowej
warg i
skóry
(a)
Zmiany rozszerzają się na skórę policzków, nosa, bł.
śluzową jamy ustnej / nosowej

OBJAWY KLINICZNE C.D.
Zmiany te mają
początkowo charakter pęcherzyków,
przechodzą
w krosty, nadżerki
i pokrywają się
czarnobrunatnymi zlewającymi się
strupami
Oklice zmienione są bolesne (zw. pobierają mniej paszy)
W ciągu 2-4 tygodni dochodzi do
wygojenia bez blizn
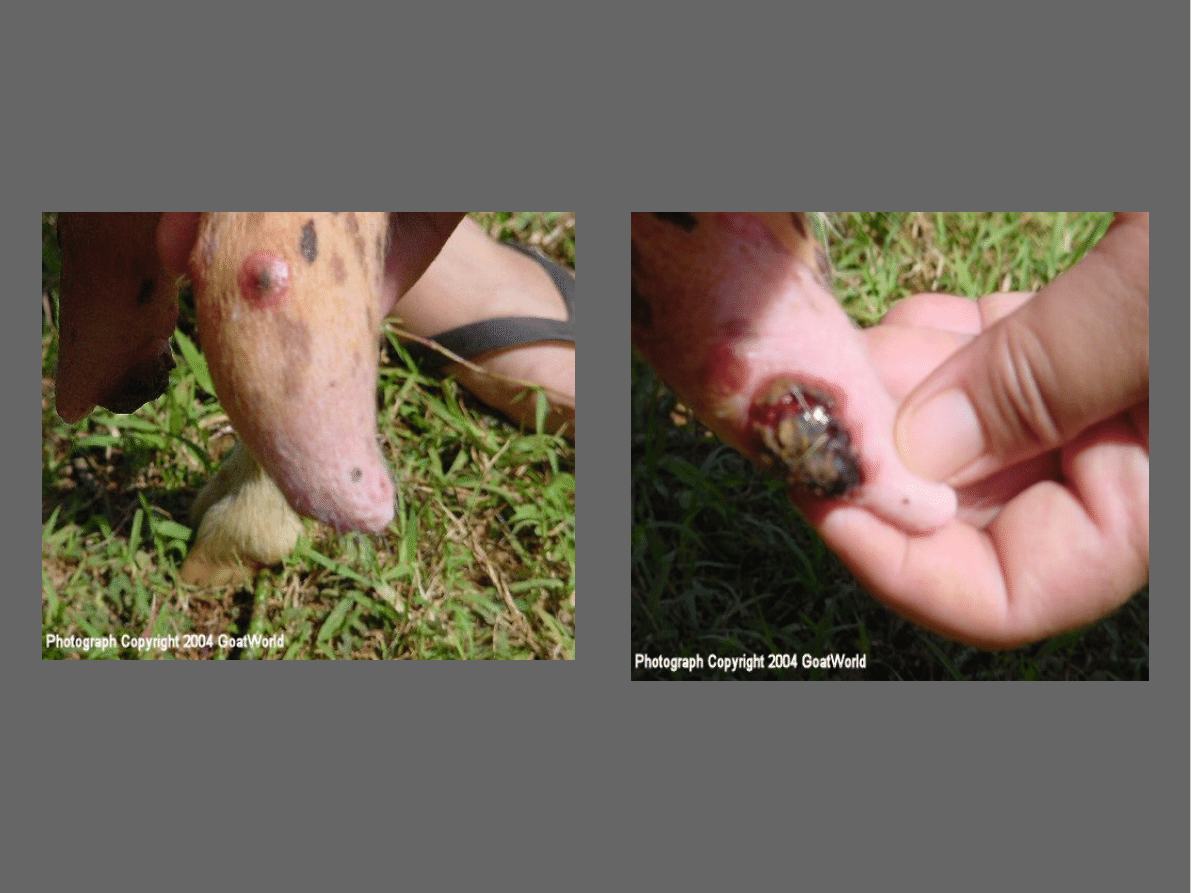
W postaci kończynowej
(b)
zmiany lokalizują się na
koronkach pęcin i w szparze międzyracicowej, mogą im
towarzyszyć
kulawka oraz powikłania bakteryjne
Obserwowana jest również lokalizacja zmian
chorobowych na wargach sromowych i napletku
(c)
,
ponadto zapalenia skóry wymienia i zewnętrznej
powierzchni ud

ZMIANY AP
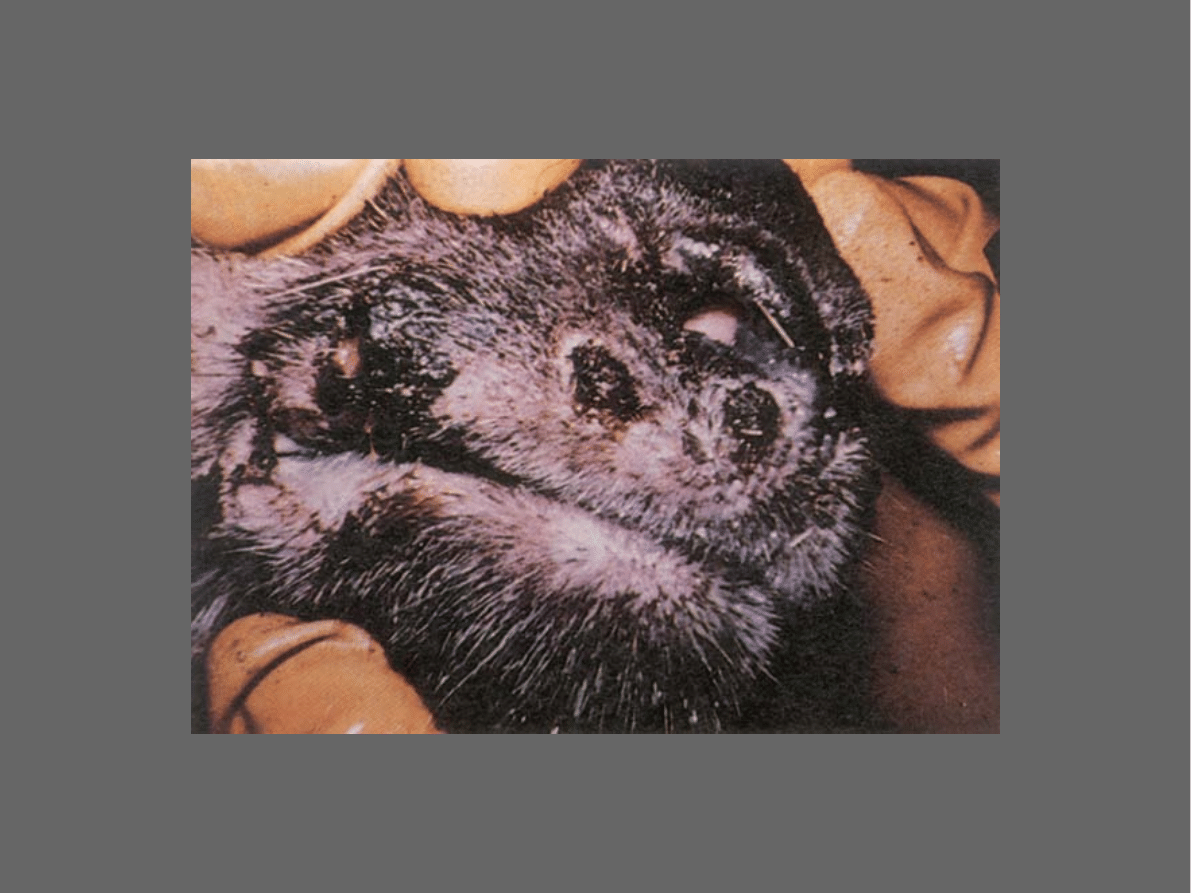
Rzadko obserwuje się przypadki
owrzodzenia błony śluzowej jamy nosowej
i/lub górnych dróg oddechowych
Bardzo rzadko dochodzi do uogólnienia
procesu chorobowego z zajęciem układu
pokarmowego (nadżerki w przełyku,
trawieńcu, jelitach cienkich), czy
oddechowego

ROZPOZNANIE
Stosunkowo charakterystyczne objawy
kliniczne
Badania laboratoryjne:
Materiał: bioptaty ze zmian (strupy, wycinki,
wymazy)
Izolacja wirusa (powolny wzrost, późne wyniki)
PCR
histopatologia

POSTĘPOWANIE
Przy niewielkim rozprzestrzenieniu
choroby:
Izolacja sztuk
Leczenie (
pędzlowanie jod-gliceryną
, jodyną +
3% pioktanin
a, maści z antybiotykami
, przy
uogólnieniu
antyb. parenteralnie
)
Nie zrywa się strupów (wydłuża czas gojenia)
Podawanie miękkiej, łatwostrawnej paszy
Zabiegi kriochirurgiczne zmian w jamie ustnej
(jeśli istnieje potrzeba)

POSTĘPOWANIE C.D.
Szczepienia
profilaktyczne pozostałych sztuk
Contivac
– zawiera atenuowany wirus
Metodą skaryfikacji,
co rok lub 6-8 mcy
(jeśli wirus utrzymuje się enzootycznie)-
w
pachwinie, nożem skaryfikacyjnym, jest to
miejsce bezwłose i żadna owca żadnej tam
nie zagląda
Jagnięta już od 2 dnia życia
Owce ciężarne do 6-8 tygodnia przed
wykotem
Odporność po 2 tygodniach

POSTĘPOWANIE C.D.
Profilaktyka nieswoista:
Oczyszczanie i odkażanie
pomieszczeń, w
których przebywały zakażone owce (2% soda
kaustyczna)
14-dniowa
kwarantanna dla nowych sztuk
Usuwanie z otoczenia przedmiotów, które
mogą kaleczyć zwierzęta

NIESZTOWICA A CZŁOWIEK
Zakażenia miejscowe (przy uszkodzeniu
powłok skórnych)
Grupa ryzyka: obsługa zwierząt, rzeźnicy,
garbarze
Okres inkubacji wynosi 3-6 dni
Miejscowe bolesne zaczerwienienia i
świąd → grudki → krosty →
wygojenie/wtórne infekcje

ZANOKCICA
Kulawka u owiec
Panaritium infectiosum ovis
footrot

Wysoce zaraźliwa choroba obejmująca
okolicę
międzyracicową
Bardzo częsty, endemiczny problem u
owiec,
powodujący bardzo duże straty
w pogłowiu.
To
przewlekła kulawizna różnego stopnia,
jednej lub wielu kończyn.

Występuje zwłaszcza w klimacie
umiarkowanym i wilgotnym.
Dotyka zwierząt w każdym wieku.
Jest chorobą sezonową (okresy
deszczowe)
Czynniki sprzyjające: wilgotne podłoża,
brak korekcji racic, ich urazy
(chów
bezściołowy).

ETIOLOGIA
Mieszana infekcja
, ale głównie niesporujące
beztlenowce
Dichelobacter
(Bacteroides)
nodosus
i
Fusobacterium
necrophorum
.
Fusobacterium necrophorum
Pałeczka gram(-) beztlenowa
Komensal naturalnej flory bakt. żwacza
Produkuje egzotoksynę, która hamuje
fagocytozę bakterii i powoduje matrwicę ropną

ETIOLOGIA C.D.
Dichelobacter nodosus
Bakterie beztlenowe gram(-)
Produkuje enzymy pozwalające na
penetrację w głąb tkanek racicy
Ginie po kilku dniach w środowisku (i
pastwiska po 2 tygodniach uznaje się za
niezakażone), poniżej 10°C w zasadzie się
nie szerzy, też wrażliwy na dezynfekcję i
antybiotyki.

Rezerwuar – racice owiec i kóz.
Przenosi się głównie przez kontakt
bezpośredni (wprowadzenie nosicieli
Dichelobacter nodosus do stada), ew.
pośredni (pastwiska, wybiegi).

PATOGENEZA I ODPORNOŚĆ
Nadmierna wilgotność prowadzi do
maceracji
skóry szpary racicowej → wnika Fus. necrophorum
→ proces zapalny zaczyna się na granicy między
skórą a brzegiem racicy →
zapalenie
powierzchowne, hiperkeratoza, martwica
→
następnie dochodzi
do
kolonizacji przez
Dichelobacter nodosus.
Inne bakterie mogą wtórnie pogłębiać zmiany aż
do ropnych zapaleń stawów, więzadeł, kości,
zzucia puszki rogowej
Może się zacząć od gruczołu lanolinowego-
między racicami na koronce (są też w pachwinie i
pod wewnętrznym kątem oka)
Nie występuje odporność po przechorowaniu

OBJAWY KLINICZNE
Choruje 10-80% owiec w stadzie.
Pierwszym objawem jest kulawka
Obrzęk okolic racic, zaczerwienienie, potem
procesy martwicowe, słodko-mdły zapach,
po
uciśnięciu racicy – ropa
Postawy
odciążające („klęczenie”)
Deformacja lub zrzucanie puszki rogowej
Gorączka i brak apetytu
Upadki rzadko
, ale wychudzenie, spadek
przyrostów, spadek odporności, odrostu
wełny.

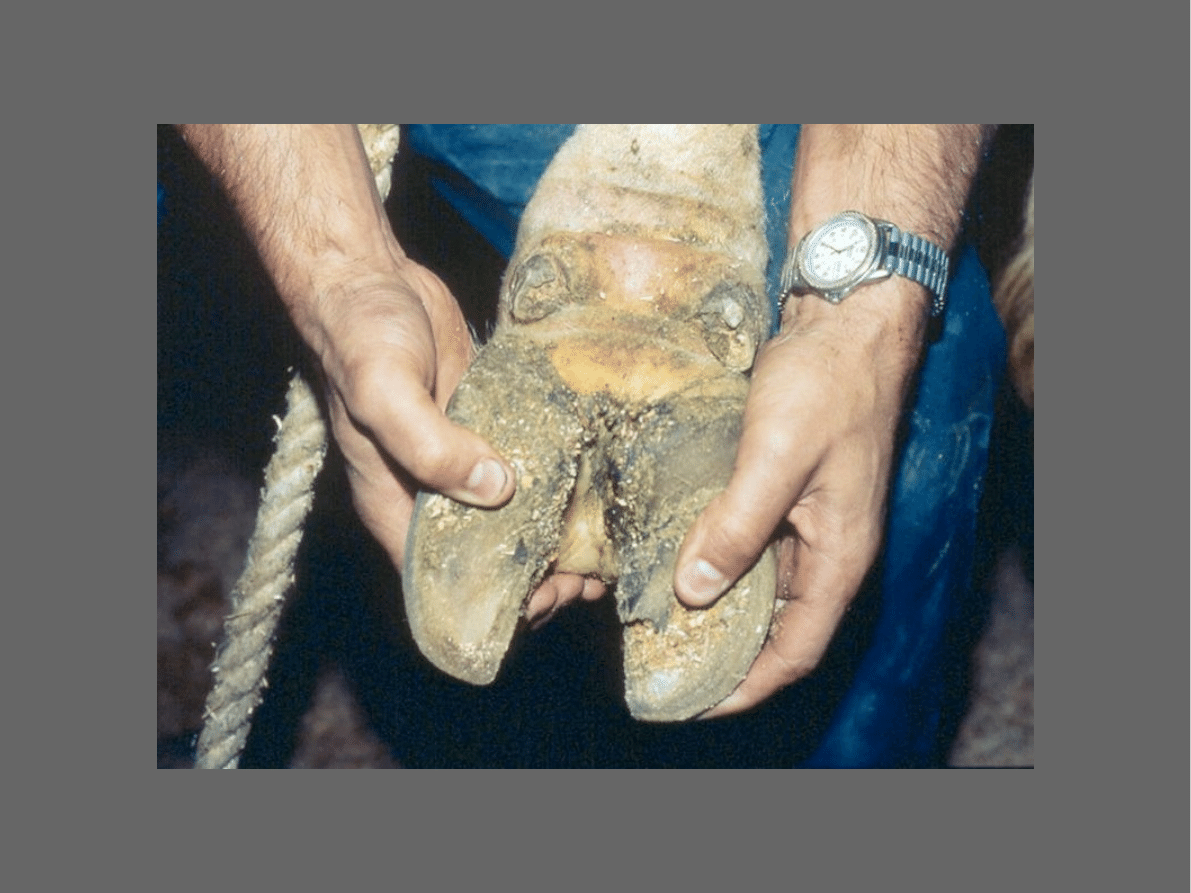

ZMIANY AP
Zapalenie skóry szpary międzyracicznej z
powstawaniem szczelin, owrzodzeń i zmian
martwiczych
Proces przenosi się na koronkę i raciczki
Skóra okolic objętych procesem chorobowym
jest obrzękła i jasnej barwy, powierzchownie
zmacerowana i cuchnąca
Z czasem dochodzi do martwicy warstwy
ziarnistej i kolczystej tworzywa racic z
następstwem odklejenia się rogu kopytowego


ROZPOZNANIE
Charakterystyczne zmiany w tkance
międzypalcowej oraz odór
Badania laboratoryjne:
Materiał: wycinki ze zmienionych okolic
Posiewy bakteryjne

POSTĘPOWANIE
Zapobieganie
Kontrola warunków środowiska
Zmniejszenie zawilgocenia podłoża
Kwarantanna nowych sztuk
Regularna korekcja racic
(2 razy do roku)
Usuwanie z otoczenia zwierząt przedmiotów
mogących powodować urazy mechaniczne
kończyn
Możliwe jest wprowadzenie basenów z 10%
formaliną do odkażania kończyn zwierząt-
do 10 min, bo toksyczna, rakotwórcza i
niebezpieczna dla środowiska; owce mogą
się napić- smak słodkokwaśny- umiera cała
mikroflora żwacza

POSTĘPOWANIE
Leczenie:
oczyszczenie oraz dezynfekcja okolic
zmienionych
Antybiotyki
(penicylina, ceftiofur,
oksytetracyklina)
Jeśli terapię rozpocznie się w pierwszych
dniach od pojawienia się objawów
klinicznych wyleczenie może nastąpić po
kilku dniach
jodofory

Leczenie cd
• CuSO4- był kiedyś stosowany, ale Cu
toksyczna dla owiec, i barwi wełnę na
niebiesko zielono
• ZnSO4- mniej przyżegający, ale wchodzi
w skład enzymów tworzących keratynę
• Oksytetracykliny do kąpieli nie wolno!
Poza tym za krótki kontakt z racicą żeby
coś podziałała, a szybko ulega
dezaktywacji po kontakcie z ziemią- w
niej jony 2-wartościowe

Leczenie cd
• Usuwa się wszelkie zmiany aż do krwi, ale
trzeba uważać na tężec
• Antybiotyki miejscowo - tetracykliny w
sprayu
• Ogólnie penicylina potencjonowana
streptomycyną- słaba penetracja z
organizmu do racic
• Ceftiofur- b. dobra penetracja do racic i nie
ma karencji na mleko
• Szczepionki – nie ma w Polsce; zmniejszają
objawy kliniczne o 20-90%
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
Wyszukiwarka
Podobne podstrony:
Ospa owiec i kóz
Ospa owiec i kóz
Ospa owiec i kóz
Owce-wyklady, Zootechnika UP Lublin, Chów i hodowla owiec i kóz
Rozród owiec i kóz ćw$ 04
Zagadnienia z przedmiotu hodowla owiec i kóz, Hodowla owiec
Technologia uboju owiec i kóz
sok z owiec i kóz
Siara 6, Zootechnika UP Lublin, Chów i hodowla owiec i kóz
Owce - wyklady, Zootechnika UP Lublin, Chów i hodowla owiec i kóz
chow owiec i koz
Wybrane schorzenia koz i owiec, Gospodarskie
ROZRÓD Ogólne zasady leczenia mastitis u krów, kóz i owiec 2
dobrostan kóz i owiec
więcej podobnych podstron