
Ogólna budowa jąder,
jajników i macicy
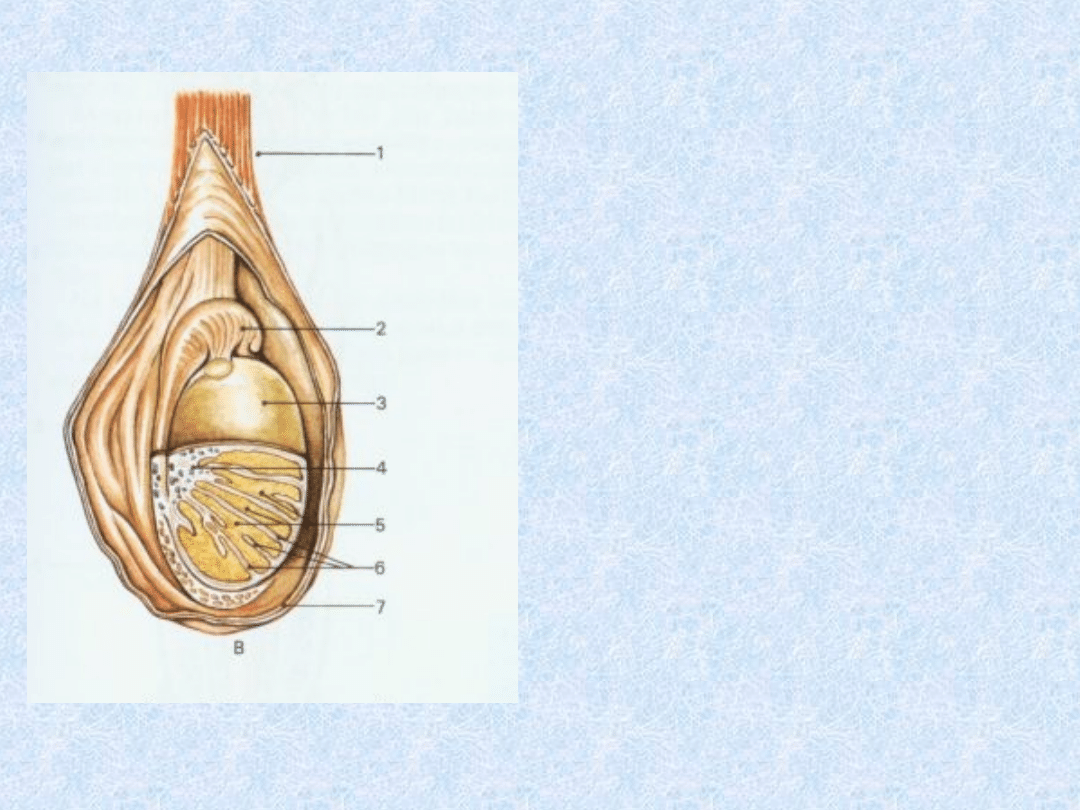
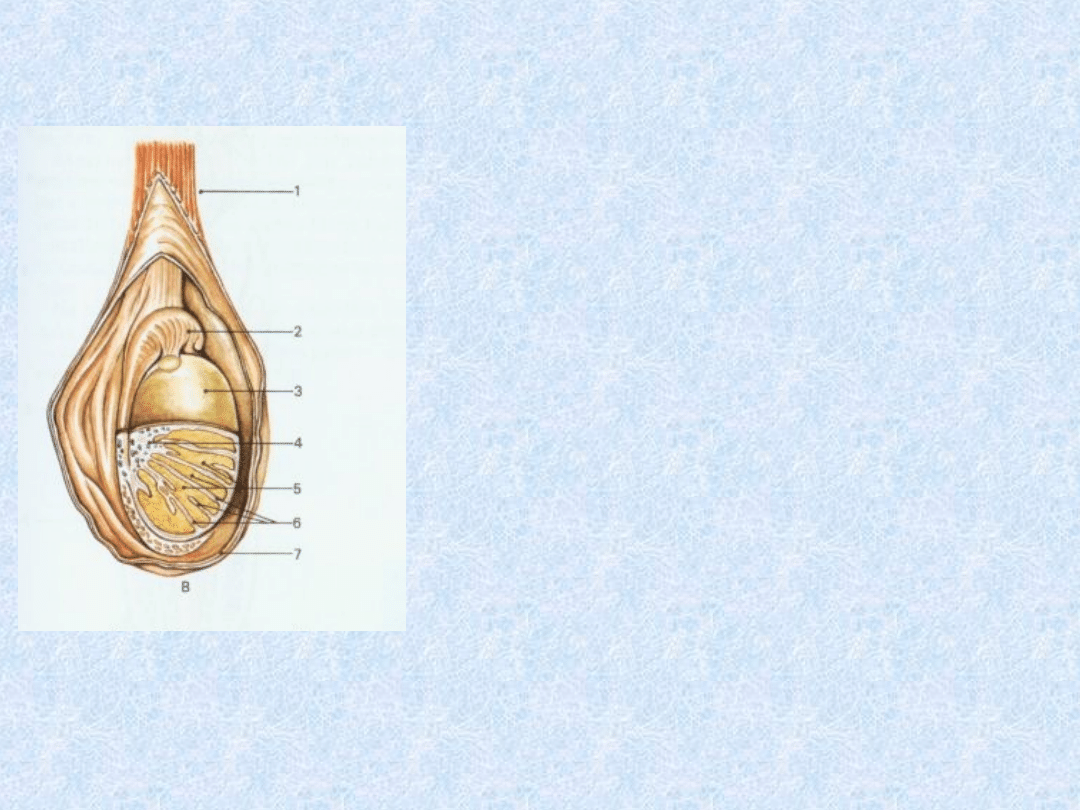
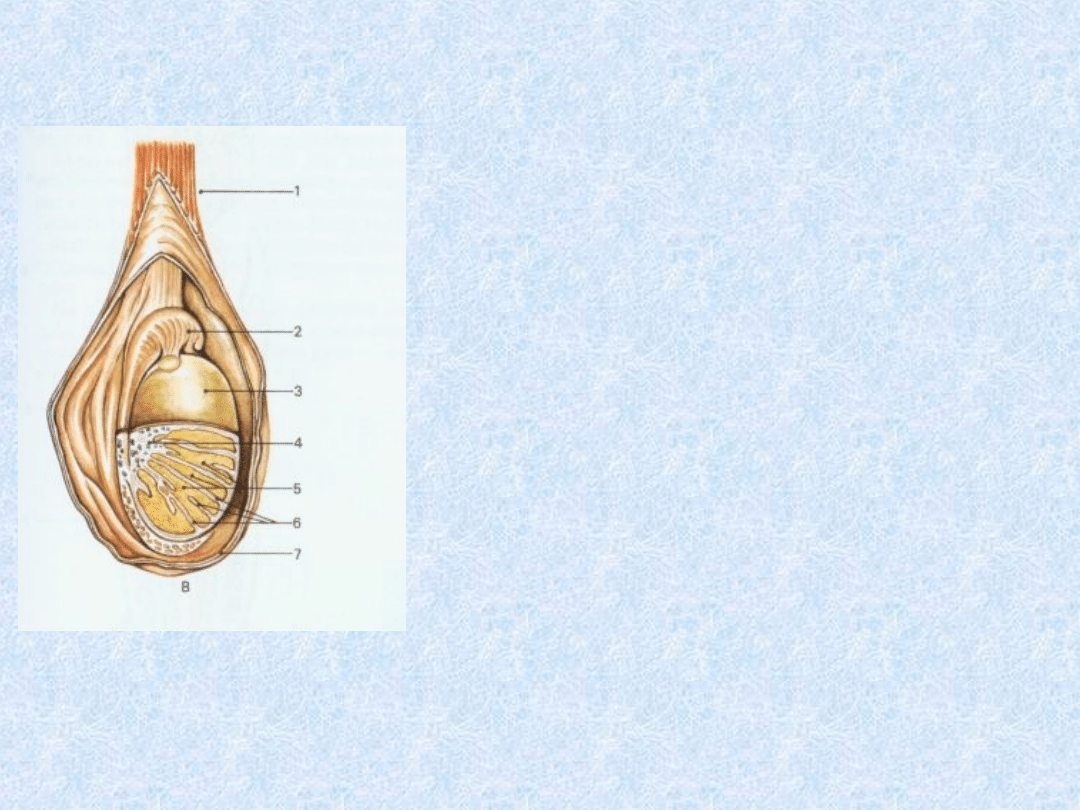
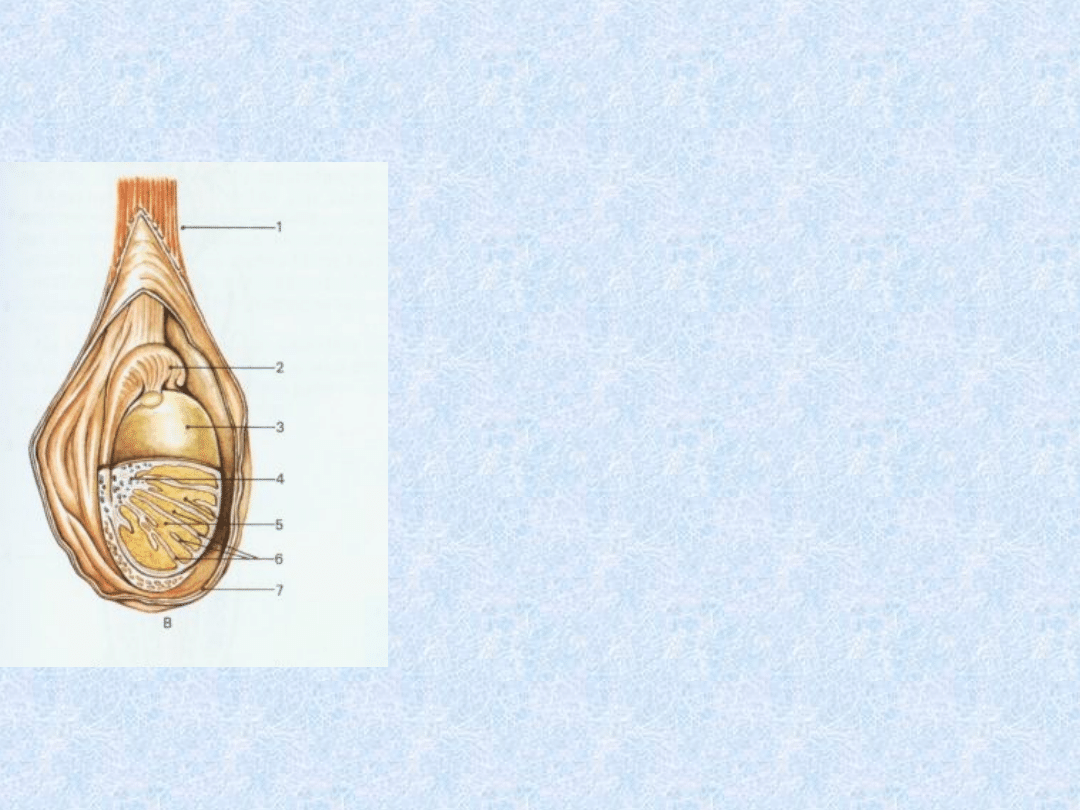
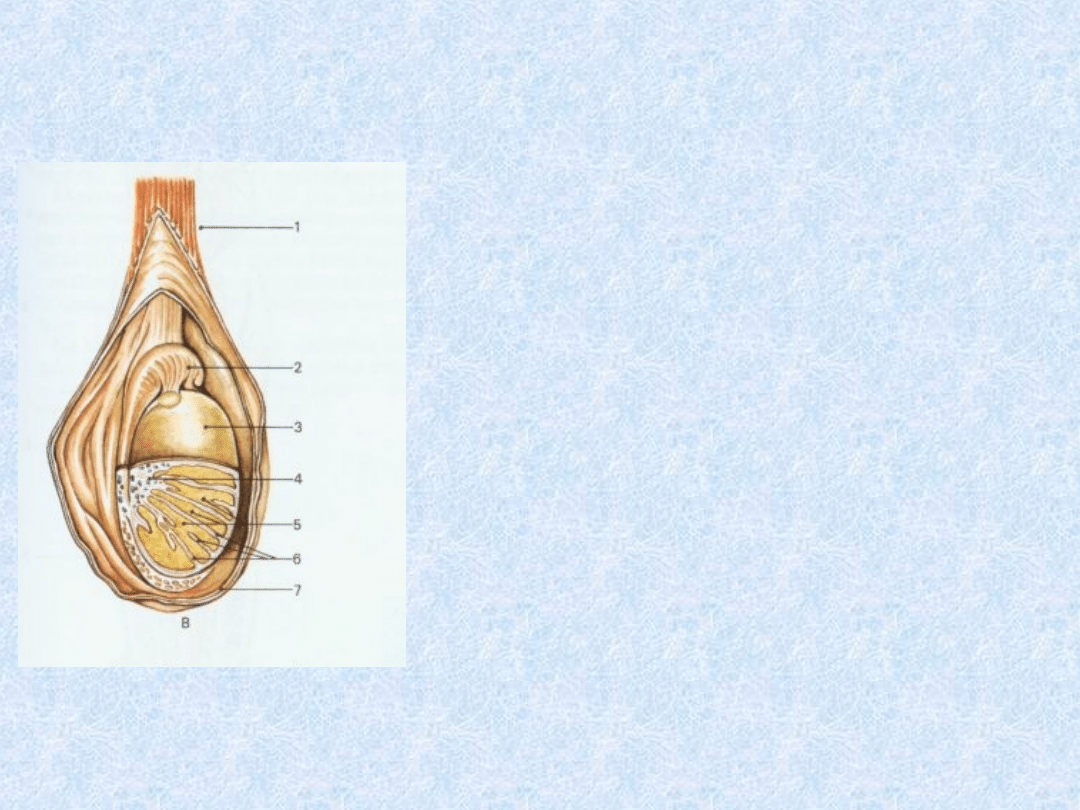
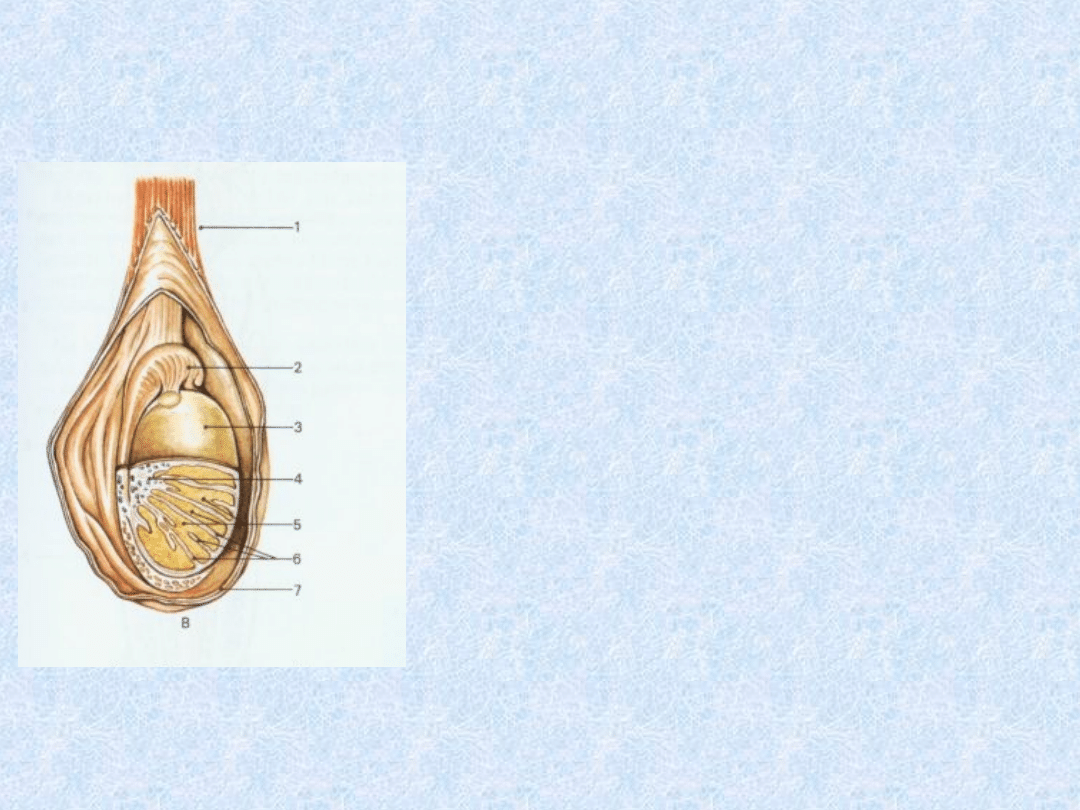
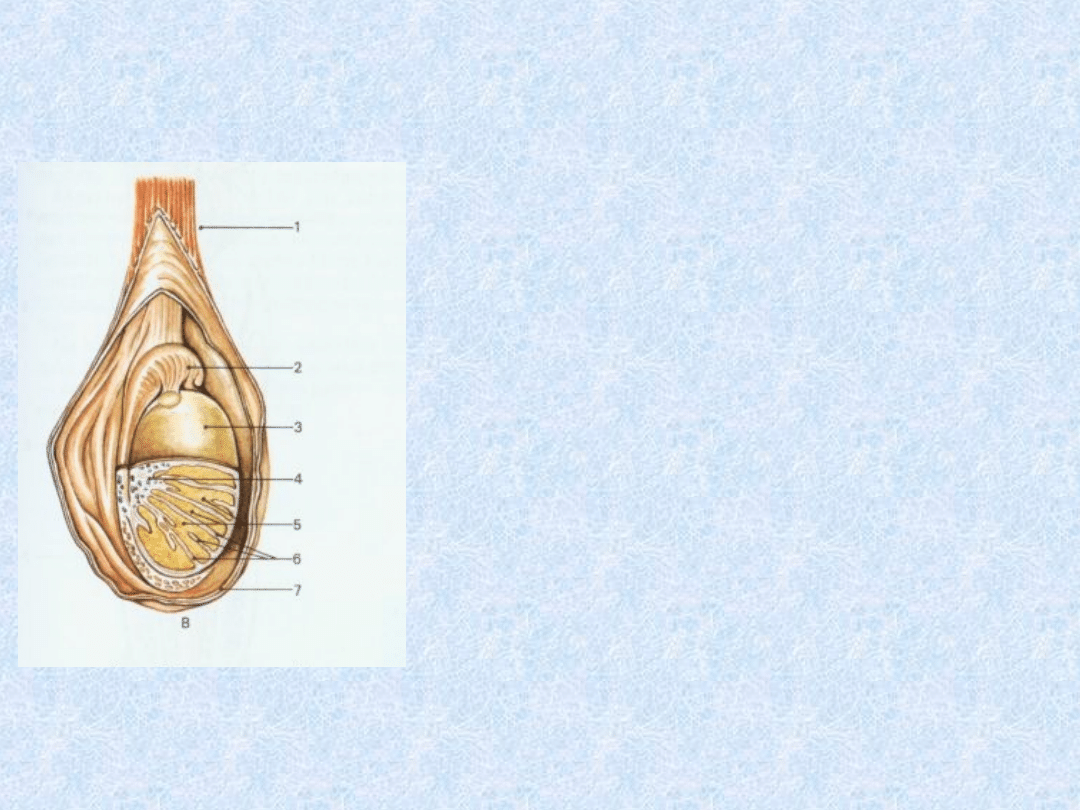
Rysunek
przedstawiający
budowę jądra w
worku mosznowym.
1)Powrózek
nasienny
2)Najądrze
3)Osłonkę białawą
jądra
4)Śródjądrze
5)Płaciki jądra
6)Przegródki jądra
7)Osłonki jądra
Powrózek nasienny – struktura
anatomiczna,pod którą rozumiemy
wszystkie
twory wchodzące i
wychodzące z moszny.
Powrózek biegnie w kanale
pachwinowym, otoczony kolejno, od
zewnątrz:
powięzią nasienną
zewnętrzną, powięzią mięśnia
dźwigacza jądra, mięśniem
dźwigaczem jądra, powięzią
nasienną wewnętrzną.
Zawiera nasieniowód, tętnice i żyłę
nasieniowodu, tętnice i żyłę mięśnia
dźwigacza jądra, tętnicę jądrową,
splot żylny wiciowaty, gałąź płciową
nerwu płciowo-udowego, sploty
autonomiczne - nasieniowodowy
wtórny i jądrowy, więzadło
pochwowe oraz przyjądrze
.
Najądrze –
układ kanalików
.
Najądrze składa się z
głowy,
trzonu i ogona
. Głowę
stanowią płaciki
(albo stożki
najądrza)
i przewodziki
odprowadzające,
natomiast
trzon i ogon (który jest
uważany za główny magazyn
nasienia) zbudowane są z
poskręcanego przewodu
najądrza
, który opuszczając
ogon, przechodzi w
nasieniowód.
Osłonki białawe jądra-
substancja łącznotkankowa
włóknista
otaczająca ściany
jąder, które bardzo silnie je
opina.
Osłonki białawe mają
grubość 0,5 mm
. Utrzymują one
zawartość jądra pod dużym
ciśnieniem.
Śródjądrze - struktura w
okolicy
tylnego brzegu
jądra
samców ssaków, gdzie
łącznotkankowa torebka
włóknista
, zwana błoną
białawą, jest pogrubiona i
zawiera tzw.
sieć jądra,
system kanałów, do których
uchodzą kanaliki nasienne
poszczególnych płacików
jądra
.
Płaciki jądra- zbudowane
są z
kanalików (cewek)
nasiennych
krętych
otoczonych tkanką łączną
włóknistą luźną, w której
znajdują się skupienia
komórek
śródmiąższowych.
Kanaliki
nasienne kręte zbudowane
są z błony podstawnej, na
której znajdują się komórki
płciowe oraz komórki
podporowe.
Przegródki jądra - są
miejscem wnikania do jądra
naczyń krwionośnych i
nerwów
.
Osłonki jądra
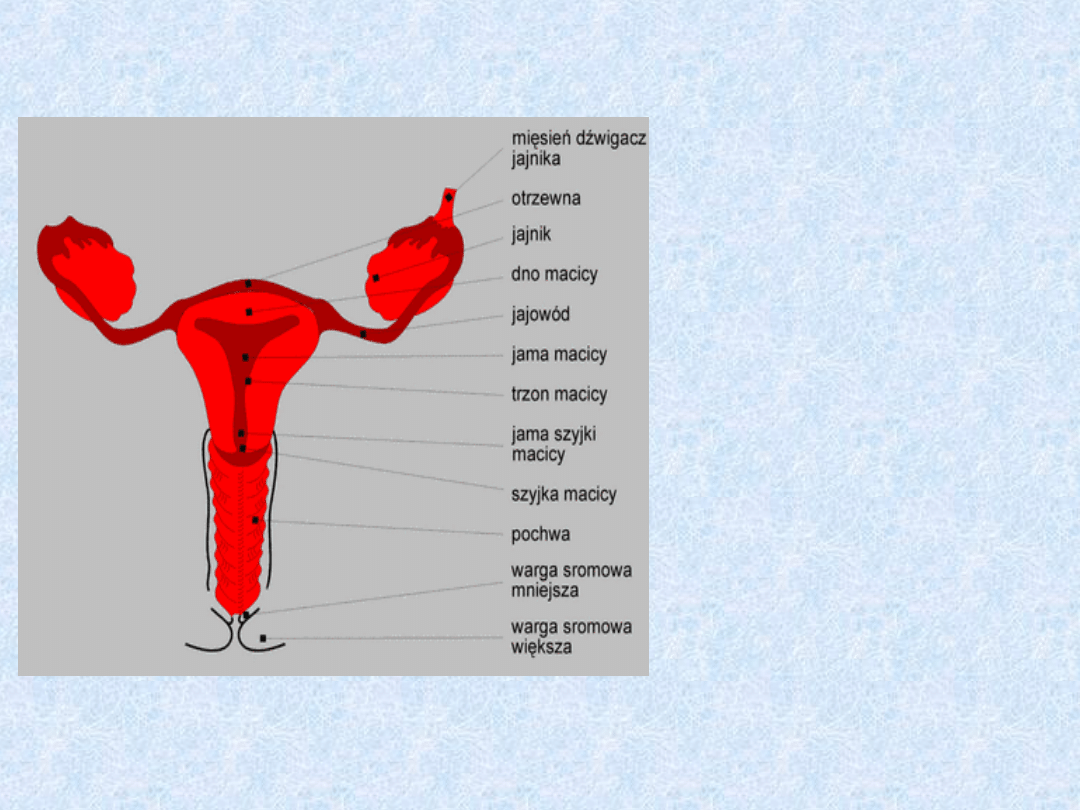
Rysunek układu rozrodczego kobiety.
Macica składa się z
:
1)Dno macicy
2)Jamy macicy
3)Trzonu macicy
5)Jamy szyjki
macicy
6)Szyjki macicy

Macica ma kształt spłaszczonej gruszki o długości
około 7-9 cm, szerokości ok. 5 cm i grubości
około 2,5cm.
Zbudowana jest głownie z tkanki
mięśniowej i są to komórki mięśni gładkich.
Macica
zbudowana jest
z trzech warstw
: od
wewnątrz z
błony śluzowej
, następnie grubej
warstwy mięsnej i wreszcie
błony surowiczej
(otrzewnej), która pokrywa macicę.
Macica
objęta jest wraz z jajowodami, które do
niej dochodzą, fałdem otrzewnej, zwanym
więzadłem szerokim macicy.
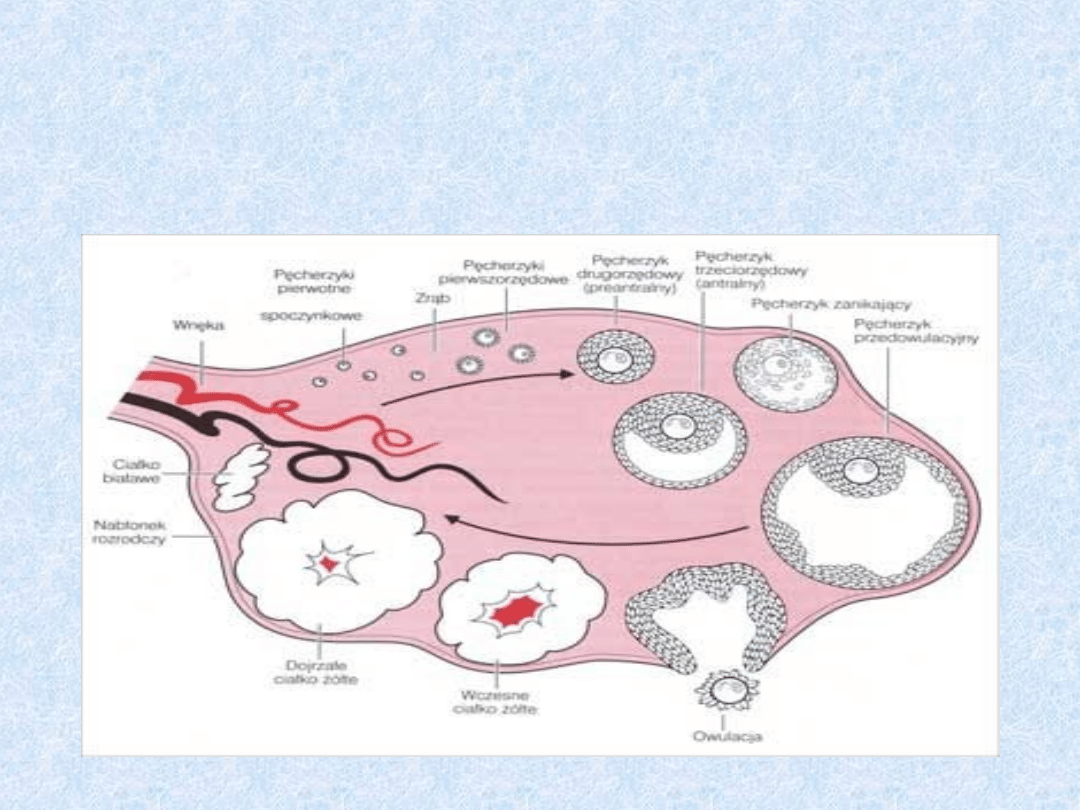
Budowa jajnika

Jajnik – jest narządem
parzystym, występującym u
kobiet. U dojrzałej kobiety
ma
kształt spłaszczonej
elipsoidy
i wielkości
3×2×1 cm.
Jajniki leżą
wewnątrz jamy otrzewnej
przy bocznych ścianach
miednicy na tylnej
powierzchni wiązadeł
szerokich macicy, do których
przywiązane są za pomocą
krótkich krezek.
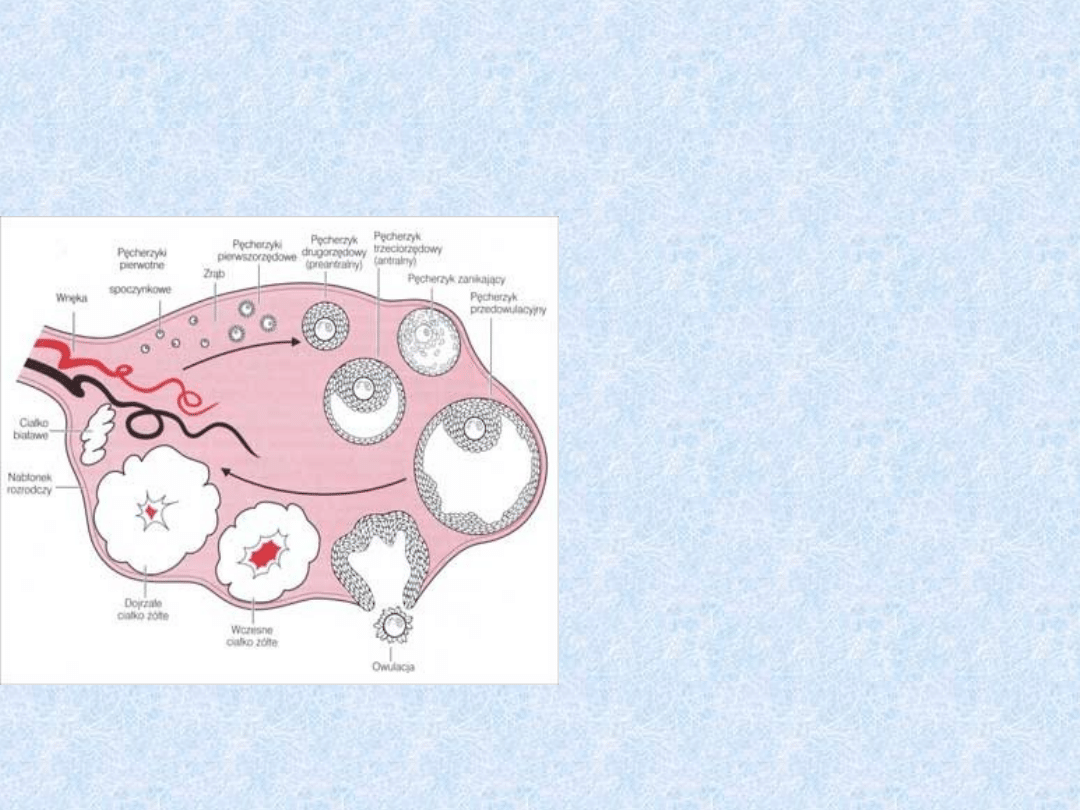
Budowa jajników
Jajnik - zbudowany jest
z
części obwodowej
(kora) i części
środkowej (rdzeń)
.
Jajnik pokryty jest
nabłonkiem
powierzchownym
, pod
którym leży
łącznotkankowa błona
biaława
. Powierzchnia
jajnika jest pofałdowana.
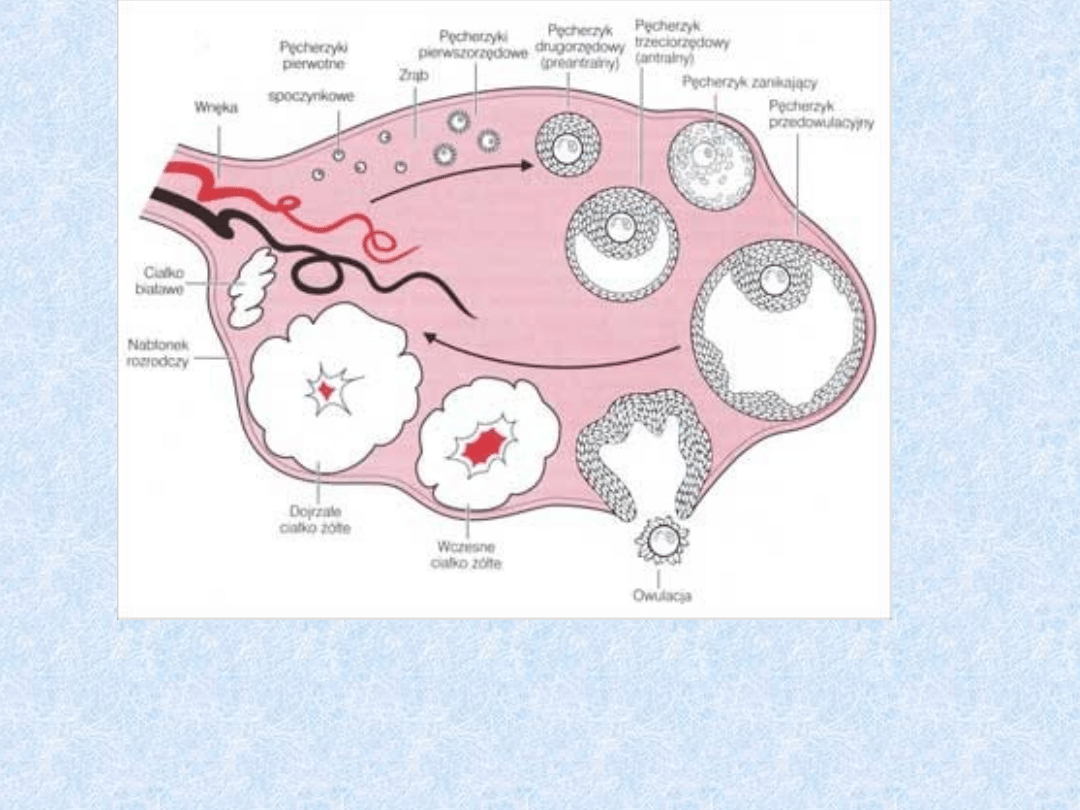
Kora jajnika zawiera
kuliste pęcherzyki jajnikowe
we wszystkich stadiach rozwojowych,
ciałko żółte
i
białawe
oraz
komórki gruczołu śródmiąższowego
.
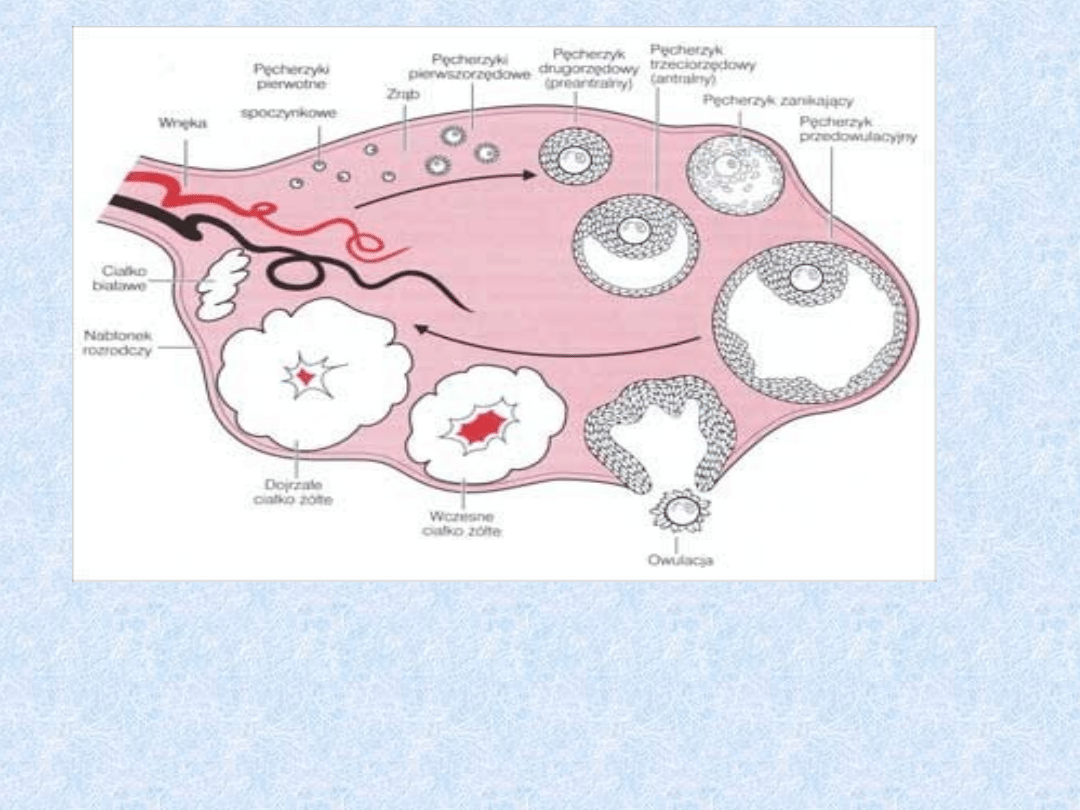
Rdzeń jajnika zbudowany jest z
tkanki
łącznej wiotkiej
, która stanowi
zrąb dla
naczyń krwionośnych
.
Do rdzenia wnikają
liczne włókna nerwowe oraz występują w
nim pasma mięśni gładkich
. Rdzeń
stanowi rusztowanie dla jajnika.

2. Przebieg i
hormonalna regulacja
spermatogenezy i
oogenezy.
Anna
Kabot

Przebieg oogenezy
• Oogeneza – proces wytwarzania
komórek jajowych.
Jest procesem długotrwałym, zaczyna
się w życiu płodowym, a kończy się
wytworzeniem dojrzałej komórki
jajowej.
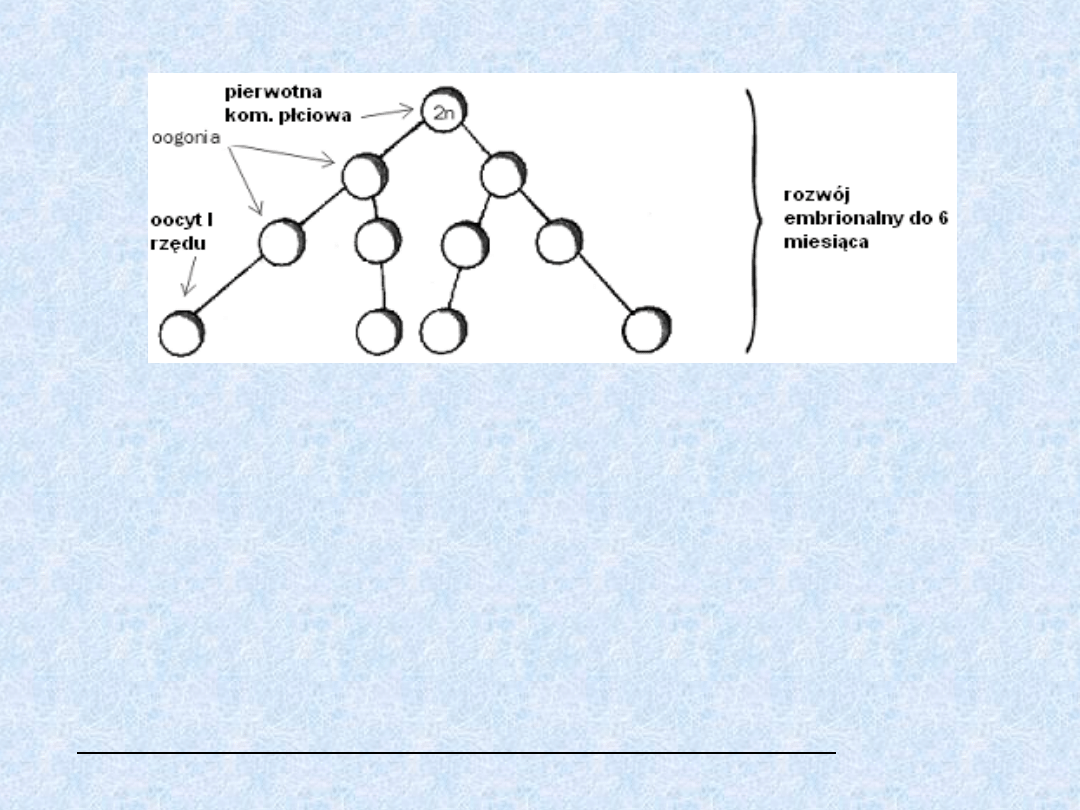
Przebieg oogenezy – rozwój embrionalny
• Prekursorami komórek jajowych są komórki ektodermalne.
• Po trafieniu do jajnika, dzielą się wielokrotnie mitotycznie
zwiększając swoja liczbę, są to tzw.oogonie.
• Oocyt I rzędu wchodzi w profazę mejozy I oogenezy,
przechodzi przez leptoten, zygoten, pachyten, w którym
dokonuje się crossing-over i osiąga diploten.
• Tu dochodzi do zahamowania (tzw.pierwsze zahamowanie
w oogenezie- diktioten) przez czynnik białkowy nazwany
inhibitorem dojrzewania oocytów (OMI).
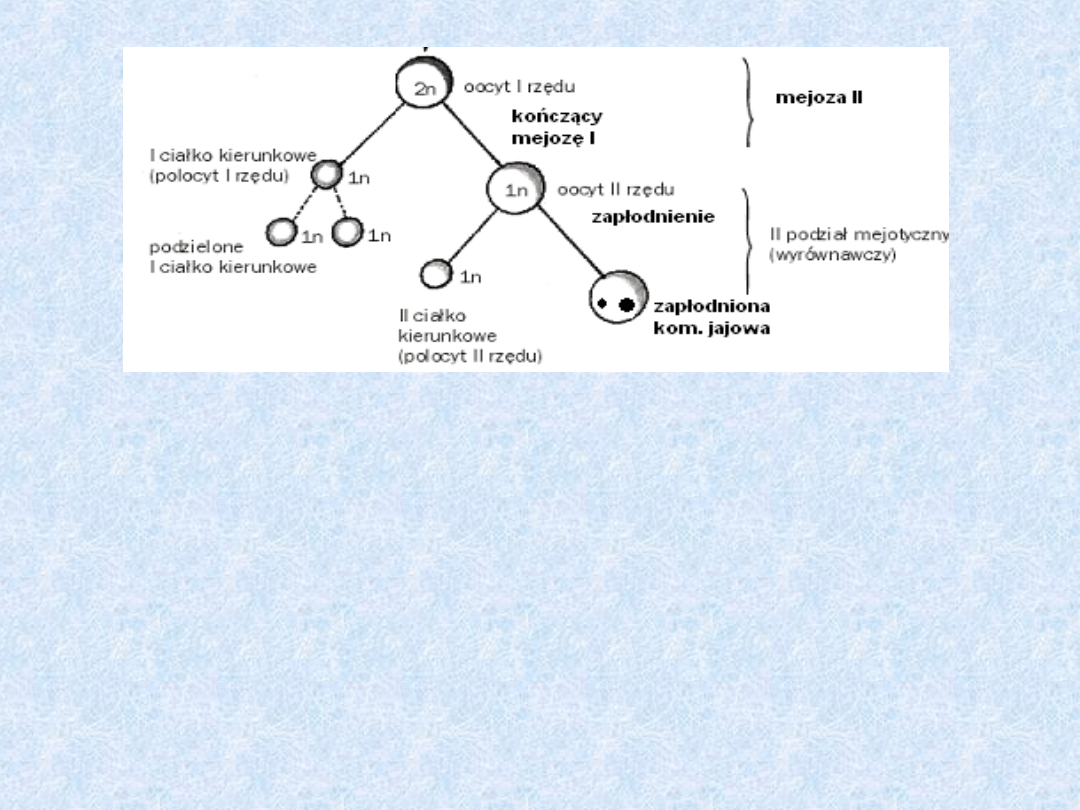
Przebieg oogenezy- od okresu pokwitania do
zapłodnienia
• Okres pokwitania – zwolnienie zahamowania pierwotnego
pęcherzyka jajnikowego w diktiotenie przez czynnik pobudzający
dojrzewanie (MPF).
• Dokończenia mejozy I i powstanie oocytu II rzędu oraz małej
komórki zwanej ciałkiem kierunkowym I.
• Oocyt II rzędu wchodzi w mejoze II i zostaje zahamowany w
metafazie przez czynnik cytoplazmatyczny, który hamuje MPF (tzw.
drugie zahamowanie w oogenezie).
• Oocyt II rzędu zahamowany w metafazie mejozy II jest gotowy do
zapłodnienia.
• Po zapłodnieniu dokończona jest mejoza II- powstaje zygota i ciałko
kierunkowe II.
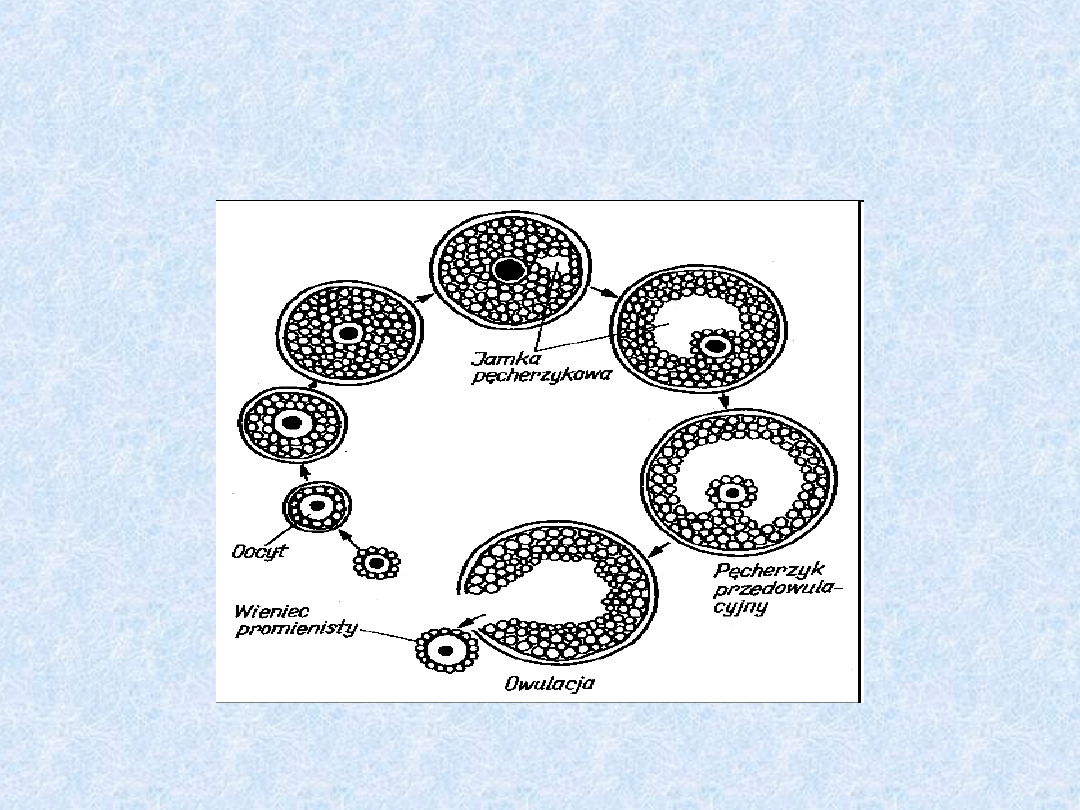
Stadia rozwoju pęcherzyka
jajnikowego

Regulacja hormonalna
• W komórkach osłonki wewnętrznej i komórkach
ziarnistych wykształcają się receptory
hormonów gonadotropowych przysadki (kom.
ziarniste- receptor FSH, osłonka wewnętrzna-
receptor LH).
• Hormony gonadotropowe zapoczątkowują w
kom. jajnika zdolność do syntezy hormonów
(pod wpływem LH- wydzielany jest
androstendion i testosteron, a FSH- estradiol
(największe stęż. przed owulacją).
• Estradiol działa na zasadzie ujemnego
sprzężenia zwrotnego, blokując receptory LH,
ogranicza to wydzielanie testosteronu
(prekursora estradiolu) i sekrecja estradiolu się
obniża.

Spermatogeneza
• Proces przekształcania się pierwotnej
komórki rozrodczej męskiej w
plemnik.
Rozpoczyna się u chłopców ok. 10
roku życia, ale nasienie zdolne do
zapłodnienia pojawia się dopiero w
okresie pokwitania.
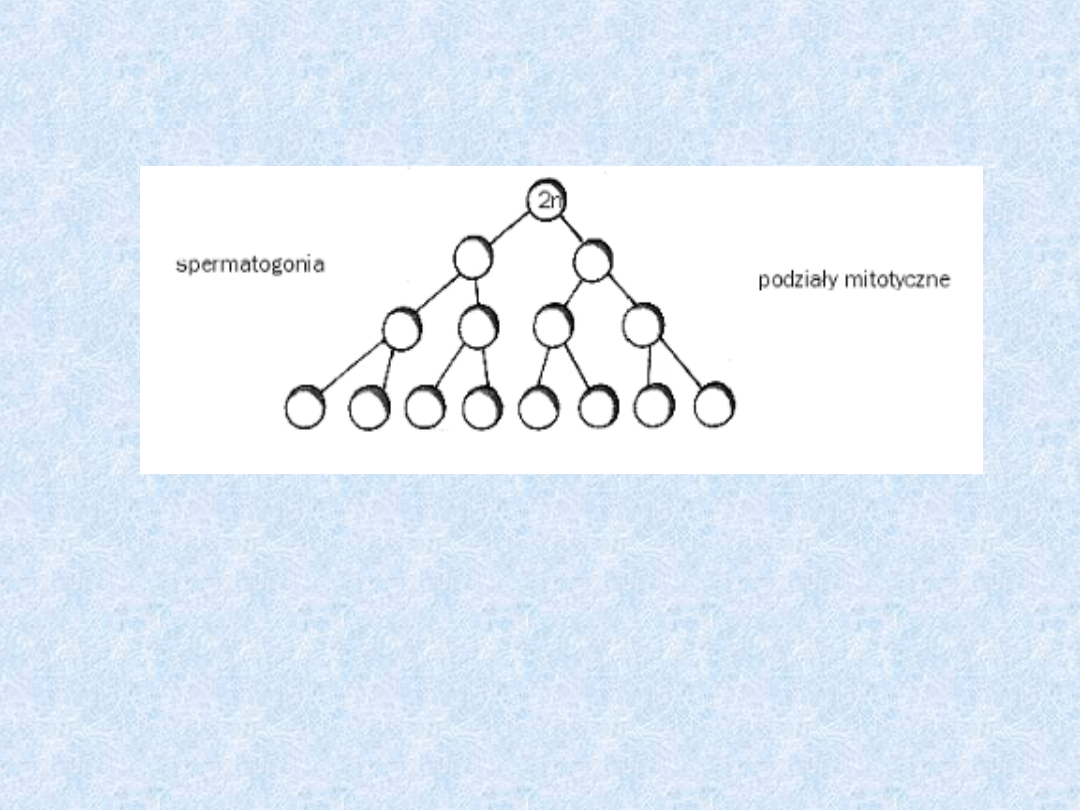
1. Podział spermatogonii
• Pierwszym etapem spermatogenezy jest
spermatocytogeneza, czyli rozmnażanie
różnicowanie spermatogonii przez
podziały mitotyczne.
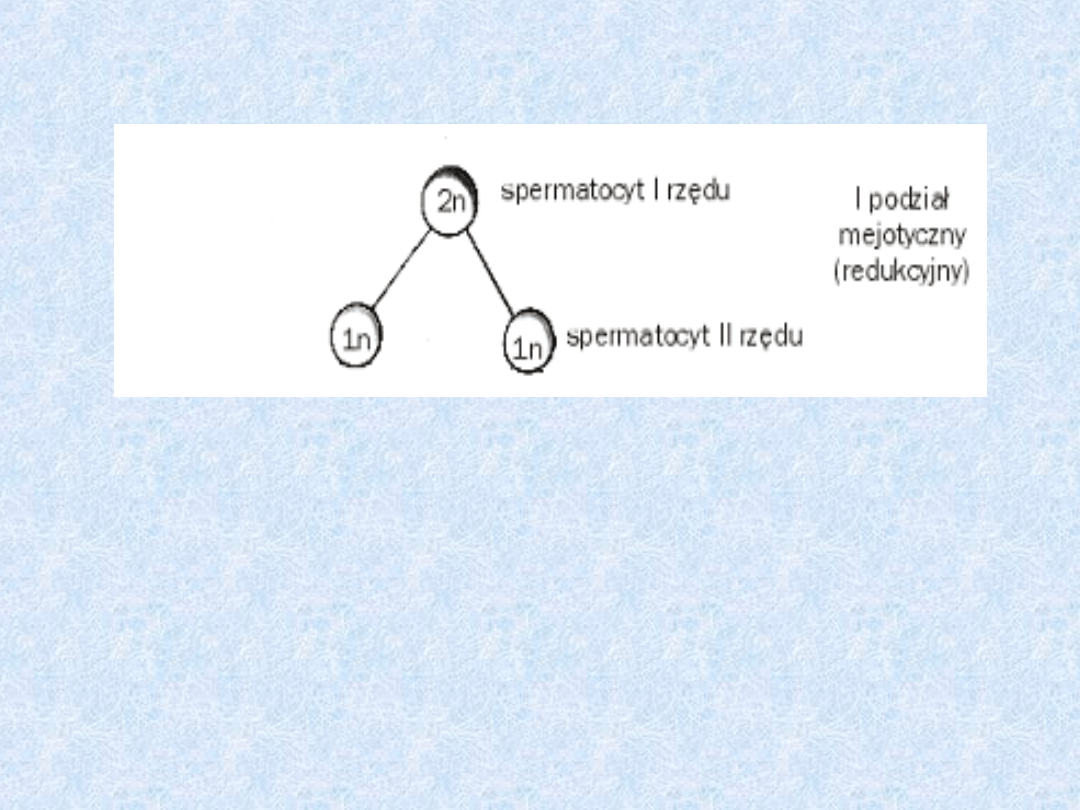
Podział spermatocytu I
rzędu
• Spermatocyt I rzędu dzieli się
mejotycznie na dwa spermatocyty II
rzędu, które są już komórkami
haploidalnymi.
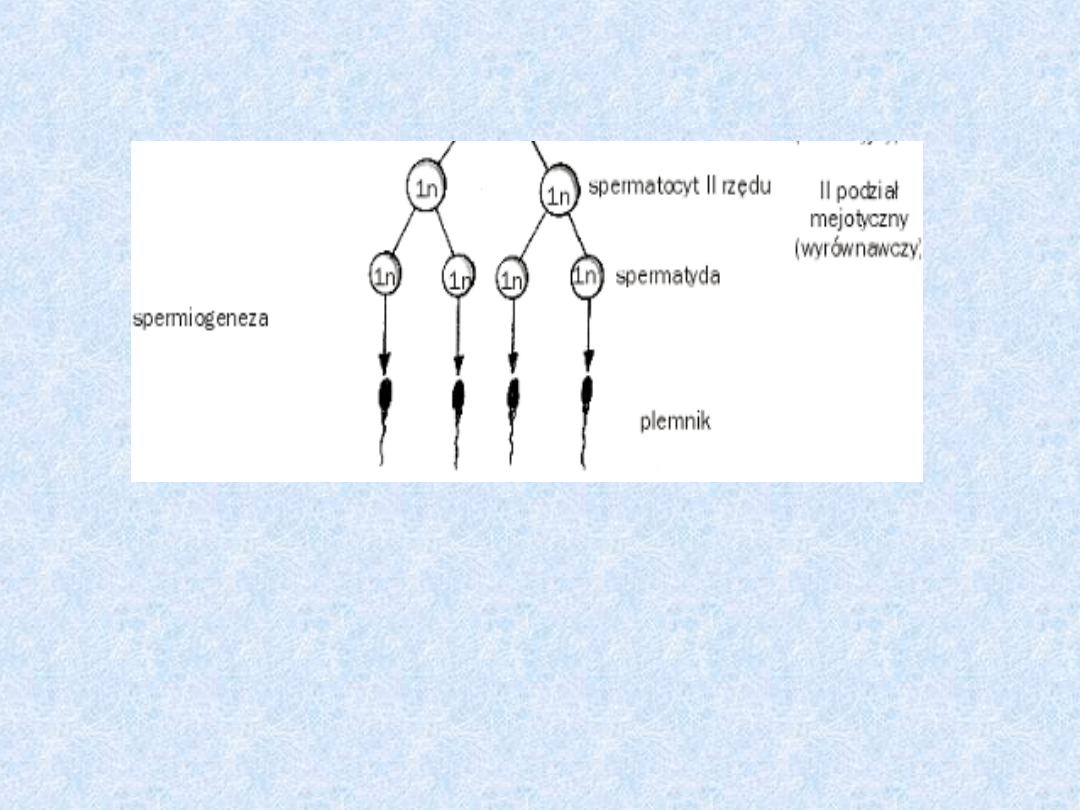
Spermiogeneza
• Spermatocyty II rzędu przechodzą
drugi podział mejotyczny i powstają
spermatydy które z kolei
przekształcają się w plemniki.
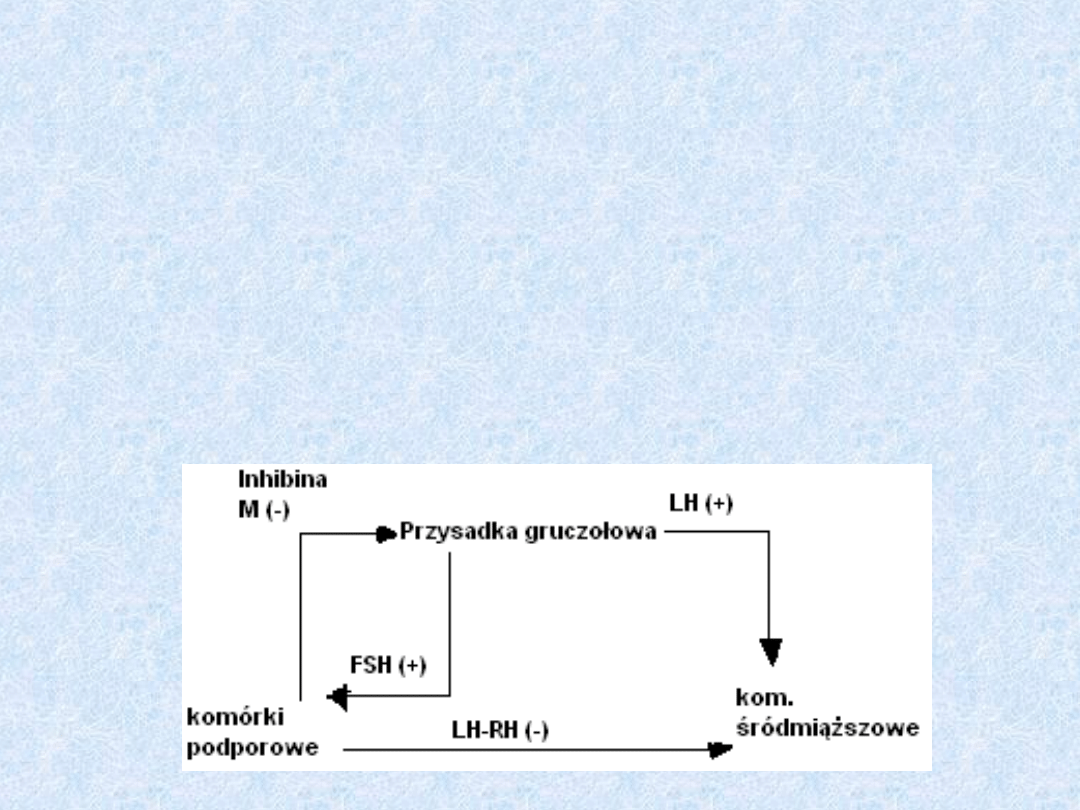
Regulacja hormonalna
• Przedni płat przysadki wydziela hormon luteinizujący (LH),
który pobudza kom. śródmiąższowe.
• Komórki śródmiąższowe jądra wydzielają androgeny, które
pobudzają proliferację i różnicowanie komórek
spermatogenezy.
• Spermatogeneza pobudzana jest przez hormon
folikulotropowy (FSH) oraz przez testosteron, działają one na
kom. Podporowe, które przyspieszają spermatogenezę.
• Komórki podporowe wydzielają inhibinę M- hamuje
wydzielanie FSH i luliberynę LH-RH- hamuje wydzielanie
testoseronu przez komórki śródmiąższowe

3. Czynność
wewnątrzwydzielnicza gonad
i jej regulacja hormonalna
Aleksander Bień

Jądra
• Produkują testosteron
• Aktywność wydzielnicza testosteronu
regulowana przez przysadkę
mózgową
Hormon luteinizujący
• Czynność wydzielnicza przysadki
regulowana przez podwzgórze.
Testosteron
• Hormon, pochodna cholesterolu – hormon steroidowy
• Produkowany przez komórki śródmiąższowe Leydiga i w
mniejszych ilościach przez korę nadnerczy
• Wydzielanie regulowane przez przysadkowy hormon
luteinizujący LH
• We krwi w 2/3 związany z białkami osocza, a w 1/3 jako
wolny hormon
• Występuje też u kobiet, ale w mniejszym stopniu –
produkowany w korze gruczołów nadnerczowych, w
niewielkich ilościach przez jajniki i łożysko
• Ewentualna dalsza przemiana cholesterolu polega na
przedostaniu się do wątroby, gdzie przemieniany jest w 17-
ketosteroidy, a następnie transportowany do nerek i
wydalany wraz z moczem.

Regulacja hormonalna
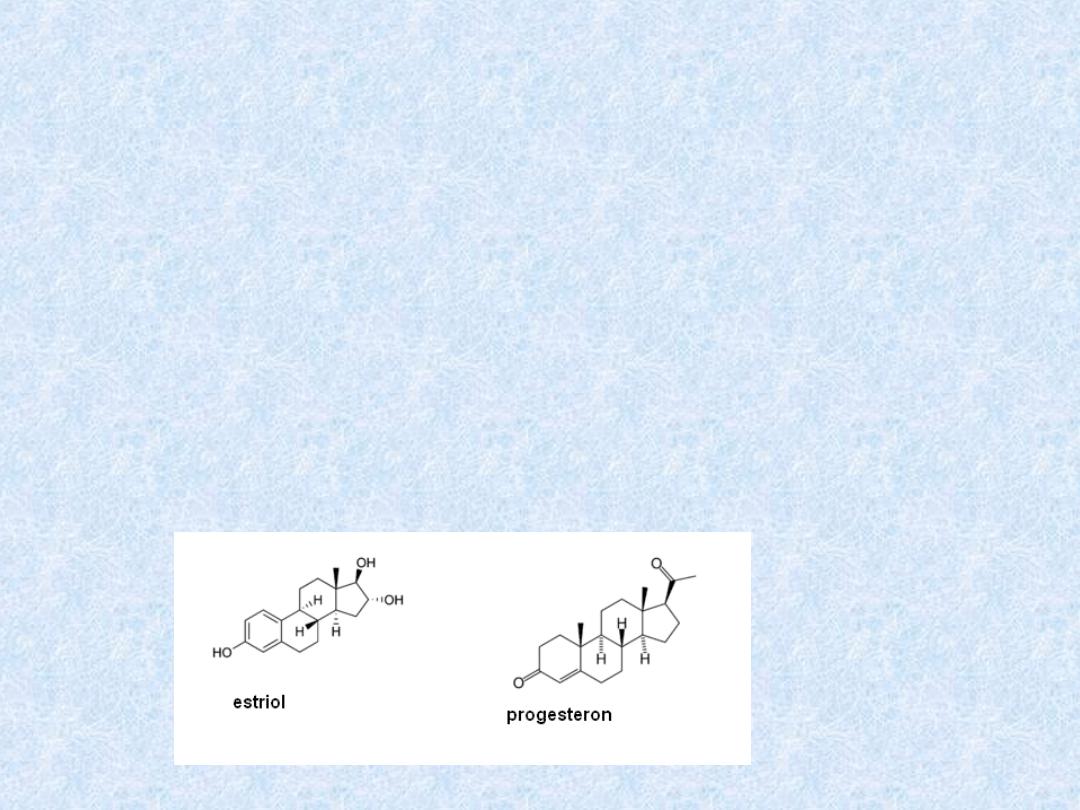
Jajniki
• Hormony wydzielane przez jajniki to:
– Estrogeny
– Progesteron
• Oba hormony należą do hormonów
steroidowych, pochodne
cholesterolu

Estrogeny
• Powstają w pęcherzykach jajnikowych
(Graafa) w komórkach warstwy
ziarnistej
• Należą do nich: estradiol, estron,
estriol,
• Ich wydzielanie jest różne w
zależności od fazy cyklu
miesiączkowego

Progesteron
• Wytwarzany jest w jajnikach przez
ciałko żółte w fazie lutealnej cyklu
miesiączkowego.
• Powstaje on pod wpływem hormonu
luteinizującego - LH.
• Progesteron działa na macicę
antagonistycznie w stosunku do
estrogenów.

• Estrogeny i progesteron krążą we
krwi częściowo związane z białkami
osocza, a częściowo jako wolne
hormony
• Dalszy metabolizm to:
1. Przekształcenie ich w wątrobie w
odpowiednie metabolity
2. Wydzielenie z żółcią do dwunastnicy
3. Częściowe wchłonięcie w jelicie cienkim
i wydalenie z moczem.
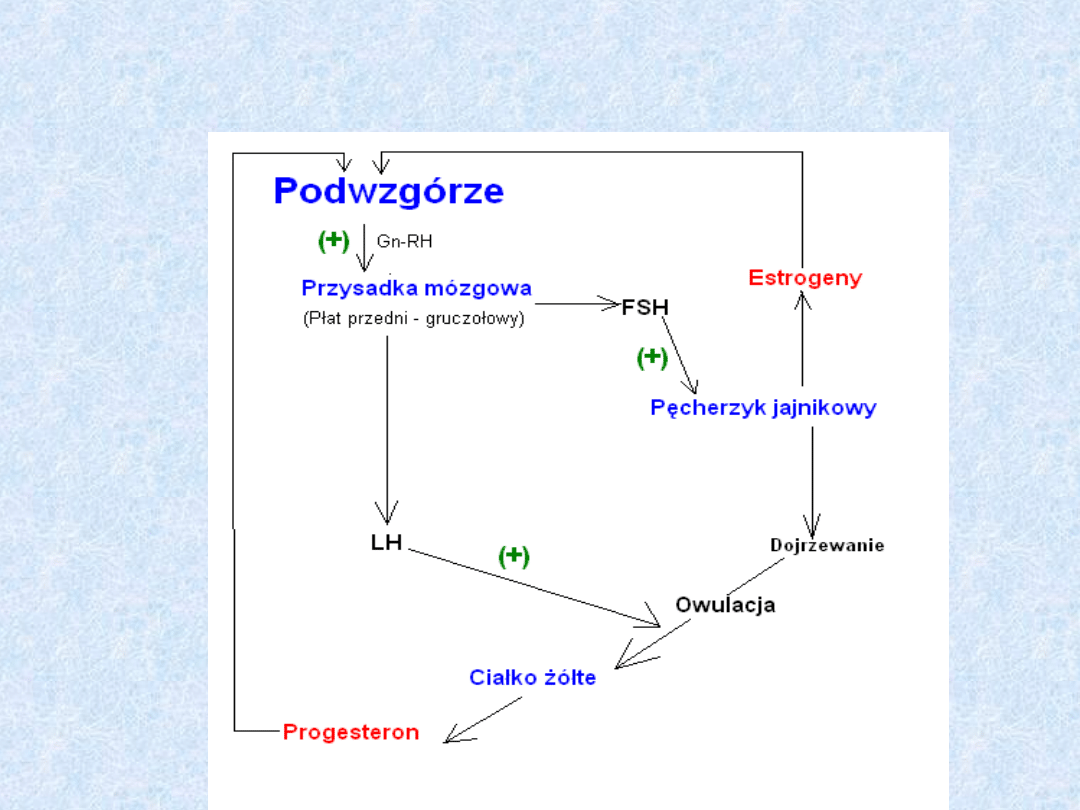
Regulacja hormonalna

Hormony – regulacja czynności
wewnątrzwydzielniczej gonad
GnRH
(gonadoliberyn
y)
FSH
(folikulostymulin
a)
LH (hormon
luteinizujący)
Miejsce
wytwarzan
ia
Podwzgórze
Przedni płat
przysadki
mózgowej
Przedni płat
przysadki
mózgowej
Działanie
Stymulują
wytwarzanie
hormonów
przysadki
mózgowej
odpowiedzialnyc
h za
oddziaływanie
na gonady (FSH,
LH)
Kobiety:
dojrzewanie
pęcherzyka
Graafa, produkcja
estrogenów
Mężczyźni:
wytwarzanie
spermatocytów
Kobiety:
owulacja,
przekształcanie
pęcherzyka w
ciałko żółte
Mężczyźni:
produkcja
testosteronu
Silne sprzężenie układu rozrodczego z układem
nerwowym!
Źródło: http://cimsi.org.vn/SKSS/NVDLQ/NVDLQ_3.jpg

4. Rola hormonów
płciowych:
androgenów
(testosteronu) i
estrogenów
(estradiolu)
Marcelina Jaskólska

ESTROGENY
• Estrogeny są nazywane hormonami
żeńskimi i najważniejszą rolę
odgrywają w organizmie kobiet, ale są
też niezbędne dla mężczyzn – ich
niedobór w jądrach może powodować
bezpłodność
• Estrogeny wpływają na wiele cech i
funkcji organizmu, szczególnie
kobiecego.

W zakresie budowy ciała są
odpowiedzialne za:
• Kształtowanie się żeńskich narządów
płciowych w czasie rozwoju płodowego
i po urodzeniu (I rzędowe cechy
płciowe
• Rozwój II-rzędowych cech płciowych
kobiecych
• Kształtowanie się psychiki i popędu
płciowego – III-rzędowe cechy płciowe

W zakresie procesów biochemicznych są
odpowiedzialne za:
• Gospodarkę lipidową – zwiększają poziom
„dobrego” cholesterolu HDL, a obniżają poziom
„złego” cholesterolu LDL. Zwiększają też
wydalanie cholesterolu z żółcią
• Gospodarkę wapniową – zwiększają odkładanie
wapnia w kościach, zapobiegając osteoporozie
• Zwiększanie przyswajania białek
• Zwiększanie syntezy białek endogennych, np.
białek wiążących hormony tarczycy i nadnerczy
• Zwiększanie krzepliwości krwi
• Przyrost i zwiększenie pobudliwości mięśni
gładkich (macicy i jajowodów)

Fizjologiczna rola
estrogenów
• W trakcie cyklu miesiączkowego stężenie
estradiolu zmienia się, co wywołuje określone
efekty fizjologiczne
– W fazie folikularnej cyklu miesiączkowego
stymulują rozrost błony śluzowej macicy i
odbudowę w niej naczyń krwionośnych
– Przygotowują błonę śluzową macicy na przyjęcie
zapłodnionego jaja
– Pobudzają gruczoły śluzowe szyjki macicy do
wydzielania śluzu
– W fazie lutealnej cyklu miesiączkowego powodują
rozrost endometrium i ułatwiają zagnieżdżenie jaja
– Kończą krwawienie miesiączkowe

Główne zastosowania:
• niektóre zaburzenia miesiączkowania
• niedorozwój gonad
• niedoczynność jajników
• zapalenia atroficzne pochwy
• po operacyjnym usunięciu jajników
• hormonalna terapia zastępcza w łagodzeniu
dolegliwości związanych z menopauzą
• Pomocniczo
• jako składnik tabletek antykoncepcyjnych
• u mężczyzn-w raku prostaty

Estradiol
• Sterydowy hormon płciowy. Jest
podstawowym, naturalnym estrogenem.
• Odpowiedzialny za rozwój żeńskich
narządów rozrodczych, reguluje cykl
płciowy i ma wpływ na zachowanie
seksualne, rozrost błony śluzowej
macicy.
• Z chemicznego punktu widzenia jest
steroidem, pochodną estranu.

Działanie estradiolu w u.
rozrodczym
• Srom – rozwój warg sromowych większych i mniejszych, duże stężenia
tego hormonu powodują brunatne przebarwienie warg sromowych.
• Pochwa – dojrzewanie komórek nabłonka pochwy, pobudzenie w nich
podziałów komórkowych, zwiększenie złuszczania komórek
kwasochłonnych, zmiana kwasowości środowiska pochwy (niższe pH).
• Szyjka macicy – relaksacja włókien mięśniowych i rozszerzenie kanału
szyjki macicy, śluz szyjkowy staje się przejrzysty i rozciągliwy (krystalizuje
się na kształt paproci), wzrasta zawartość soli nieorganicznych w śluzie.
• Endometrium – rozrost błony śluzowej
• Myometrium – przerost (hipertrofia) istniejących włókien mięśniowych i
tworzenie nowych (hiperplazja), przekrwienie warstwy mięśniowej,
zwiększenie pobudliwości skurczowej macicy.
• Jajowody – pobudzenie nabłonka migawkowego do wzrostu, zwiększenie
perystaltyki jajowodów
• Jajnik – Rozwój i dojrzewanie pęcherzyków jajnikowych, synteza
receptorów dla LH i FSH w komórkach pęcherzyków.
• Gruczoły sutkowe – rozrost podścieliska (tkanki łącznej włóknistej i tkanki
tłuszczowej), pobudzenie rozrostu komórek pęcherzyków i przewodów
wyprowadzających.

Działania estradiolu poza
układem rozrodczym
• Układ nerwowy - zwiększenie libido, wpływ na ośrodek
termoregulacji - podwyższenie jego punktu nastawczego
(obniżenie temperatury ciała).
• Wątroba - zwiększenie produkcji białek, wpływ na
gospodarkę lipidową i węglowodanową.
• Tkanka kostna - przyśpieszenie kostnienia chrząstek
nasadowych kości długich.
• Układ krwionośny - wpływ na obniżenie ciśnienia
tętniczego krwi, ochrona integralności ściany naczyń
krwionośnych, poprawa ukrwienia mięśnia sercowego.
• Układ wydalniczy - efekt antydiuretyczny w nerkach
(zatrzymanie wody i sodu w organizmie).
• Skóra i tkanki podskórne - zwiększenie turgoru skóry,
hamowanie wydzielania łoju.

Androgeny
• Hormony płciowe o budowie
sterydowej o działaniu
maskulinizującym fizjologicznie
występujące u mężczyzn, jak i w
małych stężeniach u kobiet.

Fizjologiczne działanie
androgenów
• kształtowanie się męskich narządów płciowych w
życiu płodowym
• wykształcanie się wtórnych cech płciowych
(budowa ciała, głos, typ owłosienia itp.)
• wpływ na spermatogenezę
• wpływ anaboliczny (zwiększenie masy mięśniowej
itp.)
• Nadmiar androgenów u kobiet powoduje szereg
zaburzeń, między innymi wykształcanie się
męskiej budowy ciała (maskulinizacja), męskiego
typu owłosienia (wirylizacja), a także zaburzenia
płodności, trądzik, łojotok, łysienie typu męskiego.

Testosteron
Testosteron spełnia szereg istotnych funkcji
:
• kształtowanie płci i cech płciowych w życiu płodowym,
• wpływa na spermatogenezę,
• wykształcanie się wtórnych cech płciowych (budowa ciała, głos, typ
owłosienia itp.),
• wpływ anaboliczny (w bardzo niewielkim stopniu powoduje także
zwiększenie masy mięśniowej itp.),
• zwiększa libido,
• przyspiesza zakończenie wzrostu kości długich,
• pobudza rozwój gruczołu krokowego,
• zwiększa poziom cholesterolu we krwi (zatem teoretycznie zwiększa
ryzyko miażdżycy tętnic) - w przeciwieństwie do estrogenów, które
zmniejszają poziom cholesterolu we krwi,
• w zależności od rozwoju emocjonalnego może powodować agresję.
W leczeniu stosowane są pochodne testosteronu - estry do stosowania
doustnego lub iniekcji o powolnym uwalnianiu z tkanki mięśniowej.

Progesteron
• steroidowy żeński hormon płciowy wytwarzany
przez ciałko żółte i łożysko (w czasie ciąży).
Najważniejszy hormon wydzielany przez gonady
(jajniki i jądra).
Wydzielanie progesteronu wzrasta po owulacji, co:
• przygotowuje błonę śluzową macicy na przyjęcie
zapłodnionego jaja
• hamuje skurcze macicy
• wstrzymuje dojrzewanie pęcherzyków Graafa.

Znaczenie progesteronu
• Hormon ten umożliwia implantację zapłodnionego
jaja w błonie śluzowej macicy i utrzymanie ciąży.
Jeśli do ciąży nie dojdzie, wydzielanie
progesteronu zmniejsza się i dochodzi do
menstruacji. W przeciwnym wypadku progesteron
zaczyna być wytwarzany także przez łożysko i do
piątego miesiąca ciąży jego produkcja jest na tyle
duża, że ciałko żółte nie jest niezbędne do
dalszego utrzymania ciąży.

Okres ciąży
Progesteron jest hormonem niezbędnym do utrzymania ciąży przez cały
okres jej trwania:
• hamuje odpowiedź immunologiczną matki na antygeny płodu,
• jest substratem do produkcji gliko- i mineralokortykoidów płodu,
• hamuje poród, znosi samoistną czynność skurczową ciężarnej macicy.
• zmniejsza kurczliwość mięśniówki macicy
• pobudza błonę śluzową jajowodów i macicy do wydzielania substancji
odżywczych
• przygotowuje gruczoł sutkowy do laktacji
• zmniejsza wrażliwość macicy na oksytocynę i syntezę receptorów
• hamuje powstawanie prostaglandyn
• zatrzymuje wodę – obrzęki
• spadek poziomu progesteronu – wahania nastroju, depresja
poporodowa
• rozszerza żyły – wolniejszy przepływ krwi – sprzyja powstawaniu
żylaków
• przebarwienia skóry (ostuda)

Inne metaboliczne efekty
oddziaływania progesteronu to:
• podwyższanie temperatury ciała, stymulacja
oddychania,
• obniżanie stężenia aminokwasów w surowicy,
• normalizacja poziomu glukozy w surowicy,
• działanie przeciwandrogenne, polegające na
hamowaniu aktywności 5alfa reduktazy,
przekształcającej testosteron w
dihydrotestosteron.

Bibliografia
• Gołąb Bogusław, Traczyk Władysław, Anatomia i
fizjologia człowieka Wyd. Ośrodek Doradztwa i
Szkolenia Jaktorów, Łódź 1997
• Traczyk W., Trzebski A.:2001; Fizjologia człowieka z
elementami fizjologii stosowanej i klinicznej,
Wydawnictwo Lekarskie PZWL, Warszawa;
• Michajlik A., Ramotowski W.:2003; Anatomia i
fizjologia człowieka, Wydaw.Lekarskie PZWL,
Warszawa;
• Sawicki W.:2008; Histologia, Wydawnictwo
Lekarskie PZWL, Warszawa;
• Rysunki:
modyfikowane
•
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
Wyszukiwarka
Podobne podstrony:
fizjologia-referat insulina
Fizjologia referat
Referat chód fizjologiczny
UKLAD CHLONNY.REFERAT, fizjologia
referat 8, fizjologia wysiłku fizycznego
referat 5, fizjologia wysiłku fizycznego
referat praca kontrolna 1 szmery fizjologiczne i patologiczne u poszczegolnych ziwerzat originalx
referat 2, fizjologia wysiłku fizycznego
referat z fizjologii public ver., II rok, Fizjologia
Referat chód fizjologicznyx
Referat chód fizjologiczny
DIAGNOSTYKA FIZJOLOGICZNA I 1
Ciąża fizjologiczna
Aspekty fizjologiczne urazów 6
fizjologia układu krążenia
więcej podobnych podstron