
K.Mariańska
1
, L.Chwiszczuk
2
1.
Oddział Neurologiczny Szpitala MSWiA we Wrocławiu
2.
Oddział Neurologii Dziecięcej Szpitala im.T.Marciniaka
we Wrocławiu
SUDEP
stan
padaczkowy
Samobójstwa
i wypadki
Napady padaczkowe
u pacjentów
w stanie ciężkim

•
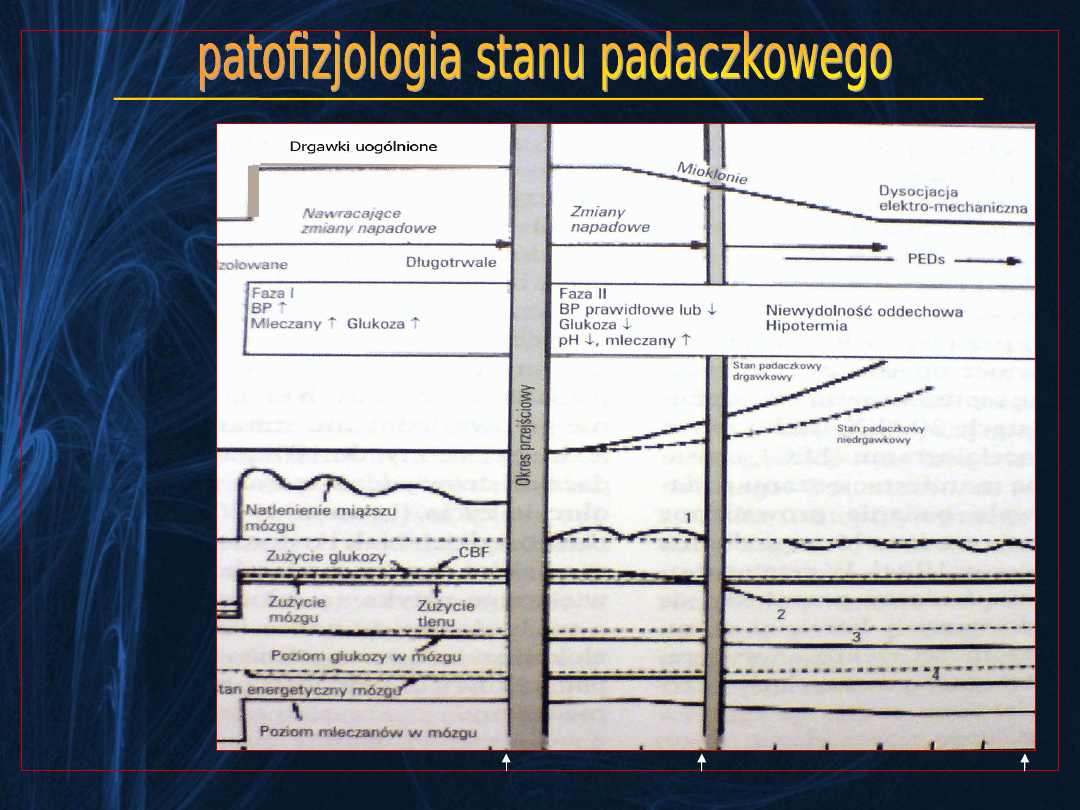
Zaburzenie, w którym aktywność
padaczkowa utrzymuje się przez >30 minut
(klinicznie ciągła aktywność drgawkowa lub
nawracające napady bez odzyskania świadomości),
•
Stan przepowiadający
– zwiększenie lub
nasilenie typowej dla danego pacjenta częstości
napadów,
•
Interwencja
– w każdym przypadku drgawek
trwających >10 minut.
KONIECZNOŚĆ LECZENIA – SKŁONNOŚĆ DO WYWOŁYWANIA
USZKODZEŃ NEURONALNYCH (M.IN. W HIPOKAMPIE)

U CHORYCH BEZ ROZPOZNANEJ PADACZKI (ok. 50%)
•
Jako pierwsza manifestacja padaczki
• Jako objaw ostrego schorzenia neurologicznego (udar
niedokrwienny, krwotoczny, SAH, guz mózgu, uraz,
infekcje OUN)
• Jako objaw schorzenia ogólnoustrojowego
(zaburzenia metaboliczne, zatrucia, niedotlenienie,
gorączka, zwłaszcza u dzieci)
• ogólnie przypadki ostre, objawowe stanowią 50%
U CHORYCH Z ROZPOZNANĄ PADACZKĄ (ok. 50%)
•
zaostrzenie przebiegu padaczki
• skutek nieprzyjmowania leków lub zbyt niskiego
stężenia leku we krwi
STAN
PADACZKOWY
STAN
PADACZKOWY
U CHORYCH BEZ
PADACZKI
50%
U CHORYCH BEZ
PADACZKI
50%
U CHORYCH
Z PADACZKĄ
42-50%
U CHORYCH
Z PADACZKĄ
42-50%
52-72% PRZYPADKI
OSTRE,
OBJAWOWE
52-72%
PRZYPADKI
OSTRE,
OBJAWOWE
3-15%
IDIOPATYCZNA
3-15%
IDIOPATYCZNA
20-31% PRZYPADKI
ODLEGŁE,
OBJAWOWE
20-31%
PRZYPADKI
ODLEGŁE,
OBJAWOWE
NIEODPOWIEDNIE
LECZENIE
NIEODPOWIEDNIE
LECZENIE
ZAOSTRZENIE
PADACZKI
ZAOSTRZENIE
PADACZKI
Zapadalność:
4-27/100.000/rok
(
14,6-86/100.000
/rok
wieku podeszłym,
Zależność od płci:
Mężczyźni : kobiety 1-
2:1,
Ok. 7% pacjentów z
padaczką
przebędzie w swoim
życiu przynajmniej
jeden stan
padaczkowy

•
Wczesne dzieciństwo
- noworodkowy stan
padaczkowy,
- stan padaczkowy w
szczególnych zespołach
padaczkowych
noworodków, - kurcze
niemowlęce
•
Późne dzieciństwo
- gorączkowy stan
padaczkowy,
- stan padaczkowy
dziecięcej padaczki
częściowej, -
stan padaczkowy w
padaczce miokloniczno –
astatycznej,
- elektryczny stan
padaczkowy snu
wolnofalowego,
- zespół Landaua-
Kleffnera,
• Dorośli i dzieci
- stan padaczkowy
toniczno – kloniczny,
- stan
padaczkowy absence, -
epilepsia partialis
continua, - stan
padaczkowy w śpiączce,
- miokloniczny stan
padaczkowy,
- stan padaczkowy
napadów częściowych
prostych, - stan
padaczkowy napadów
częściowych złożonych,
- szczególne postacie
stanów padaczkowych w
upośledzeniu umysłowym.
• Wyłącznie dorośli
- stan padaczkowy
napadów absence de novo
Zaburzenia
ruchowe
Zaburzenia
układowe
Uszkodzenie
mózgu
Metabolizm
mózgu
30 minut
40 minut
godziny
czas

•
Pacjent 39-letni, z wywiadem padaczki skroniowej
rozpoznanej w wieku 21 lat.
•
Leczony dwoma lekami p/padaczkowymi -
lamotrygina + karbamazepina. Z powodu
przedłużającego się pobytu za granicą od 2 dni nie
pobierał leków.
•
Przywieziony po uogólnionym napadzie
drgawkowym, który wystąpił na ulicy
.
•
W karetce wystąpił kolejny napad toniczno –
kloniczny, po którym nie odzyskał przytomności.
Otrzymał 10mg Relanium i.m.
•
Do szpitala dotarł po ok.15 minutach.

Podczas obserwacji , po 10 minutach od
przyjęcia, kolejny uogólniony napad drgawkowy,
utrzymujący się > 5 minut.
Stan przedmiotowy: nieprzytomny, źrenice
szerokie, niereaktywne, równe, AS miarowa
140/min, CTK:160/100 mmHg, niewielka sinica warg,
poza tym wydolny oddechowo, krwawienie z jamy
ustnej po przegryzieniu języka.

DO 30
MINUTY
WCZESNY STAN PADACZKOWY
Relanium: 10-20 mg i.v (0,2 mg/kg)
Klonazepam: 1-2 mg i.v
Lorazepam: 4 mg i.v (0,1 mg/kg m.c),
Przepowiadający stan
padaczkowy:
Klobazam 10-20 mg/d,
Relanium doodbytniczo: 10-20 mg
Zabezpieczenie funkcji życiowych:
• Drożność dróg oddechowych,
• Zapewnienie wentylacji
• Zapewnienie stabilność krążenia
UTRWALONY STAN PADACZKOWY
Nasycająca dawka fenytoiny: 20 mg/kg i.v
Następnie wlew ciągły: 1 mg/kg m.c/godz
Fenobarbital: 20 mg/kg i.v (60mg/min)
WCZESNY STAN PADACZKOWY
Relanium: 10-20 mg i.v (0,2 mg/kg)
Klonazepam: 1-2 mg i.v
Lorazepam: 4 mg i.v (0,07 mg/kg m.c),
DO 30
MINUTY
PO 30
MINUTACH
Rozważyć
kwas
walproinowy
200-500
mg/min, 25-
45 mg/kg z
prędkością 6
mg/min
Zabezpieczenie funkcji życiowych:
• drożność dróg oddechowych
• zapewnienie wentylacji
• zapewnienie stabilność krążenia

Podczas wlewu fenytoiny doszło do kolejnego
napadu drgawkowego z drgawkami poronnymi (słabo
nasilona aktywność ruchowa), bez odzyskania
przytomności.
Pacjenta przekazano do oddziału intensywnej
terapii, gdzie zastosowano leczenie opornego stanu
padaczkowego.
TIOPENTAL – szeroko stosowany w Europie, ma działanie ogólnie
znieczulające, wydaje się że także neuroprotekcyjne. Może
powodować hipotensję. Bolus 100-250 mg i.v, następnie infuzja w
pompie 3-5 mg/kg/h. Powolne odstawianie po 12 godzinach od
ustania czynności padaczkowej.
PROPOFOL – 1-2 mg/kg, można powtórzyć w razie potrzeby,
następnie infuzja w dawce 1-15 mg/kg/h pod kontrolą EEG. Uwaga
na ryzyko napadów „z odbicia”.
MIDAZOLAM – 0,2 mg/kg w wolnym wstrzyknięciu, dawka
podtrzymująca 0,75-10 ug/kg/min.
OIOM

NAJWAŻNIEJSZE JEST USTALENIE
JEDNEGO ALGORYTMU
POSTĘPOWANIA W DANYM
MIEJSCU, WYBORZE JEDNEGO,
KONKRETNEGO LEKU NA
KAŻDYM ETAPIE POSTĘPOWANIA
ORAZ ZAPOZNANIE SIĘ JAK
DANY LEK STOSOWAĆ ORAZ
JAKIE SĄ ZWIĄZANE Z NIM
POWIKŁANIA I DZIAŁANIA
NIEPOŻĄDANE.
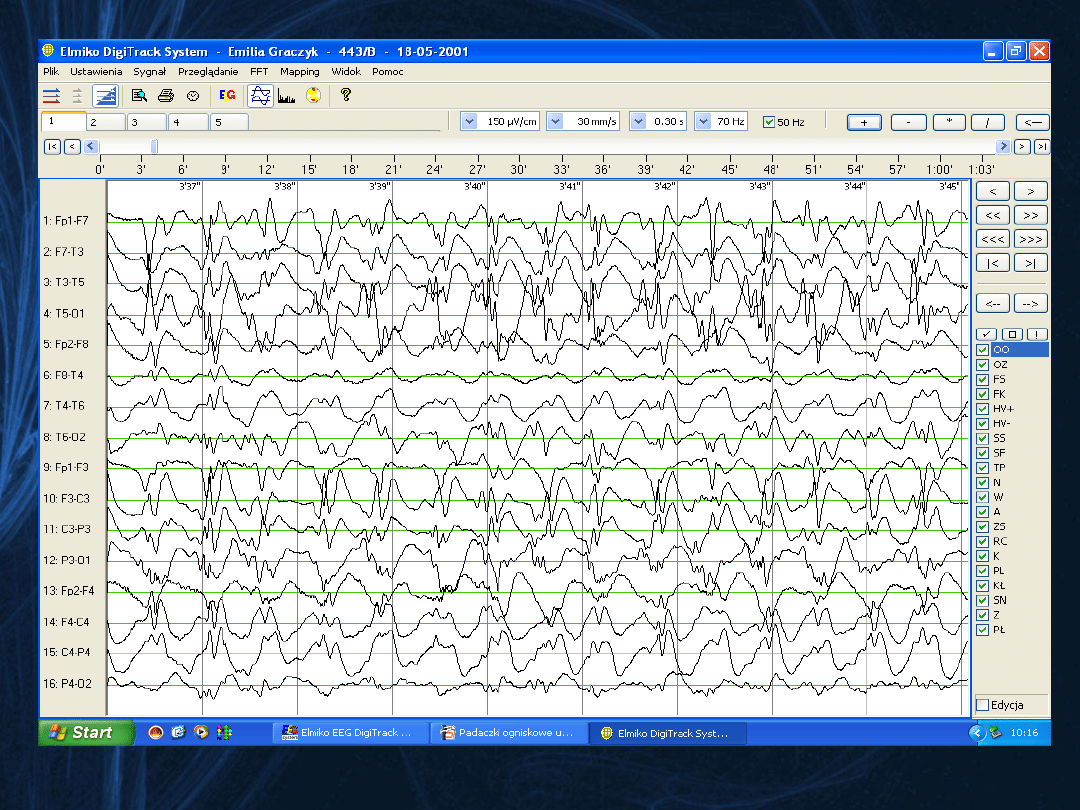
Fragment zapisu stanu padaczkowego napadów częściowych złożonych
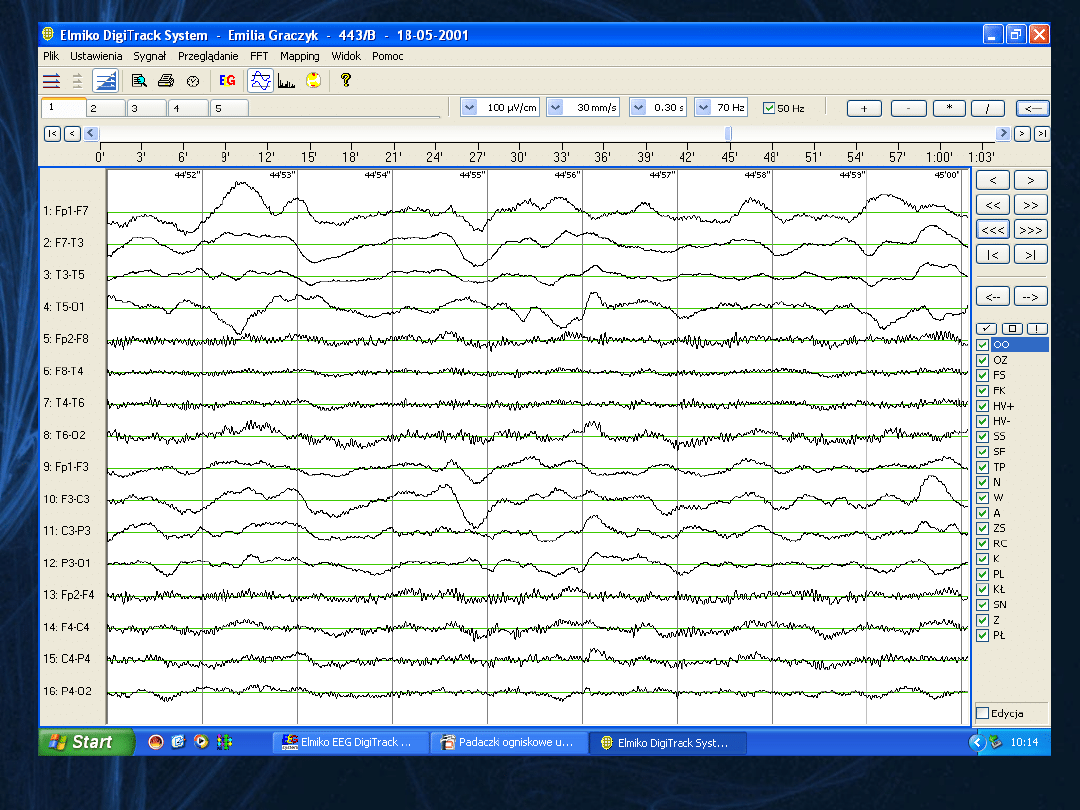
Fragment zapisu EEG po podaniu diazepamu.


•
Może stanowić do 25% wszystkich przypadków stanu
padaczkowego i być nie rozpoznanym u ok. 14%
pacjentów po przerwaniu drgawek,
•
może być pierwszą manifestacją padaczki, szczególnie
u osób starszych oraz u osób z upośledzeniem
umysłowym (do 50%),
•
połączenie odległych czynników ryzyka padaczki
(przebyty udar, guz mózgu, zapalenie opon, zabieg n-
ch, współistniejące otępienie) oraz zaburzenia ruchów
gałek ocznych (oczopląs, niepokój źrenic, zbaczanie
gałek ocznych) mają 100% czułość w wykrywaniu
niedrgawkowego stanu padaczkowego
[Husain i wsp.
2003]

•
Elektroencefalograficzny stan padaczkowy u 8% pacjentów
w śpiączce.
•
Dotyczy:
- osób po przebytym drgawkowym stanie padaczkowym,
- osób z subtelnymi klinicznymi objawami
aktywności padaczkowej,
- pacjentów bez oznak klinicznych
napadów padaczkowych.
•
EEG:
- niebudząca wątpliwości aktywność napadowa (zapis musi
być różnicowany z zapisem EEG w ciężkich
encefalopatiach),
- periodyczne wyładowania padaczkopodobne (PED)
- rytmiczne wyładowania pojawiające się równolegle z
kliniczną aktywnością padaczkową przy dobrej reakcji na
leczenie p/padaczkowe,

• Padaczka w udarze niedokrwiennym
–
przeciwwskazanie do trombolizy, hipercholesterolemia
zmniejsza ryzyko napadów padaczkowych po udarze,
leczenie nie różni się od leczenia innych napadów, (wczesne
1,8-15%, stan padaczkowy 16-27% chorych po udarze jako
powikłanie odległe)
• Padaczka w udarze krwotocznym
–
2-3 x większe ryzyko niż w udarze niedokrwiennym (0-28%),
w lokalizacji płatowej (kora, podkorowo), dominują napady
wczesne, rekomenduje się leczenie przez pierwszy miesiąc a
następnie odstawienie leków przy braku napadów.
• Padaczka w SAH
–
napady wczesne (1,1-16%), późne (5,1-14%), nawrót
krwawienia po napadzie drgawkowym – większe ryzyko
następnego dnia po napadzie, napady u 20% po ponownym
krwawieniu. Nie ma zaleceń co do rutynowego stosowania
leków p/padaczkowych po kraniotomii
.

• BEZPOŚREDNIA
( <30 dni)
* 7,6-22% we wszystkich
grupach wiekowych,
* 22-38% w wieku
podeszłym,
* zależy od etiologii stanu
padaczkowego i schorzenia
leżącego u jego podłoża,
• ODLEGŁA
(w ciągu 10 lat)
*
43%
we wszystkich grupach
wiekowych,
* 82% w wieku
podeszłym.
Rokowanie zależy od schorzenia podstawowego
Zawsze jest gorsze w stanie padaczkowym objawowym
niż w przebiegu samej padaczki (np. w udarze
niedokrwiennym śmiertelność wynosi 32% vs 12%),
Przyczyna przewlekłej padaczki – 43% po stanie
padaczkowym,
13% po objawowym napadzie padaczkowym.
ŚMIERTELNOŚĆ:

Nagła, nieoczekiwana śmierć u chorego na
padaczkę, przebiegająca przy świadkach lub bez
nich, niezwiązana z urazem ani utonięciem, której
medyczna przyczyna pozostaje niewyjaśniona.
Śmierć nie jest tu wynikiem stanu padaczkowego
.

Chorzy z rozpoznaną padaczką
Nieoczekiwany zgon, który wystąpił wśród
poprzedzającego dobrego stanu zdrowia
Śmierć nastąpiła nagle, w ciągu kilku minut
Przyczyna zgonu nie została ustalona w
badaniu pośmiertnym
Śmierć nie była bezpośrednim wynikiem urazu,
utonięcia ani stanu padaczkowego
Poprzedzające zgon drgawki lub inne oznaki
towarzyszącego napadu padaczkowego, nie
wykluczają rozpoznania SUDEP

Zależne
od
pacjenta
Wiek: 20-40 rż
Płeć męska (M:K 7:4)
Upośledzenie umysłowe IQ<70
Deficyt neurologiczny
Nadużywanie alkoholu
Związane
z
padaczką
Padaczka objawowa
Napady toniczno-kloniczne i częściowe złożone
Młody wiek wystąpienia pierwszego napadu
padaczkowego
Czas trwania choroby dłuższy niż 10 lat i duża liczba
napadów
Związane
z
leczeniem
Subterapeutyczne stężenie leków
przeciwpadaczkowych Politerapia ≥ 3 leki
Niedawna zmiana leków przeciwpadaczkowych
Napady lekooporne, wymagające leczenia
operacyjnego
Wysokie stężenie karbamazepiny w surowicy krwi

•
SUDEP stanowi 8-17% przyczyn zgonów
u chorych na padaczkę
•
Ryzyko nagłych zgonów jest 24 razy
większe u chorych z padaczką niż w
ogólnej populacji

/wg. Lhatoo i wsp. 1999/
Ilość zgonów/rok
Ciężkość
napadów
Pacjenci
1,4/1000
wszystkie
rodzaje
napadów
wszyscy pacjenci
z padaczką
1/200
napady
ciężkie i
umiarkowane
pacjenci z
padaczką
lekooporną
1/150
napady
ciężkie
pacjenci leczeni
operacyjnie
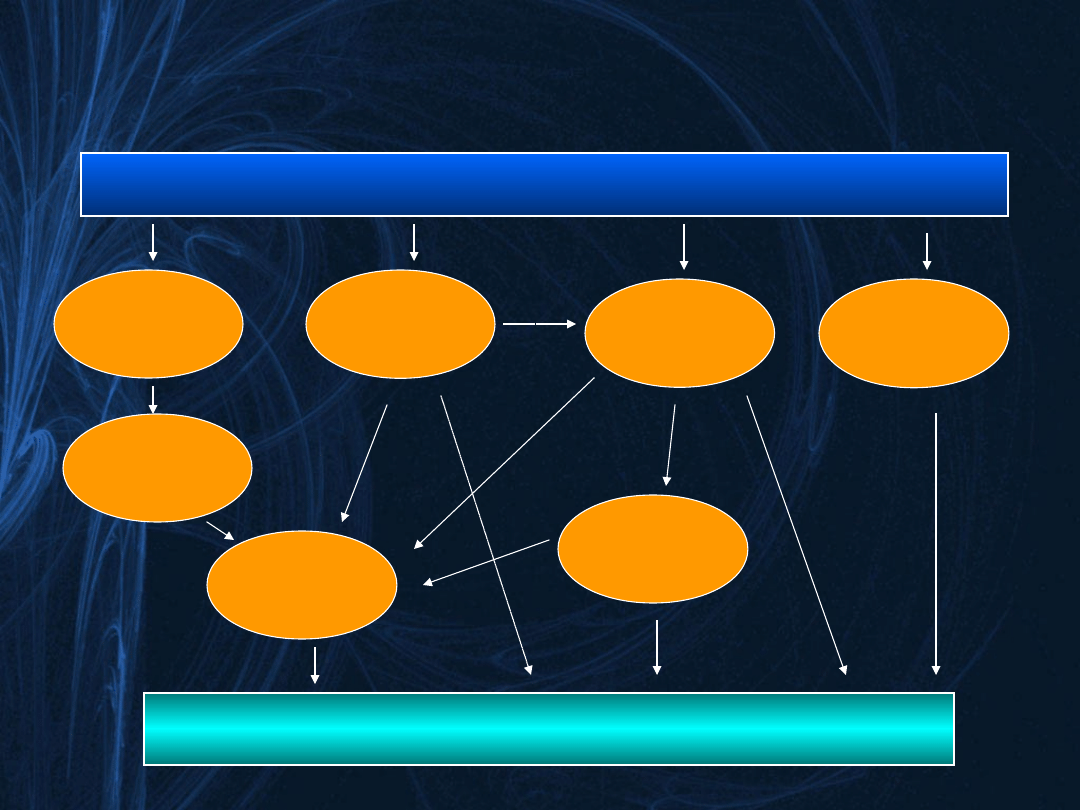
Padaczka
leczenie
p/padaczkowe
stężenie
katecholamin
dysautonomia
zaburzenia
regulacji naczyń
mózgowych
zwłóknienie
mięśnia
sercowego
zaburzenia
rytmu serca
zaburzenia
sercowo-
oddechowe
SUDEP
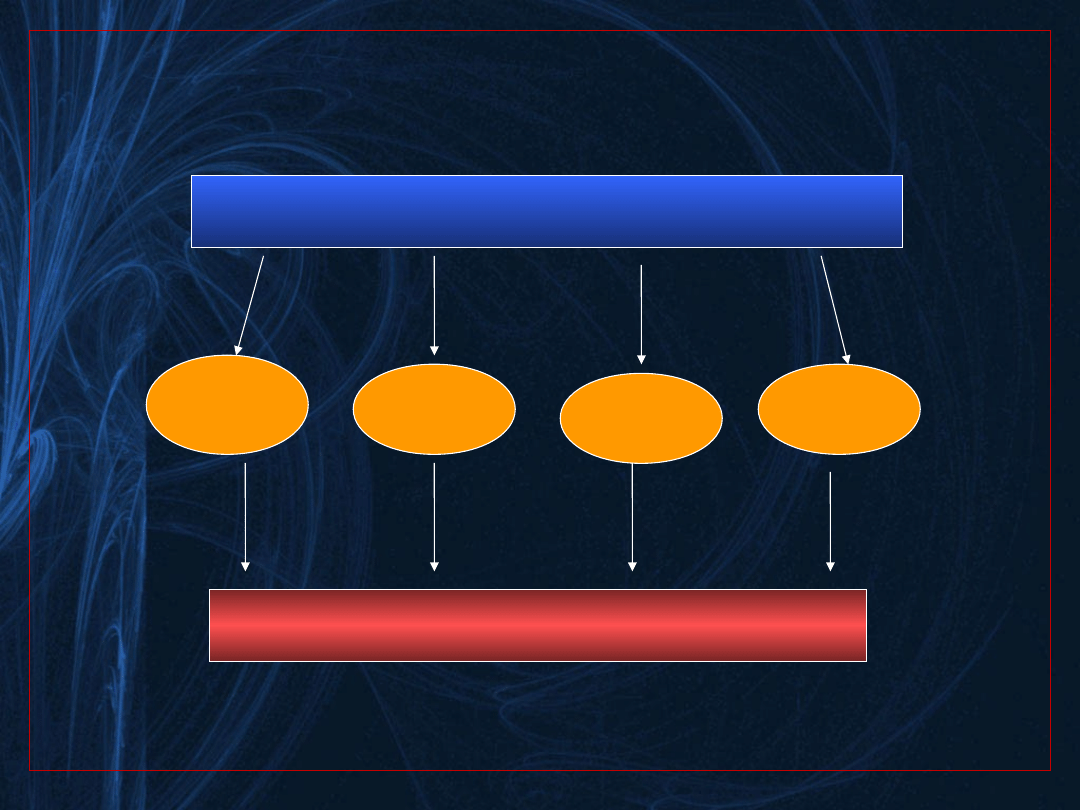
Poprzedzający zgon napad padaczkowy
zaburzenia
rytmu serca
ośrodkowy
bezdech
obturacyjny
bezdech
neurogenny
obrzęk płuc
SUDEP

• rozprzestrzenianie się czynności napadowej na
ośrodki autonomiczne odpowiedzialne za regulację
rytmu serca i oddychania
(kora wyspy,
przyśrodkowa część płata skroniowego, ciała
migdałowate, podwzgórze)
• zwiększona aktywacja współczulna w trakcie
napadów jak i w okresach międzynapadowych -
wzrost ryzyka komorowych zaburzeń rytmu serca,
neurogennego obrzęku płuc
• hipometabolizm w centrach autonomicznych
zlokalizowanych w pobliżu ognisk
padaczkorodnych
• wpływ leków przeciwpadaczkowych
(karbamazepiny)

Dobra kontrola napadów !

•
Ryzyko samobójstwa u chorych na padaczkę jest:
–
3-5 razy większe niż w ogólnej populacji
–
wyższe również u chorych przed rozpoznaniem padaczki
•
Czynniki ryzyka samobójstwa:
–
świeżo rozpoznana padaczka: pierwsze 6 miesięcy
–
współistnienie chorób psychiatrycznych (depresja,
schizofrenia, zaburzenia lękowe, uzależnienie od alkoholu)
–
młody wiek
–
płeć żeńska
•
Zwiększone ryzyko samobójstw w tej grupie nie
tłumaczy tylko pogorszenie jakości życia;
–
w patogenezie podejrzewa się zaburzenia neurotransmsji
w OUN.

•
Utonięcia w trakcie pływania lub kąpieli w
wannie
•
Poparzenia
•
Urazy głowy, kręgosłupa, inne
•
Uduszenie, zachłyśniecie
•
Wypadki komunikacyjne
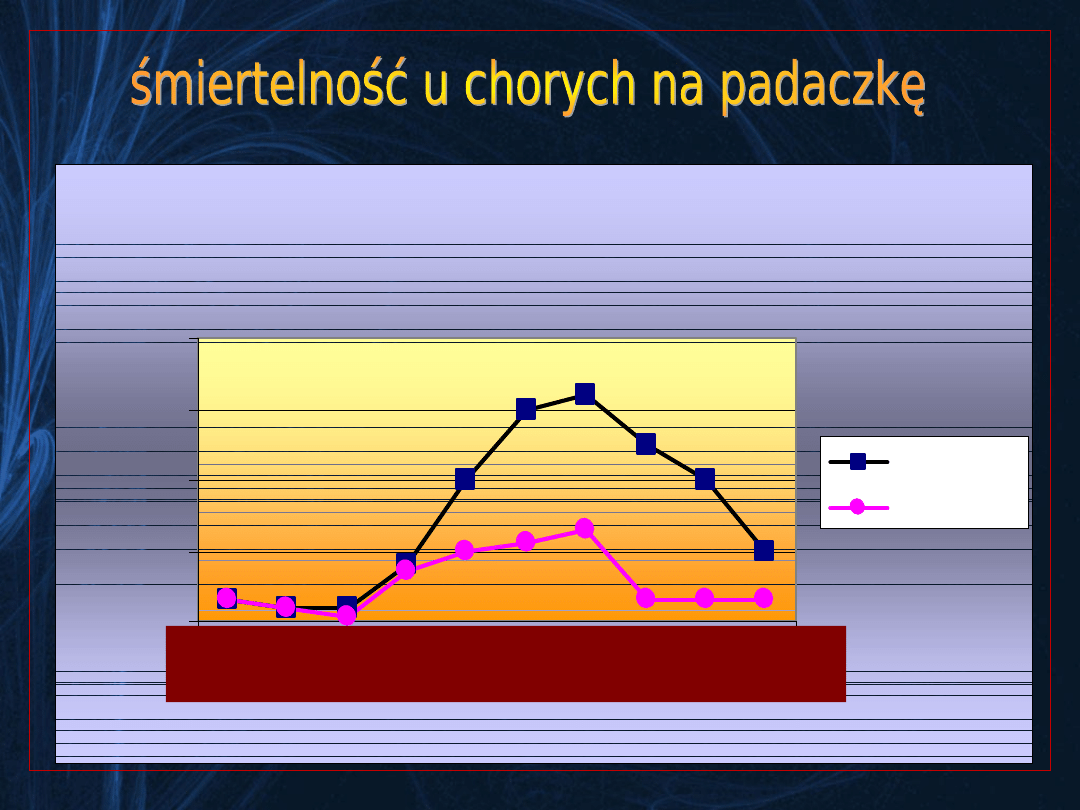
Swoiste dla wieku i płci współczynniki umieralności na
padaczkę na 100 000 populacji w Polsce
0
1
2
3
4
1
Wiek w latach
W
sp
ó
lc
zy
n
n
ik
i
u
m
ie
ra
ln
o
śc
i
n
a
1
00
00
0
mężczyźni
kobiety
3 5 10 20 30 40 50 60
70 >75
Cendrowski,
1995

•
śmiertelność w grupie chorych na padaczkę
jest 2-3 razy wyższa niż w ogólnej populacji
•
znajomość czynników ryzyka zgonów oraz
umiejętne postępowanie w stanach zagrożenia
życia mogą przyczynić się do zmniejszenia
śmiertelności w tej grupie chorych

Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
Wyszukiwarka
Podobne podstrony:
Stany nagle w położnictwie PR
Stany nagle przełomy
Stany nagłe u dzieci XXX
stany nagle w ginekologii i poloznictwie
Inne stany nagłe
Medycyna Ratunkowa, 5. Stany nagłe u dzieci, MEDYCYNA RATUNKOWA WYKŁAD 5
Stany nagłe w psychiatrii
STAR, Pielęgniarstwo Ratunkowe, stany nagłe
stany nagłe 5
Stany nagłe w zaburzeniach endokrynnych
STANY NAGŁE W CHOROBACH ALERGICZNYCH I REUMATYCZNYCH
ZABEZPIECZENIE KRWI STANY NAGŁE, OPERACJE, TRANSFUZJA AUTOLOGICZNA
Stany nagłe w ginekologii
więcej podobnych podstron