
Zaburzenia
świadomości
i przytomności
Jan Dobrogowski

Świadomość:
postrzeganie, oddziaływanie, komunikacja z otoczeniem
Jakościowe zaburzenia świadomości:
•Stany splątaniowe – zaburzona treść świadomości
•Zespoły majaczeniowe (delirium) – omamy, nadpobudliwość
•Przemijająca globalna niepamięć
•Zespół amnestyczny
Ilościowe zaburzenia świadomości:
•Senność
•Stupor
•Śpiączka
•Odkorowanie
•Odmóżdżenie
•Stan wegetatywny
•Śmierć mózgu

Zaburzenia przytomności:
Przemijająca utrata przytomności
Omdlenie
Drgawki
Niedokrwienie mózgu
Hipoglikemia
Hiperwentylacja
Śpiączka
Postepowanie z pacjentem

Omdlenie jest to krótkotrwała, ustępująca samoistnie
utrata przytomności i napięcia mięśniowego, co
doprowadza do upadku. Omdlenia powodowane są
niedotlenieniem mózgu wskutek zmniejszenia jego
perfuzji (przepływu krwi przez mózg). Powrót
świadomości zwykle następuje w ciągu kilkunastu
sekund, sporadycznie dłużej

OPIS: około 5-20% dorosłych w wieku do 75 lat doznaje jednego lub
kilku epizodów omdlenia; zaburzenie to jest przyczyną około 1% przyjęć
do szpitala i około 3% zgłoszeń do ambulatorium.
Ryzyko zwiększa wiek podeszły.
OBJAWY:
przejściowa utrata przytomności charakteryzująca się brakiem reakcji
na bodźce zewnętrzne, utratą napięcia mięśniowego i samoistnym
powrotem świadomości.
PRZYCZYNY:
ze strony serca: zwężenie drogi odpływu
stenoza aortalna,
kardiomiopatia przerostowa,
zator płucny.
zaburzenia rytmu serca:
częstoskurcz komorowy,
niedomoga węzła zatokowego,
blok przedsionkowo-komorowy II i III stopnia.
pozasercowe:
omdlenie wazowagalne (defekacja, mikcja, kaszel),
podciśnienie ortostatyczne,
wywołane przez leki,
drgawki,
zespół zatoki szyjnej,
psychogenne.

Tablica 1. Przyczyny omdleń według W.N.
Kapoora
I. Neurokardiogenne
1. Wazowagalne
2. Sytuacyjne
a) po mikcji
b) po kaszlu
c) po defekacji
3. Zespół zatoki tętnicy szyjnej
4. Inne
II. Ortostatyczne
III. Kardiogenne
1. Zwężenie drogi odpływu lewej komory (stenoza
aortalna,
kardiomiopatia przerostowa)
2. Zwężenie drogi odpływu prawej komory (stenoza
płucna,
śluzak, nadciśnienie płucne)
3. Inne choroby serca (np. przewlekła niewydolność
krążenia,
tamponada, tętniak rozwarstwiający aorty)
IV. Neurogenne i psychogenne (np. padaczka, TIA,
migrena,
histeria, choroby schizoafektywne)

Omdlenie wazowagalne jest spowodowane nagłym
spadkiem ctk na skutek rozszerzenia naczyń
obwodowych. Może być wywołane przez silne emocje,
ból, długotrwałe stanie w gorących i zatłoczonych
miejscach. Objawy przepowiadające: zawroty głowy,
dzwonienie w uszach, nudności, ciemnienie widzenia
Omdlenie mikcyjne i kaszlowe
Omdlenie mikcyjne –najczęściej u mężczyzn w
godzinach nocnych. Podczas przedłużonego kaszlu
może zmniejszyć się powrót żylny do serca na skutek
wzrostu ciśnienia wewnątrz klatki piersiowej
Omdlenie ortostatyczne może pojawić się: u osób
zdrowych, zwłaszcza w wieku dojrzewania, w
przebiegu wyczerpujących chorób, w neuropatiach
anatomicznych, przy hipowolemii, w chorobach
neurodegeneracyjnych i pod wpływem leków
przeciwnadciśnieniowych

Choroba zatoki tętnicy szyjnej
W odpowiedzi na rozszerzenie naczyń zatoka tętnicy
szyjnej przekazuje bodziec drogą gałęzi nerwu
językowo-gardłowego do ośrodka krążenia w rdzeniu
przedłużonym. Dochodzi do odruchowej bradykardii i
hipotensji. Do omdlenia może prowadzić
nadwrażliwość zatoki szyjnej.
Omdlenia kardiogenne są rzadsze niż omdlenia
wazowagalne, ale stanowią potencjalne zagrożenie
życia. Są spowodowane zmniejszeniem rzutu serca
(serce „pompuje” zbyt małą ilość krwi),
niedokrwieniem mięśnia sercowego, zaburzeniami
hemodynamicznymi związanymi z tachykardią (zbyt
szybkim „biciem” serca) lub bradykardią (zbyt
wolnym „biciem” serca).

Drgawki
Napad padaczkowy – może wystąpić w każdej pozycji ciała
Poprzedzające objawy aury
Nagły początek
Nietrzymanie moczu lub stolca
Ponapadowa senność i ból głowy

Hipoglikemia:
Chory na cukrzycę przyjmujący leki przeciwcukrzycowe
Niewydolność wątroby
Niedoczynność przysadki
Insulinoma
Nadużywanie alkoholu

Hiperwentylacja
Lęk lub przyczyny sytuacyjne, np.: zatłoczone
pomieszczenia
drętwienie okolicy ust, skurcze mięsni rąk i
stóp, bóle w klatce piersiowej
Zwiększona częstość oddechów, niskie PCO2,
zasadowica oddechowa

Śpiączka
mózgowe przyczyny długotrwałych zaburzeń przytomności
Przyczyna
wewnątrzczaszkowa
Objawy kliniczne
Badania
diagnostyczne
Padaczka
Stan padaczkowy
Drgawki
EEG
TK lub MR
Uraz: krwotok, krwiak
Objawy urazu głowy
RTG czaszki
TK lub MR głowy
Przyczyny naczyniowe:
krwotok podpajęczynówkowy
Gwałtowny początek bólu
głowy
Zapaść
Sztywność karku
TK głowy
Encefalopatia nadciśnieniowa Nadciśnienie
Retinopatia
Drgawki
Nefropatia
Diagnostyka nadciśnienia
wtórnego
Zator w obszarze kręgowo –
podstawnym
W wywiadzie przemijający
napad niedokrwienny
Skłonność do zakrzepicy
Migotanie przedsionków
MR głowy, angriografia
Infekcje: zapalenie opon
mózgowych, zapalenie mózgu,
ropień mózgu
Ból głowy, gorączka, ostry
lub podostry początek,
sztywność karku
TK lub MR, posiew, badanie
mikrobiologiczne

Skala Glasgow
Reakcja otwierania oczu
1. Brak
2. Na bodziec bólowy
3. Na bodziec dźwiękowy
4. Spontaniczna
Odpowiedź słowna
1. Brak
2. Niezrozumiałe dźwięki
3. Nieadekwatne słowa
4. Mowa chaotyczna
5. Pełna orientacja
Odpowiedź ruchowa
1. Brak
2. Wyprostna na bodziec bólowy
3. Zgięciowa na bodziec bólowy
4. Reakcja wycofania na bodziec bólowy
5. Reakcja ukierunkowana na bodziec bólowy
6. Zgodna z poleceniem
Śpiączka - jest stanem zaburzonej przytomności,
który charakteryzuje się zniesieniem
reakcji pacjenta na stymulacje zewnętrzną

Postępowanie z pacjentem w stanie śpiączki
A – Airway – drożność dróg oddechowych
B – Breathing – oddychanie
C – Circulation – krążenie
D – Drugs/ Defibrilation – leki/defibrylacja
Badanie przedmiotowe pacjenta w stanie śpiączki
W badaniu należy ocenić:
• Obecność objawów urazu głowy.
• Sztywność karku (o ile nie doszło do urazu kręgosłupa szyjnego)
• Wzorzec oddechowy.
• Odruchy źreniczne.
• Ruchy gałek ocznych.
• Zmiany na dnie oka.
• Ułożenie kończyn i ruchy spontaniczne.
• Odruchy ścięgniste i podeszwowe.
• Punktację według skali śpiączki Glasgow.
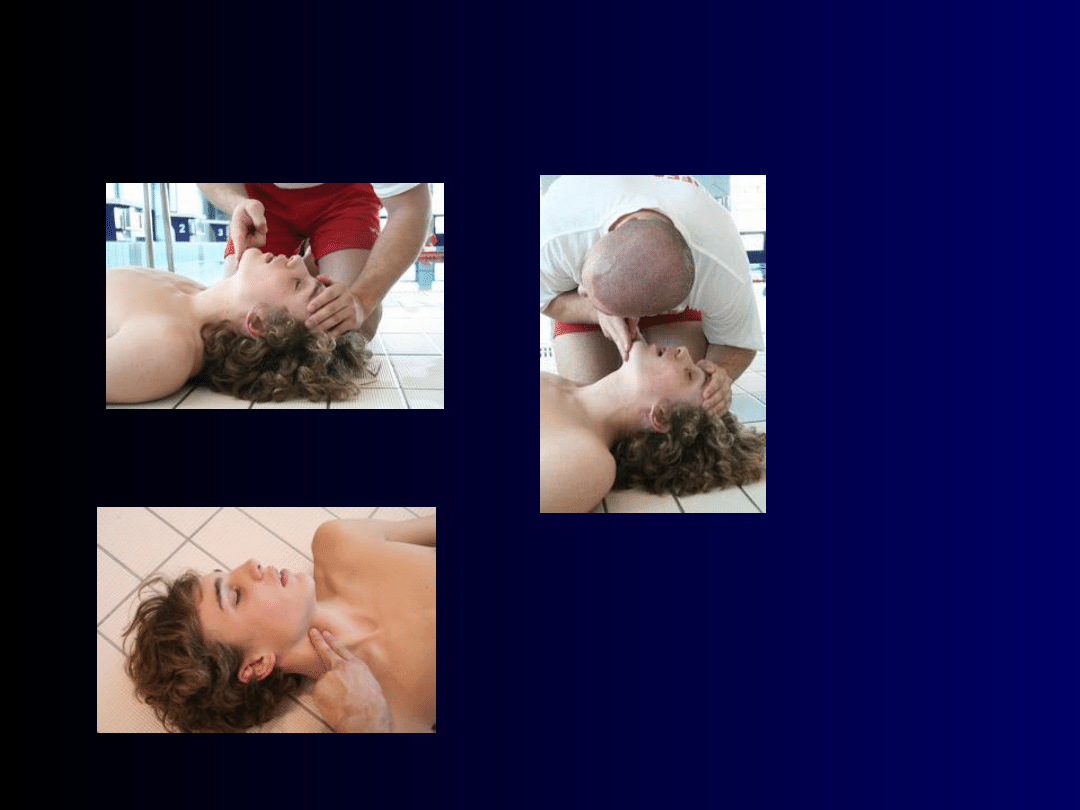
Udrożnienie dróg oddechowych
Badanie tętna na dużych naczyniach
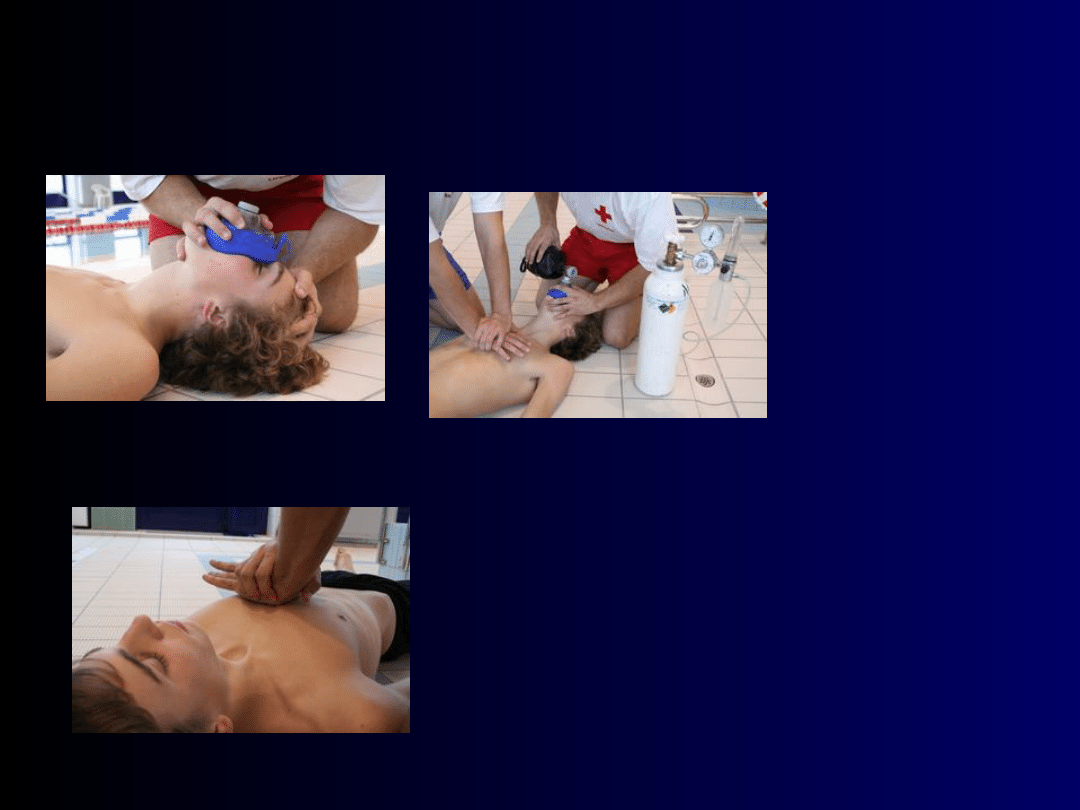
Sztuczna wentylacja i masaż serca

Badania diagnostyczne w stanie śpiączki
Należy natychmiast przeprowadzić następujące badania:
• Pomiar temperatury.
• Stężenie glukozy we krwi.
• Elektrolity (w tym Ca 2+), mocznik i kreatynina.
• Morfologia krwi z rozmazem i układ krzepnięcia.
• Gazometria z krwi tętniczej.
• Posiew krwi i badania toksykologiczne.
• EKG, RTG płuc.

Dziękuję za uwagę
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
Wyszukiwarka
Podobne podstrony:
Zaburzenia przytomności
Zaburzenia przytomności
W2 Zaburzenia przytomności, Ratownictwo Medyczne, Materiały ze studiów, Medycyna Ratunkowa
W2 Zaburzenia przytomności
Zaburzenia przytomności, Medycyna Ratunkowa - Ratownictwo Medyczne
Zaburzenia przytomności, Harcerstwo, Harcerze, samarytanka
kliniczne aspekty zaburze ä przytomno Ťci przy udarze m zgu
Zaburzenia przytomności
Zaburzenia przytomności
zaburzenia przytomnosci
Zaburzenia nerwicowe wyklad
Zaburzenia funkcji zwieraczy
Seminarium3 Inne zaburzenia genetyczne
Wstęp do psychopatologii zaburzenia osobowosci materiały
Zaburzenia rytmu serca
06 Psych zaburz z somatoformiczne i dysocjacyjne
zaburzenia zachowania t
więcej podobnych podstron