
Wybrane ostre stany
Wybrane ostre stany
zagrożenia życia
zagrożenia życia
w chorobach
w chorobach
wewnętrznych
wewnętrznych
Arkadiusz Trzos
Zakład Medycyny Katastrof i Pomocy Doraźnej
KAiIT CM UJ

Zaburzenia przytomności
Zaburzenia przytomności
Przytomność -
stan czuwania, oznacza zachowanie
stosunkowo prostych funkcji mózgu, takich jak;
postrzeganie, orientacja w otaczającej rzeczywistości i
proste reakcje odruchowe związane z czynnością
pobudzającą istoty siatkowatej znajdującej się w pniu
mózgu.
Świadomość –
zdolność do odbierania, rejestrowania
i zintegrowanego przetwarzania informacji, a także
celowe reagowanie na bodźce
.
Zburzenia świadomości –
mniejszego stopnia
zaburzenia wyższych funkcji OUN

Zaburzenia przytomności
Zaburzenia przytomności
Senność –
to stan, w którym można uzyskać
odpowiedź na bodziec słowny.
Stupor –
to stan, w którym pacjent reaguje na
przykre bodźce fizykalne, ale nie na słowne
.
Śpiączka -
to stan, w którym pacjent nie
reaguje na bodźce słowne ani fizykalne.
Poniżej 8 punktów w skali Glasgow.

Zaburzenia przytomności
Zaburzenia przytomności
Powszechnie stosowane skale:
•
Skala Glasgow
•
Skala AVPU
A - alert
V – voice
P – pain
U – unreactive

Zaburzenia przytomności
Zaburzenia przytomności
Wstępna diagnostyka:
•
Przyczyny śpiączki:
okoliczności zdarzenia, wiek pacjenta,
przewlekłe choroby.
•
Podział śpiączek:
•
Metaboliczne
•
Strukturalne
Wymagające interwencji chirurgicznej.

Zaburzenia przytomności
Zaburzenia przytomności
ABC: ocena drożności dróg
oddechowych, ocena
wydolności oddychania i
układu krążenia (RR i tętno)
Zabezpieczenie
podstawowych funkcji
życiowych
Dostęp do żył - pobranie
materiału do badań
laboratoryjnych, podaż
płynów iv (ślady po igłach!!!)
Tlen (maska, intubacja?)
Ocena glikemii testem
paskowym
Pulsoksymetria
(ocena hipoksemii)
Monitorowanie (ocena
rytmu – kardiowersja,
stymulacja)
Ocena temperatury ciała
(hipotermia, hipertermia)
Wywiad od osób trzecich
(dokumentacja medyczna,
bransoletka)
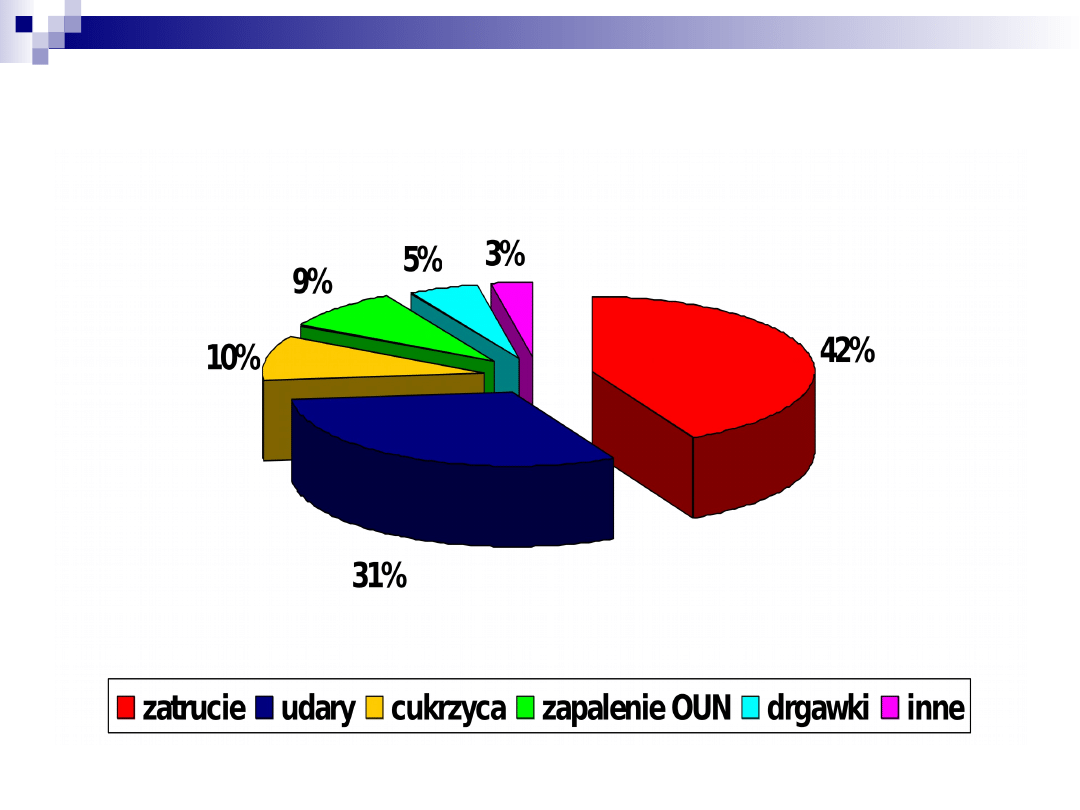
Zaburzenia świadomości
Zaburzenia świadomości

Cukrzyca
Cukrzyca
(Diabetes Mellitus)
(Diabetes Mellitus)
Definicja
•
Zespół chorób charakteryzujący się
podwyższonym poziomem glukozy we krwi oraz
względnym lub bezwzględnym zaburzeniem
wydzielania i/albo działania insuliny, co
prowadzi do nieprawidłowego metabolizmu
węglowodanów, tłuszczów i białek.
Podział
•
Typ 1 (insulinozależna)
•
Typ 2 (insulinoniezależna)

Cukrzyca
Stany zagrożenia życia
•
Hipoglikemia
•
Cukrzycowa kwasica ketonowa (CKK)
•
Hiperglikemiczny stan hiperosmolarny (HSH)
Śmiertelność
CKK – ok. 5%
HSH – ok. 15%

Cukrzyca - hipoglikemia
Cukrzyca - hipoglikemia
Definicja:
Obniżenie stężenia glukozy we krwi poniżej 2,2 mmol/l
(40mg/%), któremu towarzyszą objawy neuroglokopenii
oraz aktywacja układu współczulnego.
Przyczyny
•
Niedostateczna podaż glukozy, substratów glukogennych
(głodzenie)
•
Upośledzenie glukoneogenezy
•
Nadmierne zużycie glukozy
•
Utrata glukozy przez nerki
•
Hiperinsulinizm pierwotny (insulinoma)
•
// wtórny ( hipoglikemia reaktywna)
Podział:
•
Hipoglikemia na czczo
•
Hipoglikemia reaktywna

Cukrzyca - hipoglikemia
Cukrzyca - hipoglikemia
Rozpoznanie
Wywiad ( stosowanie insuliny, lub leków doustnych
hipoglikemizujacych)
Objawy:
•
Neuroglikopenia – bóle głowy, stany lekowe, zaburzenia
mowy, widzenia i orientacji, ogniskowe objawy
neurologiczne i hiperkinezja, drgawki, drżenie głodowe,
osłupienie, spiaczka, sztywność odmóżdżeniowa
•
Aktywacja układu autonomicznego – tachykardia,
wzrost ciśnienia tetniczego, zlewne poty, szerokie źrenice,
hiperrefleksja
•
Badanie laboratoryjne
•
Poziom glukozy, insuliny, proinsuliny, peptydu C

Cukrzyca - hipoglikemia
Cukrzyca - hipoglikemia
Hipoglikemia na czczo
Niedobór hormonów
pobudzających
glikoneogenezę
Upośledzenie
glukoneogenezy
Nadmierne zużycie glukozy
Wrodzone defekty
metaboliczne
Niedożywienie
Hiperinsulinizm pierwotny
Leki i używki
Hipoglikemia po posiłku
Zespól poresekcyjny
Wczesna faza cukrzycy t. II
Defekty metaboliczne
Nadużywanie alkoholu
Reaktywna (czynnościowa
hipoglikemia)

Cukrzyca - hipoglikemia
Cukrzyca - hipoglikemia
Postępowanie wstępne
•
ABCD
•
Dostęp do żyły (wenflon)
•
Oznaczenie poziomu glukozy
Leczenie
•
50-100 ml 20% roztworu glukozy lub 1mg glukagonu
•
Tiamina Vit. B6 (100 mg) u alkoholików i niedożywionych
•
Brak poprawy - rozważ podanie kortyzolu – dalsza
diagnostyka
•
Obrzęk mózgu – leczenie przeciwobrzękowe
•
Badania dodatkowe w razie utrzymujących się zaburzeń
świadomości lub aberracji psychicznych /tomografia
komputerowa, rezonans magnetyczny/

Cukrzyca – HSH i CKK
Cukrzyca – HSH i CKK
Przyczyny
•
Zakażenia (30-50%)
•
Zapalenie płuc
•
Zakażenie układu moczowego
•
Nadużywanie alkoholu
•
Uraz
•
Zatorowość płucna
•
Zawał płuca
•
Leki zmieniające metabolizm węglowodanów
•
kortykosteroidy, A i B-blokery, diuretyki
•
Niewłaściwe stosowanie insuliny
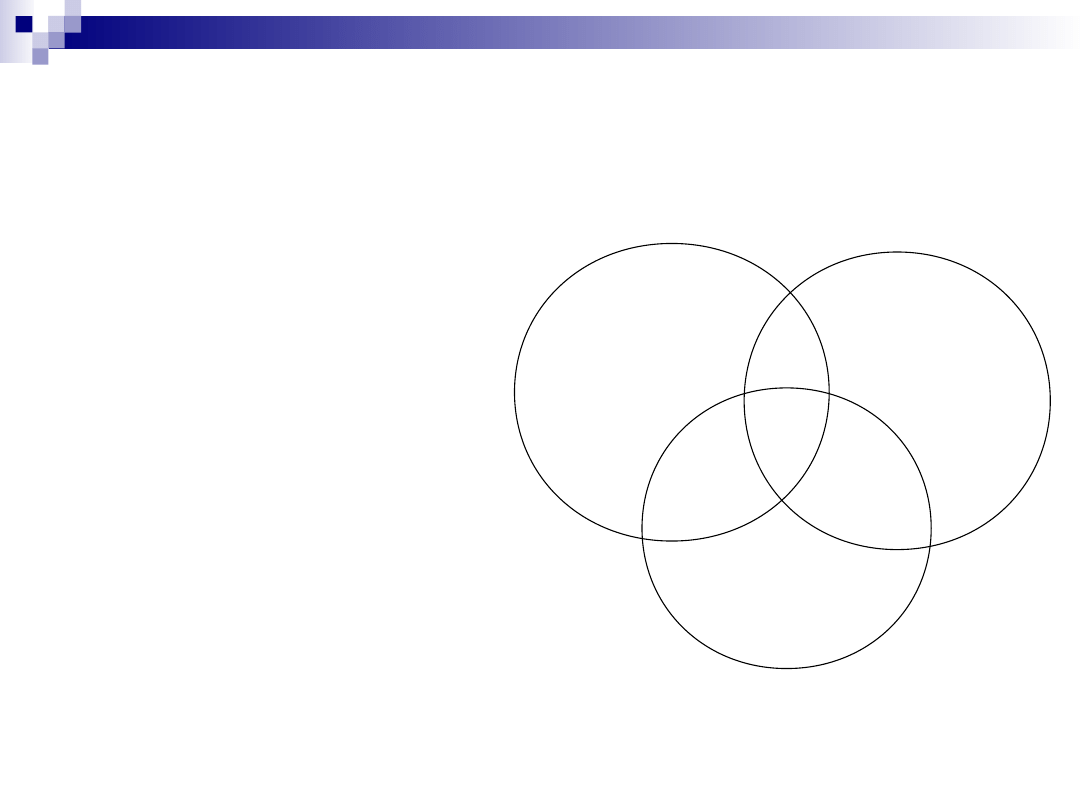
Cukrzyca – triada cukrzycowa
Cukrzyca – triada cukrzycowa
Stany hiperglikemiczne
Cukrzyca
Nieketonowa śpiączka
hiperosmolarna
Upośledzenie tolerancji glukozy
Hiperglikemia związane ze stresem
Kwasica /związki ketonowe/
Hipoglikemia ketonowa
Ketoza alkoholowa
Ketoza głodowa
Kwasica metaboliczna
K. mleczanowa
K. hiperchloremiczna
Zatrucie salicylanami
K. mocznicowa
K. wywołana przez leki
hiperglikemia
kwasica
ketoza
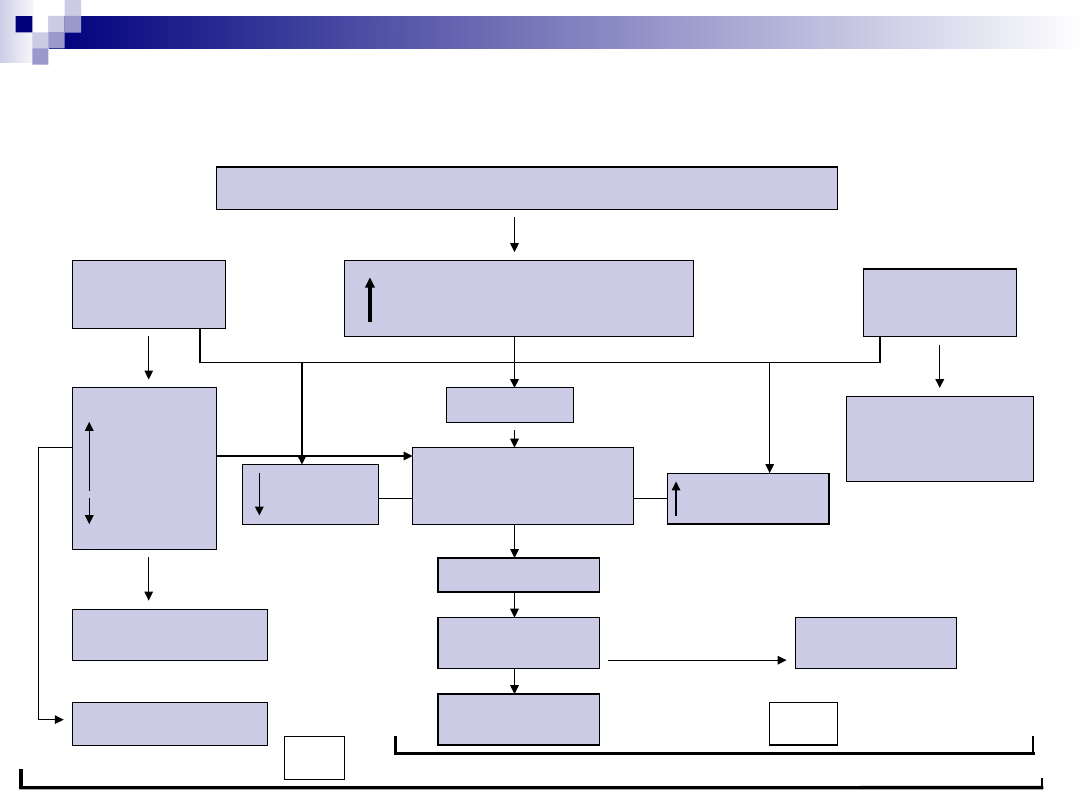
Cukrzyca - patofizjologia HSH i CKK
Cukrzyca - patofizjologia HSH i CKK
Stres, infekcja, niedostateczna podaż insuliny
Bezwzgledny
niedobór insuliny
Względny
niedobór insuliny
Glukagon, katecholaminy,
kortyzol, hormon wzrostu
Lipoliza
Wolne kw. Tł.
Ketogeneza
Zasób zasad
Kwasica ketonowa
hiperlipidemia
Glukoneogeneza
Ketogeneza nieobecna
lub nieznaczna
Zużycie
glukozy
Glikogenoliza
Hiperglikemia
Glukozuria,
odwodnienie
Proteoliza
Upośledzenie
czynności nerek
Hiperosmolarność
HSH
CKK

Cukrzyca
Cukrzyca
Kryteria rozpoznania CKK i HSH
Kryteria rozpoznania CKK i HSH
CKK
HSH
łagodna
umiarkow
ana
ciężka
Glukoza w osoczu
(mg/dl)
> 250
> 250
> 250
> 600
pH krwi
7,25 -
7,30
od 7,00
do 7,24
< 7,00
> 7,30
Wodorowęglany w
surowicy (mEq/l)
15 - 18
od 10 do
< 15
< 10
> 15
Związki ketonowe
w moczu
obecne
obecne
obecne
obecne w
małym
stężeniu
Związki ketonowe
w surowicy
obecne
obecne
obecne
obecne w
małym
stężeniu
Efektywna
osmolalność
surowicy
(mOsm/kg)
zmienna
zmienna
zmienna
> 320
Luka anionowa
> 10
> 12
> 12
< 12
Zaburzenia
świadomości
niezaburz
ona
Niezaburz
ona,
senność
Stupor,
śpiączka
Stupor,
śpiączka

Cukrzyca
Cukrzyca
Leczenie
•
Zwiększenie objętości krwi krążącej i poprawa
perfuzji tkankowej
•
Zmniejszenie glikemii i osmolalności osocza
•
Oczyszczenie surowicy i moczu ze związków
ketonowych
•
Korekcja zaburzeń elektrolitowych
•
Wykrycie i leczenie stanów wywołujacych

Cukrzyca
Cukrzyca
Ocena odwodnienia
Ocena odwodnienia
•
Ortostatyczne przyspieszenie tętna bez zmiany ciśnienia krwi
utrata około 10% (tj. ok. 2l NaCl)
•
Ortostatyczny spadek ciśnienia (>15/10 mmHg) zmniejszenie
objetości płynu pozakomórkowego o 15-20% (tj. 3-4l)
•
Niedociśnienie tętnicze w pozycji leżącej wskazuje na
zmniejszenie objętości płynu pozakomórkowego o > 20% (tj.
4l)
•
Całkowita osmolalność – 2 x Na (mEq/l) + glu (mg/dl)/18 +
azot mocznika (mg/dl)/2,8
•
Norma 290 mOsm/kg H2O

Cukrzyca – HSH leczenie
Cukrzyca – HSH leczenie
Triage /wstępna ocena/
Płyny i.v.
Insulina
Potas
Wstrząs
hipowolemiczny
Łagodne
niedociśnienie
Wstrząs
kardiogenny
Insulina kr-dz.
0,15 j/kg i.v.
K+ < 3,3 mEq/l
Wstrzymać
insulinę podać
40mEqK/h
Podać 0,9%
NaCl (1,0 l/h)
Monitorowanie
parametrów
hemodynamiczn
ych
Wlew i.v.
insuliny
0,1j/kg/h
K+ > 5,5 mEq/l
nie podawać K+
ale kontrolować
co 2h
Ocenić skorygowane stężenie Na+ w surowicy
Kontrola glukozy
co godzinę
K+ >3,3 i <5,5
mEq/l podać 20-
30 mEq/na każdy
litr płynu i.v.
Podwyższone
Na
Prawidłowe Na
Obniżone Na
0,45 % NaCl (4-14 ml/kg/h)
zależnie od nawodnienia
0,9% NaCl
(4-
14ml/kg/h)
Wzrost <
50mg/dl
zwiększyć
szybkość wlewu
Pożądany
poziom K 4-
5mEq/l
Stężenie glukozy w surowicy osiąga 300mg/dl
Po ustąpieniu
HSH
kontrolować
glukozę we krwi
co 4h
Kontrolować
biochemię co 2-4
h
Zastąpić NaCl roztworem 5% glukozy z O,45% NaCl
i zmniejszyć dawkę insuliny do 0,05 -0,1 j/kg/h aby
utrzymać stężenie glukozy 250-300mg/dl
Szukać
przyczyny HSH
Osiągnąć osmolalność osocza 315 mOsm/kg powrót świadomości

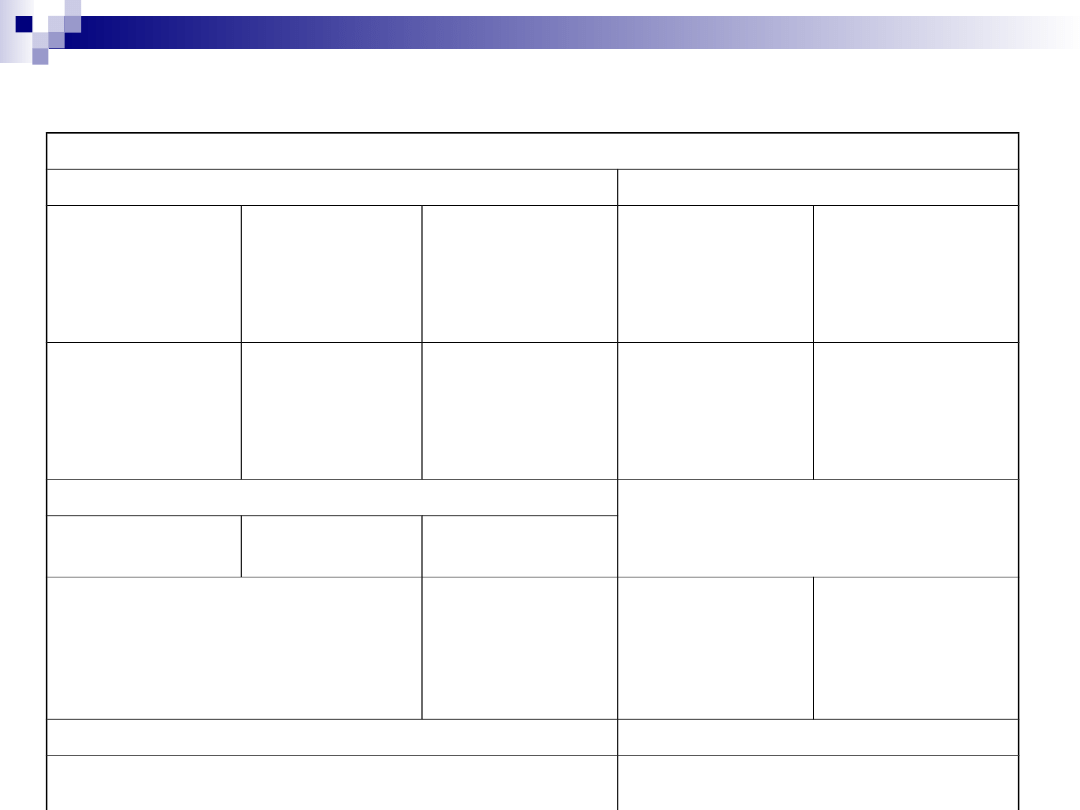
Cukrzyca – CKK leczenie
Cukrzyca – CKK leczenie
Triage /wstępna ocena/
Ocenić, czy trzeba podać wodorowęglany
Potas
pH <6,9
pH 6,9 – 7,0
pH > 7,0
K+ < 3,3 mEq/l
Wstrzymać insulinę podać
40mEq/l/h (2/3 KCL i 1/3 KH
2
Po
4
), aż
K> 3,3 mEq/l
Rozcieńczyć
NaHCO3
(100mmol) w
400 ml H2O
podawać we
wlewie z
prędkością
200ml/h
Rozcieńczyć
NaHCO3 (50
mmol) w 200 ml
H2O podawać
we wlewie z
prędkością
200ml/h
Nie podawać
NaHCO3
K+ w surowicy > 5,5 mEq/l nie
podawać K+,
ale kontrolować co 2h
Powtarzać podawanie NaHCO3 co 2h, aż pH > 7,0
K+ > 3,3 i < 5,5 mEq/l podać 20-
30 mEq na każdy litr płynu i.v. (2/3
KCL i 1/3 KH
2
PO
4
), aby utrzymać K+
w surowicy w przedziale 4-5mEq/l
Monitorować stężenie potasu w surowicy
Cukrzyca – CKK leczenie
Cukrzyca – CKK leczenie
Triage /wstępna ocena/
Płyny i.v.
Insulina
Wstrząs
hipowolemiczny
Łagodne
niedociśnienie
Wstrząs
kardiogenny
Insulina kr-dz.
0,15 j/kg i.v.
Insulina kr-dz.
0,4 j/kg, połowa
dawki we
wstrzyknięciu i.v
i i.m lub s.c.
Podać 0,9%
NaCl (1,0 l/h)
lub inne płyny
zwiększające
obj. osocza
Monitorowanie
parametrów
hemodynamiczn
ych
Wlew i.v.
insuliny
0,1j/kg/h
Insulina krótko
działająca 0,1
j./kg/h
s.c. lub i.m.
Ocenić skorygowane stężenie Na+ w surowicy
Jeżeli stężenie glukozy nie
zmniejszy się o 50-70 mg/dl w
pierwszej godzinie, to:
Podwyższone
Na
Prawidłowe Na
Obniżone Na
0,45 % NaCl (4-14 ml/kg/h)
zależnie od nawodnienia
0,9% NaCl
(4-
14ml/kg/h)
Co godz.
podwajać
prędkość wlewu
/ cel 50-
70mg/dl/h/
Wstrzyknąć 10j.
co godzinę
Stężenie glukozy w surowicy osiąga 250mg/dl
Kontrolować biochemię co 2-4 h
Zastąpić NaCl roztworem 5% glukozy z O,45% NaCl
(150-250ml/h) i dawką insuliny do 0,05 -0,1 j/kg/h
lub 5-10 j.s.c. co 2h aby utrzymać stężenie glukozy
150-200mg/dl, aż do uzyskania kontroli metabol.
Szukać przyczyny CKK
Po ustąpieniu CKK kontrolować
stężenie glu co 4h i ustalić
stopniowo dawkowanie s.c.

Cukrzyca – kryterium wyrównania
Cukrzyca – kryterium wyrównania
Kontrola glikemii
Wartości
HbA1c
<7,0%
Glikemia na czczo
90 – 130 mg/dl (5,0-7,2
mmol/l)
Glikemia poposiłkowa
< 180 mg/dl (<10 mmol/l)
Cisnienie tętnicze
< 130/80 mmHg
Chlesterol LDL
<100 mg/dl (2,6 mmol/l)
Triglicerydy
< 150 mg/dl (1,7 mmol/l)
Cholesterol HDL
> 40 mg/dl (1,0 mmol/l)

Przełom nadnerczowy
Przełom nadnerczowy
Definicja:
•
Stan kliniczny spowodowany bezwzglednym lub
względnym niedoborem gliko- i mineralokortykosteroidów
nadnerczowych.
Przyczyna- ustanie czynności:
•
Podwzgórza (niedobór kortykoliberyny – CRH)
•
Przysadki mózgowej (niedobór ACTH)
•
Kory nadnerczy
Objawy dominujące:
•
Hipoglikemia, hiperkaliemia, hiponatremia, odwodnienie,
hipowolemia, hipotensja, wstrząs

Przełom nadnerczowy
Przełom nadnerczowy
Etiopatogeneza:
•
Zniszczenie podwzgórza i przysadki gruczołowej /
krwotok, zakrzepica, stan zapalny – obniżenie poziomu
ACTH, FSH, LH, TSH, wzrostu i prolaktyny/
•
Zniszczenie nadnerczy - uraz, zabieg operacyjny,
czynniki zakaźne (zespół Waterhouse’a-Fridrichsena),
zakrzepicę żył nadnerczowych (zespół DIC), krwotok (leki
hamujące krzepliwość)
•
Stres fizyczny, chemiczny, zakaźny, psychiczny nałożony
na chorobę Addisona lub stosujących niewielkie dawki
kortykosteroidów
•
Odstawienie glikokortykosteroidów (zanik nadnerczy)

Przełom nadnerczowy
Przełom nadnerczowy
Obraz kliniczny
•
Osłabienie siły mięśniowej, hipotensja, nudności, wymioty,
niepokój, obniżenie temperatury ciała
•
Napady wymiotów, biegunki, objawy wstrząsu (tachykardia,
hipotensja, oliguria, rzekomootrzewnowe bóle brzucha, gorączka
•
Senność przechodząca w śpiączkę
•
Objawy charakterystyczne dla przyczyny wywołującej przełom –
objawy zakażenia, DIC, itd.
Rozpoznanie – bardzo trudne
•
Wywiad – leczenie, np. kortykoterapia, leki hamujące krzepliwość
•
Badania dodatkowe – kwasica metaboliczna, hiponatremia,
hiperkaliemia, hipoglikemia, hiperkalcemia, wzrost kreatyninemii
oraz objawy hipowolemii i odwodnienia

Przełom nadnerczowy
Przełom nadnerczowy
Leczenie – zasady postępowania
•
Podanie gliko- i mineralokortykosteroidów
•
Zwalczanie wstrząsu
•
Zwalczanie zaburzeń wodno-elektrolitowych
•
Zwalczanie hipoglikemii
•
Zwalczanie przyczyny wywołującej

Przełom nadnerczowy
Przełom nadnerczowy
Postępowanie
•
Pobranie krwi do badania – morfologia, jonogram,
kreatynina, glukoza, kortyzol, pH, pCO2, stężenie HCO3,
posiew
•
Hydrokortyzon i.v. (250mg), lub dexametazon (10 mg)
następnie;
•
Hydrokortyzon co 5 godz, w drugim dniu co 12 godz.
•
Glukoza – 50-100 ml 20% roztworu i.v.
•
Wyrównanie wolemii – koloidy i krystaloidy
•
Leczenie p/wstrząsowe - farmakoterapia
•
Antybiotykoterapia
•
Leki p/gorączkowe
•
Hiperkaliemia- fluorokortyzon (5x0,1 mg przez zagłębnik
dożołądkowy)

Przełom tyreotoksyczny
Przełom tyreotoksyczny
Definicja:
•
Stan zagrożenia życia spowodowany nagłym wzrostem
metabolizmu, uwarunkowanym zaostrzeniem
nadczynności tarczycy.
Etiopatogeneza:
•
Odstawienie leków tyreostatycznych
•
Stres (infekcja, psychiczny, fizyczny)
•
Resekcja gruczołu tarczowego u chorych z tyreotoksykozą
•
Podanie jodu
Obraz kliniczny:
Hipertermia (wzrost metabolizmu), hiperglikemia,
hipoholesterolemia, tachykardia, biegunki, poty,
pobudzenie psychoruchowe, psychoza

Przełom tyreotoksyczny
Przełom tyreotoksyczny
Obraz kliniczny:
•
Okres pierwszy – hipertermia, zlewne poty,
objawy odwodnienia, znaczna tachykardia,
tachyarytmia, niewydolność krążenia, biegunki,
niepokój ruchowy, drżenie rąk
•
Okres drugi – adynamia, zaburzenia o.u.n.
(splątanie, zaburzenia orientacji, stany lekowe, obj.
psychotyczne)
•
Okres trzeci – stupor, senność, śpiączka

Przełom tyreotoksyczny
Przełom tyreotoksyczny
Rozpoznanie
•
Wywiad
•
Badanie fizykalne
•
Cechy tyreotoksykozy – wytrzeszcz gałek ocznych, obrzęk
przedgoleniowy, ciepła wilgotna skóra, tachykardia, migotanie
przedsionków, biegunki, znaczne pobudzenie psychoruchowe
•
Badania dodatkowe
•
Podwyższenie fT4, fT3, obniżenie TSH i cholesterolu,
umiarkowana hiperglikemia
•
Rozpoznanie różnicowe
•
Nerwica
•
Guz chromochłonny
•
Zaburzenia neuro-psychiatryczne

Przełom tyreotoksyczny
Przełom tyreotoksyczny
Postępowanie diagnostyczne i leczenie
•
Pobranie krwi do badań: hormonalnych – (TSH,fT4, fT3),
biochemicznych - (K, Na, Ca, Mg, HCO3, glukozy, cholesterolu,
pH, pC02)
•
Podanie – 0,1g fenobarbitalu lub 10 mg diazepamu
•
Propranolol i.v.
•
20 mg karbimazolu
•
100 mg prednizolonu
•
Leczenie tyreostatyczne
Metylthiouracyl lub propyltiouracyl (200-600 mg/d)
Wlew kroplowy – 80-100 mg/d karbimazolu
Płyn Lugola – 30 kropel 3xdziennie (po godzinie)
Chlorek lub octan litu (1000 lub 1500 mg) – przyczyna jod!
Prednizolon 250 mg/d przez kilka dni
Plazmafereza lub wymienna transfuzja krwi
Paracetamol, zimne okłady
Dieta wysokokaloryczna –zagłębnik dożołądkowy
Środki uspokajające
Zwalczać przyczynę powodującą przełom

Śpiączka hipotyreopoetyczna
Śpiączka hipotyreopoetyczna
Definicja:
•
Stan zagrożenia życia spowodowany ciężka
hipotyreozą
Etiopatogeneza:
•
Pierwotna lub wtórna niedoczynność tarczycy
powodująca stan hipometabolizmu.
•
Przyczyny – choroby towarzyszące, zabiegi
operacyjne, stres, leki uspokajające u osób z nie
leczoną hipotyreozą

Śpiączka hipotyreopoetyczna
Śpiączka hipotyreopoetyczna
Obraz kliniczny
•
Senność, spowolnienie psychomotoryczne, obecność
bladej woskowatej skóry, obrzęku sluzowatego,
osłabionych odruchów ścięgnistych, hipotensji,
hipotermii, bradykardii, zmniejszonej liczby
oddechów, powiększonej sylwetki serca, w ekg mały
woltaż załamków,
•
Śpiaczka hipotyreotyczna
Rozpoznanie
Wywiad – /
niedoczynność w wywiadzie tyreodektomia,
terapia radiojodem/
Badanie fizykalne
Badania dodatkowe
Niskie stężenie fT4, fT3, hiponatremii, hipoglikemii,
hiperkapnii, hiperlipemii

Śpiączka hipotyreopoetyczna
Śpiączka hipotyreopoetyczna
Postępowanie diagnostyczne i leczenie
•
Ośrodek endokrynologiczny!
•
ABCD i zabezpieczenie podstawowych funkcji życiowych
•
Pobranie krwi na badania – glukozy, jonogramu, gazometrii,
•
Podanie 500ug L-tyroksyny i 100 mg prednizolonu i.v.
•
Następnie 100 ug L-tyroksyny co 12 h zmniejszając dawkę do
25 ug 2xd.
•
Kortykosteroidy stosować do poprawy klinicznej
•
Glukoza 50 - 100 ml 20 % w hipoglikemii
•
Hipertoniczne roztwory NaCl we wlewach /w hiponatremii/
•
Płyny w hipowolemii
•
Leczenie niewydolności serca
•
Antybiotykoterapia w zakażeniach
•
Ogrzewanie w hipotermii
•
Po odzyskaniu świadomości – leczenie doustne L-tyroksyna
(100-200ug/dobę
.

Dziękuję bardzo za
Dziękuję bardzo za
uwagę!
uwagę!
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
Wyszukiwarka
Podobne podstrony:
Ostre stany zagrozenia zycia w chorobach wewnetrznych
Ostre stany zagrozenia zycia w chorobach wewnetrznych
Ostre stany zagrożenia życia w chorobach wewnętrznych Maria Krzemińska Pakuła
16 Stany nagłe spowodowane chorobami wewnętrznymiid 16818 ppt
ostre niedokrwienie konczyn, 1.Lekarski, III rok, Chirurgia, Choroby wewnętrzne
ostre stany w alergologii wyklad 2003
Ostre stany w otorynolaryngologii
Rola badań dodatkowych w diagnostyce chorób wewnętrznych wykład
ostre stany w endokrynologii
Specyfika rehabilitacji w chorobach wewnętrznych
ostre stany w anestezjologii
ostre stany okoloporodowe
leki ostre stany
Ostre stany kardiologiczne w przebiegu nadciśnienia tętniczego(1), różne, ►Medycyna-Fizykoterapia,Ps
więcej podobnych podstron