

Terroryzm – jest to bezprawne (nielegalne) użycie
siły przeciwko osobom lub własności z zamiarem
wymuszenia jakiegoś działania lub zastraszania
rządu, ludności cywilnej lub jakiejkolwiek jej
części dla osiągnięcia celów politycznych lub
społecznych.
(wg FBI)

Wypadek chemiczny – sytuacja będąca wynikiem
przypadkowego lub celowego uwolnienia substancji
chemicznej, niebezpiecznej dla człowieka i/lub środowiska.

Substancje chemiczne -
historia
• tzw. Ogień grecki używany setki lat przed naszą erą
• 184 r. p.n.e Hannibal użył przeciwko Eumenesowi glinianych naczyń z
jadowitymi wężami
• Zatrute sztylety, strzały, woda, żywność
• 1241 r. Mongołowie w bitwie pod Legnicą zastosowali trujące dymy
wytworzone ze związków siarki i arsenu
• 1600 r. Leonard Fioravanti przekazał przepis cuchnącego płynu
przygotowanego z oleju, terpentyny, siarki, kału ludzkiego i krwi
• 1813 r. Berliński aptekarz proponował gen. von Bulowi zatruwanie
bagnetów kwasem pruskim
• 12 lipca 1917 r. Użycie przez niemców iperytu siarkowego pod Ypres
w Belgii
• 17 czerwca 1925 r. Protokół Genewski zabraniający stosowania
bojowych środków trujących i bakteriologicznych
• 1968 r. Awaria cysterny z chlorem w Jackowicach
• 1976 r. Awaria cysterny z chlorem w Misisang w Kanadzie
• 1984 r. Zatrucie metyloizocjaninem w czasie katastrofy chemicznej w
Indiach
• 1993 r. Konwencja o zakazie użycia broni chemicznej podpisana w
Paryżu
• 1995 r. Skażenie metra w Tokio

Skażenie pierwotne – jest to skażenie ludzi i
sprzętu na drodze bezpośredniego kontaktu z
materiałem niebezpiecznym. Do tego typu
skażenia może dojść w przypadku każdego
stanu skupienia substancji niebezpiecznej.
Skażenie wtórne – to skażenie ratowników lub
sprzętu na drodze kontaktu z pacjentami lub
sprzętem pokrytymi ciałem stałym lub cieczą
pochodzącą z katastrofy chemicznej.

Ostre zatrucia egzogenne, tzn. wywołane
wniknięciem z zewnątrz do ustroju
substancji szkodliwej, dzieli się na:
- zamierzone, w tym samobójcze,
- przypadkowe,
- ostre zawodowe,
- zabójcze.

Wg WHO ostre zatrucia znajdują się na 4
miejscu w
statystyce światowej jako
przyczyny zgonów.

Drogi wnikania substancji szkodliwych do
organizmu:
1. Przez przewód pokarmowy (droga doustna).
2. Przez skórę i błony śluzowe (zatrucia kontaktowe).
3. Przez płuca (zatrucia wziewne).
4. Droga pozajelitowa (wstrzyknięcia podskórne,
domięśniowe, dożylne).
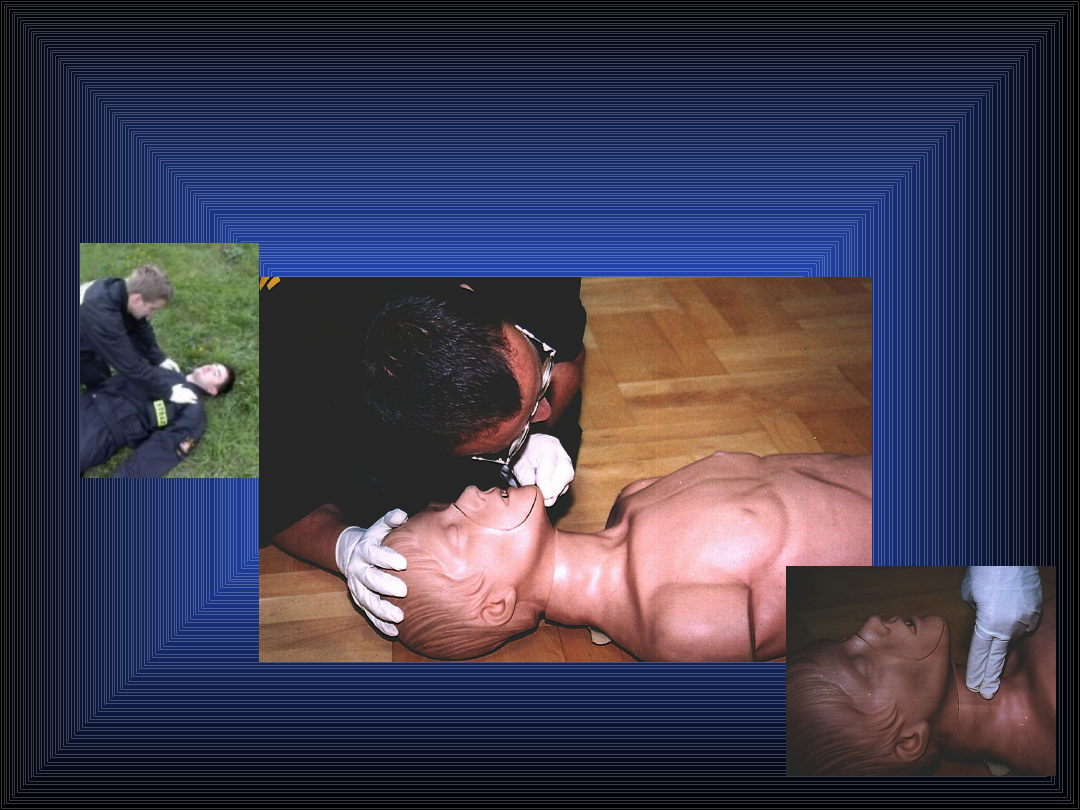
Wstępne postępowanie z pacjentem zatrutym, tak jak
postępowanie z każdym poszkodowanym obejmuje
ocenę drożności dróg oddechowych, oddychania i
krążenia (czyli ABC).

Przyczyny upośledzające drożność dróg
oddechowych:
- Przemieszczenie się nasady języka do tyłu (np.
depresja O.U.N., substancje działające depresyjnie
na układ oddechowy),
- Oparzenia lub obrzęk śluzówki jamy ustnej i gardła
(np. wywołane przez substancje żrące),
- Obrzęk pochodzenia naczyniowego(np. wywołany
przez inhibitory enzymu konwertującego
angiotensynę),
- Uraz.

Czynniki wywołujące zaburzenia oddychania:
- Hipowentylacja (np. substancje wpływające
depresyjnie na O.U.N. lub na ośrodek oddechowy,
substancje o działaniu toksycznym na mięśnie
obwodowe),
- Aspiracja (np. substancje wpływające depresyjnie
na O.U.N. lub na ośrodek oddechowy, substancje o
działaniu toksycznym na mięśnie obwodowe),
- Obrzęk płuc (np. po inhalacji substancji
toksycznych uszkadzających strukturę tkanki
płucnej, salicylany, heroina).

Zaburzenia układu krążenia mogą być
wywołane przez różne leki i toksyny.

Wywiad od pacjenta (o ile jest możliwy do
zebrania) należy poszerzyć o dane zebrane od
członków rodziny, przyjaciół,
współpracowników itp.

Pytania powinny dotyczyć następujących informacji:
1. Co?
- Jakie leki pacjent zażywa?
- Do jakich leków ma dostęp?
- Na działanie jakich substancji chemicznych i toksyn jest
narażony w miejscu pracy?
- Jakie leki oraz opakowania po substancjach chemicznych
i lekach były obecne w miejscu zdarzenia?
- Co zdarzyło się po spożyciu szkodliwej substancji, lub
narażeniu się na jej działanie?
2. Jak dużo?
- Ile było leków lub substancji chemicznych początkowo?
- Ile leków lub substancji chemicznych pozostało w
opakowaniu?
3. Kiedy?
- Kiedy pacjent był po raz ostatni widziany w swoim
prawidłowym stanie?
- Kiedy pacjent mógł zażyć lek, substancję chemiczną
toksynę, albo mógł być narażony na ich działanie?

Toksyczne substancje przemysłowe (TSB) są
to związki chemiczne o właściwościach
trujących, wykorzystane w dużych ilościach w
przemyśle, bądź przewożone środkami
transportowymi, posiadające zdolność łatwego
przechodzenia do atmosfery w przypadku
awarii (zniszczenia) urządzeń i wywołania
masowych zatruć wśród ludności.

Toksyczne substancje przemysłowe dzielimy na:
1. Substancje z przewagą działania duszącego (np.
chlor, fosgen, chloropikryna).
2. Substancje z przewagą działania ogólnotrującego
(np. tlenek węgla, cyjanowodór).
3. Substancje o działaniu dzuszącym i ogólnotrującym
(np. tlenek azotu, dwutlenek siarki, fluorowodór).
4. Substancje wpływające na przekaźnictwo nerwowe
(np. dwusiarczek węgla, związki
fosforoorganiczne).
5. Substancje o działaniu duszącym i neurotropowym
(np. amoniak, hydrozyna, dimetylohydrozyna).
6. Substancje działające jak trucizny metaboliczne
(np. tlenek etylenu, dichloroetan).
7. Środki zakłócające wymianę substancji (np.
dioksyna, polichloropochodne benzofuranu).

Znaczna część TSB należy do związków
łatwopalnych i wybuchowych, dlatego też
należy się spodziewać, iż podczas wielkich
awarii (zniszczeń) pożary będą praktycznie
nieuniknione. W wielu wypadkach pożar może
sprzyjać wydzielaniu się dużych ilości
substancji toksycznych – np. przy spalaniu
siarki wydziela się dwutlenek siarki.

Bojowe Środki Trujące -
podział
1. Śmiertelne
a) paralityczno – drgawkowe środki trujące (Sarin,
Soman, GF, VX)
b) pażące środki trujące (Iperyt siarkowy i azotowy,
Luizyt)
c) ogólno toksyczne środki trujące (Cyjanowodór)
d) duszące środki trujące (Fosgen, Dwufosgen)
e) toksyny (np. toksyna botulinowa)
2. Obezwładniające, długodziałające, powujące czasową
psychofizyczną niezdolność do działania (psychogazy
LSD 25, BZ)
3. Policyjne środki obezwładniające, krótko działające lub
nękające, drażniące i łzawiące (CS, CN, CR, DM)

W chwili obecnej możliwe jest prowadzenie
wojny
chemicznej
bez
użycia
broni
chemicznej. Jednoczesne zniszczenie w Polsce
82 zakładów przemysłowych spowodowałoby
zagrożenie toksyczne na ok. 50% terytorium
kraju, a 2% powierzchni znalazłaby się w
strefie skażeń śmiertelnych.

Amoniak
-
Wchłania się przez skórę i układ oddechowy.
- Działa żrąco na błony śluzowe i skórę.
- Zatrucie doustne: ostry ból w jamie ustnej i
brzuchu, wymioty, objawy perforacji żołądka
lub przełyku mogą wystąpić po pewnym czasie.
- Zatrucie wziewne: podrażnienie górnych dróg
oddechowych z kaszlem i wymiotami,
zaczerwienienie i obrzęk błon śluzowych,
niepokój, ucisk w klatce piersiowej, narastający
obrzęk płuc, sinica i szybkie, słabo wyczuwalne
tętno.

Amoniak – postępowanie lecznicze
1. Bezpieczeństwo własne.
2. W zatruciu wziewnym wyniesienie
poszkodowanego z atmosfery skażonej na świeże
powietrze, podanie tlenu do oddychania.
3. Przemycie skóry i oczu bieżącą wodą.
4. Postępowanie objawowe: tlenoterapia,
postępowanie przeciwwstrząsowe.

Chlor
- Wchłania się przez układ oddechowy.
- Niewielkie stężenia powodują podrażnienie
śluzówek nosa, gardła i spojówek.
- Większe stężenia powodują powstanie silnych
odruchów kaszlowych, zawroty i bóle głowy,
narastająca duszność, obrzęk płuc, ucisk w
klatce piersiowej, sinicę.

Chlor – postępowanie lecznicze
1
.
Bezpieczeństwo własne.
2. Wyniesienie poszkodowanego z atmosfery
skażonej, tlenoterapia.
3. Przemycie skóry i oczu bieżącą wodą.
4. Postępowanie objawowe: tlenoterapia,
postępowanie przeciwwstrząsowe.

Cyjanowodór
- Wchłania się przez układ oddechowy i skórę.
- Wielu ludzi nie wyczuwa zapachu
cyjanowodoru.
- Niewielkie skażenia powodują podrażnienie
oczu i górnych dróg oddechowych, bóle i
zawroty głowy, wymioty i duszność.
- Dłuższa ekspozycja lub większe stężenie
powodują nasilającą się duszność, spadek
ciśnienia krwi, drgawki i śpiączkę.

Cyjanowodór – postępowanie
lecznicze
1. Bezpieczeństwo własne.
2. Wyniesienie pacjenta z atmosfery skażonej,
tlenoterapia.
3. Postępowanie objawowe: tlenoterapia,
postępowanie przeciwwstrząsowe.

Dwusiarczek węgla
- Dobrze wchłania się przez drogi oddechowe,
skórę i przewód pokarmowy.
- Bardzo szybko następuje utrata węchu.
- Ekspozycja na pary dwusiarczku węgla
powoduje początkowo zaczerwienienie twarzy,
podrażnienie błon śluzowych, euforię, stany
pobudzenia, nudności i wymioty, a następnie
szybko doprowadza do utraty przytomności,
drgawek i porażenia oddechu.

Dwusiarczek węgla – postępowanie
lecznicze
1. Bezpieczeństwo własne.
2. Wyniesienie poszkodowanego z rejonu skażenia,
tlenoterapia,
3. Przemycie oczu i skóry bieżącą wodą.
4. Postępowanie objawowe: tlenoterapia, postępowanie
przeciwwstrząsowe, czynności reanimacyjne.

Siarkowodór
- Bardzo szybko wchłania się z powietrzem
wdychanym.
- Ekspozycja na niewielkie stężenia powoduje ból i
pieczenie spojówek, bóle i zawroty głowy, utratę
węchu, nudności, pieczenie w gardle, kaszel,
senność i narastającą duszność, może dołączyć się
obrzęk płuc.
- Duże stężenie powoduje natychmiastową utratę
przytomności z zaburzeniami oddechowymi.

Siarkowodór – postępowanie
lecznicze
- Bezpieczeństwo własne.
- Wyniesienie poszkodowanego z rejonu
skażenia, tlenoterapia.
- Postępowanie objawowe: tlenoterapia,
postępowanie przeciwwstrząsowe, czynności
reanimacyjne.

Związki fosforoorganiczne
- Wchłaniają się przez skórę, drogi oddechowe i
układ pokarmowy.
- Stosowane są jako preparaty owadobójcze oraz
jako bojowe substancje trujące.
- Zatrucie lekkie: brak łaknienia, bóle i zawroty
głowy, osłabienie, niepokój, drżenie języka i
powiek, zwężenie źrenic, pogorszenie ostrości
wzroku.
- Zatrucie średnie: nudności, ślinotok, łzawienie,
gwałtowne kurczowe bóle brzucha, wymioty,
pocenie się, zwolnienie tętna i drżenia.
- Zatrucie ciężkie: biegunka, szpilkowate, nie
reagujące na światło źrenice, utrudniony
oddech, obrzęk płuc, drgawki, śpiączka,
zaburzenia przewodzenia w mięśniu sercowym.

Związki fosforoorganiczne –
postępowanie lecznicze
1. Bezpieczeństwo własne.
2. Przerwanie ekspozycji.
3. Zapewnienie drożności dróg oddechowych,
tlenoterapia.
4. Usunięcie związków trujących ze skóry i błon
śluzowych.
5. Postępowanie objawowe: tlenoterapia, postępowanie
przeciwwstrząsowe, czynności reanimacyjne.

Tlenek węgla
- Wchłania się przez drogi oddechowe.
- Niewielkie narażenie: ból głowy, nudności,
niepokój.
- Ciężkie narażenie: ból w klatce piersiowej,
zmącenie, utrata przytomności i śpiączka.

Tlenek węgla – postępowanie
lecznicze
1. Bezpieczeństwo własne.
2. Przerwanie ekspozycji.
3. Tlenoterapia.
4. Postępowanie objawowe.

Bioterroryzm – bezprawne, nielegalne użycie
czynników biologicznych wobec ludzi z zamiarem
wymuszenia jakiegoś działania lub zastraszenia
rządu, ludności cywilnej, lub jakiejkolwiek jej
części dla osiągnięcia celów osobistych,
politycznych, społecznych lub religijnych.

Broń biologiczna – historia
• Pierwsze udokumentowane przypadki dotyczą prób
dezorganizowania obrony obleganych miast za pomocą
pszczół, które wrzucano w koszach w ich obręb (Chiny)
• XIV w. Mongołowie oblegający krymski port Caffa
wrzucali w obręb murów twierdzy zwłoki swych
żołnierzy zmarłych na dżumę
• XIX w. Brytyjczycy tłumiąc powstanie indian dostarczali
im koce zakażone wirusem ospy
• 1925 r. Protokół genewski o zakazie stosowania broni
biologicznej
• II wojna światowa, japończycy przeprowadzali
doświadczenia z bronią biologiczną na chińczykach
• 1972 r. Konwencja o zakazie prowadzenia badań broni
biologicznej

Czynniki biologiczne – są to żywe organizmy
(bakterie, riketsje, wirusy) lub materiały z
nich pochodzące oraz różnego rodzaju toksyny
pochodzenia biologicznego powodujące
choroby lub uszkodzenia u ludzi, zwierząt lub
roślin, lub powodujące zepsucie, a także
pogorszenie jakości materiałów.

Sposoby użycia
biologicznych środków
masowego rażenia (BSMR)
• Rozpylenie areozolii
• Skażenie żywności i wody pitnej
• Atak przy pomocy amunicji
artyleryjskiej, rakietowej, lotniczej
• Rozrzucenie zakażonych
przedmiotów

Liczba zakażeń w przypadku
biologicznego ataku
areozolowego zależy od:
• Ukształtowania terenu
• Warunków pogodowych
• Stopnia przygotowania na
ewentualny atak
• Stosowania (i możliwości stosowania)
profilaktyki antybiotykowej oraz
immunoloprofilaktyki (szczepienia
ochronne)

Zasady udzielania pomocy
medycznej poszkodowanym po
ataku biologicznym:
1. Każdy narażony na atak biologiczny powinien
być traktowany jako zakażony.
2. Każdy objawowy przypadek choroby zakaźnej
powinien być uważany za następstwo ataku
biologicznego lub kontaktu z chorym.
3. Konieczne staje się wprowadzenie reżimu
przeciwepidemicznego na każdym etapie
pomocy i ewakuacji medycznej.

W przebiegu choroby będącej
skutkiem użycia broni biologicznej
wyróżnić można cztery stopnie jej
ciężkości:
I
o
– przypadki o przebiegu łagodnym w postaci wysypki
lub objawów grypopodobnych, nie wymagające
natychmiastowej pomocy i leczenia.
II
o
– przypadki o umiarkowanym przebiegu w postaci
grypopodobnej z pojawiającymi się objawami
choroby kilku narządów. Pacjenci wymagają pomocy
medycznej, jednak ich życiu nie zagraża
niebezpieczeństwo, ale postęp choroby jest możliwy.
III
o
– przypadki o ciężkim przebiegu i niepomyślnym
rokowaniu, jeżeli nie będzie zastosowane
intensywne leczenie.
IV
o
– bardzo ciężkie przypadki, które mogą powodować
nieodwracalne zmiany i uszkodzenia wielu
narządów. Rokowanie jest zwykle niepomyślne.

Ewakuacja porażonych bronią biologiczną (STANAG 2068):
Poziom A
segregacja porażonych i chorych,
ewakuacja osób z ognisk rażenia bronią biologiczną do miejsc
„czystych” i bezpiecznych,
Przeprowadzenie zabiegów dezynfekcyjnych przez
wydzielone oddziały dezynfekcyjno – kąpielowe,
Utrzymanie podstawowych czynności życiowych,
Przygotowanie chorych i skażonych bronią biologiczna do
transportu na poziom B,
Zapewnienie bezwzględnej izolacji chorych i porażonych
bronią biologiczną od pozostałych rannych czy chorych w
zgrupowaniach pierwszej pomocy, a także w czasie
transportu.
Poziom B w szpitalach obserwacyjno – zakaźnych polowych
lub stacjonarnych.
Dalsza segregacja chorych i hospitalizowanych,
Obserwacja kliniczna i wstępna diagnostyka laboratoryjna
oraz pobranie i przesłanie materiału do badań
specjalistycznych do Centrum Diagnostyki Chorób
Szczególnie niebezpiecznych (Oddział WIHiE w Puławach),
Rozpoczęcie lub kontynuowanie leczenia.
Poziom C w szpitalach klinicznych
Specjalistyczne zabiegi

Transport chorych:
- Powinien przebiegać z zapewnieniem pełnych
warunków izolacji chorych i zakażonych tak
wewnątrz terenu objętego skażeniem jak i na
zewnątrz,
- Szybkimi środkami transportu powinny być
ewakuowane osoby podejrzane o zakażenie
wąglikiem,
- Transport chorych nieskażonych i rannych nie
może odbywać się razem z chorymi zakażonymi
lub podejrzanymi o chorobę zakaźną.

Transport z poziomu A do B powinien zakończyć
się w ciągu 6 godzin bez względu na drogę
transportu z zachowaniem trzech priorytetów
ewakuacji: niski, średni i pilny w zależności od
stopnia zaawansowania choroby i stanu
zagrożenia życia chorego. Lekarz
przygotowujący chorego do transportu powinien
określić w jakiej pozycji może on być
przewożony.

Wąglik (Anthrax)
Jest chorobą zwierząt trawożernych, z których może być
przeniesiona na człowieka.
Czynnik etiologoczny: laseczka Bacillus anthracis
Źródło zakażenia: produkty pochodzenia
zwierzęcego, gleba zanieczyszczona przetrwalnikami
Drogi szerzenia: kontakt z chorymi zwierzętami, kontakt z
produktami pochodzenia zwierzecego, kontakt z zakażoną
glebą, wdychanie pyłu
Wrota zakażenia: skóra, przewód pokarmowy, drogi
oddechowe
Okres wylęgania: od 2 do 10 dni
Okres zaraźliwości: w czasie występowania objawów
chorobowych
Człowiek jest w 100% wrażliwy na
zakażenie wąglikiem.

Wąglik – charakterystyka kliniczna
W zależności od wrót zakażenia występuje postać:
- Skórna,
- Płucna,
- Jelitowa.

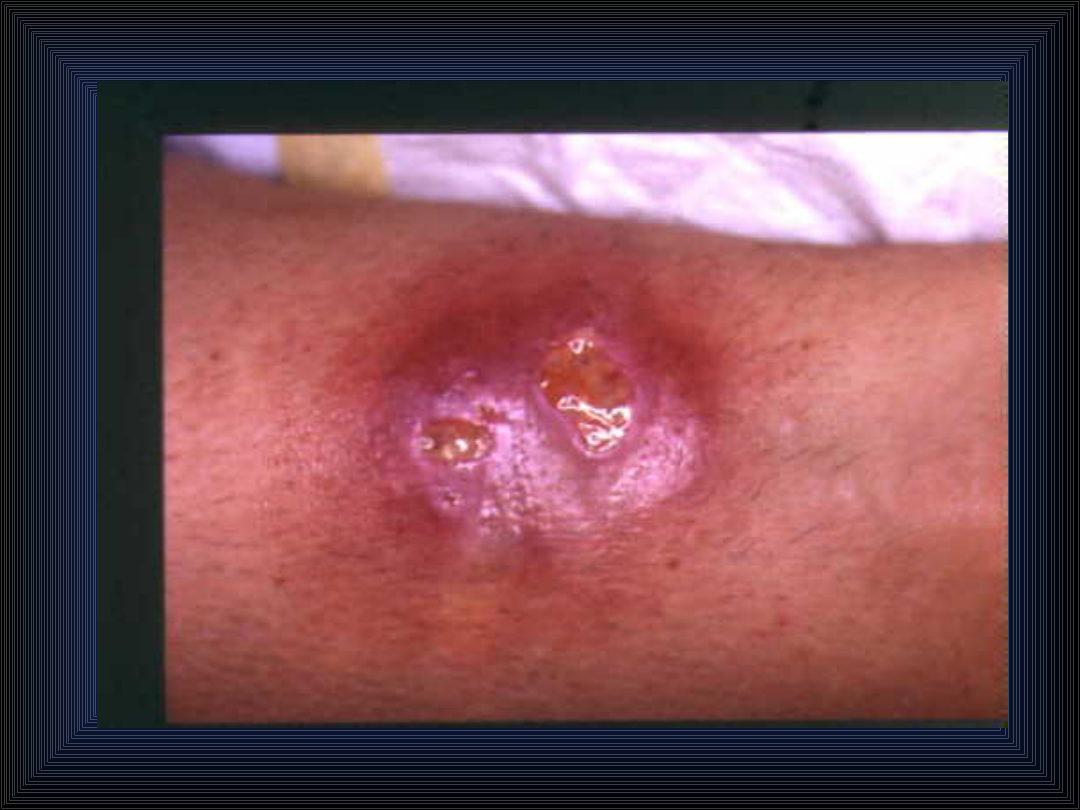
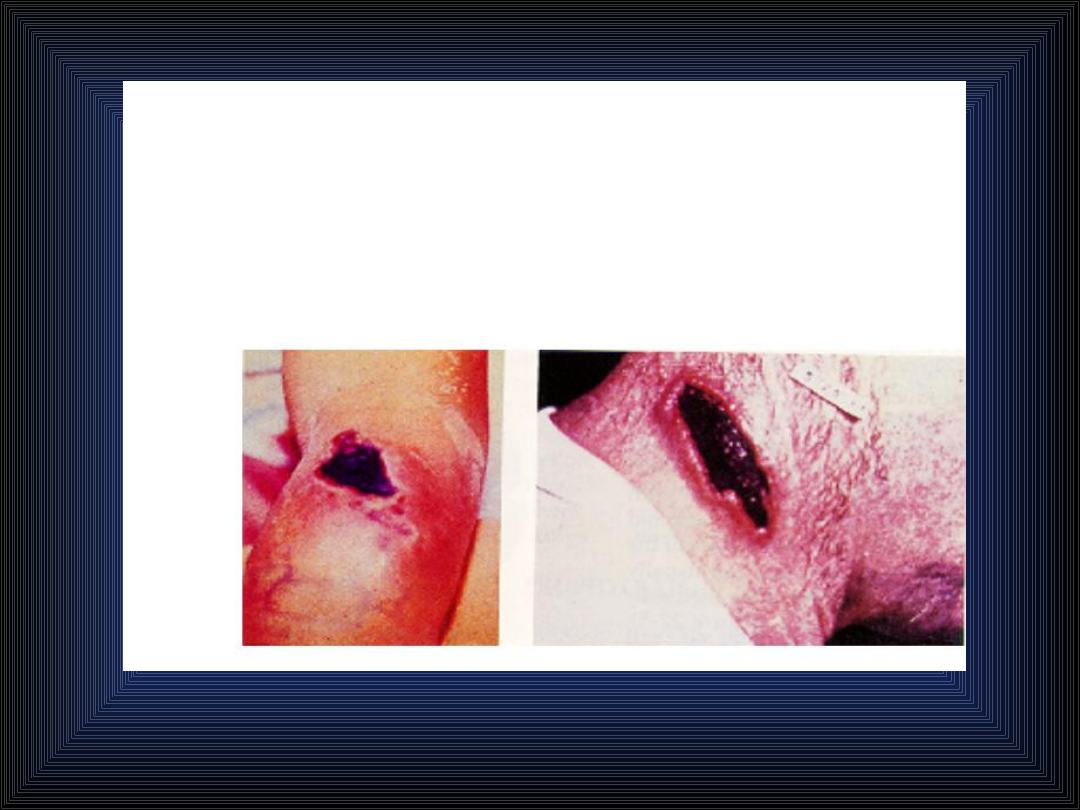
Postać skórna wąglika, tzw.
Czarna krosta:
Czerwona plama w miejscu zakażenia – w ciągu
6 dni powstaje brunatny pęcherz – po jego
pęknięciu wylewa się surowiczo – krwisty płyn
– w miejscu tym następnie tworzy się czarny
strup, a wokół niego twardy, jasnoczerwony
obrzęk oraz liczne małe pęcherzyki – po 2-3
godzinach strup odpada i dochodzi do
wyleczenia.
Objawy ogólne: powiększenie regionalnych
węzłów chłonnych, gorączka (czasami do
39,5
o
C), dreszcze, ogólne wyczerpanie.
Wąglik – postać skórna
Wąglik – postać skórna
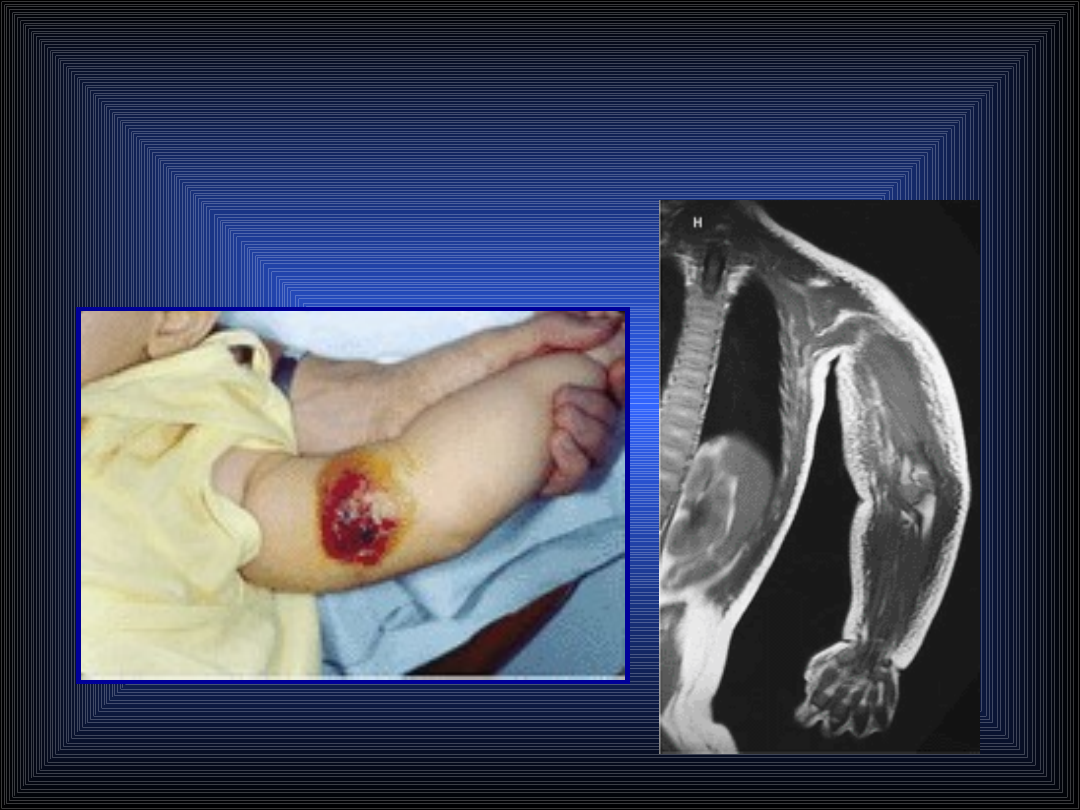
Wąglik – postać skórna u dziecka
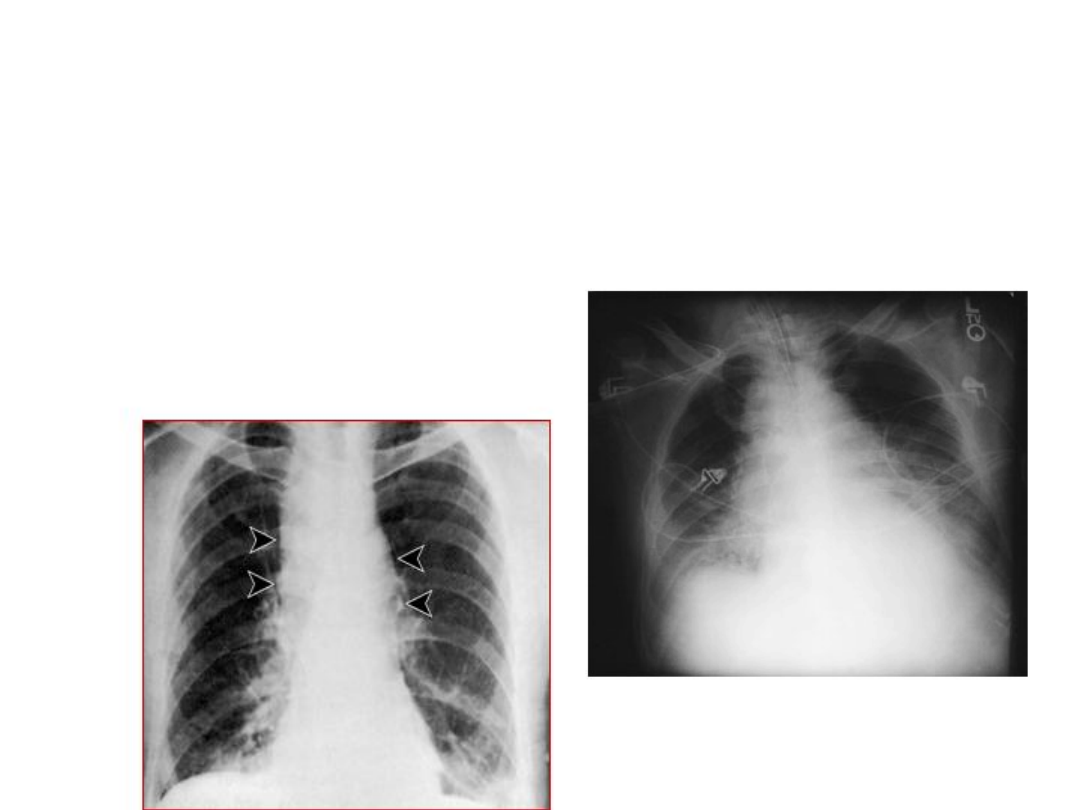
Postać płucna wąglika: przebiega jako ciężkie
odoskrzelowe zapalenie płuc z wysoką gorączką,
krwiopluciem i niewydolnością krążenia
doprowadzając po kilku dniach do śmierci.

Postać jelitowa wąglika: objawy przypominają
ostry nieżyt żołądkowo – jelitowy. Występuje
gorączka, dreszcze, bóle i zawroty głowy,
wymioty, biegunka (często krwawa), wzdęcia
brzucha oraz nasilająca się niewydolność
krążenia. Rokowanie jest złe.

Wąglik – postępowanie
Podanie profilaktyczne środków
przeciwdrobnoustrojowych powinno być rozpoczete
natychmiast po potwierdzeniu narażenia na wąglik.
Zalecane jest podawanie ciprofloksacyny w dawce
dobowej ok. 1g lub doksycykliny w dawce dobowej ok.
200mg przez kilka tygodni.
Wskazane jest również podanie inaktywowanej
szczepionki w trzech dawkach.
W procedurach postępowania ratowników w trakcie
udzielania pomocy osobom zakażonym winno być
uwzględnione stosowanie odzieży ochronnej i masek.
Skórę należy oczyścić poprzez kąpiel z użyciem mydła,
a odzież należy poddać dezynfekcji w komorach (lub
autoklawach) parowo – formalinowych.

Zatrucie jadem kiełbasianym
(Botulismus)
Jest to intoksykacja pokarmowa lub
wyjątkowo przyranna wywołana
neurotoksyną botulinową wytwarzaną
przez laseczkę jadu kiełbasianego
(Clostridium Botulinum). Istnieje groźba
zastosowania toksyny botulinowej jako
czynnika ataku biologicznego w postaci
areozolu lub do zatrucia wody pitnej. Okres
wylęgania wynosi od kilkunastu godzin do
dwóch tygodni przy zakażeniu przyrannym.

Zatrucie jadem kiełbasianym
– charakterystyka kliniczna
Choroba rozpoczyna się wystąpieniem
biegunki, nudności i wymiotów. Najbardziej
charakterystycznymi objawami są: szerokie
nierówne źrenice, zamglone podwójne
widzenie, suchość w ustach i gardle,
trudności w połykaniu, osłabienie kończyn
oraz niedowład mięśni klatki piersiowej i
przepony utrudniający i uniemożliwiający
oddychanie.
Chory jest nie zakaźny dla otoczenia.

Zatrucie jadem kiełbasianym
– postępowanie
• Szczepienie trzema dawkami daje
odporność na ok. jeden rok
• Dostępna jest anatoksyna i
antytoksyna
• Zastosowanie wentylacji
mechanicznej

Dżuma (Pestis)
Jest ostrą chorobą zakaźną
kwarantannową wywołaną przez
pałeczkę Gram ujemną (Yersinia
Pestis), która szerzy się enzootycznie
wśród gryzoni i jest przenoszona
między osobnikami zwierzęcymi , a
także na człowieka przez pchły
szczurze. Okres wylęgania wynosi w
postaci płucnej od 1 do 5 dni, a w
postaci dymienicznej do 7 dni.

Dżuma – charakterystyka
kliniczna
Dżuma może przebiegać w dwóch postaciach
klinicznych: dymienicznej i płucnej.
Postać dymieniczna rozwija się nagle z wysoką
gorączką, bólami i zawrotami głowy, wymiotami,
zaburzeniami świadomości, podnieceniem lub
apatią, zaburzeniami ze strony układu krążenia.
Nie leczona powoduje zgon w 50% przypadków.
Postać płucna prowadzi do wystąpienia
niewydolności układu oddechowego, kaszlu z
obfitą krwawą plwociną oraz zaburzeniami
nerwowymi. Chorzy giną z objawami obrzęku
płuc i niewydolności układu krążenia

Dżuma – okres
zaraźliwości
Człowiek chory na postać płucną od
początku choroby jest wysoce zaraźliwy.
Chorego uważa się za niegroźnego dla
otoczenia po ustąpieniu wszystkich
objawów klinicznych oraz po trzykrotnym
ujemnym badaniu bakteriologicznym
plwociny u chorych na postać płucną oraz
na materiału z węzłów chłonnych w
postaci dymienicznej

Dżuma – postępowanie
• Profilaktycznie antybiotyki
Doksycyklinę lub Ciprofloksacynę
przez minimum 7 dni od narażenia.
• Dekontaminacja osób narażonych
na zakażenie oraz ich odzieży
• Stosowanie masek ochronnych
• Przestrzeganie standardowych
zasad bezpieczeństwa

Gorączka krwotoczna
Ebola
Jest ostrą choroba zakaźną
wywołaną przez wirusa z rodziny
Filoviridae, która przenosi się
między ludźmi drogą kontaktów
bezpośrednich najczęściej przez
krew ora instrumenty medyczne.
Okres wylęgania wynosi od 2 do
21 dni.

Gorączka krwotoczna Ebola
– charakterystyka kliniczna
Choroba rozpoczyna się nagłym ostrym bólem
głowy i mięśni. Pojawia się stan ogólnego
rozbicia, gorączka wymioty, ból gardła i
kaszel. Na skórze występuje wysypka i
wykwity na błonach śluzowych. Pod koniec
pierwszego tygodnia dochodzi do
wystąpienia skazy krwotocznej i krwawienia
z nosa, dróg oddechowych, przewodu
pokarmowego i dróg rodnych. Występują
objawy wstrząsu i zaburzenia neurologiczne.
Śmiertelność wynosi od 50 do 90%.
Człowiek jest bardzo wrażliwy na zakażenie.

Gorączka krwotoczna Ebola
– postępowanie
• Izolacja osób zakażonych
• Stosowanie specjalnej odzieży ochronnej
• Zachowanie szczególnych środków
ostrożności
• Leczenie objawowe
• Stosowanie i przestrzeganie zasad
dezynfekcji (najczęściej stosowanym
środkiem dezynfekcyjnym jest 0.5 - 1%
podchloryn sodowy)

Gorączki krwotoczne, a w
szczególności Ebola i Lassa są
brane pod uwagę jako jeden z
najdrastyczniejszych środków
ataku biologicznego, a także jeden
z najskuteczniejszych środków
bioterroryzmu.

ZAŁĄCZNIKI UZUPEŁNIAJĄCE
PREZENTACJĘ:
Zakażenia.
Ratownicy w ramach swoich działań są narażeni
na częsty kontakt z krwią, w związku z czym
muszą być zabezpieczeni przed zakażeniami
rozprzestrzeniającymi się na tej drodze. Nie ma
bowiem najmniejszej wątpliwości, że istnieje
potencjalne ryzyko przeniesienia zakażenia
drogą krwi pomiędzy pacjentem a ratownikiem.
Trudno
w
prawdzie
dokładnie
ocenić
skuteczność poszczególnych metod izolacji,
ponieważ dane na ten temat są dość
ograniczone. W większości przypadków jednak
koszty izolacji są stosunkowo niskie, a jej zasady
opierają
się
na
znajomości
dróg
rozprzestrzeniania się zakażeń.

Drogi rozprzestrzeniania się zakażeń:
Droga kontaktowa: kontakt pomiędzy skórą
pacjenta lub ratownika a skórą innego
chorego, prowadzi do bezpośredniego,
fizycznego przeniesienia drobnoustrojów.
Kontakt bezpośredni m. in. w czasie ucisku
dłoni lub mycia chorego. Kontakt pośredni
natomiast – w czasie dotykania skażonych
przedmiotów, takich jak: termometry,
stetoskopy, itp.
Droga kropelkowa: drobnoustroje
rozprzestrzeniają się za pośrednictwem
cząsteczek aerozolu powstających w
drogach oddechowych w czasie kaszlu,
kichania, mówienia lub zabiegów
inwazyjnych, takich jak bronchoskopia.
Cząstki o wymiarach większych niż 5m
(mikronów) utrzymują się w powietrzu
stosunkowo krótko i przemieszczają się na
niewielką odległość. W większości
przypadków warunkiem niezbędnym do
zakażenia na tej drodze jest bliski kontakt
(<1m).

Droga powietrzna: drobnoustroje rozprzestrzeniają
się za pośrednictwem cząstek aerozolu
mniejszych niż 5m, które mogą utrzymywać się
w powietrzu przez długi czas i przemieszczać się
na duże odległości. Cząstki takie powstają w
czasie kaszlu, kichania, mówienia lub zabiegów,
takich jak bronchoskopia lub odsysanie. Mogą
one wywoływać zakażenia u osób znajdujących
się w dużej odległości od źródła infekcji.
Zakażenia za pośrednictwem krwi.
Do najczęstszych wirusów przenoszonych drogą
krwi należą:
1. Wirus zapalenia wątroby typu B (HBV). Ryzyko
zakażenia po zakłuciu igłą wynosi 5 – 40%.
Wirus znajduje się również we łzach, ślinie oraz
wydzielinach pochwy i odbytnicy. W związku z
tym zakażenie jest też możliwe przez zetknięcie
wydzielin chorego z nieznacznie uszkodzoną
skórą (otarcia, zadraśnięcia) oraz przez worek
spojówkowy.
Zapobieganie: uniwersalne środki ostrożności,
szczepionki.

Postępowanie po ekspozycji: polega na podawaniu
swoistej immunologlobuliny (hepatitis B, immune
globulin – HBIG) oraz rekombinowanej
szczepionki.
2. Wirus zapalenia wątroby typu C (HCV). Ryzyko
zakażenia po zakłuciu igłą wynosi 10%. Do
zakażenia może również dojść przez kontakt z
wydzielinami poszkodowanego.
Zapobieganie: uniwersalne środki ostrożności.
Postępowanie po ekspozycji: profilaktyczne
stosowanie interferonu budzi wiele wątpliwości.

1. Wirus HIV. Ryzyko zakażenia po zakłuciu igłą
wynosi <0,5%.żo zakażenia może również dojść
przez kontakt z wydzielinami poszkodowanego.
Zapobieganie: uniwersalne środki ostrożności.
Postępowanie po ekspozycji: polega na trójlekowej
terapii przeciwretrowirusowej z zastosowaniem
dwóch inhibitorów transkryptazy i jednego 1, 3,
6 miesięcy po kontakcie z chorym HIV (+)
Zakażenia na drodze kropelkowej:
Prątek gruźlicy Objawami sugerującymi gruźlicę
są: kaszel, gorączka i nacieki w płucach.
Zapobieganie: uniwersalne środki ostrożności,
szczepionki.
Postępowanie
po
ekspozycji:
polega na odpowiedniej terapii łękowej.

Uniwersalne środki ostrożności:
1. Udzielając
pomocy
poszkodowanemu
należy
zabezpieczyć ręce rękawiczkami. Po zdjęciu
rękawiczek należy umyć ręce pamiętając, że nie
zastępuję one mycia rąk.
2. W czasie wykonywania czynności, które pociągają
za sobą niebezpieczeństwo rozpryśnięcia krwi,
płynów ustrojowych, wydzielin lub wydalin należy
używać masek i okularów ochronnych w celu
zabezpieczenia błon śluzowych przed kontaktem z
materiałem potencjalnie zakażonym.
3. W celu zabezpieczenia skóry i ubrania przed
kontaktem z materiałem potencjalnie zakażonym
należy zakładać ubranie ochronne (fartuch).
4. Ogólne
środki
bezpieczeństwa
przeciwko
zakażeniom: rękawiczki, nieprzemakalny fartuch
ochronny,
czepek
ochronny,
maski,
okulary
ochronne, obuwie ochronne.

1. Szczególny
nacisk
należy
położyć
na
zabezpieczenie
ratowników,
poszkodowanych,
osób postronnych przed ekspozycją na materiał
lub sprzęt zanieczyszczony przez drobnoustroje.
W tym celu należy:
a) zużyte materiały opatrunkowe, prześcieradła,
należy
gromadzić
w
workach
foliowych
umieszczonych w plastikowych zamykanych
pojemnikach z napisem: „Materiał zakażony”. Po
napełnieniu
pojemnik
należy
zabezpieczyć
dodatkowym workiem foliowym i szczelnie
zamknięty transportować do spalenia.

a) zużyte igły, skalpele i inne ostre przedmioty
należy bezpośrednio po użyciu bez dalszych,
dodatkowych
manipulacji
umieszczać
w
specjalnym pojemniku. Pojemnik taki powinien
być: - twardy - oporny na przekłucie - dobrze
oklejony zabezpieczony przed przemoknięciem
- odpowiednio oznakowany napisem: „Uwaga-
Materiał zakażony” - z wlotem stwarzającym
możliwość nieodwracalnego umieszczania w
nim przedmiotów - wykonany z materiałów
palących się bez wydzielania toksycznych
substancji
Pojemnik ten należy napełnić nie więcej niż do 2/3
objętości i przekazywać do bezpiecznego
spalenia. Zewnętrzne powierzchnie pojemnika
powinny być wolne od zanieczyszczeń i suche.
W przypadku stwierdzenia zanieczyszczenia lub
przemoknięcia należy zastosować dodatkową
osłonę.

Zasady postępowania w razie zakłucia ostrym
sprzętem w czasie pracy z materiałem
biologicznym:
1. Zakłute miejsce natychmiast spłukać dużą
ilością bieżącej wody.
2. Wycisnąć nadmiar wypływającej krwi.
3. Dokładnie spłukać pod bieżącą wodą, a
następnie przemyć płynem dezynfekcyjnym.
4. Miejsce
zakłucia
zabezpieczyć
jałowym
gazikiem.
5. Poinformować przełożonego o zaistniałym
fakcie.

1. Odnotować moment zakłucia w raporcie:
a) imię i nazwisko ratownika.
b) data, godzina.
c) okoliczności w jakich doszło do zakłucia
(nazwisko pacjenta, czy był szczepiony
p/WZW).
d) jakie podjęto działania.
e) czy osoba zakłuta była szczepiona
p/WZW.
f) czy podczas wykonywania czynności
osoba
zakłuta
pracowała
w
rękawiczkach.

Ryzyko zakażeń podczas kontaktu ze
zwłokami ludzkimi.
Zwłoki ludzkie mogą stanowić potencjalne ryzyko
zakażenia dla otoczenia. Jednak większość
drobnoustrojów wywołujących choroby śmiertelne
nie jest w stanie przetrwać przez długi czas w
szczątkach ludzkich i ginie bardzo szybko po
śmierci gospodarza. W przypadku osoby
niedawno zmarłej drobnoustroje i choroby
mogące stanowić potencjalne niebezpieczeństwo
dla otoczenia różnią się w zależności od regionu
geograficznego i obejmują, m. in. gruźlicę,
zakażenia paciorkowcowe, patogeny jelitowe,
priony (choroba Creutzfeldta – Jakoba), WZW,
HIV, wirusy gorączki krwotocznej (Lassa i Ebola),
oraz …

bakterie wywołujące zapalenie opon mózgowo –
rdzeniowych
i
posocznicę
(głównie
meningokoki).
W celu zmniejszenia ryzyka zakażenia, w czasie
kontaktu ze zwłokami lub szczątkami należy
przestrzegać następujących zasad:
1. Wszystkie skaleczenia i uszkodzenia należy
przykryć nieprzemakalnym opatrunkiem.
2. Każde zranienie lub skaleczenie powstałe
w czasie kontaktu ze zwłokami/ szczątkami
należy starannie oczyścić.
3. Przestrzegać zasad higieny osobistej.
4. Używać właściwej odzieży ochronnej:

a) ręce
Rękawiczki lateksowe należy stosować w czasie
bezpośredniego kontaktu ze zwłokami. Po
użyciu należy je wyrzucić i dokładnie umyć
ręce. Zapewniają one krótkie (10 min.)
zabezpieczenie
przed
formaldehydem.
Rękawiczki odporne na działanie środków
chemicznych (nitrylowe) należy wkładać na
rękawiczki lateksowe w celu długotrwałego
zabezpieczenia przed związkami chemicznymi.
a) zabezpieczenie dróg oddechowych
Maski
z
filtrem
stosowane
są
w
celu
zabezpieczenia
przed
określonymi
zanieczyszczeniami (np. pyłem ołowiowym,
zarodnikami grzybów i innymi aerozolami).
Maski
chirurgiczne
zapewniają
niewielką
ochronę i mogą stwarzać fałszywe poczucie
bezpieczeństwa (ale są lepsze niż brak
jakiejkolwiek maski).

a) zabezpieczenie
przed
zachlapaniem
materiałem zakaźnym
Twarz: przeźroczysta osłona zabezpieczająca oczy,
nos i usta. Tułów: fartuch należy zakładać zawsze
gdy istnieje ryzyko zachlapania materiałem
zakaźnym. Stopy: kalosze należy wkładać zawsze
gdy istnieje ryzyko zamoczenia stóp (np. miejsce
wypadku).
a) zabezpieczenie całego ciała
Fartuch należy wkładać w celu zabezpieczenia
ubrania przed zachlapaniem. Kaptur należy
wkładać w celu zabezpieczenia włosów przed
zanieczyszczeniem kurzem, zarodnikami itp. Inną
odzież
ochronną
(kaski,
kalosze,
okulary
ochronne, rękawice robocze) należy wkładać w
celu zabezpieczenia przed zranieniem lub
uszkodzeniem mechanicznym.
5. Zwłoki należy umieścić w plastikowym worku.

Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
- Slide 78
Wyszukiwarka
Podobne podstrony:
druk skutki zagrożeń biologicznych i chemicznych
1 druk źródła zagrożeń biologicznych i chemicznych
BHP Referat zagrozenia fizyczne, biologiczne i chemiczne na stanowisku tech wet
Zagrożenia biologiczne - sprzątaczki i pokojówki w hotelach., Zagrożenia Biologiczne
Zagrozenia biologiczne - archiwiści, Zagrożenia Biologiczne
Dlaczego porosty są dobrym wskaźnikiem zagrożeń, Biologia
Zagrożenia czynnikami chemicznymi i pyłami, BHP, Mechanika pojazdowa
SCIAGI TESTY zagrozenia biologiczne sciaga opisowa"
BHP ~$P podczas prowadzenia dzialan w obrebie zagrozenia materialami chemicznymi
Zagrożenie biologiczne (pracownicy placówek pediatrycznych), Zagrożenia Biologiczne
Zagrożenie biologiczne-wychowawcy w żłobkach i przedszkolach., Zagrożenia Biologiczne
Konwencje biologiczne i chemiczne
Zagrożenia biologiczne w pracy stomatologa
Wybrane czynniki zagrożeń biologicznych w miejscu pracy
Zagrożenia biologiczne-sprzedawcy innych artyków spożywczych, Zagrożenia Biologiczne
BHP, BHP podczas prowadzenia dzialan w obrebie zagrozenia materialami chemicznymi, XII Plan zajęć:
SCIAGI TESTY, TESTY Z ZAGROZEN BIOLOGICZNYCH, TESTY Z ZAGROŻEŃ BIOLOGICZNYCH
więcej podobnych podstron