
Lek.med. Grażyna Kulig

Co to jest niewydolność
nerek?
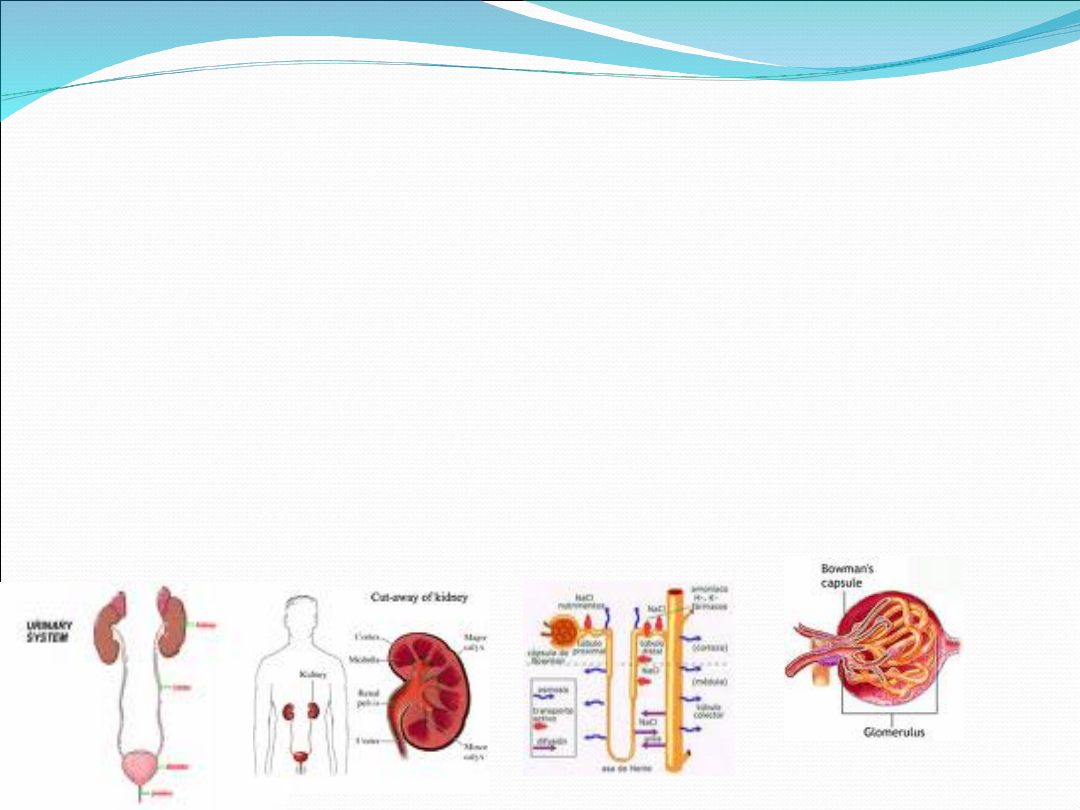
Jakie są rodzaje niewydolności
nerek?
Ostra niewydolność nerek ( ONN)
Przewlekła niewydolność nerek ( PNN)

podstawowe badania dla
oceny wydolności nerek
kreatynina ( Cr )
- jest związkiem całkowicie
usuwanym przez nerki do moczu. W NN jej stężenie
rośnie.
klirens kreatyniny (GFR)
jest głównym
parametrem świadczącym o stopniu niewydolności.
W NN maleje.
mocznik ( Ur )
– w NN stężenie Ur rośnie.

ONN
Nagłe upośledzenie czynności nerek,
przede wszystkim przesączania kłębuszkowego,
ze wzrostem Cr we krwi o > 25-50%
wart.wyjściowej
lub wzrost Cr o 0,5 mg/dl, któremu może
towarzyszyć zmniejszenie objętości wydalanego
moczu.

ONN – podział:
PRZEDNERKOWA
-
spowodowana upośledzeniem ukrwienia nerek ( zmniejszenie
objętości krwi krążącej, zmniejszenia rzutu serca, spadku
ciśnienia tętniczego )
NERKOWA (miąższowa )
-
uszkodzenie struktur nerek przez przyczyny zapalne lub
niezapalne
-
( substancje toksyczne, przedłużająca się przednerkowa ONN
powoduje uszkodzenie cewek nerkowych )
ZANERKOWA
-
w wyniku niedrożności dróg odprowadzajacych mocz

Obraz kliniczny ONN
ogólne objawy NN:
-
osłabienie
-
utrata łaknienia
-
nudności i wymioty
zmniejszenie objętości wydalanego moczu
( możliwe: bezmocz w zanerkowej ONN; prawidłowa lub
nawet zwiększona ilość moczu w nerkowej ONN )
objawy związane z przyczyną ONN

w ONN mogą
występować:
-
niedokrwistość
-
małopłytkowość
-
wzrost Cr i Ur
-
hiperkaliemia
-
hiperurykemia
-
stężenie sodu- duże w odwodnieniu,
małe w przewodnieniu
-
wzrost cystatyny C – wczesny marker ONN
-
kwasica metaboliczna

ONN – badania
dodatkowe:
USG – nerki powiększone w ONN, w PNN- małe
W moczu może występować:
-
biakomocz
-
leukocyturia
-
eozynofilia
-
erytrocyturia

ONN – 4 okresy
Wstępny
od zadziałania czynnika szkodliwego do czasu
uszkodzenia nerek
Skąpomoczu (bezmoczu )
–
postępujący wzrost
Cr
Wielomoczu
–
o czasie trwania proporcjonalnym do
czasu skąpomoczu, nawet do kilku tygodni
( może dojść do odwodnienia, dyselektrolitemii, gł. K,
Ca )
Zdrowienia
–
pełny powrót czynności nerek
( kilka miesięcy )

Leczenie ONN
PRZEDNERKOWEJ
-
Korekcja hipowolemii – płyny ,kkcz
-
Leczenie hiperkaliemi, kwasicy,
hiperfosfatemii
-
Leczenie niedokrwistości.

Leczenie ONN
NERKOWEJ
-
u przewodnionych – ograniczenie soli i wody, leki
odwadniające
-
leczenie hiperkaliemii
-
wyrównanie kwasicy metabolicznej
-
leczenie hiperfosfatemii - ograniczenie fosforanów w diecie,
podawanie węglanu wapnia do posiłów, wodorotlenku glinu
-
leczenie żywieniowe
-
przetoczenia kkcz
-
zapobieganie krwawieniom z przewodu pokarmowego
-
leczenie skazy krwotocznej
Leczenie ONN
ZANERKOWEJ
- usunięcie przeszkody w odpływie moczu
- w okresie wielomoczu ( występującego po
udrożnieniu dróg moczowych) uzupełnianie
wody i elektrolitów.

PNN
Zespół chorobowy rozwijający się w następstwie
postępującego i nieodwracalnego upośledzenia
czynności nerek, głównie przesączania
kłębuszkowego
Kryterium rozpoznania PNN:
GFR < 90 ml/min/1,73m2
Jest wynikiem znacznego zmniejszenia liczby
czynnych nefronów w następstwie:
-
stwardnienia kłębuszków
-
zaniku cewek nerkowych
-
włóknienia tkanki śródmiąższowej nerek

PNN – najczęstsze
przyczyny:
Nefropatia cukrzycowa
Nefropatia nadciśnieniowa
KZN
Cewkowo-śródmiąższowe choroby nerek, np:
odmiedniczkowe zapalenie nerek
Wielotorbielowate zwyrodnienie nerek
Nefropatia niedokrwienna
Nefropatia zaporowa
Układowe choroby tkanki łącznej ( SLE ,RZS )
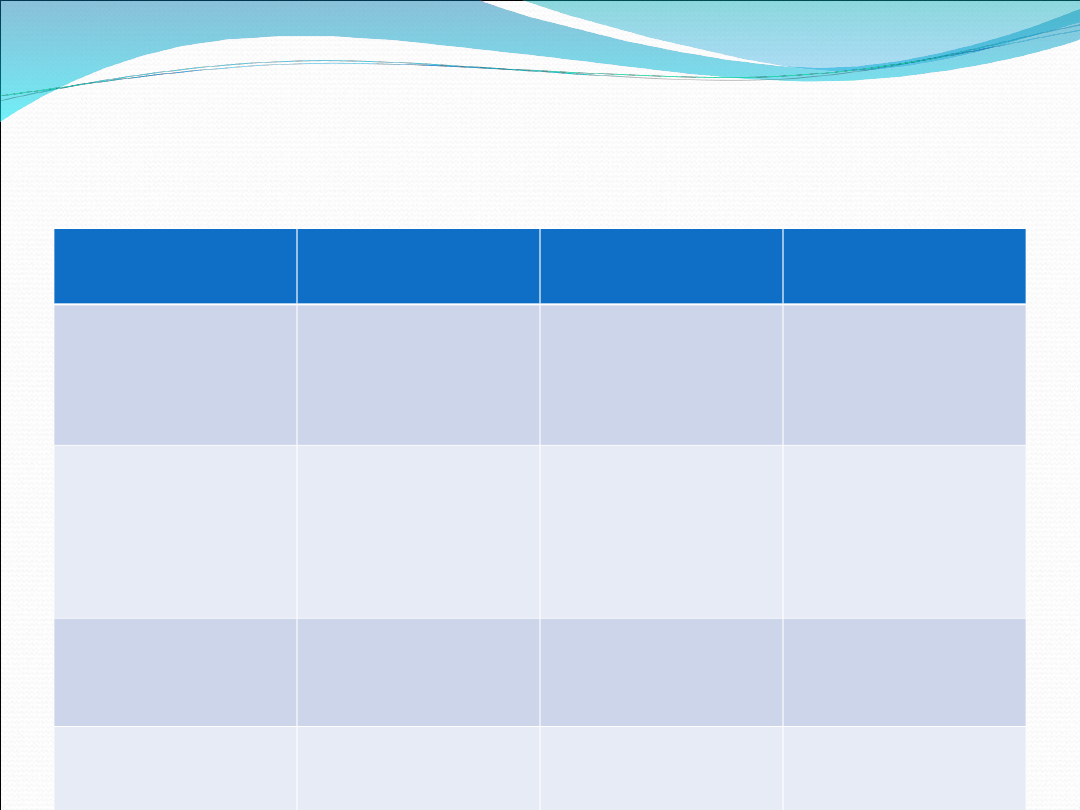
stadia PChN a PNN
stadium PChN charakterysty
ka
nazwa
opisowa
GFR (ml/min)
1.
Uszkodzenie
nerek z
prawidłowym
GFR
PChN z
prawidłowym
GFR
>=90
2.
Uszkodzenie
nerek z
niewielkim
zmniejszeniem
GFR
PNN wczesna
(utajona)
60-89
3.
Umiarkowane
zmniejszenie
GFR
PNN
umiarkowana
(wyrównana )
30-59
4
Duże
zmniejszenie
GFR
PNN ciężka
(niewyrównana
)
15-29
5.
Schyłkowa
niewydolność
nerek
PNN schyłkowa
( mocznica )
< 15 lub
leczenie
dializami

Klinika PNN
Objawy ogólne:
-
osłabienie,
-
męczliwość,
-
hypotermia
Objawy skórne:
-
bladość,
-
kawa z mlekiem,
-
suchość,
-
wybroczyny,
-
świąd

Klinika PNN
Zaburzenia w ukł. krążenia:
-
nadciśnienie lub
-
hypotensja ( odwodnienie po wymiotach, nadmiar
diuretyków, neuropatia wegetatywna )
-
przerost Lk
-
zaburzenia rytmu
-
niewydolność serca
-
mocznicowe zapalenie osierdzia
Klinika PNN
Zaburzenia w ukł. oddechowym:
-
oddech Kussmaula
-
mocznicowe zapalenie opłucnej
-
płuca mocznicowe ,
-
obrzęk płuc
Klinika PNN
Zaburzenia w ukł.pokarmowym:
-
utrata łaknienia ( we wczesnej PNN, zaburzenia smaku,
dolegliwości żoładkowo-jelitowe, polekowe )
-
nudności, wymioty ( zapalenie błony śluzowej żołądka i
dwunastnicy, encefalopatia mocznicowa )
-
mocznicowy zapach z ust – amoniak w ślinie z rozpadu mocznika
-
zapalenie żołądka i jelit ( zwiększone wydzielanie gastryny i HCl,
-
owrzodzenia trawienne
-
krwawienie z przewodu pokarmowego
-
OZT
-
wodobrzusze
-
niedrożność porażenna
Klinika PNN
Zaburzenia ukł. nerwowego i mięśniowego
-
encefalopatia,
-
zaburzenia pamięci,
-
drgawki,
-
neuropatia obwodowa,
-
przewlekła czkawka,
-
porażenie nerwu strzałkowego
Zaburzenia hormonalne i metaboliczne
-
niedobór wit D i wtórna nadczynność przytarczyc
-
upośledzona tolerancja glukozy
-
dyslipidemia gł TG
-
niedożywienie białkowo-energetyczne
-
zaburzenia miesiączkowania i libido

Klinika PNN
Zaburzenia gospodarki wodno-elektrolitowej i
RKZ
-
hipo/hiper wolemia
- hipo/hipernatremia
- hiperkalienmia
- kwasica metaboliczna
- hiperfosfatemia
- hipo/hiperkalcemia

Klinika PNN
Zaburzenia morfologii krwi i odporności
-
niedokrwistość
- limfopenia
- skaza krwotoczna
-
obniżona odporność, zakażenia
( słabszy wzrost temp. ciała przy zakażeniach )
osteodystrofia nerkowa

1. Stadium PChN
Na tym etapie niewydolności nie stosuje się
specjalnych ograniczeń dietetycznych.
Większość pacjentów nie wymaga również
leczenia farmakologicznego.

2 i 3. Stadium PChN
W tym okresie ograniczenia dietetyczne polegają na :
podaży białek o wysokiej wartości biologicznej,
w ilościach 0,6 – 0,8 g / kg masy ciała,
co stanowi ok. 35 – 55 g białka na dobę
ograniczeniu w diecie fosforu.
przy obecności nadciśnienia tętniczego- ograniczeniu
soli kuchennej

4. Stadium PChN
W tym okresie stosuje się dietę :
niskobiałkową
(0,3 – 0,6 g / kg masy ciała tj. ok. 30 g na
dobę ),
niskosodową,
niskopotasową.

5. Stadium PChN
Stosowanie diety polega na ograniczeniu
spożycia
- białek (poniżej 0,3 – 0,6 g / kg masy ciała),
-
sodu,
-
potasu,
-
fosforu i
-
płynów.
Czasami w tym okresie stosuje się dietę
ziemniaczaną, która dostarcza jedynie 20-25 g
białka.

Dieta ziemniaczana
Głównymi składnikami diety są:
1 kg obranych ziemniaków
12 dkg (pół kostki) masła
5 dkg cukru
30 dkg warzyw i owoców
Podane wyżej składniki powinny wystarczyć na 5-6 posiłków na cały
dzień.
Ziemniaki można podawać w różnej formie bez dodatku soli kuchennej.
Monotonną dietę ziemniaczaną można urozmaicić sporządzając
potrawy z ziemniaków smażonych na tłuszczu oraz pieczonych lub
zapiekanych z dodatkiem świeżego masła, oleju rzepakowego,
sojowego, słonecznikowego lub oliwy z oliwek.

Prawidłowa dieta
ogranicza uciążliwe objawy mocznicy, jak: nudności, wymioty,
osłabienia i apatię.
Jest dietą niskobiałkową -z metabolizmu białka pochodzą bowiem
toksyczne produkty przemiany materii, które na skutek
niecałkowitego ich wydalania przez nerki gromadzą się w organizmie.
Nadmierne spożycie białka prowadzi więc do nasilenia objawów
mocznicy.
Podaż białka w diecie musi być określona indywidualnie dla każdego
chorego, w zależności od stopnia upośledzenia czynności nerek.
Wykorzystuje się do tego celu takie wskaźniki, jak:
- stężenie mocznika w surowicy krwi oraz
- współczynnik oczyszczania z kreatyniny endogennej.

Prawidłowa dieta
W związku z ograniczeniem ilości białka w diecie
(do około 0,6-
1,2 g/kg masy ciała/dobę , a w skrajnych przypadkach, gdy nie ma
możliwości dializy, zaleca się ograniczenie ilości białka aż do 20-25 g białka
na dobę)
większość energii dostarczanej z pożywieniem musi
pochodzić z
tłuszczów i węglowodanów.
Energetyczność diety uzależnia się :
- od aktywności fizycznej chorego
- ewentualnych niekorzystnych objawów ze strony przewodu
pokarmowego, które w wielu przypadkach wiążą się z utratą
apetytu.

Prawidłowa dieta
Zalecana ilość energii to 30-50 kcal/kg masy ciała.
Jeżeli z powodu utraty łaknienia lub częstych
wymiotów nie można zapewnić minimalnej
zalecanej ilości energii, stosuje się dożylne
uzupełnianie składników odżywczych.

Prawidłowa dieta
Ogromne znaczenie w diecie chorych na PNN odgrywają
składniki mineralne, zwłaszcza potas, sód i fosfor.
Za ich prawidłowe stężenie w organizmie odpowiadają nerki.
Gdy nie pracują one prawidłowo, czasem dochodzi do
nadmiernego gromadzenia się ww. jonów, czego konsekwencje
mogą być bardzo groźne:
- nadmiar potasu zaburzenia pracy serca zagrażające życiu,
- nadmiar sodu wzrost ciśnienia krwi,
- nadmiar fosforu niedobory wapnia.

Dieta niskosodowa
-
Dieta niskosodowa (podaż sodu do 350 mg
dziennie) jest konieczna wtedy, gdy stężenie sodu
we krwi
> 145-148 mmol/l.
Nadmiar sodu zwiększa pragnienie i prowadzi do
powstania obrzęków.
Dlatego ilość sodu w diecie może być również
kontrolowana na podstawie pomiaru :
-
masy ciała oraz
-
ciśnienia tętniczego.

Dieta niskosodowa
Dieta niskosodowa wymaga :
-
zrezygnowana z dodatku soli przy
przyrządzaniu posiłków
-
wyeliminowania wszystkich produktów o
dużej zawartości sodu, tj.:
-
konserw, kiszonek, produktów wędzonych oraz
przypraw z dodatkiem glutaminianu sodu.

Dieta niskopotasowa
konieczna wówczas, gdy poziom potasu we krwi > 5
mmol/l.
zrezygnować z takich produktów, jak:
-
przetwory pomidorowe,
- kakao,
- czekolada i produkty z jej dodatkiem,
- nasiona roślin strączkowych,
- orzechy,
- suszone owoce,
- banany
- kasze,
- wywary mięsne i warzywne.
Ograniczyć przyprawy takie jak :
bazylia, suszona pietruszka, papryka w proszku, estragon,
Bogate w potas są także mięsa i warzywa ( zwłaszcza ziemniaki ),
powinno się je więc wstępnie obgotowywać w wodzie, odlać ją i
ponownie gotować w wodzie.

Dieta niskofosforowa
W zaawansowanej mocznicy często dochodzi do utraty przez
nerki zdolności wydalania fosforu.
Może być to bardzo groźne, prowadzi bowiem do
nadczynności przytarczyc, a co za tym idzie zmian
metabolizmu tkanki kostnej i obniżenia poziomu wapnia.
Unikać należy wtedy takich pokarmów, jak:
podroby, cielęcina, gęś, ryby, płatki zbożowe, kasze, musli,
owoce morza, nasiona roślin strączkowych, pieczywo razowe,
napoje gazowane owocowe lub typu cola, dania błyskawiczne.
Fosfor zawierają w dużej ilości również produkty mleczne,
jednak z powodu dużej zawartości wapnia nie należy ich
ograniczać.

Prawidłowa dieta
Ilość tłuszczu w diecie musi ulec zwiększeniu do 35-40%
energetyczności diety.
zapewnienie dużej ilości WNKT, których źródłem są przede
wszystkim oleje roślinne i margaryny.
WNKT : NKT powinien wynosić 2 : 1.
wynika to z możliwości występowania u części osób
cierpiących na PNN zaburzeń gospodarki lipidowej.
z tego powodu również dzienne spożycie cholesterolu <
300 mg.

Prawidłowa dieta
Tak jak w diecie człowieka zdrowego najwięcej energii
powinno pochodzić z węglowodanów tj. 50-60% ogólnej
ilości energii.
Głównym ich źródłem są ziemniaki oraz warzywa i
owoce.
Należy unikać tłuszczów pochodzenia zwierzęcego
( dostarczają głównie NKT).
Wyeliminować takie produkty, jak: smalec, łój, tłuste
gatunki mięs, drobiu oraz wędlin.

Prawidłowa dieta
Ważna jest kontrola ilości wypijanych płynów
Dzienną dawkę płynów ustala się w zależności
od stopnia wydolności nerek.

Prawidłowa dieta
Sposób przygotowywania potraw powinien być
taki sam jak w diecie lekko strawnej.
Unikać należy więc smażenia, pieczenia, duszenia
poprzedzonego obsmażaniem.
Potrawy podaje się gotowane lub pieczone w folii.
Można również piec na grillu lub na patelni
umożliwiającej smażenie bez tłuszczu.

Prawidłowa dieta
zadbać, aby posiłki były podane estetycznie w
możliwie atrakcyjny sposób.
ma to ogromne znaczenie zwłaszcza wtedy, gdy
chorobie towarzyszy utrata apetytu.
W celu uatrakcyjnienia smaku należy korzystać z
dozwolonych przypraw (zwłaszcza jeśli konieczna
jest niskosodowa dieta), jak również
zaostrzać smak, przyrządzając potrawy na kwaśno
przez dodatek kwasu cytrynowego, soku z cytryny
lub kwaśnego mleka.

Prawidłowa dieta
Częstotliwość podawania posiłków powinna
być taka sama jak w żywieniu człowieka
zdrowego:
4-5 razy dziennie o ustalonych porach.

Kamica nerkowa
Wyróżnia się kilka jej typów, w zależności od tego,
z czego zbudowany jest kamień.
Najczęściej mamy do czynienia z kamicą mieszaną, ale
zawsze
z przewagą jednego typu.
W każdym przypadku konieczne jest picie dużej ilości płynów
(nawet 3-3,5 litra na dobę),
w tym około litra tuż przed snem i w nocy.
Z diety wyklucza się produkty zawierające duże ilości
elementów wchodzących w skład kamieni.

Kamica moczanowa
Wskazane spożywanie głównie potraw mlecznych oraz
dużej ilości warzyw i owoców.
Unikać - potraw smażonych, pieczonych i duszonych
Nie jeść - wywarów, sosów, galaret mięsnych.
Ograniczyć - alkohol, kawę, herbatę oraz czekoladę.
Dozwolony- tylko jeden posiłek mięsny dziennie
(np. cielęcina, drób, królik, chude ryby).
Niewskazane - mleko sojowe, tłuste sery żółte i topione, tłusty ser
biały, podroby, tłuste ryby, śledzie, sardynki, rośliny strączkowe, otręby
pszenne, płatki owsiane, drożdże, grzyby.

Kamica szczawianowa
zwiększyć przyjmowanie produktów bogatych
w wapń (mleko)
ograniczyć ilość szczawianów w pożywieniu
niewskazane - fasola sucha, fasola
szparagowa, soja, szpinak, szczaw, rabarbar,
marchew, kapusta, botwina, kakao, herbata

Kamica fosforanowa
Zaleca się jedzenie mięsa, ryb, serów, chleba, kasz,
makaronów.
Ograniczyć - produkty zawierające wapń.
Niewskazane są: mleko, jogurt i kefir (powyżej 2 proc.);
tłuste sery żółte i topione, twarogi (tłuste i chude),
żółtko jaj, mięso, drób, tłuste ryby, śledzie, kasza
gryczana i jęczmienna, otręby pszenne, płatki
owsiane, chleb chrupki, suche fasola i groch,
kukurydza, kapusta, kakao, orzechy, suszone morele i
daktyle, pieczarki, lody, drożdże.

Kamica wapniowa
Ograniczyć - produkty bogate w wapń oraz sól
kuchenną,
( zmniejsza wydalanie wapnia z moczem ).
Unikać - wód wodociągowych i mineralnych
zawierających dużo soli wapnia.
Niewskazane są: mleko sojowe; mleko, jogurt, kefir
(wszystkie powyżej 2 proc.); tłuste sery żółte i
topione, żółtka jaj, śledzie, sardynki, otręby pszenne,
suchy groch, kukurydza, soja, kapusta, botwina,
kakao, orzechy, suszone figi i śliwki, rodzynki, lody.

Zespół nerczycowy
Dobowa utrata białka z moczem > 3,5 g/1,73
m2
Hipoalbuminuria
Lipiduria
Hiperlipidemia
Obrzęki

Zespół nerczycowy –
przyczyny:
Pierwotne glomerulopatie
Wtórne glomerulopatie :
- nefropatia cukrzycowa (najczęściej )
-
nefropatia toczniowa
-
skrobiawica
-
układowe zapalenie naczyń

Zespół nerczycowy –
objawy :
pienienie sie moczu w skutek dużej zawartości
białka
obrzęki tkanki podskórnej
przesięki w jamach ciała
nadciśnienie tętnicze
niedożywienie i wyniszczenie
żółtaki powiek
przełomy brzuszne- krótkotrwały silny ból
brzucha z wymiotami,obroną mięśniową,
gorączką –wskutek obrzęku błony śluzowej jelit.

Zespół nerczycowy –
objawy
laboratoryjne:
białkomocz
osad moczu zależy od przyczyny ZN
hipoalbuminemia
niedokrwistość
hipokalcemia
hipercholesterolemia i hipertriglicerydemia

Zespół nerczycowy -
leczenie
Leczenie ukierunkowane na przyczynę ZN i spowolnienie PChN
Leczenie objawowe - zmniejszenie białkomoczu i obrzęków
Leczenie niefarmakologiczne :
dieta niskosodowa ( < 50-100 mmol/dobę tj. 2,4-5,8 g NaCl/dobę )
białko- do 0,8-1,0g/kg + 100% ilości traconej z moczem
zaleca się wysokowartościowe białko ( białko jaj kurzego, soja, mleko,mięso,
ryby, białko roślinne)
Cholesterol i NKT < 30% zapotrzebowania energetycznego
(używanie wyłącznie tłuszczów roślinnych, unikanie smażenia )
Dużo świeżych warzyw i owoców
wypoczynek w pozycji leżącej z uniesionymi kończynami dolnymi

Dziękuję za
uwagę !
Document Outline
- Dieta w chorobach nerek
- Co to jest niewydolność nerek?
- Jakie są rodzaje niewydolności nerek?
- podstawowe badania dla oceny wydolności nerek
- ONN
- ONN – podział:
- Obraz kliniczny ONN
- w ONN mogą występować:
- ONN – badania dodatkowe:
- ONN – 4 okresy
- Leczenie ONN
- Slide 12
- Slide 13
- PNN
- PNN – najczęstsze przyczyny:
- stadia PChN a PNN
- Klinika PNN
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- 1. Stadium PChN
- 2 i 3. Stadium PChN
- 4. Stadium PChN
- 5. Stadium PChN
- Dieta ziemniaczana
- Prawidłowa dieta
- Slide 30
- Slide 31
- Slide 32
- Dieta niskosodowa
- Slide 34
- Dieta niskopotasowa
- Dieta niskofosforowa
- Prawidłowa dieta
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Kamica nerkowa
- Kamica moczanowa
- Kamica szczawianowa
- Kamica fosforanowa
- Kamica wapniowa
- Zespół nerczycowy
- Zespół nerczycowy – przyczyny:
- Zespół nerczycowy – objawy :
- Zespół nerczycowy – objawy laboratoryjne:
- Zespół nerczycowy - leczenie
- Slide 53
Wyszukiwarka
Podobne podstrony:
Dieta w chorobach nerek 2 czarno biały
Dieta w chorobach nerek u dzieci
Dieta w chorobach nerek 2 czarno biały
Dieta w niewydolności nerek, różności, dietetyka, diety w chorobie
III WWL DIAGN LAB CHORÓB NEREK i DRÓG MOCZ
Choroby nerek w ciąży
1 Podstawy diagnostyki w chorobach nerek 2005
Podział chorób nerek z elementami patofizjologii
ciaza u kobiet z chorobami nerek
Wybrane choroby nerek i uk adu oddechowego
Choroby nerek i PIH
Cukrzycowa choroba nerek
diagnostyka chorob nerek id 134 Nieznany
Przewlekła choroba nerek profilaktyka i hamowanie progresji
zakazne, WAZNE-DIETA-CHOROBY
więcej podobnych podstron