
Choroby skóry o etiologii
wirusowej
Lek. med. Tomasz
Sierzputowski

Grupa opryszczek

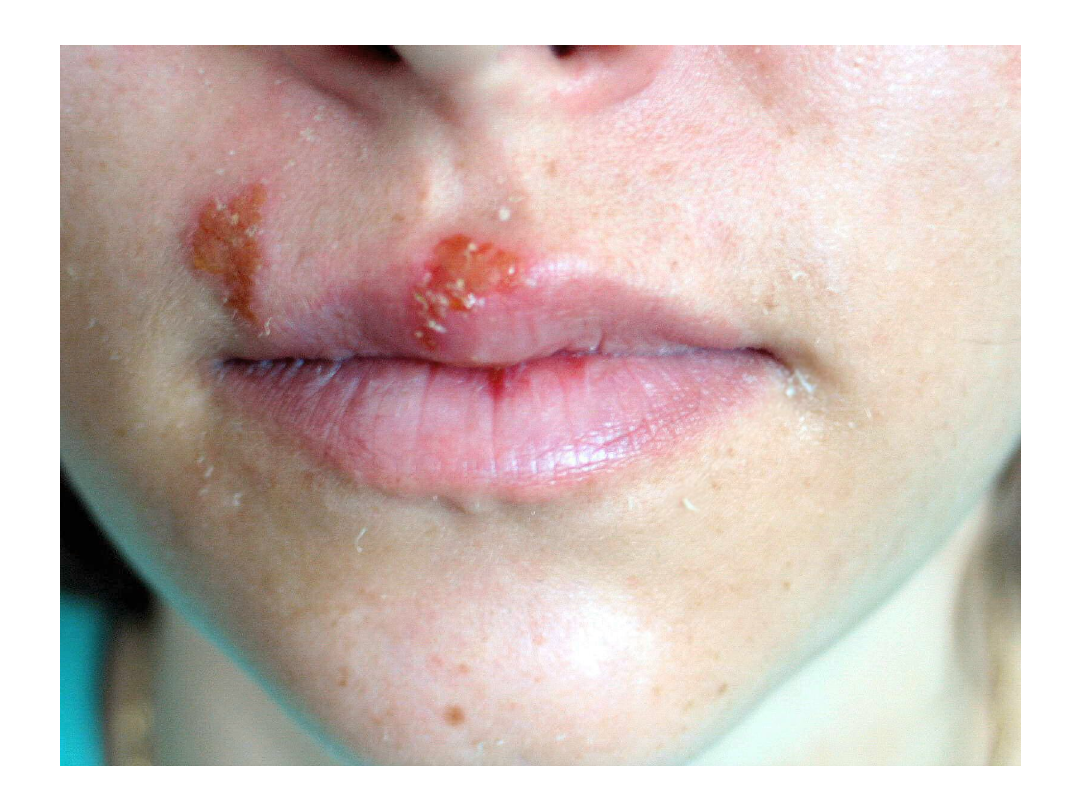
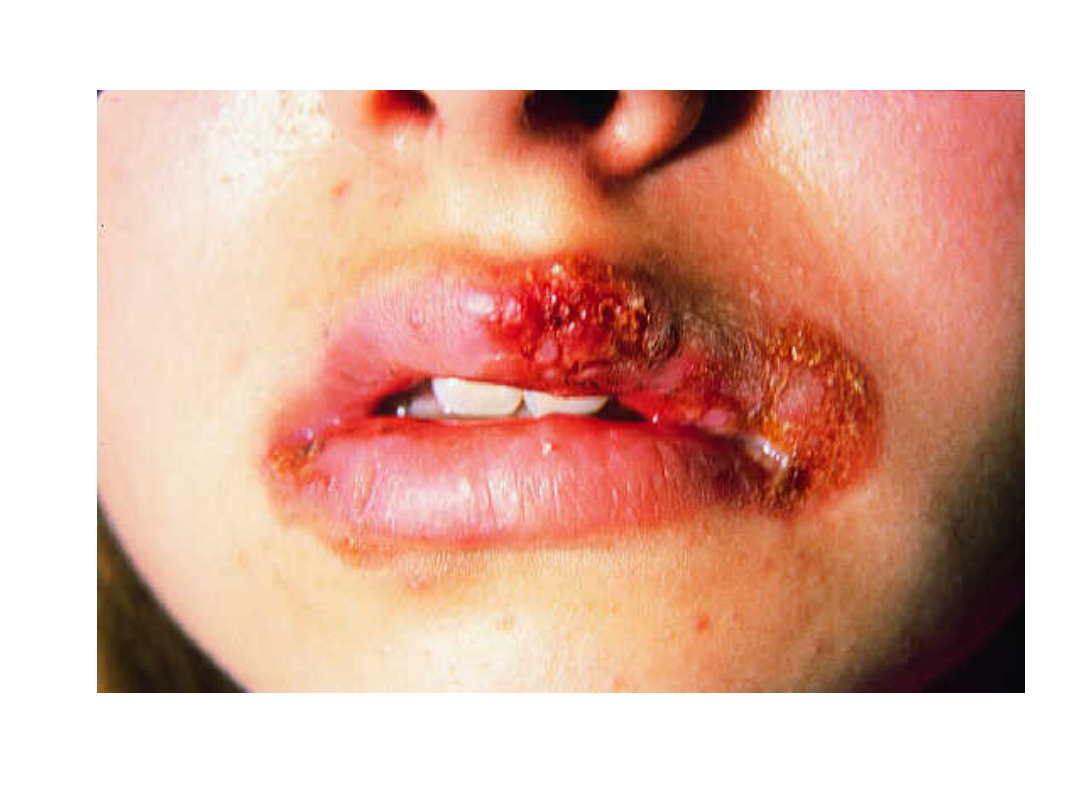
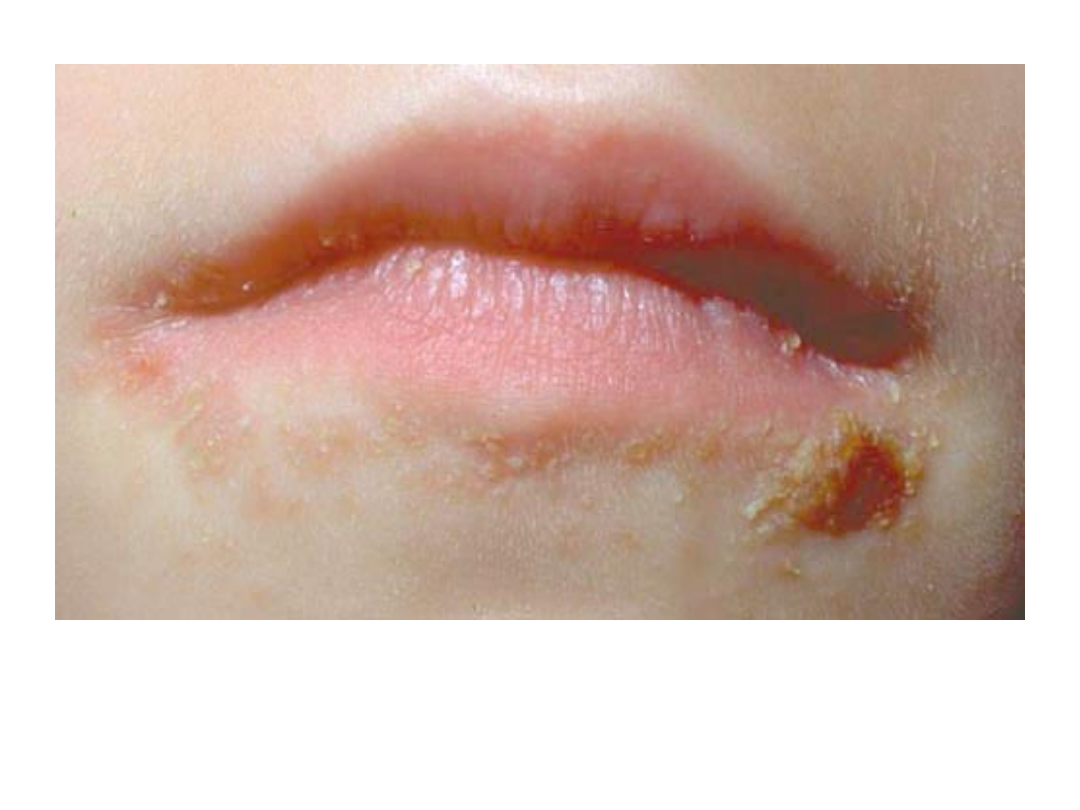
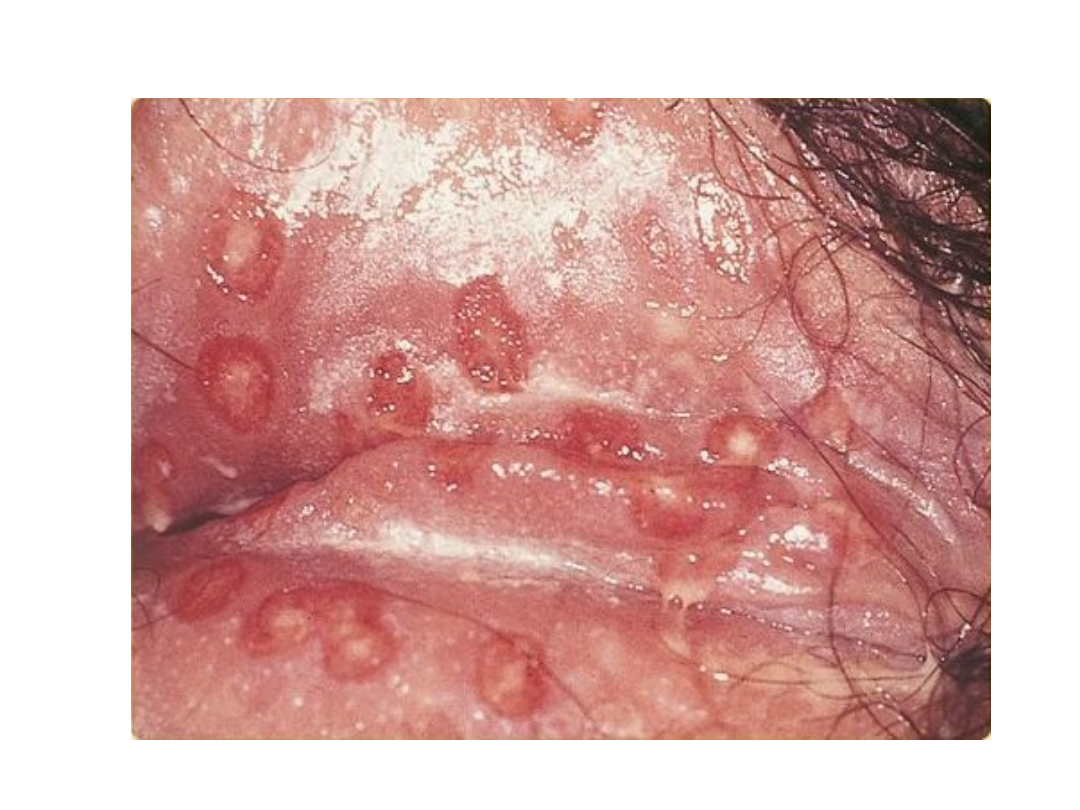
Opryszczka zwykła
• Czynnikiem wywołującym jest wirus
opryszczki zwykłej -
herpes simplex
• Większość ludzi zakażona jest wirusem
opryszczki
• Infekcja utrzymywana jest w formie utajonej
i może być prowokowana osłabieniem
organizmu (choroby gorączkowe i zakaźne)
oraz przegrzaniem lub oziębieniem ciała

Opryszczka zwykła
• Wyróżnia się 2 typy wirusa
– HSV 1 – powodujący zmiany na błonach
śluzowych jamy ustnej, wargach, twarzy,
tułowiu i kończynach (rzadziej na narządach
płciowych)
– HSV 2 – powodujący zmiany w obrębie
narządów płciowych i pośladków (może mieć
związek z rakami narządów płciowych jako
kokancerogen)

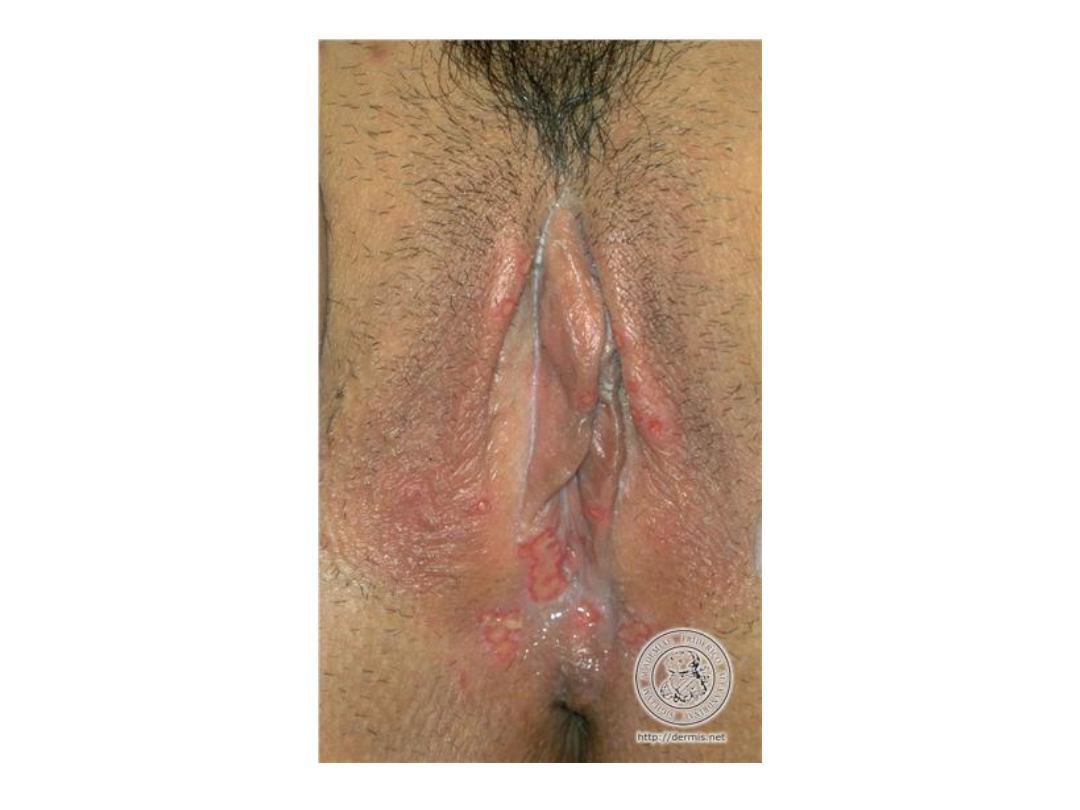
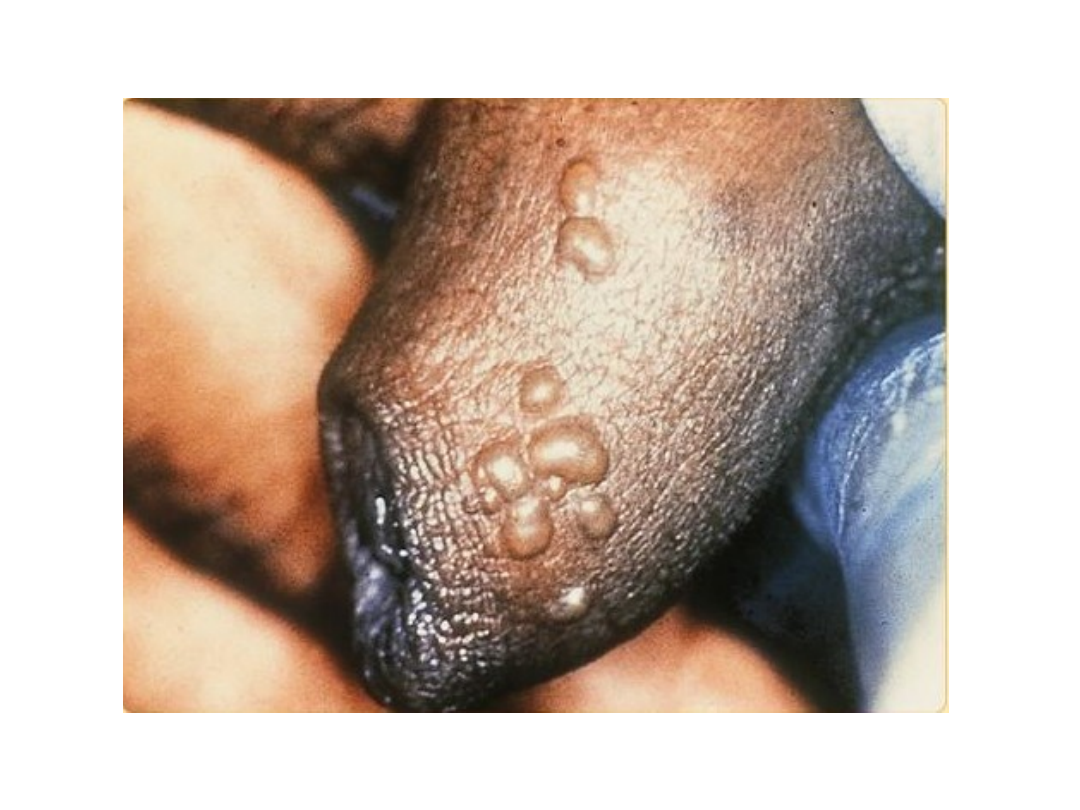
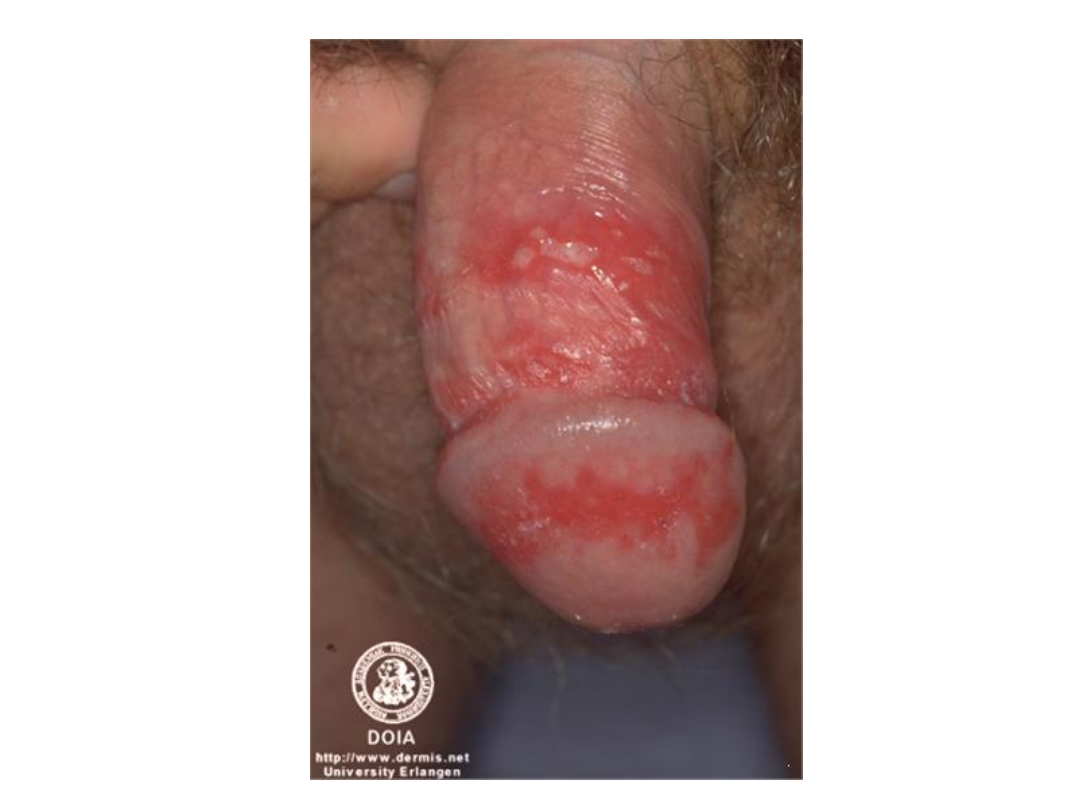
Opryszczka zwykła
• Wykwitami pierwotnymi są pęcherzyki
wielkości kilku milimetrów, usadowione
na rumieniowej podstawie i z
tendencją do grupowania się
• Pęcherzyki początkowo wypełnione są
płynem surowiczym, następnie ropą i
pokrywają się strupami w ciągu kilku
dni.

Opryszczka zwykła
• Zmianom skórnym towarzyszy niekiedy
pieczenie lub lekka bolesność (czasem
poprzedzająca).
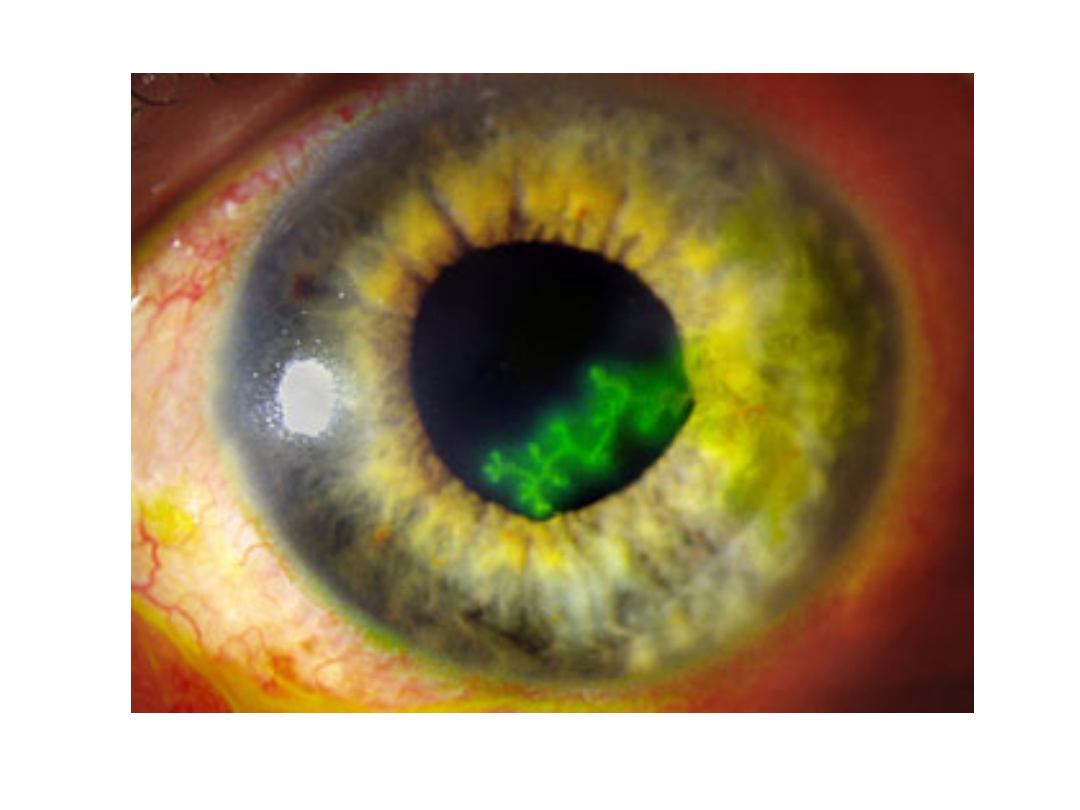
• Czasem zmiany chorobowe zajmują rogówkę
i mogą powodować trwałe upośledzenie
wzroku.
• Przebieg opryszczki jest krótkotrwały, ale z
dużą tendencją do nawrotów.

Opryszczka zwykła
• Różnicowanie
– Półpasiec (większa bolesność, jednostronne
umiejscowienie)
– Liszajec pęcherzowy (łatwe przeszczepianie na skórę
otoczenia)
– Pęcherzyca błon śluzowych (mniejsza bolesność)
– Afty (brak pęcherzyków)
– Nadżerkowe zapalenie żołędzi (brak pęcherzyków)

Opryszczka zwykła
• Leczenie
– Miejscowo – leczenie odkażające i
osuszające ( pasty cynkowe, aerozole
z antybiotykiem) oraz p-wirusowe
(5% acyklowir)
– Ogólnie – Acyklowir (zovirax), Penciklovir
(Famiciclovir), isoprinosine, witaminy
z grupy B (B1, B12)

Półpasiec
• Czynnikiem sprawczym jest
varicella
zoster virus
, czyli wirus ospy wietrznej.
• Choroba występuje u osób które
przebyły ospę wietrzną.
– Reaktywacja utajonego zakażenia
– Zakażenie z zewnątrz

Półpasiec
• Wirus wykazuje powinowactwo do
układu nerwowego.
• Zmiany skórne dotyczą miejsc
odpowiadających unerwieniu jednego
lub kilku korzonków tylnych.
• Wirus atakuje zwoje międzykręgowe,
zwoje czuciowe nerwów czaszkowych.

Półpasiec
• Ograniczony charakter półpaśca
zależy od odporności nabytej w
wyniku przebytej ospy wietrznej.
• Znaczny spadek odporności może
być przyczyną uogólnienia się zmian.

Półpasiec
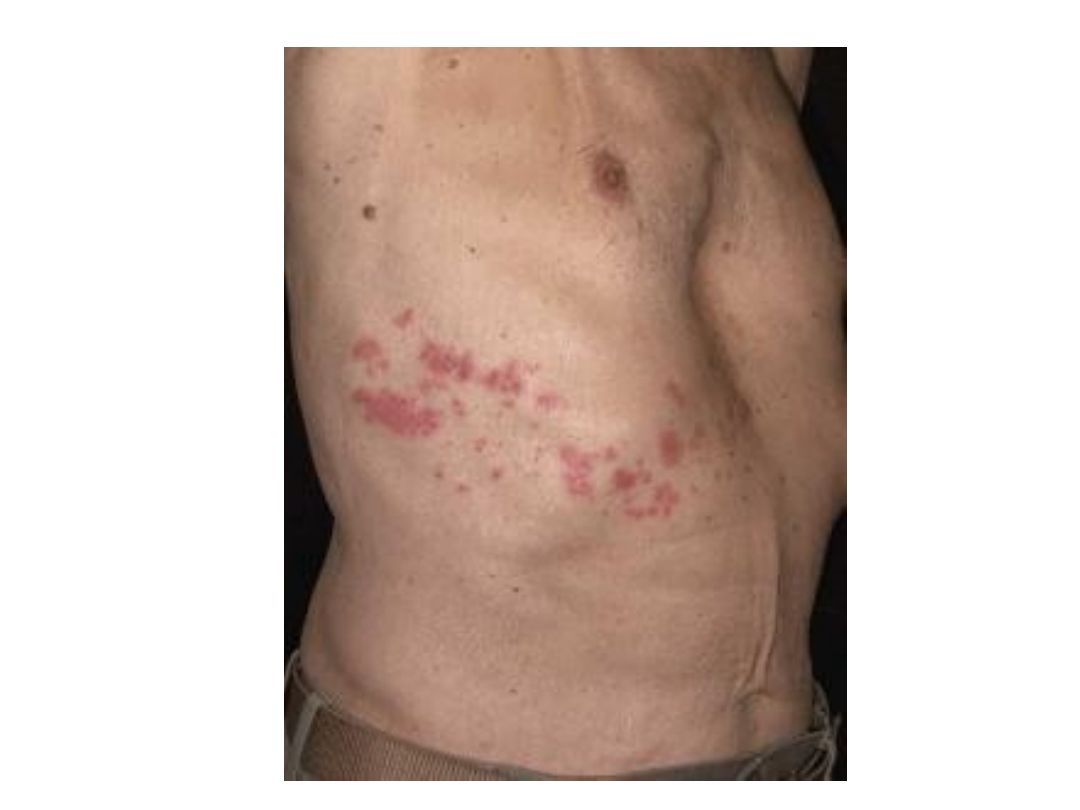
• Wykwitem pierwotnym jest surowiczy
pęcherzyk o trwałej pokrywie.
• Pęcherze są zgrupowane lub rozsiane
wzdłuż nerwów zaopatrujących daną
okolicę.

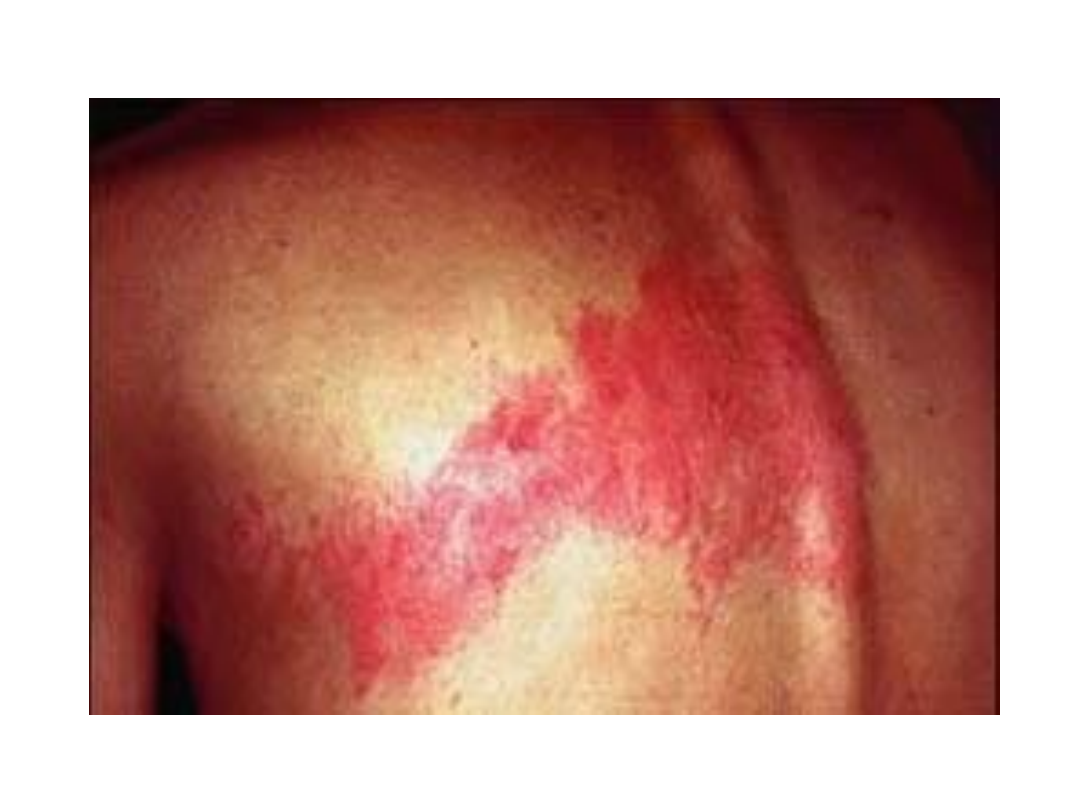
Półpasiec
• Umiejscowienie – twarz (I gałąź nerwu
trójdzielnego, klatka piersiowa (nerwy
międzyżebrowe).
• Zmiany skórne poprzedza silny
nerwoból, który trwa przez cały okres
choroby a nawet kilka miesięcy po jej
ustąpieniu, czasem ma charakter
nawrotowy.

Półpasiec
• Półpasiec pozostawia trwałą
odporność
• Nawroty oraz zmiany rozsiane
sugerują dokładniejsze przebadanie
w kierunku nowotworów i innych
defektów immunologicznych

Półpasiec
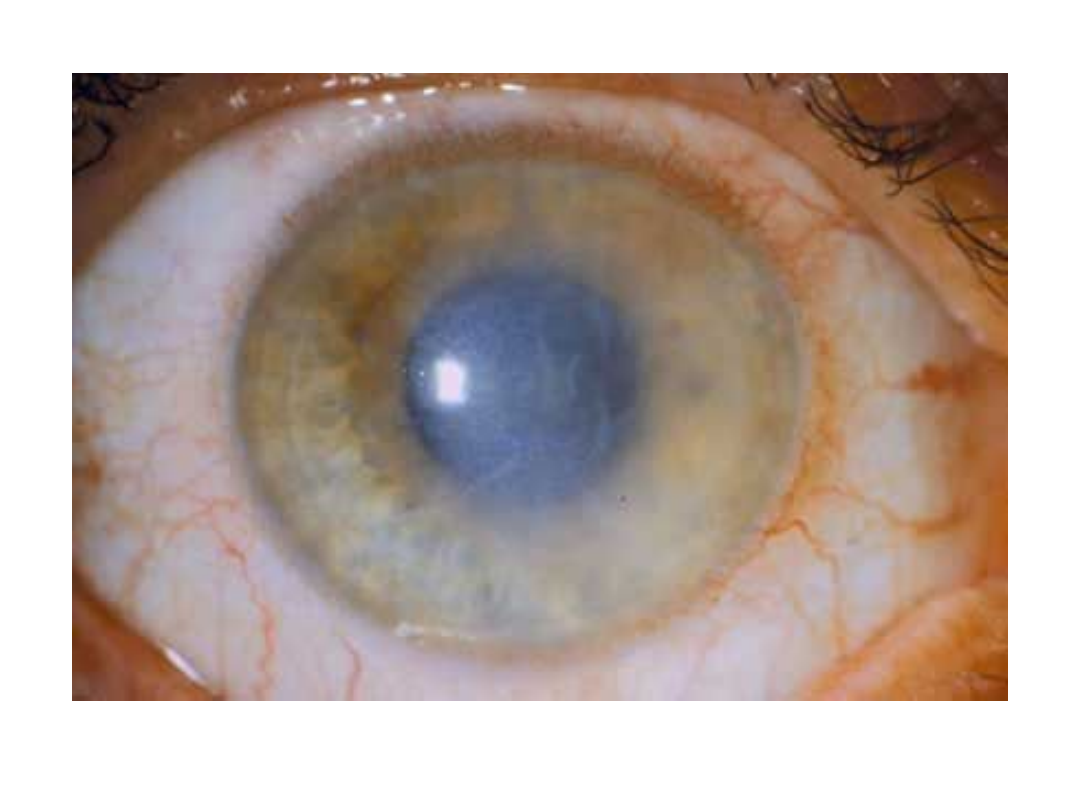
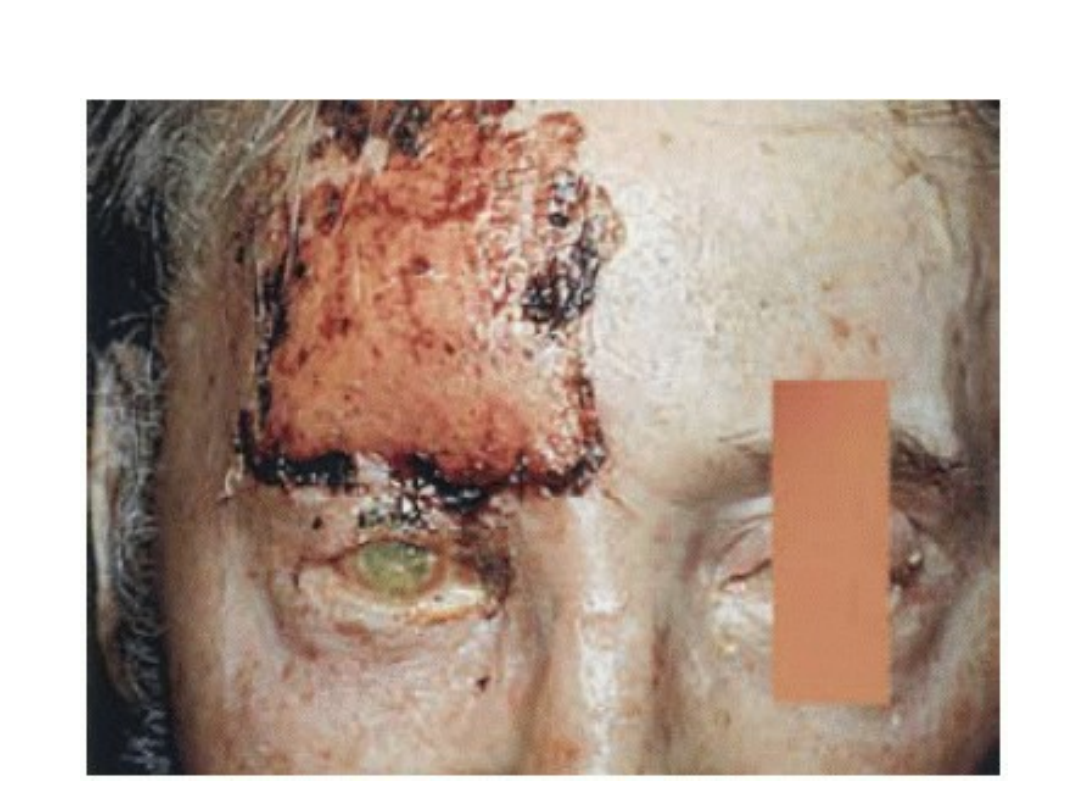
• Odmiany półpaśca
– Zgorzelinowa
– Krwotoczna
– oczna
– Uogólniona lub rozsiana

Półpasiec
• Powikłania
– Zajęcie rogówki
– Porażenie nerwów
• Okoruchowych
• Przedsionkowo-ślimakowych (częściowa
utrata słuchu)
• Twarzowych
• Trójdzielnych
– Bóle neuralgiczne

Półpasiec
• Różnicowanie
– Opryszczka
– Róża pęcherzowa
– Neuralgia innego pochodzenia

Półpasiec
• Leczenie
– Acyklovir dożylnie lub doustnie
– GKS (zapobieganie neuralgii)
– Antybiotyki (profilaktyka zakażenia
bakteryjnego)
– Witaminy B1, B12
– Miejscowo preparaty odkażające
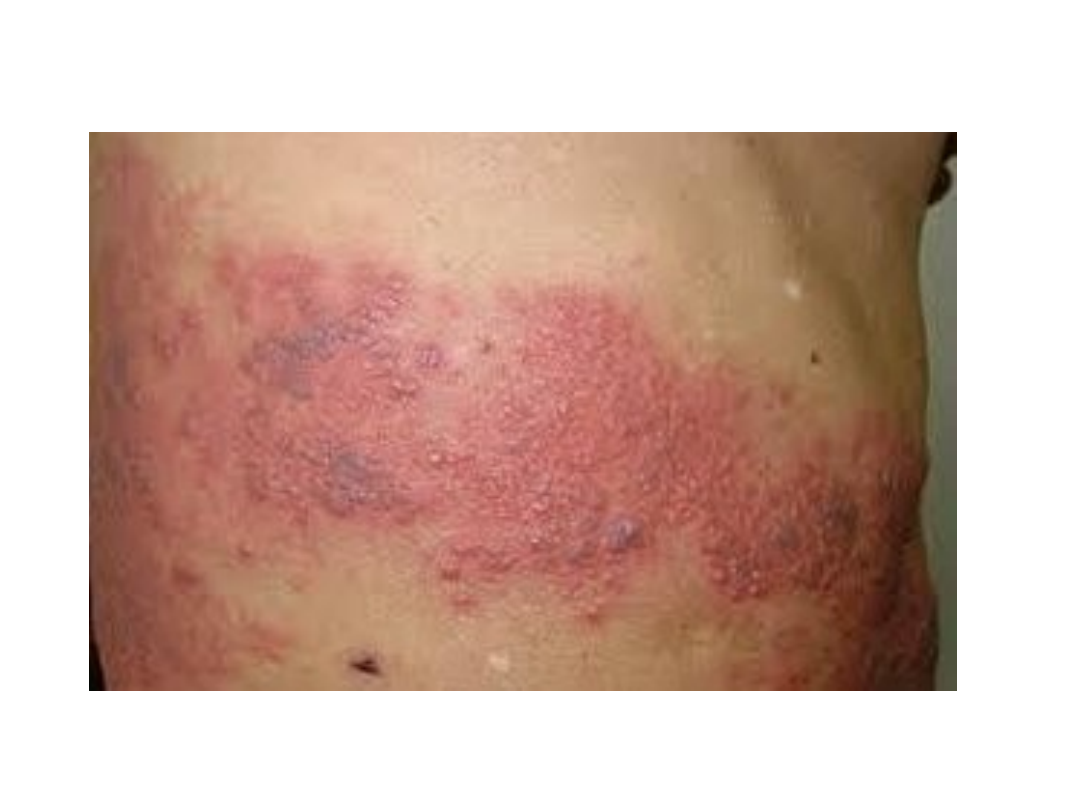

Ospa wietrzna
• Czynnik etiologiczny – varicella
zoster virus
• Zakaźność jest znaczna, szczególnie
w wieku dziecięcym
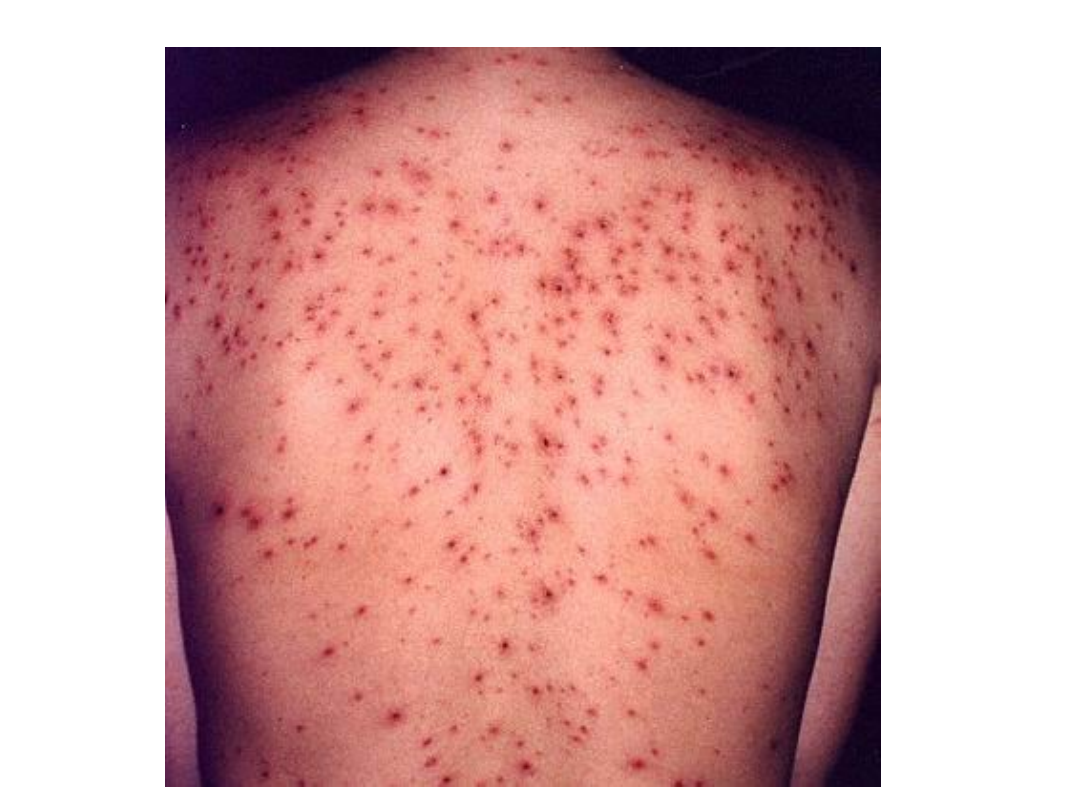
Ospa wietrzna
• Zmiany początkowo mają charakter
grudkowo-rumieniowy, następnie
tworzą się pęcherzyki i wykwity
krostkowe. Po kilku dniach tworzą się
strupy
• Umiejscowienie – twarz, skóra
owłosiona głowy, tułów i kończyny
oraz błony śluzowe

Ospa wietrzna
• Występuje najczęściej u dzieci 2-6 r.ż
• Okres wylęgania ok. 14 dni
• Choroba trwa 2-4 tygodni
• Przebieg u dorosłych może być ciężki

Ospa wietrzna
• Powikłania
– Powstanie blizenek
• Różnicowanie
– Półpasiec uogólniony
• Leczenie
– Ogólne – czasem antybiotyki (profilaktyka
zakażenia bakteryjnego), w ciężkich
przypadkach acyklovir
– Miejscowo – środki odkażające, p-świądowe

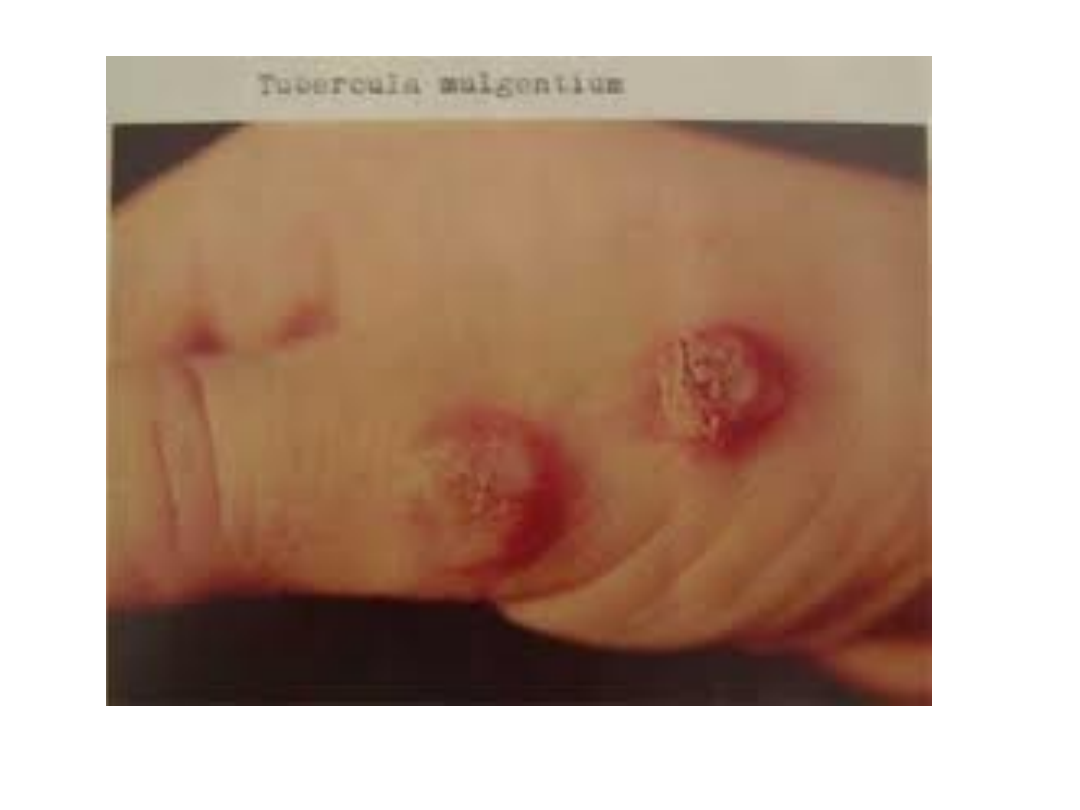
Guzy Dojarek
• Czynnik etiologiczny – wirus z grupy
ospy (paravaccinia)
• Wykwity mają charakter twardych
guzów wielkości 1-2 cm o
sinoczerwonym zabarwieniu, z
zagłębieniem w części środkowej. W
okresie późniejszym pokryte silnie
przylegającym strupem

Guzy Dojarek
• Umiejscowienie
– Palce rąk (u dojarek)
• Okres trwania ok. 4-6 tygodni
• Zmiany są niebolesne, ustępują
samoistnie
• Leczenie jest zbędne
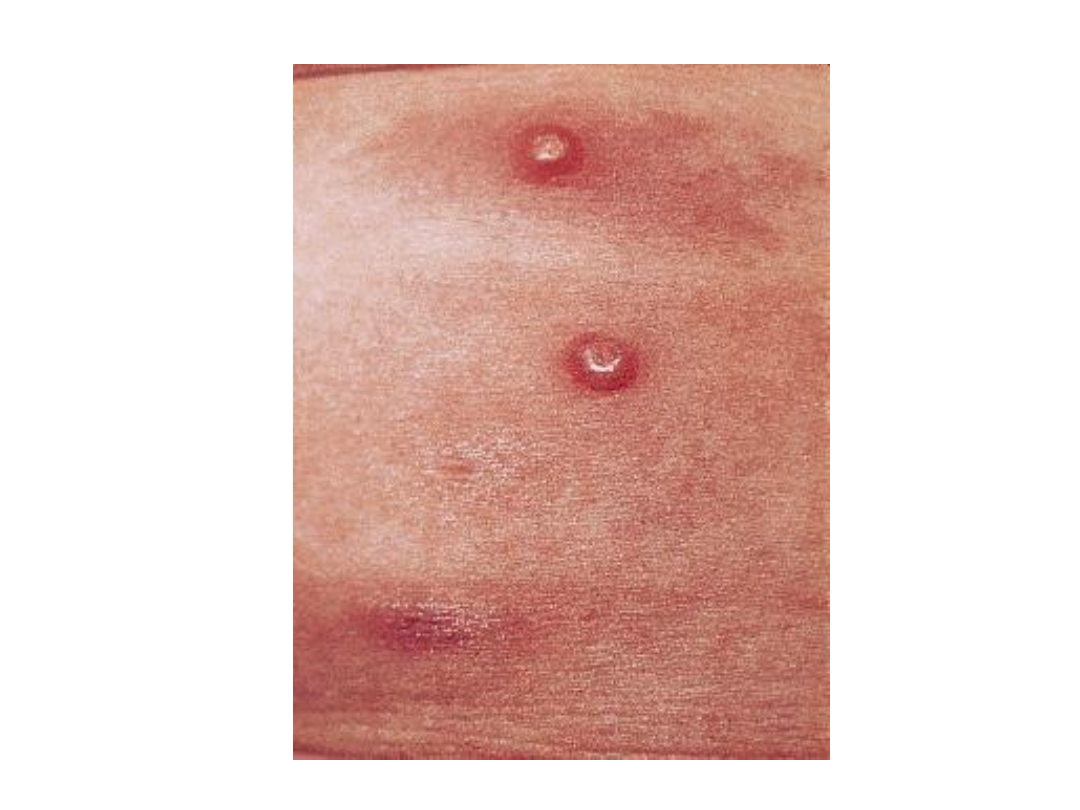

Mięczak zakaźny
• Czynnik etiologiczny – wirus z grupy
ospy (poxvirus)
• Okres wylęgania – 2-7 tygodni
• Zakaźność jest znaczna

Mięczak zakaźny
• Wykwity mają charakter guzków o
wymiarach ok. 2-6 mm o woskowobiałej
barwie z wgłębieniem w części środkowej
– Po nakłuciu i uciśnięciu wydobywa się
charakterystyczna treść barwy masy perłowej
• Leczenie – wyłyżeczkowanie,
mechaniczne wyciskanie zawartej treści,
stosowanie następnie preparatów
odkażających
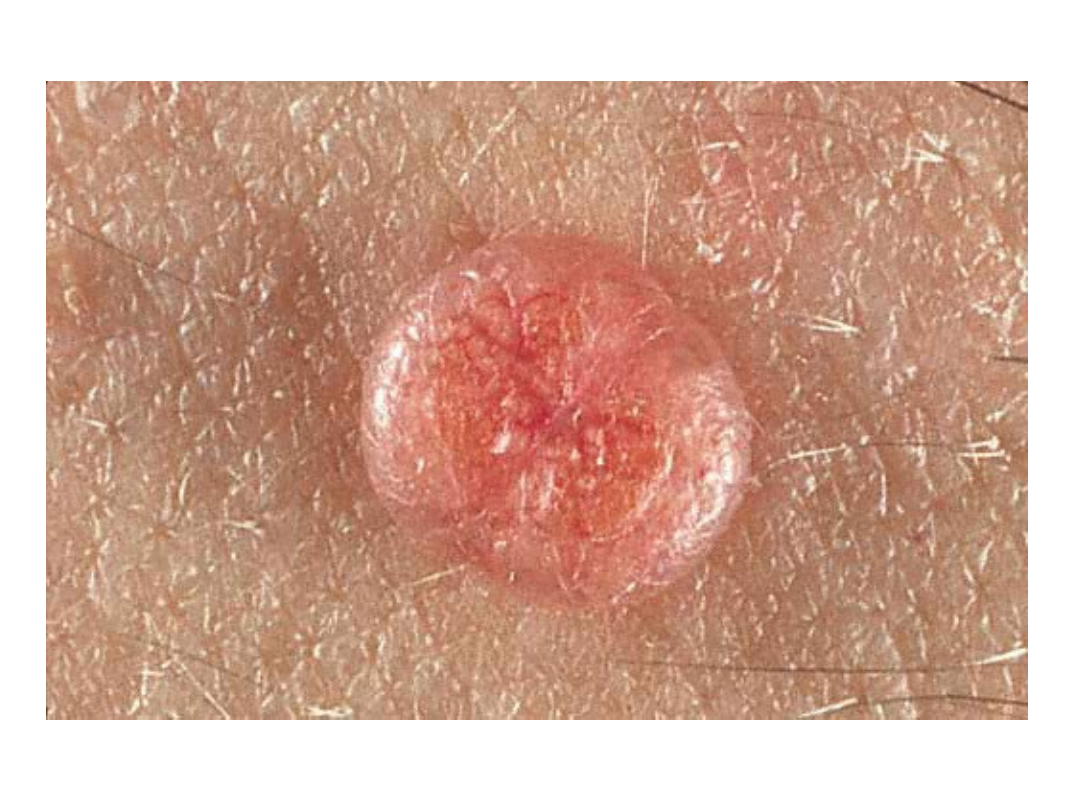
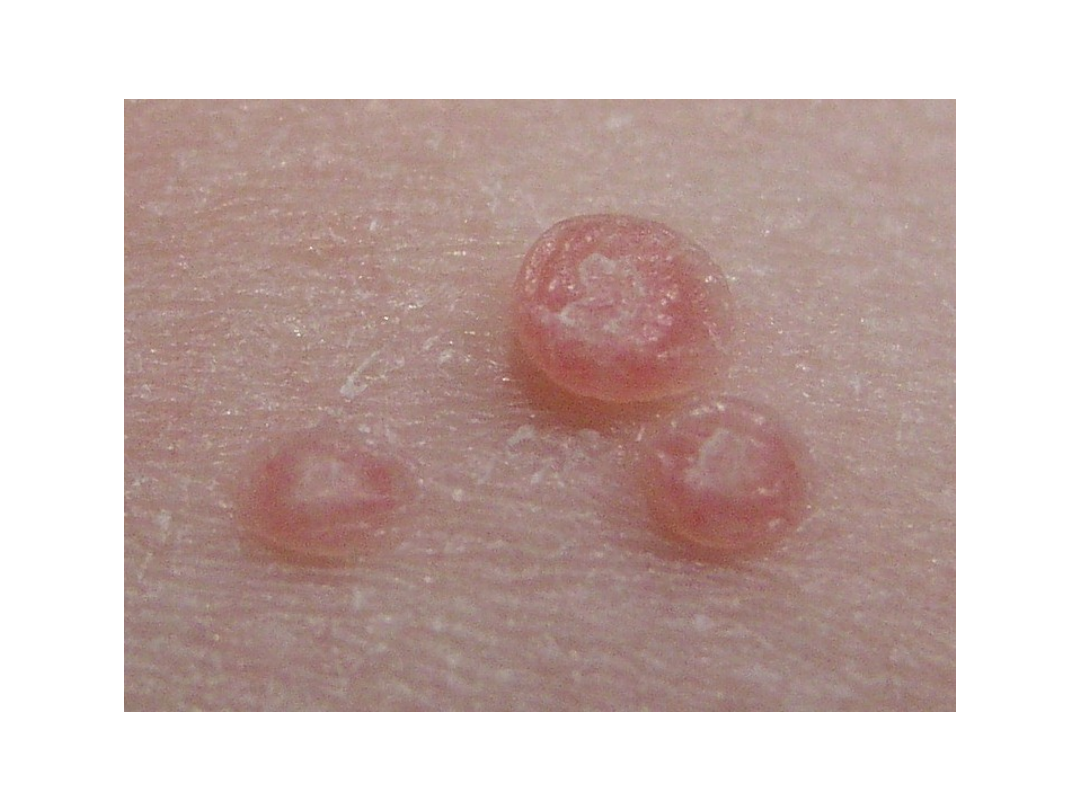
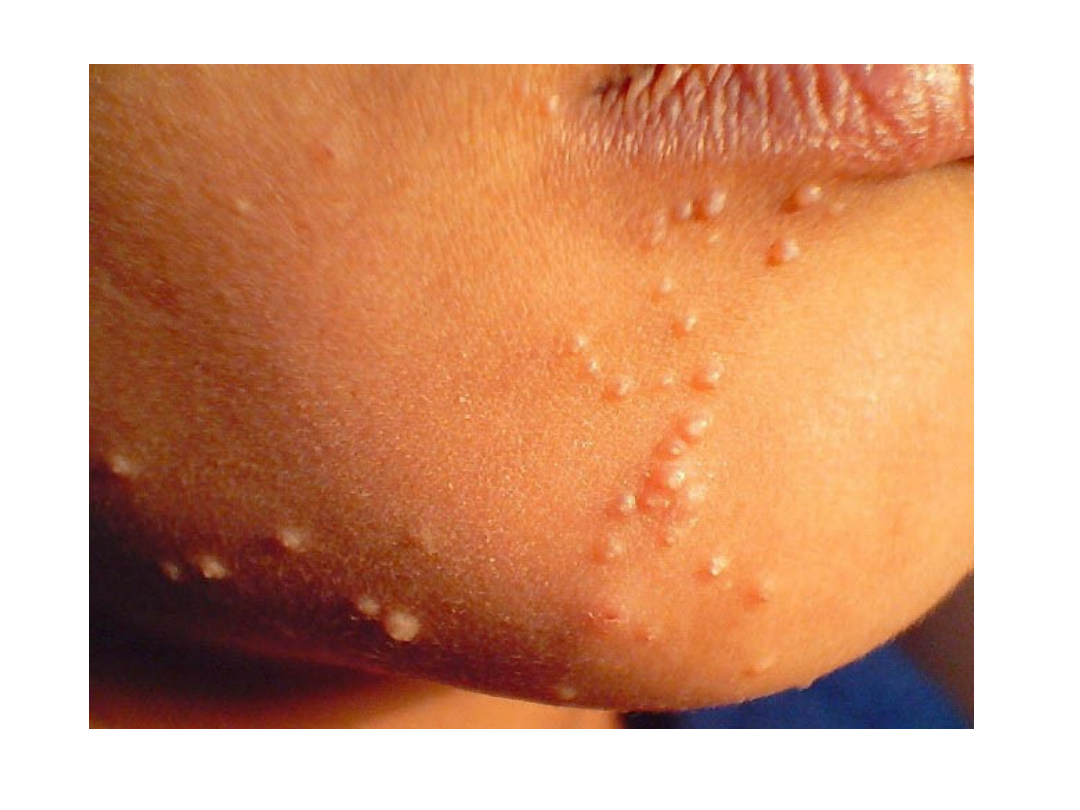

Grupa brodawek
• Wirus brodawczaka ludzkiego (HPV)
– 70 typów i wciąż odkrywane nowe
– Wiele typów onkogennych
• 16, 18, 31, 33
– Typy związane z kłykcinami
• 6, 11

Brodawki zwykłe
• Czynnik sprawczy – HPV 2 (także
inne typy np. HPV 4, HPV 7)
• Okres wylęgania od kilku tygodni do
kilku miesięcy

Brodawki zwykłe
• Wykwitem pierwotnym jest grudka o
średnicy kilku lub kilkunastu
milimetrów o barwie szarobrunatnej
lub w kolorze skóry
• Zmiany są wyniosłe nad poziom
skóry, o szorstkiej powierzchni

Brodawki zwykłe
• Umiejscowienie jest rozmaite –
najczęściej palce rąk, wały
paznokciowe, niekiedy pod płytką
paznokciową
• Przebieg może być wieloletni

Brodawki zwykłe
• Różnicowanie
– Gruźlica brodawkująca
– Brodawka łojotokowa
– Rak brodawkujący
• Leczenie
– Zamrażanie, łyżeczkowanie,
elektrokoagulacja, preparaty keratolityczne
(kwas salicylowy, kwas mlekowy)
– Czasem po usunięciu 1 brodawki reszta
ustępuje samoistnie w krótkim czasie
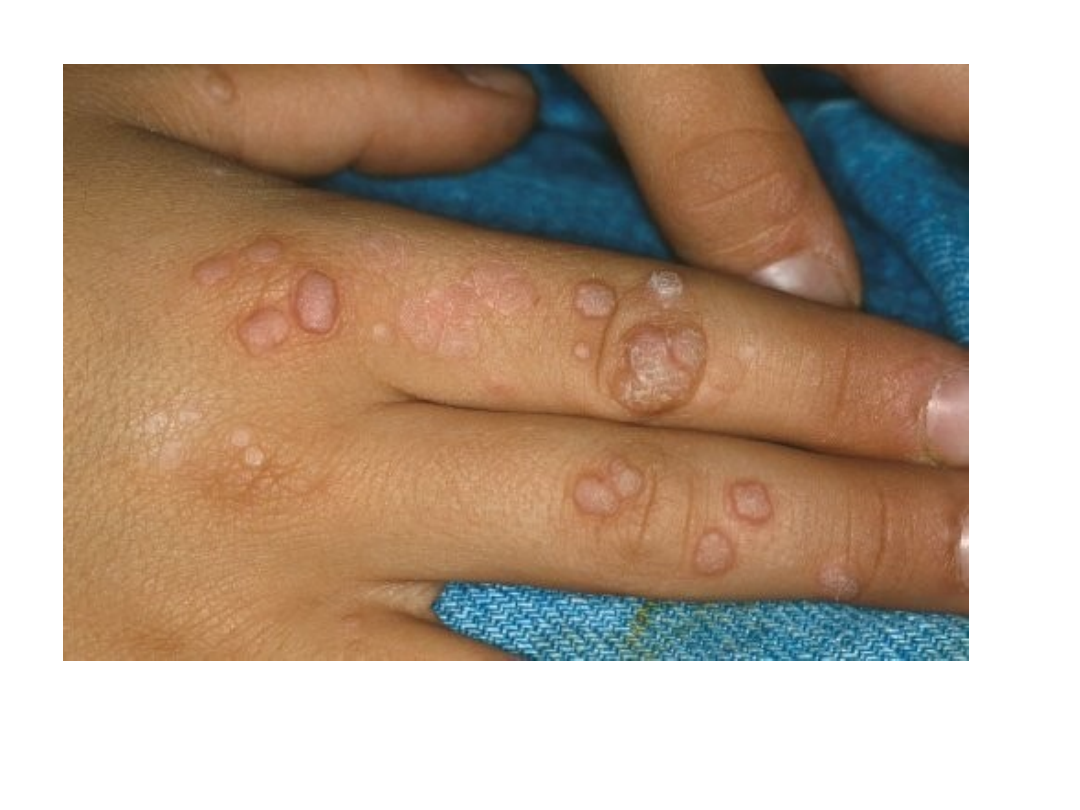
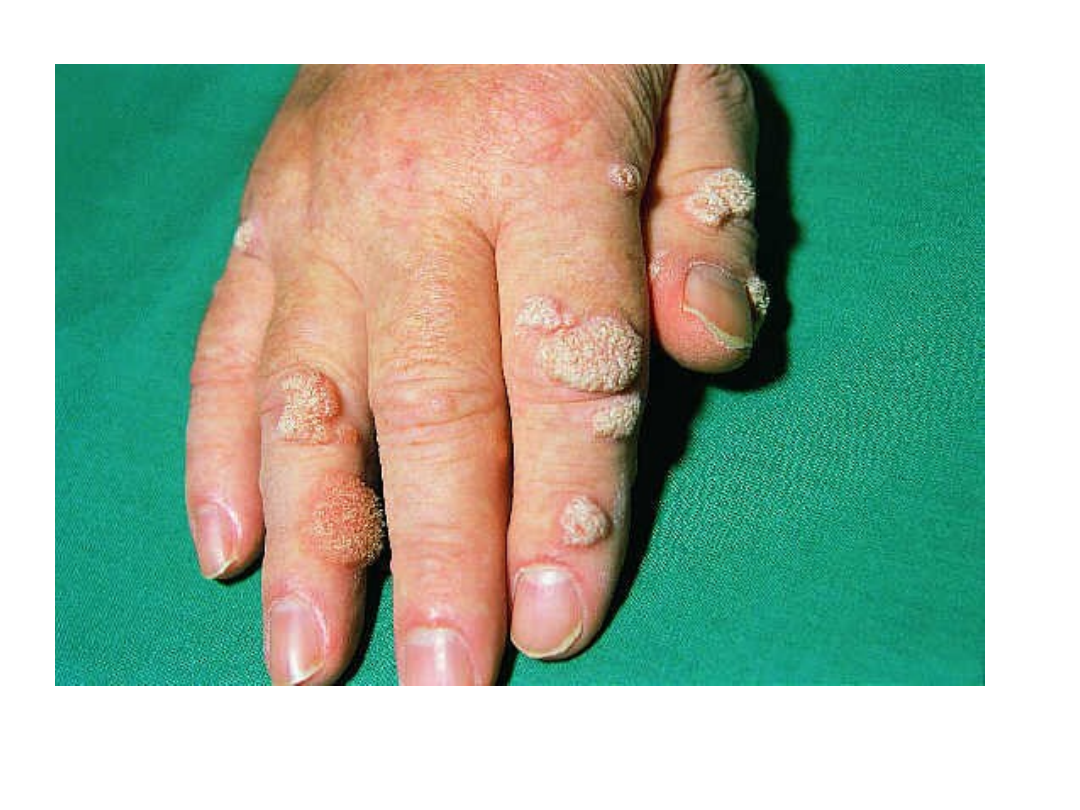

Brodawki stóp
• Etiologia – HPV1 (myrmecia) lub HPV2
(brodawki mozaikowe)
• Typ 1
– bardzo duża zakaźność
– Często dzieci i młodzież (zakażenia
basenowe)
• Typ2
– Ten sam, który wywołuje brodawki zwykłe
– Zwykle występuje upośledzenie odporności

Brodawki stóp
• Myrmecia
– Zwykle pojedyncze lub nieliczne
– Wywołują odczyn zapalny i bolesność
(wnikają głęboko w skórę)
– Bardzo rzadko reinfekcja
– Charakterystyczny sposób ustępowania
zmian (wszystkie brodawki
równocześnie stają się czarne, a podłoże
silnie zaczerwienione)

Brodawki stóp
• Brodawki mozaikowe
– Zajmują powierzchowne części skóry
– Zmiany są rozległe i liczne
– Często nawracają
– przebieg długotrwały
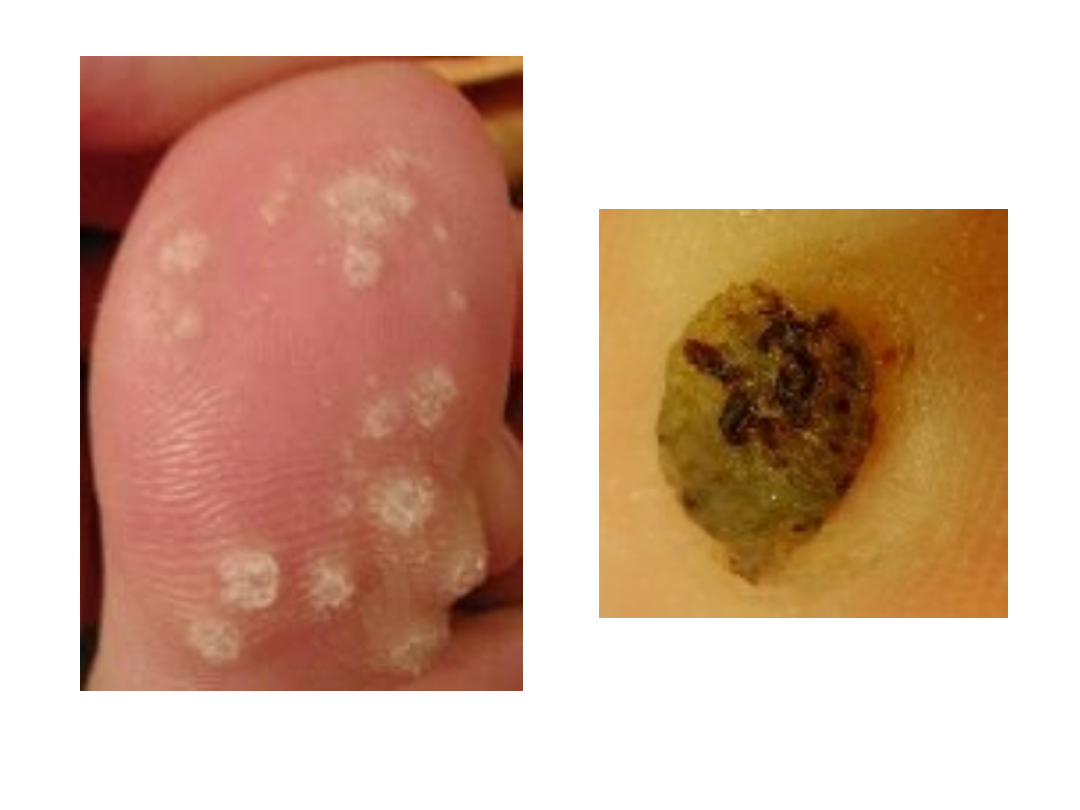

Brodawki płaskie
• Czynnik sprawczy – HPV3, czasem
HPV10
• Zmiany mają charakter gładkich
grudek o nieco błyszczącej powierzchni
• Nieznacznie wyniosłe ponad
powierzchnie skóry i niewiele różniące
się barwą od otoczenia
• Wykwity zwykle liczne i rozsiane

Brodawki płaskie
• Umiejscowienie – najczęściej grzbiety
rąk, dolne części twarzy, czoło
• Brodawki często układają się linijnie w
miejscu zadrapania (objaw Koebnera)
• Ustępowanie choroby ma
charakterystyczny przebieg –
wszystkie wykwity stają się
zaczerwienione i ulegają obrzękowi,
następnie ustępują po kilku tygodniach
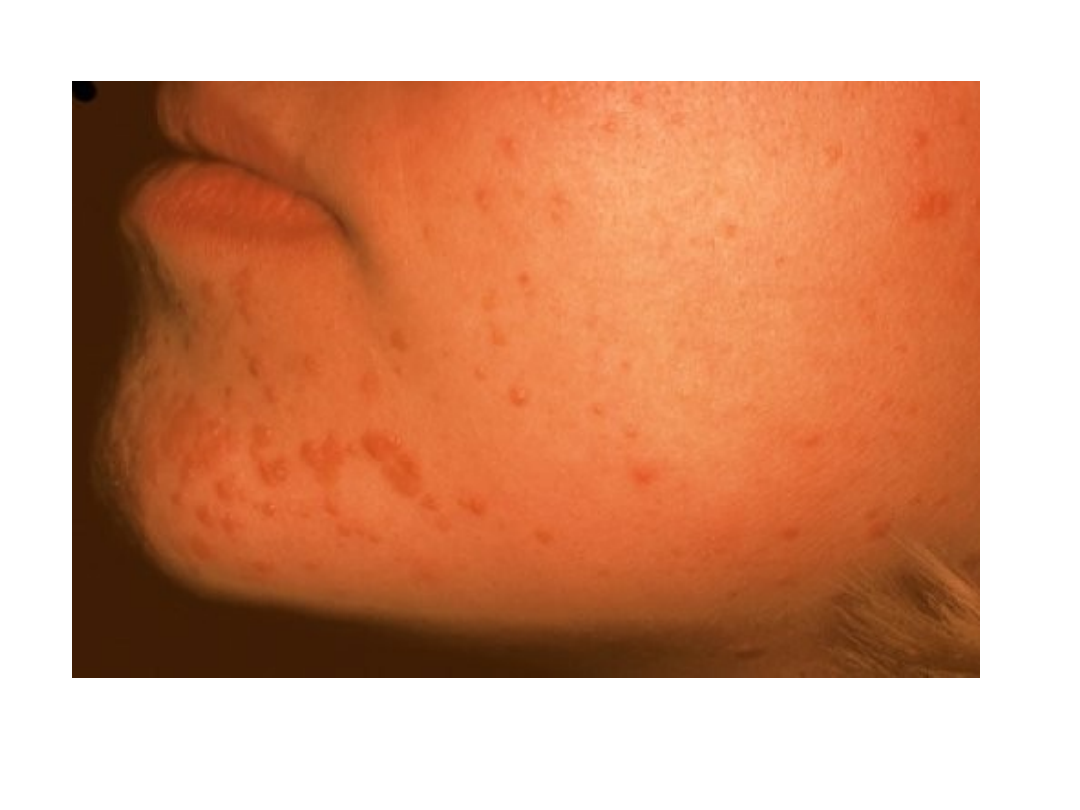

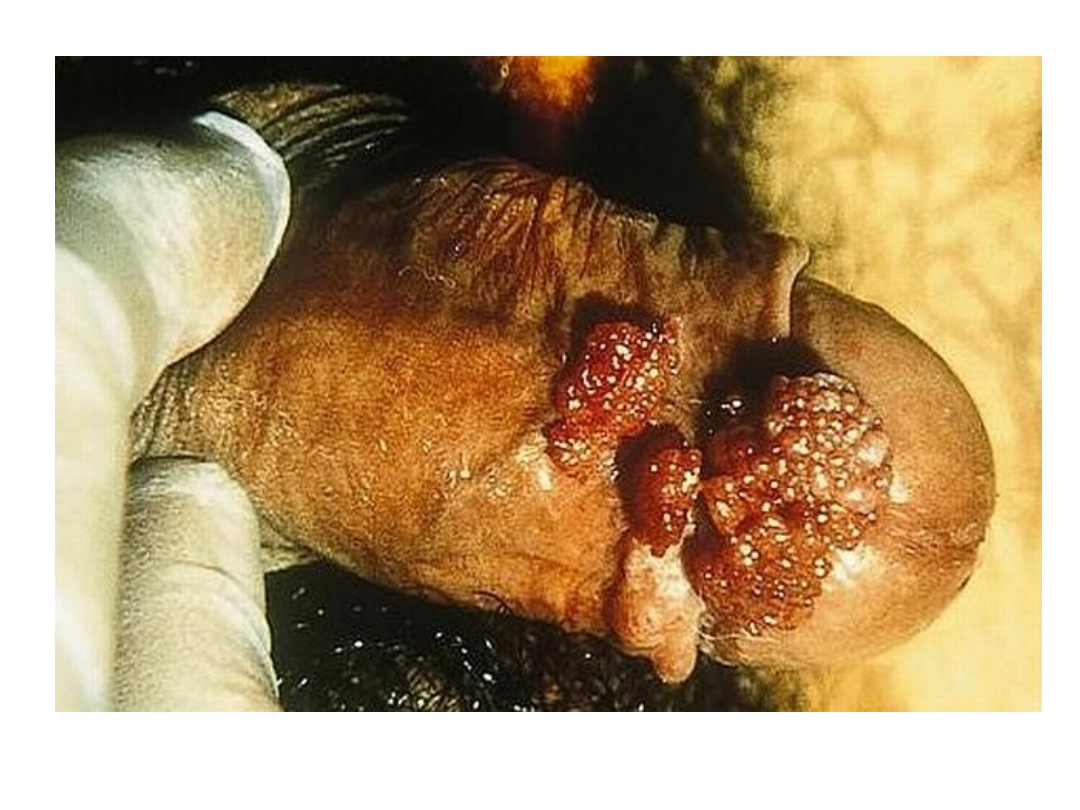
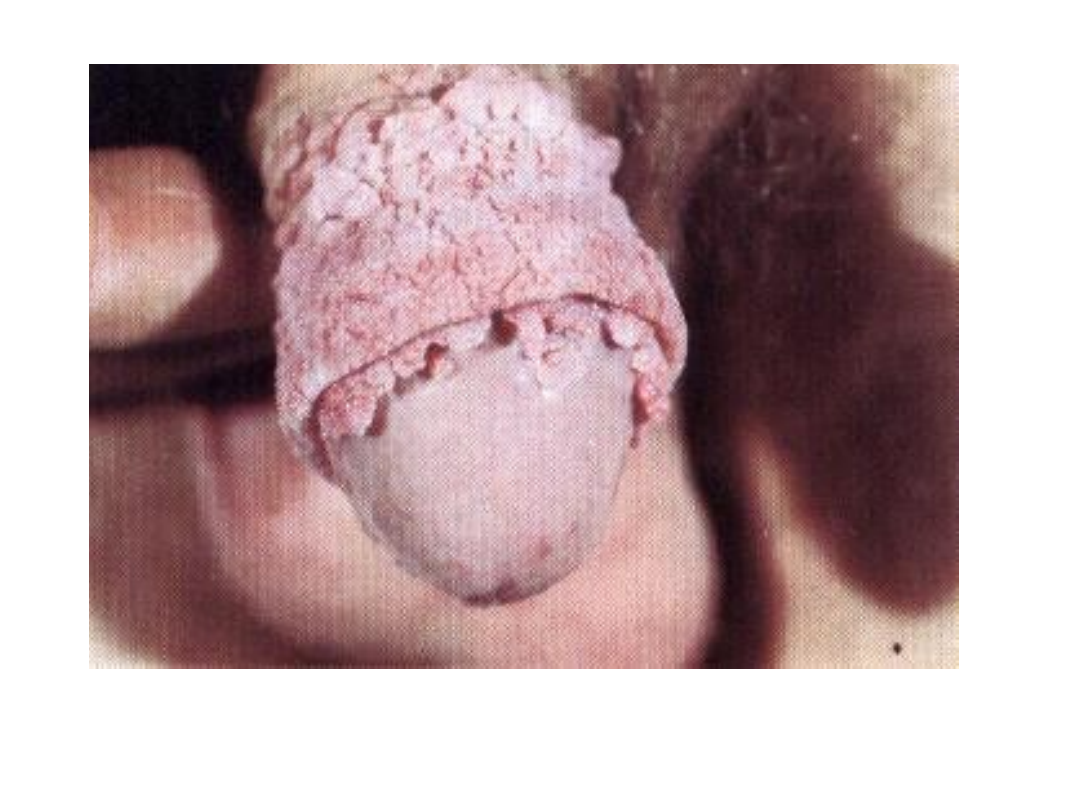
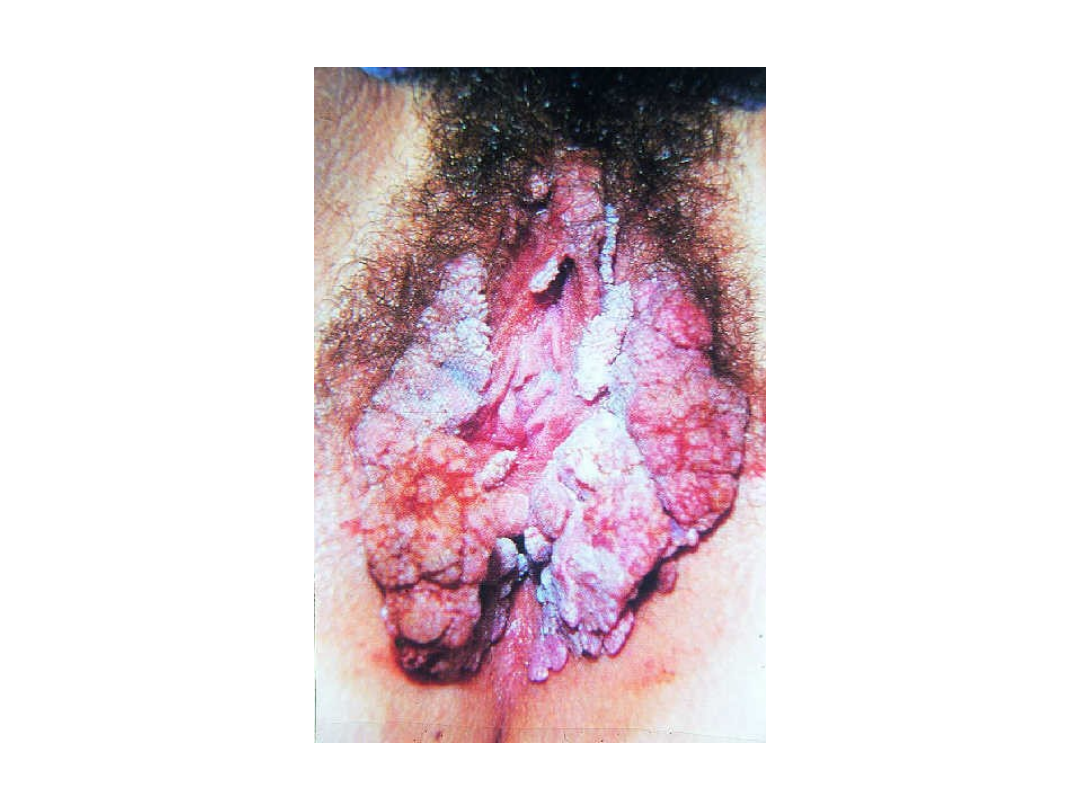
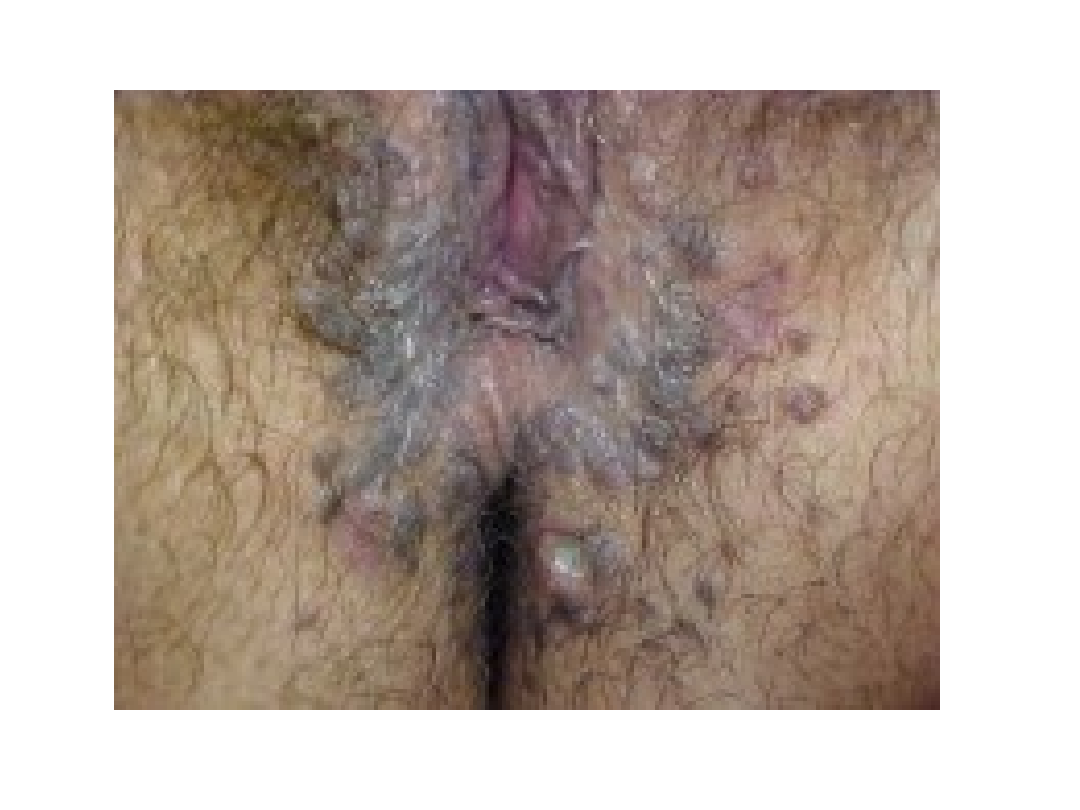
Brodawki płciowe (kłykciny
kończyste)
• Czynnik etiologiczny – HPV6, HPV11
• Wykwity mają charakter przerosłych
brodawek, które zlewając się tworzą
kalafiorowate, zwężone u podstawy
twory
• Choroba przenoszona jest drogą płciową

Choroba bowena
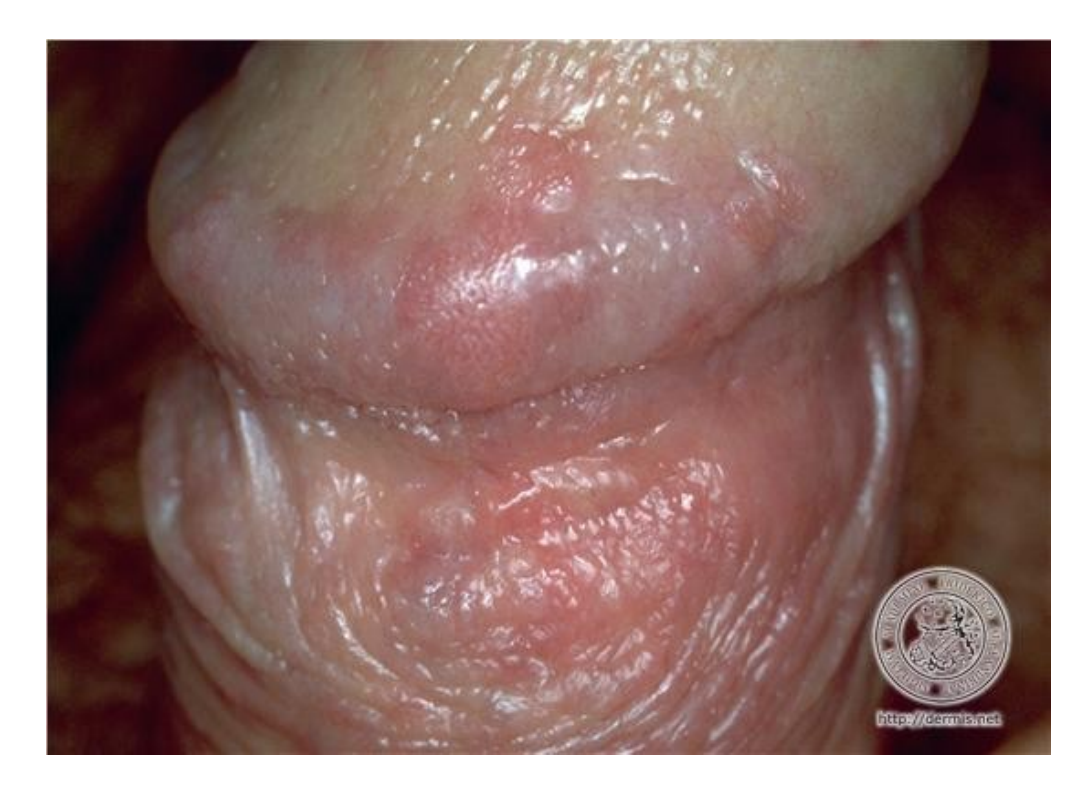
• Etiologia – HPV16
• Zmiany mają charakter płaskich grudek,
histologicznie z cechami atypi
• Umiejscowienie – żołądź, napletek, skóra
prącia, wargi sromowe
• Choroba zwykle ustępuje (mężczyźni),
ale może dojść do transformacji
nowotworowej (kobiety)
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
Wyszukiwarka
Podobne podstrony:
CHOROBY O DOMNIEMANEJ ETIOLOGII WIRUSOWEJ
CHOROBY O DOMNIEMANEJ ETIOLOGII WIRUSOWEJ
CHOROBY SKÓRY WIRUSOWE
Choroby skóry wirusowe
13 choroby skory wywolane przez pasozyty
choroby skóry, Udostępnione, Dietetyka
Choroby skory koni cwiczenie id Nieznany
Choroby skory bydla id 115376 Nieznany
Choroby skory
Najczęstsze choroby skóry u niemowląt
LECZENIE CHORÓB SKÓRY, Technik Usług Kosmetycznych
Inne choroby skóry
Fitoterapia chorób skóry 2014
073 Choroby skory w ciazy, Pytania
choroby skory koni wyklad
Choroby skóry wywołane przez grzyby, konspekt
więcej podobnych podstron