
Choroby krwi
Dr n. med. Anna Beata Sobol
Klinika Chorób Wewnętrznych
i Diabetologii Uniwersytetu
Medycznego w Łodzi
Kierownik Kliniki: Prof. dr hab.
med. Jerzy Loba

Krew – istotne znaczenie dla
życia i funkcji organizmu
Funkcje krwi
dostarczanie środków odżywczych
usuwanie końcowych produktów
przemiany materii
zapewnienie stałości środowiska
wewnętrznego

Składniki krwi
zawiesina elementów komórkowych –
45% (krwinek czerwonych, białych,
płytek krwi)
osocze (roztwór białkowy) – 55%
8 % masy ciała = 80ml/kg = 3200ml/m
2
powierzchni ciała
wytwarzanie elementów morfotycznych
w szpiku (tzw. szpik czerwony)

Hematopoeza
• Okres szpikowy
hematopoezy
(tworzenie
komórek krwi) rozpoczyna się ok. 20
tygodnia życia płodowego.
• Początkowo (2-6 tydzień życia
zarodkowego), wysepki krwiotwórcze
powstają w ścianie pęcherzyka żółtkowego
(tzw. okres mezoblastyczny
hematopoezy),
od 16 tygodnia funkcje
krwiotworzenia przejmuje wątroba i w
mniejszym stopniu śledziona
(okres
wątrobowo-śledzionowy hematopoezy).

Hematopoeza
Tkanka krwiotwórcza obejmuje trzy rodzaje komórek:
macierzysta komórka krwiotwórcza
(wieloczynnościowa komórka niezróżnicowana,
komórka pnia, hemocytoblast – pluripotential stem
cell)
– daje początek wszystkim komórkom serii
szpikowej – mieloidalnej (erytrocyty, granulocyty,
monocyty i płytki krwi) i limfoidalnej ( limfocyty,
plazmocyty)
prekursory ukierunkowane dla
określonych linii
komórkowych
dojrzewające (dojrzałe) komórki
szpiku i krwi
obwodowej

Krwinki czerwone -
erytrocyty
kształt okrągłego, dwuwklęsłego
dysku
, o średnicy 7,7 mikrometra, o
powierzchni 126 µm
2
i objętości 90 fl
(nadmiar powierzchni w stosunku do
objętości), brak jądra
duża
elastyczność, odkształcalność i
oporność na niszczenie
transport
tlenu do tkanek i usuwanie z
nich dwutlenku węgla
(rola
hemoglobiny)

Wskaźniki
czerwonokrwinkowe
• Wskaźniki czerwonokrwinkowe służą
do oceny erytrocytów i są obliczane
w oparciu o wartość hematokrytu,
hemoglobiny i liczbę erytrocytów

Wskaźniki
czerwonokrwinkowe
1. Średnia objętość krwinki
czerwonej (ŚOK, MCV – mean
corpuscular volume) –
wartości
prawidłowe 80 –94 µm
3
(fl ).

Wskaźniki
czerwonokrwinkowe
• W oparciu o wartość MCV
klasyfikujemy niedokrwistości jako
niedokrwistości mikrocytowe
– ze
zmniejszeniem wartości MCV (<80
µm
3
) (np. niedokrwistość z niedoboru
żelaza).

Wskaźniki
czerwonokrwinkowe
Niedokrwistości makrocytowe
charakteryzują się zwiększoną wartością
MCV (>94 µm
3
) (np. niedokrwistości
megaloblastyczne na tle niedoboru
witaminy B
12,
kwasu foliowego).
Niedokrwistości normocytowe
określamy, jeśli MCV jest prawidłowe (np.
w niedokrwistości aplastycznej na skutek
uszkodzenia szpiku)

Wskaźniki
czerwonokrwinkowe
2. Średnia masa hemoglobiny w
krwince (ŚOK, MCH – mean corpuscular
hemoglobin)
- wartości prawidłowe 30-34
pg* (1,7- 2,1 fmol)**
Przy wartościach
MCH < 30 pg mówimy o
niedokrwistości niedobarwliwej
, przy
MCHC > 34 pg o niedokrwistości
nadbarwliwej,
przy wartościach
30-34 pg
o niedokrwistości normobarwliwej.

Wskaźniki
czerwonokrwinkowe
3. Średnie stężenie hemoglobiny w
krwince czerwonej (ŚSH, MCHC-
mean corpuscular hemoglobin
concentration)
- wartości prawidłowe 32-
36 g/dl (20-22 mmol/l).
Zwiększenie MCHC jest
charakterystyczne dla sferocytozy,
rzadziej występuje w niedokrwistości
megaloblastycznej. Zmniejszone MCHC
charakteryzuje niedokrwistość z
niedoboru żelaza.
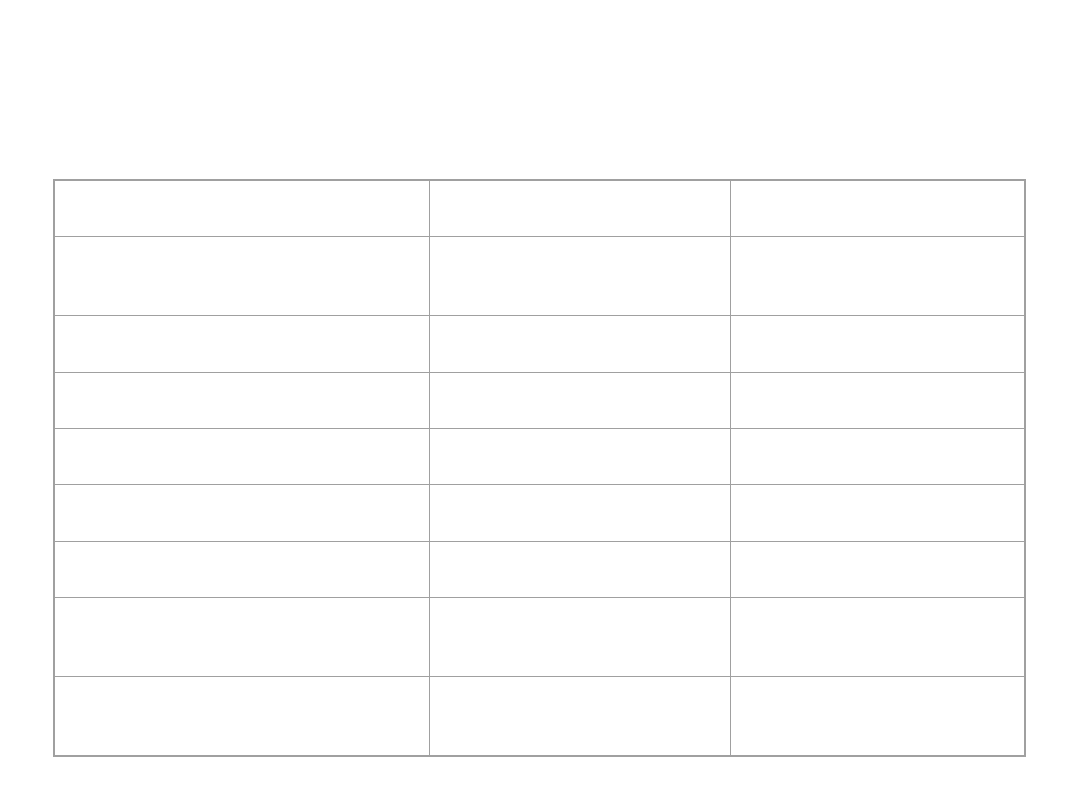
Prawidłowe wartości morfologiczne
krwi
Kobiety
Mężczyźni
Wskaźnik
hematokrytowy
0.37 – 0.47
0.40 - 0.52
(%)
(37 - 47)
(40 - 52)
Hemoglobina g/dl
12.2 - 16.2
14.0 - 18.0
(g%)
śr. 13.8
śr. 15.5
Krwinki czerwone:
Liczba w x 10
12
/l
3.8 - 5.0
4.3 - 5.7
(1µl)
(3800000 -
5000000)
(4300000 -
5700000)
śr. 4.4 (4400000)
śr. 5.15
(5150000)

Leczenie niedokrwistości
niedobarwliwej
usunięcie przyczyny, jeśli to możliwe
(operacja mięśniaków macicy,
leczenie choroby wrzodowej itd.,
leczenie preparatami żelaza (najlepiej
preparaty doustne) przez wiele
tygodni lub miesięcy,

Leczenie niedokrwistości
niedobarwliwej
podawanie preparatów
domięśniowych (iniekcje są bolesne,
powodują ciemne zabarwienie skóry
w miejscu wstrzyknięcia),
leczenie preparatami dożylnymi w
rzadkich przypadkach, zawsze po
próbie (możliwość wstrząsu
anafilaktycznego (uczuleniowego).

Leczenie niedokrwistości
niedobarwliwej
Podczas leczenia doustnymi preparatami
żelaza występuje ciemne zabarwienie stolca
(trudności w interpretacji z objawami
krwawienia z przewodu pokarmowego).
Skuteczność leczenia oceniamy na
podstawie retykulocytozy (wzrost po 7-14
dniach leczenia) zwiększeniem stężenia
hemoglobiny po 3-4 tygodniach, po 2
miesiącach powrót do wartości
prawidłowych).

Niedokrwistość
megaloblastyczna
Przyczyny: niedobór witaminy B
12
i/lub kwasu foliowego na skutek
niewłaściwej diety (zwłaszcza niedobór
kwasu foliowego) u alkoholików, ludzi
starszych, upośledzonego wchłaniania,
zwiększonego zapotrzebowania w
ciąży (kwas foliowy), stosowania
niektórych leków (cytostatyki,
przeciwdrgawkowe), zapalenia jelita
cienkiego, nieżytu żołądka .

Niedokrwistość Addisona-
Biermera
Wśród niedokrwistości
megaloblastycznych
najczęstsza
jest niedokrwistość Addisona-
Biermera (kiedyś nazywana
niedokrwistością złośliwą)

Niedokrwistość Addisona-
Biermera
Ma charakter
autoimmunologiczny
;
występują przeciwciała przeciwko
czynnikowi wewnętrznemu i przeciw
komórkom okładzinowym żołądka.
W konsekwencji komórki żołądka
przestają produkować czynnik
wewnętrzny (IF) niezbędny do
wchłaniania witaminy B
12
.

Niedokrwistość Addisona-
Biermera
Konsekwencje:
zaburzenie syntezy DNA
i występowanie komórek
megaloblastycznych

Niedokrwistość Addisona-
Biermera
• Badania laboratoryjne:
niedokrwistość ma charakter
niedokrwistości makrocytowej (MCV
>94µm
3
) i nadbarwliwej (MCH>34
pg),
występuje poikilocytoza,
anizocytoza, obecność
megaloblastów we krwi obwodowej,

Niedokrwistość Addisona-
Biermera
obniżenie liczby płytek krwi i krwinek
białych, wzrost odsetka granulocytów
obojętnochłonnych o wielopłatowym
jądrze tzw. hypersegmentacja jąder
granulocytów obojętnochłonnych,

Niedokrwistość Addisona-
Biermera
obniżenie stężenia witaminy B
12
w
surowicy,
wzrost stężenia bilirubiny i żelaza,
upośledzenie wchłaniania witaminy
B
12
w teście Schillinga,
bezkwaśmość soku żołądkowego
oporna na histaminę i pentagastrynę.

Niedokrwistość Addisona-
Biermera
Objawy kliniczne:
poza objawami ogólnymi
niedokrwistości (które rozwijają się dopiero
po dłuższym czasie i znacznie obniżonym
stężeniu hemoglobiny (ok. 6 g/dl)),
występują
zaburzenia żołądkowo-jelitowe
związane z nieżytem żołądka,
objawy neurologiczne
(drażliwość,
charakterystyczny chód chorego na
„szerokiej podstawie”), zaburzenia
psychiczne,

Niedokrwistość Addisona-
Biermera
podżółtaczkowe zabarwienie
skóry i
błon śluzowych,
zapalenie języka
(tzw. język Huntera -
czerwony, wygładzony, nadmiernie
wrażliwy),
nieznaczne powiększenie wątroby i
śledziony

Niedokrwistość Addisona-
Biermera
Leczenie:
podawanie witaminy B
12
domięśniowo
początkowo codziennie
w większej dawce, potem w dawkach
podtrzymujących przez kilka tygodni
lub miesięcy. Po 5-6 dniach leczenia
następuje wzrost retykulocytozy , a
następnie poprawa parametrów
morfologii krwi.

Niedokrwistość
megaloblastyczna
Inne rodzaje niedokrwistości
megaloblastycznych z niedoboru
witaminy B
12
(po resekcji
żołądka, w raku żołądka )mają
podobny przebieg kliniczny i
obraz hematologiczny (brak jest
tylko przeciwciał przeciw
czynnikowi wewnętrznemu)

Niedokrwistość z niedoboru
kwasu foliowego
w zespole upośledzonego
wchłaniania ma charakter
makrocytowy, charakteryzuje się
zwiększeniem wydalania kwasu
formiminoglutaminowego (FIGLU).
W leczeniu stosuje się kwas foliowy
doustnie, ewentualnie uzupełnienie
niedoborów innych witamin.

Sferocytoza wrodzona
wrodzona niedokrwistość
sferocytowa, wrodzona żółtaczka
hemolityczna, (choroba Chaufarda i
Minkowskiego)
Jest to
najczęściej występująca
w
naszej szerokości geograficznej
postać
wrodzonej niedokrwistości
hemolitycznej.

Sferocytoza wrodzona
Defekt jest dziedziczony
autosomalnie
dominująco.
Towarzyszą mu
cechy fenotypowe
: wieżowata
czaszka, gotyckie - wysokie podniebienie).
Rozpad krwinek czerwonych ma miejsce w
śledzionie (powiększenie śledziony).
Hemoliza powoduje wzrost bilirubiny (wolnej),
co klinicznie manifestuje się
żółtaczką.
Charakterystyczny jest wzrost
retykulocytozy.

Sferocytoza wrodzona
W przebiegu choroby mogą
występować groźne dla życia tzw.
przełomy hemolityczne
(masywne
niszczenie erytroctyów, żółtaczka,
zwiększona retykulocytoza, bóle
brzucha, objawy zapaści
naczyniowej), wywoływane przez
infekcje, stres, ciążę.

Sferocytoza wrodzona
Leczenie niedokrwistości polega na
usunięciu śledziony – (splenektomia)
-
narządu, gdzie ma miejsce niszczenie
erytrocytów, by zapobiec przełomom
hemolitycznym.
Optymalny czas wykonania zabiegu to 6-7
lat. Po splenektomii może występować
zwiększona skłonność do infekcji jako
wyraz braku odporności.

Nadkrwistości
Nadkrwistość charakteryzuje się
zwiększeniem ponad wartości
prawidłowe stężenia hemoglobiny,
liczby krwinek czerwonych (często
również pozostałych elementów
morfotycznych) i hematokrytu.

Czerwienica prawdziwa
należy do
chorób rozrostowych i
charakteryzuje się rozrostem układu
czerwonokrwinkowego, granulocytowego i
płytkowego
w odróżnieniu od
nadkrwistości
objawowych
, gdzie występuje tylko
wybiórcze pobudzenie układu
czerwonokrwinkowego (liczba krwinek
białych i krwinek płytkowych pozostaje w
normie).
Czasem (u ok. 13% chorych)
może przekształcić się w białaczkę.

Czerwienica prawdziwa
Liczba krwinek czerwonych ulega
zwiększeniu powyżej 6 x 10
12
/l u mężczyzn
i powyżej 5 x 10
12
/l u kobiet, hematokryt
powyżej 55 i 47% odpowiednio,
zwiększeniu ulega liczba płytek krwi i
krwinek białych.
Zwiększeniu ulega także lepkość krwi,
opadanie krwinek czerwonych (odczyn OB)
jest znacznie zwolnione niemal do 0/h.

Czerwienica prawdziwa
Objawy kliniczne obejmują:
bóle i zawroty głowy,
szum w uszach,
osłabienie,
zaczerwienie skóry i błon śluzowych,
skłonność do procesów zakrzepowych,
skłonność do powikłań krwotocznych.

Czerwienica prawdziwa
Leczenie: stosowanie cytostatyków,
fosforu radioaktywnego, upusty krwi.

Nadkrwistości objawowe
Powstają na skutek
niedotlenienia tkanek,
zwiększonego wytwarzania erytropoetyny,
hormonów kory nadnerczy (w przebiegu
różnych chorób: serca, płuc i nerek,
choroby nowotworowej)
charakteryzują się zwiększonymi
wartościami hematokrytu, hemoglobiny i
krwinek czerwonych przy prawidłowych
wartościach krwinek czerwonych i płytek
krwi.

Nadkrwistości objawowe
Leczenie: usunięcie przyczyny,
upusty krwi.

Krwinki białe - leukocyty
Granulocyty
– obojętnochłonne -neutrofile
kwasochłonne - eozynofile
zasadochłonne – bazofile
Agranulocyty
– monocyty
- limfocyty
OBRONA ORGANIZMU PRZED INWAZJĄ
DROBNOUSTROJÓW PRZEZ
FAGOCYTOZĘ
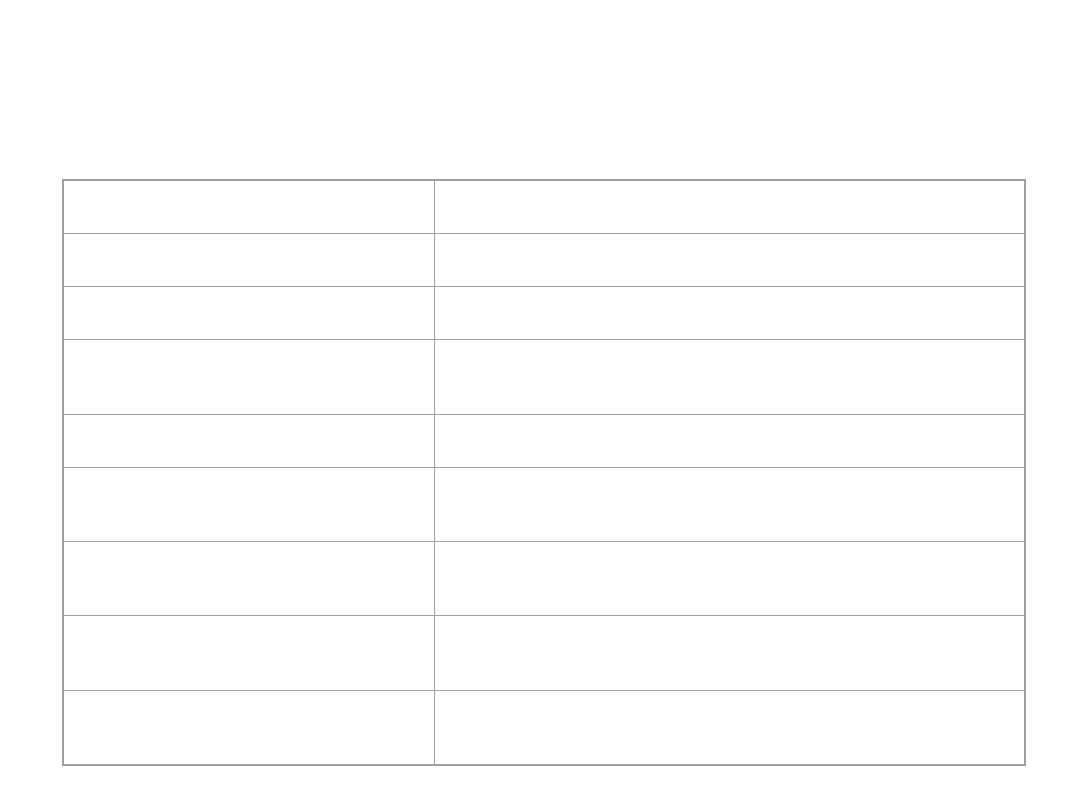
Prawidłowe wartości morfologiczne
krwi
Krwinki białe:
Liczba w x 10
9
/l
4.0 - 10.0
(1µl)
(4000 - 10000)
Granulocyty
obojętnochłonne:
postaci młode %
0-1
postaci pałeczkowate
%
1 - 5
postaci podzielone %
50 - 70
Granulocyty
kwasochłonne %
1-5
Granulocyty
zasadochłonne %
0-2

Zaburzenia ilościowe krwinek
białych
1.
Granulocytopenia
- neutropenia
- eozynopenia
2.
Granulocytoza
- neutrofilia
- eozynofilia
- bazofilia

Przyczyny eozynofilii
Choroby alergiczne (astma
oskrzelowa, alergia na pyłki, trawy,
kurz, leki, pokarmy itp.)
Choroby pasożytnicze (tasiemczyca,
owsiki, glista ludzka itp.)
Okres zdrowienia

Płytki krwi
najmniejsze elementy morfotyczne,
wartości prawidłowe: 150-350
tys./mm
3
ROLA W HEMOSTAZIE =
W ZATRZYMANIU KRWAWIENIA

Przesunięcie w lewo
Zwiększenie liczby krwinek białych
ze wzrostem odsetka granulocytów
obojętnochłonnych pałeczkowatych
i segmentowanych, a czasem
również form młodszych (mielocyty,
metamielocyty) nazywamy
„przesunięciem w lewo” lub
„odczynem rzekomobiałaczkowym”

Przesunięcie w lewo
występuje fizjologicznie w okresie
ciąży, porodu, po intensywnym
wysiłku fizycznym.

Przesunięcie w lewo
W stanach patologicznych wzrost
leukocytozy z przesunięciem wzoru
odsetkowego w lewo obserwujemy:
w ostrych zakażeniach bakteryjnych,
w ostrych stanach w jamie brzusznej (ostre
zapalenie wyrostka robaczkowego)
po operacjach, oparzeniach, urazach,
w zawale serca,
zatruciach lekami,
w kwasicy i śpiączkach,

Przesunięcie w lewo
po krwotokach, w ostrej hemolizie,
w chorobach nowotworowych,
w chorobach rozrostowych układu
krwiotwórczego (białaczka szpikowa,
czerwienica prawdziwa,
mielofibroza),
po leczeniu kortykosteroidami

Odczyn
rzekomobiałaczkowy
• Diagnostycznie istotny problem stanowi
odróżnienie tzw.
odczynu
rzekomobiałaczkowego
(który może
sugerować obrazem krwi białaczkę:
zwiększenie liczby krwinek białych nawet
do 100 x 10
9
/l i odmłodzenie obrazu
granulocytów obojętnochłonnych),
towarzyszącego ciężkim zakażeniom,
przerzutom nowotworowym, nasilonej
hemolizie erytrocytów, od białaczki,
choroby rozrostowej krwi.

Odczyn
rzekomobiałaczkowy
Odczyn rzekomobiałaczkowy
ustępuje po zniknięciu przyczyny
i nigdy nie przekształca się w
białaczkę.

Odczyn
rzekomobiałaczkowy
Ponadto w odróżnieniu od białaczki
(przewlekłej białaczki szpikowej)
w odczynie rzekomobiałaczkowym
widoczne są ziarnistości toksyczne w
granulocytach
, a także w przeciwieństwie
do białaczki obserwuje się
wysoką
aktywność fosfatazy zasadowej (FAG) i
brak patologicznego chromosomu Ph
(Philadelphia).

Białaczka - leukaemia
Białaczka – należy do grupy chorób
nowotworowych układu
krwiotwórczego,
nieprawidłowa proliferacja, dojrzewanie
i uwalnianie krwinek białych ze szpiku
obecność niedojrzałych postaci tych
komórek we krwi obwodowej
obecność nacieków w narządach i
tkankach

Białaczka - leukaemia
Istotę choroby stanowi
niekontrolowany (nowotworowy)
rozrost określonej linii komórkowej
,
stąd wyróżnia się różne rodzaje
białaczki w zależności od przewagi
komórek ulegających rozrostowi.

Białaczka - leukaemia
Przyczyny białaczki nie zostały w
pełni wyjaśnione.
Wymienia się czynniki dziedziczne,
warunki środowiska (promieniowanie
jonizujące, środki chemiczne),
wirusy, niektóre leki, predyspozycja u
osób obciążonych wadami
rozwojowymi (np. zespół Downa).

Białaczka - leukaemia
Wyodrębnia się:
ostrą białaczkę limfoblastyczną ( acute
lymphocytic leukaemia – ALL) ,
ostrą białaczkę szpikową –
nielimfoblastyczną – acute myeloid
leukaemia – AML),
a wśród niej
następujące typy: niezróżnicowana,
mieloblastyczna, promielocytowa,
mielomonocytowa, monocytowa,
erytroleukemia, megakarioblastyczna,

Białaczka - leukaemia
przewlekłą białaczkę szpikową
przewlekłą białaczkę limfatyczną.

Białaczka - leukaemia
• Przebieg kliniczny i rokowanie zależy
od rodzaju białaczki. Ostra białaczka
szpikowa może przebiegać bardzo
gwałtownie i prowadzić do zgonu w ciągu
kilku tygodni od rozpoznania. Najlepsze
rokowanie dotyczy chorych z
przewlekłą białaczką limfatyczną; u
ok.20% chorych nie występują żadne
objawy, a rozpoznanie jest postawione
przypadkowe w trakcie wykonywania
badań morfologii krwi z innych przyczyn.

Białaczka - leukaemia
Ostra białaczka limfoblastyczna
jest najczęstszą postacią
białaczki wieku dziecięcego.
Białaczka promielocytowa
(typ
ostrej białaczki szpikowej) przebiega
z objawami
skazy krwotocznej na
skutek rozsianego krzepnięcia
śródnaczyniowego (DIC).

Białaczka - leukaemia
Objawy kliniczne w białaczce wynikają z:
A/ niewydolności prawidłowego utkania
szpikowego:
niedokrwistość
i związane z tym
osłabienie, łatwe męczenie się,
granulocytopenia
i w konsekwencji
infekcje trudno gojące się, nacieki zapalne,
ropowica, gorączka, dreszcze,
małopłytkowość
i jej następstwa w postaci
krwawień ze skóry, błon śluzowych,
przewodu pokarmowego i moczowego

Białaczka - leukaemia
B/ nacieczenia przez
patologiczne komórki szpiku
(bóle kostne) i narządów
(powiększenie wątroby, śledziony,
węzłów chłonnych, przerost dziąseł,
objawy oponowe).

Białaczka - leukaemia
Najgroźniejsze powikłania
białaczki,
które mogą być przyczyną
zgonu stanowią :
zakażenia
(skutek
granulocytopenii) i
skaza
krwotoczna
(skutek
malopłytkowości, zespołu rsianego
wykrzepiania śródnaczyniowego i
niedoboru czynników krzepnięcia w
osoczu krwi).

Białaczka - leukaemia
Rozpoznanie białaczki opiera się
na stwierdzeniu nieprawidłowych
komórek w szpiku i we krwi
obwodowej (30-100% wszystkich
komórek).
Leukocytoza w postaciach typowych
jest podwyższona (nieraz znacznie
>150 x 10
9
/l ), może być jednak
obniżona.

Białaczka - leukaemia
Rodzaj białaczki ustala się na podstawie
cech morfologicznych komórek
patologicznych, badań cytochemicznych,
cytoenzymatycznych i immunologicznych.
U większości chorych występuje
niedokrwistość normocytowa i
normochromiczna. Liczba płytek krwi jest
obniżona u ponad 75% chorych.
U ponad połowy chorych występuje
zwiększone stężenie kwasu moczowego
(skutek rozpadu komórek białaczkowych).

Białaczka - leukaemia
Leczenie różnych postaci białaczek
obejmuje w wybranych przypadkach
przeszczepienie allogenicznego (od
obcego dawcy) szpiku kostnego
lub/i
leczenie cytostatykami (chemioterapia).
Prowadzenie agresywnej terapii
cytostatykami (kilka leków według
odpowiednich schematów) ma na celu
uzyskanie
remisji
(wywołanie aplazji lub
hipoplazji szpiku, wycofanie objawów
klinicznych), następnie utrzymanie tej remisji
jak najdłużej.

Białaczka - leukaemia
Powikłania leczenia cytostatykami obejmują
m.in.
pancytopenię (niedokrwistość,
leukopenię i małopłytkowość),
co wymaga z
kolei leczenia antybiotykami, przetaczania
preparatów krwiopochodnych (koncentratu
krwinek czerwonych, płytek krwi,
leukocytów). Inne powikłania po
cytostatykach to utrata owłosienia,
uszkodzenie mięśnia sercowego, wątroby,
nerek, nudności i wymioty.

Pancytopenia
Pancytopenia
oznacza zmniejszenie
liczby wszystkich elementów
komórkowych krwi obwodowej
(leukocytów, erytrocytów i
trombocytów), nie stanowi jednej
jednostki chorobowej, ale objaw wielu
chorób ( białaczki, szpiczak,
chłoniaki, mielofibroza, posocznica i
inne, po stosowaniu leków, środków
chemicznych, promieniowania).

Ziarnica złośliwa (choroba
Hodgkina)
jest to proces rozrostowy należący do
grupy tzw.
chłoniaków złośliwych.
Występuje głównie u osób młodych,
przebiega z wysoką gorączką,
potami, powiększeniem węzłów
chłonnych (szyjnych i
nadobojczykowych), świądem i złym
stanem ogólnym. zastosowaniu
leczenia jest bardzo dobre.

Ziarnica złośliwa (choroba
Hodgkina)
W badaniach dodatkowych
charakterystyczne jest
trzycyfrowe OB,
niedokrwistość,
biopsja węzła wykazuje
typowe zmiany histologiczne.

Ziarnica złośliwa (choroba
Hodgkina)
Leczenie uwzględnia radioterapię
(napromienianie), kobaltoterapię,
chemioterapię.
Ziarnica złośliwa należy do tych
chorób, gdzie rokowanie po
zastosowaniu leczenia jest bardzo
dobre.

Szpiczak plazmocytowy (szpiczak
mnogi –plasmocytoma)
jest chorobą nowotworową
polegającą na rozroście
plazmocytów na różnym etapie
dojrzewania i różnicowania.
Dotyczy osób starszych (średnia
wieku 62 lata).

Szpiczak plazmocytowy (szpiczak
mnogi –plasmocytoma)
przyspieszony OB, białkomocz, białko
monoklonalne we krwi i białko Bence-
Jonesa w moczu, a następnie
niedokrwistość, osłabienie, złamania
patologiczne kości, niewydolność
nerek, nawracające zakażenia.

Szpiczak plazmocytowy (szpiczak
mnogi –plasmocytoma)
Zmiany kostne dotyczą kości zawierających
czerwony szpik kostny: czaszki, żebra,
mostek, kręgi, kości obręczy barkowej i
biodrowej) i towarzyszą im silne bóle.
Metodą leczenia jest chemioterapia,
czasem radioterapia.
Rokowanie w zależności od zaawansowania
choroby, średni czas przeżycia 30-40
miesięcy od rozpoczęcia leczenia.
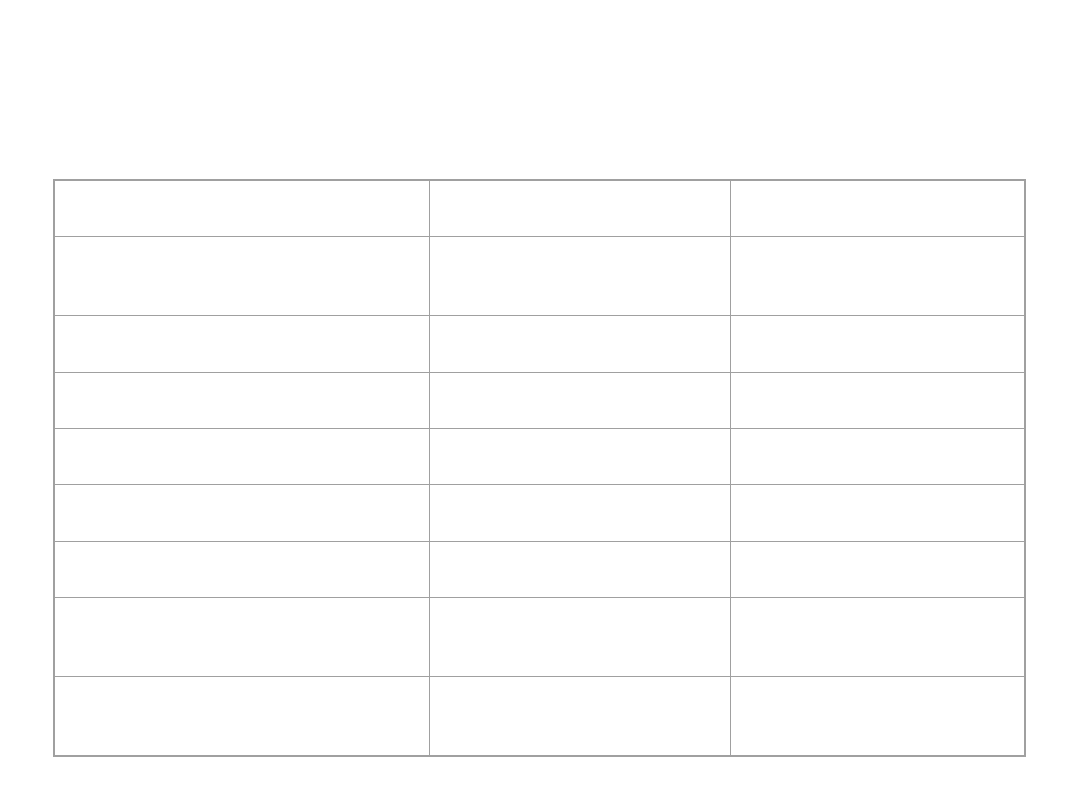
Prawidłowe wartości morfologiczne
krwi
Kobiety
Mężczyźni
Wskaźnik
hematokrytowy
0.37 – 0.47
0.40 - 0.52
(%)
(37 - 47)
(40 - 52)
Hemoglobina g/dl
12.2 - 16.2
14.0 - 18.0
(g%)
śr. 13.8
śr. 15.5
Krwinki czerwone:
Liczba w x 10
12
/l
3.8 - 5.0
4.3 - 5.7
(1µl)
(3800000 -
5000000)
(4300000 -
5700000)
śr. 4.4 (4400000)
śr. 5.15
(5150000)
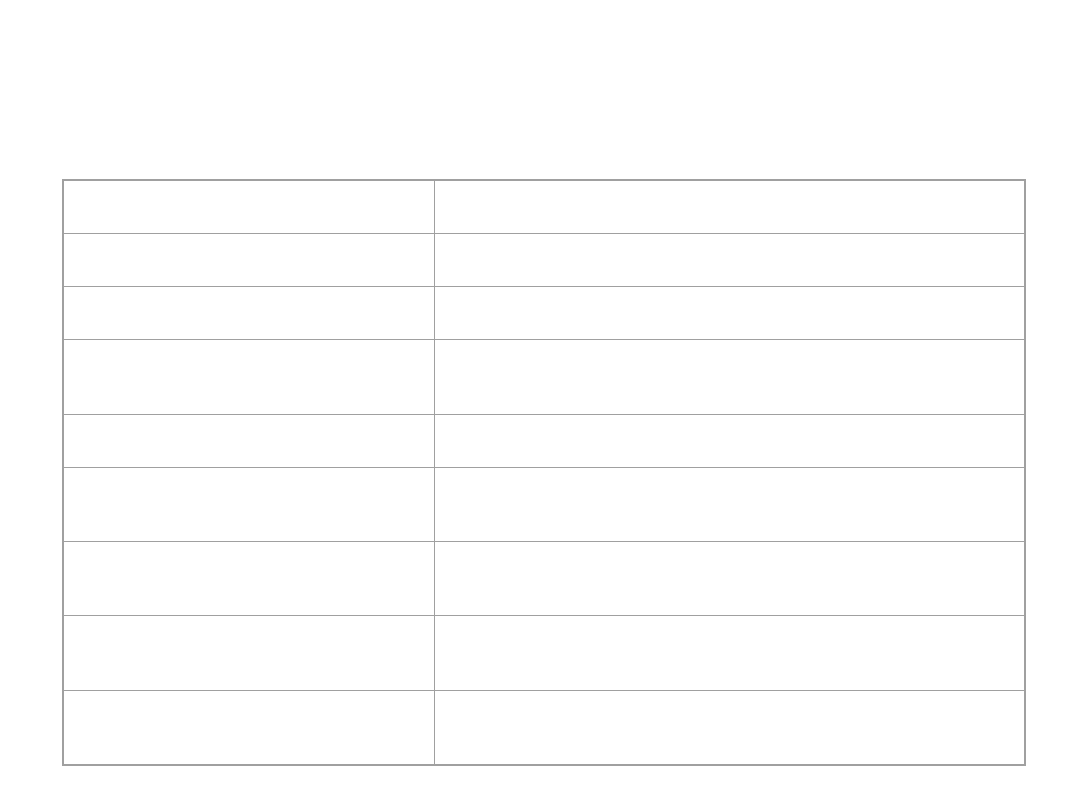
Prawidłowe wartości morfologiczne
krwi
Krwinki białe:
Liczba w x 10
9
/l
4.0 - 10.0
(1µl)
(4000 - 10000)
Granulocyty
obojętnochłonne:
postaci młode %
0-1
postaci pałeczkowate
%
1 - 5
postaci podzielone %
50 - 70
Granulocyty
kwasochłonne %
1-5
Granulocyty
zasadochłonne %
0-2
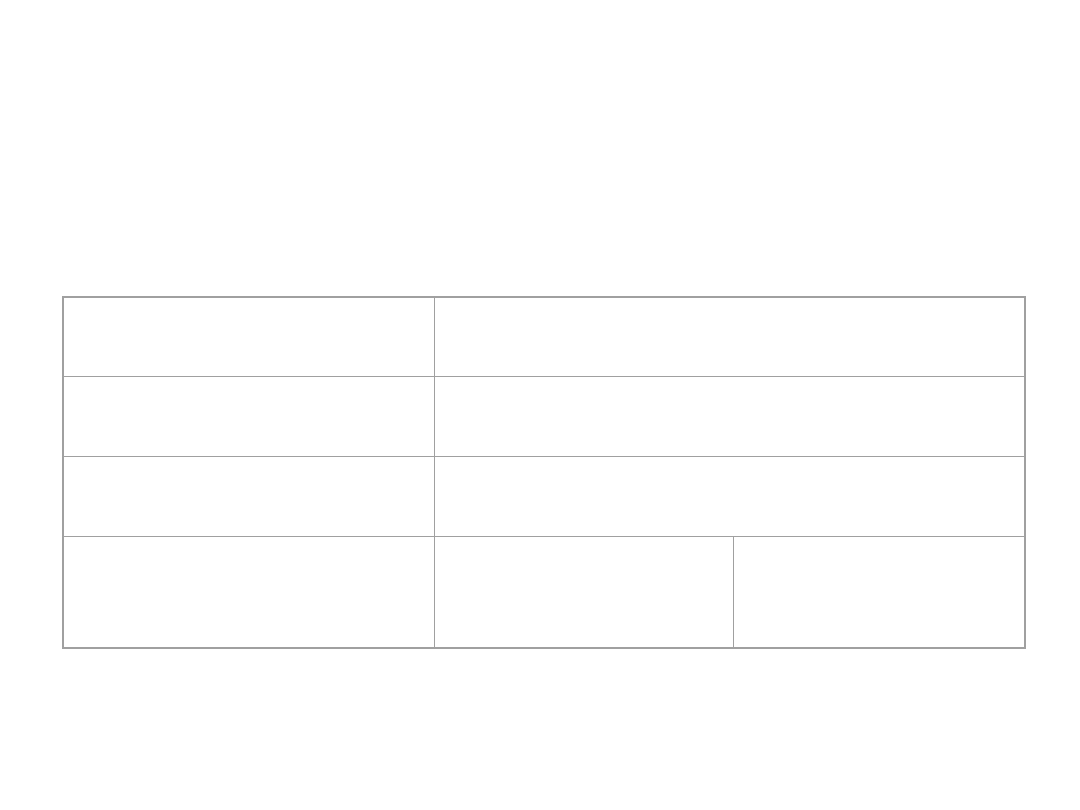
Prawidłowe wartości morfologiczne
krwi
Krwinki płytkowe:
Liczba w x 10
9
150 - 350
(w 1µl)
(150000 - 350000)
Opadanie krwinek (OB)
po 1h
do 12 mm
do 8 mm

Przyczyny podwyższonego
OB
Ostre stany zapalne
Kolagenozy
Marskość wątroby
Przewlekłe zakażenia
Zespół nerczycowy
Ciąża, połóg
Gammapatie monoklonalne
Nowotwory
Niedokrwistości

Przyczyny obniżonego OB
Noworodki
Czerwienica
Nadkrwistości objawowe
Anemia sierpowata
Krioglobulinemia
Niedobory fibrynogenu

Krew – materiał zakaźny
zakażenia wirusowe
wirusy zapalenia wątroby typ B, typ
C
HIV
wirus cytomegalii
inne, niezidentyfikowane
PAMIĘTAJ – ZAWSZE RĘKAWICZKI
PODCZAS KONTAKTU Z KRWIĄ
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
- Slide 78
Wyszukiwarka
Podobne podstrony:
06 ZABURZENIA W KRĄŻENIU KRWIid 6175 ppt
(37) Leki hamujące czynność płytek krwiid 1028 ppt
03 Sejsmika04 plytkieid 4624 ppt
Choroby układu nerwowego ppt
10 Metody otrzymywania zwierzat transgenicznychid 10950 ppt
10 dźwigniaid 10541 ppt
03 Odświeżanie pamięci DRAMid 4244 ppt
Prelekcja2 ppt
2008 XIIbid 26568 ppt
WYC4 PPT
rysunek rodziny ppt
więcej podobnych podstron