
Płuca – noworodki,
niemowlęta i dzieci
starsze
Płuca płodu są wypełnione płynem
.
Po urodzeniu pęcherzyki wypełniają się powietrzem.
W pierwszych godzinach życia - płuca jak w
zastoinowej niewydolności krążenia lub przewodnieniu.

Trudności w interpretacji
obrazu rentgenowskiego
płuc noworodka
• Pozycja leżąca
• Niemożność uzyskania zdjęcia
„wdechowego”
• Różny stopień rozprężenia płuc w
związku z mechaniczną
wentylacją lub donosowym CPAP
(continuous positive airway
pressure)

Warunki prawidłowego
rozwoju płuc w życiu
płodowym
Odpowiednia ilość płynu
owodniowego
hypoplazja płuc w małowodziu
-
w wadach nerek i dró moczowych
(e.g. agenezja nerek, uropatia zaporowa)
Pierwotna hypoplazja płuc
Płuca są małe, drzewo oskrzelowe słabo rozwinięte,
zmniejszona ilość pęcherzyków płucnych

Warunki prawidłowego
rozwoju płuc w życiu
płodowym
Odpowiednia ilość miejsca w
klatce piersiowej
hypoplazja płuc w wadach budowy
kostnych struktur latki piersiowej,
we wrodzonych przepuklinach
przeponowych, i innych chorobach
z obecnością „masy” w klatce
piersiowej

Nieprawidłowości w życiu
płodowym, które mają
wpływ na rozwój płuc
• Niedtlenieni płodu: wydalenie
smółki
i aspiracja zanieczyszczonego płynu
owodniowego do płuc –
MAS –
meconium aspiration syndrome
(meconium pneumonia)
• Ropne wody płodowe – aspiracja jw.
- pneumonia (sepsa)

Wrodzone zapalenie
płuc
• Streptococcus B
• Zespół TORCH :
to
xoplasmosis
o
ther
r
ubella
c
ytomegalovirus
h
erpes
Często etiologia mieszana: wirusowa i bakteryjna
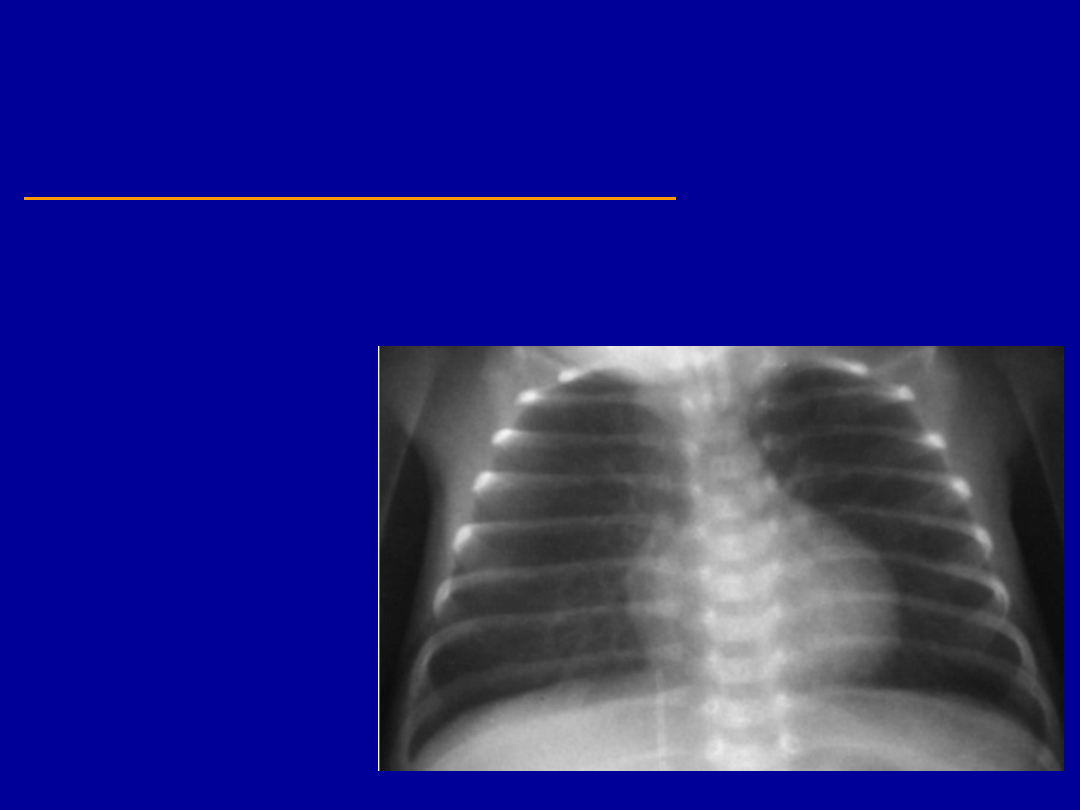
Wrodzone zapalenie
płuc
Cechy rentgenowskie:
rozdęcie
zagęszczenia
śródmiąższowe
zagęszczenia
mieszane
– śródmiąższowo
pęcherzykowe

Zespół zaburzeń odychania
(Respiratory distress syndrome)
RDS
RDS
– zespół błon szklistych (poprzednia
nazwa)
Pierwotny – u wcześniaków, zwłaszcza z niską
masą urodzeniową
Także – w niedotleniniu okołoporodowym
cięciu cesarskim
u noworodków matek z cukrzycą
Etiologia: niedobór surfaktantu

RDS
Płuca – małe, „gęste”, nierozprężone
(gr. atel – ectasis
)
W obrazie RTG:
Symetryczne siateczkowato/ziarniste zagęszczenia
Powietrzny bronchogram
Zatarcie konturów przepony i serca (w ciężkich
przypadkach)
Asymetria powietrzności płuc
:
RDS powikłane przez
wrodzone zapalenie płuc
rozedmę śródmiąższową

Powikłania związane
przerwaniem ciągłości dróg
oddechowych
Przerwanie ciągłości dróg
oddechowych
• Rozedma śródmiąższowa
• Odma opłucnowa
• Odma śródpiersiowa
Intensywna opieka
neonatologiczna poprawiła
przeżywalność wcześniaków z
chorbami płuc

Dysplazja oskrzelowo-płucna
(Bronchopulmonary
dysplasia) BPD
Zmiany płucne występujące u
noworodków z RDS leczonych
wentylacją mechaniczną
Jatrogenne zawały i uszkodzenia
niedojrzałych płuc:
barotrauma, wysokie stężenie i
ciśnienie tlenu

Dysplazja oskrzelowo-płucna
(Bronchopulmonary
dysplasia) BPD
Cechy rentgenowskie:
Brak ustępowania RDS
Ogniska rozdęcia w słabo upowietrznionych lub
niedodmowych płucach – zmiany
torbielopodobne, obszary rozdęcia i pasma
niedodmy
Obraz rentgenowski ulega zmianom
(wędrującym)
Upośledzona wymiana gazowa, serce płucne

Wrodzone malformacje
płucne CLM
CLM - mogą być rozpoznane:
•
prenatalnie
• u noworodków
• u dorosłych
Heterogenna grupa malformacji, obejmujących:
•
drzewo oskrzelowe
• miąższ płucny
• unaczynienie tętnicze i/lub żylne
• związane z wadami kości, przepony lub serca

Klasyfikacja wad płuc
w zależności od cech radiologiczno-
morfologicznych
Wada całego płuca – płuco
dysmorficzne
(
leczenie zachowawcze)
• agenezja, aplazja, hypoplazja płuca
• agenezja, aplazja, hypoplazja płata
• Zespół pulmonary venolobar syndrome
(płucny powrót żylny do żył
systemowych
• Płuco podkowiaste

Klasyfikacja wad płuc
w zależności od cech radiologiczno-
morfologicznych
•Wada ogniskowa
(leczenie operacyjne)
• Torbielowatość płuc – congenital cystic
adenomatoid malformation (CCAM)
• Sekwestracja płucna
• Systemowe unaczynienie prawidłowej
tkanki płucnej
• Torbiele: bronchogenne, enterogenne,
neurogenne

Agenezja, aplazja,
hypoplazja płuc
• Agenezja
– brak oskrzela i płuca (i
tętnicy
płucnej)
• Aplazja
– brak płuca przy
istniejący
oskrzelu
• Hypoplazja
– obecne
niedokształcone oskrzele i płuco

Agenezja, aplazja,
hypoplazja płuc
Podobny obraz rentgenowski
(agenesis- hypoplasia complex)
•
przemieszczenie śródpiersia
• mała połowa klatki piersiowej
• „przepuklina” drugiego płuca
• pseudopogrubienie opłucnej

Torbielowatość płuc
Congenital Cystic Adenomatoid
Malformation (CCAM)
Zmiana hamartomatyczna:
zahamowanie dojrzewania
oskrzelików
przerost elmentów
mezenchymalnych (proliferacja
tkanki gruczołowo-polipowatej)
komunikacja zmienionej tkanki
z drzewem oskrzelowo-płucnym powoduje powstawanie
tzw. pułapek powietrznych (air trapping)

Torbielowatość płuc
Congenital Cystic
Adenomatoid Malformation
(CCAM)
Trzy typy:
• 1.
pojednycze lub mnogie duże torbiele > 2 cm
(5-10 cm); 50%; najlepsza prognoza
• 2.
mniejsze torbiele – (0,5-2 cm); 40%;
częste współistnienie wad nerek i układu
pokarmowego
• 3.
mikrotorbiele < 0,2 cm – do struktur
wielkości oskrzelików; 10% ; zła prognoza

Torbielowatość płuc
Congenital Cystic Adenomatoid
Malformation (CCAM)
Prenatalne USG – zbiorniki płynowe(Typ 1.)
obszary echogeniczne (Typ 2.)
RTG:
nieprawidłowa masa płucna
przemieszczenie śródpiersia
hypoplazja płuca
Zajmuje obszar większy niż płat
– trudności z określeniem granic zmiany
Po urodzeniu: niewydolność oddechowa–
rozdęcie torbieli (air trapping)
uciśnięcie żył

Torbielowatość płuc
Congenital Cystic
Adenomatoid
Malformation (CCAM)
• Póżniej: infekcje płucne
• Opisywano transformację
nowotworową CCAM
Różnicowanie:
Przepuklina przeponowa (Typ1.)
Torbiele bronchogenne (Typ 1/2.)
Sekwestracja (Typ 3.)

Sekwestracja płucna
Fragment tkanki płucnej bez połączenia z
drzewem oskrzelowym i unaczynieniem
płucnym, zaopatrywany przez naczynia
systemowe
Najczęściej
płuco prawe lub dolny płat
lewego płuca
Przypomina obszar niedodmy.
Przetrwałe płodowe unaczynienie
systemowe

Sekwestracja płucna
Lokalizacja:
podpłucna, przeponowa,
przynerkowa, przysercowa
Objawy:
noworodkowa niewydolność
oddechowa
(jak hypoplazja płuca)
nawracające zapalenie płuc
BEZOBJAWOWA
S. wewnątrzpłucna – wewnątrz płata i opłucnej
S. zewnątrzpłucna – własna opłucna,
90% - po lewej stronie

Wrodzona rozedma
płatowa
congenital lobar overinflation CLO
Rozdęcie płata bez zniszczenia
przegród międzypęcherzykowych
„Masa” uciskająca prawidłwe płuco z
niewydolnością oddechową
Częściej płaty górne (zwłaszcza po stronie lewej)
Dwa typy CLO:
1. Rozdęcie prawidłowego płata
2. Płat ze zwiększoną ilością pęcherzyków

Wrodzona rozedma
płatowa
congenital lobar overinflation CLO
1. Efekt niedrożności oskrzela:
• Pochodzenia zewnątrzoskrzelowego
(masa śródpiersiowa lub wnękowa–
e.g. torbiel bronchogenna,
nieprawidłowe naczynia
)
• Pochodzenia ze ściany oskrzela
(wada budowy ściany oskrzela, fałd
śluzówki, zwłóknienie śródścienne)

Torbiel bronchogenna
• Rezultat
nadliczbowego pączkowania uchyłka
tchawiczo-oskrzelowego
• Budowa:
Włóknista ściana zawierająca chrząstkę,
wypełniona płynem, bez komunikacji z drzewem
oskrzelowym
• Lokalizacja:
najczęściej – śródpiersiowa lub pod
rozwidleniem tchawicy
RTG i TK – w celu wykluczenia innych
malformacji np. sekwestracji

Obraz radiologiczny w
infekcjach
dolnego odcinka układu
oddechowego
Zapalne zwężenie oskrzeli i
oskrzelików powoduje:
1.
Uogólnione rozdęcie płuc
2.Nieregularne ich upowietrznienie
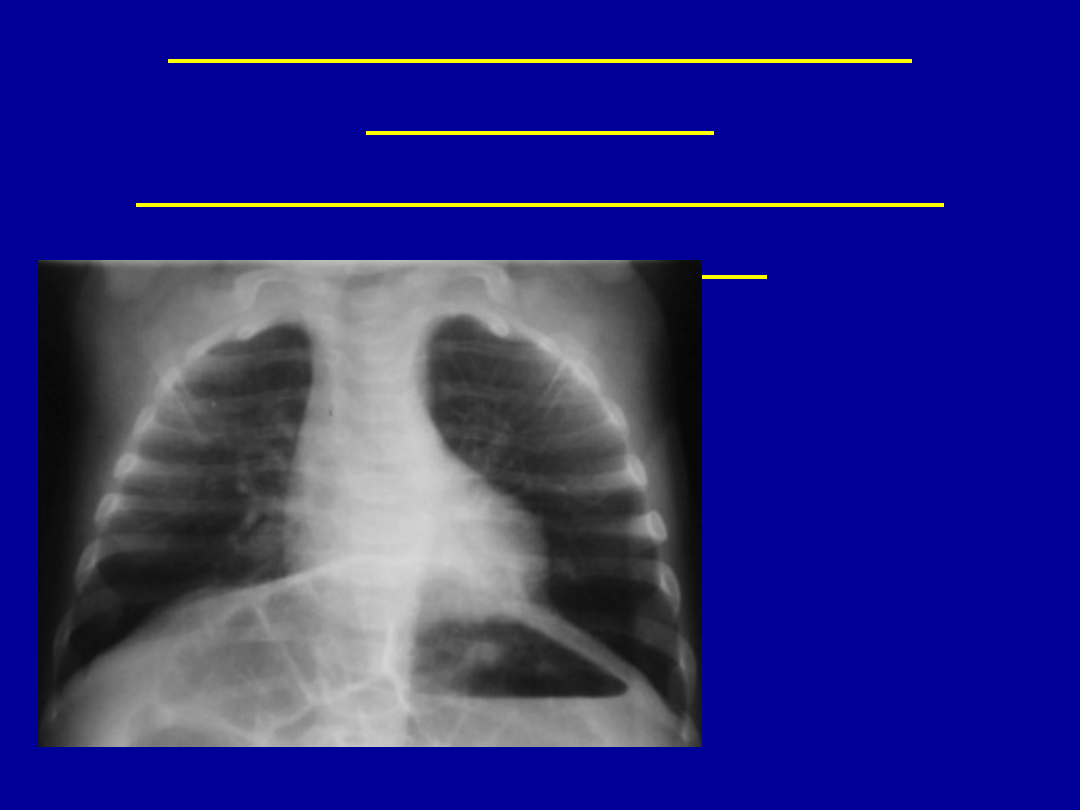
Obraz radiologiczny w
infekcjach
dolnego odcinka układu
oddechowego
Duża objętość płuc:
(zwłaszcza do 4. r.ż.)
• uciśnięta przepona
• nierówne ustawienie
żeber
• rozdęcie miąższu
4 mies.
ż.
Zagęszczenia
okołooskrzelowe
i śródmiąższowe

Infekcje układu oddechowego
powodują
zapalenie dystalnych dróg
oddechowych:
obrzęk ścian oskrzeli i oskrzelików i
zwężenie ich światła –
uogólnione rozdęcie i/lub ogniska rozdęcia i
niedodmy
zagęszczenia okołooskrzelowe
Ocena nieprawidłowego
upowietrznienia –
najbardziej istotny, podstawowy
element oceny radiologicznej

Miejsce
infekcji
Cechy obrazu
Drogi
oddechowe
Zgrubienia okołooskrzelowe,
Rozdęcie
Nierównomierne
upowietrznienie
Niedodma
Przestrzeń
pęcherzykowa
Zagęszczenia lite (miąższowe)
Zagęszczenia zrazikowe
Bronchogram powietrzny
Interstitium
Delikatny linijny „rysunek”
Zgrubienia przegród
międzypłacikowych
Drobne zagszczenia guzkowe
Obraz radiologiczny
zmian zapalnych układu oddechowego

Epidemiologia
Czy z etiologią wirusową lub bakteryjną wiąże się
określony obraz rentgenowski ?
Nie !
Najczęściej etiologia wirusowa –
65%
(< 2 lat –
90%)
Jako pojedyńczy czynnik etiologiczny:
najczęściej M. pneumoniae –
30%
(w wieku szkolnym
40% - 60%)
Najczęstsze bakterie: Streptococcus pneumoniae
Mycoplasma pneumonie
Chlamydia pneumoniae
Streptococcus pyogenes

Metody diagnostyczne
Zdjęcie
rentgenow
skie
kl.
piersiowej
(zdjęcie boczne
– rutynowo
–
nie
)
• Ostra infekcja –
rutynowo
–
nie
• Utrzymujące się
objawy kliniczne
-
tak
• Ciężki stan dziecka –
tak
•
Gorączka nieznanego
pochodzenia –
tak
(może być pneumonia bez
objawów oddech.)
TK
spiralna
•
Podejrzenie ropni, martwicy,
ropniaków
TK
wysokiej
rozdzielczo
ści
•
Zdjęcie prawidłowe lub
niejednoznaczne,
•
Rozstrzenie oskrzeli
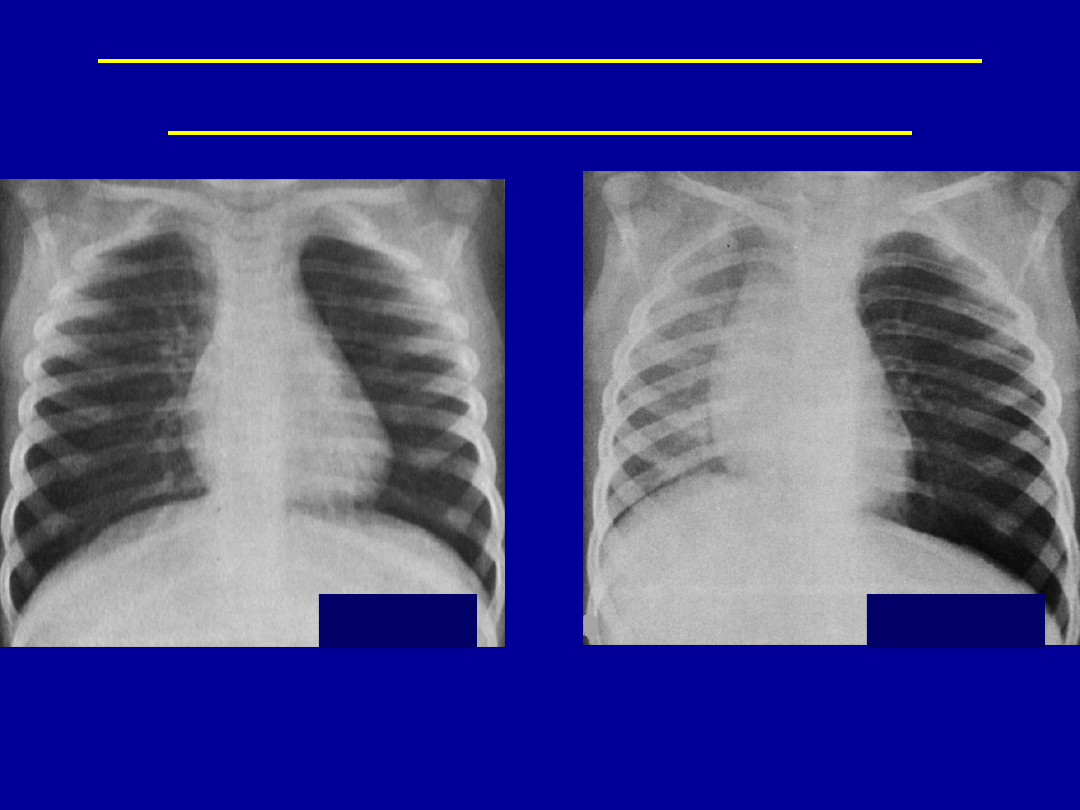
Niecieniodajne ciało obce
drogach oddechowych
Wdech
Wydech
Jednostronnie rozdęte płuco (pułapka
powietrzna)
Niedodma
Zmiany zapalne
Wdech
Wydech

Zdjęcie rentgenowskie – ciało obce
Czułość: 68% - 74%
(z fluoroskopią: 80% - 90%)
Swoistość: 45% - 67%
Endoskopia
wyniki F(-) powyżej 20%
Ciało obce w drogach
oddechowych:
• Niewytłumaczalne trudności oddechowe u
małego lub
opóźnionego w rozwoju dziecka – niecieniodajne
ciało obce ?
• Zdjęcie na wydechu – zawsze !
•
Obraz niejednoznaczny – TK (najlepiej MSCT)
•
trudności oddechowe – ciało obce w
przełyku ?

Podejrzenie niecieniodajnego
ciała obcego
w drogach oddechowych
•
Fluoroskopia:
przy wdechu - śródpiersie w stronę płuca
z ciałem obcym, ograniczona ruchomość przepony po tej stronie
• Zamiast zdjęcia na wydechu: zdjęcia na boku –
poziomym promieniem
• Scyntygrafia wentylacyjna
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
Wyszukiwarka
Podobne podstrony:
Rak płuca extranet
pluca, Fizjoterapia w chorobach układu oddechowego
rak płuca TNM2010
patomorfologia rak płuca
Budowa serca i jego unaczynienie pluca nos krtan aorta
TABELKI, Płuca 1- tabelka, Choroba
OSTRA NIEDODMA PŁUCA, Anatomia, ukł. oddechowy
pytania płuca II
ftyzjatria, rak płuca
02 PŁUCA I
Rak pluca prezentacja
Rak pluca KURS
Rak pluca studenci
rak płuca epidemiologia
Chirurgiczne leczenie raka płuca (Lublin 2007)
Rak pluca
więcej podobnych podstron