
Rak płuca
(inaczej rak oskrzela)

• Rak płuca (inaczej rak oskrzela) – najczęstszy
nowotwór złośliwy, na który umiera rocznie na
całym świecie 1,3 mln osób. Jest jednym z
najgorzej rokujących nowotworów. Stanowi
najczęstszą przyczynę zgonów z powodu raka u
mężczyzn i jest na 2. miejscu pod tym
względem u kobiet. Obecny stan wiedzy
wskazuje na to, że największy wpływ na ryzyko
zachorowania na raka płuca ma
długoterminowe narażenie na wdychane
karcynogeny, a zwłaszcza dym tytoniowy.
Wydaje się, że w rzadkich przypadkach
zachorowań na raka płuca u osób, które nigdy
nie paliły do zachorowania dochodzi najczęściej
przez połączenie czynników genetycznych oraz
ekspozycji na bierne palenie. Poza tym radon
oraz zanieczyszczenie powietrza, także mają
wpływ na powstawanie raka płuca.

• Głównymi objawami choroby przy rozpoznaniu
są: kaszel, duszność, ból w klatce piersiowej i
krwioplucie. Podstawą rozpoznania jest ocena
histopatologiczna wycinków guza pobranych,
na przykład, podczas bronchoskopii. Leczenie
i rokowanie zależy od typu histologicznego
raka oraz stopnia klinicznego zaawansowania i
ogólnego stanu zdrowia pacjenta. W leczeniu
stosuje się przede wszystkim metody
operacyjne (wybrane postacie raka płuc),
radioterapię i chemioterapię – co składa się na
systemowe leczenie nowotworów. Efekty
leczenia raka płuca są niezadowalające i
najważniejsze znaczenie w zmniejszeniu
śmiertelności z jego powodu ma zwalczanie
nałogu palenia tytoniu i innych zagrożeń
środowiskowych, w tym reżimu BHP np.
podczas utylizacji azbestu.

Epidemiologia
• Jest najczęstszym nowotworem złośliwym w
Polsce i na świecie. Według danych z 2002 roku
zachorowania na raka płuca stanowią 12,3%
wszystkich nowych przypadków raka w ciągu
roku. Rak płuca występuje kilka razy częściej u
mężczyzn niż u kobiet. W 2002 roku podawano,
że rak płuca jest pierwszym pod względem
umieralności z powodu chorób nowotworowych
wśród mężczyzn i drugim wśród kobiet. Od
połowy lat osiemdziesiątych ubiegłego wieku
obserwuje się zahamowanie zachorowalności
wśród mężczyzn. Wśród kobiet liczba
zachorowań nadal rośnie. Najwięcej zachorowań
na raka płuc występuje w wieku około 60-70 lat

Etiologia

Palenie tytoniu
Najbardziej znanym czynnikiem ryzyka zachorowania na raka
płuc jest palenie tytoniu. Uważa się, że ponad 90%
przypadków tej choroby związanych jest z kancerogennym
działaniem dymu tytoniowego. Ryzyko zachorowania
podnosi także palenie bierne. W dymie tytoniowym
występuje ponad 3000 rakotwórczych substancji, należą do
nich chlorek winylu, metan, chinolina, hydrazyna, alkaloidy,
akroleina, węglowodory aromatyczne, metale ciężkie (np.
kadm, ołów, nikiel, polon) oraz szereg różnorodnych amin,
fenoli, alkoholi, estrów, eterów, aldehydów czy amidów.
Ponadto w skład dymu wchodzą toksyczne gazy takie jak
tlenek węgla, cyjanowodór, formaldehyd, amoniak,
dwutlenek azotu. Głównymi kancerogenami są
węglowodory aromatyczne (benzopiren, dibenzoantracen),
które powodują mutacje antyonkogenu p-53. Ryzyko
wystąpienia raka płuca jest zależne od liczby wypalanych
papierosów w ciągu doby, a także od czasu trwania nałogu.

Inne
• Innym istotnym czynnikiem zwiększającym ryzyko
zachorowania na raka płuca jest narażenie zawodowe na
szkodliwe substancje m.in.
• azbest
• chrom
• arsen
• krzemionkę
• radon
• węglowodory aromatyczne, a szczególnie wielopierścieniowe
węglowodory aromatyczne
• promieniowanie jonizujące
• Znaczenie mają ponadto:
• zanieczyszczenie środowiska, a zwłaszcza powietrza
• czynniki dziedziczne

Radon
• Radon jest bezbarwnym i bezzapachowym
gazem powstającym w wyniku rozpadu
radioaktywnego radu, który z kolei jest
produktem rozpadu uranu znajdującego się
w skorupie ziemskiej. Produkty rozpadu
promieniotwórczego jonizują materiał
genetyczny, co wywołuje mutacje, które
czasami mogą doprowadzić do powstania
nowotworu. Ekspozycja na radon jest po
paleniu tytoniu drugim głównym
czynnikiem sprawczym raka płuc.

Azbest
• Azbest może powodować różne choroby
płuc, zwiększa także ryzyko raka płuc.
Azbest i palenie papierosów działają
synergistycznie w wywoływaniu raka
płuca.
• Azbest może także wywoływać nowotwór
złośliwy opłucnej, zwany
międzybłoniakiem opłucnej.
• Niektóre badania naukowe wykluczają
azbest chryzotylowy jako przyczynę
zwiększenia śmiertelności z powodu raka
płuc i międzybłoniaka opłucnej.

Wirusy
• Są znanymi czynnikami sprawczymi
raka płuc u zwierząt, a niedawne
badania sugerują podobny potencjał
u ludzkich wirusów. Do
podejrzewanych wirusów należą:
ludzki wirus brodawczaka, wirus JC,
simian virus 40 (SV40), wirus BK
oraz
.

Klasyfikacja
Rak płuca wywodzi się z nabłonka oskrzelowego.
• Podział histologiczny wg WHO
Częstość występowania nowotworów złośliwych
płuca
• Typ histologiczny
Częstość (%)
• Niedrobnokomórkowy rak płuca 80,4
• Drobnokomórkowy rak płuca 16,8
• Rakowiak 0,8
• Mięsak 0,1
• Nieokreślony rak płuca 1,9

Podział kliniczny
• Klinicznie wyróżniamy dwa typy pierwotnych
nowotworów złośliwych płuc:
• Rak drobnokomórkowy (SCLC) – nienadający się do
leczenia operacyjnego, nieco lepiej poddający się
leczeniu chemicznemu i (lub) napromieniowaniu (około
17% – 25%). Charakteryzuje się ponadto szybkim
wzrostem i wczesnym tworzeniem przerzutów.
• Rak niedrobnokomórkowy (NSCLC) – oporny na
chemioterapię, natomiast nadający się do leczenia
operacyjnego (około 75% – 80%) i radioterapii.
– Rak płaskonabłonkowy (SCC) (około 31%
[
– 40%, wg
Harrisona 29% )
– Gruczolakorak (AC) (około 25% – 29%), w tym rak
pęcherzykowokomórkowy oskrzeli
– Rak wielkokomórkowy (LCC) (około 10%)

Przerzuty
• Płuca są miejscem, gdzie często
nowotwory z innych części
ciała. Można określić miejsce ich
pochodzenia i dlatego przerzut raka sutka
do płuca jest dalej nazywany rakiem sutka.
Posiadają one charakterystyczny okrągły
kształt na zdjęciach rentgenowskich.
• Pierwotne nowotwory płuca najczęściej
przerzutują do nadnerczy, wątroby, mózgu
i kości.

Ocena zaawansowania
choroby
• Od 2010 roku międzynarodową klasyfikację
TNM zaleca się stosować w ocenie stopnia
zaawansowania zarówno raka
niedrobnokomórkowego jak
drobnokomórkowego płuca, a ponadto
rakowiaków. W klasyfikacji tej bierze się
pod uwagę cechy guza pierwotnego w
płucu, obecność przerzutów w węzłach
chłonnych oraz obecność przerzutów
odległych. W poprzedniej wersji,
obowiązującej do 2010 roku, klasyfikację tę
stosowano jedynie do oceny zaawansowania
raka niedrobnokomórkowego

Objawy podmiotowe
Objawy raka płuca pojawiają się często dopiero
w zaawansowanym stadium choroby; w
większości przypadków są to objawy
niecharakterystyczne.
- Objawy związane z naciekaniem oskrzeli, tkanki
płucnej i innych struktur klatki piersiowej
- Objawy przerzutów odległych
- Zespoły paraneoplastyczne (paranowotworowe)

Objawy związane z
naciekaniem oskrzeli, tkanki
płucnej i innych struktur klatki
piersiowej
– przewlekły kaszel (najczęstszy objaw)
– duszność
– ból w klatce piersiowej
– krwioplucie
– powtarzające się zapalenie płuc
– zespół żyły głównej górnej
– zespół Hornera (przy guzie Pancoasta)
– zaburzenia rytmu serca (świadczą o naciekaniu
serca)
– chrypka (związana z naciekaniem nerwu
krtaniowego wstecznego)

Objawy przerzutów
odległych
– objawy przerzutów do kości – ból kości,
złamania patologiczne
– objawy przerzutów do mózgu – ból głowy,
drgawki, zaburzenia równowagi,
zaburzenia czucia, niedowłady,
zaburzenia osobowości
– objawy przerzutów do wątroby – ból
brzucha, nudności, spadek masy ciała,
żółtaczka

Zaspoły paraneoplastyczne
(paranowotworowe)
– zespół Cushinga
– SIADH
– hiperkalcemia
– ginekomastia
– wzrost stężenia
kalcytoniny we krwi
– zwiększone stężenie LSH
i FH
– hipoglikemia
– nadczynność tarczycy
– zespół rakowiaka
– zapalenie wielomięśniowe
i skórnomięśniowe
– toczeń rumieniowaty
układowy
– twardzina układowa
– encefalopatia
– zespół Lamberta-Eatona
– osteodystrofia
przerostowa
(osteoartropatia
przerostowa)
– palce pałeczkowate
– objaw Trousseau
– DIC
– niedokrwistość
– kłębuszkowe zapalenie
nerek
– zespół nerczycowy

Objawy w badaniu
przedmiotowym
• osłuchowe i opukowe cechy niedodmy,
nacieku, płynu w jamie opłucnowej
• powiększenie węzłów chłonnych
• powiększenie wątroby
• nieprawidłowości w badaniu
neurologicznym
• palce pałeczkowate
• cechy wyniszczenia

Badania dodatkowe
Badanie RTG klatki piersiowej
• Zmiany radiologiczne w raku płuca:
• cień okrągły w miąższu płuca
• niedodma
• powiększenie węzłów chłonnych wnęk lub
śródpiersia
• obecność płynu w jamie opłucnowej
• przerzuty do kości i zmiany związane z
bezpośrednim nacieczeniem kości przez guz
• uniesienie kopuły przepony po stronie guza
związane z porażeniem nerwu przeponowego
• Prawidłowy obraz RTG klatki piersiowej nie
wyklucza raka płuca.
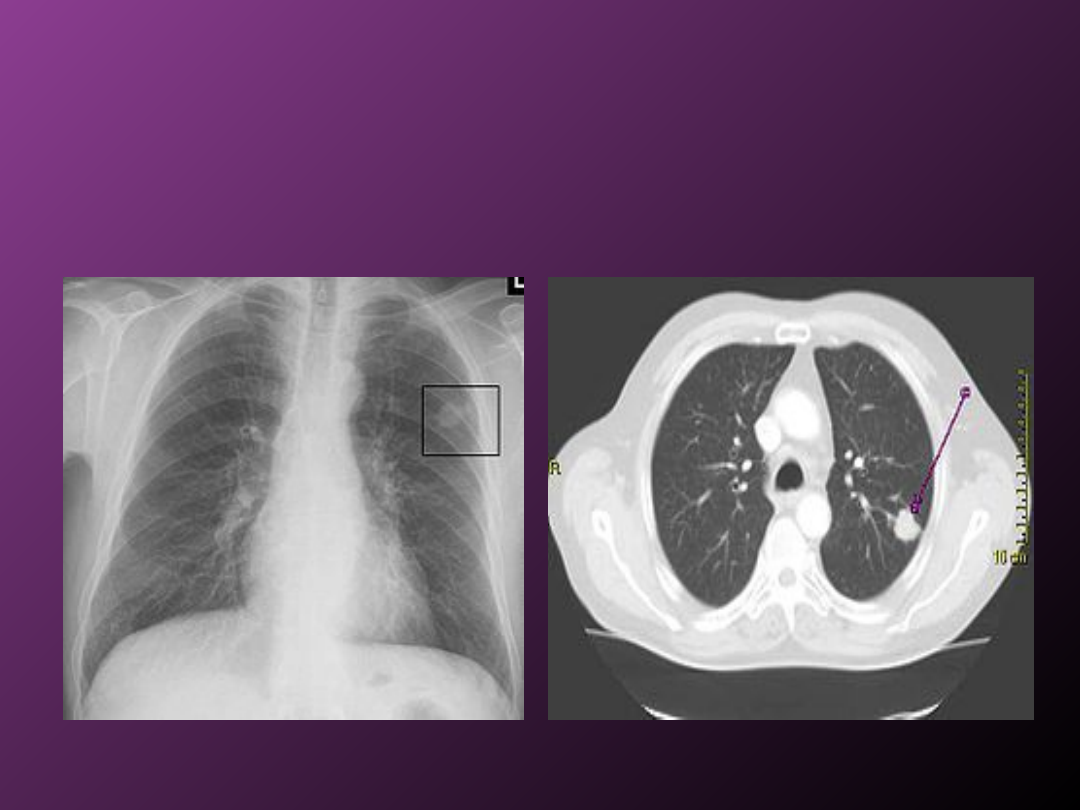
Położony obwodowo guz płuca lewego w
klasycznym radiogramie klatki piersiowej
Powyższy guz w badaniu
tomokomputerowym

Tomografia komputerowa
klatki piersiowej
• spiralna tomografia komputerowa
• tomografia komputerowa wysokiej
rozdzielczości (HRCT) – badanie
wykorzystywane tylko w ocenie
miąższu płuc
• wielorzędowa tomografia
komputerowa

Pozytonowa tomografia
emisyjna (PET i PET-CT)
• Badanie szczególnie przydatne w:
• ocenie przerzutów do węzłów chłonnych
śródpiersia,
• ocenie zasięgu nowotworu w ognisku niedodmy,
• poszukiwaniu przerzutów poza klatką piersiową,
• w kwalifikacji do leczenia operacyjnego,
• w określaniu obszaru napromieniania guza
• Dostępność tego badania w Polsce jest niewielka
(aparaty do PET znajdują się w Bydgoszczy,
Gliwicach, Warszawie i we Wrocławiu).

Bronchoskopia
• Badanie bronchoskopowe umożliwia
m.in.:
• ocenę zasięgu guza na ekranie monitora,
• pobranie wycinków do badań
histopatologicznych,
• pobranie popłuczyn oskrzelowych do
badania cytologicznego,
• wykonanie wewnątrzoskrzelowego
badania ultrasonograficznego z biopsją
okołooskrzelowych węzłów chłonnych.

Badania morfologiczne
• Badania te służą wykrywaniu komórek
nowotworowych w różnego typu materiale
tkankowym:
• plwocina,
• płyn z jamy opłucnej,
• materiał uzyskany z biopsji przezskórnej płuca,
• materiał uzyskany z biopsji wykonanych podczas
badań endoskopowych (bronchoskopia,
),
• materiał z biopsji obwodowych węzłów
chłonnych.

• Wykorzystanie badań morfologicznych ma
też znaczenie w opracowaniu metod
wczesnego wykrywania raka płuca.
Prowadzone były między innymi badania,
na podstawie których uznano, że wykazana
metodami immunohistochemicznymi
nadekspresja białka p-53 w ogniskach
dysplazji, w materiale pobranym z
nabłonka oskrzela w trakcie bronchoskopii,
może być wykorzystywanym klinicznie
markerem wczesnego raka

Badania laboratoryjne
• Znaczenie tych badań w diagnostyce raka
płuca jest niewielkie. Wykonuje się:
• podstawowe badania laboratoryjne takie jak:
morfologia krwi z rozmazem, badanie
aktywności transaminaz, badanie wydolności
nerek, parametry stanu zapalnego np. CRP
• markery nowotworowe
(korzyści z tego
badania są ograniczone)
– CEA
– NSE (w raku drobnokomórkowym)
– SCC (w raku płaskonabłonkowym)
– CYFRA21.1 (w raku płaskonabłonkowym)

Leczenie

Leczenie
niedrobnokomórkowego raka
płuca
• Metoda leczenia zależy od:
• stopnia zaawansowania
– stopień I i II – leczenie operacyjne i chemioterapia
po operacji
– stopień IIIA – leczenie operacyjne oraz ewentualnie
chemioterapia lub radioterapia przed operacją
– stopień IIIB – radioterapia ewentualnie połączona z
chemioterapią
– stopień IV – chemioterapia paliatywna lub leczenie
objawowe
• wydolności narządów organizmu człowieka
• ogólnego stanu pacjenta

Leczenie operacyjne
• Jest to podstawowa metoda terapii w stopniu I i II
zaawansowania oraz w niektórych przypadkach stopnia
IIIA (stopień ten stanowi tzw. granicę operacyjności,
uważa się, że bardziej zaawansowane stadia choroby w
zdecydowanej większości przypadków nie kwalifikują
się już do leczenia chirurgicznego). Zabieg operacyjny
polega na doszczętnej resekcji guza wraz z otaczającym
miąższem płucnym. Wyróżnia się zabiegi operacyjne o
różnym zakresie:
• lobektomia – usunięcie płata płuca (najczęstszy zabieg),
•
– usunięcie całego płuca,
•
– usunięcie segmentu płuca
(wykonywana najrzadziej, głównie u chorych z guzem
w stopniu T1 lub T2 i jednocześnie N0).

Radioterapia
• Metoda leczenia u chorych
niezakwalifikowanych z różnych względów
do operacji. Stosuje się radioterapię
radykalną, której celem jest całkowite
zniszczenie komórek nowotworowych oraz
radioterapię paliatywną służącą
zmniejszeniu wymiarów guza, a przez to
poprawie komfortu życia pacjenta przez
zmniejszenie nasilenia dolegliwości.

Chemioterapia
• Starsze leki stosowane w monoterapii lub leczeniu
skojarzonym raka płuca to między innymi:
, mitomycyna,
,
.
• Chemioterapeutyki nowej generacji stosowane w leczeniu
niedrobnokomórkowego raka płuca to
oraz
i
. Stosowane
nawet w monoterapii wykazują większą siłę działania niż
leki starsze podawane w skojarzonych schematach
leczenia. Winorelbina oraz gemcytabina są ponadto lepiej
tolerowane przez pacjentów. Uważa się, że wzrost
skuteczności nowoczesnych leków może wiązać się nie
tylko z ich właściwościami, ale również z możliwością
indywidualnego doboru programu leczenia w zależności od
oceny czynników molekularnych, lepszą niż w przeszłości
diagnostyką, dobrym leczeniem wspomagającym.

Leczenie skojarzone
• Łączy się chemioterapię z
radioterapią co wydłuża przeżycie,
ale zwiększa toksyczność leczenia.
Chemioterapię lub radioterapię
można również łączyć z leczeniem
operacyjnym (systemowe leczenie
nowotworów).

Inne metody terapii
• laseroterapia
• krioterapia
• fototerapia

Leczenie przerzutów
• przerzuty do kości – napromienianie okolicy
guza przerzutowego
• przerzuty do mózgu – naświetlanie lub
leczenie neurochirurgiczne
• zespół żyły głównej górnej – radioterapia
• rozsiew nowotworu do wielu narządów
drogą krwi – chemioterapia
• W każdym przypadku należy pamiętać o
stosowaniu leków przeciwbólowych zgodnie
z zasadami leczenia bólu nowotworowego.

Leczenie drobnokomórkowego
raka płuc
• Podstawą leczenia tej najbardziej agresywnej postaci
raka płuca jest chemioterapia. Najczęściej stosuje się
następujące, silnie działające cytostatyki: cisplatyna,
,
,
.
Ważną rolę odgrywa lek pomocniczy –
który hamując odruchy wymiotne poprawia komfort
chorego. W wielu przypadkach konieczne jest podanie
czynnika wzrostu granulocytów, celem zwalczenia
. Chemioterapeutyki zwykle podaje się w
skojarzeniu przez kilka miesięcy. Pomimo dobrej
odpowiedzi na leczenie rokowanie jest poważne.
Wiąże się to ze znacznym stopniem złośliwości
nowotworu i działaniem ubocznym cytostatyków,
szczególnie ich
.

• Istnieją hipotezy o możliwym,
korzystnym wpływie heparyny
drobnocząsteczkowej u chorych na
drobnokomórkowego raka płuca,
przyjmujące taką biologiczną przesłankę,
że te leki mogą mieć większą
skuteczność przeciwnowotworową w
zakresie hamowania angiogenezy i
szerzenia się nowotworu na
wcześniejszych etapach choroby.

Leczenie postaci
ograniczonej
• chemioterapia
• napromienianie ogniska pierwotnego
nowotworu wraz z regionalnymi
węzłami chłonnymi
• leczenie skojarzone: chemioterapia i
radioterapia
• profilaktyczne napromienianie mózgu
w przypadku remisji całkowitej

Leczenie postaci rozsianej
• Stosuje się chemioterapię
paliatywną, o ile nie ma
przeciwwskazań.

Rokowanie

• Rak płuca jest nowotworem rokującym źle. Wynika
to głównie z powodu wykrycia choroby w
zaawansowanym stadium i dużej złośliwości
samego nowotworu. Odsetek przeżyć 5-letnich jest
niższy niż 10%. W przypadku raka
niedrobnokomórkowego za jedyną, dającą szansę
na całkowite wyleczenie metodę terapii, uznaje się
prawidłowo przeprowadzony zabieg operacyjny. W
stopniu I odsetek 5-letnich przeżyć wśród
pacjentów operowanych sięga 70%, ale chorzy z
tak niskim stopniem zaawansowania choroby
stanowią mniejszość. W stopniu IIIA (granica
operacyjności) wspomniany odsetek wynosi
maksymalnie 30%. W stopniu IV przeżycia 5-letnie
się nie zdarzają. Rak drobnokomórkowy od samego
początku rokuje bardzo źle, 5 lat przeżywa około
2% chorych. Nawet w przypadku pomyślnego
rokowania skutkiem agresywnego leczenia jest
poważne upośledzenie wydolności organizmu, co
rodzi niepełnosprawność i niezdolność do pracy.

Profilaktyka

Profilaktyka pierwotna
• Profilaktyka pierwotna polega na wszelkich działaniach, które zapobiegają rozwojowi
raka płuca. Zwalczanie raka płuca na szeroką skalę przez politykę zdrowotną
państw i organizacji o zasięgu ponadnarodowym polega przede wszystkim na
zwalczaniu palenia tytoniu i narażania na działanie dymu tytoniowego (palenie
bierne) w środowisku pracy i w miejscach publicznych. Jedną z metod walki z
nikotynizmem jest ograniczenie, bądź też zakaz reklamy wyrobów tytoniowych
obowiązujący między innymi w Unii Europejskiej. Zakaz reklamy oraz obowiązek
umieszczania napisów ostrzegawczych na opakowaniach wyrobów tytoniowych
reguluje również obowiązująca od 27 lutego 2005 roku Ramowa Konwencja o
Ograniczaniu Zdrowotnych Następstw Palenia Tytoniu przygotowana przez
Światową Organizację Zdrowia. Niektóre kraje, w tym i kraje UE wprowadzają coraz
bardziej ostre restrykcje związane z paleniem w miejscach publicznych (np. puby i
restauracje)
• Do działań mających na celu ograniczenie liczby zachorowań na nowotwory płuc
należy również zakaz produkcji wyrobów z azbestu oraz usuwanie ze środowiska
wytworzonych w przeszłości. W Polsce działania takie prowadzone są na podstawie
ustawy z dnia 19 czerwca 1997 roku o zakazie stosowania wyrobów zawierających
azbest oraz uchwały Rady Ministrów RP z dnia 14 lipca 2009 w sprawie sposobów
bezpiecznego użytkowania oraz warunków usuwania wyrobów zawierających azbest

Profilaktyka wtórna, screening
• Są to wszelkie działania polegające na wykrywaniu
wczesnych stadiów nowotworu u osób zdrowych, bez
objawów:
• okresowe badania RTG klatki piersiowej,
• okresowe badania TK klatki piersiowej,
• cytologiczne badanie plwociny.
• W badaniu naukowym z 2006 r. przeprowadzonym przez
Presbyterian Hospital i Weill Medical College z Cornell
University w Nowym Jorku wykazano przydatność
wykonywania przesiewowych badań profilaktycznych za
pomocą spiralnej tomografii komputerowej o niskiej
dawce promieniowania. Badanie to wykazało, że
wykonywanie tego typu badań screeningowych jest tak
samo lub bardziej uzasadnione jak wykonywanie
mammografii piersi w celu wykrywania raka sutka.

Rak żołądka

• pierwotny nowotwór złośliwy
żołądka wywodzący się z nabłonka
błony śluzowej żołądka.

Epidemiologia

• Dla populacji polskiej współczynnik
zachorowalności, według Krajowego
Rejestru Nowotworów w 2006 roku wyniósł
dla mężczyzn 18,7, a dla kobiet 9,5 co
stawia ten nowotwór odpowiednio na 6. i 9.
miejscu pod względem zapadalności. Do
krajów o wysokim współczynniku
zapadalności na raka żołądka należą
Węgry, Chiny, Kolumbia, Kostaryka, Chile,
Japonia, Białoruś. Spadek częstości
zachorowań notowany jest w Japonii, USA i
większości krajów Europy Zachodniej.
• Ryzyko wystąpienia raka żołądka wzrasta
wraz z wiekiem jednak zdarzają się
przypadki zachorowania w każdej grupie
wiekowej.

Czynniki ryzyka

Czynniki genetyczne
• To, że w ok. 20% przypadkach raka żołądka stwierdza się zwiększoną
częstość rodzinnego występowania tego nowotworu, może wskazywać na
obecność genetycznej predyspozycji.
• Rak żołądka rozwija się także niekiedy w przebiegu niektórych zespołów
dziedzicznej predyspozycji do nowotworów. Do tego typu zespołów
należą:
• dziedziczny niezwiązany z polipowatością raka jelita grubego; zespół
Lyncha (mutacje genów MSH2, MLH1, MSH6, a także MLH3, PMS1,
PMS2 i TGFBR2)
• dziedziczny rak piersi lub/i jajnika (mutacje genów BRCA1 i BRCA2)
• rodzinna polipowatość gruczolakowata jelita grubego (mutacje genu
• APC)
• zespół Cowden (mutacje genu PTEN)
• zespół Peutz-Jeghersa (mutacje genu STK11)
• zespół Li-Fraumeni (mutacje genu TP53)
• zespół Blooma (mutacje genu BLM)

Czynniki żywieniowe i
związane ze stylem życia
• nawyki żywieniowe związane z przynależnością
etniczną: Japończycy, Chilijczycy, Kostarykanie,
Chińczycy, Islandczycy, mieszkańcy Europy
Wschodniej (w przypadku emigracji do krajów
o niskim ryzyku zachorowania, ryzyko rozwoju
choroby zmniejsza się dopiero u dzieci)
• dieta obfitująca w pokarmy wędzone,
marynowane, solone (bogata w azotany i
azotyny)
• niskie spożycie warzyw i owoców
(niedostateczna podaż witaminy C)
• palenie tytoniu (1,5-2-krotny wzrost ryzyka
zachorowania)

Objawy

• Objawy dyspeptyczne:
– przewlekłe bóle brzucha, zwłaszcza o
stałym charakterze, zlokalizowane w
nadbrzuszu, nasilające się po posiłku, a
zmniejszające się na czczo, nieustępujące
po lekach zobojętniających sok
żołądkowy
– nudności i wymioty
– brak apetytu (szczególnie niechęć do
jedzenia mięsa) i utrata masy ciała
– pojawienie się uczucia sytości wkrótce po
rozpoczęciu jedzenia

• objawy związane z niedokrwistością
• dysfagia
• smolisty stolec
• stan podgorączkowy
• zespoły paraneoplastyczne, np. acanthosis
nigricans
• ewentualnie wyczuwalny guz w
nadbrzuszu (późny objaw)
• powiększona wątroba, puchlina brzuszna
• objaw Troisiera (powiększony węzeł
Virchowa)

Obraz histologiczny
• Obraz histologiczny raka żołądka
jest różnorodny i zależy od typu
morfologicznego. Istnieją liczne
klasyfikacje raków żołądka, z
których najprostszy jest podział
Laurena na raki typu jelitowego,
rozlanego i mieszanego

• Podział według WHO wyróżnia szereg typów
nowotworów:
• gruczolakorak cewkowaty (adenocarcinoma
tubulare)
• gruczolakorak brodawkowaty (adenocarcinoma
papillare)
• gruczolakorak śluzowy (carcinoma mucinosum)
• gruczolakorak sygnetowaty (carcinoma
mucocellulare)
• rak płaskonabłonkowy (carcinoma planoepitheliale)
• rak gruczolakołuskowaty (carcinoma
adenoplanoepitheliale)
• rak niskozróżnicowany (carcinoma male
diffeerentiatum)
• rak drobnokomórkowy (carcinoma microcellulare)
• rak niezróżnicowany (carcinoma non-differentiatum).

Rozpoznanie

• Rozpoznanie może być postawione jedynie
przez lekarza patomorfologa, po obejrzeniu
wycinków tkanki nowotworowej. Wycinek
nowotworu może być pobrany w trakcie
gastroskopii lub laparotomii.
• Badania mogące sugerować proces
nowotworowy są mało specyficzne. Należą
do nich:
• morfologia krwi – objawy anemii
• poziom białka i proteinogram, zwłaszcza
spadek poziomu albumin poniżej 30 g/l
• badanie kału na obecność krwi utajonej
• TK jamy brzusznej

Leczenie

• Szansą na wyleczenie jest radykalne wycięcie
żołądka wraz z okolicznymi węzłami chłonnymi.
• leczenie chirurgiczne
– gastrektomia subtotalna czyli prawie całkowite wycięcie
żołądka z następowym zespoleniem żołądkowo-
dwunastniczym lub żołądkowo-jelitowym oraz wycięciem
sieci większej i sieci mniejszej. W niektórych przypadkach
konieczne jest też usunięcie śledziony i ogona trzustki.
– gastrektomia totalna czyli całkowite wycięcie żołądka
– W przypadku choroby zaawansowanej podstawą leczenia
jest chirurgiczne zapewnienie drożności przewodu
pokarmowego. Umożliwia ono dalsze leczenie systemowe
cytostatykami.
• Leczenie systemowe jest stosowane zarówno jako
leczenie uzupełniające (adjuwantowe), po
gastrektomii mające na celu zmniejszenie ryzyka
nawrotu choroby, oraz jako leczenie wydłużające czas
przeżycia u osób z nowotworem w stadium
uogólnienia.

• Stosuje się wiele schematów leczenia,
zwykle opartych na cytostatykach:
,
,
,
,
mitomycyna,
,
• radioterapia jest stosowna łącznie z
chemioterapią jako leczenie
neoadiuwantowe, uzupełniające
(adjuwantowe) po gastrektomii oraz
jako metoda paliatywna, zmniejszająca
niektóre objawy choroby.

Rokowanie
• W Polsce 18% chorych przeżywa 5 lat
(57% w przypadku miejscowego
zaawansowania nowotworu, 19%
zaawansowania regionalnego i 2% w
przypadku obecności przerzutów).
• Oprócz naciekania narządów sąsiednich
możliwe są krwiopochodne metastazy
odległe (drogą układu wrotnego),
najczęściej zlokalizowane w wątrobie,
płucach, kościach oraz skórze.

• Rak (histologicznie gruczolakorak)
stanowi 90% wszystkich nowotworów
żołądka. Pozostałe nowotwory:
•
nowotworów złośliwych
• <4% mięsak żołądka
• 3% rakowiak żołądka
• <2%
mięśniakomięsak gładkokomórkowy
żołądka

Zapobieganie

• Uważa się, że spożywanie 5–20
posiłków tygodniowo zawierających
warzywa i owoce zmniejsza ryzyko
zachorowania o połowę
• wczesna gastroskopia w przypadku
niepokojących bólów brzucha.

Rak jelita
grubego

• nowotwór złośliwy rozwijający się w
okrężnicy, wyrostku robaczkowym
lub odbytnicy. Jest przyczyną 655
000 zgonów w ciągu roku na świecie

Epidemiologia

• Najwyższe wskaźniki zapadalności
notuje się w Europie Zachodniej i
Ameryce Północnej, a najniższe w
rozwijających się krajach Afryki i Azji.
W Polsce 2. miejsce wśród przyczyn
zgonów na nowotwory złośliwe.
Zachorowalność: 15/100000/rok dla
kobiet; 25/100000/rok dla mężczyzn
(dane z 2002).
Rzadko występuje u osób poniżej 40.
roku życia. Najwięcej zachorowań
przypada na 8. dekadę życia.
Rak okrężnicy jest nieco częstszy niż rak
odbytnicy.

Etiopatogeneza

Czynniki środowiskowe
• Sposób odżywiania – dieta bogata w krwiste
mięso i tłuszcze zwierzęce, uboga w naturalne
witaminy i wapń. Prewencyjnie działa dieta
bogato-błonnikowa, oparta o produkty świeże.
• Palenie papierosów. Kobiety, które paliły, mają o
40% zwiększone ryzyko śmierci z powodu raka
jelita grubego względem kobiet, które nigdy nie
paliły. Palący mężczyźni mają o 30% zwiększone
ryzyko śmierci z powodu raka jelita grubego
względem mężczyzn, którzy nigdy nie palili.
• Brak wysiłku fizycznego.
• Powtarzające się zaparcia.
• Wiek.

Stany przedrakowe
• Pojedyncze polipy gruczołowe jelita
grubego.
• Zespół Lyncha.
• Zespół gruczolakowatej polipowatości
rodzinnej.
• Inne zespoły polipowatości – zespół Peutza-
Jeghersa, zespół polipowatości młodzieńczej.
• Nieswoiste zapalenia jelit: wrzodziejące
zapalenie jelita grubego i choroba
Leśniowskiego-Crohna.

Objawy

• Krwawienie utajone
• Bóle brzucha
• Zmiana rytmu wypróżnień
• Krwawienie jawne
• Chudnięcie
• Niedokrwistość
• Wyczuwalny guz
• Wzdęcie brzucha
• Brak łaknienia
• Gorączka
• Niedrożność

Rozpoznanie

• Podstawą rozpoznania jest badanie
histologiczne wycinka pobranego
podczas
•
guza, pobranie wycinków i
obejrzenie całego jelita w
poszukiwaniu zmian
synchronicznych.

Badania laboratoryjne
• Niedokrwistość niedobarwliwa –
zwłaszcza w raku kątnicy i wstępnicy.
• Zwiększone stężenie antygenu
rakowo-płodowego (CEA) w surowicy.
• Dodatni wynik testu na obecność krwi
utajonej w kale.

Badania obrazowe
1. USG jamy brzusznej
2. Tomografia komputerowa
Przydatna do wykrywania przerzutów do
wątroby i węzłów chłonnych.
3.
4. Rezonans magnetyczny
Służą do oceny stopnia rozprzestrzeniania
raka odbytnicy.
5. Pozytronowa tomografia emisyjna – dobra
metoda wykrywania wznowy raka odbytnicy
lub okrężnicy.

Rozpoznanie różnicowe
• Choroba uchyłkowa okrężnicy.
• Guzki krwawnicze.
• Infekcyjne i nieswoiste zapalenia
jelita grubego.
• Inne nowotwory jelita –
rakowiak

Podziały

Klasyfikacja histologiczna raka
jelita grubego wg WHO
• Rak gruczołowy (adenocarcinoma).
• Rak gruczołowy śluzotwórczy (adenocarcinoma
mucinosum).
• Rak sygnetokomórkowy (signet-ring cell carcinoma).
• Rak drobnokomórkowy (carcinoma microcellulare).
• Rak łuskowokomórkowy (squamous cell carcinoma).
• Rak gruczołowo-łuskowy (adenosquamous
carcinoma).
• Rak rdzeniasty (medullary carcinoma).
• Rak niezróżnicowany (carcinoma nondifferentiatum).

Klasyfikacja makroskopowa
zaawansowanego raka jelita
grubego
• Polipowaty.
• Owrzodziały i grzybiasty.
• Owrzodziały i zwężający.
• Rozlegle naciekający.

Klasyfikacja Dukensa
• Klasa Opis
• A nowotwór nie przekracza ściany
jelita
• B nowotwór przekracza ścianę
jelita
do
surowicówki lub tkanki
tłuszczowej
okołoodbytniczej
• C przerzuty w węzłach chłonnych
• D przerzuty odległe

Klasyfikacja Astlera-Collera
• Klasa Opis
• A rak ograniczony do błony śluzowej
• B1 rak dochodzi do błony mięśniowej ale jej
nie przekracza
• B2 rak nacieka całą ścianę jelita, bez zajęcia
węzłów chłonnych
• C1 jak w B1, ale z zajęciem węzłów
chłonnych
• C2 jak w B2, ale z zajęciem węzłów
chłonnych
• D przerzuty odległe

Leczenie

• Rak odbytnicy poniżej załamka otrzewnej
(<8 cm od brzegu odbytu):
• Stopień 0 – chirurgia
• Stopień 1 – chirurgia
• Stopień 2 – radioterapia potem ewentualnie
chemioterapia
• Stopień 3 – radioterapia/radiochemioterapia potem
chemioterapia
• Stopień 4 – chirurgia (radioterapia)/chemioterapia
• Rak okrężnicy i odbytnicy powyżej załamka
otrzewnej:
• Stopień 0 – chirurgia
• Stopień 1 – chirurgia
• Stopień 2 – chirurgia potem ewentualnie
chemioterapia
• Stopień 3 – chirurgia potem chemioterapia
• Stopień 4 – chirurgia (radioterapia)/chemioterapia

Leczenie chirurgiczne
• Rak odbytnicy położony na wysokości lub
poniżej załamka otrzewnej (<8 cm od odbytu):
• Stopień 0 – wycięcie miejscowe (dostęp przez odbyt)
• Stopień 1 – resekcja tylna m. Kraske; resekcja
przednia; amputacja brzuszna-kroczowa
• Stopień 2 – resekcja przednia; amputacja brzuszna-
kroczowa
• Stopień 3 – resekcja przednia; amputacja brzuszna-
kroczowa
• Stopień 4 – operacje paliatywne (resekcja przednia;
amputacja brzuszna-kroczowa);
, operacje
radykalne (radykalne leczenie zmian przerzutowych)

• Rak odbytnicy położony powyżej załamka otrzewnej (>8 cm
od odbytu):
• Stopień 0 – wycięcie metodą endoskopową
• Stopień 1 – resekcja przednia
• Stopień 2 – resekcja przednia
• Stopień 3 – resekcja przednia
• Stopień 4 – operacje paliatywne (resekcja przednia; kolostomia),
operacje radykalne (radykalne leczenie zmian przerzutowych)
• Rak okolicy zagięcia esiczo-odbytniczego i rak okrężnicy:
• Stopień 0 – wycięcie metodą endoskopową
• Stopień 1 – resekcja przednia; resekcja esicy; hemikolektomia
lewostronna; resekcja poprzecznicy; hemikolektomia prawostronna
• Stopień 2 – resekcja przednia; resekcja esicy; hemikolektomia
lewostronna; resekcja poprzecznicy; hemikolektomia prawostronna
• Stopień 3 – resekcja przednia; resekcja esicy; hemikolektomia
lewostronna; resekcja poprzecznicy; hemikolektomia prawostronna
• Stopień 4 – zespolenie omijające;
lub ileostomia;
paliatywna resekcja; operacje radykalne (radykalne leczenie zmian
przerzutowych)

Radioterapia
W raku jelita grubego stosowana jest
jako składowa leczenia radykalnego
(leczenie uzupełniające) albo jako
metoda leczenia paliatywnego
(głównie w przypadku raka
odbytnicy).

Leczenie systemowe
• Jako leczenie uzupełniające (adjuwantowe)
wobec chirurgicznej resekcji guza ma na celu
zmniejszenie ryzyka nawrotu choroby. W
przypadku choroby uogólnionej intencją jest
przedłużenie życia i zmniejszenie dolegliwości.
• W leczeniu uzupełniającym stosowane
• Cytostatyki używane w leczeniu paliatywnym
to: fluorouracyl, irynotekan, oksaliplatyna,
kapecytabina, UFT. Ponadto zarejestrowane są
nowe leki będące monoklonalnymi
przeciwciałami: bewacyzumab, cetuksymab,
panitumumab.

Rokowanie

• Przeciętny odsetek 5-letnich przeżyć
wynosi ~45% (w Polsce tylko 25%).
Rokowanie w raku jelita grubego
można poprawić dzięki badaniom
przesiewowym w populacji
bezobjawowej.

Profilaktyka

• Regularne zażywanie niesteroidowych leków
przeciwzapalnych zmniejsza o 40-50% zapadalność i
umieralność na raka jelita grubego. Szczególnie korzystne
działanie wydaje się posiadać celekoksyb
[6]
. Podobne
działanie wykazuje też rofekoksyb. Sulindak ogranicza
liczbę i rozmiary gruczolaków u chorych na rodzinną
polipowatość jelita grubego.
• Badania przesiewowe
• Metody:
• test na obecność krwi utajonej w kale
• test kałowy Tumor M2-PK
• sigmoidoskopia wykonywana za pomocą giętkiego aparatu
• pełna kolonoskopia.
• W profilaktyce wtórnej raka jelita grubego szczególnie
użyteczne są testy na obecność w kale krwi utajonej. W
ostatnich latach znacznie poprawiła się ich czułość i
swoistość. Są także łatwiejsze do wykonania, dzięki czemu
pacjent może je przeprowadzić w warunkach domowych.
Dlatego w wielu krajach są one zalecane jako badania
przesiewowe w kierunku raka jelita grubego

Dziękujemy za uwagę ;)
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
- Slide 78
- Slide 79
- Slide 80
- Slide 81
- Slide 82
- Slide 83
- Slide 84
- Slide 85
- Slide 86
- Slide 87
- Slide 88
- Slide 89
- Slide 90
- Slide 91
- Slide 92
- Slide 93
- Slide 94
- Slide 95
Wyszukiwarka
Podobne podstrony:
Rak płuca extranet
rak płuca TNM2010
patomorfologia rak płuca
ftyzjatria, rak płuca
Rak pluca KURS
Rak pluca studenci
rak płuca epidemiologia
Rak pluca
Rak pluca VI rok (2 część)
Rak płuca (2)
3 Rak płuca ppt
Rak płuca, pliki zamawiane, edukacja
rak płuca
rak płuca
Rak pluca VI rok (1 część)
więcej podobnych podstron