
Rak płuca
Rak płuca
Dr n med. Wojciech Naumnik

Zachorowalność na raka płuca
• Mężczyźni >16 tyś.
rocznie
• Kobiety > 4 tyś. rocznie
• 5-cio letnie przeżycie <
15%
• 2/3 chorych w stadium
zaawansowania
miejscowego lub rozsiewu

Etiologia raka płuca
Etiologia raka płuca
I. PALENIE PAPIEROSÓW
1. palenie czynne
2. palenie bierne
- ciała smołowate, “tar”
- policykliczne węglowodory aromatyczne
(benzopiren)
II. NARAŻENIE ZAWODOWE I ŚRODOWISKOWE
(azbest, radon)
III. CZYNNIKI GENETYCZNE
1. Mutacje chromosomalne (10-20)
2. Amplifikacje i nadmierna ekspresja onkogenów
3. Osłabienie ekspresji genów supresorowych
(Rb, p53,p16)

Etiologia raka płuca
Etiologia raka płuca
Czynniki
Czynniki
genetyczne
genetyczne
1.
ZMIANY W STRUKTURZE I EKSPRESJI GENÓW (mutacje
punktowe)
- amplifikacje genów
- translokacje
- delecje
- rekombinacje
- konwersje genów
- metylacje DNA
2. AKTYWACJA ONKOGENÓW (K-ras, H-ras, N-ras, Bcl-2,
HER-2/neu
3. INAKTYWACJA GENÓW SUPRESOROWYCH (p 53, p 16,
Rb)
4. ZABURZENIA ILOŚCIOWE I JAKOŚCIOWE SYNTEZY
BIAŁEK
5. ZABURZENIA REGULACJI WZROSTU I RÓŻNICOWANIA
KOMÓREK

OSOBY Z WYSOKIM
RYZYKIEM
Palacze i ex-palacze
• Aktywność angiogenna w nabłonku oskrzela (PCR)
• Aktywność proliferacyjna w zmianach dysplastycznych
nabłonka i plwocinie (histochemia)
• Angiogenic Sguamous Dysplasia (ASD) w nabłonku
(autofluorescencja)
• Molekularne markery w NSCLC (PCR): p53, p16, K-ras
Markery nowotworzenia !!!

„ POŚREDNIE - biologiczne
MARKERY”
• ZMIANY MIKROSKOPOWE : metaplazja nabłonka
• NIEPRAWIDłOWOŚCI GENETYCZNE: chromosomy 3p, 9p,
17p+3p, < sEGFR
• NIEPRAWIDłOWOŚCI MOLEKULARNE: p53, K-ras, p16,
hipermetylacja promotora p161NK4a, fragmentacje
histydyny
• Ekspresja mRNA hTERT w bioptatach z oskrzeli
Monitorowanie skuteczności prewencji przeciw- nowotworowej
!!!

CYTOLOGIA PLWOCINY
• Badania immunohistochemiczne
(hnRNP)A2/B1
• Cytometria przepływowa
• PCR
Lung Cancer Early Detection Working Group
Eur.Respir.Rev.2002

Pełna diagnostyka bronchoskopowa
wczesnego centralnego raka płuca
wg Ikedy
• Videobronchoscopy (VB)
• Autofluorescence bronchoscopy(AFB)
- wczesne
wykrycie zmian złośliwych/przedinwazyjnych w
oskrzelach
• Endobronchial ultrasonography (EBUS)
-
staging raka płuca i planowanie terapii
wewnątrzoskrzelowej
• Optical coherence tomography (OCT)-
wizualizacja informacji o budowie, naciekaniu,
głebokośc ograniczona warstwą
podnabłonkową do 2-3 mm

Cechy paraneoplazji
Cechy paraneoplazji
1. Wyprzedzanie (czasowe) objawów nowotworowych.
2. Ustępowanie wraz z regresją guza.
3. Powtórne pojawienie się wraz z progresją guza.
4. Brak związku z przerzutami.
5. Samoistne ustąpienie objawów po resekcji guza.
6. Brak efektów leczenia samej paraneoplazji.

Podział paraneoplazji
Podział paraneoplazji
wg Knowlessa i Smitha
wg Knowlessa i Smitha
I. Zaburzenia metaboliczne
II. Zaburzenia mięśniowo-nerwowe
III. Zaburzenia łącznotkankowe i kostne
IV. Zaburzenia naczyniowe
V. Zaburzenia hematologiczne
VI. Objawy ogólne

Podział paraneoplazji
Podział paraneoplazji
Zaburzenia metaboliczne
Zaburzenia metaboliczne
1. Zespół paraendokrynny Cushinga
2. Hyperkalcemia
3. Zaburzenia w sekrecji hormonu ADH
4. Zespół czynnościowy rakowiaka
5. Gynekomastia

Zaburzenia
metaboliczne
• Zespół paraendokrynny
Cushinga
• Hyperkalcemia
• Zaburzenia w sekrecji
hormonu ADH
• Zespół czynnościowy
rakowiaka
• Gynekomastia

Podział paraneoplazji
Podział paraneoplazji
Zaburzenia mięśniowo-
Zaburzenia mięśniowo-
nerwowe
nerwowe
1. Neuropatia obwodowa
2. Objawy móżdżkowe
3. Zaburzenia psychiczne
4. Miopatie

Podział paraneoplazji
Podział paraneoplazji
Zaburzenia łącznotkankowe i
Zaburzenia łącznotkankowe i
kostne
kostne
1. Osteoartropatia przerostowa
2. Twardzina skóry
3. Zapalenie skórno-mięśniowe
4. Liszaj rumieniowaty
5. Nadmierne owłosienie
6. Półpasiec
7. Teleangiektazje

Podział paraneoplazji
Podział paraneoplazji
Zaburzenia naczyniowe
Zaburzenia naczyniowe
1. Zakrzepowe zapalenie żył (zespół
Trousseau)
2. Zapalenie zakrzepowe wsierdzia
3. Zaspół Raynauda

Podział paraneoplazji
Podział paraneoplazji
Zaburzenia
Zaburzenia
hematologiczne
hematologiczne
1. Niedokrwistość
2. Czerwienica
3. Zaburzenia hemostazy

Podział paraneoplazji
Podział paraneoplazji
Objawy ogólne
Objawy ogólne
1. Utrata masy ciała
2. Stany podgorączkowe
3. Zapalenie kłębków nerkowych / nerczyca
4. Zaspoły niedoboru przeciwciał
5. Skrobiawica

Typy histologiczne raka
płuca
NDRP
• Rak płaskonabłonkowy
– Wrzecionokomórkowy
• Rak gruczołowy
– Zrazikowy
– Brodawczakowaty
– Oskrzelikowo-
pęcherzykowy
– Lity wytw. śluz
• Wielkokomórkowy
– Olbrzymiokomórkowy
– Jasnokomórkowy
DRP
Rak
drobnokomórkowy
– Owsianokomórkowy
– Pośredniokomórkowy
– Owsianokomórkowy
mieszany
• Rak mieszany gruczołowo-
płaskonabłonkowy
• Rakowiak
• Inne

Diagnostyka
• Rtg klatki piersiowej
• Bronchoskopia
• Pleuroskopia
• Mediastinoskopia
• Bad. hist-pat
– Biopsja
kleszczykowa
– TBNA
– TNA
– Szczoteczkowanie
– Lavage
• Tomografia
komputerowa
• PET
• Techniki wirtualne
• Połączone metody
• Usg
– Jamy brzusznej
– Klatki piersiowej

Rak płaskonabłonkowy
• Najczęściej
spotykany -
40 - 50%
• Większe
oskrzela
• Guz wnękowy

• Podśluzówkowo
• Wczesne zajęcie
wnęki i śródpiersia
• Guz wnękowy
Rak drobnokomórkowy
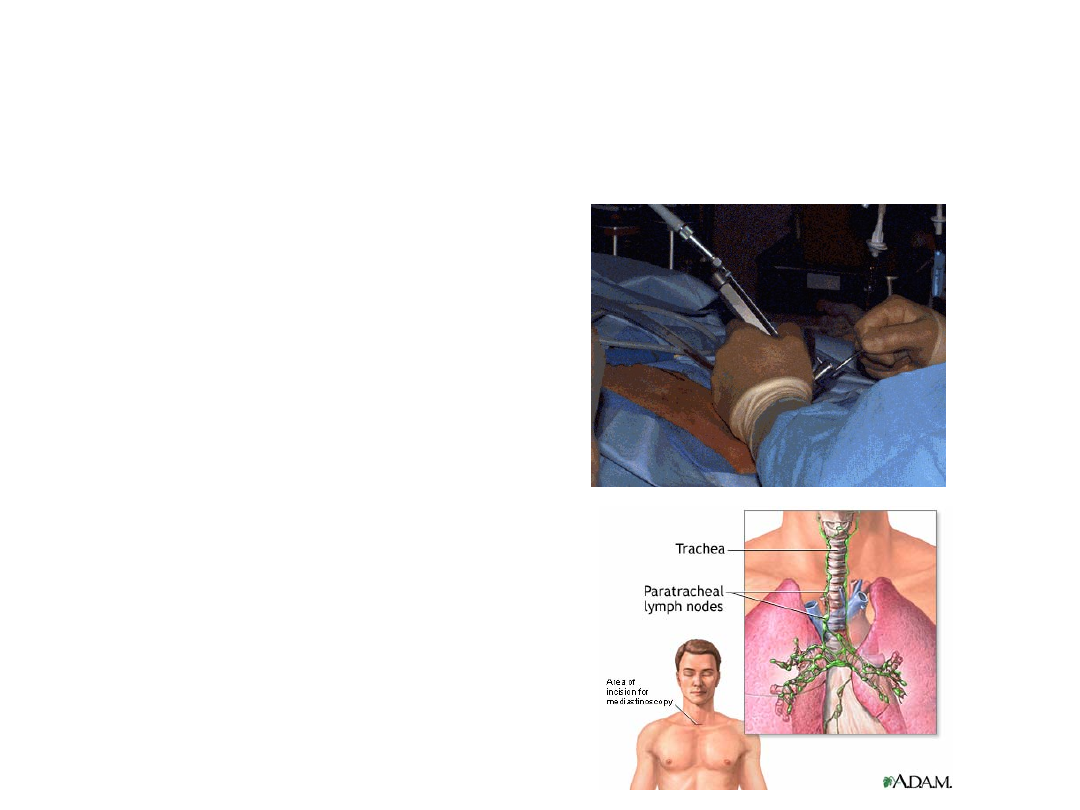
DIAGNOSTYKA NDRP - TNM
• CECHA N
PET (83%, 92%)
Mediastinoskopia (90%,
100%)
Mediastinotomia – N3
TBB (30-45%)
EBUS + TBB
Intra + Lymfadenectomia
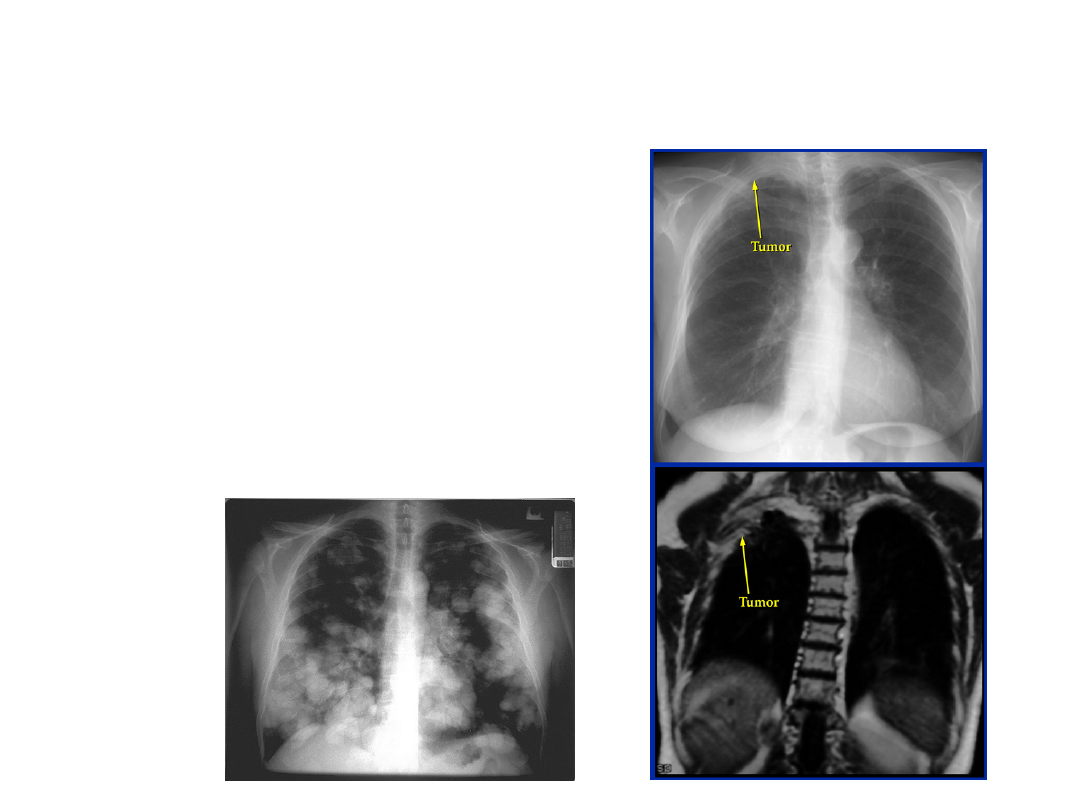
DIAGNOSTYKA NDRP - TNM
• CECHA M
USG
CT
MRI
PET
Trepanobiopsja
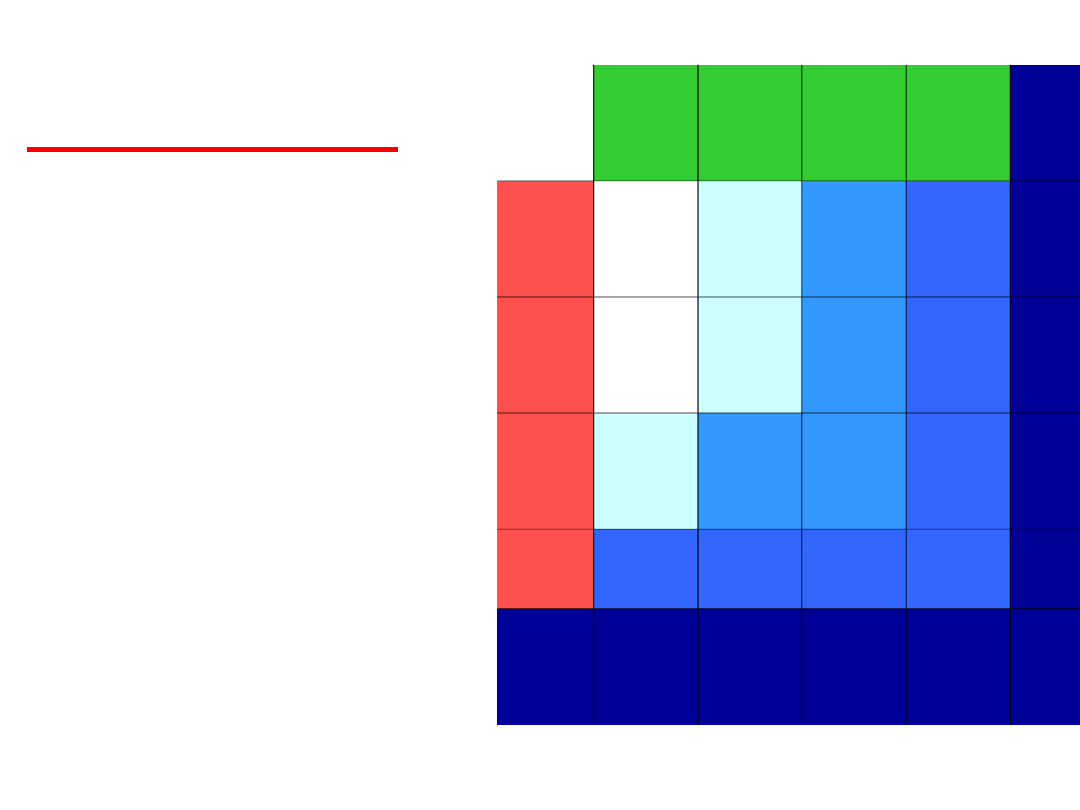
TNM-system and Disease Stage
N0 N1 N2 N3 M1
T1
Ia
IIa
IIIa IIIb IV
T2
Ib
IIb
IIIa
T3
IIb
IIIa IIIa
T4
M1
stopień – 0
stopień – 0
rak utajony
rak utajony
Tis, N0, M0
Tis, N0, M0
•
T2aN1M0 – IIA,
a nie IIB
• T2bN0M0 – IIA
a nie IB
• T3 > 7 cm, N0M0- IIB
a nie IB
• T3 > 7 cm, N1M0- IIIA
a nie IIB
• T3N0M0 (guzki w tym samym pł.) –IIB
a nie IIIB
• T3N1M0 or T3N2M0
(guzki w tym samym pł.)- IIIA,
a nie IIIB
•T4M0 (guzki w tym samym płucu) - IIIA (N0 lub N1)
lub IIIB ( N2 lub N3), a nie IV
• T4M0 (miejscowo zaawansowany)- IIIA (N0 lub N1), a nie IIIB
•Nowotworowy płyn w opłucnej (M1a) - IV,
a nie IIIB
2009r.

Objawy guza pierwotnego
• Ogólne
– Chudnięcie
– Utrata apetytu
– Osłabienie ogólne
– Gorączka
• Kaszel
• Krwioplucie
• Zapalenie płuc
• Ból w klatce p.
• Duszność
• Chrypka
• SVCS
• Zespół Hornera
(Guz Pancosta
– Myosis,
– Ptosis,
– Enophtalmus
• Pleuritis

CZYNNIKI PROGNOSTYCZNE
• STAN KLINICZNY CHOREGO
• Stadium zaawansowania choroby
• Czynniki biologiczne
• Postać histopatatologiczna raka
• Czynniki molekularne/genetyczne
O sukcesie leczenia raka płuca
stanowi wczesne rozpoznanie
raka i właściwe określenie
stopnia zaawansowania choroby-
kwalifikacja do odpowiedniej
metody leczenia

Ocena sprawności chorego wg skali
Zubroda
• 0° normalna sprawność wykonywania wszystkich
czynności
bez ograniczeń
• 1° objawy choroby, chory chodzący, zdolny do
lekkiej pracy
• 2° chory zdolny do wykonywania czynności
osobistych, ale
niezdolny do pracy
; spędza w
łóżku
< 1/2
dnia
• 3° chory zdolny do wykonywania czynności
osobistych w stopniu ograniczonym
; spędza w
> 1/2
dnia
• 4 ° chory
unieruchomiony
w łóżku; wymaga stałej
opieki

Postać
histologiczna
• Niedrobnokomórk
owy rak płuca
(NDRP)
Non small cell
lung cancer
• Drobnokomórkow
y rak płuca (DRP)
Small cell lung
cancer

• WYKRYCIE RAKA W JAK NAJWCZEŚNIEJSZYM
STOPNIU ZAAWANSOWANIA KLINICZNEGO DAJE
SZANSE WYLECZENIA !!!
• ZAPRZESTANIE PALENIA PAPIEROSÓW POZOSTAJE
NAJWAŻNIEJSZYM CZYNNIKIEM
PREWENCYJNYM !!!
K. Nackaerts, E. Brambilla and Working Group
2002
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
Wyszukiwarka
Podobne podstrony:
Rak płuca extranet
rak płuca TNM2010
patomorfologia rak płuca
ftyzjatria, rak płuca
Rak pluca prezentacja
Rak pluca KURS
Rak pluca studenci
rak płuca epidemiologia
Rak pluca
Rak pluca VI rok (2 część)
Rak płuca (2)
Rak płuca, pliki zamawiane, edukacja
rak płuca
rak płuca
Rak pluca VI rok (1 część)
Rak płuca
więcej podobnych podstron