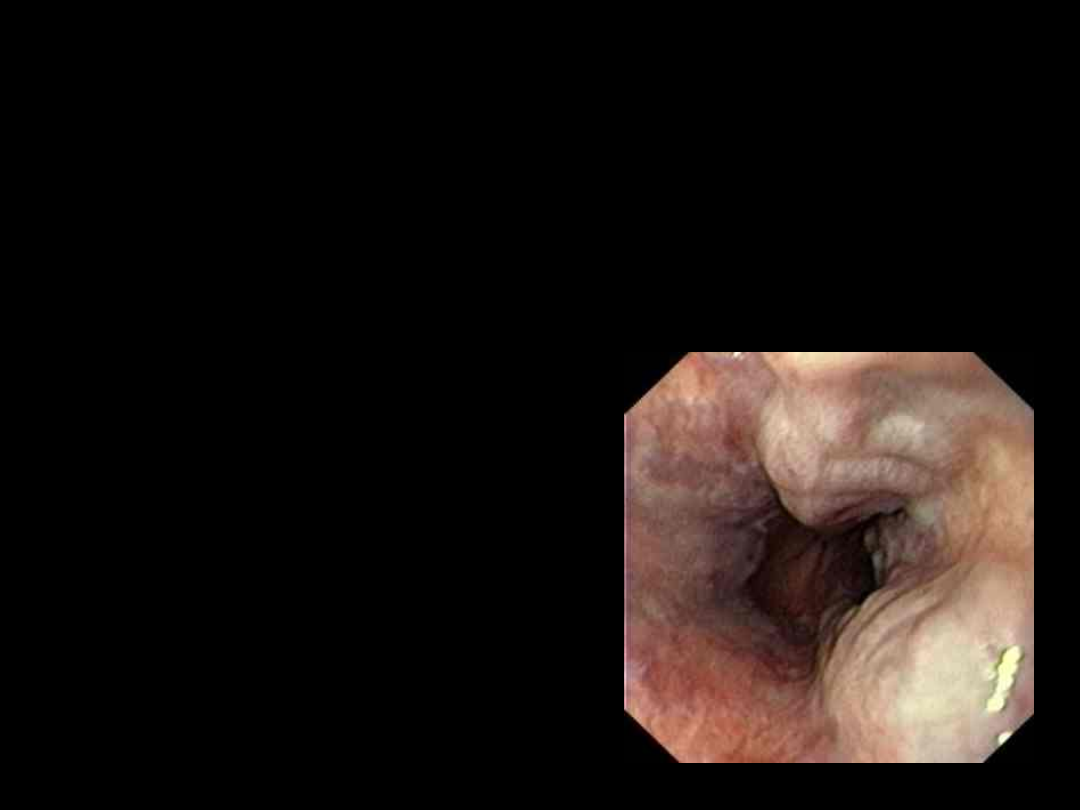
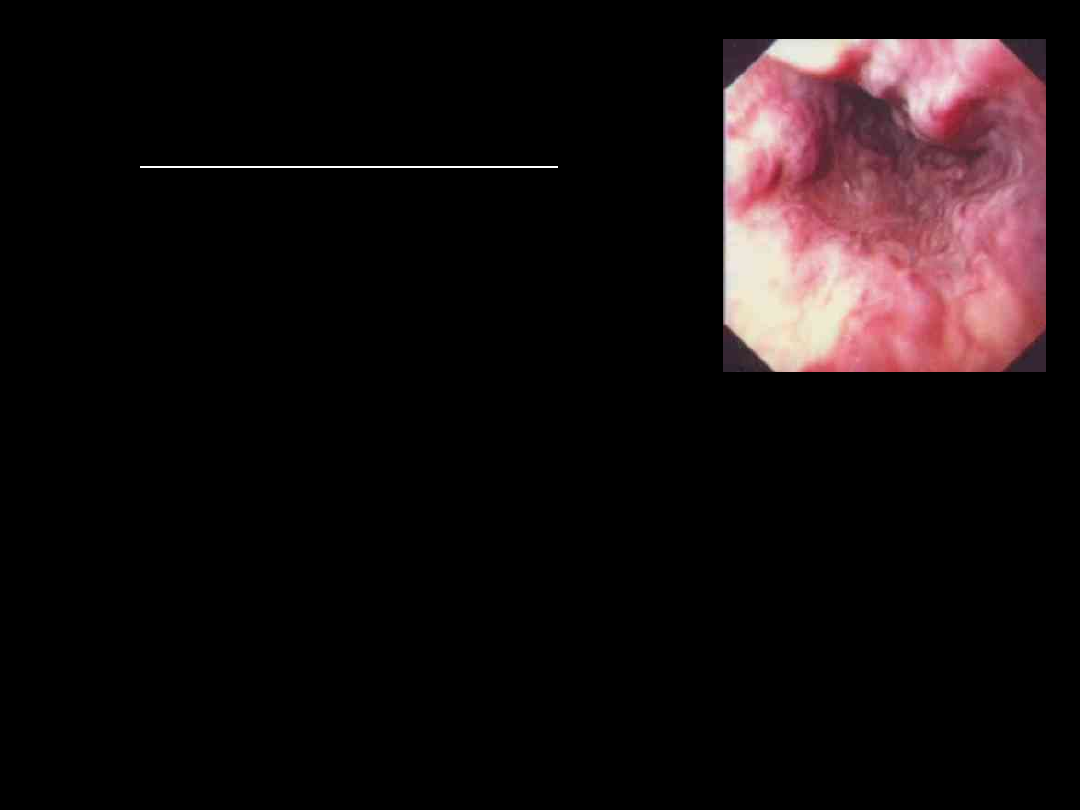
Żylaki przełyku
(varices
oesophagi)
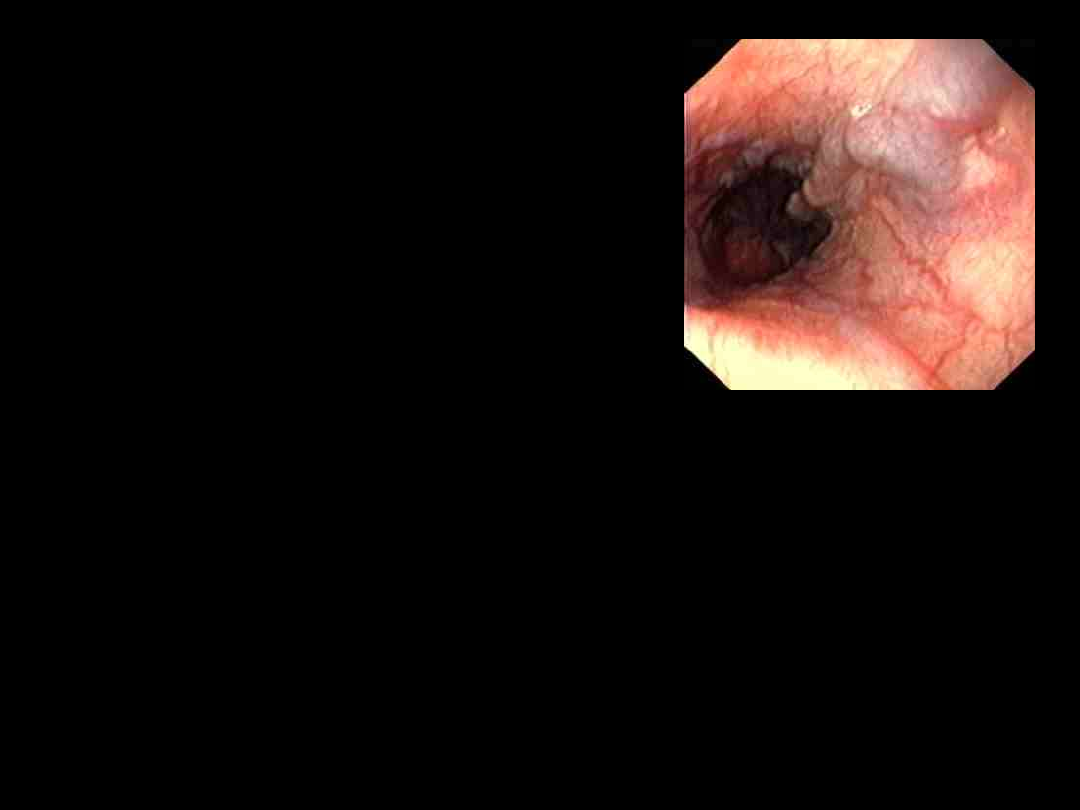
Żylaki przełyku
(varices
oesophagi)
Poszerzone, przepełnione żyły
podśluzówkowe splotu żołądkowo –
przełykowego.
Definicja:
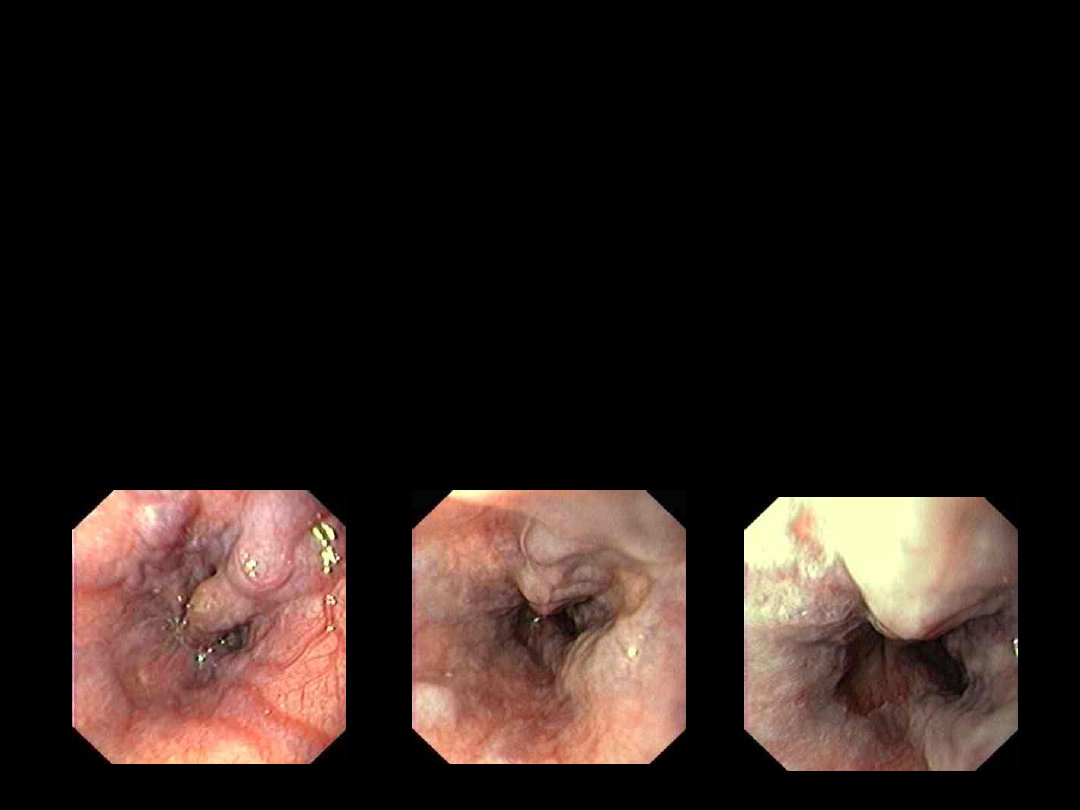
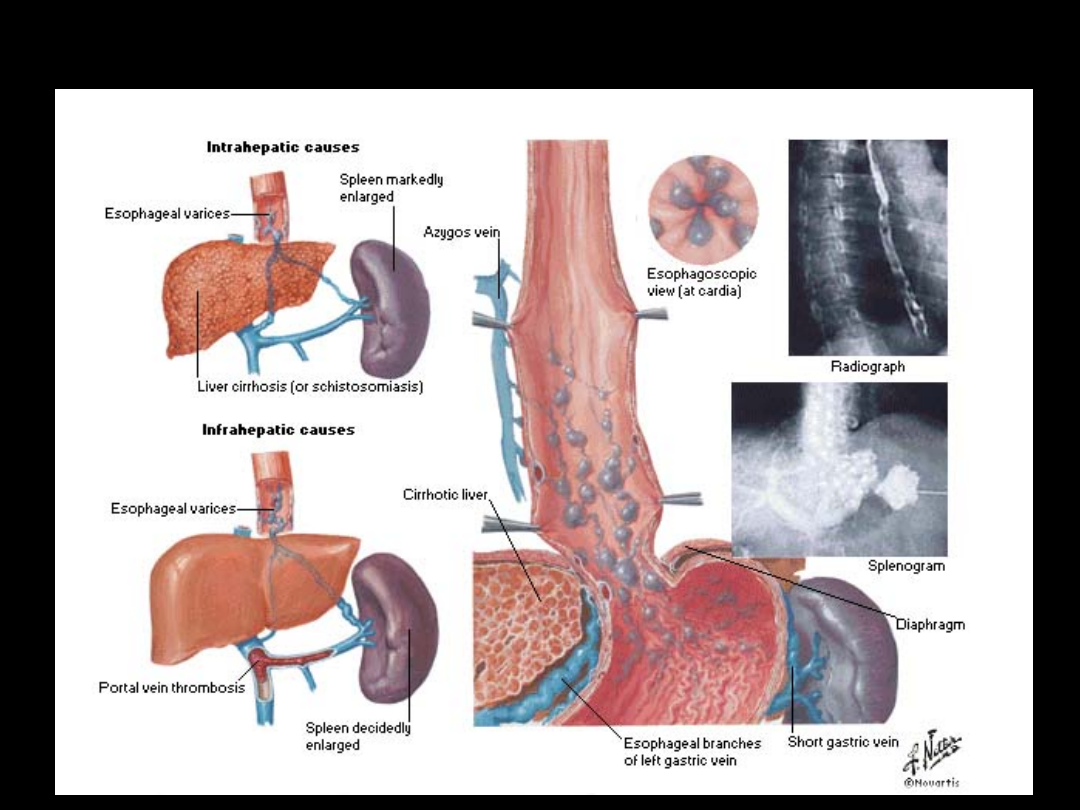
Etiopatogeneza
1. nadciśnienie wrotne i zastój krwi
2. powstaje bogata sieć obocznych połączeń z
układem żylnym krążenia dużego
3. tworzą się połączenia ze splotem
żołądkowo – przełykowym
4. efekt - rozszerzenie żył podśluzówkowych
splotu
Etiopatogeneza
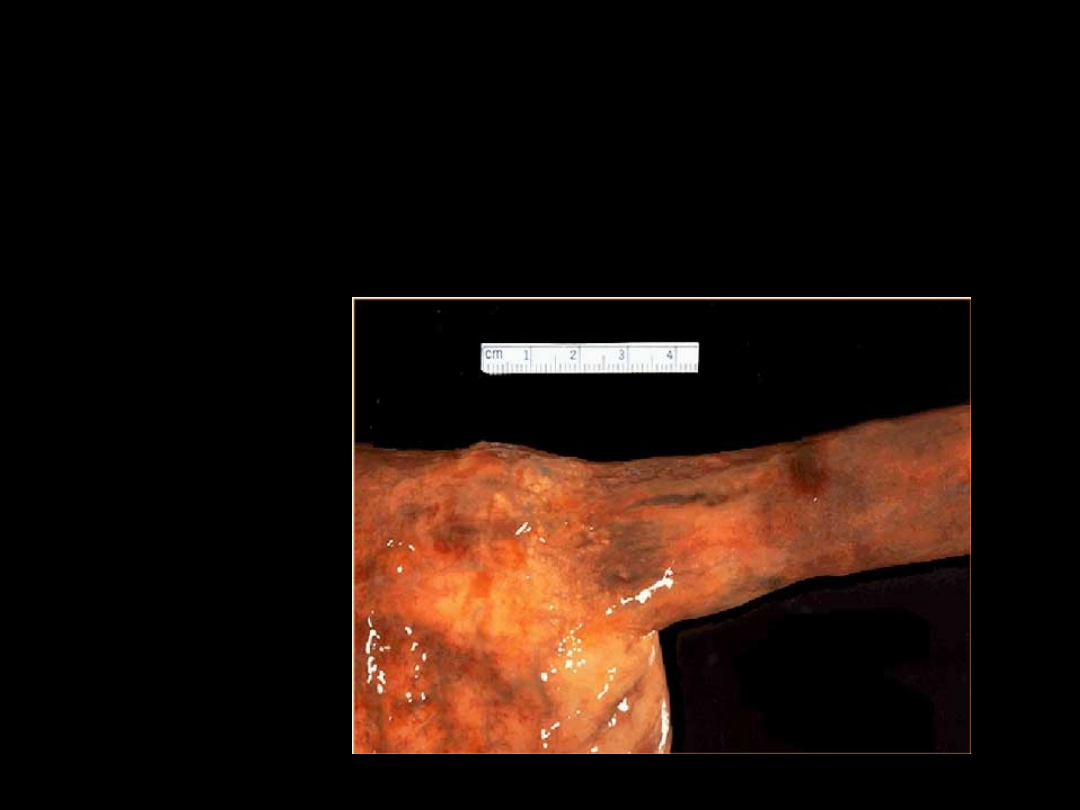
Umiejscowienie żylaków:
• głównie w okolicy wpustu i dolnej
części przełyku

Objawy kliniczne:
• objawy nadciśnienia wrotnego
• ból i problemy w połykaniu
Objawy
krwawienia:
• krwiste wymioty (chlustające)
świeżą,
jasnoczerwoną krwią
• smoliste stolce
• obj. wstrząsu hypowolemicznego

Krwotok z żylaków
przełyku:
• powikłanie nadciśnienia wrotnego zagrażające
życiu
• wymaga natychmiastowego postępowania
• występuje u 1/3 chorych z żylakami
• umieralność 20 – 80 % (zależy od wydolności
wątroby)
• śmiertelny głównie dla chorych z marskością
wątroby
• prawdopodobieństwo powtórnego krwotoku –
70 % (zwykle do 6 tyg. od pierwszego epizodu)
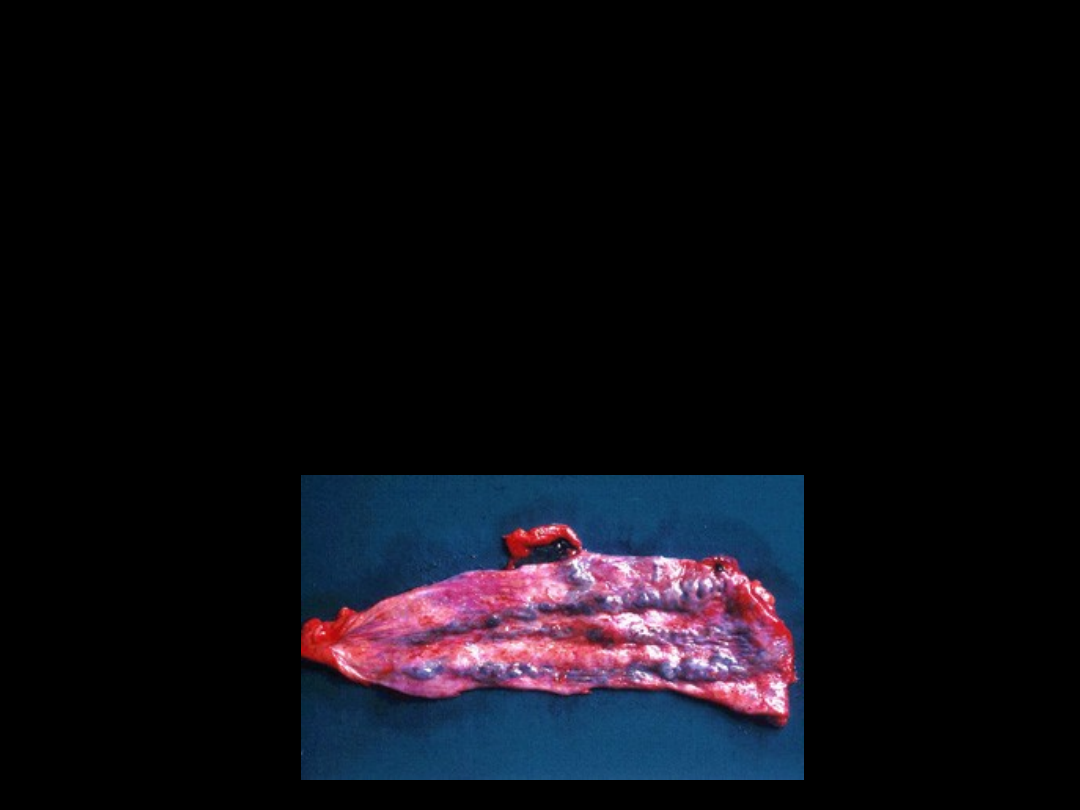
Mechanizm krwotoku z
żylaków przełyku:
• nadżarcie błony śluzowej przepełnionego
naczynia przez kwas solny (zawartość
żołądka cofająca się do przełyku)
• pęknięcie z powodu nadciśnienia
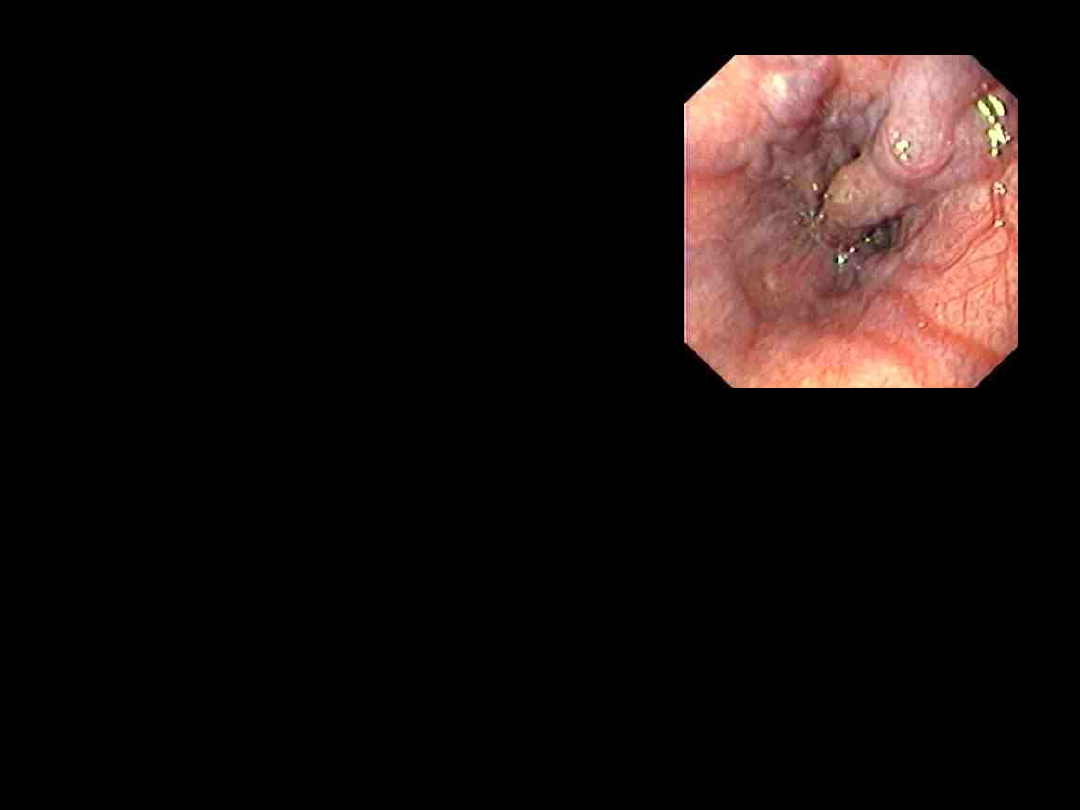
Rozpoznanie:
• wywiad + badanie fizykalne
• płukanie żołądka + zgłębnik
żołądkowy
• ezofagoskopia lub gastroskopia
• RTG (nie w ostrej fazie krwawienia)

Profilaktyka pierwotna
krwawienia z żylaków
przełyku
• zapobieganie pierwszemu krwawieniu
• w przypadku zwiększonego ryzyka krwawienia
(duże żylaki, zaczerwienienie skóry,
zaawansowana postać wg Childa)
• metoda z wyboru: nieselektywne leki β-
adrenolityczne (↓ ryzyko o 50%)
• jeśli β-adrenolityki p/wskazane – stosujemy
azotany
• p/wskazane: TIPS i zabieg chirurgiczny

Profilaktyka wtórna
krwawienia
z żylaków przełyku
• zapobieganie nawrotom krwawienia
• planowa sklerotyzacja lub
podwiązanie
• wytworzenie połączeń między
krążeniem wrotnym a układowym

Leczenie ostrego
krwotoku:
• stabilizacja czynności życiowych
• opanowanie wstrząsu
hypowolemicznego
• zatrzymanie krwawienia
1. farmakologiczne
2. endoskopowe
3. tamponada balonami
4. techniki radiologiczne: TIPS
5. leczenie operacyjne

Stabilizacja czynności
życiowych:
• ABC
• do czasu otrzymania krwi skrzyżowanej
podawać krew 0 Rh „-” i krystaloidy
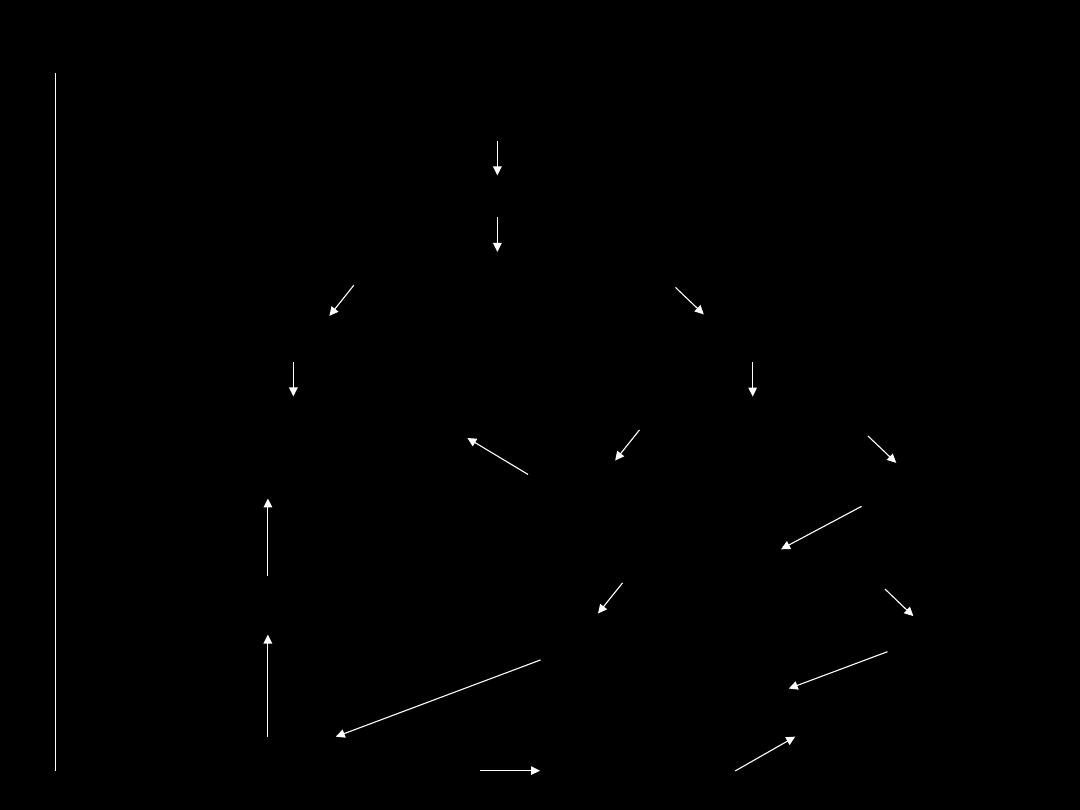
Plan leczenia krwawiących żylaków
przełyku:
ostre krwawienie z górnego odcinka p.
pokarmowego
wypłukanie żołądka / endoskopia
krwawienie z żylaków przełyku
zatrzymuje
się
utrzymuje
się
doraźne leczenie
obliterujące
planowy zabieg operacyjny
lub
długotrwałe leczenie obliterujące powodzenie
niepowodzenie
tamponada balonem lub leczenie
farmakologiczne
doraźny zabieg operacyjny lub
TIPS
powtórzyć leczenie obliterujące
powodzenie
niepowodzenie
niepowodzenie
powodzenie
Ź
ró
d
ło
:
Ja
rr
e
ll
B
.
C
a
ra
b
a
si
R
.
C
h
ir
u
rg
ia
.
W
yd
1
.
W
ro
cł
a
w
:
U
rb
a
n
&
P
a
rt
n
e
r;
1
9
9
7
.

Leczenie
farmakologiczne:
• wazopresyna – obkurczenie naczyń, ↓
ciśnienia wrotnego poprzez zmniejszenie
przepływu w żyle krezkowej
• nitrogliceryna - ↓ ciśnienie wrotne, p/działa
niektórym skutkom ubocznym wazopresyny
• somatostatyna - ↓ obkurczenie łożyska
trzewnego, ↓ ciśnienie wrotne
• metoklopramid i pentagastryna –
zmniejszają stan napięcia dolnego zwieracza
przełyku (ułatwienie zatrzymania
krwawienia)
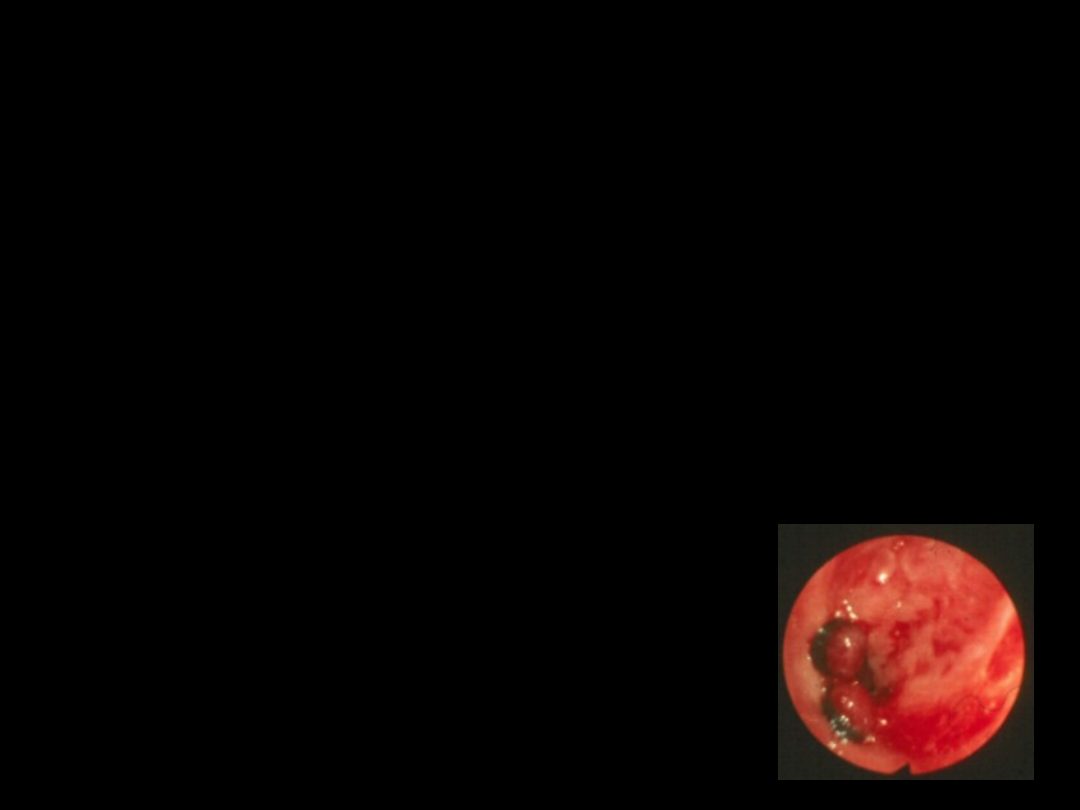
Leczenie endoskopowe:
• sklerotyzacja żylaków (np. polidokanolem)
• podwiązywanie żylaków (tzw. banding)
• obliteracja żylaków klejem tkankowym
• elektrokoagulacja, fotokoagulacja laserowa
Bezpośrednia skuteczność > 90 %; istnieje
duże ryzyko ponownego krwawienia.
Działanie niepożądane sklerotyzacji:
• owrzodzenia
• gorączka + bakteriemia
• perforacja
• zwężenie przełyku

Endoskopowa sklerotyzacja
krwawiących żylaków
przełyku
• tamponada krwawiącego naczynia
• wstrzyknięcie w okolicę żylaka środka
obliterującego → obrzęk tkanek
okołożylakowych
• wstrzyknięcie środka obliterującego do
samego żylaka → zamknięcie naczynia
przez tworzącą się w nim skrzeplinę
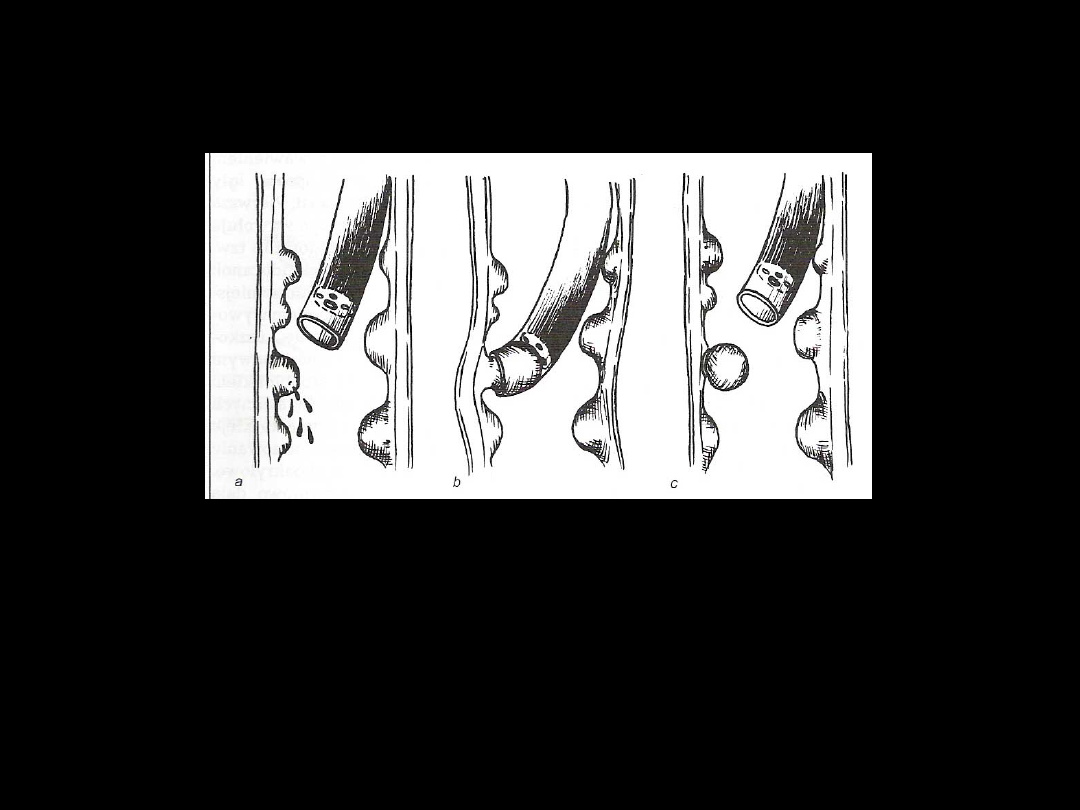
Endoskopowe podwiązywanie
żylaków (tzw. banding)
a)
endoskop wprowadzony do przełyku na wysokość
miejsca krwawienia zaopatrzony w urządzenie
składające się z dwóch współosiowych cylindrów do
zakładania podwiązek
b)
ssanie z endoskopu wciąga fragment krwawiącego
żylaka do przestrzeni w wewnętrznym cylindrze
c)
zsunięcie naciągniętej podwiązki i zaciśnięcie
podstawy zassanego żylaka

Tamponada balonami
• sonda Sengstakena – Blakemore’a
• sonda Lintona – Nachlassa (żylaki dna
żołądka)
• sondy tego typu zatrzymują krwawienie u
80 % chorych
• krwawienie może wystąpić ponownie po
wypuszczeniu powietrza z balonów
• utrudnione usunięcie zalegającej śliny
prowadzić może do zapalenia płuc
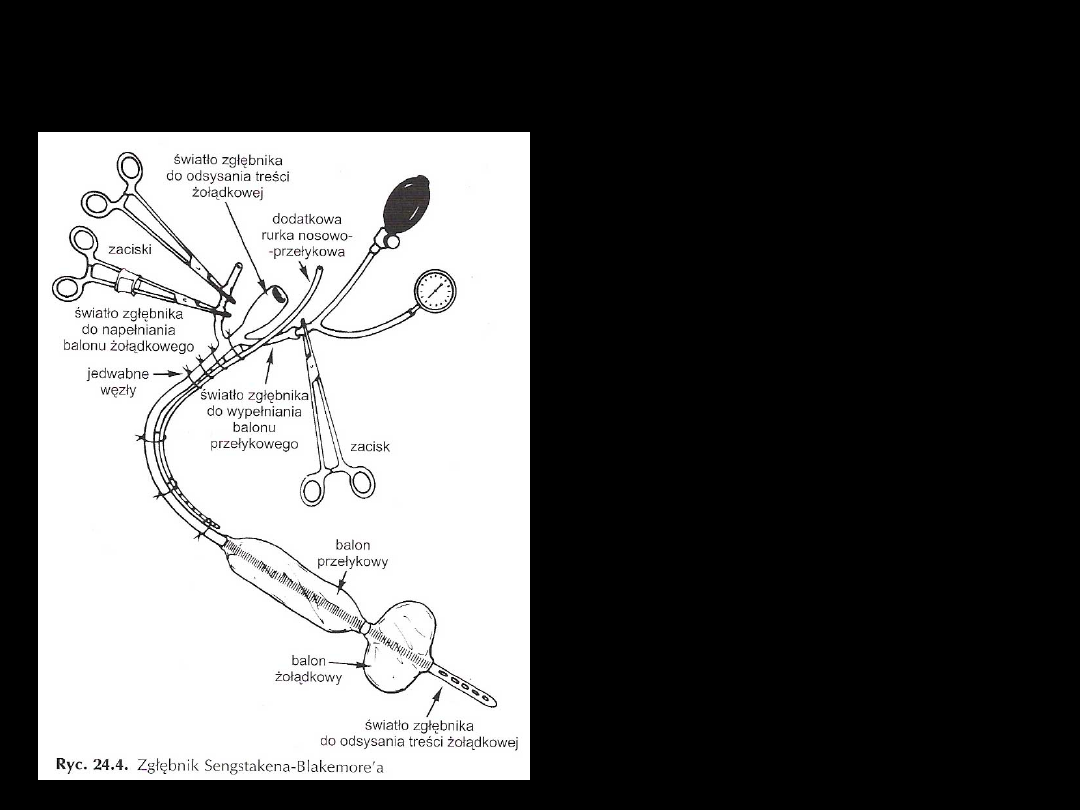
Sonda Sengstakena –
Blakemore’a
• Balon przełykowy –
bezpośrednio
uciskający na
krwawiące żylaki
• Balon żołądkowy –
podciągający dno
żołądka
• stosujemy przez okres
nie dłuższy niż 48h
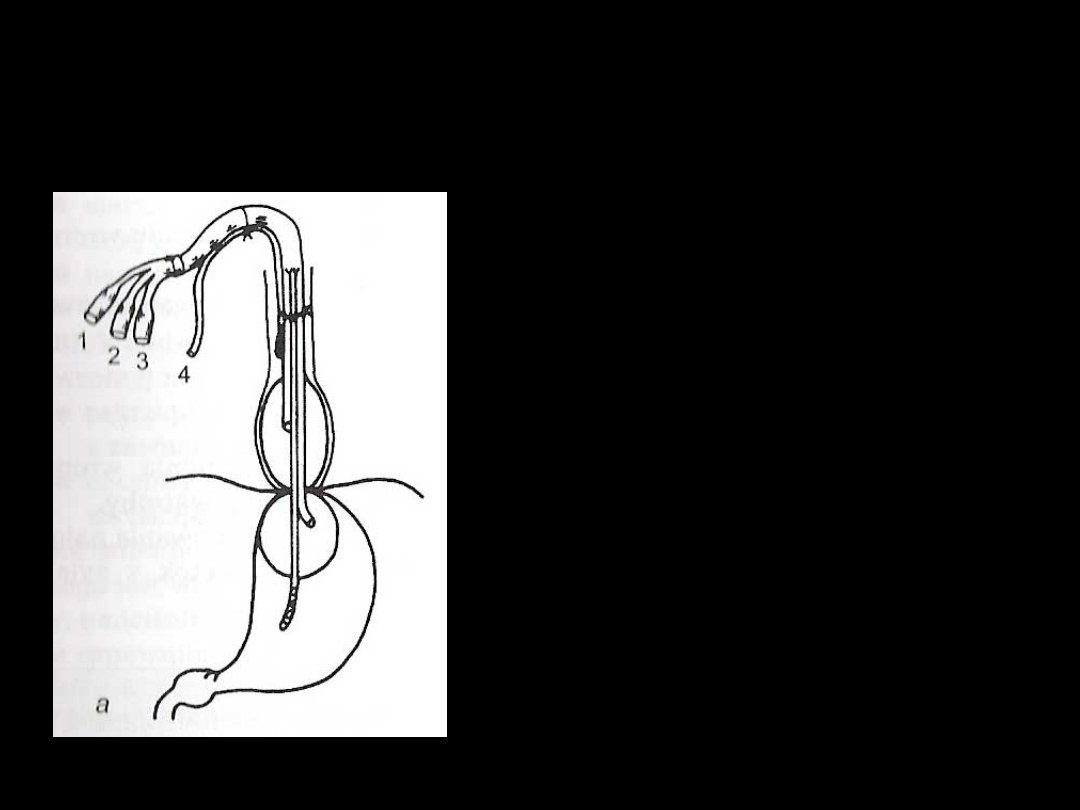
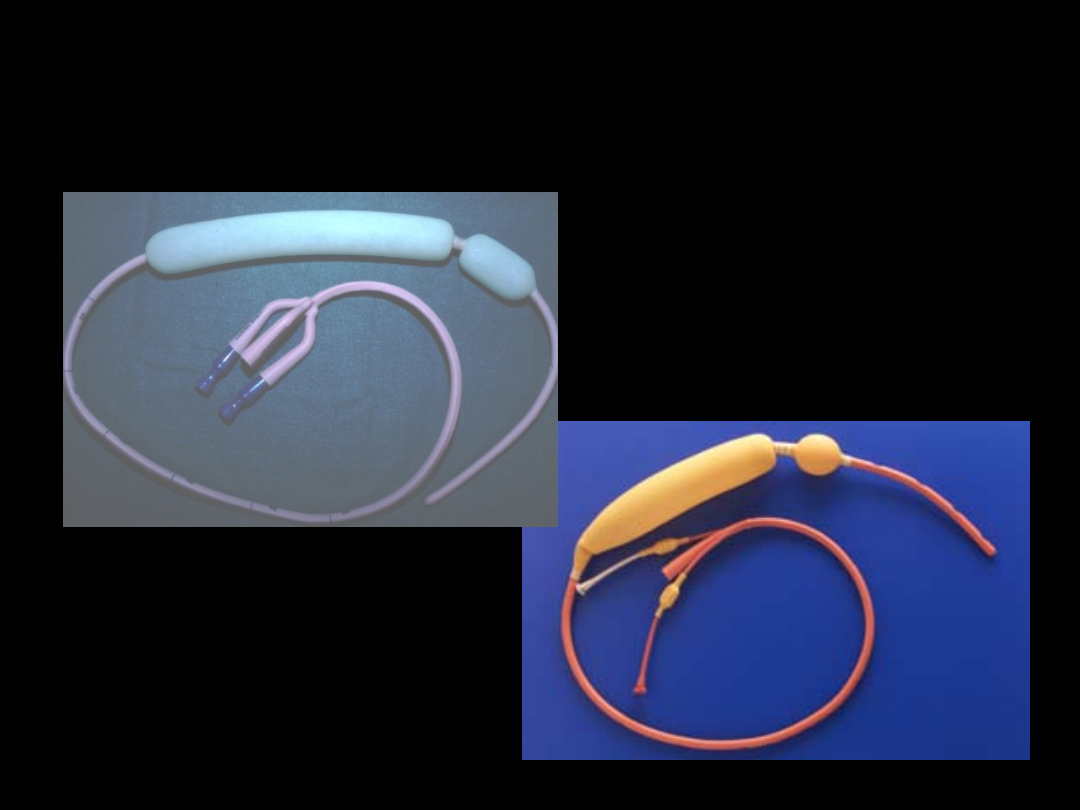
Sonda Sengstakena –
Blakemore’a
1.
przewód do napełniania
powietrzem (250ml)
balonu żołądkowego
2.
przewód do odsysania
zawartości żołądka
3.
przewód do napełniania
powietrzem balonu
przełykowego pod
kontrolą manometru do
ciśnienia ok. 50 mmHg
4.
dodatkowy zgłębnik do
odsysania zawartości
przełyku
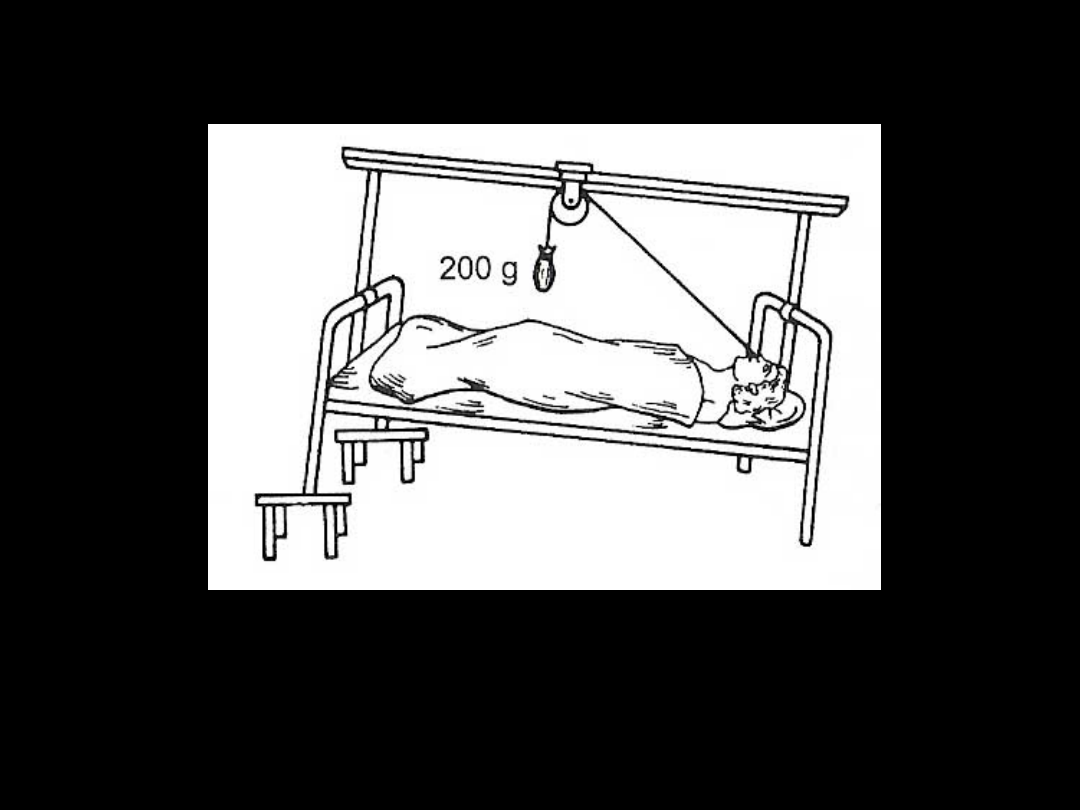
Sonda Sengstakena –
Blakemore’a
Zgłębnik obciążony jest ciężarkiem (200g)
co zapobiega jego przesuwaniu się na
skutek ruchów perystaltycznych przełyku.
Sonda Sengstakena –
Blakemore’a

TIPS
→
przezżylne
wewnątrzwątrobowe połączenie
wrotno - systemowe
• wykorzystanie techniki angiograficznej
(dojście przez ż. szyjną)
• krótkie połączenie między jedną z
gałęzi żż.wątrobowych a gałęzią
ż.wrotnej – wprowadzając stent
• częstość encefalopatii (10-30%)
• powikłania: wczesne ponowne
krwawienie, zwężenie połączenia lub
zakrzepica
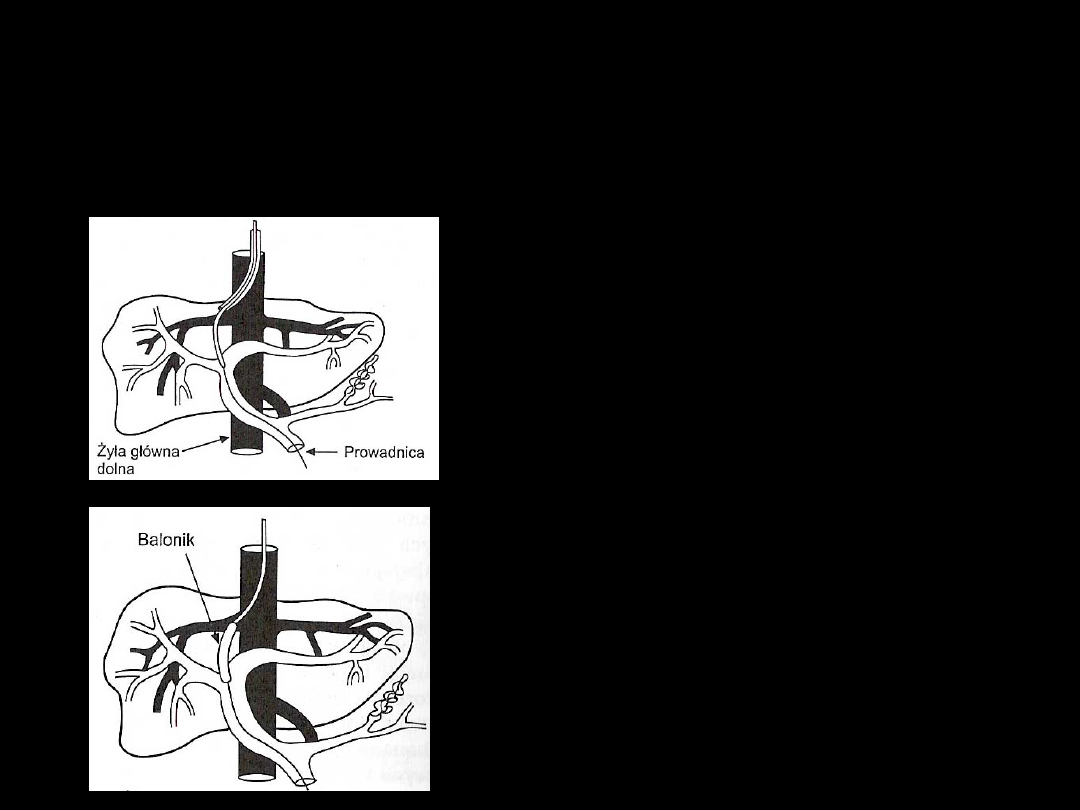
TIPS
→
przezżylne
wewnątrzwątrobowe połączenie
wrotno - systemowe
Pod kontrolą radiologiczną
wprowadza się prowadnicę
przez ż.szyjną do
ż.wątrobowej.
Przebijając miąższ wątroby
prowadnicę wprowadza się do
gałęzi ż.wrotnej.
Poszerza się otwór w miąższu
wątroby przez rozdęcie
balonika.
1.
2.
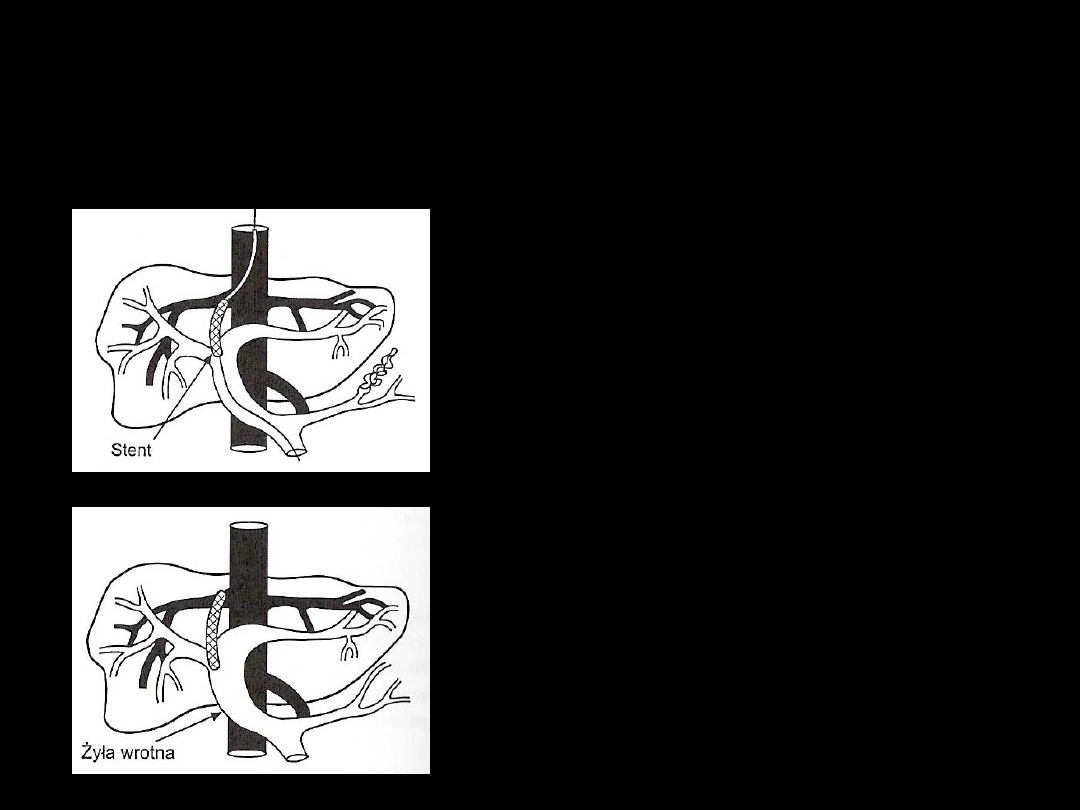
TIPS
→
przezżylne
wewnątrzwątrobowe połączenie
wrotno – systemowe C.D.
3.
4.
W otwór w miąższu
wprowadzony jest stent.
Stan końcowy po usunięciu
prowadnicy.
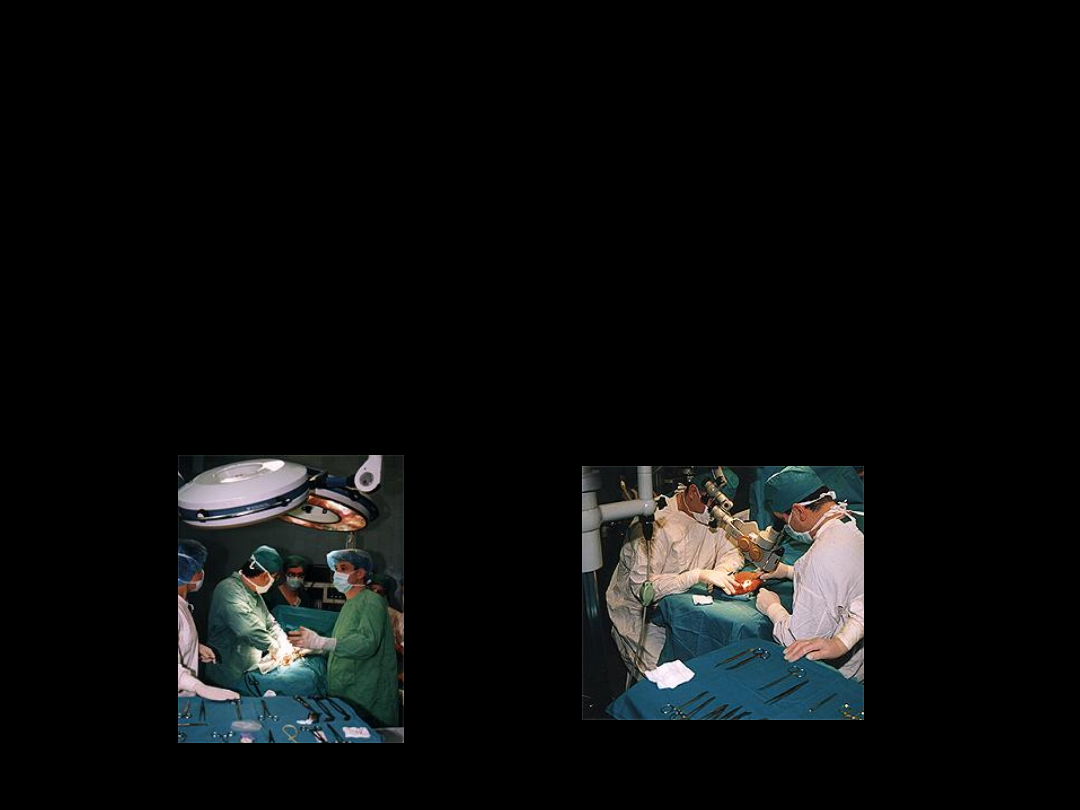
Leczenie chirurgiczne
ostrego krwotoku z żylaków
przełyku
• stosowane jeśli leczenie zachowawcze nie
przynosi skutku (szczególnie spadek RR)
• przed zabiegiem należy upewnić się, że nie
ma innego źródła krwawienia poza żylakami
przełyku

Leczenie chirurgiczne
ostrego krwotoku z żylaków
przełyku
• jeśli krwawienie trwa przez 24h,
pomimo przetoczenia 5 lub więcej
jednostek krwi
• ryzyko śmierci jest największe po
przetoczeniu 10 j.
Techniki:
• zespolenie ż.wrotnej z ż.główną dolną
• podwiązywanie żylaków

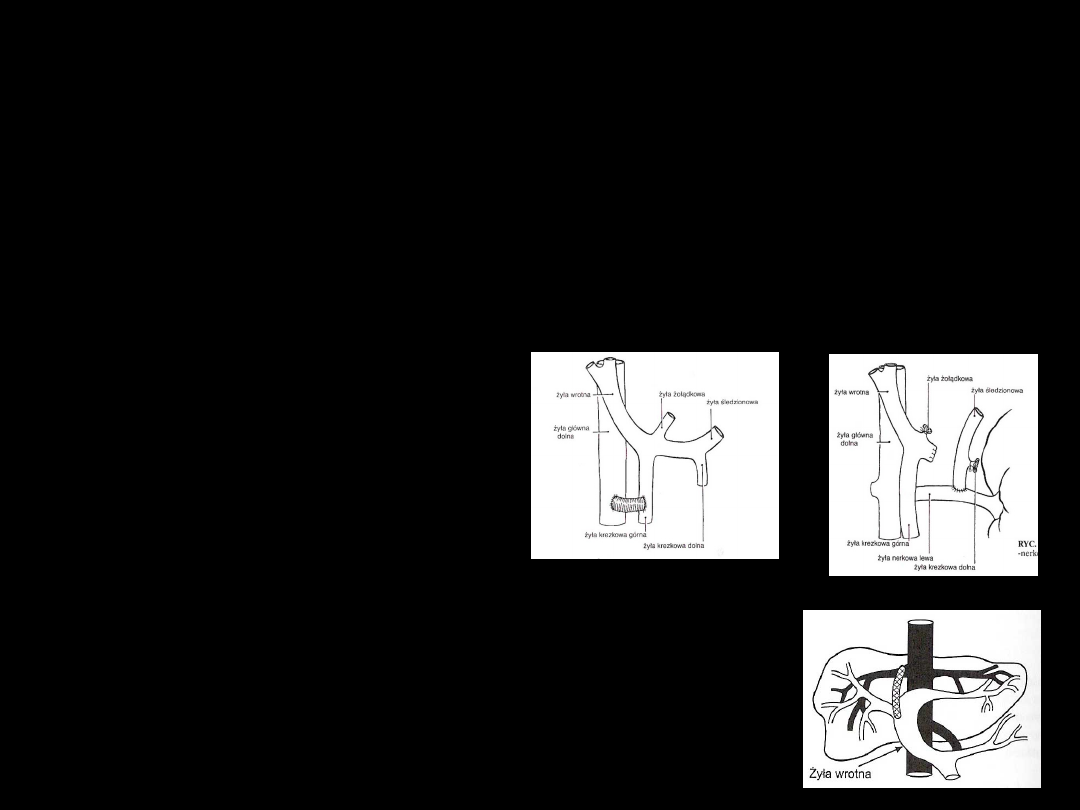
Zespolenie ż.wrotnej z
ż.główną dolną
tzw. zespolenia wrotno -
układowe
• wykonane ze wskazań nagłych – skuteczność
95%, duża śmiertelność (zależnie od stopnia w
skali Childa)
• zespolenie: koniec ż.wrotnej z ż.główną dolną
lub ż.krezkowej z ż.główną dolną
• nagłe zmniejszenie przepływu przez ż.wrotną do
wątroby w następstwie zespolenia omijającego
może doprowadzić do niewydolności wątroby
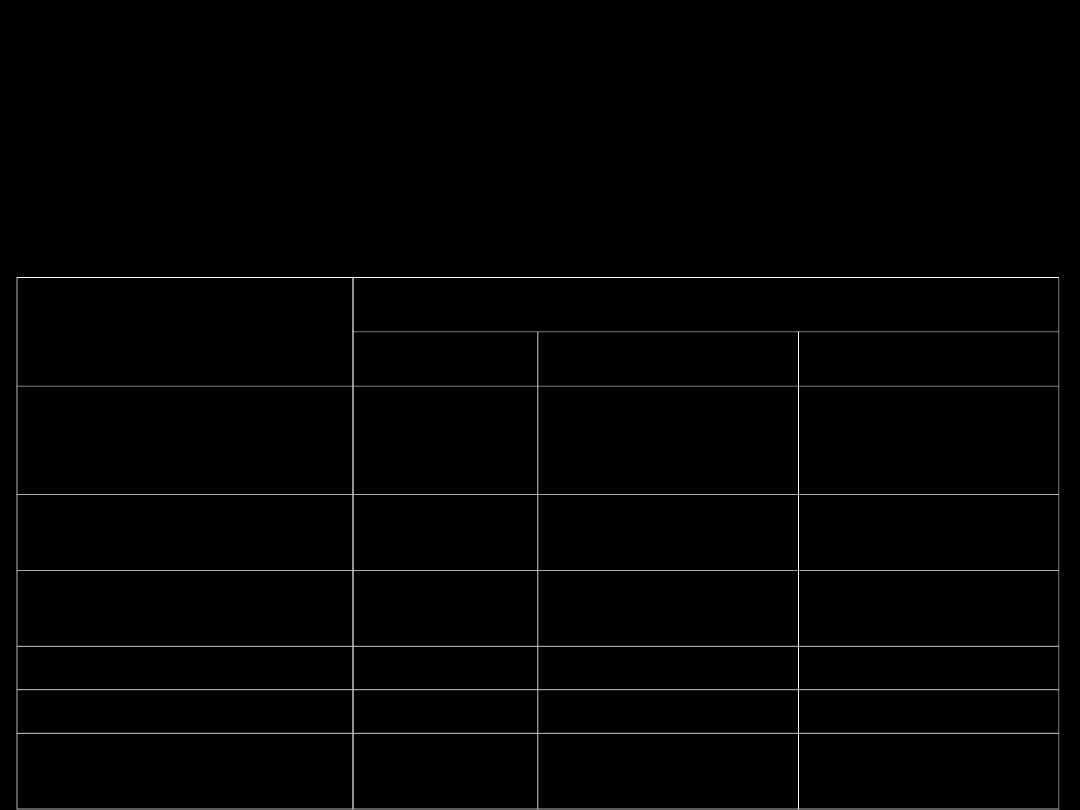
Klasyfikacja Childa
• określenie stopnia ryzyka operacyjnego przy
wykonywaniu zespolenia na układzie wrotnym
u chorego z nadciśnieniem wrotnym
Grupa według Childa
A
B
C
Stężenie bilirubiny
w surowicy krwi
(mg/100ml)
<2
2-3
>3
Stężenie albumin w
osoczu (g/100ml)
>3,5
3-3,5
<3
Wodobrzusze
brak
łatwe do kontroli
oporne w
leczeniu
Encefalopatia
Brak
minimalna
znaczna
Niedożywienie
brak
umiarkowane
znaczne
Śmiertelność
operacyjna
2%
10%
50%
Źródło: Jarrell B. Carabasi R. Chirurgia. Wyd 1. Wrocław: Urban&Partner; 1997.

Leczenie chirurgiczne ostrego
krwotoku z żylaków przełyku -
podwiązywanie żylaków
• bezpośrednie lub:
• przecięcie przełyku z
wykorzystaniem staplera
• 30% śmiertelność operacyjna
• ponowne krwawienie po kilku
miesiącach
u 80% chorych
Planowe leczenie żylaków
przełyku
• brak aktualnego krwawienia
• zapobieganie ponownemu krwawieniu (ryzyko
zgonu)
• wcześniej ocena przedoperacyjna
• zespolenie wrotno – układowe
(TIPS)
• bezpośrednie zamknięcie
żylaków
• zabiegi omijające
Metody:

Zabiegi omijające
• cel: obniżenie ciśnienia w ż.wrotnej – dekompensacja
żylaków przełyku, zmniejszenie skłonności do
krwawień
• może mieć charakter zapobiegawczy lub leczniczy,
selektywny lub nieselektywny
• zapobiegawcze zespolenie
omijające
• lecznicze zespolenie omijające
• nieselektywne zespolenie
omijające
• selektywne zespolenie
omijające
Metody:

Zapobiegawcze zespolenie
omijające
• wykonywane pod warunkiem stwierdzenia
obecności żylaków bez wcześniejszego
krwawienia!!!
• wykazano, że profilaktyczne wykonywanie
tych zabiegów nie poprawiło wskaźnika
przeżyć

Lecznicze zespolenie
omijające
• u chorych po przebytym krwotoku z
żylaków przełyku
• przeżycie zależy od stanu wg skali
Childa przed zabiegiem operacyjnym

Nieselektywne zespolenie
omijające
• dekompensacja układu spływu ż.wrotnej, kierując
całą krew do ż.głównej dolnej – obniżając ciśnienie
• zespolenie koniec do boku
• zespolenie omijające krezkowo –
układowe
• zespolenie bok do boku
Rodzaje zespoleń wrotno -
układowych:
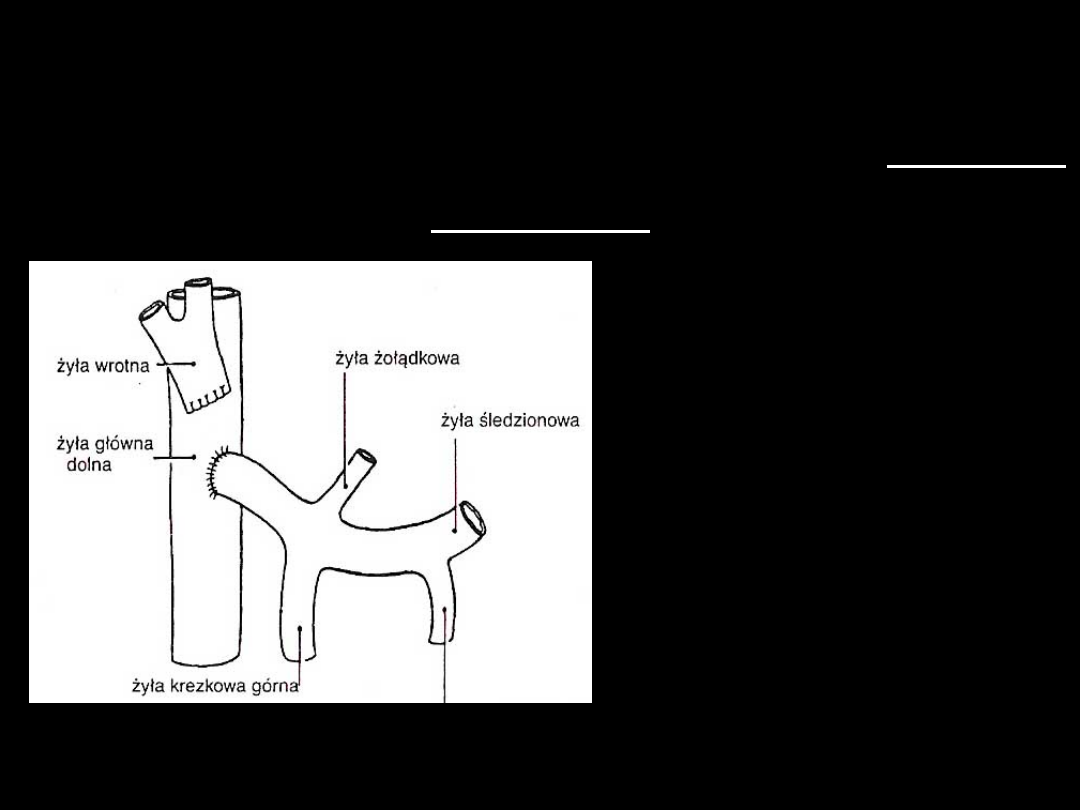
Nieselektywne zespolenie
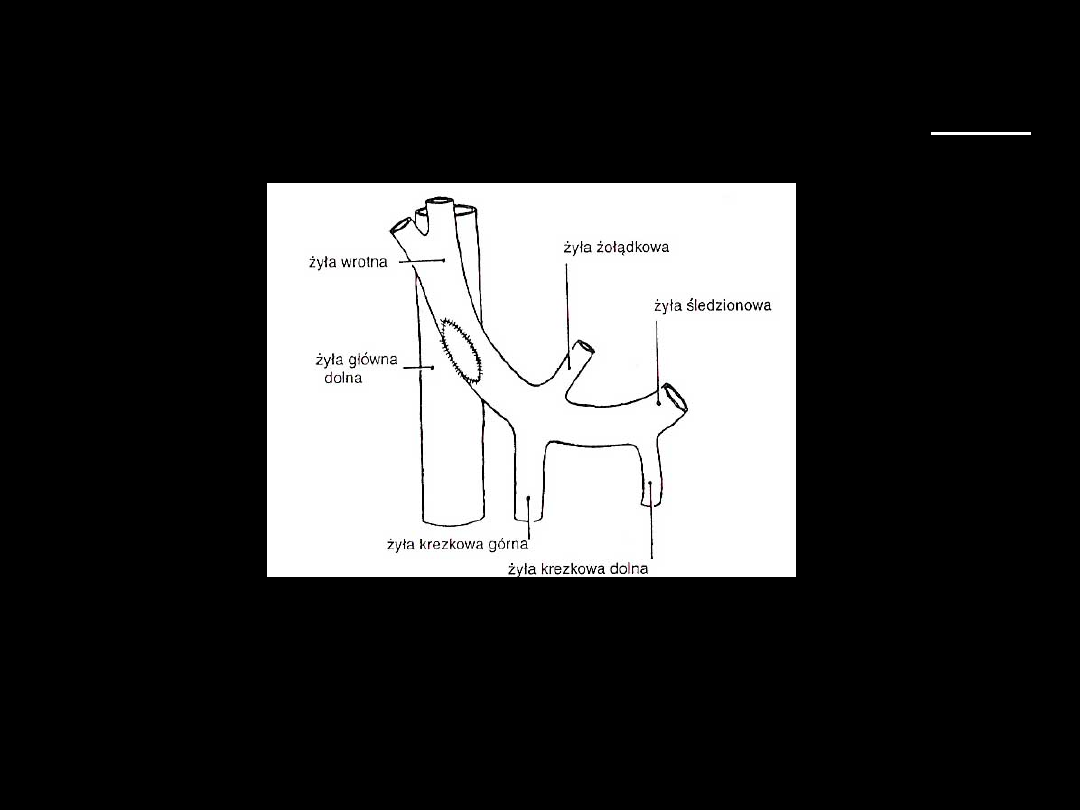
omijające
- zespolenie wrotno - układowe koniec
do boku
• koniec wątrobowy
ż.wrotnej zostaje
podwiązany a koniec
obwodowy wszyty
do ż.głównej dolnej
• podstawowy
problem: brak
przepływu krwi
przez ż.wrotną
Żyła krezkowa
dolna
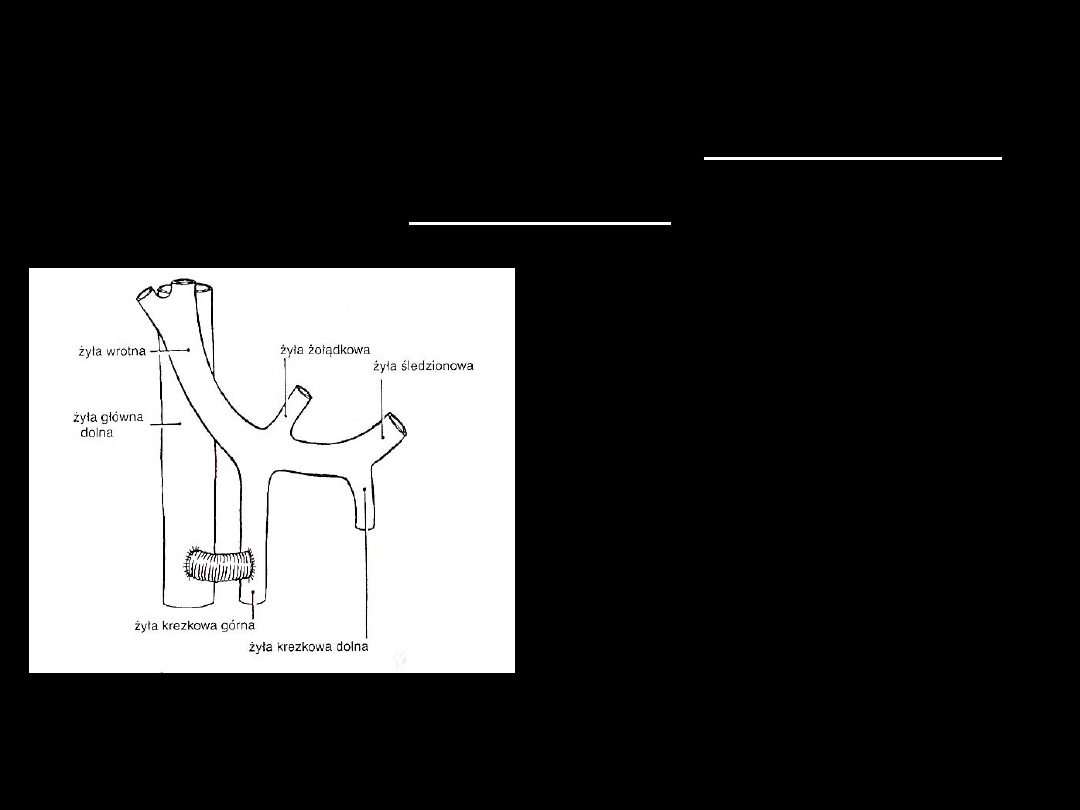
Nieselektywne zespolenie
omijające
- zespolenie omijające krezkowo -
układowe
• wstawka z protezy o
dużej średnicy (16-
18mm) łącząca
ż.krezkową górną
z ż.główną dolną
• zaleta: możliwość
łatwego wypreparowania
ż.krezkowej
• wady: proteza (↑ryzyko
zakażenia), krótszy okres
drożności zespolenia
w porównaniu z innymi
bez użycia protez
Nieselektywne zespolenie
omijające
- zespolenie wrotno – układowe bok
do boku
• technicznie trudniejsze (konieczne
wypreparowanie dłuższych odcinków obu żył)
• stosowane gdy istnieje potrzeba odbarczenia
wątroby
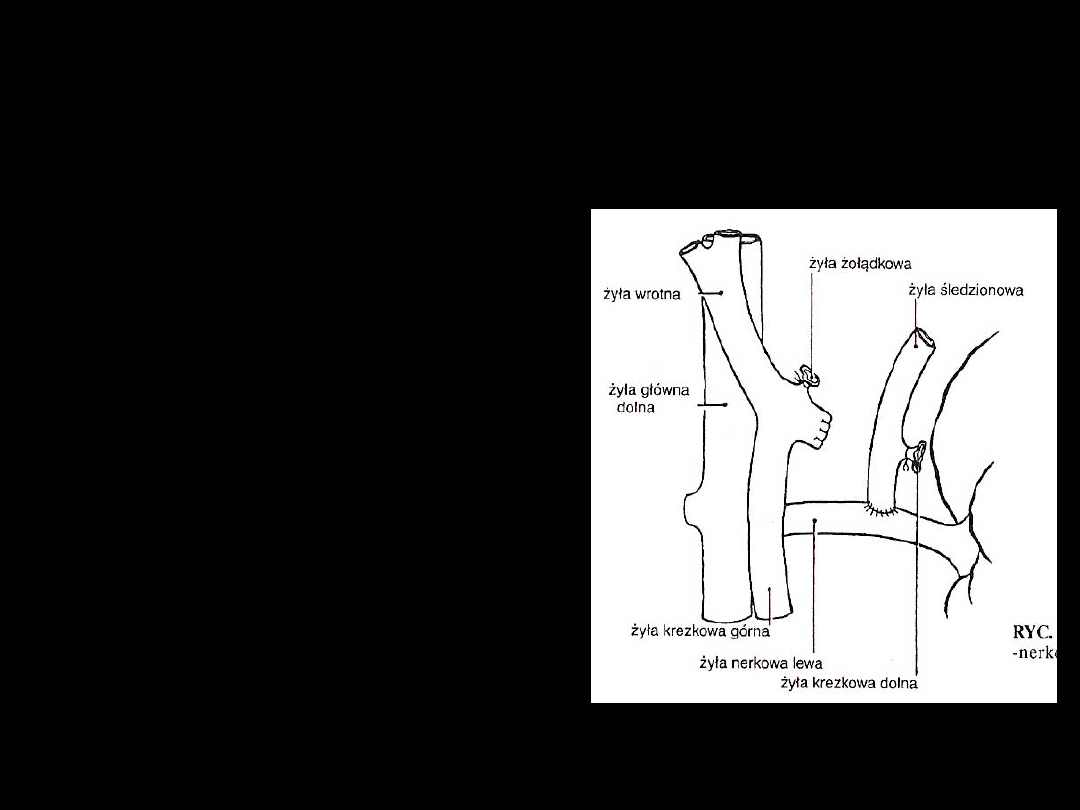
Selektywne zespolenie
omijające
• prowadzi do ↓ ciśnienia
w spływie żylnym
żołądkowo – przełykowym
• wykazano znamienny
spadek pooperacyjnej
encefalopatii w
porównaniu z
zespoleniami
nieselektywnymi
• najczęściej wykonuje się
zespolenie typu
Warrena – obwodowe
zespolenie omijające
ż.wrotnej z ż.nerkową
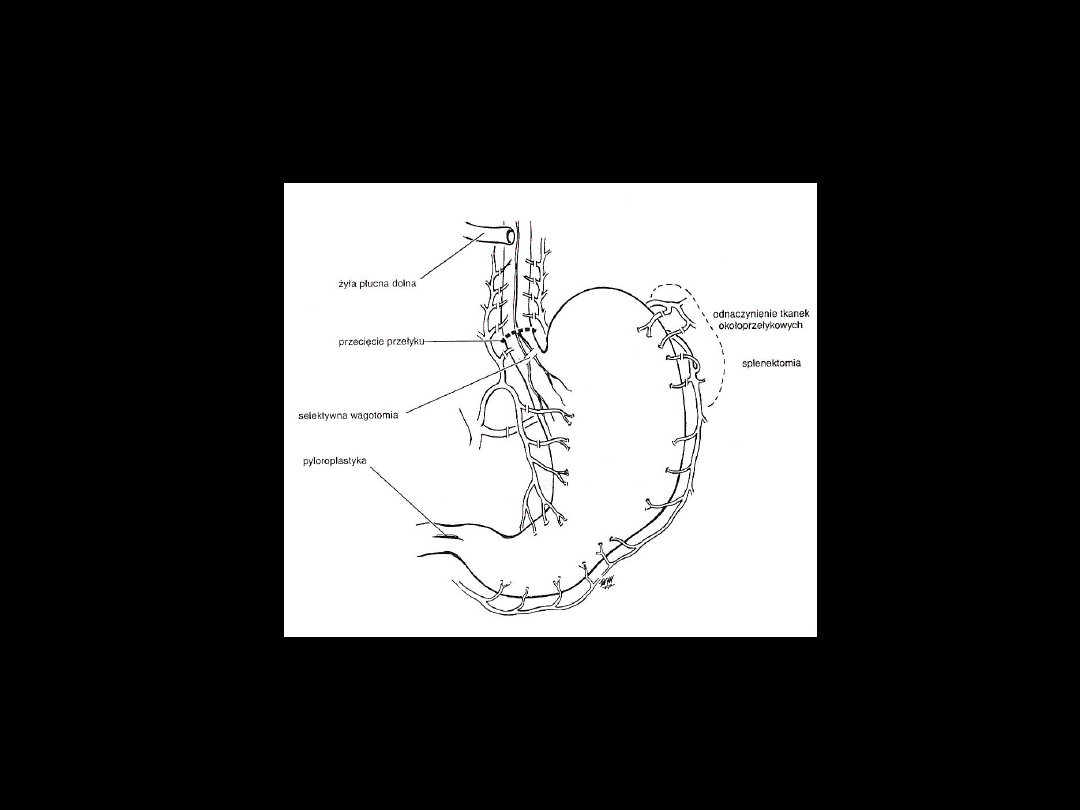
Inne metody chirurgiczne -
operacja Sugiury
• odnaczynienie tkanek okołoprzełykowych w
połączeniu
z przecięciem przełyku i jego ponownym
zespoleniem

Powikłania metod
zabiegowych
TIPS
Połączenie
koniec do
boku
Przetoka
Warrena
Sklerotyzac
ja
Śmiertelność
okołooperacyjn
a
ok. 5%
ok. 10%
ok. 10%
<1%
Encefalopatia
ok. 35%
ok. 35%
ok. 15%
ok. 15%
Zakrzep
przetoki
ok. 50%
5%
ok. 20%
-
Nawrót
krwawienia
do 20%
ok. 5%
ok. 10%
do 50%
Powikłania
Metoda
leczenia
Żródło: Herold G. Medycyna Wewnętrzna. Wyd 3. Warszawa: PZWL; 2003.

Postępowanie po
krwawieniu:
• uzupełnienie ubytku krwi krążącej
• zapobieganie encefalopatii – odsysanie
krwi z żołądka, wlewy
przeczyszczające, antybiotyki
miejscowe
• pacjent powinien być brany pod uwagę
jako kandydat do przeszczepu wątroby
lub planowego leczenia
Piśmiennict
wo:
• Herold G. Medycyna Wewnętrzna.
Wyd 3. Warszawa: PZWL; 2003.
• Jarrell B. Carabasi R. Chirurgia.
Wyd 1. Wrocław: Urban&Partner; 1997.
• Lawrence P. Chirurgia ogólna.
Wyd 1. Wrocław: Urban&Partner; 1998.
• Fibak J. Chirurgia. Podręcznik dla studentów.
Wyd 3. Warszawa: PZWL; 2002
• Cline D. Ma J. Tintinalli J. i wsp. Medycyna
ratunkowa. Wyd 1. Wrocław: Urban&Partner;
2003

Dziękuję za
uwagę…
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
Wyszukiwarka
Podobne podstrony:
3zNadciśneinei wrotne i żylaki przełyku
Żylaki przełyku
3zNadciśneinei wrotne i żylaki przełyku
KRWOTOK ZYLAKI
Żylaki, pliki zamawiane, edukacja
Choroby nienowotworowe przełyku, Chirurgia(1)
Przelyk, ###Chirurgia materiały
choroba refluksowa przelyku diety fr
1104 zywienie enteralne i parenteralne kiedy nie mozna przelykac
Terapia żylaków przełyku, MEDYCYNA, RATOWNICTWO MEDYCZNE, BTLS+chirurgia
Patofizjologia przełyku, II rok, Patologia
Pielęgnacja w chorobach przełyku i żołądka, MEDYCZNE, CHIRURGIA I PIEL-CHIRURG
uklad pokarmowy, Podzial ukladu pokarmowego:3 grupy: przewod pokarmowy-jama ustna(cavitas oris)-gard
Żylaki kończyn dolnych
Pielęgnacja w chorobach przełyku i żołądka2
więcej podobnych podstron