
Rokowanie odległe po
zawale zatokowym –
implikacje kliniczne i
terapeutyczne
Wojciech Kozubski
Katedra i Klinika Neurologii
Akademia Medyczna
im. K. Marcinkowskiego
w Poznaniu

Zawał mózgu – główne
mechanizmy
patogenetyczne:
miażdżycowe zwężenie tętnic
zewnątrzczaszkowych oraz dużych
wewnątrzczaszkowych,
zator (głównie) sercopochodny,
zaburzenia hemodynamiczne - ↓ rzutu
minutowego serca,
chorobą
małych naczyń
wewnątrzczaszkowych
zawały
zatokowe
[lacunar infarcts]

Zawał zatokowy –
historia:
I opisy: Dechambre (1838); Durand-
Fardel (1840) – „puste miejsca”
(„
zatoki
”) – resorpcja drobnych ognisk
zawałowych w głębokich
strukturach podkorowych,
prace C. Miller-Fishera i H.B. Curry
(1965, 1969) – opisy objawów
(zespołów) klinicznych i konstatacje
patologicznych zmian naczyniowych

Zawał zatokowy – sądy
i mniemania:
choroba małych naczyń wewnątrzczaszkowych: ~
25 % niedokrwiennych incydentów w o u n (USA;
Europa/Polska ~ 15 %),
„dobre” (lepsze ?) rokowanie po przebytym udarze
zatokowym:
- nieznaczna (brak ?) śmiertelność w ostrym okresie,
- ustępowanie (w pełni ?) ubytków neurologicznych,

Zawał zatokowy – sądy
i mniemania,
c.d.:
-
małe ryzyko nawrotu (zazwyczaj
tego samego typu),
-
niewielki (lub żaden) wpływ na
przeżywalność długoterminową

Zawał zatokowy – nowe
zagadnienia kliniczne:
odległe inwalidztwo,
ryzyko rozwoju upośledzenia
funkcji poznawczych
otępienie,
zaburzeń sfery behawioralnej,
bezobjawowy postęp choroby
małych naczyń (2 x szybszy niż
rozwój ognisk objawowych)

Zawał zatokowy –
patologia:
podkorowe ogniska ischemiczne
(
< 15 mm) umiejscowione:
-
zwoje podstawy,
-
wzgórze,
-
część podstawna pnia mózgu,
-
torebka wewnętrzna,
-
wieniec promienisty


Zawał zatokowy –
patogeneza:
dwa typy zmian patomorfologicznych tętnic:
- miażdżycą tętnic wewnątrzczaszkowych
(blaszka miażdżycowa in situ w ujściu lub
na przebiegu naczynia przeszywającego),
- odcinkowe zaburzenia struktury tętnicy
zwyrodnienie tłuszczowo-szklistego
(lipohyalinosis)
nadciśnienie tętnicze
(samoistne)
mikrozatory sercopochodne,
pojęcie (rozlanej) choroby małych naczyń
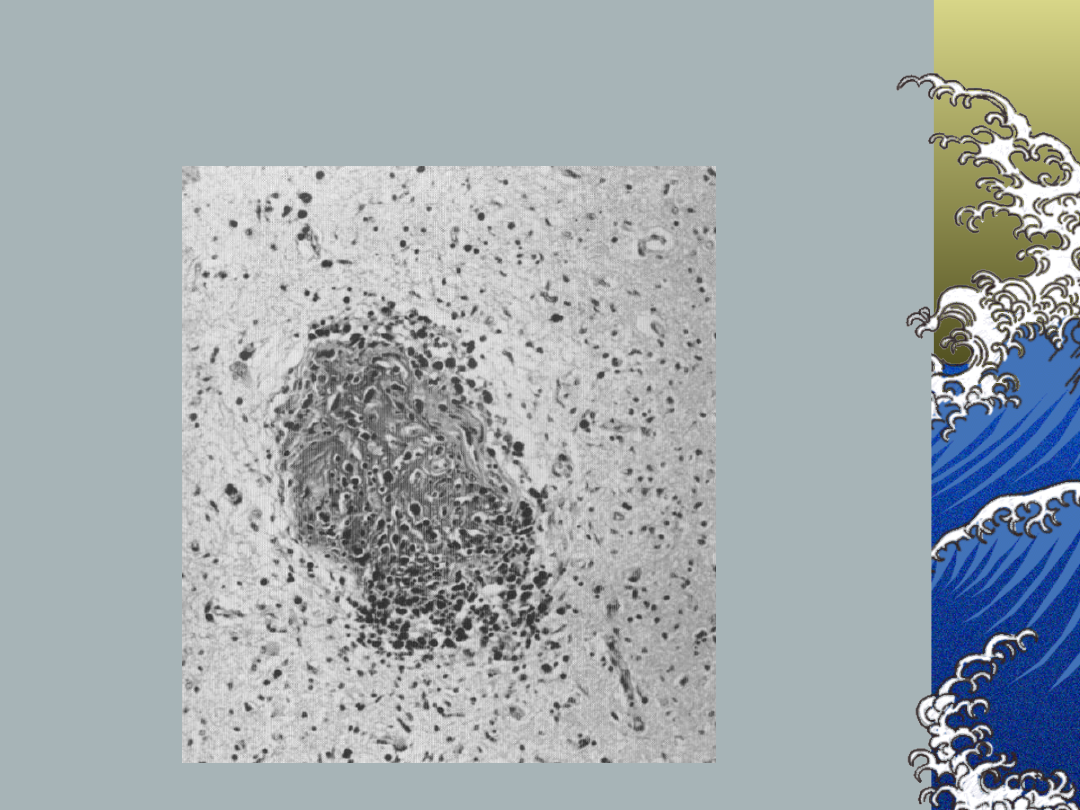
Zwyrodnienie tłuszczowo-
szkliste – choroba małych
naczyń
HH Batjer: Cerebrovascular
Disease 1997
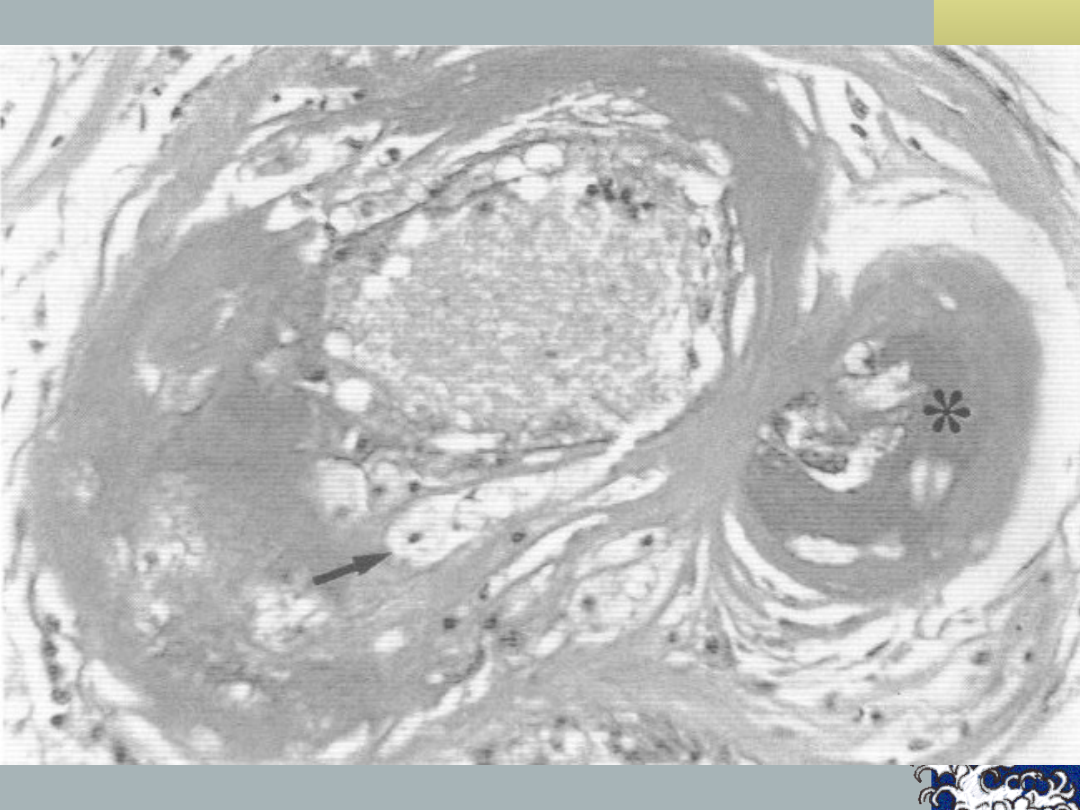
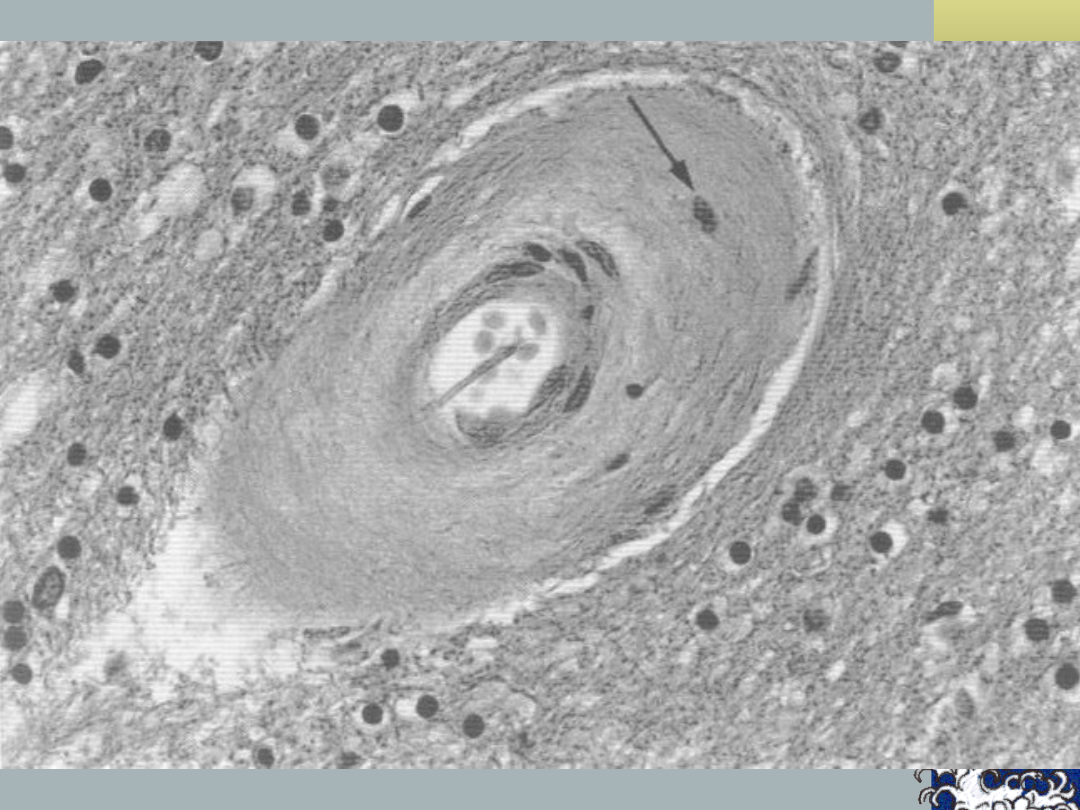
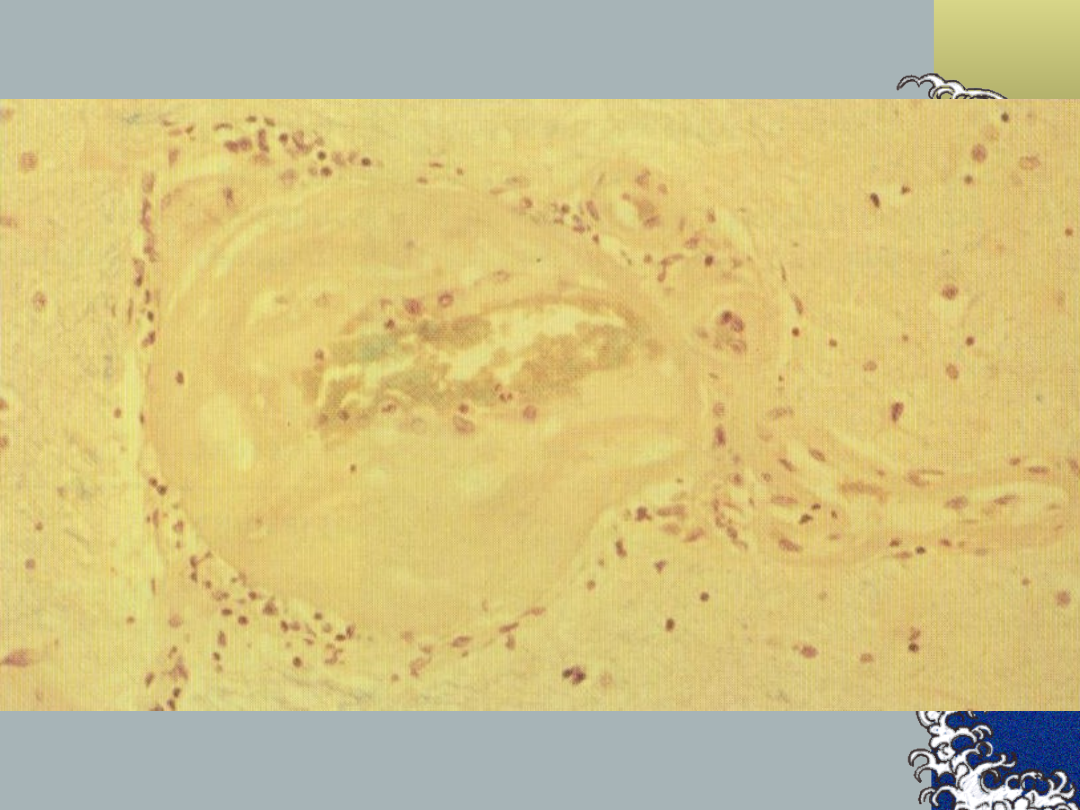

Zawał zatokowy –
patogeneza, c.d.:
≥ 25% przypadków – przyczyna
inna, niż zamkniecie jednego z
naczyń przeszywających
~ 15% - prawdopodobne
mikrokrwotoki w okolicy j.j.
podstawy

Zawał zatokowy:
Patologia
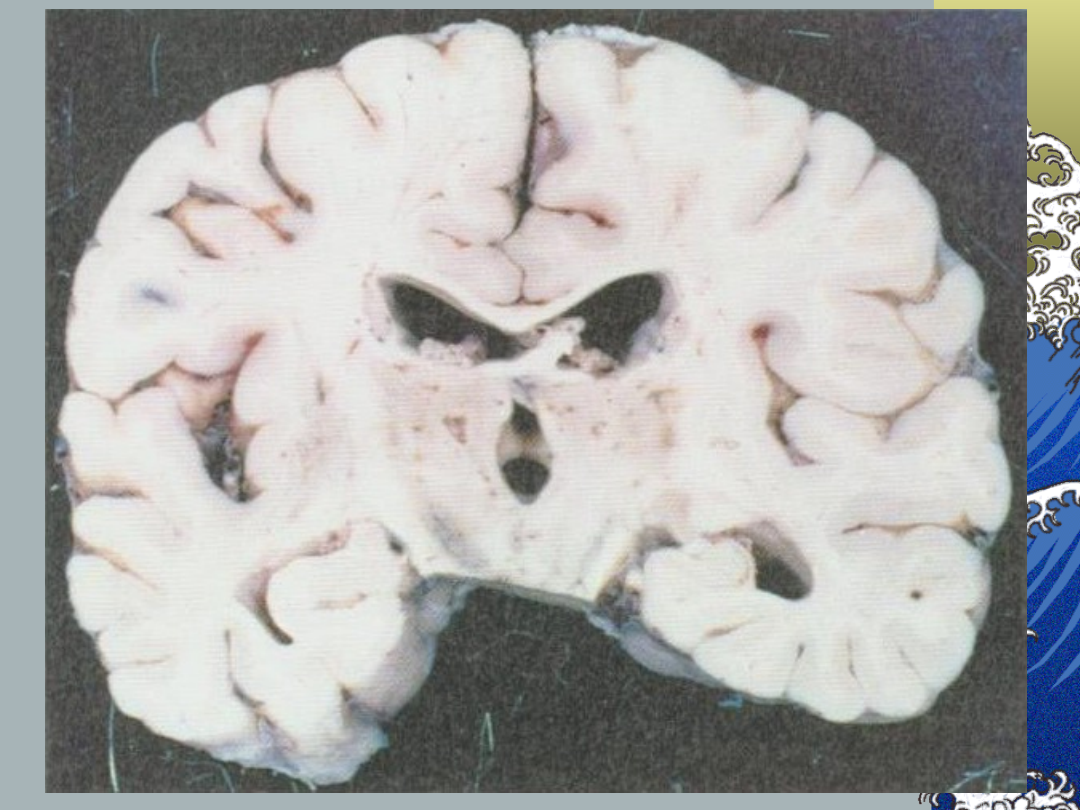
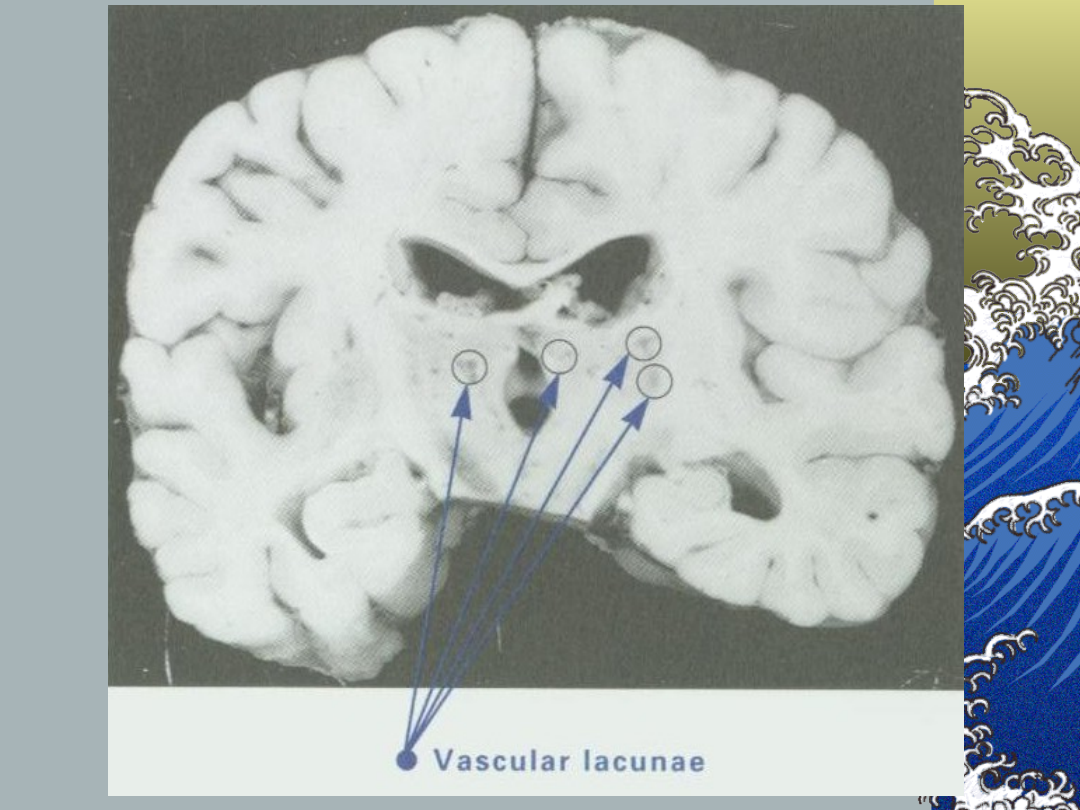
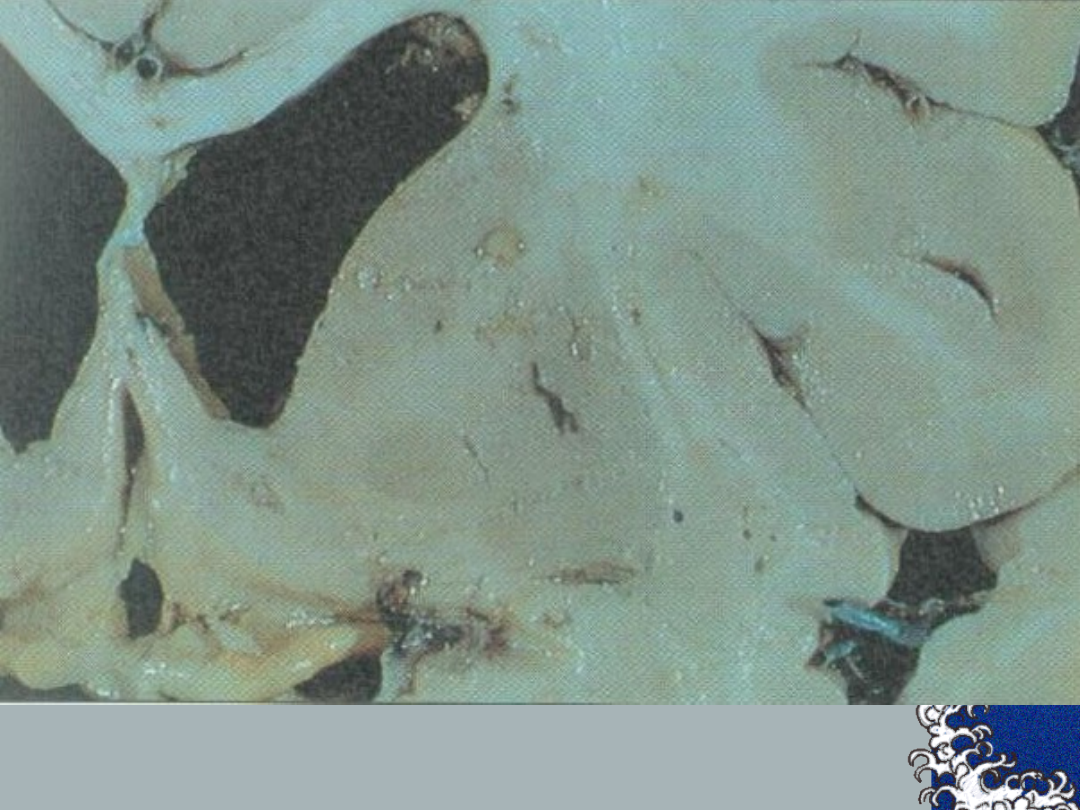
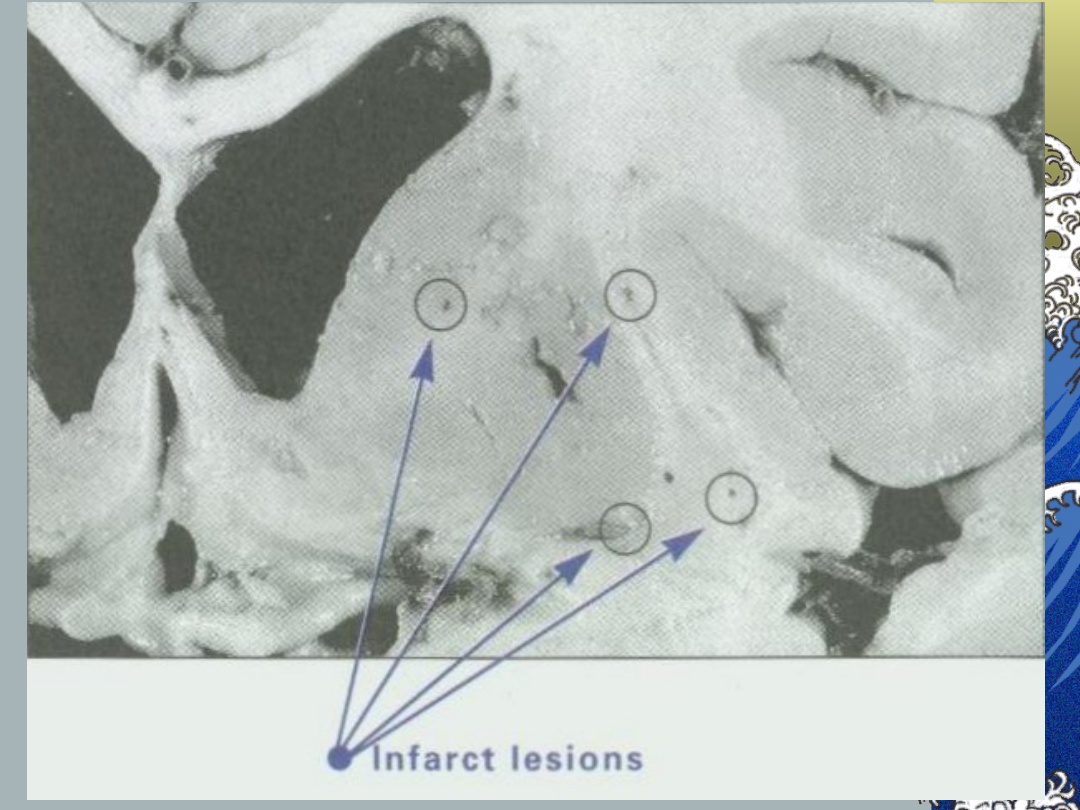
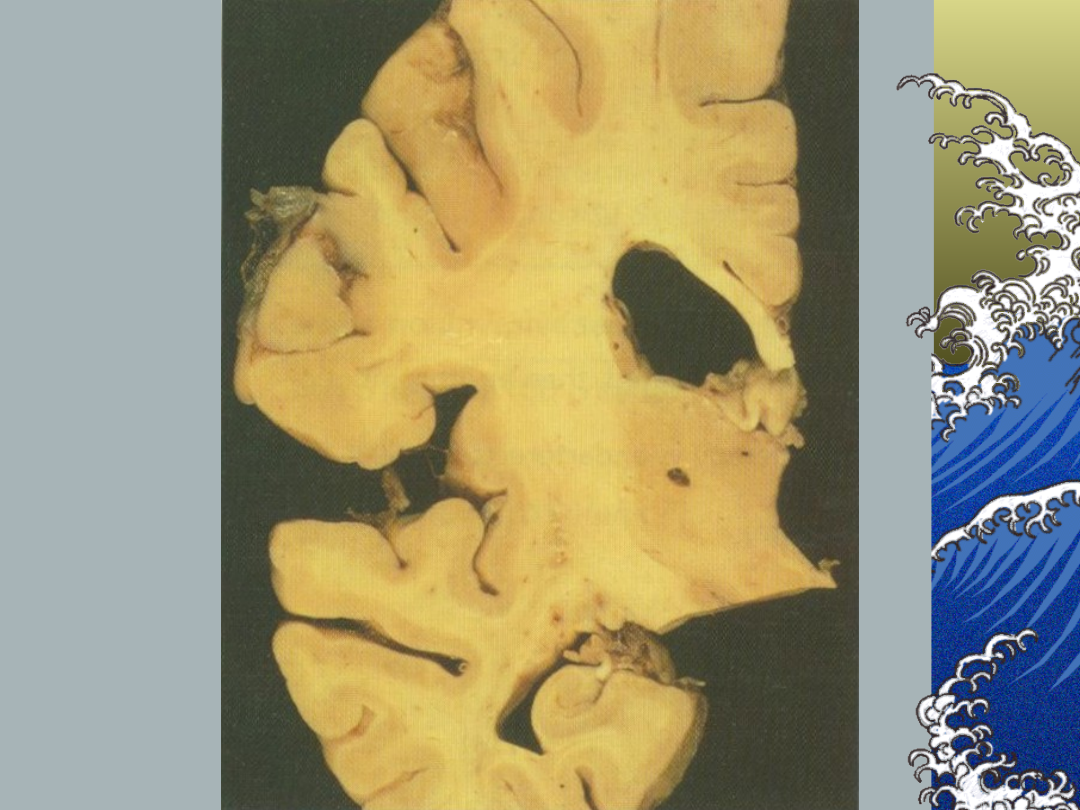
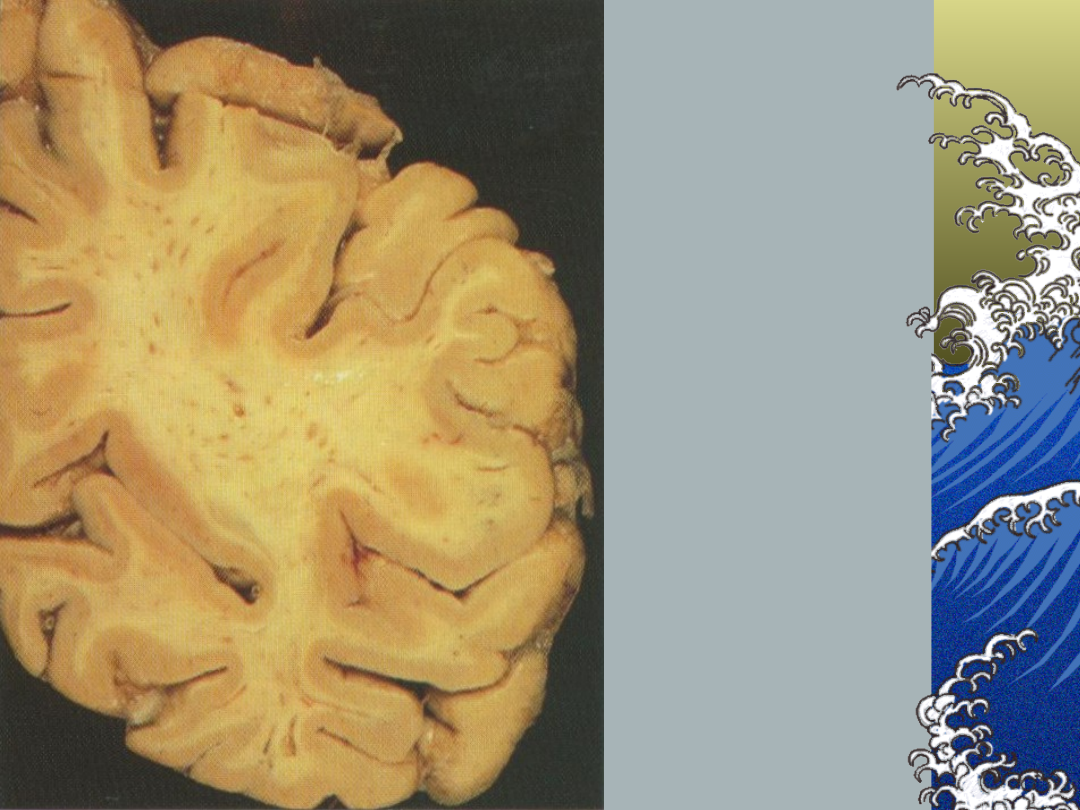
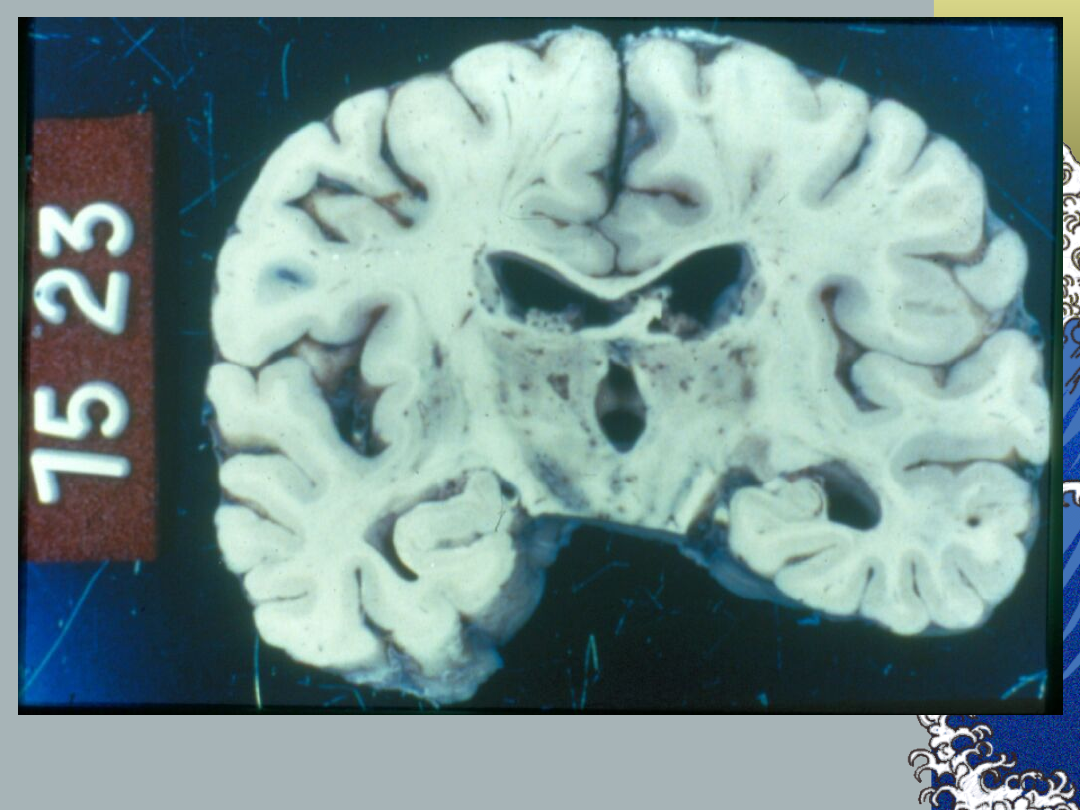

Zawał zatokowy:
metody obrazowe
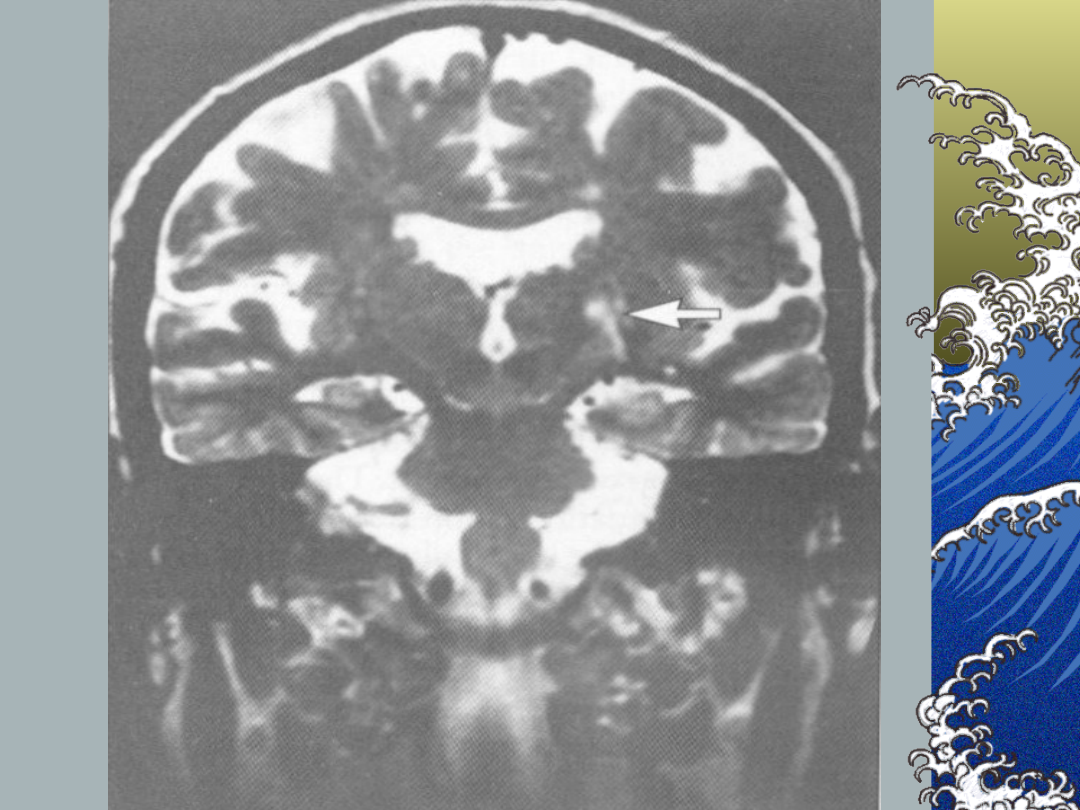
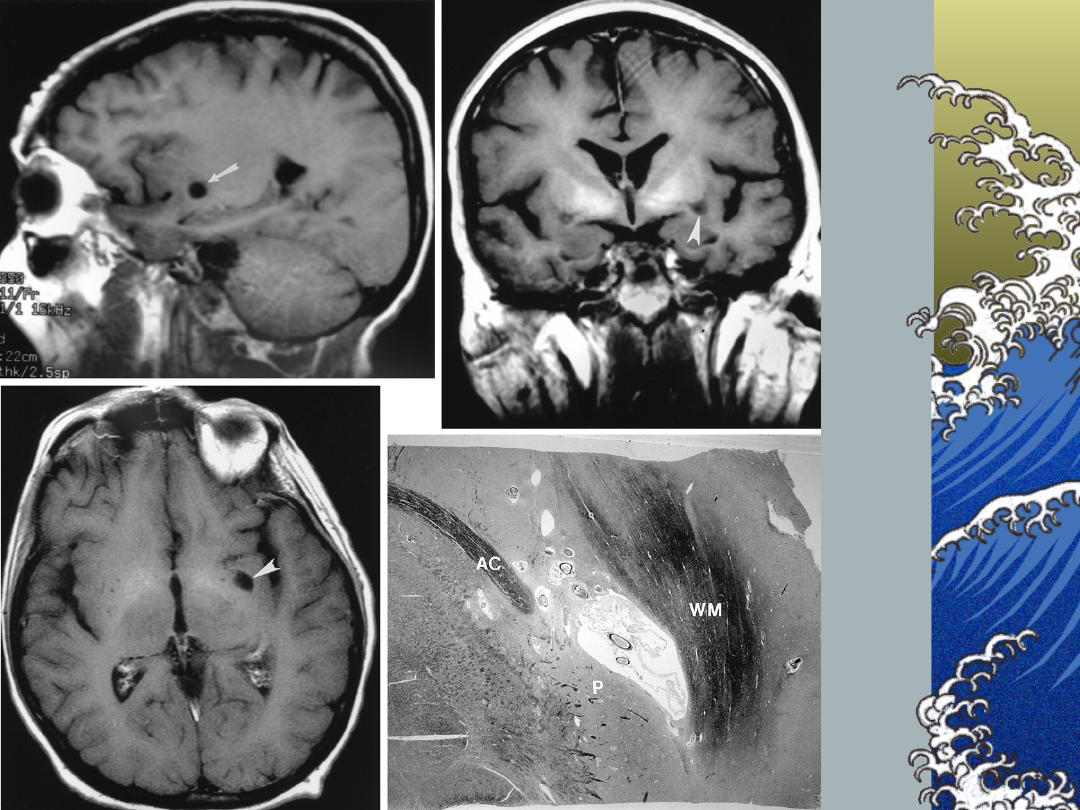
Pullicino P et al.; Stroke.
1995;26:1598-1602.
HH Batjer: Cerebrovascular
Disease 1997
HH Batjer: Cerebrovascular
Disease 1997

Obraz zawału
zatokowego w
badaniu dyfuzyjnym
MRI
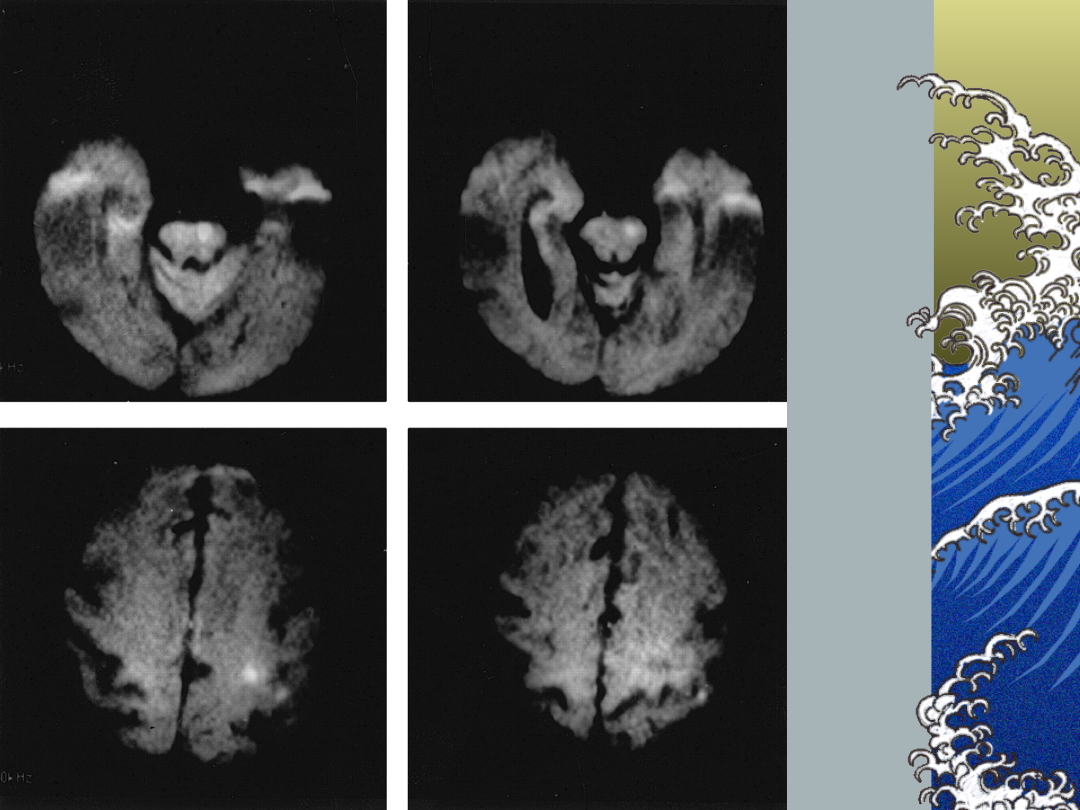
Hakan A et al.; Stroke.
1999;30:2644
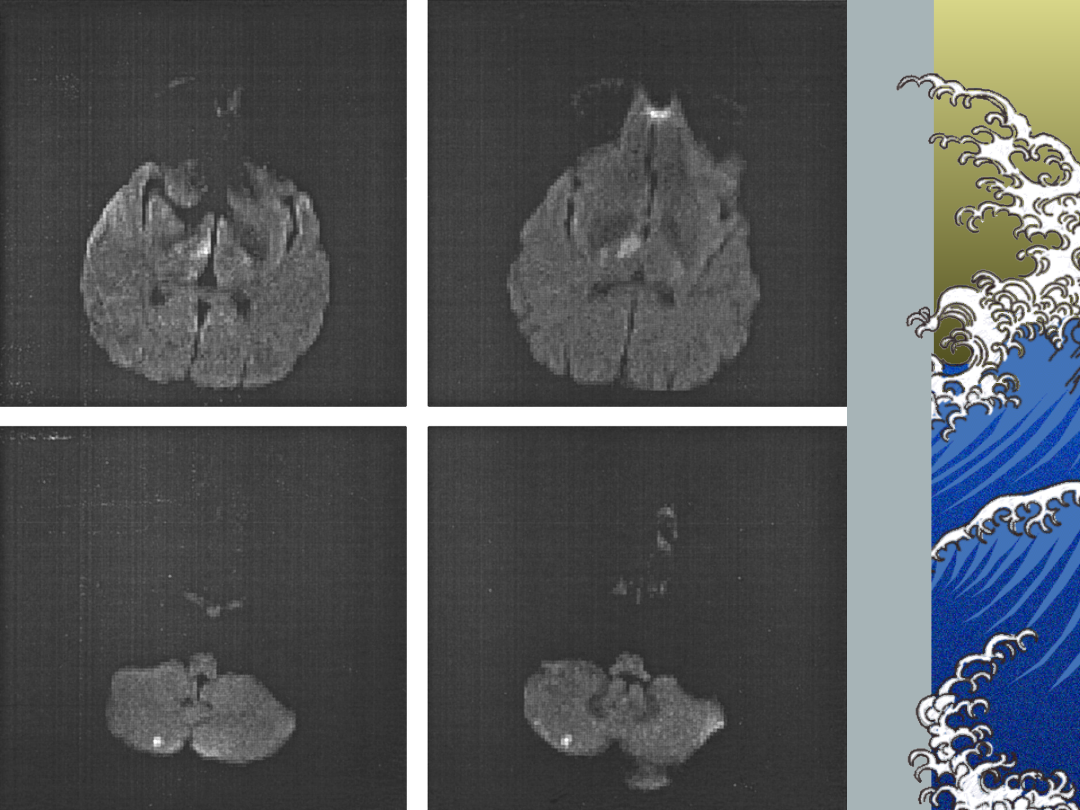
Hakan A et al.; Stroke.
1999;30:2644

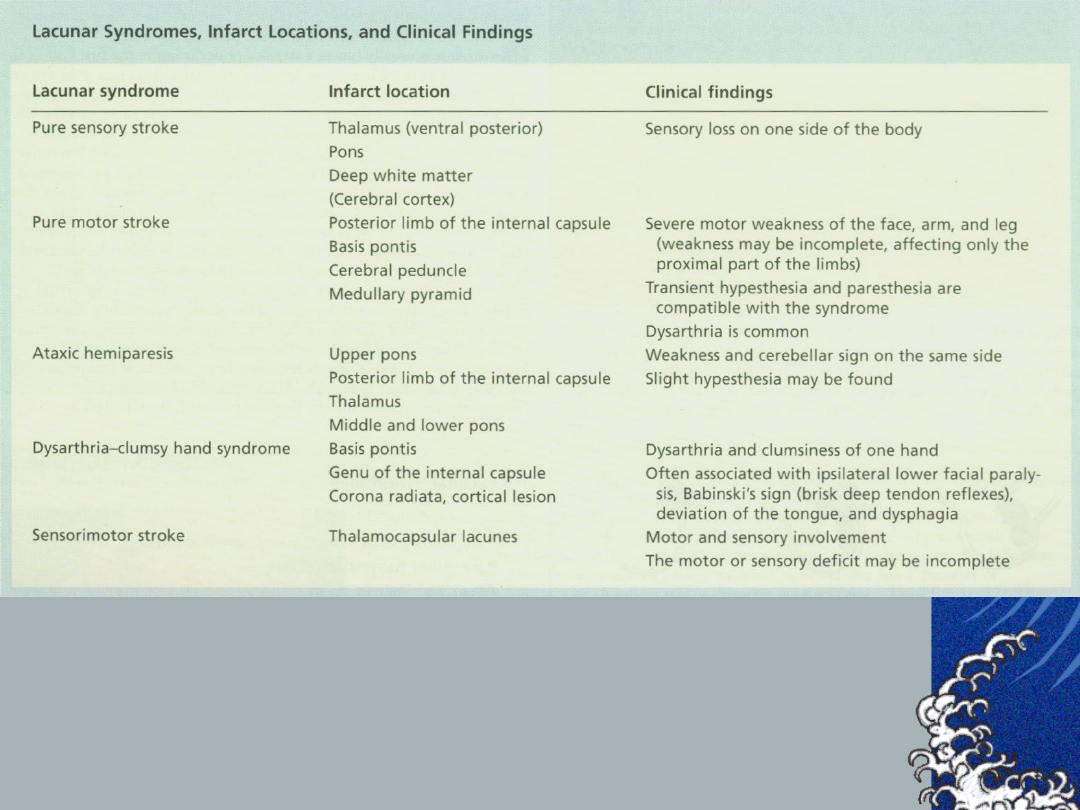
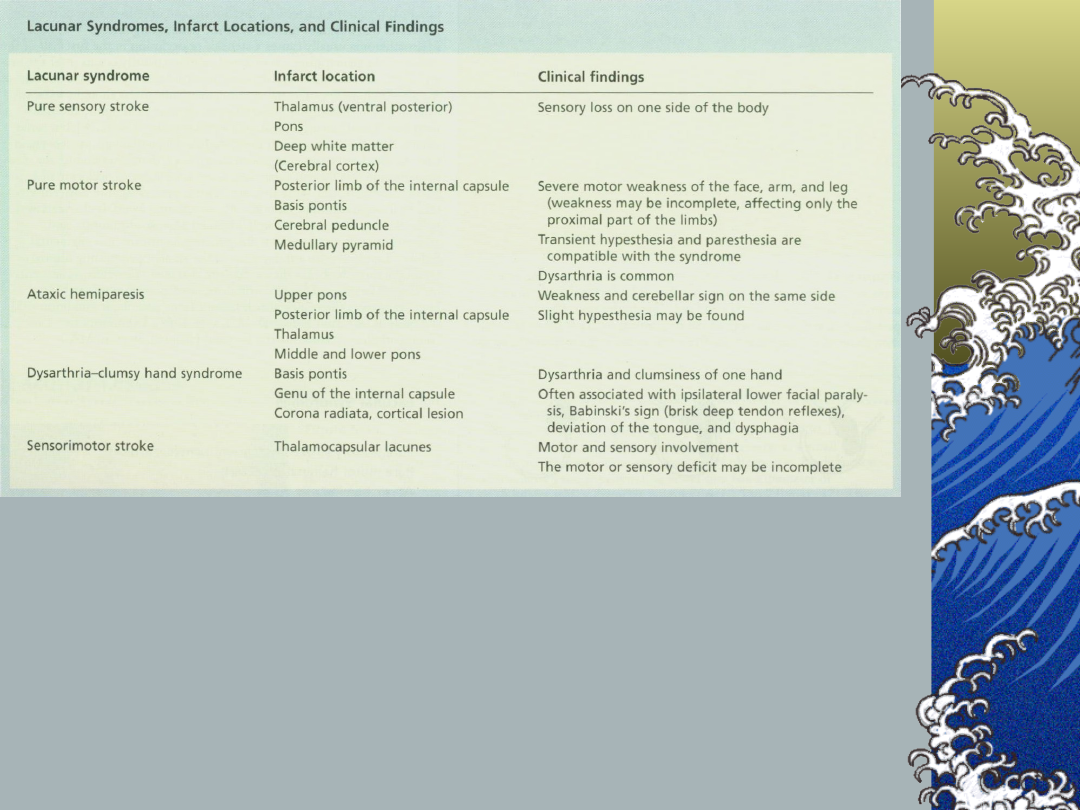
Kliniczne zespoły
zatokowe:
„czysty” niedowład połowiczy,
udar czuciowo-ruchowy,
„czysty” udar czuciowy,
dyzartryczne zaburzenia mowy i
zespół „niezdarnej dłoni” (dysarthria
–clumsy hand syndrome) ,
niedowład połowiczy z ataksją
(ataxia hemiparetica)

Kliniczne zespoły
zatokowe,
charakterystyka:
połowicza symptomatologia (twarz,
kończyny) w „czystym” niedowładzie
połowiczym, udarze czuciowo-
ruchowym i „czystym” udarze
czuciowym,
brak objawów podmiotowych lub
przedmiotowych dotyczących funkcji
poznawczych i mowy (wyjątek: zawały
wzgórza) oraz ubytków pola widzenia
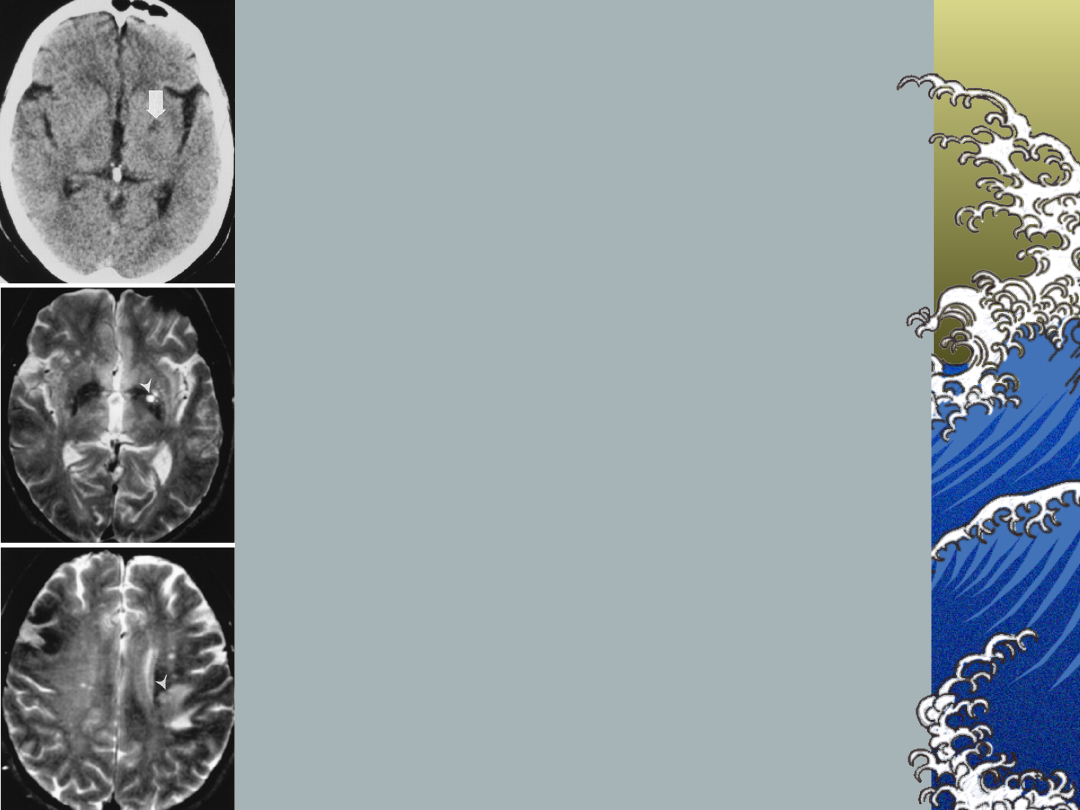
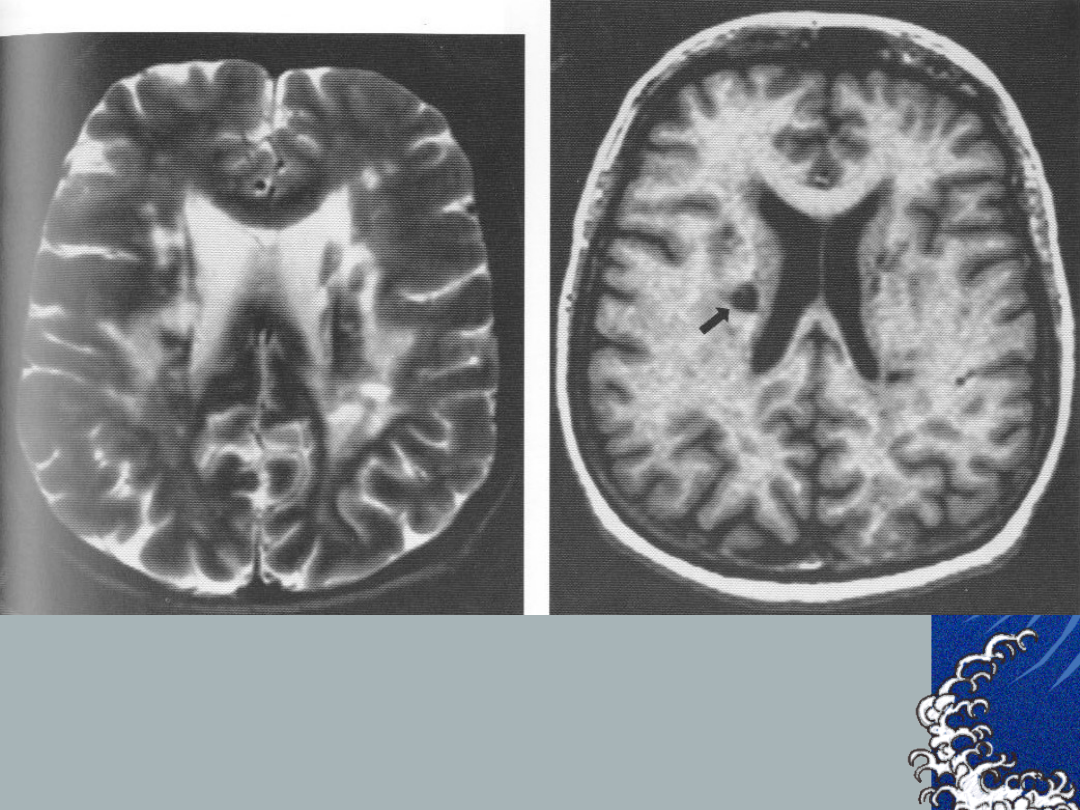
Pullicino P et al.; Stroke.
1995;26:1598-1602.
50-year-old woman with pure
motor hemiparesis and
transient language
disturbance,
-axial CT scan shows a low
attenuation lesion apparently
within the left putamen (top),
-axial T2-weighted MR scan
shows lesion to be a
multiloculated infraputaminal
lacune (middle),
-axial supraventricular T2-
weighted image shows a
corona radiata infarct that
was the probable cause of the
patient's neurological deficits
(bottom).
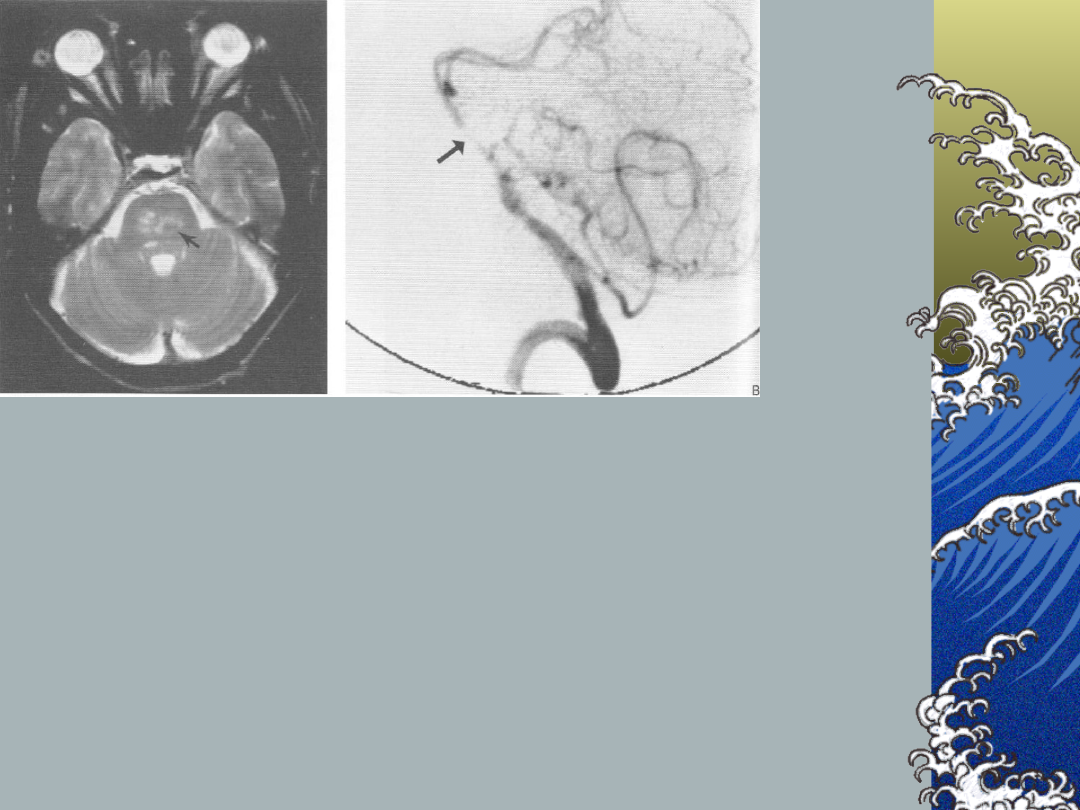
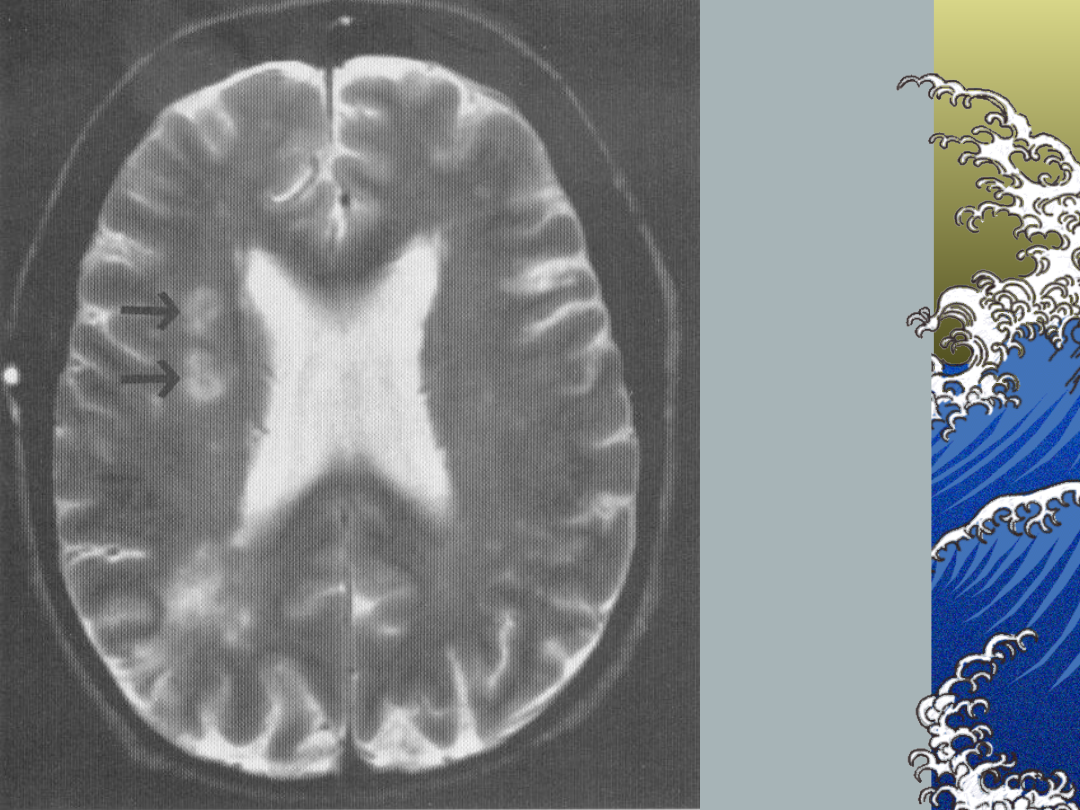
Pure motor stroke
Axial T2 – deep infarct in left dorsal
basis pontis
Angiogram – tight mid basilar
atherosclerotic stenosis

Czynniki ryzyka zawału
zatokowego:
wiek,
płeć,
nadciśnienie tętnicze (39 ÷ 81%),
⇘
cukrzyca (14 ÷ 27%) ,
palenie tytoniu,
nieswoiste
uprzedni
TIA,
choroba niedokrwienna serca
⇗

Precyzja rozpoznania
zawałów zatokowych:
rozpoznanie oparte na:
a. prawdopodobnym mechanizmie
patofizjologicznym,
b. obrazie klinicznym,
c. wynikach badań
neuroobrazowych,
d. (techniki drugorzędowe) – USG
tętnic szyjnych, serca

Precyzja rozpoznania
zawałów zatokowych,
c.d.:
niedostateczna rozdzielczość dostępnych
metod obrazowania, aby uwidocznić
zamknięcie małych naczyń
wewnątrzmózgowych,
kliniczne zespoły zatokowe (zwłaszcza
„czysty” udar ruchowego) - nieswoiste dla
tego podtypu udaru mózgu
krwiak
wewnątrzmózgowy
oraz
ograniczony zawał
kory mózgu

Zawał zatokowy –
współistniejące
mechanizmy
patofizjologiczne:
objawy zwężeniowych zmian
miażdżycowych dużych tętnic
tożstronne, znamienne zwężenie
t. szyjnej,
sercopochodne źródło zatorów
migotanie przedsionków

Przeżywalność po
zawałach zatokowych:
małe ryzyko wczesnej (~ 2,5%:
30 dni) i średniodługiej (~
2,8%: 1 rok) śmiertelności,
~ 27,4% śmiertelność 5-letnia
roczna umieralność: ~ 2,8%

Przeżywalność po
zawałach zatokowych,
c.d.:
(
niemniej
):
ryzyka o 10%–15%
(w porównaniu z populacją
ogólną) po 5 latach od incydentu
60%
śmiertelność po 10 latach, ~ 75% po 14
latach
przyczyny zgonów odległych:
a. 52%: przyczyny sercowo-
naczyniowe, b. 21%: udar
mózgu,
c. 27% inne przyczyny (zapalenie:
oskrzeli/układu moczowego, odleżyny)

Czynniki rokownicze
zgonu w udarze
zatokowym:
wiek,
cukrzyca,
palenie tytoniu,
stopień inwalidztwa,
płeć (♂),
nie stosowanie ASA,
≥ 1 zatoka (w obrazowaniu TK, MRI ?)
leukoarajoza (w obrazowaniu MRI ?)

Ryzyko nawrotu
zatokowego udaru
mózgu:
w I roku: 7,7% ; w okresie 4–5 lat:
22,4%; po I roku: ryzyko stałe ~ 4,6%/rok,
czynniki predykcyjne nawrotu:
-
nadciśnienie tętnicze(wysokie, całodobowe
SBP
brak
wartości w nocy),
-
cukrzyca,
-
sercowe źródło zatorów,
-
bezobjawowe ogniska zatokowe w TK/MRI

Ryzyko nawrotu
zatokowego udaru
mózgu, c.d.:
brak danych, że zawały zatokowe
wiążą się z lepszym rokowaniem w
zakresie nawrotów (w porównaniu z
innymi podtypami udaru
niedokrwiennego),
50%–72% nowych udarów u chorych
z zawałami zatokowymi: tego
samego typu co pierwszy udar

Nawrót udaru
zatokowego – obraz
kliniczny:
zaburzenia chodu typu
parkinsonowskiego,
cechy zespołu rzekomoopuszkowego,
senność,
zaburzenia koncentracji/fiksacji
wzroku,
postępujące upośledzenie funkcji
poznawczych

Upośledzenie funkcji
poznawczych po zawale
zatokowym:
ogniskowego upośledzenia funkcji
neuropsychologicznych: płynność mowy,
pamięć, zdolność do działań zamierzonych,
upośledzenie toku myślenia: odpowiedzi
na pytania szczególnie obszerne i
wymagające efektywnego wykorzystania
zdolności w zakresie kilku czynności
poznawczych
otępienie:
11% pacjentów po 2–3
latach od
zawału zatokowego,
po 9 latach -15%
pacjentów z otępieniem

Otępienie po zawale
zatokowym – czynniki
rokownicze:
płeć (♂),
upośledzenie funkcji poznawczych,
brak nocnego
RR (głównie SBP),
zlewające się obszary nadmiernej
intensywności istoty białej w badaniu
MRI
synergistyczny efekt współistniejącej
leukoarajozy oraz mnogich, klinicznie
niemych, małych, głębokich zawałów

Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
Wyszukiwarka
Podobne podstrony:
Zawal serca 20 11 2011
Zawal mienia sercowego
ZAWAŁ SERCA
Zawał 2
ostry zawal serca
Hipoglikemia pogarsza rokowanie pacjentów w stanie krytycznym, MEDYCYNA, RATOWNICTWO MEDYCZNE, BLS,
zawał mięśnia sercowego, Pozostałe Medyczne, Anatomia ogólnie
Notatka z rokowan 1
Rokowania dyplomatyczne
Zawał serca, kosmetologia, ogólne
Chorym zatokom na ratunek(1)
zawał
zawał serca rehabiitacja
Zawał mięśnia sercowego, Studia - ratownictwo medyczne, 3 rok, Zawansowane procedury ratunkowe
ZAWAŁ SERCA
Niemiarowość zatokowa
więcej podobnych podstron