
1
Wykład VI
Zaburzenia lękowe
Kilka informacji nt.
psychoterapii
Andrzej Czernikiewicz
26.11.2112

2

F.40 – fobie:
F.40.0 – agorafobia
F.40.1 – fobia socjalna
F.40.2 – fobie specyficzne
ZABURZENIA LĘKOWE
3

F.41 – inne zaburzenia lękowe
F.41.0 – zespół lęku panicznego
F.41.1 – zespół lęku uogólnionego
F.41.2 – mieszane zaburzenie lękowo-depresyjne
ZABURZENIA LĘKOWE
4

F.42 – zaburzenie obsesyjno-kompulsyjne
F.43 – reakcje adaptacyjne
F.44 – reakcje konwersyjne i dysocjacyjne
F.45 – zaburzenia lękowe pod postacią somatyczną
F.48 - neurastenia
ZABURZENIA LĘKOWE
5
6
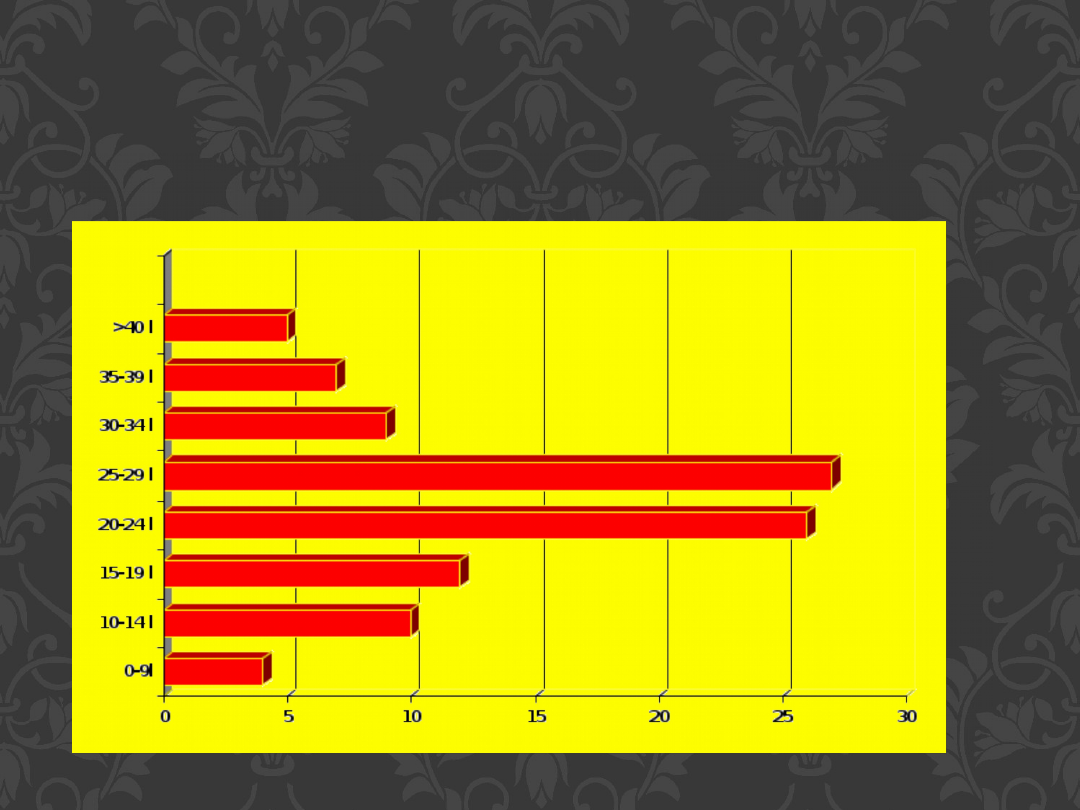
Wiek pierwszych objawów
zaburzeń lękowych

7
Czynniki dziedziczne
• MZ > DZ concordance
– ogólnie 35% MZ vs 10% DZ
concordance
– OCD 68% MZ vs 15% DZ
– Agorafobia - 39% MZ
– GAD - 30% MZ

8
Specyficzne dla
zaburzenia czynniki
biologiczne
• GAD
– Niski poziom GABA --> niska
inhibicyjna aktywność neuronów
--> podwyższona aktywność
neuronów układzie rąbkowym
– Wysokie pobudzenie >
warunkowanie
– Anksjolityki podwyższają poziom
GABA > obniżają lęk

9
Specyficzne dla
zaburzenia czynniki
biologiczne
• Zespół lęku panicznego
– Nadmierna czułość ośrodka
kontroli oddychania w pniu
mózgu
• Niski poziom tlenu (wysoki
CO
2
)
--> fałszywy alarm o duszeniu
się
--> panika

10
Specyficzne dla
zaburzenia czynniki
biologiczne
• Testy wyzwalające
–Infuzja mleczanu sodu
(konwertowanego w CO
2
) -->
»Wywiad z PD --> 54-90% napad
paniki
»Wywiad z PD --> 5-36% panika
po placebo
»Brak wywiadu z PD --> 0-25% napady
paniki

11
Specyficzne dla
zaburzenia czynniki
biologiczne
• OCD
– Dysregulacja serotoninowa
• LPD (SSRIs) skuteczne w 50%
OCD
– MBD
– Nadaktywność kory
orbitofrontalnej

Wypadnięcie z ról
Nadużywanie systemu medycznego
Zbędna diagnostyka
Zbędne uzależniające „leczenie”
Spadek aktywności i wydolności zawodowej
Izolacja w domu
Samobójstwa
SKUTKI ZABURZEŃ
LĘKOWYCH
12
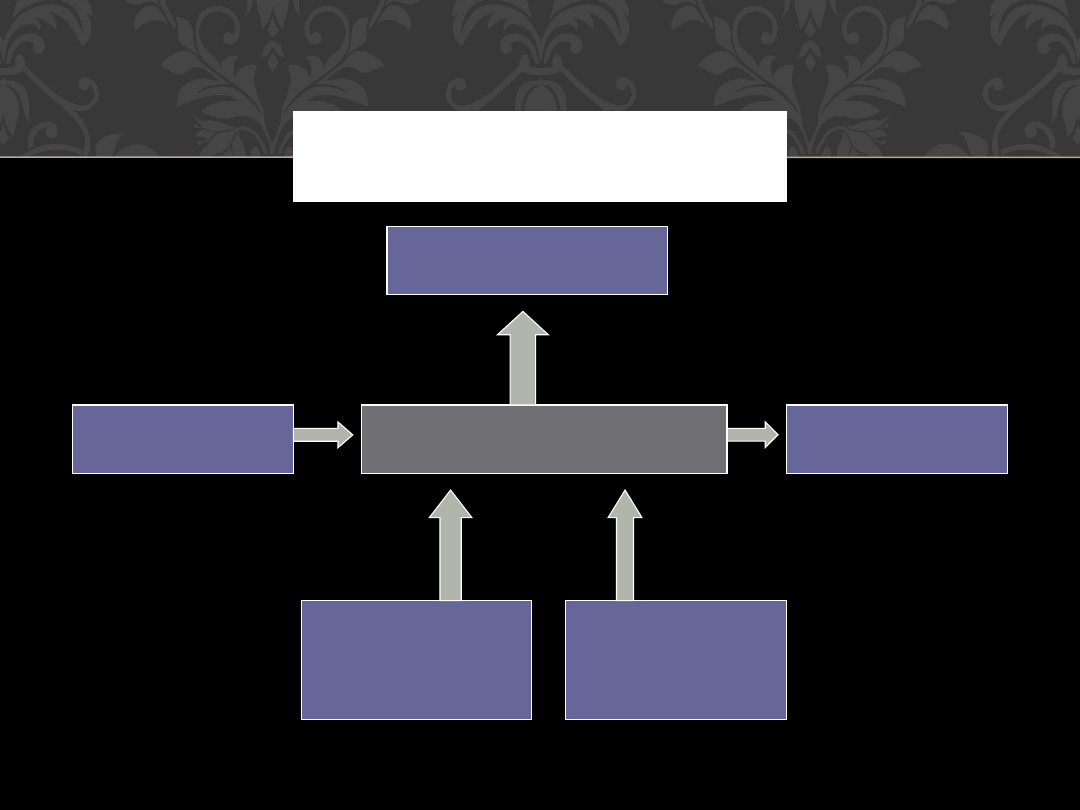
MODEL LĘKU WG GRAYA
13
LĘK
Obszar septohippokampalny
Układ limbiczny
Kora mózgu
NA
(locus coeruleus)
5HT
Jądra szwu

14
Emocjonalne objawy lęku
Napięcie
Lęk Lęk
Strach Strach Strach
Antycypacja Antycypacja
Panika Panika Panika
!!!! T E R R O R !!!!

duszność
krztuszenie się
ból w klp
kołatanie serca
suchość w j. ustnej
jadłowstręt
nudności
ból brzucha
drżenie
osłabienie fizyczne
zawroty głowy
pocenie się
częste oddawanie moczu
napięciowe bóle głowy
15
NAJCZĘSTSZE SOMATYCZNE
MASKI LĘKU

ZESPÓŁ LĘKU PANICZNEGO
16

Wyraźny okres nagłego lęku , trwającego
do godziny, osiągającego swój szczyt w
okresie pierwszych 10 minut,
charakteryzujący się wystąpieniem co
najmniej 4 z wymienionych niżej 13
objawów :
1.kołatanie serca, przyspieszenie tętna
2.pocenie się
3.uczucie duszności
4.uczucie dławienia się
5.ból w klp
6.zawroty głowy, uczucie osłabienia, omdlewanie
7.dreszcze lub uczucie “oblewającego ciepła”
KRYTERIA DIAGNOSTYCZNE ZESPOŁU LĘKU
PANICZNEGO (F.41.0)
17

8.drżenie
9.nudności lub niepokój w j. brzusznej
10.derealizacja lub depersonalizacja (przekonanie o
“inności” otoczenia lub własnej osoby, np. “wszystko
wokół mnie po napadzie lęku stało się dziwne” czy “
wydaje mi się, że po tym zastrzyku zacząłem inaczej
słyszeć”
11.obawa przed utratą kontroli nad sobą
12.obawa przed śmiercią
13.parestezje (najczęściej uczucie drętwienia kończyn)
KRYTERIA DIAGNOSTYCZNE ZESPOŁU LĘKU
PANICZNEGO - C.D.
18

Objawom tym towarzyszą często:
·
agorafobia (lęk przed znalezieniem się w sytuacji, z której będzie
ciężko uciec, lub w sytuacji, w której niemożliwe jest udzielenie
pomocy - prowadzi to do pozostawania chorego w domu, rezygnacji z
wyjść (często rezygnacji z pracy)
lęk antycypacyjny (obawa przed powtórnym napadem paniki).
American Psychiatric Association:
Diagnostic Criteria from DSM IV.
Washington, 1994.
KRYTERIA DIAGNOSTYCZNE ZESPOŁU LĘKU
PANICZNEGO - C.D.
19

10-12% populacji ogólnej ma w ciągu życia 1 napad
panicznego lęku
4-5% rozwija zespół lęku panicznego
7% kobiet i 3.5% mężczyzn cierpi na agorafobię
WYSTĘPOWANIE PA I PD
20

·
napady paniki rozpoczynają się zwykle między 20
r.ż. a 30 r.ż.;
·
napady paniki częściej dotyczą kobiet;
·
w czasie napadu paniki występuje zwykle więcej
objawów z wymienionych w podanych wyżej
kryteriach, niż w czasie epizodu tachykardii, czy bólu
serca z przyczyn “organicznych”
osoby z napadami paniki prawie zawsze w czasie
epizodu lęku przeżywają obawę przed śmiercią
RÓŻNICOWANIE CHORÓB
ORGANICZNYCH SERCA I ZESPOŁU
LĘKU PANICZNEGO (NAPADU PANIKI)
21

·
u osób z napadami paniki lęk antycypacyjny jest
znaczny, często ogranicza ich funkcjonowanie
osoby z napadami paniki “dążą” do licznych i
różnorodnych badań diagnostycznych układu
krążenia
·
w rodzinie osób z napadami paniki, szczególnie w linii
kobiecej, można znaleźć osoby z historią zaburzeń
lękowych, podczas gdy przypadki organicznych chorób
serca znajdowane są zwykle w linii męskiej danej rodziny
osoby z napadami paniki od początku swoich dolegliwości
mogą przyjmować postawę roszczeniową
RÓŻNICOWANIE CHORÓB
ORGANICZNYCH SERCA I ZESPOŁU
LĘKU PANICZNEGO (NAPADU PANIKI)
- C.D.
22

·
czynnikami wyzwalającymi rozwój napadów paniki
mogą być rzeczywiste dolegliwości psychofizyczne o
obrazie zbliżonym do napady paniki (np. zespół
Hoigneu’a – “wstrząs penicylinowy”)
u mężczyzn, szczególnie młodych, napady paniki
mogą być manifestacją uzyskania dłuższej
abstynencji, w rozwijającym się uzależnieniu od
alkoholu
A. Czernikiewicz - 1998
RÓŻNICOWANIE CHORÓB
ORGANICZNYCH SERCA I ZESPOŁU
LĘKU PANICZNEGO (NAPADU PANIKI)
- C.D.
23

nadczynność tarczycy
choroba wieńcowa
nadciśnienie tętnicze
pheochromocytoma
uzależnienie od alkoholu
narkomania, uzależnienie od BDA
PROBLEMY SOMATYCZNE I
PSYCHICZNE O OBRAZIE “NAPADÓW
PANIKI”
24

A)Napady lęku w ostatnim tygodniu:
A1.Częstość:
0 – brak epizodów lęku
1 – 1 napad lęku
2 - 2-3 napady lęku
3 - 4-6 napadów lęku
4 - > 6 napadów lęku
A2. Nasilenie:
0 – brak epizodów lęku
1 – lekkie nasilenie
2 – umiarkowane nasilenie
3 – znaczne nasilenie
4 – krańcowe nasilenie
A3. Średni czas trwania
napadu:
0 – brak epizodów lęku
1 – < 10 minut
2 – 10-60 minut
3 – 1-2 godziny
4 - > 2 godziny
A4. Spontaniczność napadów:
0 – zdecydowana większość
nieoczekiwanych
1 –większość nieoczekiwanych
2 – równa ilość oczekiwanych i
nieoczekiwanych
3 – większość oczekiwanych
4 – zdecydowana większość
oczekiwanych
PAS

ZABURZENIE
SOMATOPODOBNE
26

27
Zaburzenie
somatyzacyjne. F.45.0
Co najmniej 2-letnia historia różnych
dolegliwości fizycznych, nie wyjaśnionych
w badaniach somatycznych ...
Zaangażowanie w dolegliwości, lub
poszukiwanie ich przyczyny w licznych
konsultacjach lekarskich ...
Nieprzyjmowanie wyjaśnień
psychicznego podłoża dolegliwości ...

28
Zaburzenie
somatyzacyjne. F.45.0
-
Dolegliwości
Ból brzucha
Nudności
Uczucie pełności w brzuchu lub wzdęcia
Wymioty lub zgaga
Uczucie przelewania w brzuchu
Duszność
Ból w klatce piersiowej
Dysuria, częste parcie na pęcherz
Nieprzyjemne odczucia w okolicy genitaliów
Skargi na nieprzyjemne odczucia z pochwy
rumień lub blednięcie skóry
Bóle kończyn lub stawów
Uczucie drętwienia lub mrowienia

FOBIA SOCJALNA
29

Fobia socjalna jest trzecim, pod względem częstości
występowania, po depresji i uzależnieniu od
alkoholu, zaburzeniem psychicznym w populacji
ogólnej (Kessler i in,1994).
Wczesny początek, zwykle ok.. 12-14 r.z.powoduje ,
że zaburzenie nie jest traktowane jako odrębna
jednostka nozologiczna (Schneier i in. 1992).
Do lat 80-ch fobia socjalna nie była w ogóle
uwzględniana w systemach diagnostycznych.
Było to odbiciem braku zauważania ludzi z tym
problemem, którzy zwykle unikają kontaktów z
terapeutami.
Lęk w FS nie ustępuje w czasie stresującej
aktywności.
FOBIA SOCJALNA - NAJMNIEJ
ZNANE ZABURZENIE LĘKOWE ?!
30

F. Fobia socjalna. F.40.1
F 1 a W ciągu ostatniego miesiąca pacjent obawiał się
znalezienia w ośrodku uwagi lub kompromitacji w
sytuacjach społecznych ...nie tak
b Ta obawa była nadmierna lub nieuzasadniona
nie
tak
c Pacjent unika takich sytuacji lub cierpi w ich toku ...
nie
tak
d Pogorszyło to jego zwykłe funkcjonowanie zawodowe
lub socjalne lub powoduje znaczny dyskomfort ... nie tak
jeśli F1a, F1b, F1c i F1d tak – to rozpoznanie – fobia
socjalna
KRYTERIA DIAGNOZY FOBII SOCJALNEJ WG ICD-10
(MINI).
31

Częstość w populacji ogólnej - ok. 7% (life
prevalence) , ok.. 2% (time prevalence) (3-14%) -
w USA objawy FS (zgodnie z kryteriami DSM-IV -
7.2 mln).
Dwukrotnie częściej u kobiet.
Typowy początek - pierwsza i druga dekada
życia, bardzo rzadko początek po 25 r.ż..
U dzieci - ok. 9% populacji dziecięcej -
najczęściej w postaci: mutyzmu wybiórczego,
reaktywnego utrudnienia nawiązywania
kontaktów socjalnych w dzieciństwie.
FOBIA SOCJALNA -
PODSTAWOWE FAKTY
32

33
PODSTAWOWE INFORMACJE O FOBII
SOCJALNEJ (c.d.):
FS JEST ZABURZENIEM WIĄŻĄCYM
SIĘ Z LICZNYMI CHOROBAMI
WSPÓŁISTNIEJĄCYMI;
FS MA SZCZEGÓLNIE DUŻY WPŁYW
NA ZŁE FUNKCJONOWANIE
SPOŁECZNE;
W OGROMNEJ WIĘKSZOŚCI
PRZYPADKÓW FS JEST BŁĘDNIE
DIAGNOZOWANA I LECZONA.

34
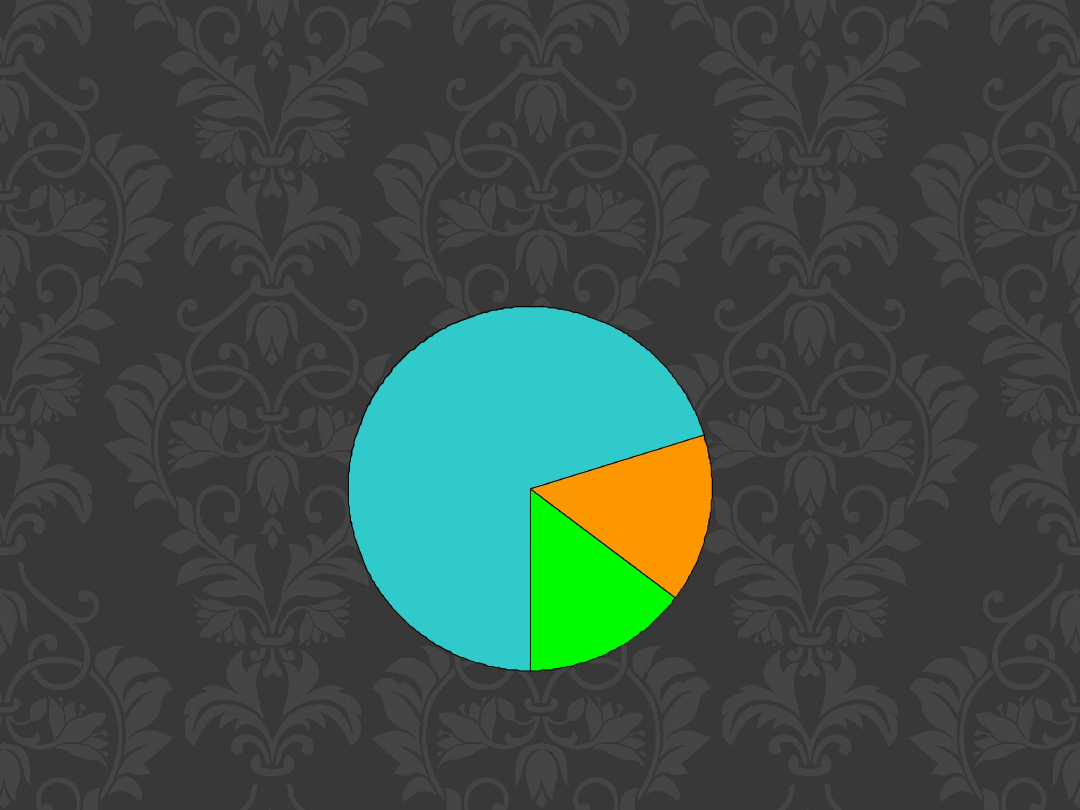
Współistniejące z fobią socjalną
zaburzenia psychiczne
Zaburzenie
(%)
Depresja
35.8
PD
5.9
ZUA
11.3
Uzależnienie inne
3.4
Jakiekolwiek
44.0
35
Współistniejące z fobią socjalną zaburzenia
psychiczne
Co pierwsze?
W tym samym czasie 15%
Comorbidity 15%
Fobia socjalna 71%
Katzelnick et al, 1998

36
CO OZNACZA DLA KONKRETNEJ
OSOBY MIEĆ FS:
BYĆ SAMOTNYM
BYĆ SŁABO
WYKSZTAŁCONYM
BYĆ FINANSOWO
ZALEŻNYM
BYĆ UBOŻSZYM
NIE MIEĆ STAŁEJ
PRACY LUB NIE
MIEĆ PRACY W
OGÓLE
CIERPIEĆ NA
INNE ZAB.
PSYCHICZNE
BYĆ SPOŁECZNIE
IZOLOWANYM
BYĆ
ALKOHOLIKIEM
LUB BYĆ
TRAKTOWANYM
JAK ALKOHOLIK
CZĘSTO MYŚLEĆ
O SAMOBÓJSTWIE
MIEĆ WIĘKSZE
RYZYKO
POPEŁNIENIA
SAMOBÓJSTWA

37
NAJCZĘSTSZE W FS SYTUACJE
PRECYPITUJĄCE LĘK
PRZEDSTAWIANIE SIĘ
SPOTKANIA Z PRZEŁOŻONYM
TELEFONOWANIE DO KOGOŚ
GOSZCZENIE KOGOŚ
BYCIE OBSERWOWANYM PRZY JAKIEJŚ
CZYNNOŚCI
JEDZENIE W TOWARZYSTWIE
PISANIE BĘDĄC OBSERWOWANYM
PRZEMAWIANIE PUBLICZNE
Spotkanie z osobą płci przeciwnej
w celu romantycznym
lub
seksualnym

38
FOBIA SOCJALNA A:
CYWILIZACJA - CZĘŚCIEJ W
SPOŁECZEŃSTWACH ZACHODU
STATUS EKONOMICZNY - PONAD 20%
OSÓB Z FS NIE PRACUJE
ZWIĄZKI MAŁŻEŃSKIE - 49% OSÓB Z FS
NIGDY NIE BYŁO W ZWIĄZKACH
MAŁŻEŃSKICH (POPULACJA OSÓB BEZ
FS - 21%)
POZIOM EDUKACYJNY - ZNACZNIE
NIŻSZY POZIOM OSÓB Z FS

GAD
39

40
I. Zespół leku
uogólnionego. F.41.1.
Pacjent martwił się lub obawiał o co najmniej dwie sprawy w
ostatnich 6 miesiącach ...
Nie potrafił kontrolować swoich zmartwień lub przeszkadzały mu w
tym co robił ...
W tym czasie odczuwał (poza napadami lęku) ...
Niepokój, uczucie „bycia na krawędzi”...
Napięcie wewnętrzne ...
Zmęczenie, osłabienie, wyczerpanie ...
Kłopoty w koncentracji lub zapominanie ...
Drażliwość ...
Zaburzenia snu ...

41
GAD
• Kłopoty w kontroli zmartwień –
„Co będzie jeśli?”
• Autonomiczne pobudzenie
• Pogorszenie funkcjonowania
• 6.6% kobiet 3.6% mężczyzn

OCD
42

43
H. OCD. F.42.
W okresie ostatniego miesiąca zajmowały pacjenta
powracające myśli, impulsy lub wyobrażenia, które były
niechciane, niesmaczne, niewłaściwe, przeszkadzające,
czy stresujące ...
Utrzymywały się pomimo prób porzucenia ich lub
zignorowania ...
Były to własne myśli, nie były one narzucone z
zewnątrz ...
Pacjent w ciągu ostatniego miesiąca wykonywał czynności
przed, którymi nie mógł się powstrzymać ...
Pacjent rozpoznaje swoje natręctwa jako nadmierne i
nieuzasadnione...
Natręctwa przeszkadzają w podstawowych rolach
życiowych, lub zajmują dziennie więcej niż 1 godzinę ...

2.5% w populacji ogólnej
K=M
Początek w dzieciństwie lub adolescencji
OCD
44

PTSD
45

Shell shock
Soldiers heart
Combat neurosis
Operational fatigue
Traumatic neurosis
PTSD
KZ syndrom
OD SHELL SHOCK DO PTSD
46

47
O. Zespół stresu pourazowego (PTSD)
F.43.1.
Pacjent doświadczył urazowego lub stresującego
wydarzenia ... (jakiego:
W ciągu ostatniego miesiąca powtórnie
przeżywał to zdarzenie i jego efekty
(wyobrażenia, resentymenty koszmary nocne) ...

48
O. Zespół stresu pourazowego (PTSD)
F.43.1.
Usiłował nie myśleć o tym wydarzeniu, lub
unikać obiektów przypominających je ...
Miał kłopoty w przypomnieniu ważnych
szczegółów tego zdarzenia ...
Wykazywał mniejsze zainteresowanie w
codziennych zajęciach ...
Miał uczucie oszołomienia ...
Doświadczał „odrętwienia” ...
Miał wrażenie, że jego życie będzie krótsze ...
Podsumowanie O3: Czy są co najmniej 3 tak na
O3 ...

49
O. Zespół stresu pourazowego (PTSD)
F.43.1.
Miał kłopoty ze snem ...
Był drażliwy lub wybuchał gniewem ...
Miał kłopoty w koncentracji ...
Był zdenerwowany lub czujny ...
Był pobudliwy na lekkie nawet bodźce
Podsumowanie O4: czy co najmniej 2 tak na O4 ...
Objawy powyższe, w okresie ostatniego miesiąca,
pogorszyły funkcjonowanie socjalne, lub zawodowe
pacjenta, lub powodowały u niego znaczny
dystres ...

Bycie ofiarą:
1.
Poważnego wypadku lub katastrofy żywiołowej
2.
Gwałtu lub napadu
3.
Przemocy seksualnej lub fizycznej w dzieciństwie
lub krańcowego zaniedbania opiekuńczego
4.
Tortur
5.
Przymusowego przesiedlenia
Uwięzienie, bycie zakładnikiem
Bycie świadkiem urazowego wydarzenia
Nagła śmierć kochanej osoby
JAKIE ZDARZENIA MOGĄ
SPOWODOWAĆ PTSD?
50
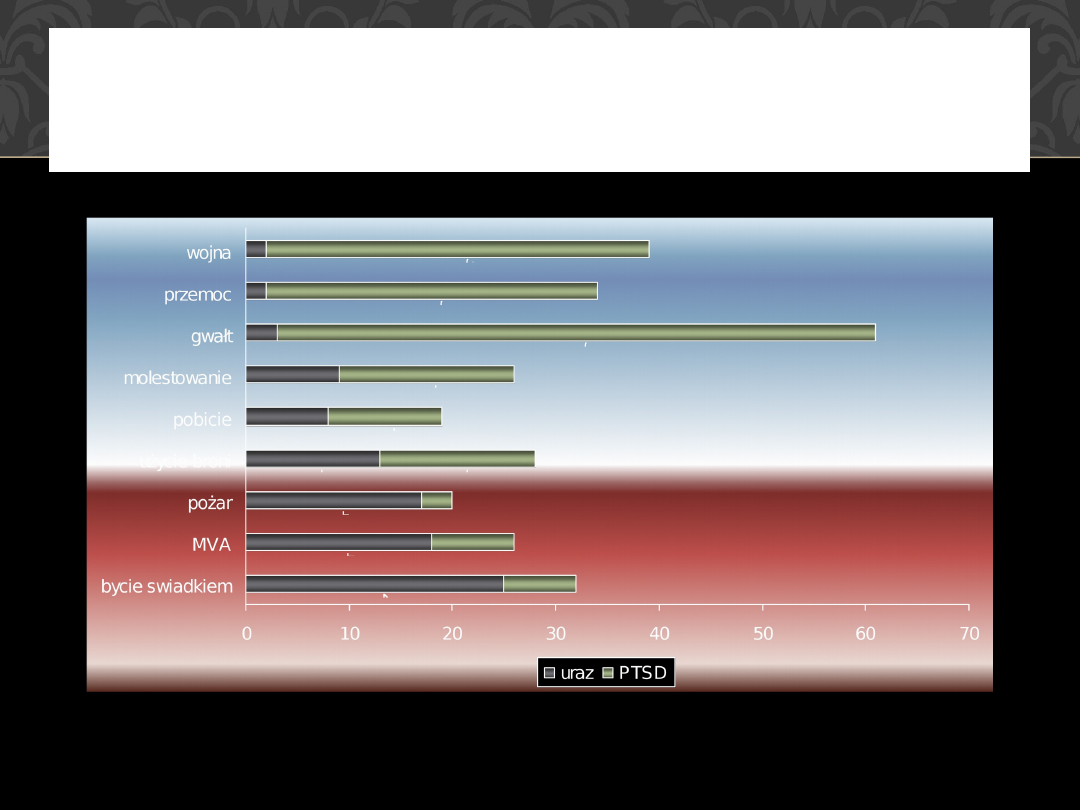
EPIDEMIOLOGIA URAZÓW I ZWIĄZANEGO Z NIM PTSD
51

URAZ = PTSD?
52
URAZ
FIKSACJA
KOBIETY 20%
MĘŻCZYŹNI 10%
ADAPTACJA
KOBIETY 80%
MĘŻCZYŹNI 90%

1/3 ludzi doświadcza ciężkiego urazu
psychicznego
10-20% ludzi, którzy doświadczyli silnego
urazu psychicznego doświadcza również
PTSD
3-6% ogólnej populacji choruje na PTSD
1-2% ma objawy PTSD w 10 lat po urazie
Większość ludzi z PTSD nie wymaga terapii
EPIDEMIOLOGIA
53
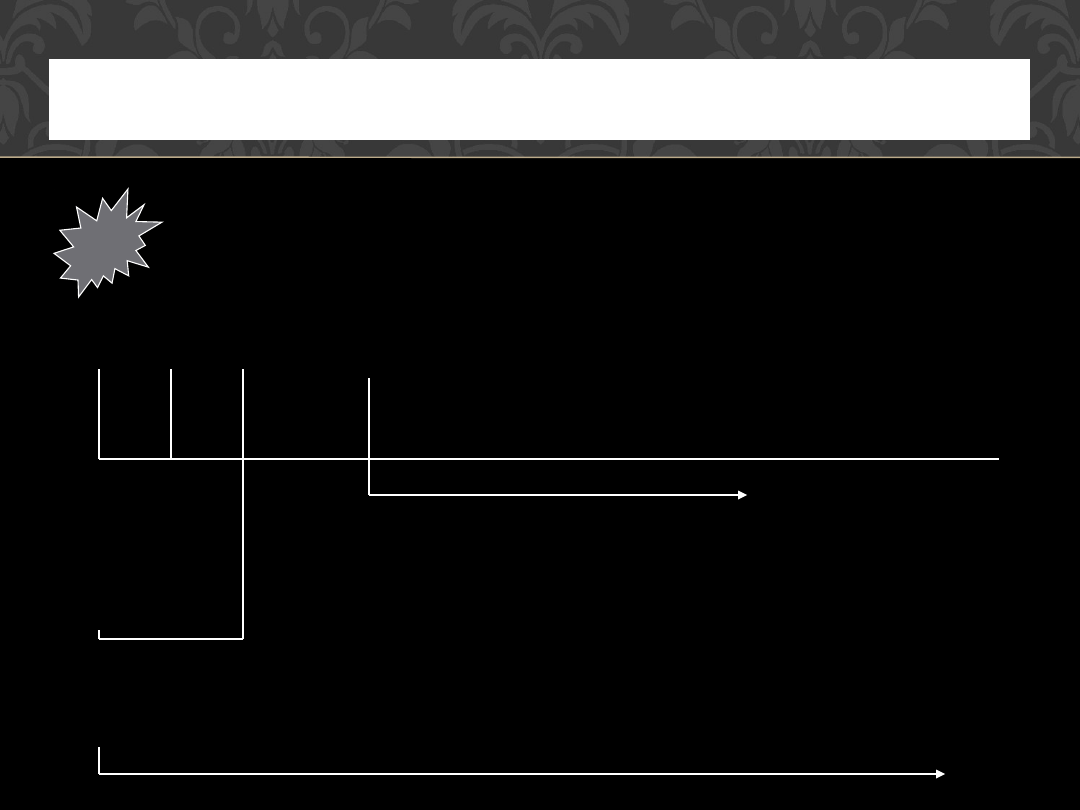
TYPY PRZEBIEGU PTSD
54
0 1m 3m 6m
Ostre
Zab.
stresowe
Ostry
PTSD
Przewlekły PTSD
PTSD
o opóźnionym
początku
URAZ

Objawy lękowe są powszechne w depresji
Depresja jest częstym następstwem zaburzeń lękowych
Pojawienie się po raz pierwszy w życiu objawów lękowych
po 40 r.ż. przemawia raczej za początkiem depresji
Powtarzające się epizody monosymptomatycznej fobii lub
obsesji to najczęściej ekwiwalenty depresji
LĘK I DEPRESJA
– ZNACZENIE
DIAGNOSTYCZN
E
K A T O N I R O Y - B R Y N E 1 9 9 1

BDZ, „BENZOS”

57
Czym są benzodiazepiny?
Są to leki przeciwlękowe, wprowadzone w
latach 60-ch XX wieku
Mechanizm ich działania związany jest z ich
wpływem na układ GABA-ergiczny w układzie
limbicznym
Mają działanie przeciwlękowe, nasenne,
przeciwdrgawkowe, miorelaksacyjne
Charakteryzują się minimalną toksycznością
Wszystkie powodują wzrost tolerancji i objawy
uzależnienia

58
Jak zmniejszyć ryzyko
uzależnienia od leku z
grupy benzodiazepin?
Ø Po pierwsze należy pamiętać, że stosowanie tych
leków w depresji jest tylko wspomagające do
stosowanych leków podstawowych – środków
przeciwdepresyjnych, i musi być ograniczone w czasie.
Należy wybierać te benzodiazepiny, które dzięki
długiemu czasowi półtrwania można stosować raz
dziennie, najlepiej jedna kapsułka czy tabletka dziennie .
Taka charakterystyka farmakokinetyczna ułatwia
dawkowanie, ale przede wszystkimi nie powoduje
szybkiego wzrostu tolerancji, co z kolei ułatwia
odstawienie leku i zmniejsza ryzyko uzależnienia.

59
Co robić w sytuacji kiedy okazuje się,
iż pacjent jest już uzależniony od
benzodiazepiny?
Pacjenci z wysoką tolerancją
(przyjmujący od dawna wysokie dawki
leku), z powodu zagrożenia napadami
drgawkowymi powinni być detoksykowani
w warunkach szpitalnych.
Nagłe odstawienie benzodiazepin stwarza
poważne ryzyko wystąpienia napadów
drgawkowych (padaczkowych), a nawet
zagrożenie dla życia.

60
Jak długo stosować
benzodiazepiny w
terapii lęku?
Ø Nawet stosowanie długo
działających benzdiazepin musi być
ograniczone w czasie.
Nie ma przyczyn racjonalnych w
odniesieniu do benzodiazepin,
szczególnie tych krótko działających, do
dłuższego, niż 8 tygodni stosowania tych
leków.
61
Dlaczego pacjenci
nadużywają BDA?

62
Od których benzodiazepin najłatwiej
się uzależnić?
Ø Od tych, które mają krótki okres
działania, a więc największe ryzyko
uzależnienia stwarzają (podaję nazwy leków
dostępnych w polskich aptekach):
Ø Clonazepam
Ø Lorafen
Ø Rudotel
Ø Estazolam
Ø Należy jednak pamiętać, że nie ma
leku z tej grupy, od którego po pewnym
czasie nie wystąpi uzależnienie.

W większości przypadków pacjenci z zespołem lęku
panicznego wymagają leczenia skojarzonego: psycho- i
farmakokterapii.
Leki przeciwdepresyjne trójpierścieniowe (imipramina
i klomipramina), oraz SSRI (zwłaszcza paroksetyna i
citalopram) są efektywne w terapii zespołu lęku
panicznego – wybór leku powinien opiera się na
profilu jego objawów ubocznych.
Benzodiazepiny są skuteczne, ale wiążą się z bardzo
wysokim ryzykiem uzależnienia i winny być stosowane
tylko na początku terapii wraz z SSRI lub TLPD.
DO ZAPAMIĘTANIA
–
FARMAKOTERAPIA
ZESPOŁU LĘKU
PANICZNEGO
63

W większości przypadków pacjenci z OCD wymagają
leczenia skojarzonego: farmakoterapii i terapii
kognitywno-behawioralnej.
Skuteczne w terapii OCD są tylko leki o działaniu
serotoninergicznym, a więc SSRI, klomipramina i
wenlafaksyna.
Pacjenci z OCD wymagają długotrwałej terapii
wysokimi dawkami leków antydepresynych o
działaniu serotoninergicznych.
Techniki augmentacyjne w terapii lekami
serotoninergicznymi OCD mają ograniczoną
skuteczność.
DO ZAPAMIĘTANIA –
FARMAKOTERAPIA
ZABURZENIA
OBSESYJNO-
KOMPULSYJNEGO
(OCD).
64

W większości przypadków pacjenci z zespołem lęku
uogólnionego wymagają przewlekłego stosowania
leków antydepresyjnych – nie tylko ze względu na
ich anksjolityczne działanie, ale również dlatego, że
u ok. połowy osób z zespołem lęku uogólnionego
występuje w jego przebiegu depresja..
Ze względu na mechanizm deficytu serotoninowego
w patomechanizmie zespołu lęku uogólnionego za
leki pierwszego rzutu w terapii tego zaburzenia
uważa się dwa leki z grupy SSRI: paroksetynę i
citalopram, a także wenlafaksynę, lek o działaniu
sertonino- i noradrenergicznym.
DO
ZAPAMIĘTANIA –
FARMAKOTERAPIA ZESPOŁU
LĘKU UOGÓLNIONEGO
65

Skuteczne w terapii fobii socjalnej są różne
leki, natomiast za leki pierwszego rzutu uważa
się leki z grupy SSRI, szczególnie paroksetynę,
oraz lek z grupy RIMA – moklobemid.
Dwie inne grupy leków, o wysokiej
efektywności terapii fobii socjalnej, niosą ze
sobą znaczące ryzyko poważnych objawów
ubocznych (klasyczne IMAO) lub uzależnienia
(benzodiazepiny).
Pacjenci z fobią socjalną wymagają przewlekłej
terapii – powinna ona trwać przez co najmniej
12 miesięcy.
DO ZAPAMIĘTANIA – FARMAKOTERAPIA FOBII
SOCJALNEJ (ZESPOŁU LĘKU SPOŁECZNEGO)
66

67
Wykład VI
Zaburzenia lękowe
Kilka informacji nt.
psychoterapii
Andrzej Czernikiewicz
26.11.2112
Document Outline
- Slide 1
- Slide 2
- Zaburzenia lękowe
- Zaburzenia lękowe
- Zaburzenia lękowe
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Skutki zaburzeń lękowych
- Model lęku wg Graya
- Slide 14
- najczęstsze somatyczne maski lęku
- Zespół lęku panicznego
- Kryteria diagnostyczne zespołu lęku panicznego (F.41.0)
- Kryteria diagnostyczne zespołu lęku panicznego - c.d.
- Kryteria diagnostyczne zespołu lęku panicznego - c.d.
- Występowanie PA i PD
- Slide 21
- Slide 22
- Slide 23
- problemy somatyczne i psychiczne o obrazie “napadów paniki”
- PAS
- Zaburzenie somatopodobne
- Slide 27
- Slide 28
- Fobia socjalna
- Fobia socjalna - najmniej znane zaburzenie lękowe ?!
- Kryteria diagnozy fobii socjalnej wg ICD-10 (MINI).
- Fobia socjalna - podstawowe fakty
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Gad
- Slide 40
- Slide 41
- ocd
- Slide 43
- OCD
- Ptsd
- Od shell shock do PTSD
- Slide 47
- Slide 48
- Slide 49
- Jakie zdarzenia mogą spowodować PTSD?
- Epidemiologia urazów i związanego z nim PTSD
- Uraz = PTSD?
- Epidemiologia
- Typy przebiegu PTSD
- Lęk i depresja – znaczenie diagnostyczne
- BDZ, „benzos”
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Do zapamiętania – farmakoterapia zespołu lęku panicznego
- Slide 64
- Do zapamiętania – farmakoterapia zespołu lęku uogólnionego
- Slide 66
- Slide 67
Wyszukiwarka
Podobne podstrony:
wykład2 zaburzenia lękowe
Wykład 5 Patofizjologia zaburzeń odporności AIDS2
materialy na diagnoze, Wyklad VI diagnoza
psychologia zaburzenia lekowe
Diagnoza i ekspertyza psychologiczna Stemplewska Żakowicz wykład 3 Diagnoza zaburzeń poznaw
Zaburzenia lękowe 2
wyklad VI
Wykład VI
wykład VI
J Hauser Genetyka zaburzenia lękowe
E Fundusze motywacyjne, Finanse Publiczne, Wykład VI
PiTP wykład VI
Dz wyklad VI
Wykład VI
więcej podobnych podstron