
OPIEKA NAD CHORYM Z ZESPOŁEM
GUILLAIN-BARRE

Zespół Guillain -Barre należy do
najczęstszych polineuropatii nabytych.
Określany także jako :
◦
zapalenie wielokorzeniowo-nerwowe,
◦
zakaźno -toksyczne zapalenie wielonarządowe,
◦
polineuropatia zapalna,
◦
ostra zapalna poliradikuloneuropatia demielinizacyjna.
ZESPÓŁ GUILLAIN-BARRE

Chorobę opisał jako pierwszy francuski lekarz Jean
Landry w 1859 roku.
Kolejny opis schorzenia przedstawił Georges Jean
Barre w roku 1916 na przykładzie dwóch żołnierzy.
Początek badań nad patogenezą choroby notuje
się na lata 50 XX wieku, kiedy to Hajmaker i
Kernohnan w roku 1949 przedstawili obraz kliniczny
i histologiczny w 50 przypadkach zespołu
Guillaina–Barrego o ciężkim przebiegu.
ZESPÓŁ GUILLAIN-BARRE

Zespół Guillaina-Barego wystąpić może w każdym wieku choć
rzadziej u dzieci.
Obserwuje się nasilenie częstości występowania między 15-30
rokiem życia i 50-75 rokiem życia, przy czym częściej chorują
mężczyźni.
U 90 % chorych przebieg jest jednofazowy, u 10 % obserwuje się
nawroty.
Obecnie zapadalność roczna na to schorzenie szacuje się na 1 do 5
przypadków na 100 tysięcy populacji.
Jest to jedna z najczęstszych w krajach uprzemysłowionych
chorób, będąca przyczyną ostrego porażenia mięśni
ZESPÓŁ GUILLAIN-BARRE

Obserwuje się znaczne czynniki
wyzwalające w tym głównie infekcje.
Badania udowodniły związek z zakażeniem
◦
Campylobakterjejuni,
◦
wirusem cytomegalii,
◦
Haemofilusinfluenzae,
◦
wirusem Epsteina-Barr,
◦
Mtcoplasmapneumoniae
ZESPÓŁ GUILLAIN-BARRE

Udowodniono również związek wystąpienia
Zespołu Guillaina-Barre z przebytym
szczepieniem przeciw:
◦
grypie,
◦
tężcowi,
◦
wściekliźnie,
◦
ospie.
Może towarzyszyć również niektórym chorobą :
◦
boreliozie,
◦
sarkoidozie,
◦
infekcji HIV,
◦
nowotworom- głównie płuc.
ZESPÓŁ GUILLAIN-BARRE

OBJAWY
Gwałtownie postępujące porażenie ze zniesieniem lub porażeniem odruchów
głębokich – bardzo rzadko odruchy są żywe lub nawet wygórowane, z zaburzeniami
czucia lub bez objawów czuciowych.
Pierwsze objawy często są opisywane przez pacjentów jako uczucie osłabienia nóg
„nogi jak z gumy”.
Wiele osób we wczesnym okresie choroby odczuwa ból karku, ból w okolicy
międzyłopatkowej bądź piersiowo-lędźwiowej, spowodowany podrażnieniem opon.
Często u tych chorych występuje sztywność karku.
Osłabienie rozwija się najczęściej od kilku godzin do kilku dni i często towarzyszą mu
parestezje w postaci drentwień.
W większości przypadków kończyny dolne są bardziej zajęte niż górne, a u 50%
chorych występuje obustronne porażenie nerwu twarzowego.
Ubytek słuchu należy do rzadkości, wywołane potencjały słuchowe wykazują
uszkodzenie części obwodowej nerwu słuchowego.
ZESPÓŁ GUILLAIN-BARRE

Zajęte zostają także dolne nerwy czaszkowe, co powoduje
porażenie opuszkowe, trudności w połykaniu śliny, a
następnie trudności w utrzymaniu drożności dróg
oddechowych.
Mięśnie zajęte procesem zapalnym wykazują dużą
bolesność na ucisk. Na początku zachorowania nie
stwierdza się gorączki i objawów choroby uogólnionej. W
ciągu pierwszych kilku dni od momentu wystąpienia
początkowych objawów choroby zanikają odruchy
ścięgniste. Deficyty czuciowe na skórze są łagodne,
zazwyczaj zniesione jest uczucie temperatury i bólu.
Natomiast czynności obsługiwane przez duże włókna
czuciowe ulegają większemu osłabieniu.
ZESPÓŁ GUILLAIN-BARRE

W klasycznym zapaleniu wielokorzeniowym
Guillain-Barre procesem chorobowym objęte
są symetryczne korzenie rdzeniowe.
Niedowład pojawia się najczęściej najpierw
w kończynach dolnych i przebiega
wstępująco w kierunku dogłowowym.
ZESPÓŁ GUILLAIN-BARRE

Zaburzenia autonomiczne opisywane są u 27-29 %
pacjentów z zespołem Guillain-Barre.
Występują u osób z łagodnym jak i ciężkim przebiegiem
choroby, mogą stanowić zagrożenie życia, przede
wszystkim u osób w starszym wieku.
Zaburzenia mogą dotyczyć każdego układu, lecz
najczęściej obserwuje się je w układzie sercowo-
naczyniowym.
Objawy nadczynności układu współczulnego przejawiają
się najczęściej nadciśnieniem tętniczym, które następnie
może przejść w niedociśnienie i zakończyć się zapaścią.
ZESPÓŁ GUILLAIN-BARRE

W ostrej fazie choroby u części chorych –
ok. 20 % mogą wystąpić tak zwane objawy
mózgowe, do których należą:
◦
niepokój,
◦
splątanie z pobudzeniem ruchowym,
◦
halucynacje,
◦
epizody depresyjne,
◦
reakcje stresowe.
Objawy ustępują zazwyczaj w ciągu 1-2
tygodni samoistnie lub po leczeniu.
ZESPÓŁ GUILLAIN-BARRE

Podstawą rozpoznania zespołu Guillain-Barre jest:
1. Obraz kliniczny:
◦
Objawy konieczne do rozpoznania zespołu Guillaina-Barrego to
postępujący niedowład mięśni obu kończyn górnych i dolnych oraz brak
odruchów.
Objawy pomocnicze w rozpoznaniu to :
◦
narastanie objawów do 4 tygodni,
◦
względna symetria objawów,
◦
łagodne objawy czuciowe,
◦
zajęcie nerwów czaszkowych, szczególnie obu nerwów twarzowych,
◦
początek zdrowienia w 2-4 tygodnie od zakończenia narastania
objawów,
◦
zaburzenia autonomiczne,
◦
bezgorączkowy początek objawów,
◦
podwyższony poziom białka w płynie mózgowo – rdzeniowym.
ZESPÓŁ GUILLAIN-BARRE

2. Badania laboratoryjne :
płyn mózgowo-rdzeniowy,
◦
Klasycznie płyn mózgowo rdzeniowy charakteryzuje się
rozszczepieniem białkowo-komórkowym widocznym szczególnie pod
koniec 1-2 tygodnia choroby, stężenie białka może wynosić kilkaset
mg/dl i utrzymywać się na tym poziomie przez kilka miesięcy,
natomiast pleocytoza jest niewielka i nie powinna przekraczać 10
komórek jednojądrzastych na mm3. Zmiany te często nie występują
w pierwszych dniach choroby, pojawiają się najczęściej dopiero po
kilku dniach. W związku z czym prawidłowy wynik badanego płynu
mózgowo rdzeniowego nie wyklucza tej choroby.
badania krwi,
◦
We krwi stwierdza się nieznaczną leukocytozę, podwyższone OB,
podwyższone steżenieIgG, Iga, IgM, mogą być obecne przeciwciała
przeciw mielinie, galaktocerebrozydom, glikoproteina skojarzona z
mieliną. U pacjentów znajdowano również podwyższone wartości
parametrów wątrobowych, a w przypadkach przebiegających z
bólem podwyższone wartości CK.
ZESPÓŁ GUILLAIN-BARRE

biopsja nerwu,
◦
W biopsji nerwu zależnie od okresu i typu schorzenia obserwuje
się demielinizację z udziałem makrofagów i nacieki limfocytarne,
demielinizację i zwyrodnienie aksonalne w ciężkich przypadkach,
lub tylko zwyrodnienie aksonalne włókien. Obserwuje się także
różny stopień obrzęku w endoneurium. Biopsja nerwu w zespole
Guillain-Barre jest rzadko stosowana, gdyż opracowanie nerwu
jest zbyt długą procedurą, a leczenie choroby musi być podjęte
jak najwcześniej.
badanie czynności serca,
◦
Badanie EKG wykazuje tachykardię zatokową, spłaszczenie
załamka T, wzrost QRS. Nieprawidłowy elektrokardiogram
najprawdopodobniej odzwierciedla zaburzenia autonomiczne i nie
ma znaczenia diagnostycznego.
ZESPÓŁ GUILLAIN-BARRE

3. Badania neurofizjologiczne :
W zespole Guillain-Barre przyczyną porażeń wiotkich i zaburzeń
czucia jest blok przewodzenia. Zjawisko to, możliwe jest do
wykrycia w badaniach elektrofizjologicznych.
Obecnie uważa się badania neurofizjologiczne za kluczowe w
diagnostyce chorób nerwowo mięśniowych.
Głównym celem badania elektrofizjologicznego jest:
◦
zróżnicowanie cech zwyrodnienia aksonalnego od demielinizacji,
◦
ocena rozległości choroby,
◦
ustalenie miejsc i poziomów uszkodzeń.
◦
Podstawowe znaczenie ma ocena ruchowej i czuciowej szybkości
przewodzenia oraz parametrów wywołanych złożonych mięśniowych
potencjałów czynnościowych i czuciowych nerwowych potencjałów
czynnościowych
ZESPÓŁ GUILLAIN-BARRE

Elektroneurografia (ENG)
Jest to zapis i ocena stanu czynnościowego włókien nerwowych.
Jedną z głównych funkcji komórki nerwowej jest zdolność do
wytwarzania i przewodzenia potencjałów elektrycznych. Zarówno
w spoczynku jak i w stanie czynnym neuron posiada określony
potencjał bioelektryczny. W spoczynku powierzchnia neuronu jest
izopotencjalna to znaczy że, nie ma różnicy potencjałów między
dowolnymi punktami, natomiast wewnątrz neuronu, stwierdza się
potencjał ujemny utrzymywany dzięki systemowi pomp jonowych.
Podrażnienie komórki nerwowej np. bodźcem elektrycznym
powoduje nagłą, przejściową zmianę przepuszczalności błony,
głównie dla jonów sodowych i potasowych, i powstanie iglicowego
potencjału czynnościowego, którego istotną cechą jest zdolność
do rozprzestrzeniania się – przewodzenia – wzdłuż aksonu.
ZESPÓŁ GUILLAIN-BARRE

Elektromiografia (EMG)
Jest to zapis czynności elektrycznej mięśnia za pomocą
elektrody igłowej lub powierzchniowej.
◦
W zapisie elektromiograficznym chorego z zespołem Guillain-Barre
widoczne są objawy odnerwienia czyli tak zwane fibrylacje oraz
dodatnie fale ostre. Świadczy to o współistniejącym uszkodzeniu
aksonalnym. W późniejszym okresie choroby mogą być obecne
objawy reinnerwacji pod postacią zwiększenia potencjałów
jednostki ruchowej - wzrost ich amplitudy, pola i czasu trwania.
Zmiany w badaniach neurofizjologicznych pojawiają się
dopiero po kilku a nawet kilkunastu dniach od
zachorowania, zwłaszcza w odcinkach odsiebnych nerwów.
Najwcześniej stwierdza się wydłużenie latencji fali F w
wyniku wczesnych zmian korzeniowych.
ZESPÓŁ GUILLAIN-BARRE

Leczenie
1. Immunoterapia
Leczenie pacjentów powinno rozpocząć się tak szybko jak to tylko możliwe zaraz po
ustaleniu rozpoznania.
Liczy się każdy dzień gdyż około po dwóch tygodniach od wystąpienia pierwszych objawów
ruchowych immunoterapia nie jest już skuteczna.
Leczenie pacjentów dożylnym podawaniem immunoglobulin przynosi efekty podobne do
stosowania plazmaferezy a zaletą tej metody jest to, że może być stosowana w ośrodkach
gdzie zabiegi plazmaferezy nie są stosowane, lub gdy takie zabiegi są przeciwwskazane.
Stosowana dawka immunoglobuliny wynosi 0,4g/kg mc. Podawana dożylnie w czasie dwóch
dni. U osób młodych z prawidłową funkcją nerek, i bez obciążeń krążeniowych można
zastosować dawkę 2g /kg mc. w ciągu dwóch dni. Szybkość infuzji nie powinna przekraczać
200ml/godz. . Działanie immunoglobuliny dotyczy komponentu komórkowego jak i
humoralnego mechanizmu autoimmunologicznego uszkodzenia nerwów.
Wskazaniem do leczenia immunologicznego jest szybkie narastanie niedowładu i
prawdopodobieństwo wystąpienia niewydolności oddechowej. Poprawa następuje już w kilka
dni od podania wlewu ale zdarza się, że efekty widać dopiero po około czterech tygodniach.
ZESPÓŁ GUILLAIN-BARRE

2. Plazmaforeza
Drugą równie skuteczną metodą leczenia są zabiegi plazmaferezy.
Łącze stosowanie obu metod nie daje istotnie lepszych efektów niż stosowanie każdej z nich z
osobna.
Udowodniono również, że skuteczność leczenia immunoglobuliną jest większa u pacjentów z
Zespołem Guillaina-Barrego po zakażeniu C jejuni, a więc ta metoda jest zalecana głównie u chorych
z biegunką w wywiadzie lub innymi danymi wskazującymi na przebyte zakażenie C jejuni.
Plazmafereza jest inwazyjną metodą leczenia i przed jej zastosowaniem pacjent musi uzyskać
wyczerpującą wiedze na temat zabiegu a następnie wyrazić pisemną zgodę na zabieg. Lekarz
opiekujący się chorym powinien stwierdzić na piśmie, że przewidywane korzyści z zabiegu
uzasadniają związane z nim ryzyko.
Plazmaferezę leczniczą stosuje się często u chorych w stanie bardzo ciężkim. Narastająca w czasie
zabiegu zmiana objętości płynów w przestrzeni śródnaczyniowej i związane z tym przemieszczanie
elektrolitów, globulin i innych substancji pomiędzy przestrzeniami wodnymi organizmu mogą
stanowić nadmierne obciążenie dla upośledzonych już mechanizmów homeostatycznych chorego.
Współczynnik śmiertelności określa się na 3 przypadki na 10 000 zabiegów.
ZESPÓŁ GUILLAIN-BARRE

Na postępowanie w Zespole Guillain – Barre
składa się:
◦
Kontrolowanie pojemności życiowej oraz wydolności
oddechowej.
◦
Większość chorych z Zespołem Guillain-Barre wymaga
monitorowania podstawowych parametrów życiowych
ze względu na współistniejące objawy wegetatywne i
niebezpieczeństwo wtórnych zaburzeń rytmu serca lub
wahania ciśnienia tętniczego. Zaburzenia te są
najczęstszą przyczyną zgonów, szczególnie u chorych
w podeszłym wieku.
POSTĘPOWANIE Z CHORYM Z
ZESPOŁEM GUILLIAN –BARRE

Zapobieganie zakrzepom
Długotrwałe unieruchomienie, ograniczenie
sprawności i niewydolność oddechowa są
podstawowymi czynnikami ryzyka żylnej
choroby zatorowo-zakrzepowej. Profilaktyka
polega na wykorzystaniu metod
farmakologicznych i fizycznych.

Rehabilitacja
Proces rehabilitacji wymaga profesjonalnych i
wielokierunkowych działań całego zespołu
terapeutycznego.
Jednym z członków tego zespołu jest
pielęgniarka. Pielęgniarka, która ma ciągły
kontakt z pacjentem przebywającym na
oddziale szpitalnym, zna zachowania chorego,
jego problemy i niepokoje. Powinna więc
informować zespół rehabilitacyjny o swoich
spostrzeżeniach mających wpływ na przebieg
procesu rehabilitacji. Pielęgniarka powinna
informować rehabilitantów o dolegliwościach
bólowych, zwłaszcza pojawiających się po
zabiegach fizykalnych i usprawniających.

Rolę pielęgniarki w procesie rehabilitacji dzielimy na :
instrumentalną,
ekspresyjną.
Funkcja instrumentalna polega na wykonywaniu podstawowych
czynności usprawniających takich jak :
wykonywanie ćwiczeń biernych zapobiegających bolesnym
ograniczeniom ruchowym w stawach,
aktywizowanie chorego w łóżku i poza nim w celu zapobiegania
niewydolności krążeniowo oddechowej,
udzielanie pomocy w zakresie posługiwania się przyznanym
zaopatrzeniem ortopedycznym ( szyny, łuski , obuwie
ortopedyczne ).
Funkcja ekspresywna polega na podjęciu działań edukacyjnych i
informacyjnych, które pozwolą na intensyfikację koniecznych działań
rehabilitacyjnych. Nie bez znaczenia jest udzielanie psychicznego
wsparcia zarówno choremu jak i jego rodzinie. W okresie ostrym
choroby gdy konieczne jest leżenie w łóżku, należy zapobiegać
przykurczom i zanikom mięśni poprzez odpowiednie ułożenie
niedowładnych kończyn, utrzymanie odpowiedniej temperatury, oraz
masaż i ćwiczenia bierno-czynne. Bardzo ważnym elementem
rehabilitacji są ćwiczenia mięśni odpowiedzialnych za połykanie.

Odżywianie
Ważnym elementem w procesie leczenia i rehabilitacji jest odpowiednie
odżywienie chorego , gdyż niedożywienie przedłuża i pogarsza wyniki leczenia :
upośledzając samoobsługę, utrudniając rehabilitację i osłabiając siłę mięśniową,
szczególnie u osób starszych,
obniżając stężenie albumin, co powoduje ograniczoną skuteczność tych leków
które są wiązane z białkami osocza,
zwiększając ryzyko wystąpienia odleżyn,
obniżając odporność i zwiększając ryzyko wystąpienia infekcji.
W przypadku pacjentów wentylowanych mechanicznie, upośledzenie sprawności
mięśni oddechowych na skutek niedożywienia wydłuża czas powrotu do
samodzielnego oddychania.
Podstawowym powodem wystąpienia ryzyka niedożywienia u chorych z zespołem
Guillain-Barre są zaburzenia żucia i połykania ( dysfagia ) oraz trudności z
samoobsługą spowodowane niedowładami. Zapotrzebowanie energetyczne musi
być dostosowane do aktualnych potrzeb pacjenta. Należy unikać nadmiernej
podaży energii u pacjentów z osłabionymi mięśniami oddechowymi, ponieważ
może to nasilić objawy niewydolności oddechowej. Zalecana podaż białka to 1g.
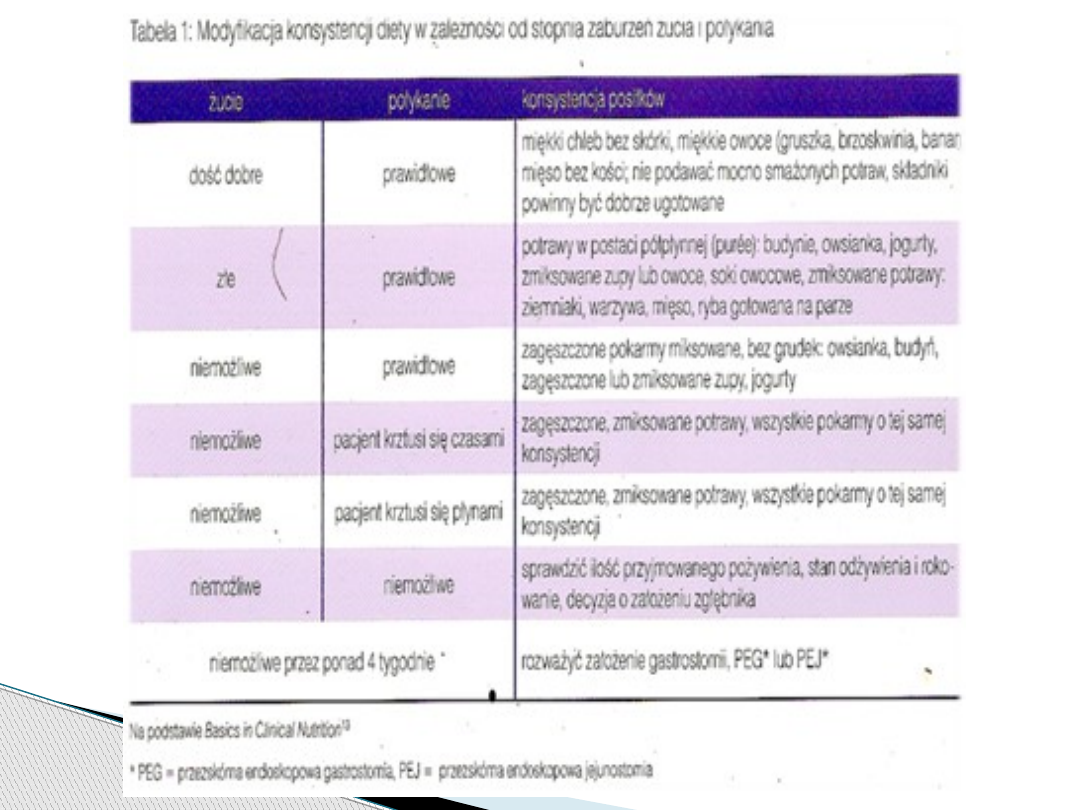
wysokiej jakości białka na kg masy ciała. Gdy występują zaburzenia połykania
niezbędna jest modyfikacja konsystencji diety oraz wprowadzenie technik
ułatwiających połykanie. Gdy stan chorego umożliwia odżywianie doustne, lecz
ilość przyjmowanych pokarmów jest niewystarczająca możemy stosować
preparaty odżywcze (np. Nutridrink), które podawane w niewielkich ilościach
uzupełniają niedobory składników odżywczych. Preparaty te mogą być spożywane
między posiłkami lub dodawane do nich. Zaleca się podaż 1-5 opakowań
preparatu dziennie tj. dodatkowe 300 – 1500 kcal.

Niwelowanie bólu
Ból w przebiegu zespołu Guillain-Barre może
mieć pochodzenie stawowo - mięśniowe lub
charakter neuropatyczny.
W leczeniu bólu stosowana jest drabina
analgetyczna, zaczynając od paracetamolu,
poprzez niesteroidowe leki przeciwzapalne,
kończąc na opioidach. W ostrej fazie choroby
niesteroidowe leki przeciwbólowe bywają
nieskuteczne i zachodzi konieczność
stosowania opioidów. W leczeniu bólu
neuropatycznego stosuje się karbamazepinę,
amitryptylinę lub gabapentynę. W
zwalczaniu przewlekłego bólu skuteczne
stają się leki przeciwdepresyjne

Pielęgniarka stwarza poczucie bezpieczeństwa za pomocą:
psychoterapii elementarnej czyli tworzenie właściwej atmosfery, zdolność
empatii , ochrona pacjenta przed urazami jatrogennymi.
psychoterapii wspierającej czyli podtrzymującej, polegającej na korekcji
nieodpowiednich postaw pacjenta wobec choroby i jej następstw.
Pielęgniarka w ramach psychoterapii wspierającej :
udziela informacji odnośnie regulaminu oddziału, leczenia szpitalnego, planów
dotyczących diagnostyki i leczenia
wyjaśnia pacjentowi każde nowe zjawiska dotyczącego bezpośrednio chorego.
Wyjaśnień należy udzielać w sposób przystępny, zrozumiały, a w razie
konieczności powtarzać je kilkakrotnie upewniając się że pacjent zrozumiał.
Choremu cierpiącemu lub z wysoką temperaturą nie należy udzielać wyjaśnień
zbyt szczegółowo.
Nie wolno okazywać zniecierpliwienia. Prowadząc rozmowę pielęgniarka
powinna stworzyć atmosferę serdeczności, zachęcać chorego do formułowania
swoich obaw, ale nigdy nie wypytywać, nie wykazywać nadmiernej ciekawości ,
znać temat który będzie punktem wyjścia do rozmowy.
Głównym źródłem problemów pielęgnacyjnych u chorych z Zespołem Guillain-
Barre jest stan kliniczny, oraz związane z nim ograniczenie samoopieki, a
również ryzyko bezpośredniego zagrożenia życia spowodowane niewydolnością
oddechową i objawami ze strony układu autonomicznego.

Lęk chorego spowodowany
unieruchomieniem, niepewnością co do
rokowania oraz utrudnioną komunikacją.
CEL OPIEKI :
Zapewnienie choremu poczucia
bezpieczeństwa , stworzenie atmosfery
spokoju.
Diagnoza pielęgniarska

Deficyt w samoopiece spowodowany
objawami choroby.
Deficyt w zakresie wykonywania czynności
samoobsługowych to stan zmniejszenia lub
braku zdolności do wykonywania czynności
dnia codziennego, takich jak: spożywanie
posiłków, kąpiel, czynności higieniczne i
ubieranie się.
CEL OPIEKI :
Zaspokojenie potrzeb biologicznych
pacjenta.
Diagnoza pielęgniarska

Ryzyko wystąpienia odleżyn
CEL OPIEKI :
Zapobieganie powikłaniom
Diagnoza pielęgniarska

Ryzyko zachłyśnięcia i aspiracji treści
pokarmowych do dróg oddechowych
spowodowane dysfagią – zaburzenia
połykania
CEL OPIEKI :
Zapobieganie zachłyśnięciu
Diagnoza pielęgniarska

Konieczność założenia zgłębnika nosowo
żołądkowego z powodu utrzymujących się
zaburzeń połykania
CEL OPIEKI :
Założenie zgłębnika
Diagnoza pielęgniarska

Ryzyko wystąpienia odleżyn w przełyku i
nosogardzieli spowodowane założonym
zgłębnikiem do żołądka.
CEL OPIEKI:
Niedopuszczenie do powstania odleżyn
Diagnoza pielęgniarska

Ryzyko niedożywienia spowodowane
zaburzeniami połykania.
Niedożywienie to stan metaboliczny
spowodowany niedostateczna podażą
pokarmów lub znaczną utratą substancji
odżywczych, dotyczące głównie niedoborów
białka i energii.
CEL OPIEKI :
Prawidłowe odżywienie chorego
Diagnoza pielęgniarska

Ból spowodowany chorobą i
unieruchomieniem
CEL OPIEKI :
Łagodzenie bólu
Diagnoza pielęgniarska

Ryzyko wystąpienia niewydolności
oddechowej spowodowane osłabieniem
mięśni oddechowych stanowiące stan
zagrożenia życia
CEL OPIEKI :
Zminimalizowanie ryzyka zagrożenia życia
poprzez wczesne wykrywanie objawów
niewydolności oddechowej
Diagnoza pielęgniarska

Ryzyko wystąpienia choroby zatorowo-
zakrzepowej
CEL OPIEKI:
Zapobieganie powikłaniom
Diagnoza pielęgniarska

Zaparcia spowodowane długotrwałym
unieruchomieniem w łóżku
CEL DZIAŁANIA:
Przywrócenie prawidłowego wydalania
stolca
Diagnoza pielęgniarska

Ryzyko infekcji dróg moczowych
spowodowane nietrzymaniem moczu
CEL OPIEKI :
Zapobieganie i wczesne wykrycie infekcji
Diagnoza pielęgniarska
Document Outline
- Slide 1
- ZESPÓŁ GUILLAIN-BARRE
- ZESPÓŁ GUILLAIN-BARRE
- ZESPÓŁ GUILLAIN-BARRE
- ZESPÓŁ GUILLAIN-BARRE
- ZESPÓŁ GUILLAIN-BARRE
- ZESPÓŁ GUILLAIN-BARRE
- ZESPÓŁ GUILLAIN-BARRE
- ZESPÓŁ GUILLAIN-BARRE
- ZESPÓŁ GUILLAIN-BARRE
- ZESPÓŁ GUILLAIN-BARRE
- ZESPÓŁ GUILLAIN-BARRE
- ZESPÓŁ GUILLAIN-BARRE
- ZESPÓŁ GUILLAIN-BARRE
- ZESPÓŁ GUILLAIN-BARRE
- ZESPÓŁ GUILLAIN-BARRE
- ZESPÓŁ GUILLAIN-BARRE
- ZESPÓŁ GUILLAIN-BARRE
- ZESPÓŁ GUILLAIN-BARRE
- POSTĘPOWANIE Z CHORYM Z ZESPOŁEM GUILLIAN –BARRE
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Diagnoza pielęgniarska
- Diagnoza pielęgniarska
- Diagnoza pielęgniarska
- Diagnoza pielęgniarska
- Diagnoza pielęgniarska
- Diagnoza pielęgniarska
- Diagnoza pielęgniarska
- Diagnoza pielęgniarska
- Diagnoza pielęgniarska
- Diagnoza pielęgniarska
- Diagnoza pielęgniarska
- Diagnoza pielęgniarska
Wyszukiwarka
Podobne podstrony:
i zaczyk opieka pielegniarska w ramach podstawowej opieki zdrowotnej
Opieka pielęgniarska nad pacjentem otyłym Zadania pielęgniarki
OPIEKA PIELĘGNIARSKA NAD OSOBAMI Z CHOROBAMI UKŁADU POKARMOWEGO
opieka pielęgniarska po urazie czaszkowo-mózgowym, pięlęgniarstwo, mgr
Menopauza, Opieka i pielęgnacja nad kobietą w okresie klimakterium
Opieka pielęgniarska nad chorym z chorobą wrzodową żołądka
opieka pielęgniarska nad pacjentem w wieku starszym z zaburzeniami narządów zmysłów
Opieka 4, Pielęgniarstwo, rok III, opieka paliatywna, giełdy
Zrozumieć raka piersi opieka pielęgniarska nad pacjentem z chorobą nowotworową leczonym chirurgiczn
Objawy, zespoły neurologiczne, nerwy czaszkowe pielęgniarki(1) ppt
Uzależnienia od substancji psychoaktywnych opieka pielęgniarska
Zapalenie wielonerwowe Zespol Guillaina Barrego
Opieka pielęgniarska oraz zasady postępowania nad pacjentem z oparzeniem skóry
Opieka pielęgniarska nad chorym z schizofrenią wg modelu H. Peplau
zespol Guillain Barrego, Zespoły Neurologiczne
ZESPÓŁ GUILLAIN- Barre-beata, ZESPÓŁ GUILLAIN - BARREGO
więcej podobnych podstron