
Starcze zwyrodnienie
plamki AMD

Plamka żółta to niewielkich
rozmiarów punkt
umiejscowiony na
siatkówce oka, będący
największym skupiskiem
czopków - światłoczułych
receptorów siatkówki.

Terminem Age-related Macular
Degeneration (w skrócie AMD) jest
przewlekłą, postępującą chorobą
centralnej części siatkówki (czyli
plamki) powstającą w wyniku
starzenia się tkanek i rozwoju
zmian miażdżycowych w kapilarach
naczyniówki.
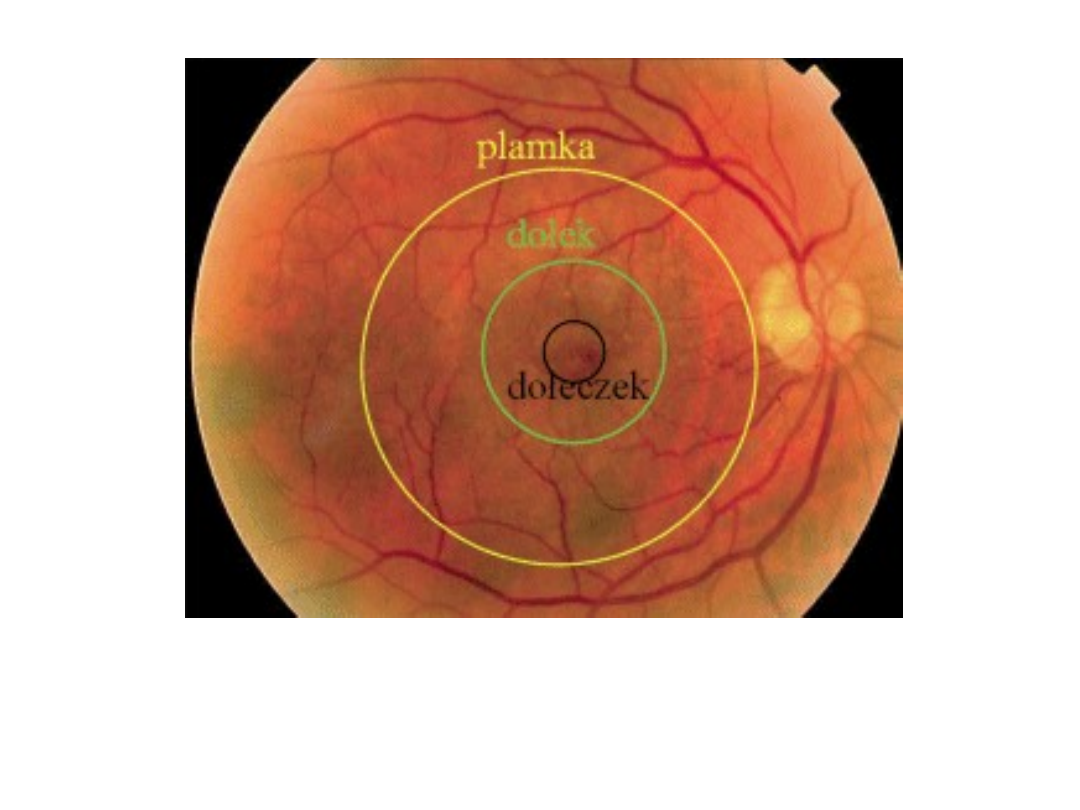
Prawidłowe dno oka. Strefy w
obszarze plamki.
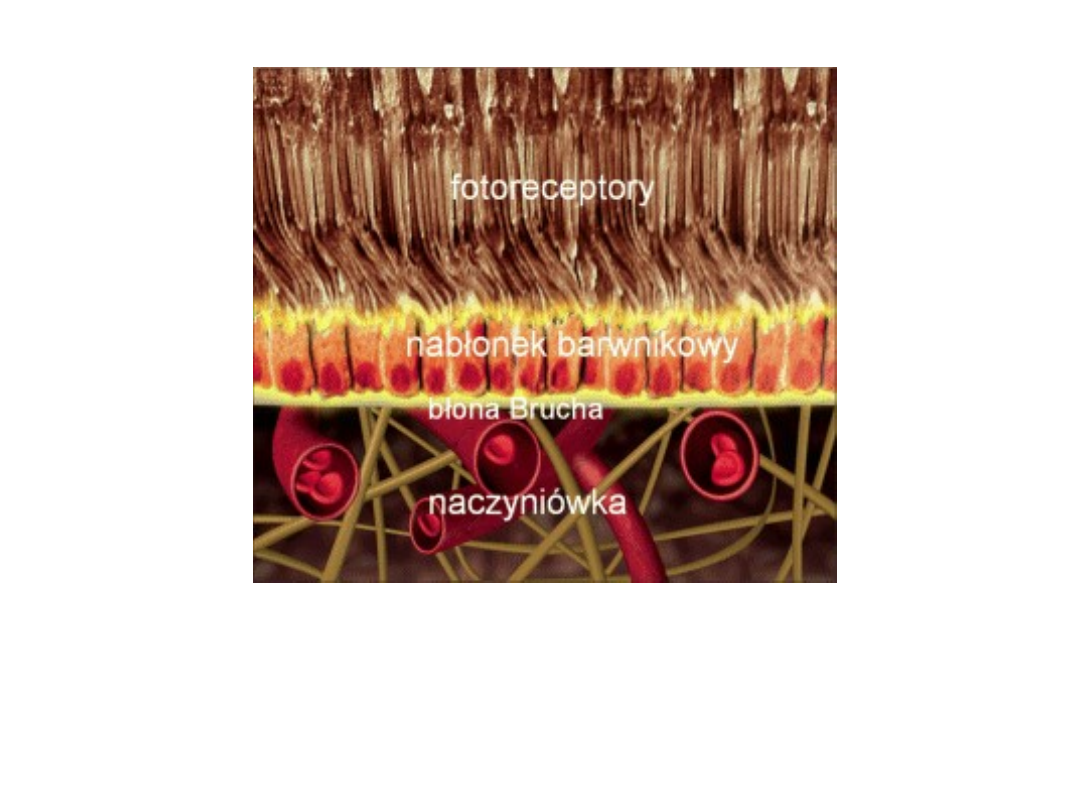
Schemat prawidłowej siatkówki i naczyniówki.

Znane są dwie postacie tej choroby:
AMD suche występujące u 80%
chorych oraz bardziej niebezpieczne
AMD mokre (wysiękowe).
Jak wynika ze statystyk na ADM
cierpi 1,9 miliona Polaków, u 600
tysięcy nich choroba wkroczyła w
zaawansowane stadium.
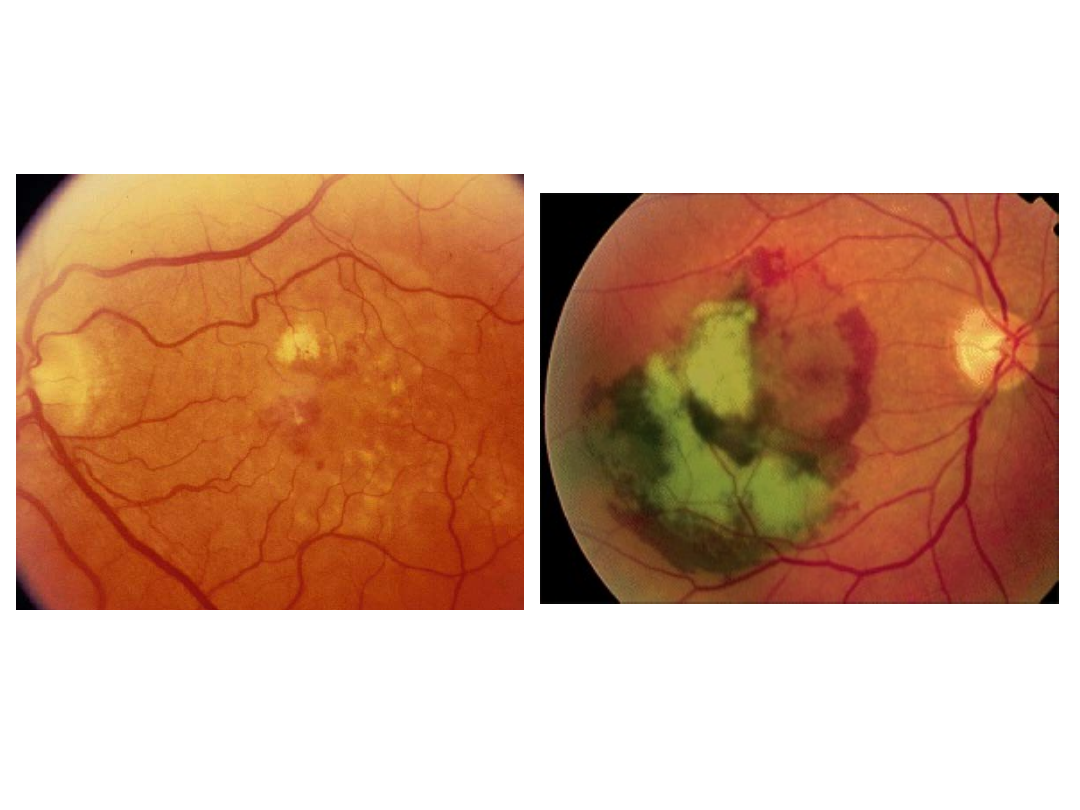
Postać wysiękowa starczego
zwyrodnienia plamki
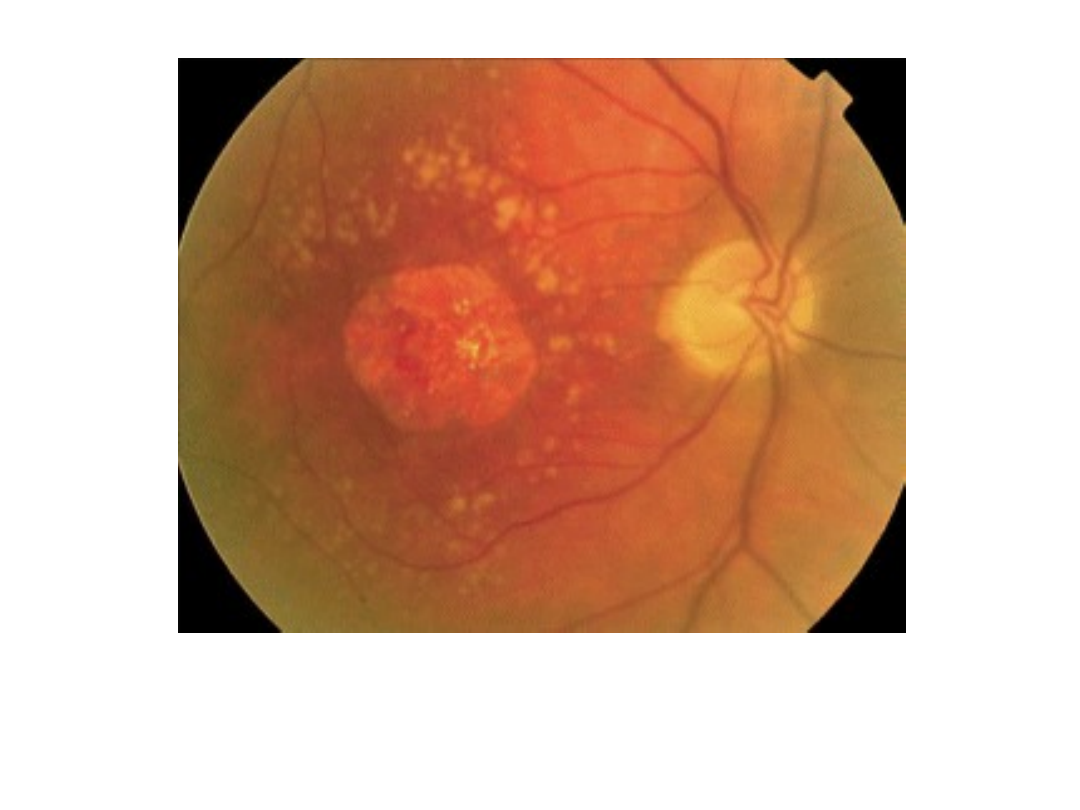
Postać sucha AMD: zanik
geograficzny i druzy.
Przyczyny:
Przyczyny powstawania związanego z wiekiem zwyrodnienia
plamki żółtej (AMD) są nadal nieznane. Największą rolę
odgrywa wiek pacjenta: choroba ta dotyczy 5-10% osób w
wieku 65-75 lat i 20-30% osób w wieku ponad 75 lat
(współczynniki te odnoszą się do krajów wysokorozwiniętych i
wahają się w zależności od badania i przyjętej definicji
choroby). Innymi czynnikami ryzyka są: płeć żeńska (wyniki
badań na ten temat są rozbieżne), rasa biała, występowanie
AMD w rodzinie, schorzenia układu sercowo-naczyniowego
(np. nadciśnienie tętnicze), palenie papierosów, wieloletnie
narażenie na intensywne światło (np. podczas pracy na
świeżym powietrzu) oraz niedobór przeciwutleniaczy (np.
). Jeżeli w
jednym oku rozwinie się zwyrodnienie plamki związane z
wiekiem, ryzyko powstania takich zmian w drugim oku wynosi
10% rocznie.

Czynniki ryzyka:
- Wiek, największą zachorowalność odnotowuje się w
śród osób po 75- tym roku życia
- Płeć żeńska
- Uwarunkowania genetyczne
- Nadciśnienie tętnicze
- Długotrwale narażenia wzroku na intensywne światło
- Palenie tytoniu
- Niedobór przeciwutleniaczy takich jak: witaminy E, C,
beta-karoten, selen
-Niedobór luteiny i i zeaksantyny
- Jasny kolor tęczówki-
- Otyłość

Rola czynników genetycznych w
etiopatogenezie
kodującym wchodzące w skład
mogą w znaczny sposób
zwiększać ryzyko zachorowania na AMD. Jedna z mutacji czynnika H polega
na zamianie aminokwasu tyrozyny na histydynę w łańcuchu
polipeptydowym w pozycji 402 (Y402H).
• Czynnik H hamuje reakcję zapalną, która powstaje w wyniku działania
składnika C3b (i alternatywnej drogi aktywacji dopełniacza), zarówno będąc
kofaktorem nieuczynnienia C3b do formy nieaktywnej C3bi, a także przez
osłabienie siły wiązania się C3b i czynnika B w kompleks. W warunkach
fizjologicznych białko C reaktywne (CRP) oraz polianionowe cząsteczki
powierzchniowe takie jak glikozaminoglikany zwiększają hamujący wpływ
czynnika H na dopełniacz. Lecz mutacja w genie CFH (Tyr402His) powoduje
zmniejszenie powinowactwa czynnika H do CRP i prawdopodobnie też
zmienia jego zdolność rozpoznawania glikozoaminoglikanów. Te czynniki
powodują zmniejszenie regulacyjnej czynności czynnika H na dopełniacz na
dnie oka co powstawania pataologicznej reakcji zapalnej w plamce żółtej.
Opublikowane w 2006 r. badania wykryły znaczenie przyczynowe mutacji w
genie HTRA1 dla rozwoju AMD

Objawy:
- Zniekształcone widzenie linii prostych
- Trudności w czytaniu
- Problemy z widzeniem centralnym ( środka obrazu)
- Rozmycie krawędzi oglądanych przedmiotów
- Trudności w rozróżnianiu kolorów
- Wykrzywianie linii prostych
Należy pamiętać, że wczesne stadium AMD u
większości osób nie wpływa na jakość widzenia. Gdy
choroba dotyczy tylko jednego oka początkowo
można nawet nie dostrzec różnicy w jakości widzenia.

Diagnoza:
Chorobę stwierdza się podczas badania okulistycznego,
dlatego osoby po 50 –tym roku życia powinny regularnie
kontrolować oczy. Jednym z często wykonywanych bań
jest test Amslera pozwalający określić stan plamki żółtej
oraz jej okolicy. Innym pomocnym w zdiagnozowaniu
choroby badaniem jest angiografia fluoresceinowa-
kontrastowe badanie naczyń krwionośnych dna oka. W
celu wykonania badania pacjentowi podaje się dożylnie
barwnik, aby następnie przy użyciu specjalnego aparatu
wykonać zdjęcia dna oka.

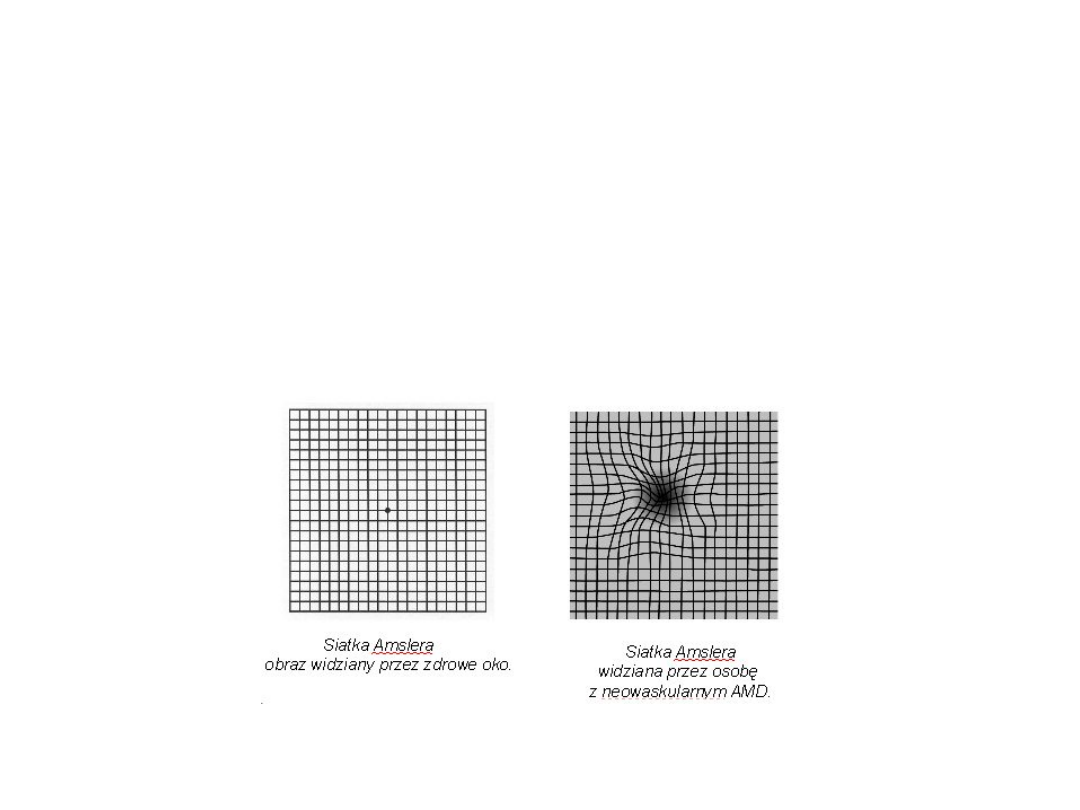
Normalne widzenie.
Ten sam widok ze
zwyrodnieniem plamki
żółtej
Prosty test można przeprowadzić
także samodzielnie: należy wziąć
kartkę w kratkę i namalować na niej
punkt. Patrząc na niego z odległości
40 cm należy zwrócić uwagę na to,
czy linie kratki nie zbliżają się do
siebie lub się nie oddalają. Jeśli tak
jest, należy udać się do okulisty.
Test Amslera (Objawy sugerujące obecność CNV: załamywanie się
linii, zamazany obraz, mroczek centralny, niemożność fiksacji na
centralnym punkcie siatki).

Leczenie:
Ze względu na nieznaną etiologię choroby nie możliwe jest leczenie
przyczynowe, a jedynie hamujące rozwój choroby.
W terapii suchej odmiany AMD stosuje się leki poprawiające ukrwienie,
zaleca się również wzbogacenie diety o warzywa i owoce oraz obniżenie
poziomu cholesterolu. W przypadku znacznie bardziej niebezpiecznego i
często prowadzącego do całkowitej utraty wzroku AMD wysiękowego,
leczenie polega na niszczeniu nieprawidłowych naczyń krwionośnych.
Zastosowanie tej metody, wykorzystującej światło lasera możliwe jest, jeśli
wymagające zniszczenia naczynia nie znajdują się w centrum plamki
żółtej.
Kolejną metodą leczenia AMD jest terapia fotodynamiczna polegająca na
wprowadzanie do krwiobiegu pacjenta barwnika, który zostanie
wychwycony przez patologiczne naczynia, a następnie aktywowany przez
promienie lasera, które je niszczą. Niekiedy stosuje się też leczenie
chirurgiczne.
Stosuje się także leczenie farmakologiczne - między innymi podawanymi
do wnętrza gałki ocznej lub okołogałkowo sterydami. W leczeniu
wysiękowego AMD zastosowanie znalazły także blokery VEGF (vascular
endothelial growth factor).
W aptekach dostępnych jest coraz więcej preparatów leczniczych i
suplementów diety o działaniu profilaktycznym i leczniczym w AMD -
zawierających beta-karoten, witaminy C, E, PP, a także cynk i selen.

Profilaktyka:
Chorób związanych z wiekiem trudno uniknąć, można jednak
opóźnić ich wystąpienie. Badania przeprowadzone m.in. przez
amerykański Narodowy Instytut Chorób Oczu udowodniły, że można
skutecznie zmniejszyć ryzyko wystąpienia AMD. Wśród osób o
wysokim ryzyku zachorowania na zwyrodnienie plamki związane z
wiekiem istnieje możliwość zmniejszenia ryzyka aż o 25%. Bardzo
ważna jest odpowiednia dieta, bogata w warzywa i owoce, a uboga
w tłuszcze. Szczególnie cenne są warzywa żółte takie jak dynia lub
kukurydza stanowiące źródło karotenoid. Jeśli dieta nie dostarcza
nam wystarczającej ilości potrzebnych składników, należy
przyjmować preparaty witaminowo-mineralne, które uzupełnią
niedobory. Warto też regularnie kontrolować poziom cholesterolu, a
razie potrzeby zadbać o jego obniżenie. Przebywając w słonecznym
klimacie oczy należy chronić okularami.

Należy przestrzegać zaleceń dietetycznych jak przy miażdżycy i
przyjmować witaminy i minerały w zaleconych dawkach:
•Można stosować witaminę C (1 g trzy razy dziennie), witaminę E
(400 j.m. dwa razy dziennie), selen (200 μg dziennie), beta-
karoten (3 mg dwa razy dziennie), cynk (10 mg trzy razy dziennie)
i piknogenol (20 mg dwa razy dziennie). Składniki te należy
przyjmować przez co najmniej sześć miesięcy po tym okresie
okulista będzie w stanie powiedzieć, czy proces degeneracyjny się
zatrzymał.
•Wykazano, że dwa leki ziołowe mogą zatrzymać postęp, a nawet
zmniejszyć upośledzenie widzenia: Ginko biloba, czyli miłorząb
japoński (24% roztwór) - 40 mg trzy razy dziennie oraz wyciąg z
czarnej borówki (25% antocjanidyna) - 80 mg trzy razy dziennie.
•Lekarz może zalecić dożylne podanie selenu (200 μg) i cynku (10
mg) dwa razy w tygodniu przez miesiąc, a potem raz w tygodniu.
Leczenie to stosuje się w połączeniu z przyjmowaniem tauryny,
aminokwasu podawanego doustnie w dawce do 1 g trzy razy
dziennie.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Czynniki ryzyka:
- Rola czynników genetycznych w etiopatogenezie
- Objawy:
- Diagnoza:
- Slide 14
- Slide 15
- Leczenie:
- Profilaktyka:
- Slide 18
Wyszukiwarka
Podobne podstrony:
Zwyrodnienie plamki związane z wiekiem (AMD)
Dystrofie i zwyrodnienia plamki żółtej, Okulistyka-Optometria, Choroby siatkówki (umkc)
20 Zwyrodnienie plamki zwiazane Nieznany (2)
Żywienie w profilaktyce zwyrodnienia plamki
Zwyrodnienie plamki zwiazane z wiekiem
ZWYRODNIENIE PLAMKI ŻÓŁTEJ
choroba zwyrodnieniowa stawĂłw
ch zwyrodnieniowa st
POSTEPOWANIE FIZJOTERAPEUTYCZNE W CHOROBIE ZWYRODNIENIOWEJ STAWOW BIODROWYCH
Choroba zwyrodnieniowa stawu biodrowego ppt
choroba zwyrodnieniowa stawów
Choroba zwyrodnieniowa stawów
2006 02 Terapia manualna w leczeniu zmian zwyrodnieniowych cz 1
Zwyrodnienie, uczelnia, rok III, patomorfologia
ZWYRODNIENIE STAWU KOLANOWEGO MASAŻ
więcej podobnych podstron