Rehabilitacja kardiologiczna po
zabiegach kardiochirurgicznych
Iwona Denisewicz
Oddział Rehabilitacji Kardiologicznej
Kliniki Kardiochirurgii PUM w
Szczecinie

Umieralność całkowita (
32
Rehabilitow ani 326/4295 (7.6%)
Nierehabilitow ani 381/4137 (9.2%)
OR 0.80; 95%CI: 0.68-0.93
Spadek ca
łkowitej liczby zgonów o 20.0%
P=0.005
Umieralność sercowa
(18
programów)
Rehabilitow ani 21 1/2706 (7.8%)
Nierehabilitow ani 267/2665 (10.0%)
OR 0.74; 95%CI: 0.61-0.90
Spadek ca
łkowitej liczby zgonów o 26.0%
P=0.002
Taylor RS et al. Am J Med. 2004;116:682-
92
Leon AS et al. Circulation 2005;111:369-
376

Rehabilitacja kardiologiczna definicja
według WHO-1993 r:
,, ogół aktywności i interwencji wymaganych do
osiągnięcia najlepszego możliwego stanu fizycznego,
umysłowego i społecznego aby pacjent z przewlekłą
chorobą sercowo-naczyniową lub po ostrym okresie
choroby był w stanie o własnych siłach ponownie zająć
właściwe mu miejsce w społeczeństwie oraz wieść
aktywne życie ,,

Etapy rehabilitacji kardiologicznej :
•
Etap I szpitalny (OIOK, OIOM, oddział kardiologii, oddział
rehabilitacji kardiologicznej)
•
Etap II (4-12 tygodni)
Rehabilitacja szpitalna
(oddziały rehabilitacji kardiologicznej,
szpitale uzdrowiskowe rehabilitacji kardiologicznej) przeznaczona
dla osób z wysokim ryzykiem powikłań sercowo-naczyniowych.
Rehabilitacja ambulatoryjna
wczesna-poradnie lub zakłady rehabilitacji
kardiologicznej przeznaczona dla pacjentów młodszych z mniejszym ryzykiem.
Rehabilitacja wczesna domowa
–prowadzona w domu pod nadzorem poradni
rehabilitacji kardiologicznej, poradni kardiologicznej
•
Etap III późny poszpitalny (sanatorium, oddział dzienny)
•
Etap IV późny domowy

Cele rehabilitacji kardiologicznej:
•
Powrót do normalnego życia
•
Adaptacja do ograniczeń spowodowanych
przez chorobę
•
Identyfikacja i modyfikacja czynników
ryzyka choroby wieńcowej
•
Utrwalenie wyników terapii chirurgicznej
lub zachowawczej

Elementy rehabilitacji kardiologicznej
wspólne dla wszystkich etapów|:
•
Ocena stanu klinicznego chorego
•
Optymalizacja leczenia farmakologicznego
•
Kinezyterapia –stopniowy kontrolowany
wysiłek fizyczny
•
Rehabilitacja psychospołeczna
•
Zwalczanie czynników ryzyka choroby
wieńcowej
•
Edukacja pacjentów i rodzin

Terapia ruchem –plejotropowe efekty
leczenia:
•
Obniżenie spoczynkowego i wysiłkowego ciśnienia tętniczego
•
Redukcja masy ciała
•
Korzystny wpływ na profil lipidowy głównie w zakresie
cholesterolu całkowitego i trójglicerydów
•
Korzystny wpływ na metabolizm weglowodanów i
zmniejszenie insulinooporno ści
•
Zmniejszenie częstości rytmu serca spoczynkowej i
wysiłkowej
•
Poprawa zdolności naczyń do rozkurczu w trakcie wysiłku
•
Korzystna modyfikacja aktywności prozapalnej
•
Poprawa funkcji śródbłonka
•
Poprawa wydolności układu oddechowego
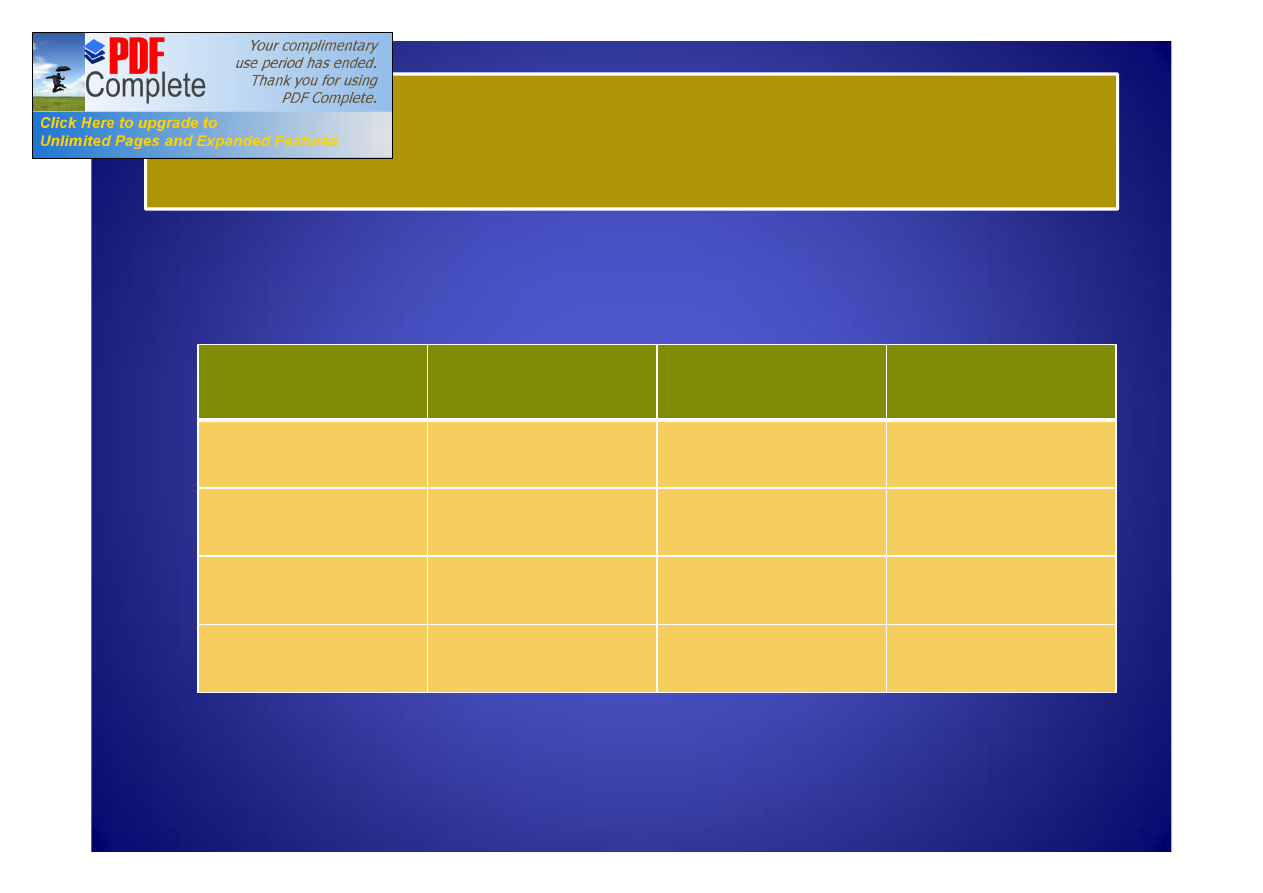
Chorzy kwalifikowani do zabiegów kardiochirurgicznych w
Klinice Kardiochirurgii PUM:
ROK
KOBIETY
WIEK
MĘŻCZYŹNI
WIEK
ŚREDNI WIEK
RAZEM
2006
63,3
60,9
61,6
2007
63,8
61,8
62,4
2008
65
61,5
62,6
2009
65,4
62,3
63,2

Liczba pacjentów operowanych i rehabilitowanych w
Oddziale Rehabilitacji Kliniki Kardiochirurgii PUM :
ROK
LICZBA CHORYCH
OPEROWANYCH
LICZBA CHORYCH
REHABILITOWANYCH
2008
954
284
2009
1044
317
2010
1051
348
2011
355
98
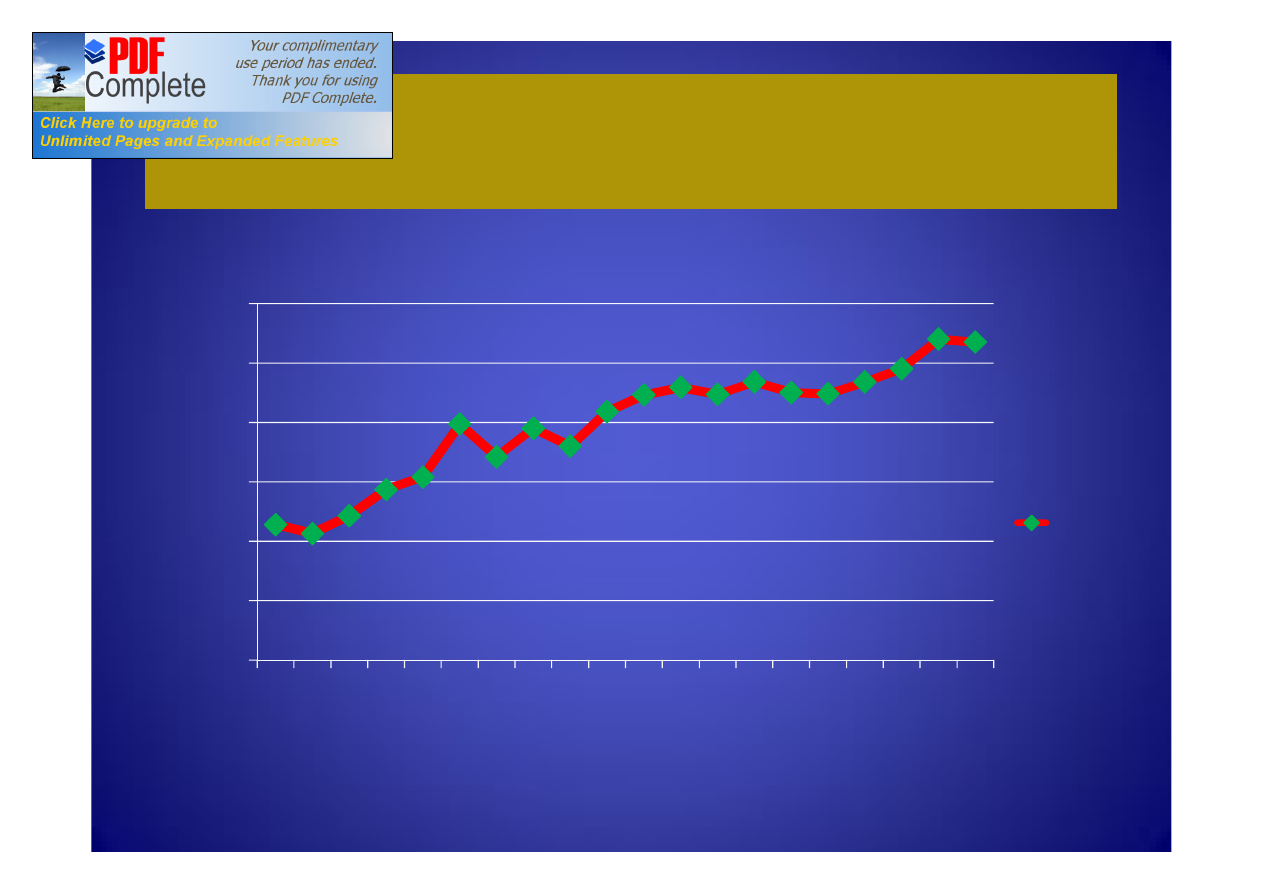
Średnia wartość BMI pacjentów operowanych
kardiochirurgicznie:
23,00
24,00
25,00
26,00
27,00
28,00
29,00
1990
1992
1994
1996
1998
2000
2002
2004
2006
2008
BMI
BMI

Chorzy kwalifikowani do zabiegów
kardiochirurgicznych
:
•
Grupa wyższego ryzyka
(podeszły wiek, zmiany
wielonaczyniowe, cukrzyca, niewydolność serca )
•
Grupa niższego ryzyka
(młodzi z izolowanymi
zmianami w naczyniach wieńcowych
zdyskwalifikowani do angioplastyk)
•
Grupa do leczenia operacyjnego wad serca
, zwykle
zabieg dłuższy, zawsze użycie krążenia
pozaustrojowego, większe ryzyko powikłań
zakrzepowo-zatorowych i migotania przedsionków

Chorzy kwalifikowani do zabiegów
kardiochirurgicznych
:
•
Coraz starsi chorzy
•
Coraz częściej kobiety
•
Z licznymi chorobami współistniejącymi

CABG –coronary arteries by-pass grafting
pomostowanie tętnic wieńcowych:
•
leczenie objawowe choroby wieńcowej
•
u 90% chorych zmniejsza a u 75% znosi bóle
dławicowe
•
pomosty zachowują drożność przez 12 lat u 56%
chorych <50 r. ż. , u 69% chorych >50 r. ż.
•
zmniejsza się obniżenie ST w ekg
•
poprawa perfuzji m . sercowego w SPECT
•
proces miażdżycowy w pomostach postępuje 10
krotnie szybciej niż w naczyniach wieńcowych

Operacje zastawkowe serca :
•
Wymiany zastawek: mitralnej (MVR),
aortalnej (AVR), mitralnej i aortalnej
(DVR).
•
Plastyki zastawek z/lub bez wszczepieniem
pierścieni (MVP, AVP, TVP).

Inne zabiegi kardiochirurgiczne :
•
Operacje tętniaków aorty
•
Resekcje tętniaków lewej komory
•
CABG lub operacje zastawkowe połączone
z ablacją chirurgiczną-chirurgiczne
leczenie migotania przedsionków.
•
Operacje tętniaków aorty.
•
Operacje guzów serca.

•
edukacja pacjent ów na temat istoty zabiegu i przebiegu
pooperacyjnego
•
zmniejszenie ryzyka powikłań ze strony układu
oddechowego
•
trening mięśni oddechowych
•
nauka oddychania torem brzusznym, torem dolno-
żebrowym
•
nauka efektywnego kaszlu i odkrztuszania
•
omówienie zakazów okresu pooperacyjnego :obracanie
na boki, opieranie na kończynach górnych,ćwiczenia
kończyn górnych
Przygotowanie przedoperacyjne .Co warto
zrobić ?, czego nie wykonujemy ?:

•
Tryb pilny ( w ciągu 24 godzin od podjęcia decyzji o
operacji)- zbyt krótki okres do przygotowania chorego
•
Tryb przyspieszony (konieczność wykonania operacji w
czasie 7-10 dni od momentu decyzji) przygotowanie
możliwe, ograniczone stanem klinicznym pacjent a
•
Tryb planowy (chorzy oczekują na zabieg w szpitalu lub
w domu) można wykorzystać na przygotowanie pacjenta
do zabiegu operacyjnego.
Przygotowanie przedoperacyjne a tryb
zabiegu operacyjnego:

Powikłania pooperacyjne
•
Niewydolność serca
•
Zaburzenia rytmu i przewodnictwa
•
Zespół po perikardiotomii
•
Nawrót dławicy piersiowej
•
Niewydolność oddechowa
•
Powikłania zakrzepowo -zatorowe
•
Powikłania neurologiczne
•
Niestabilność mostka, infekcje ran
•
Udar mózgu lub TIA

Niewydolność serca po operacji
postępowanie
:
•
ograniczenie płynów i soli kuchennej
•
włączenie stosownego treningu fizycznego
•
Farmakoterapia
ACE-I,
B-blokery
leki moczopędne,
naparstnica głównie u chorych z HF i FA

Zaburzenia rytmu i przewodnictwa,
przyczyny:
•
Niedokrwienie i zawał
•
Niewydolność serca
•
Zaburzenia elektrolitowe: hypokaliemia ,
hypomagnezemia
•
Zaburzenia metaboliczne: hypoksemia ,
kwasica
•
Uszkodzenie tkanek , reperfuzja , stres
operacyjny.

Nadkomorowe zaburzenia rytmu :
•
U 20-40% operowanych chorych migotanie
przedsionków
•
Zwykle kilka dni po zabiegu (szczyt 24-72 h)
•
Czynniki predysponujace:
wiek,
płeć męska,
POCHP,
czas krążenia pozaustrojowego i zakleszczenia aorty
•
Powikłania: udar lub TIA, niewydol ność serca

Komorowe zaburzenia rytmu:
•
Najczęściej pobudzenia przedwczesne komorowe -17-
58% chorych
•
Czynniki predysponuj ące :
•
niedokrwienie,
•
upośledzona czynność LK
•
Leczenie : B-blokery,
Amiodarone
poprawa bilansu wodno-elektrolitowego

Zespół po perikardiotomii :
•
Występuje kilka lub kilkanaście dni po operacji.
•
Przyczyny:
odpowiedź autoimunologiczna o typie
autoagresji w połączeniu z infekcją wirusową
(cytomegalowirusem, wirus opryszczki)
•
Objawy:
gorączka, ból w klatce piersiowej, odczyn
osierdziowy-płyn, odczyn opłucnowy-płyn, wzrost OB,
leukocytozy, miana pc-ciał pc sercowych
•
Leczenie :
leki moczopędne , niesterydowe p-zapalne,
Colchicyna, sterydoterapia, możliwe nawroty nawet do
18 miesięcy, leczenie często przewlekłe-kontynuowane
ambulatoryjnie.

Zapalenie śródpiersia:
•
Występuje u 1-4% chorych
•
Przyczyny: głównie infekcja rany po
sternotomii
•
Czynniki predysponuj ące:
otyłość, cukrzyca,
POCHP, sterydoterapia z powodu chorób
współistniejących, reoperacja, czas trwania
zabiegu, poruszanie się przy pomocy kuli
łokciowej
•
Rokowanie poważne: 25% śmiertelności

Powikłania neurologiczne:
•
Występują u około 6% chorych operowanych
kardiochirurgicznie
•
2 typy uszkodzeń mózgu
1 typ-duże (udar ,TIA)
2 typ-upośledzenie funkcji intelektualnych
Czynniki predsyponujące : wiek, nadciśnienie tętnicze,
zmiany miażdżycowe w aorcie, miażdżyca tętnic
szyjnych, migotanie przedsionków, niewydolność serca ,
cukrzyca

Etapy rehabilitacji kardiologicznej
•
Etap I szpitalny (OIOK, OIOM, oddział kardiologii, oddział
rehabilitacji kardiologicznej)
•
Etap II (4-12 tygodni)
Rehabilitacja szpitalna
(oddziały rehabilitacji kardiologicznej,
szpitale uzdrowiskowe rehabilitacji kardiologicznej) przeznaczona
dla osób z wysokim ryzykiem powikłań sercowo-naczyniowych.
Rehabilitacja ambulatoryjna
wczesna-poradnie lub zakłady rehabilitacji
kardiologicznej przeznaczona dla pacjentów młodszych z mniejszym ryzykiem.
Rehabilitacja wczesna domowa
–prowadzona w domu pod nadzorem poradni
rehabilitacji kardiologicznej, poradni kardiologicznej
•
Etap III późny poszpitalny (sanatorium, oddział dzienny)
•
Etap IV późny domowy

Rehabilitacja kardiologiczna po zabiegach
kardiochirurgicznyc h –ETAP I
Miejsce rehabilitacji: sala intesnywnego nadzoru 2-3 dni
oddział kardiochirurgii 3 -5 dni
W 1 dobie po zabiegu wprowadzane są następujące elementy rehabilitacji
kardiologicznej zmiana położenia w łóżku, ćwiczenia oddechowe -tor
przeponowy oddychania, pozycja półsiedząca, siadanie.
W 2 dobie po zabiegu: pionizacja, stanie, chodzenie wokół łóżka, ćwiczenia
oddechowe, ćwiczenia przeciwobrzękowe kończyn dolnych.
W 3 dobie po zabiegu : wszystkie powyższe wraz z ćwiczeniami na rotorze
przyłóżkowym.
Kinezyterapia w I etapie powinna być monitorowana zapisem ekg lub
telemetrią.

Rehabilitacja kardiologiczna po
zabiegach kardiochirurgicznych :
•
Ocena i monitorowanie stanu klinicznego pacjenta
•
Optymalizacja farmakoterapii kardiologicznej
•
Kinezyterapia :
treningi wytrzymałościowe : interwałowe i ciągłe
•
Edukacja chorych i ich rodzin w zakresie modyfikowania czynników
ryzyka i dalszego leczenia.
•
Terapia psychologiczna : nauka radzenia sobie w sytuacjach
stresowych, kontrolowanie emocji, psychoterapia indywidualna.

Rehabilitacja kardiologiczna po zabiegach
kardiochirurgicznych –ETAP II :
•
2-3 tygodniowy program leczenia
obejmujący
•
Rekonwalescencj ę (pielęgnacja ran
pooperacyjnych, ćwiczenia oddechowe,
ćwiczenia ułożeniowe kończyn dolnych,
•
Program treningowy :
•
treningi interwa łowe
•
treningi ciągłe

Przeciwwskazania do kinezyterapii w
trakcie rehabilitacji:
•
Blok A-V III stopnia
•
Choroby zakrzepowo -zatorowe
•
Zator płucny lub obwodowy
•
Ciężkie uogólnione choroby
•
Źle kontrolowane nadciśnienie tętnicze
•
Ortostatyczne spadki ciśnienia tętniczego
ponad 20 mm Hg.
•
Chwiejna cukrzyca
•
Ograniczenia ortopedyczne

Bezwzględne przeciwwskazania do
kinezyterapii w trakcie rehabilitacji:
•
Niestabilna choroba wie ńcowa-
niedokrwienne obni żenia odcinka ST.
•
Ciężka niewyrównana niewydolno ść serca
•
Groźne arytmie (narastaj ące przy wysiłku)
•
Zapalenie mięśnia sercowego
•
Tętniak rozwarstwiaj ący aorty
•
choroby ze zwężeniem drogi odpływu
stenoza zastawki aortalnej
kardiomiopatia przerostowa

Kwalifikacja do rehabilitacji
kardiologicznej obejmuje :
Rehabilitacja kardiologiczna
3 tygodnie po OZW lub zabiegu
kardiochirurgicznym
•
Badanie kliniczne chorego
•
Spoczynkowe ekg
•
Wysiłkowe ekg (po 3 tyg od
zabiegu bądź ostergo zespołu
wieńcowego
).
•
Badanie echokardiograficzne
•
24 godzinna rejestracja zapisu
ekg metodą Holtera.
•
Całodobowy pomiar ciśnienia
krwi
•
Badania laboratoryjne
Rehabilitacja kardiologiczna 5 dni po
zabiegu kardiochirurgicznym
•
Badanie kliniczne chorego
•
Spoczynkowe ekg
•
6 minutowy test marszowy
6MTW
•
Badanie
echokardiograficzne
•
24 godzinna rejestracja
zapisu metodą Holtera.
•
Całodobowy pomiar
ciśnienia krwi
•
Badania laboratoryjne

Ocena chorego przed II etapem
rehabilitacji kardiologicznej po OZW
•
Podstawą jest próba wysiłkowa
•
Wyliczamy :
Rezerwę tętna = maksymalne tętno wysiłkowe - tętno spoczynkowe
Tętno treningowe = tętno spoczynkowe + 40-80 % rezerwy tętna
Np. tętno spoczynkowe -80/min
maksymalne tętno wysiłkowe :130/min
rezerwa tętna =130-80 = 50/min
40-80% rezerwy tętna =20-40 /min
Tętno treningowe =80/min + 20-40/min =100-120/min.

Ocena chorego przed II etapem rehabilitacji
kardiologicznej po OZW:
Wyznaczanie wielkości obciążenia bezpiecznego w
trakcie treningów na podstawie próby wysiłkowej.
•
w Watach (jednostka mocy =6,12 kpm/min)
•
w Metach ( 1 Met-zużycie tlenu przez osobę w
spoczynku , siedz ącą przez 1 min-3,5 ml 02/kg masy
/min).
•
Obciążenie w treningu - 40-70% maksymalnego
obciążenia w próbie wysiłkowej.
•
Subiektywna ocena ciężkości wysiłku na 3-4 punkty
w skali Borga.

Rehabilitacja kardiologiczna po
zabiegach kardiochirurgicznych.
•
Nie wolno wykonywać próby wysiłkowej przed
upływem 3 tygodni od zabiegu
kardiochirurgicznego
.
•
Wykonujemy
6 minutowy test marszowy 6MTW
–
ocena tętna po marszu przez 6 minut po korytarzu.
•
Oceniamy dystans jaki chory przeszedł
•
Opis samopoczucia chorego
•
Stopień zmęczenia w skali Borga
•
Maksimum tętna treningowego =tętno po 6MTW.

Zasady treningu wysiłkowego po
zabiegach kardiochirurgicznych
•
Kinezyterapia pod kontrolą wykwalifikowanego
personelu (fizjoterapeuci)
•
Monitorowanie s tanu pacjenta ( ekg, tętno i
ciśnienie tętnicze przed i po wysiłku).
•
Przyrost tętna o 20 pobudze ń na minutę
•
Wysiłek oceniony na 3 -4w skali Borga

Subiektywna 0cena ciężkości
wysiłku –Skala Borga:
•
0-wysiłek nieodczuwalny
•
0,5 –minimalny
•
1-bardzo lekki
•
2-lekki
•
3-umiarkowany
•
4-dość ciężki
•
5-6 ciężki
•
7-9 bardzo ciężki
•
10-skrajnie ciężki

Kinezyterapia -rehabilitacja kardiologiczna po
zabiegach kardiochirurgicznych :
•
Sesje treningowe 5 dni w tygodniu
•
3 treningi dziennie trwające do 45 min/dzie ń
•
Do zmęczenia 3-4 punkty w skali Borga
•
Treningi wytrzyma łościowe –wykonywanie wysiłku
dynamicznego o dobranej intensywności.
1. Trening interwa łowy
- etapy z wzrastającym
obciążeniem, przedzielone etapami wysiłku bez
obciążenia-dla osób z niską tolerancją wysiłku
2. Trening ciągły
- obciążenie stałe -dla osób z dobrą
tolerancją wysiłku.
Kinezyterapia -rehabilitacja kardiologiczna po zabiegach
kardiochirurgicznych –trening interwałowy na
cykloergometrze rowerowym :
0
5
10
15
20
25
30
minuty

Edukacja chorych w zakresie znaczenia ruchu, diety
systematyczności leczenia, kontroli czynników ryzyka jak
nadciśnienie tetnicze,cukrzyca :

Etapy rehabilitacji kardiologicznej:
•
Etap I szpitalny (OIOK,OIOM,oddz iał kardiologii, oddz iał rehabilitacji
kardiologicznej)
•
Etap II (4-12 tygodni)
Rehabilitacja szpitalna
(oddziały rehabilitacji kardiologicz nej, szpitale
uzdrowiskowe rehabilitacji kardiologicz nej) przeznaczona dla osób z wysokim
ryzykiem powikłań sercowo-naczyniowych.
Rehabilitacja ambulatoryjna
wczesna-poradnie lub zaklady rehabilitacji
kardiologicznej przeznaczona dla pacjentów młodszych z mniejszym ryzykiem.
Rehabilitacja wczesna domowa
–prowadzona w domu pod nadzorem poradni
rehabilitacji kardiologicznej, poradni kardiologicznej
•
Etap III poźny poszpitalny (sanatorium, oddział dzienny)
•
Etap IV poźny domowy

Rehabilitacja kardiologiczna
etap IV w warunkach domowych:
•
Rehabilitacja poszpitalna –najważniejszy
okres w całym procesie
•
Chory jest najbardziej podatny na sugestie
dotyczące zmiany stylu życia, podatny na
edukację zdrowotną
•
Podejmuje w tym okresie decyzje
dotyczące dalszego życia

Rehabilitacja kardiologiczna etap
IV w warunkach domowych:
Chory po leczeniu kardiochirurgicznym kontynuuje wyuczony
wysiłek fizyczny w warunkach domowych 4 x w tyg . 40 minut.
treningi na rowerze stacjonarnym,
nordic walking,
spacery
ćwiczenia na bieżni
Najlepiej przy wsparciu i motywacji ze strony lekarza pierwszego kontaktu.

Rehabilitacja kardiologiczna etap IV w warunkach
domowych ze wsparciem lekarza pierwszego kontaktu:
Optymalizacja farmakoterapii kardiologicznej
Po wszczepieniu protezy biologicznej zastawki:
•
Leczenie przeciwkrzepliwe co najmniej 3 miesiące .
•
Zabiegi stomatologiczne w osłonie antybiotykowej
•
Konsultacja lekarska wszystkich stanów gorączkowych
•
Terapia statynami ze względu na wzrost ryzyka rozwoju miażdżycy po zabiegu
kardiochirurg icznym ,w małej dawce przy niskim ryzyku sercowo-naczyniowym.
Po wszczepieniu protezy mechanicznej zastawki:
•
Leczenie przeciwkrzepliwe do końca życia
•
Zabiegi stomatologiczne w osłonie antybiotykowej
•
Konsultacja lekarska wszystkich stanów gorączkowych
•
Terapia statynami ze względu na wzrost ryzyka rozwoju miażdżycy po zabiegu
kardiochirurg icznym ,w małej dawce przy niskim ryzyku sercowo-naczyniowym..

Rehabilitacja kardiologiczna etap IV w warunkach
domowych ze wsparciem lekarza pierws zego
kontaktu:
Optymalizacja farmakoterapii kardiologicznej
Po pomostowaniu aortalno-wieńcowym
( CABG):
•
B-bloker
•
Aspiryna
•
Statyna
•
ACE-inhibitor
•
Modyfikacja czynników ryzyka : kontrola wagi ciała,obwodów pasa
<94 cm –M, < 88 cm kobiety dieta, palenie tytoniu, kontrola
ciśnienia, kontrola wyrównania cukrzycy, kontrola gospodarki
lipidowej

Rehabilitacja kardiologiczna etap
IV w warunkach domowych :
Zalecenia dla chorych po zabiegach kardiochirurgicznych
•
Zakaz palenia tytoniu
•
Zalecenia dietetyczne : drób,ryby, ograniczenie spożycia
węglowodanów, tłuszczów.
•
Kontrola wyrównania cukrzycy, dieta cukrzycowa.
•
Kontrola ciśnienia tętniczego wartość optymalna <120/80 mmHg.
•
Kontrola LDL cholesterolu z poziomem wskazanym
< 70 mg /dl po CABG.
•
Kontrola LDL cholesterolu z poziomem wskazanym
< 100 mg /dl po operacjach zastawkowych.
•
Kontrola wskaźnika INR ,po 7 dniach od zakończenia hospitalizacji,
po ustabilizowaniu wartości ( INR 2,0-3,0) raz na miesiąc.
•
Kontrola morfologii i jonogramu po 7 dniach od zakończenia
hospitalizacji.

•
Efekty nowoczesnego leczenia kardiochirurgicznego nie
będą w pełni wykorzystane jeżeli nie będzie prowadzona
rehabilitacja i prewencja chorób układu krążenia.
•
Zaniechanie kompleksowej rehabilitacji kardiologicznej
po zabiegach kardiochirurgicznych jest błędem w sztuce.
Wyszukiwarka
Podobne podstrony:
Rehabilitacja po zabiegach kardiochirurgicznych
REHABILITACJA PO ZABIEGACH KARDIOCHIRURGICZNYCH
REHABILITACJA PACJENTÓW PO ZABIEGACH KARDIOCHIRURGICZNYCH
WYKŁAD REHABILITACJA PACJENTÓW PO ZABIEGACH KARDIOCHIRURGICZNYCH 97 2003
Rehabilitacja chorych po zabiegach kardiochirurgicznych
WYKŁAD REHABILITACJA PACJENTÓW PO ZABIEGACH KARDIOCHIRURGICZNYCH 2
Szkol Rehabilitacja po zabiegach
Dziecko po zabiegu kardiochirurgicznym (1)
POSTĘPOWANIE REHABILITACYJNE PO ZABIEGU TORAKOCHIRURGII, FIZJOTERAPIA
POSTĘPOWANIE REHABILITACYJNE PO ZABIEGU TORAKOCHIRURGII, chirurgia i ginekologia
Fizjoterapia i rehabilitacja po zabiegu chirurgicznym wiezadla krzyzowego doczaszkowego stawu kolano
Rehabilitacja po zabiegach chirurgicznych w obrębie jamy brzusznej i klatki piersiowej
rehabilitacja po zabiegach 3
bipap po zabiegu kardiochirurgicznym
Opieka pielęgniarska nad chorym po zabiegu kardiochirurgicznym w oddziale intensywnej terapii
Rehabilitacja po zabiegach ginekologicznych aktualny
Ocena częstości i czynników ryzyka majaczenia po zabiegach kardiochirurgicznych
więcej podobnych podstron
