
Diagnostyka laboratoryjna
pierwotnego hiperaldosteronizmu
(zespół Conna)

Synteza aldosteronu
• 100-150 ug/dobę
• Stymulowana przez Układ Renina-Angiotensina ↓RR,
hipowolemia, ↓perfuzji w nerkach, ↓Na
• Hyperkalemia pobudza a hypokalemia
hamuje sekrecję
aldosteronu
• ACTH może stymulować w niewielkim stopniu (5-10%)
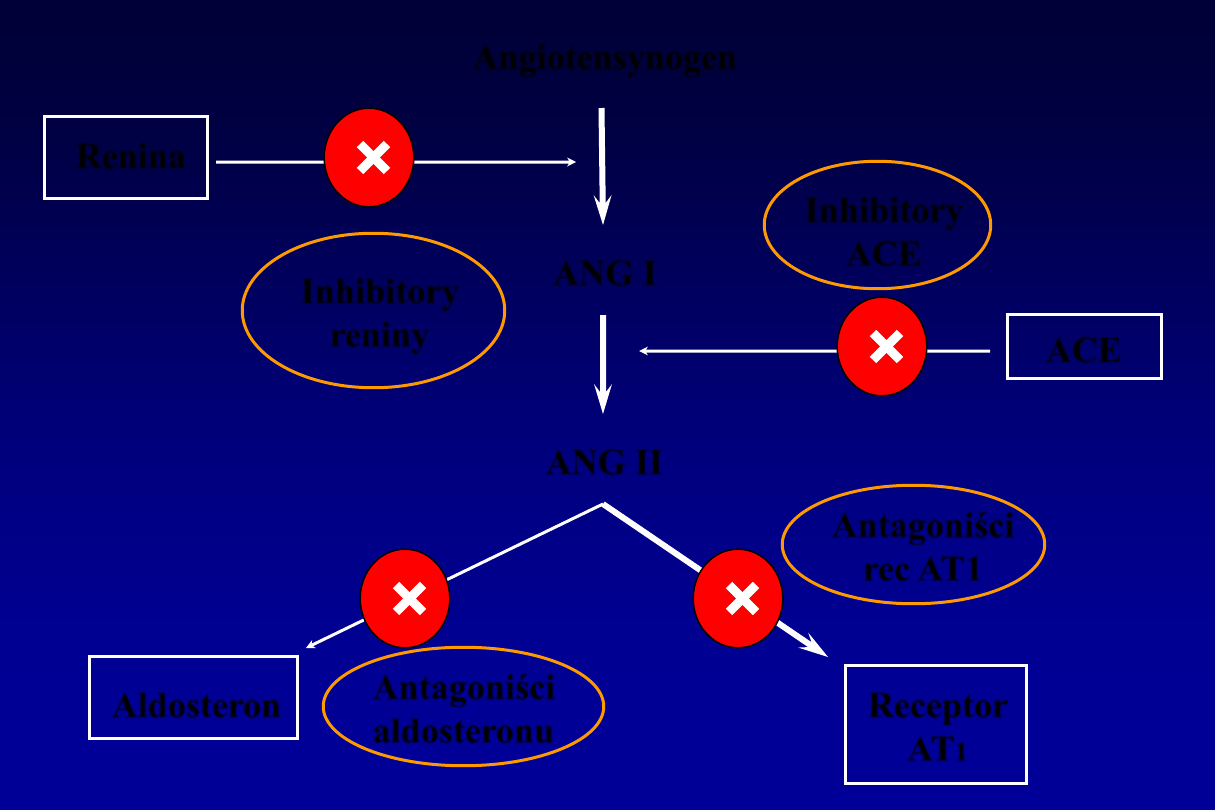
Angiotensynogen
ANG I
ANG II
Receptor
AT
1
Aldosteron
Renina
ACE
Inhibitory
reniny
Antagoniści
aldosteronu
Antagoniści
rec AT1
Inhibitory
ACE

Badania hormonalne układu RAA
Przed wykonaniem badań należy:
Wyrównać niedobór K
+
Odstawić na 4 tyg. diuretyki i spironolakton, a przez
2 tyg. nie przyjmowac leków wpływających na ukł.
RAA: klonidyna, metyldopa, pochodne
dihydropirydyny, inhibitory ACE, blokery AT
1
, NLPZ
Można werapamil, α blokery

ARO
– aktywność reninowa osocza
Pośredni wskaźnik wydzielania reniny
Określa ilość wytworzonej angiotensyny I z 1 ml krwi w ciągu
1 godziny inkubacji w kontrolowanych warunkach
(czyli jest to pomiar Ag I w jednostce czasu (ng/ml/godz.)
miara aktywności układu RAA, Ag II – metody RIA, ale
szybko się rozkłada
U osób zdrowych wartość ARO zależy od:
1) pozycji ciała
2) i zawartości soli w diecie
Jednocześnie z ARO oznacza się stęż. aldosteronu we krwi
Ocenę ARO i stęż. aldosteronu we krwi przeprowadza się w
warunkach dynamicznych po zastosowaniu czynników
hamujących i pobudzających aktywność ukł. RAA

Pobudza wydzielanie reniny i zwiększa
stęż. aldosteronu:
3 dniowa dieta ubogosodowa
(do 20-30 mmol/d
– np. dieta ryżowo-owocowa),
potem 3-4 godzinna pionizacja
2-3 godzinna pionizacja poprzedzona podaniem
furosemidu (20-40mg)

Hamuje wydzielanie reniny i zmniejsza
stęż. aldosteronu:
3-dniowa dieta bogoatosodowa
Fludrokortyzon 0,2 mg 2xdz. p.o. przez 3 dni
0,9%NaCl 500 ml przez 4 godz. (bo
Na,
płynów,
↓ aldosteronu)

Wartości prawidłowe:
ARO+aldosteron w spoczynku (pozycja
leżąca):
ARO 0,15-2,15nmol/l/h (0,2-2,8 ng/ml/h)
do około 1 ng/ml/godz. (po pionizacji 3x
)
Aldosteron 140-555pmol/l (5-20ng/dl)
77 pg/ml, po pionizacji 3x
Stymulacja RAA
ARO + aldosteron po 2-3 godz. pionizacji
↑2-3x
a w czasie diety ubogosodowej lub po podaniu
furosemidu ↑ kilka razy

Wartości prawidłowe:
Aldosteron w moczu:
5-19
µg/dl
> 15
µg/dl– podejrzana wartość
Wydalanie aldosteronu z moczem
Ocena poprzez oznaczenie metabolitów aldosteronu –
pochodne 18-glukuronianu (n. 14-53nmol/24h; 5-19ug/24h)

Hamowanie RAA
W czasie wlewu 0,9%NaCl aldosteron ↓ do <140
pmol/l (5ng/dl), ARO do < 0,077nmol/l/h
(0,1ng/ml/h)
W teście z fludrokortyzonem aldosteron ↓ do <166
pmol/l (6ng/dl),
Wartości prawidłowe:

Definicja zespołu Conna
• Hormonalnie uwarunkowane nadciśnienie
tętnicze zależne od autonomicznego wydzielania
aldosteronu
(zatrzymywanie H
2
0 i Na oraz skurcz i uszkodzenie naczyń)
• u < 5-15% z NT

Przyczyny:
1) Gruczolak nadnercza wydzielający aldosteron
(30-60%)
2) Obustronny przerost kory nadnerczy
idiopatyczny (ok.. 50%)
3) Hiperaldosteronizm rodzinny (b. rzadki)
4) Rak kory nadnerczy wydzielający aldosteron
(<1%)

Objawy kliniczne
nadciśnienie tętnicze, często o ciężkim
przebiegu, oporne na leczenie hipotensyjne
objawy hipokaliemii: osłabienie mięśniowe,
wielomocz, wzmożone pragnienie, parestezje
i kurcze mięśni, tężyczka

Badania laboratoryjne:
• Hipokaliemia
• Zwiększone wydalanie potasu z moczem u osób z
hipokaliemią (> 30 mmol/dobę podejrzane
bardzo), gdy > 50 mmol/dobę → nerkowa utrata
potasu
• Hipernatremia (143-152 mmol/l)
• Hipomagnezemia
• Zasadowica metaboliczna

Badania hormonalne:
• ARO w spoczynku <0,77nmol/h (<1,0ng/ml/h)
• ARO po stymulacji – nie wzrasta
• Aldosteron we krwi > 420 pmol/l (15 ng/dl)
• Aldosteron w moczu > 14 µg/d
• Wskaźnik aldosteronowo-reninowy > 20
(aldosteron w ng/dl, ARO w ng/ml/h)
aldosteron
>
20
ARO

Badania hormonalne:
Testy hamowania wydzielania aldosteronu (ostrożnie, bo
retencja Na,
RR)
3 dniowa dieta bogatosodowa (potwierdzona wydalaniem
sodu z moczem > 200mmol/l/24h)
– aldosteron w moczu >
39nmol/24 godz. (> 14ug/24h)
Test z kaptoprylem (25 mg p.o)
– po 2 godz. nie ma
zmniejszenia aldosteronu
Test hamowania 0,9% NaCl
– aldosteron we krwi > 277
pmol/l (>10 ng/dl)
Test z fludrokortyzonem
– aldosteron we krwi > 166 pmol/l
(> 6ng/dl)

U kogo podejrzewać hiperaldosteronizm
pierwotny?
• U osób z hipokaliemią (również u leczonych
diuretykami),
• w przypadku nadciśnienia tętniczego, którego
przebieg nasuwa podejrzenie nadciśnienia
wtórnego (ciężkie, oporne na leczenie)
• oraz u osób z przypadkowo wykrytymi
guzami nadnerczy

Badania przesiewowe w kierunku
hiperaldosteronizmu pierwotnego:
ARO
Stęż. aldosteronu w surowicy

Gdy mamy:
↓ARO < 0,77nmol/l/h (1ng/ml/h)
↑wsk. aldosteronowo-reninowego >20
Stęż. aldosteronu > 420 pmol/l
Badania czynnościowe
• Hamowanie wydzielania aldosteronu, pobudzanie
wydzielania reniny

Badania czynnościowe
Hiperaldosteronizm pierwotny potwierdzają:
Brak lub niedostateczne hamowanie wydz.
aldosteronu przez bodźce fizjologiczne
(
dieta bogaotsodowa, wlew 0,9% NaCl, leki- fludorkortyzon,
kaptopryl
)
Brak wzrostu ARO po pionizacji

Po ustaleniu rozpoznania trzeba
określić przyczynę
Złoty standard: pomiar stęż. aldosteronu we krwi
uzyskanej w czasie cewnikowania żył
nadnerczowych umożliwia pewne odróżnienie
przerostu nadnerczy od gruczolaka
Stęż. aldosteronu po stronie guza jest 4-5 x ↑

Hiperaldosteronizm wtórny
• W wyniku długotrwałego nadmiernego
pobudzenia układu RAA, wyrażające się
• ↑ARO i ↑Ag. II
• i ↑ aldosteronu

Przyczyny:
Utrata sodu
Hipowolemia
Przyjmowanie zbyt dużych dawek leków
przeczyszczających i moczopędnych
Marskość wątroby z wodobrzuszem
Niewydolność serca
Zespół nerczycowy
Nadciśnienie tętnicze z powodu zwęzenia t.
nerkowej
Guz wydzielający reninę

Hyperaldosteronizm pierwotny cechuje:
• a)
Na,
K,
pH
• b)
K,
Na,
pH
• c)
K,
Na,
pH
• d)
Na,
K,
pH
• e) żadna z powyższych

Aldosteronizm pierwotny (zespół
Conna) charakteryzuje się:
a) nadciśnieniem tętniczym, hipokaliemią i
hiporeninemią
b) zmniejszonym wydalaniem potasu z moczem
c) hiperkaliemią i hiperreninemią w następstwie
nadmiernego wydzielania aldosteronu przez
gruczolak warstwy kłębkowej kory nadnerczy
d) prawidłowe b) i c)

• Najważniejszym testem przesiewowym w
diagnostyce niedoczynności tarczycy jest/są:
a) TSH
b) TSH i fT3
c) TSH i fT4
d) fT3 i fT4
e) TSH, fT3, fT4

• Niska osmolalność moczu, polidypsja i brak
reakcji po desmopresynie to:
A) moczówka prosta
B) moczówka ośrodkowa
C) moczówka nerkowa
D) psychogenna polidypsja
E) uszkodzenie przysadki

• Synacten jest wykorzystywany w:
A) diagnostyce niedoczynności kory (rezerwa
kortyzolu)
B) diagnostyce zespołu Conna
C) diagnostyce pierwotnej i wtórnej niedoczynności
przysadki w zakresie ACTH
D) celu hamowania uwalniania hormonu
adrenokortykotropowego

Wyszukiwarka
Podobne podstrony:
DL' 3 4 Zespół Cushinga
Zespół Conna, Fizjoterapia, . fizjoterapia
zespół Conna
HASLO zespolquiz dl pl
Zespół nerczycowy
9 RF ZEspól 0 Środki trwałe
Zespół kanału łokciowego i nerw pachowy (tryb edytowalny)
Zespoly paranowotworowe
Zespoly interdyscyplinarne
Teoria organizacji i kierowania w adm publ prezentacja czesc o konflikcie i zespolach dw1
zespoly otepienne
Role w zespole projektowym
więcej podobnych podstron