
OSTRY
OSTRY
ZAWAŁ SERCA
ZAWAŁ SERCA
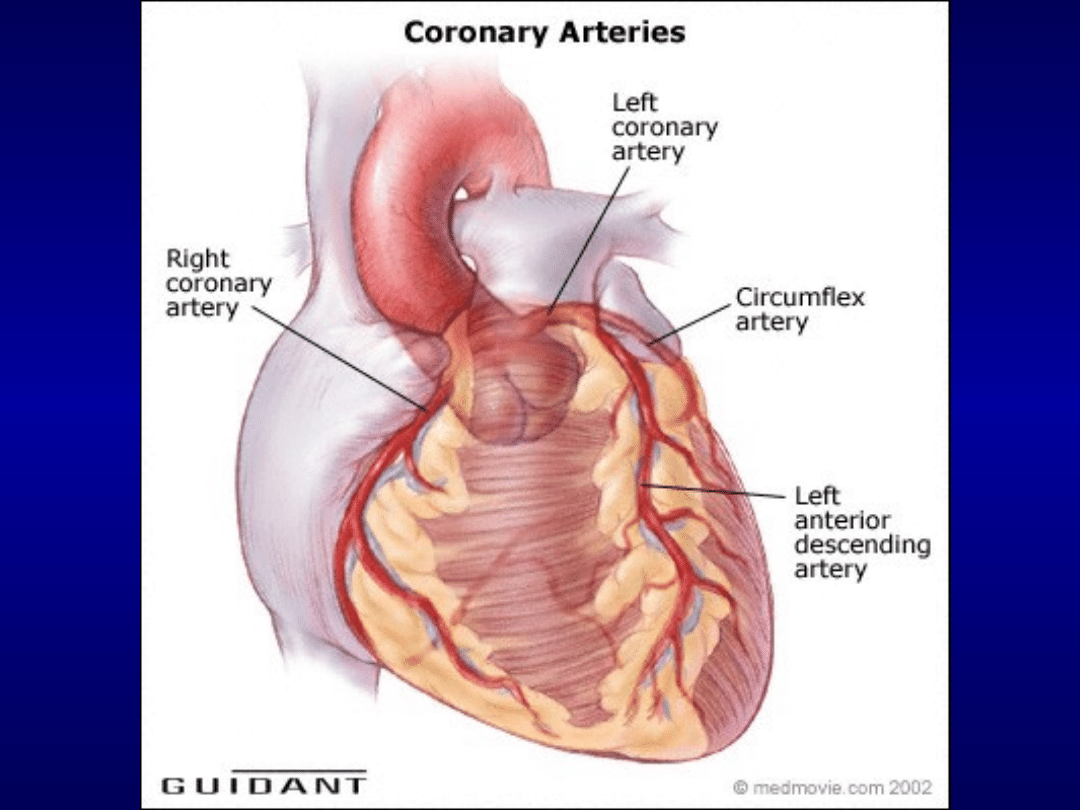

ZAWAŁ SERCA Z UNIESIENIEM ODCINKA ST
ZAWAŁ SERCA Z UNIESIENIEM ODCINKA ST
(STEMI)
(STEMI)
jest zespołem klinicznym
jest zespołem klinicznym
spowodowanym zwykle ustaniem przepływu
spowodowanym zwykle ustaniem przepływu
krwi przez tętnicę wieńcową wskutek jej
krwi przez tętnicę wieńcową wskutek jej
zamknięcia, doprowadzającym do martwicy
zamknięcia, doprowadzającym do martwicy
mięśnia sercowego, przejawiającej się:
mięśnia sercowego, przejawiającej się:
1)
1)
wzrostem stężenia jej markerów we krwi
wzrostem stężenia jej markerów we krwi
2)
2)
przetrwałym uniesieniem ST w EKG
przetrwałym uniesieniem ST w EKG
W Polsce rocznie hospitalizowanych jest około
W Polsce rocznie hospitalizowanych jest około
50 000 chorych z STEMI, co stanowi około 1/3
50 000 chorych z STEMI, co stanowi około 1/3
wszystkich chorych z zawałem serca.
wszystkich chorych z zawałem serca.
Każde z niżej wymienionych kryteriów uprawnia
Każde z niżej wymienionych kryteriów uprawnia
do rozpoznania świeżego zawału serca:
do rozpoznania świeżego zawału serca:

1)
1)
Stwierdzenie wzrostu lub zwiększenia stężenia lub
Stwierdzenie wzrostu lub zwiększenia stężenia lub
aktywności biomarkerów sercowych – najlepiej
aktywności biomarkerów sercowych – najlepiej
troponiny, z towarzyszącym co najmniej 1 dowodem
troponiny, z towarzyszącym co najmniej 1 dowodem
niedokrwienia mięśnia sercowego spośród niżej
niedokrwienia mięśnia sercowego spośród niżej
wymienionych:
wymienionych:
a)
a)
objawy podmiotowe niedokrwienia mięśnia
objawy podmiotowe niedokrwienia mięśnia
sercowego
sercowego
b)
b)
zmiany w EKG wskazujące na świeże niedokrwienie –
zmiany w EKG wskazujące na świeże niedokrwienie –
nowe zmiany odcinka ST-T, lub nowo powstały blok
nowe zmiany odcinka ST-T, lub nowo powstały blok
lewej odnogi pęczka Hisa (LBBB)
lewej odnogi pęczka Hisa (LBBB)
c)
c)
powstanie patologicznych załamków Q w EKG
powstanie patologicznych załamków Q w EKG
d)
d)
dowody w badaniach obrazowych (np. w ECHO serca)
dowody w badaniach obrazowych (np. w ECHO serca)
świadczące o utracie żywotnego mięśnia sercowego,
świadczące o utracie żywotnego mięśnia sercowego,
lub nowe odcinkowe zaburzenia kurczliwości.
lub nowe odcinkowe zaburzenia kurczliwości.

2)
2)
nagła śmierć sercowa
nagła śmierć sercowa
obejmująca nagłe
obejmująca nagłe
zatrzymanie krążenia, często z objawami
zatrzymanie krążenia, często z objawami
wskazującymi na niedokrwienie mięśnia
wskazującymi na niedokrwienie mięśnia
sercowego; z towarzyszącym
sercowego; z towarzyszącym
przypuszczalnie nowym uniesieniem
przypuszczalnie nowym uniesieniem
odcinka ST lub LBBB, bądź
odcinka ST lub LBBB, bądź
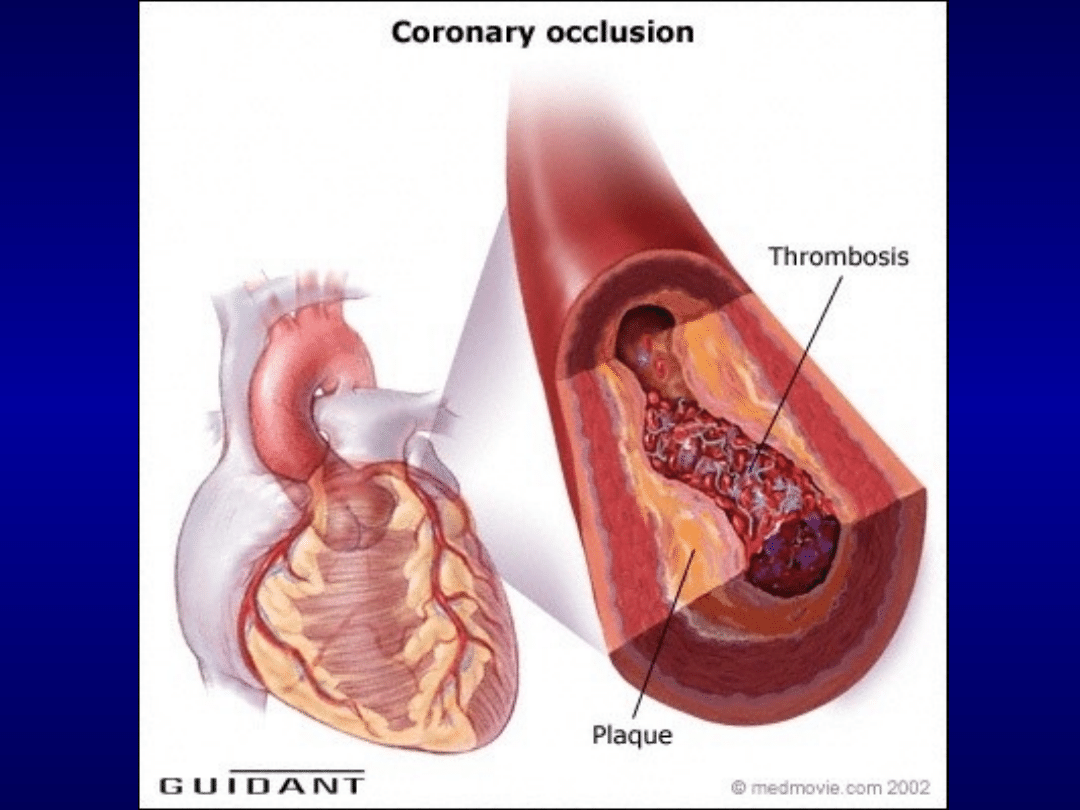
udokumentowana koronarograficznie (lub w
udokumentowana koronarograficznie (lub w
badaniu pośmiertnym) świeża skrzeplina w
badaniu pośmiertnym) świeża skrzeplina w
świetle tętnicy wieńcowej.
świetle tętnicy wieńcowej.
3)
3)
w przypadku zabiegów rewaskularyzacji
w przypadku zabiegów rewaskularyzacji
przezskórnej (PTCA), u chorych z
przezskórnej (PTCA), u chorych z
prawidłowym wyjściowym stężeniem
prawidłowym wyjściowym stężeniem
troponiny, każdy wzrost jej stężenia,
troponiny, każdy wzrost jej stężenia,
przekraczający 5 – krotnie górną granicę
przekraczający 5 – krotnie górną granicę
normy umownie przyjęto uważać za
normy umownie przyjęto uważać za
potwierdzający
potwierdzający
zawał serca związany z
zawał serca związany z
PTCA.
PTCA.

4)
4)
zawał serca związany z CABG
zawał serca związany z CABG
w przypadku
w przypadku
pomostowania tętnic wieńcowych (CABG), u chorych
pomostowania tętnic wieńcowych (CABG), u chorych
z prawidłowym wyjściowym stężeniem troponiny,
z prawidłowym wyjściowym stężeniem troponiny,
zwiększenie jej stężenia przekraczające 10 – krotnie
zwiększenie jej stężenia przekraczające 10 – krotnie
górną granicę normy, wraz z towarzyszącymi:
górną granicę normy, wraz z towarzyszącymi:
a)
a)
nowymi patologicznymi załamkami Q, albo nowym
nowymi patologicznymi załamkami Q, albo nowym
LBBB w EKG lub
LBBB w EKG lub
b)
b)
udokumentowanym angiograficznie zamknięciem
udokumentowanym angiograficznie zamknięciem
nowego pomostu lub własnej tętnicy wieńcowej,
nowego pomostu lub własnej tętnicy wieńcowej,
lub
lub
c)
c)
dowodami w badaniach obrazowych świadczącymi
dowodami w badaniach obrazowych świadczącymi
o utracie żywotności mięśnia sercowego
o utracie żywotności mięśnia sercowego

5)
5)
Zmiany anatomopatologiczne
Zmiany anatomopatologiczne
świadczące o
świadczące o
świeżym zawale serca
świeżym zawale serca
.
.
Termin „zawał serca”
Termin „zawał serca”
nie obejmuje
nie obejmuje
śmierci
śmierci
kardiomiocytów związanej z uszkodzeniem
kardiomiocytów związanej z uszkodzeniem
mechanicznym (np. podczas CABG), niewydolnością
mechanicznym (np. podczas CABG), niewydolnością
nerek, niewydolnością serca, kardiowersją, ablacją,
nerek, niewydolnością serca, kardiowersją, ablacją,
sepsą, zapaleniem mięśnia serca, toksynami sercowymi
sepsą, zapaleniem mięśnia serca, toksynami sercowymi
lub chorobami naciekowymi.
lub chorobami naciekowymi.
Typowym objawem podmiotowym niedokrwienia
Typowym objawem podmiotowym niedokrwienia
mięśnia sercowego jest dyskomfort (ból) w klatce
mięśnia sercowego jest dyskomfort (ból) w klatce
piersiowej (najczęściej w okolicy zamostkowej), o
piersiowej (najczęściej w okolicy zamostkowej), o
charakterze rozpierania, gniecenia, ściskania, palenia,
charakterze rozpierania, gniecenia, ściskania, palenia,
duszenia, promieniujący często do kończyny górnej, szyi
duszenia, promieniujący często do kończyny górnej, szyi
i żuchwy. Ból może też wystąpić w okolicy
i żuchwy. Ból może też wystąpić w okolicy
międzyłopatkowej lub w nadbrzuszu.
międzyłopatkowej lub w nadbrzuszu.
U osób w podeszłym wieku oraz u chorych na cukrzycę
U osób w podeszłym wieku oraz u chorych na cukrzycę
ból może nie być silny lub może w ogóle nie wystąpić
ból może nie być silny lub może w ogóle nie wystąpić
(dotyczy to około 10% chorych z STEMI).
(dotyczy to około 10% chorych z STEMI).

Zawał serca najczęściej dokonuje się w
Zawał serca najczęściej dokonuje się w
godzinach porannych między godzinami 06:00 –
godzinach porannych między godzinami 06:00 –
12:00, co spowodowane jest zwiększoną
12:00, co spowodowane jest zwiększoną
aktywnością adrenergiczną i wzmożoną
aktywnością adrenergiczną i wzmożoną
aktywnością płytek krwi.
aktywnością płytek krwi.
Całkowita martwica
Całkowita martwica
wszystkich zagrożonych
wszystkich zagrożonych
komórek mięśnia sercowego rozwija się nie
komórek mięśnia sercowego rozwija się nie
wcześniej niż w ciągu
wcześniej niż w ciągu
2 -4 godzin
2 -4 godzin
(lub później) od
(lub później) od
wystąpienia niedokrwienia, w zależności:
wystąpienia niedokrwienia, w zależności:
1)
1)
od krążenia obocznego zaopatrującego strefę
od krążenia obocznego zaopatrującego strefę
niedokrwienia,
niedokrwienia,
2)
2)
od tego, czy niedrożność tętnicy wieńcowej jest
od tego, czy niedrożność tętnicy wieńcowej jest
trwała, czy przemijająca,
trwała, czy przemijająca,
3)
3)
od wrażliwości kardiomiocytów na
od wrażliwości kardiomiocytów na
niedokrwienie.
niedokrwienie.

Umowne kryteria czasowe:
Umowne kryteria czasowe:
Zawał serca świeży
Zawał serca świeży
to
to
6 godzin do 7
6 godzin do 7
dni
dni
od początku bólu zawałowego
od początku bólu zawałowego
Zawał serca w trakcie gojenia się
Zawał serca w trakcie gojenia się
to
to
7
7
do 28 dni
do 28 dni
od początku bólu
od początku bólu
Zawał serca zagojony
Zawał serca zagojony
cały proces
cały proces
prowadzący do zagojenia się zawału
prowadzący do zagojenia się zawału
trwa zwykle co najmniej
trwa zwykle co najmniej
5
5
–
–
6 tygodni
6 tygodni
(umowne kryterium czasowe to
(umowne kryterium czasowe to
>28
>28
dni
dni
od początku bólu zawałowego)
od początku bólu zawałowego)
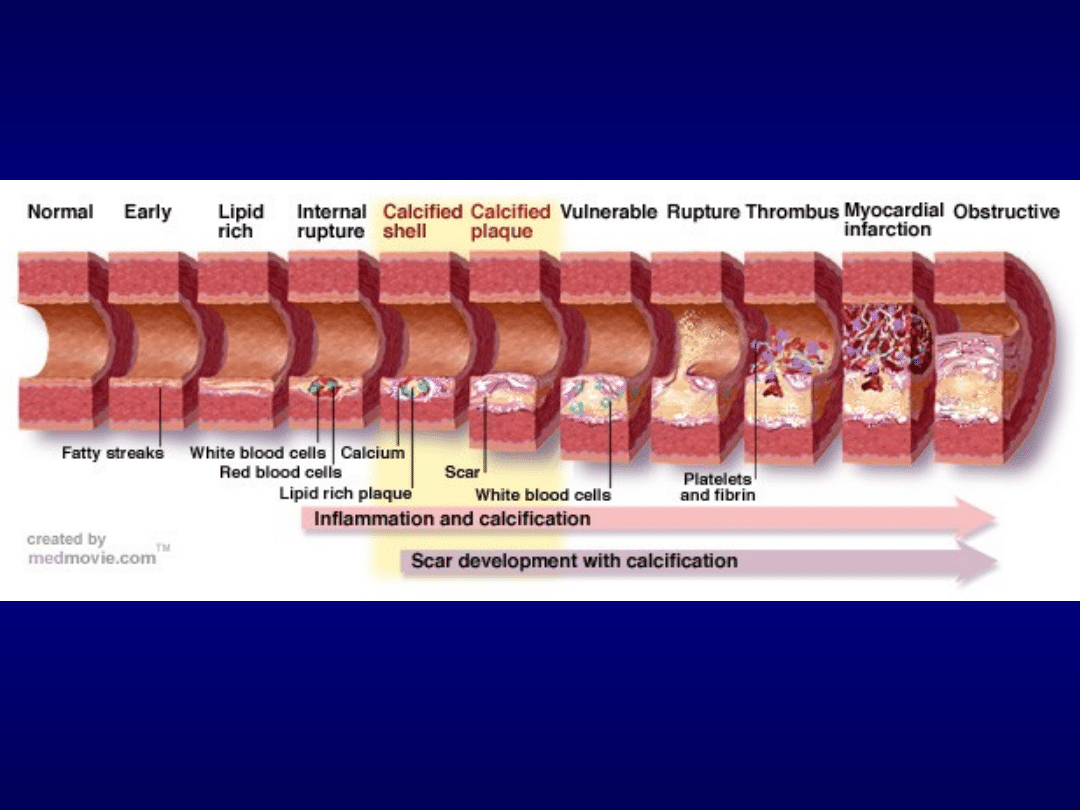

KLINICZNA KLASYFIKACJA ZAWAŁU SERCA
KLINICZNA KLASYFIKACJA ZAWAŁU SERCA
Typ 1
Typ 1
–
–
samoistny zawał serca
samoistny zawał serca
związany z
związany z
niedokrwieniem wskutek pierwotnego
niedokrwieniem wskutek pierwotnego
incydentu wieńcowego, takiego jak erozja
incydentu wieńcowego, takiego jak erozja
blaszki miażdżycowej i/lub pęknięcie lub
blaszki miażdżycowej i/lub pęknięcie lub
rozwarstwienie blaszki miażdżycowej.
rozwarstwienie blaszki miażdżycowej.
Typ 2
Typ 2
–
–
zawał serca wtórny do niedokrwienia
zawał serca wtórny do niedokrwienia
wskutek zwiększonego zapotrzebowania na
wskutek zwiększonego zapotrzebowania na
tlen lub zmniejszonego dowozu tlenu (możliwe
tlen lub zmniejszonego dowozu tlenu (możliwe
przyczyny: skurcz tętnicy wieńcowej,
przyczyny: skurcz tętnicy wieńcowej,
zatorowość wieńcowa, niedokrwistość,
zatorowość wieńcowa, niedokrwistość,
zaburzenia rytmu, nadciśnienie tętnicze lub
zaburzenia rytmu, nadciśnienie tętnicze lub
hipotensja)
hipotensja)

Typ 3
Typ 3
– nagły,
– nagły,
nieoczekiwany zgon sercowy
nieoczekiwany zgon sercowy
, z
, z
zatrzymaniem częstości serca, często z objawami
zatrzymaniem częstości serca, często z objawami
podmiotowymi sugerującymi niedokrwienie mięśnia
podmiotowymi sugerującymi niedokrwienie mięśnia
sercowego, czemu towarzyszy przypuszczalnie nowe
sercowego, czemu towarzyszy przypuszczalnie nowe
uniesienie ST lub świeży LBBB, bądź udokumentowany
uniesienie ST lub świeży LBBB, bądź udokumentowany
koronarograficznie lub badaniem sekcyjnym świeży
koronarograficznie lub badaniem sekcyjnym świeży
zakrzep, jeśli zgon wystąpił przed możliwością
zakrzep, jeśli zgon wystąpił przed możliwością
pobrania próbek krwi lub w czasie poprzedzającym
pobrania próbek krwi lub w czasie poprzedzającym
pojawienie się sercowych biomarkerów we krwi.
pojawienie się sercowych biomarkerów we krwi.
Typ 4a
Typ 4a
–
–
zawał serca związany z PTCA
zawał serca związany z PTCA
Typ 4b
Typ 4b
–
–
zawał serca związany z zakrzepicą w stencie
zawał serca związany z zakrzepicą w stencie
,
,
udokumentowaną za pomocą angiografii lub badaniem
udokumentowaną za pomocą angiografii lub badaniem
sekcyjnym.
sekcyjnym.
Typ 5
Typ 5
–
–
zawał serca związany z CABG
zawał serca związany z CABG

WZROST MARKERÓW MARTWICY MIĘŚNIA
WZROST MARKERÓW MARTWICY MIĘŚNIA
SERCA
SERCA
MARKER
MARKER
początek
początek
wzrostu
wzrostu
szczyt
szczyt
wzrostu
wzrostu
powrót do
powrót do
normy
normy
Mioglobina
Mioglobina
1 – 4 godz.
1 – 4 godz.
6 – 7 godz.
6 – 7 godz.
24 godziny
24 godziny
CK – MB
CK – MB
3 – 12 godz.
3 – 12 godz.
24 godz.
24 godz.
48 – 72
48 – 72
godziny
godziny
Troponina I
Troponina I
3 – 12 godz.
3 – 12 godz.
24 godz
24 godz
5 -10 dni
5 -10 dni

Stężenia frakcji CK-MB (wyrażane w U/L)
Stężenia frakcji CK-MB (wyrażane w U/L)
w ostrym zawale serca przekraczają 6%
w ostrym zawale serca przekraczają 6%
stężenia całkowitego CK, jednakże
stężenia całkowitego CK, jednakże
preferowany jest sposób oznaczania tzw.
preferowany jest sposób oznaczania tzw.
CK-MB mass W ostrym zawale serca
CK-MB mass W ostrym zawale serca
wartości
wartości
CK-MB mass
CK-MB mass
przekraczają wartość
przekraczają wartość
5 – 10
5 – 10
g/L
g/L
).
).
Wzrost stężeń tych biomarkerów
Wzrost stężeń tych biomarkerów
odzwierciedla martwicę mięśnia
odzwierciedla martwicę mięśnia
sercowego,
sercowego,
nie wskazując na jej
nie wskazując na jej
mechanizm
mechanizm
, dlatego gdy nie ma klinicznych
, dlatego gdy nie ma klinicznych
objawów niedokrwienia – powinno się
objawów niedokrwienia – powinno się
poszukiwać innych przyczyn
poszukiwać innych przyczyn
martwicy
martwicy
mięśnia sercowego, takich jak:
mięśnia sercowego, takich jak:

1)
1)
stłuczenie serca lub inny uraz: operacja,
stłuczenie serca lub inny uraz: operacja,
ablacja,
ablacja,
elektrostymulacja itd.
elektrostymulacja itd.
2)
2)
zastoinowa niewydolność serca
zastoinowa niewydolność serca
(ostra i przewlekła)
(ostra i przewlekła)
3)
3)
rozwarstwienie aorty
rozwarstwienie aorty
4)
4)
wada zastawki aortalnej
wada zastawki aortalnej
5)
5)
kardiomiopatia przerostowa
kardiomiopatia przerostowa
6)
6)
tachy – lub bradyarytmie, blok serca
tachy – lub bradyarytmie, blok serca
7)
7)
zespół balotującego koniuszka (
zespół balotującego koniuszka (
tako – tsubo)
tako – tsubo)
8)
8)
rabdomioliza z uszkodzeniem serca
rabdomioliza z uszkodzeniem serca
9)
9)
zatorowość płucna, ciężkie nadciśnienie
zatorowość płucna, ciężkie nadciśnienie
płucne
płucne
10)
10)
niewydolność nerek
niewydolność nerek

11)
11)
ostre choroby neurologiczne – udar mózgu,
ostre choroby neurologiczne – udar mózgu,
krwotok podpajęczynówkowy
krwotok podpajęczynówkowy
12)
12)
choroby naciekowe – np. skrobiawica,
choroby naciekowe – np. skrobiawica,
hemochromatoza, sarkoidoza, twardzina
hemochromatoza, sarkoidoza, twardzina
układowa
układowa
13)
13)
choroby zapalne – np. zapalenie mięśnia
choroby zapalne – np. zapalenie mięśnia
sercowego (pierwotne), zajęcie mięśnia
sercowego (pierwotne), zajęcie mięśnia
sercowego w przebiegu zapalenia wsierdzia
sercowego w przebiegu zapalenia wsierdzia
lub osierdzia
lub osierdzia
14)
14)
toksyczne działanie leków, lub wpływ toksyn
toksyczne działanie leków, lub wpływ toksyn
15)
15)
stan krytyczny, zwłaszcza u chorych
stan krytyczny, zwłaszcza u chorych
z niewydolnością oddechową lub sepsą
z niewydolnością oddechową lub sepsą
16)
16)
oparzenia, zwłaszcza
oparzenia, zwłaszcza
30% powierzchni
30% powierzchni
ciała
ciała
17)
17)
ekstremalny wysiłek fizyczny.
ekstremalny wysiłek fizyczny.

W naszym laboratorium norma stężenia
W naszym laboratorium norma stężenia
Troponiny I
Troponiny I
do 0,032ng/ml
do 0,032ng/ml
.
.
Norma stężenia
Norma stężenia
CK – MB
CK – MB
do 24 U/L
do 24 U/L
Próbki krwi do oznaczania troponiny
Próbki krwi do oznaczania troponiny
należy pobrać wyjściowo i po upływie 6 –
należy pobrać wyjściowo i po upływie 6 –
9 godzin od początku objawów klinicznych
9 godzin od początku objawów klinicznych
sugerujących ostry zawał serca.
sugerujących ostry zawał serca.
Do potwierdzenia rozpoznania zawału
Do potwierdzenia rozpoznania zawału
serca konieczny jest przynajmniej jeden
serca konieczny jest przynajmniej jeden
wynik przekraczający wartość decyzyjną.
wynik przekraczający wartość decyzyjną.

Biomarkery we krwi oznacza się rutynowo
Biomarkery we krwi oznacza się rutynowo
w ostrej fazie zawału serca,
w ostrej fazie zawału serca,
ale
ale
NIE NALEŻY CZEKAĆ (!!)
NIE NALEŻY CZEKAĆ (!!)
na wyniki ich
na wyniki ich
oznaczń, by rozpocząć leczenie reperfuzyjne.
oznaczń, by rozpocząć leczenie reperfuzyjne.
Zalecanym biomarkerem jest troponina
Zalecanym biomarkerem jest troponina
sercowa (T lub I) ze względu na dużą czułość
sercowa (T lub I) ze względu na dużą czułość
i dużą swoistość w odniesieniu do martwicy
i dużą swoistość w odniesieniu do martwicy
mięśnia sercowego.
mięśnia sercowego.
Ostry zawał serca można rozpoznać, gdy co
Ostry zawał serca można rozpoznać, gdy co
najmniej 1 wartość troponiny przekracza
najmniej 1 wartość troponiny przekracza
99.centyl górnej granicy przedziału wartości
99.centyl górnej granicy przedziału wartości
referencyjnych (ggr) przy współistnieniu co
referencyjnych (ggr) przy współistnieniu co
najmniej jednego z wcześniej omówionych
najmniej jednego z wcześniej omówionych
objawów klinicznych i/lub zmian w EKG
objawów klinicznych i/lub zmian w EKG

EKG
EKG
powinno być wykonane
powinno być wykonane
i zinterpretowane w ciągu
i zinterpretowane w ciągu
≤10 min. po pierwszym
≤10 min. po pierwszym
kontakcie medycznym!!!
kontakcie medycznym!!!

Od pierwszego kontaktu medycznego do
Od pierwszego kontaktu medycznego do
leczenia reperfuzyjnego nie może upłynąć więcej
leczenia reperfuzyjnego nie może upłynąć więcej
niż:
niż:
1)
1)
30 minut w przypadku zastosowania fibrynolizy
30 minut w przypadku zastosowania fibrynolizy
2)
2)
90 minut w przypadku wykonywania pierwotnej PCI
90 minut w przypadku wykonywania pierwotnej PCI
3)
3)
60 minut, jeśli chory zgłasza się w ciągu 120 minut
60 minut, jeśli chory zgłasza się w ciągu 120 minut
od początku objawów lub bezpośrednio do szpitala,
od początku objawów lub bezpośrednio do szpitala,
w którym wykonuje się PCI, a obszar mięśnia serca
w którym wykonuje się PCI, a obszar mięśnia serca
zagrożonego martwicą jest duży.
zagrożonego martwicą jest duży.
Jeśli nie ma przeciwwskazań należy wszczepić
Jeśli nie ma przeciwwskazań należy wszczepić
stent powlekany.
stent powlekany.

Typowa
Typowa
ewolucja zmian w zapisie EKG
ewolucja zmian w zapisie EKG
w zawale serca może trwać
w zawale serca może trwać
od kilku godzin do kilku dni i polega ona na:
od kilku godzin do kilku dni i polega ona na:
1)
1)
pojawieniu się wysokich, spiczastych załamków T (jest to
pojawieniu się wysokich, spiczastych załamków T (jest to
rzadko uchwytne - chorzy zbyt późno docierają do szpitala!!)
rzadko uchwytne - chorzy zbyt późno docierają do szpitala!!)
2)
2)
uniesieniu odcinków ST (mierzone w punkcie J) o ≥0,1 mV
uniesieniu odcinków ST (mierzone w punkcie J) o ≥0,1 mV
w 2 sąsiadujących odprowadzeniach (poza V2 i V3 !!)
w 2 sąsiadujących odprowadzeniach (poza V2 i V3 !!)
W odprowadzeniach
W odprowadzeniach
V2 i V3
V2 i V3
uniesienia ST w punkcie J
uniesienia ST w punkcie J
powinny wynosić:
powinny wynosić:
a) uniesienia ST o
a) uniesienia ST o
0,25 mV u mężczyzn w wieku poniżej 40 lat
0,25 mV u mężczyzn w wieku poniżej 40 lat
b) uniesienie ST o
b) uniesienie ST o
0,20 mV u mężczyzn w wieku powyżej 40
0,20 mV u mężczyzn w wieku powyżej 40
lat
lat
c) uniesienie ST o
c) uniesienie ST o
0,15 mV u kobiet
0,15 mV u kobiet

3)
3)
pojawienie się patologicznych zał. „Q” ze
pojawienie się patologicznych zał. „Q” ze
zmniejszeniem wysokości załamków „R”.
zmniejszeniem wysokości załamków „R”.
Nieobecność załamków „Q” stwierdza się częściej
Nieobecność załamków „Q” stwierdza się częściej
u chorych leczonych reperfuzyjnie, lub w
u chorych leczonych reperfuzyjnie, lub w
przypadku
przypadku
małych zawałów serca.
małych zawałów serca.
4)
4)
powrót odcinków ST do linii izoelektrycznej,
powrót odcinków ST do linii izoelektrycznej,
z dalszym zmniejszaniem się amplitudy „R”,
z dalszym zmniejszaniem się amplitudy „R”,
pogłębianiem „Q” i powstaniem ujemnych „T”.
pogłębianiem „Q” i powstaniem ujemnych „T”.
Nowo powstały LBBB (u około 7% chorych na
Nowo powstały LBBB (u około 7% chorych na
STEMI) uważa się za elektrokardiograficzny objaw
STEMI) uważa się za elektrokardiograficzny objaw
STEMI, równoważny z uniesieniem ST. Cechy
STEMI, równoważny z uniesieniem ST. Cechy
pozwalające podejrzewać świeży zawał serca w
pozwalające podejrzewać świeży zawał serca w
przypadku LBBB to przede wszystkim obecność „QS”
przypadku LBBB to przede wszystkim obecność „QS”
w V1 – V4
w V1 – V4
oraz w V5 – V6.
oraz w V5 – V6.

Podstawowe lokalizacje zawału w EKG
Podstawowe lokalizacje zawału w EKG
a)
a)
przedni
przedni
(V1), V2 – V4, (V5 – V6)
(V1), V2 – V4, (V5 – V6)
b)
b)
boczny
boczny
I, aVL
I, aVL
(ewent. +
(ewent. +
V6
V6
, wg PTK)
, wg PTK)
c)
c)
dolny
dolny
II, III, aVF
II, III, aVF
d)
d)
tylny
tylny
lokalizacja zmian zależna od fazy
lokalizacja zmian zależna od fazy
zawału
zawału
e)
e)
prawa komora
prawa komora
uniesienia odcinka ST w
uniesienia odcinka ST w
V4R –
V4R –
V6R
V6R
o
o
0,05 mV.
0,05 mV.
* w nawiasach odprowadzenia , w których cechy
* w nawiasach odprowadzenia , w których cechy
zawału
zawału
przedniej ściany rzadziej występują
przedniej ściany rzadziej występują

Formy zmian EKG w zawale tylnym
Formy zmian EKG w zawale tylnym
podejrzenie świeżego zawału tylnego
podejrzenie świeżego zawału tylnego
V1 – V3 obniżenie ST ≥0,5 mm z
V1 – V3 obniżenie ST ≥0,5 mm z
dodatnimi
dodatnimi
załamkami T
załamkami T
potwierdzenie tego rozpoznania
potwierdzenie tego rozpoznania
w V7 – V9 uniesienie ST ≥0,5 mm
w V7 – V9 uniesienie ST ≥0,5 mm
(u mężczyzn
(u mężczyzn
40 rż. ≥1,0 mm
40 rż. ≥1,0 mm
zawał tylny przebyty
zawał tylny przebyty
w V1 – V2 R ≥0,04 sec. z R
w V1 – V2 R ≥0,04 sec. z R
S i dodatnimi
S i dodatnimi
załamkami T (w EKG bez zaburzeń
załamkami T (w EKG bez zaburzeń
przewodzenia
przewodzenia
śródkomorowego) wg ESC
śródkomorowego) wg ESC

Nazewnictwo EKG jednoczasowo
Nazewnictwo EKG jednoczasowo
dokonanych zawałów serca zlokalizowanych
dokonanych zawałów serca zlokalizowanych
w obrębie paru ścian i ich przypuszczalne
w obrębie paru ścian i ich przypuszczalne
anatomiczne lokalizacje
anatomiczne lokalizacje
Cechy zawału Miano EKG wg Przypuszczalna lokalizacja
Cechy zawału Miano EKG wg Przypuszczalna lokalizacja
w odprowadzeniu aktualnych zaleceń anatomiczna zawału
w odprowadzeniu aktualnych zaleceń anatomiczna zawału
I, aVL, V2-V6
I, aVL, V2-V6
przednio- boczny przednio-koniuszkowy
przednio- boczny przednio-koniuszkowy
rozległy przedni
rozległy przedni
I, aVL, V5-V6
I, aVL, V5-V6
przednio – boczny boczno – koniuszkowy
przednio – boczny boczno – koniuszkowy
II, III, aVF, V5 – V6
II, III, aVF, V5 – V6
dolno – przedni dolno - koniuszkowy
dolno – przedni dolno - koniuszkowy

Przykłady zwierciadlanego obniżenia odcinków ST
Przykłady zwierciadlanego obniżenia odcinków ST
Zwierciadlane
Zwierciadlane
Skutek uniesienia ST
Skutek uniesienia ST
obniżenie ST
obniżenie ST
w V1 – V3 w V7 – V9
w V1 – V3 w V7 – V9
w V5 w aVR, podczas zamknięcia GMKP
w V5 w aVR, podczas zamknięcia GMKP
nad GPrz
nad GPrz
w I, aVL w III, podczas zamknięcia PTW lub
w I, aVL w III, podczas zamknięcia PTW lub
GMKP
GMKP
okrążającej koniuszek
okrążającej koniuszek
w II, III, aVF w aVR i aVL , podczas
w II, III, aVF w aVR i aVL , podczas
proksymalnego
proksymalnego
zamknięcia GMKP
zamknięcia GMKP

Przyczyny uniesienia odcinka ST w aVR
Przyczyny uniesienia odcinka ST w aVR
a)
a)
istotne zwężenie pnia lewej tętnicy wieńcowej
istotne zwężenie pnia lewej tętnicy wieńcowej
b)
b)
istotne zwężenie 3 głównych tętnic wieńcowych
istotne zwężenie 3 głównych tętnic wieńcowych
c)
c)
zamknięcie GMKP nad GPrz lub zamknięcie GPrz
zamknięcie GMKP nad GPrz lub zamknięcie GPrz
d)
d)
rozlane niedokrwienie podwsierdziowe, np. w
rozlane niedokrwienie podwsierdziowe, np. w
trakcie
trakcie
próby wysiłkowej, lub w spoczynku, wskutek
próby wysiłkowej, lub w spoczynku, wskutek
dużego
dużego
przerostu lewej komory
przerostu lewej komory
e)
e)
ostre przeciążenie prawej komory w zatorowości
ostre przeciążenie prawej komory w zatorowości
płucnej
płucnej
GMKP – gałąź międzykomorowa przednia
GMKP – gałąź międzykomorowa przednia
GPrz – gałąź przegrodowa
GPrz – gałąź przegrodowa

Grupy odprowadzeń reprezentujące obszary
Grupy odprowadzeń reprezentujące obszary
unaczynienia serca przez główne tętnice
unaczynienia serca przez główne tętnice
wieńcowe
wieńcowe
V1 - V6 GMKP
V1 - V6 GMKP
I, aVL, (V5 – V6) GO, GD – GMKP
I, aVL, (V5 – V6) GO, GD – GMKP
II, III, aVF (V5 – V6) PTW, GO, GMKP
II, III, aVF (V5 – V6) PTW, GO, GMKP
(V1), V3R, V4R PTW
(V1), V3R, V4R PTW
V7 – V9 PTW, GO
V7 – V9 PTW, GO
obecność zmian w odprowadzeniach wymienionych w nawiasach
obecność zmian w odprowadzeniach wymienionych w nawiasach
nie wpływa na rozpoznanie odpowiedzialnej za zawał tętnicy
nie wpływa na rozpoznanie odpowiedzialnej za zawał tętnicy
GD – gałąź diagonalna, GMKP – gałąź międzykomorowa przednia,
GD – gałąź diagonalna, GMKP – gałąź międzykomorowa przednia,
GO – gałąź okalająca PTW – prawa tętnica wieńcowa
GO – gałąź okalająca PTW – prawa tętnica wieńcowa

LECZENIE OSTREGO ZAWAŁU SERCA
LECZENIE OSTREGO ZAWAŁU SERCA
Celem leczenia zawału serca jest
Celem leczenia zawału serca jest
przywrócenie
przywrócenie
przepływu krwi przez tętnicę nasierdziową
przepływu krwi przez tętnicę nasierdziową
odpowiedzialną za zawał i przywrócenie perfuzji
odpowiedzialną za zawał i przywrócenie perfuzji
mięśnia sercowego
mięśnia sercowego
.
.
Leczenie przeciwbólowe w STEMI jest bardzo ważne
Leczenie przeciwbólowe w STEMI jest bardzo ważne
z pobudek humanitarnych, zmniejsza także aktywację
z pobudek humanitarnych, zmniejsza także aktywację
układu współczulnego, obkurczenie naczyń i
układu współczulnego, obkurczenie naczyń i
obciążenie serca. Zaleca się zastosowanie:
obciążenie serca. Zaleca się zastosowanie:
1)
1)
opioidu
opioidu
i.v.,
i.v.,
najczęściej morfiny
najczęściej morfiny
(np. 4-8 mg, kolejne
(np. 4-8 mg, kolejne
wstrzyknięcia po 2 mg w odstępach co 5-15 min., aż do
wstrzyknięcia po 2 mg w odstępach co 5-15 min., aż do
ustąpienia bólu); należy unikać podawania
ustąpienia bólu); należy unikać podawania
domięśniowego. Działania niepożądane to nudności
domięśniowego. Działania niepożądane to nudności
i wymioty, hipotensja z bradykardią i depresja układu
i wymioty, hipotensja z bradykardią i depresja układu
oddechowego; równocześnie z opioidem można podać
oddechowego; równocześnie z opioidem można podać
lek przeciwwymiotny, np. metoklopramid 5-10 mg i.v.
lek przeciwwymiotny, np. metoklopramid 5-10 mg i.v.

2)
2)
tlenu
tlenu
(2-4litry/min. przez maskę lub
(2-4litry/min. przez maskę lub
donosowo)
donosowo)
chorym z dusznością lub innymi objawami
chorym z dusznością lub innymi objawami
niewydolności serca (gdy SaO
niewydolności serca (gdy SaO
2
2
95%);
95%);
nieinwazyjne monitorowanie wysycenia
nieinwazyjne monitorowanie wysycenia
hemoglobiny krwi tętniczej tlenem za
hemoglobiny krwi tętniczej tlenem za
pomocą
pomocą
pulsoksymetrii bardzo ułatwia podjęcie
pulsoksymetrii bardzo ułatwia podjęcie
decyzji
decyzji
o podawaniu tlenu lub, w ciężkich
o podawaniu tlenu lub, w ciężkich
przypadkach, o mechanicznym wspomaganiu
przypadkach, o mechanicznym wspomaganiu
wentylacji;
wentylacji;

LECZENIE REPERFUZYJNE
LECZENIE REPERFUZYJNE
mechaniczne
mechaniczne
(przezskórna interwencja wieńcowa-PTCA) lub
(przezskórna interwencja wieńcowa-PTCA) lub
farmakologiczne
farmakologiczne
– jest wskazane:
– jest wskazane:
1)
1)
U wszystkich pacjentów z bólem lub
U wszystkich pacjentów z bólem lub
dyskomfortem
dyskomfortem
w klatce piersiowej trwającym
w klatce piersiowej trwającym
12 godzin i
12 godzin i
przetrwałym uniesieniem odcinka ST lub świeżym,
przetrwałym uniesieniem odcinka ST lub świeżym,
albo prawdopodobnie świeżym LBBB. Preferowaną
albo prawdopodobnie świeżym LBBB. Preferowaną
metodą
metodą
jest pierwotna PTCA, jeśli może być wykonana przez
jest pierwotna PTCA, jeśli może być wykonana przez
doświadczony zespół najszybciej jak to możliwe.
doświadczony zespół najszybciej jak to możliwe.
2)
2)
PTCA jest zalecane u chorych we wstrząsie lub z
PTCA jest zalecane u chorych we wstrząsie lub z
przeciwwskazaniami do leczenia fibrynolitycznego,
przeciwwskazaniami do leczenia fibrynolitycznego,
niezależnie od opóźnienia leczenia.
niezależnie od opóźnienia leczenia.
3)
3)
należy je rozważyć, gdy objawy podmiotowe
należy je rozważyć, gdy objawy podmiotowe
zawału pojawiły się przed > 12 godzinami, ale
zawału pojawiły się przed > 12 godzinami, ale
kliniczne lub elektrokardiograficzne objawy
kliniczne lub elektrokardiograficzne objawy
niedokrwienia mięśnia sercowego utrzymują się.
niedokrwienia mięśnia sercowego utrzymują się.

4)
4)
można je rozważyć po upływie 12 – 24
można je rozważyć po upływie 12 – 24
godzin od wystąpienia objawów
godzin od wystąpienia objawów
podmiotowych u chorych stabilnych bez
podmiotowych u chorych stabilnych bez
klinicznych i elektrokardiograficznych
klinicznych i elektrokardiograficznych
dowodów utrzymywania się niedokrwienia,
dowodów utrzymywania się niedokrwienia,
choć nie ma zgodności co do korzyści z
choć nie ma zgodności co do korzyści z
takiego postępowania.
takiego postępowania.
NIE ZALECA SIĘ PTCA
NIE ZALECA SIĘ PTCA
w zakresie
w zakresie
całkowicie zamkniętej tętnicy dozawałowej u
całkowicie zamkniętej tętnicy dozawałowej u
chorych w stabilnym stanie klinicznym i bez
chorych w stabilnym stanie klinicznym i bez
objawów niedokrwienia mięśnia sercowego,
objawów niedokrwienia mięśnia sercowego,
jeśli od wystąpienia objawów podmiotowych
jeśli od wystąpienia objawów podmiotowych
upłynęły
upłynęły
>24 godziny.
>24 godziny.

W Polsce rocznie
W Polsce rocznie
hospitalizowanych jest około
hospitalizowanych jest około
40
40
000
000
pacjentów z
pacjentów z
STEMI
STEMI
i 2-krotnie więcej z NSTE-ACS.
i 2-krotnie więcej z NSTE-ACS.
1/3 pacjentów z STEMI umiera
1/3 pacjentów z STEMI umiera
przed przybyciem do szpitala.
przed przybyciem do szpitala.
Zawał serca
Zawał serca
jest najczęstszą
jest najczęstszą
pojedynczą przyczyną zgonu,
pojedynczą przyczyną zgonu,
odpowiadającą za
odpowiadającą za
21 000 zgonów
21 000 zgonów
rocznie
rocznie
w naszym kraju.
w naszym kraju.

Obecnie możliwe jest zastosowanie
Obecnie możliwe jest zastosowanie
trombektomii mechanicznej
trombektomii mechanicznej
, która
, która
pozwala na odessanie skrzepliny z
pozwala na odessanie skrzepliny z
tętnicy wieńcowej przed
tętnicy wieńcowej przed
wszczepieniem stentu, co zapobiega
wszczepieniem stentu, co zapobiega
embolizacji obwodu naczynia.
embolizacji obwodu naczynia.
Skuteczność angiograficzna
Skuteczność angiograficzna
zabiegu oceniana przywróceniem
zabiegu oceniana przywróceniem
prawidłowego przepływu w tętnicy
prawidłowego przepływu w tętnicy
odpowiedzialnej za zawał (tzw.
odpowiedzialnej za zawał (tzw.
przepływ
przepływ
TIMI 3
TIMI 3
) wynosi w
) wynosi w
nieselekcjonowanych grupach
nieselekcjonowanych grupach
pacjentów
pacjentów
od 80 do 90%.
od 80 do 90%.

Prawdą jest, że
Prawdą jest, że
angiograficzna
angiograficzna
skuteczność
skuteczność
zabiegu PTCA nie
zabiegu PTCA nie
pogarsza się w miarę upływu czasu
pogarsza się w miarę upływu czasu
od początku objawów zawału do
od początku objawów zawału do
wykonania zabiegu. Niestety,
wykonania zabiegu. Niestety,
maleje
maleje
korzyść kliniczna z rewaskularyzacji
korzyść kliniczna z rewaskularyzacji
wykonanej z opóźnieniem.
wykonanej z opóźnieniem.
Wraz z upływem czasu strefa
Wraz z upływem czasu strefa
nieodwracalnej martwicy szerzy się
nieodwracalnej martwicy szerzy się
od warstwy podwsierdziowej w
od warstwy podwsierdziowej w
stronę podnasierdziową mięśnia
stronę podnasierdziową mięśnia
sercowego.
sercowego.

PRZEZSKÓRNA INTERWENCJA WIEŃCOWA
PRZEZSKÓRNA INTERWENCJA WIEŃCOWA
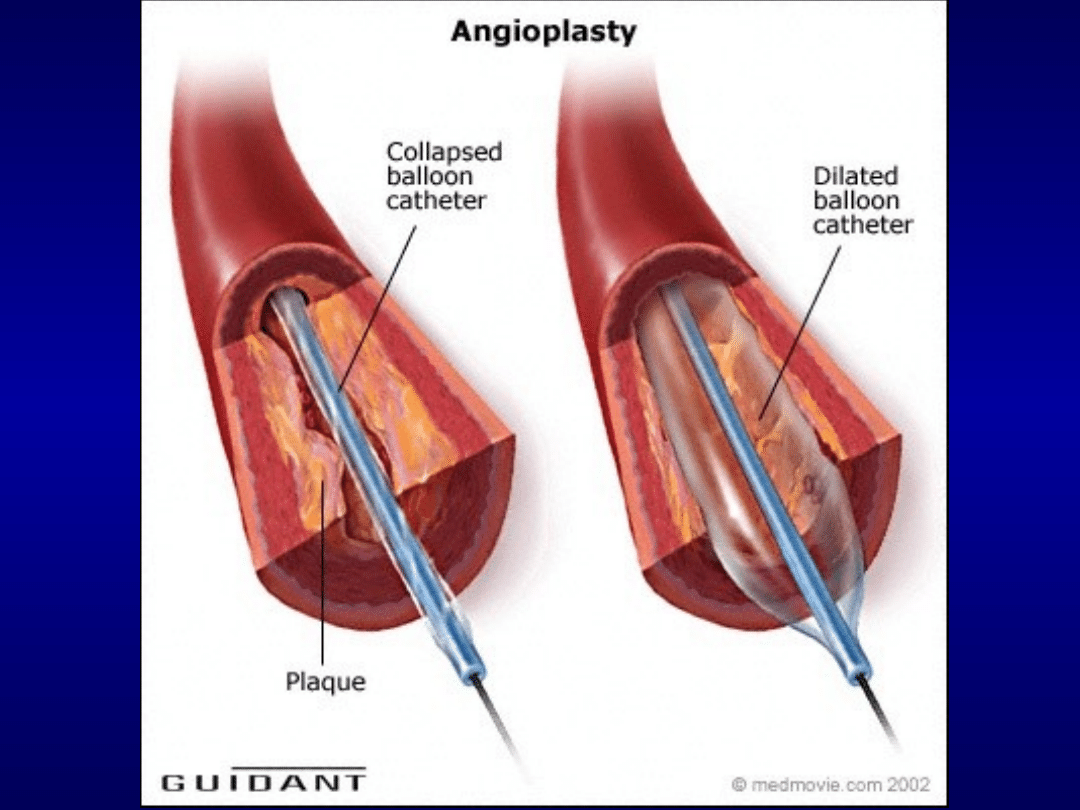
Pierwotną PTCA definiuje się jako angioplastykę
Pierwotną PTCA definiuje się jako angioplastykę
tętnicy wieńcowej z wszczepieniem stentu, bez
tętnicy wieńcowej z wszczepieniem stentu, bez
uprzedniego lub równoczesnego leczenia
uprzedniego lub równoczesnego leczenia
fibrynolitycznego.
fibrynolitycznego.
Pierwotna PTCA powinna być rutynowym
Pierwotna PTCA powinna być rutynowym
postępowaniem u pacjentów z STEMI tylko w
postępowaniem u pacjentów z STEMI tylko w
szpitalach pełniących całodobowe dyżury
szpitalach pełniących całodobowe dyżury
interwencyjne (24godz./7dni), w których wykonuje się
interwencyjne (24godz./7dni), w których wykonuje się
dużo zabiegów (co gwarantuje odpowiednie
dużo zabiegów (co gwarantuje odpowiednie
doświadczenie kardiologa wykonującego zabieg i
doświadczenie kardiologa wykonującego zabieg i
personelu pomocniczego) i śmiertelność jest mniejsza.
personelu pomocniczego) i śmiertelność jest mniejsza.

W ostrej fazie zawału STEMI powinno się
W ostrej fazie zawału STEMI powinno się
udrożniać tylko tętnicę odpowiedzialną za
udrożniać tylko tętnicę odpowiedzialną za
zawał
zawał
(z wyjątkiem chorych we wstrząsie).
(z wyjątkiem chorych we wstrząsie).
Pełną rewaskularyzację w przypadku
Pełną rewaskularyzację w przypadku
stwierdzenia innych klinicznie istotnych zwężeń
stwierdzenia innych klinicznie istotnych zwężeń
można przeprowadzić później, w zależności od
można przeprowadzić później, w zależności od
występowania objawów niedokrwienia.
występowania objawów niedokrwienia.
Ratunkową PTCA, tzn. PTCA po nieskutecznej
Ratunkową PTCA, tzn. PTCA po nieskutecznej
fibrynolizie,
fibrynolizie,
po zakończeniu której w ciągu 60 –
po zakończeniu której w ciągu 60 –
90 min. nie ustąpiły objawy kliniczne, a w EKG
90 min. nie ustąpiły objawy kliniczne, a w EKG
utrzymują się nadal uniesienia odcinków ST;
utrzymują się nadal uniesienia odcinków ST;
tzn. obserwujemy obniżenia ST, ale o mniej
tzn. obserwujemy obniżenia ST, ale o mniej
aniżeli 50% w stosunku do wyjściowych
aniżeli 50% w stosunku do wyjściowych
uniesień ST
uniesień ST
, należy rozważyć u chorych z
, należy rozważyć u chorych z
rozległym zawałem serca w ciągu 12 godzin od
rozległym zawałem serca w ciągu 12 godzin od
wystąpienia objawów
wystąpienia objawów
.
.

Pożądane czasy interwencji od
Pożądane czasy interwencji od
pierwszego kontaktu medycznego:
pierwszego kontaktu medycznego:
1) do wykonania EKG i ustalenia
1) do wykonania EKG i ustalenia
rozpoznania – do 10 minut
rozpoznania – do 10 minut
2) do rozpoczęcia leczenia
2) do rozpoczęcia leczenia
fibrynolitycznego – do 30 minut
fibrynolitycznego – do 30 minut
3) do pierwotnej PCI
3) do pierwotnej PCI
a)
a)
w szpitalach, w których wykonuje
w szpitalach, w których wykonuje
się
się
taki zabieg – do 60 minut
taki zabieg – do 60 minut

b)
b)
w pozostałych przypadkach – do 90 minut
w pozostałych przypadkach – do 90 minut
(60 minut, jeśli chory trafia wcześnie
(60 minut, jeśli chory trafia wcześnie
z dużym zagrożonym obszarem mięśnia
z dużym zagrożonym obszarem mięśnia
sercowego)
sercowego)
c)
c)
zamiast fibrynolizy – do 120 minut (90 minut,
zamiast fibrynolizy – do 120 minut (90 minut,
jeśli chory trafia wcześnie z dużym
jeśli chory trafia wcześnie z dużym
zagrożonym
zagrożonym
obszarem mięśnia sercowego); jeśli zwłoka
obszarem mięśnia sercowego); jeśli zwłoka
byłaby
byłaby
dłuższa, należy rozważyć fibrynolizę.
dłuższa, należy rozważyć fibrynolizę.
Czas od skutecznej fibrynolizy do wykonania
Czas od skutecznej fibrynolizy do wykonania
koronarografii powinien wynosić 3 – 24 godzin.
koronarografii powinien wynosić 3 – 24 godzin.

Zalecenia dotyczące pierwotnej PCI
Zalecenia dotyczące pierwotnej PCI
1)
1)
pierwotną PCI zamiast fibrynolizy, jeśli
pierwotną PCI zamiast fibrynolizy, jeśli
zabieg wykona doświadczony zespół w
zabieg wykona doświadczony zespół w
ciągu 120 min. od pierwszego kontaktu
ciągu 120 min. od pierwszego kontaktu
medycznego (wskazanie I/A)
medycznego (wskazanie I/A)
2)
2)
pierwotną PCI u chorych z ciężką ostrą
pierwotną PCI u chorych z ciężką ostrą
niewydolnością serca lub ze wstrząsem
niewydolnością serca lub ze wstrząsem
kardiogennym, pod warunkiem, że
kardiogennym, pod warunkiem, że
spodziewane opóźnienie związane z PCI nie
spodziewane opóźnienie związane z PCI nie
będzie zbyt długie i od wystąpienia objawów
będzie zbyt długie i od wystąpienia objawów
podmiotowych upłynęło niewiele czasu
podmiotowych upłynęło niewiele czasu
(wskazanie I/B)
(wskazanie I/B)
3)
3)
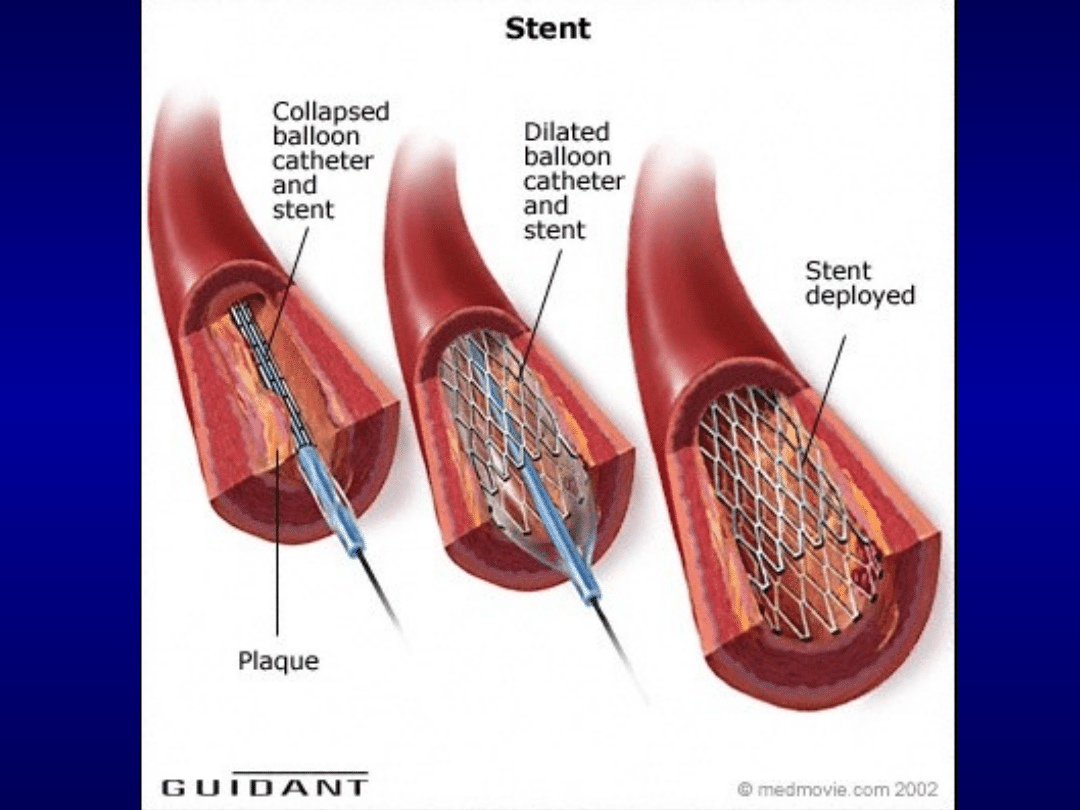
pierwotną PCI z wszczepieniem stentu, a
pierwotną PCI z wszczepieniem stentu, a
nie samą angioplastyką balonową
nie samą angioplastyką balonową
(wskazanie I/A)
(wskazanie I/A)

Należy rozważyć:
Należy rozważyć:
1)
1)
wykonanie zabiegu z dojścia promieniowego,
wykonanie zabiegu z dojścia promieniowego,
a nie udowego, pod warunkiem, że operator ma
a nie udowego, pod warunkiem, że operator ma
odpowiednie doswiadczenie (zalecenie IIa/B)
odpowiednie doswiadczenie (zalecenie IIa/B)
2)
2)
wszczepienie stentów uwalniających lek (DES)
wszczepienie stentów uwalniających lek (DES)
zamiast stentów metalowych (BMS), jeśli chory
zamiast stentów metalowych (BMS), jeśli chory
nie ma przeciwwskazań do długotrwałej
nie ma przeciwwskazań do długotrwałej
podwójnej terapii przeciwpłytkowej (tj. nie ma
podwójnej terapii przeciwpłytkowej (tj. nie ma
wskazania do leczenia doustnym
wskazania do leczenia doustnym
antykoagulantem ani dużego oszacowanego
antykoagulantem ani dużego oszacowanego
długoterminowego ryzyka krwawienia) i
długoterminowego ryzyka krwawienia) i
prawdopodobnie będzie przestrzegał zaleceń
prawdopodobnie będzie przestrzegał zaleceń
lekarskich (zalecenie IIa/A).
lekarskich (zalecenie IIa/A).
3)
3)
rutynową aspirację zakrzepu (zalecenie IIa/B).
rutynową aspirację zakrzepu (zalecenie IIa/B).

Wskazania do koronarografii
Wskazania do koronarografii
i najprawdopodobniej do
i najprawdopodobniej do
PTCA
PTCA
mają wszyscy pacjenci we
mają wszyscy pacjenci we
wstrząsie kardiogennym
wstrząsie kardiogennym
,
,
niezależnie od czasu, jaki minął
niezależnie od czasu, jaki minął
od początku objawów
od początku objawów
OZW i od
OZW i od
wystąpienia wstrząsu, co znosi
wystąpienia wstrząsu, co znosi
okno czasowe odpowiednio 36 i
okno czasowe odpowiednio 36 i
18 godzin występujące w
18 godzin występujące w
wytycznych dotyczących STEMI
wytycznych dotyczących STEMI
z 2008 roku.
z 2008 roku.

W przypadku nieskuteczności PTCA, braku
W przypadku nieskuteczności PTCA, braku
możliwości poszerzenia zamkniętej tętnicy
możliwości poszerzenia zamkniętej tętnicy
wieńcowej lub utrzymywania się objawów
wieńcowej lub utrzymywania się objawów
niedokrwiennych pomimo wykonanej PTCA –
niedokrwiennych pomimo wykonanej PTCA –
może być wskazane wykonanie
może być wskazane wykonanie
pomostowania aortalno-wieńcowego (CABG).
pomostowania aortalno-wieńcowego (CABG).
Jeśli u chorego ze STEMI niezbędne jest
Jeśli u chorego ze STEMI niezbędne jest
wszczepienie stentu do tętnicy
wszczepienie stentu do tętnicy
odpowiedzialnej za zawał, ale w niedalekiej
odpowiedzialnej za zawał, ale w niedalekiej
przyszłości przewiduje się CABG, to zaleca
przyszłości przewiduje się CABG, to zaleca
się użycie niepowlekanego stentu
się użycie niepowlekanego stentu
metalowego, a nie stentu uwalniającego lek,
metalowego, a nie stentu uwalniającego lek,
gdyż pozwala to uniknąć ostrej
gdyż pozwala to uniknąć ostrej
okołooperacyjnej zakrzepicy w stencie.
okołooperacyjnej zakrzepicy w stencie.

U CHORYCH PODDAWANYCH PIERWOTNEJ PTCA NALEŻY ZASTOSOWAĆ
U CHORYCH PODDAWANYCH PIERWOTNEJ PTCA NALEŻY ZASTOSOWAĆ
LECZENIE PRZECIWZAKRZEPOWE.
LECZENIE PRZECIWZAKRZEPOWE.
1) Leki przeciwpłytkowe
1) Leki przeciwpłytkowe
a)
a)
ASA
ASA
– niezwłocznie u wszystkich pacjentów z
– niezwłocznie u wszystkich pacjentów z
prawdopodobnym
prawdopodobnym
rozpoznaniem STEMI, doustnie w dawce 150-325 mg,
rozpoznaniem STEMI, doustnie w dawce 150-325 mg,
następnie codziennie
następnie codziennie
do końca życia
do końca życia
, chory powinien
, chory powinien
przyjmować ASA
przyjmować ASA
w dawce 75 – 100 mg/dobę.
w dawce 75 – 100 mg/dobę.
b)
b)
klopidogrel
klopidogrel
(jeśli niedostępne są - prasugrel lub tikagrelor)
(jeśli niedostępne są - prasugrel lub tikagrelor)
–
–
jak najszybciej u wszystkich chorych ze STEMI
jak najszybciej u wszystkich chorych ze STEMI
przygotowywanych do PTCA, w dawce nasycającej 600 mg w celu
przygotowywanych do PTCA, w dawce nasycającej 600 mg w celu
szybszego i silniejszego zahamowania agregacji płytek krwi; w
szybszego i silniejszego zahamowania agregacji płytek krwi; w
leczeniu przewlekłym dawka
leczeniu przewlekłym dawka
75 mg/dobę.
75 mg/dobę.
c)
c)
abcyksymab
abcyksymab
(antagonista receptora GPIIbIIIa) 0,25 mg/kg we
(antagonista receptora GPIIbIIIa) 0,25 mg/kg we
wstrzyknięciu
wstrzyknięciu
i.v
i.v
., a następnie we wlewie
., a następnie we wlewie
i.v
i.v
. 0, 125
. 0, 125
g/kg/min.
g/kg/min.
(maksymalnie 10
(maksymalnie 10
g/min przez 12 godzin); ewentualnie
g/min przez 12 godzin); ewentualnie
tirofiban
tirofiban
lub
lub
eptifibatyd
eptifibatyd
– u chorych ze wskazaniami do tego leczenia
– u chorych ze wskazaniami do tego leczenia

2) Lek antytrombinowy
2) Lek antytrombinowy
a)
a)
heparynę niefrakcjonowaną (HNF) we
heparynę niefrakcjonowaną (HNF) we
wstrzyknięciu
wstrzyknięciu
i.v.
i.v.
w dawce standardowej
w dawce standardowej
100U/kg mc.
100U/kg mc.
b)
b)
biwalirudynę (jako alternatywę dla HNF)
biwalirudynę (jako alternatywę dla HNF)
we
we
wstrzyknięciu
wstrzyknięciu
i.v
i.v
. 0,75 mg/kg, a następnie
. 0,75 mg/kg, a następnie
we
we
wlewie
wlewie
i.v
i.v
. 1,75 mg/kg/godz. wlew zwykle
. 1,75 mg/kg/godz. wlew zwykle
kończy się wraz z zakończeniem PTCA
kończy się wraz z zakończeniem PTCA
c)
c)
nie zaleca się stosowania fondaparynuksu.
nie zaleca się stosowania fondaparynuksu.

W przypadku stwierdzenia
W przypadku stwierdzenia
masywnych skrzeplin
masywnych skrzeplin
w tętnicy
w tętnicy
odpowiedzialnej za zawał oraz
odpowiedzialnej za zawał oraz
w przypadku wystąpienia
w przypadku wystąpienia
powikłań zakrzepowych zabiegu
powikłań zakrzepowych zabiegu
PTCA, leczenie to uzupełnia się o
PTCA, leczenie to uzupełnia się o
bloker receptora
bloker receptora
glikoproteinowego IIb / IIIa
glikoproteinowego IIb / IIIa
(
(
abcyksymab, tirofiban,
abcyksymab, tirofiban,
eptifibatyt
eptifibatyt
) podawany dożylnie.
) podawany dożylnie.

Klasycznie, pacjentom z
Klasycznie, pacjentom z
ostrymi zespołami wieńcowymi,
ostrymi zespołami wieńcowymi,
leczonym PTCA podaje się
leczonym PTCA podaje się
kwas
kwas
acetylosa-licylowy
acetylosa-licylowy
w dawce
w dawce
nasycającej
nasycającej
300-500 mg p.o.,
300-500 mg p.o.,
heparynę niefrakcjonowaną
heparynę niefrakcjonowaną
100 j.m./kg masy ciała i.v.
100 j.m./kg masy ciała i.v.
i
i
klopidogrel
klopidogrel
w dawce nasycającej
w dawce nasycającej
600 mg p.o.
600 mg p.o.

Słabą stroną
Słabą stroną
klopidogrelu
klopidogrelu
jest dość
jest dość
długi czas od podania doustnego do
długi czas od podania doustnego do
wystąpienia efektu
wystąpienia efektu
zahamowania płytek
zahamowania płytek
(co najmniej
(co najmniej
2 godz
2 godz
.) oraz zjawisko
.) oraz zjawisko
oporności na ten
oporności na ten
lek
lek
, stwierdzane u co najmniej
, stwierdzane u co najmniej
15%
15%
pacjentów.
pacjentów.
Aktualnie zaleca się łączenie kwasu
Aktualnie zaleca się łączenie kwasu
acetylosalicylowego z prasugrelem
acetylosalicylowego z prasugrelem
(Efient), tabletki powlekane a 10 mg).
(Efient), tabletki powlekane a 10 mg).
Dawka
Dawka
nasycająca prasugrelu 60 mg,
nasycająca prasugrelu 60 mg,
podtrzymująca 10 mg na dobę.
podtrzymująca 10 mg na dobę.
Może też być stosowany
Może też być stosowany
tikagrelor w
tikagrelor w
dawkach: nasycającej 180 mg i następnie
dawkach: nasycającej 180 mg i następnie
podtrzymującej 2 x 90 mg na dobę.
podtrzymującej 2 x 90 mg na dobę.

Klasyczne już połączenie kwasu
Klasyczne już połączenie kwasu
acetylosalicylowego z
acetylosalicylowego z
klopidogrelem ma być stosowane
klopidogrelem ma być stosowane
jedynie w wypadku niedostępności
jedynie w wypadku niedostępności
prasugrelu lub tikagreloru (
prasugrelu lub tikagreloru (
wysoka
wysoka
cena tych leków !
cena tych leków !
).
).
W takiej sytuacji można rozważyć
W takiej sytuacji można rozważyć
stosowanie podwójnej dawki
stosowanie podwójnej dawki
podtrzymującej klopidogrelu (150
podtrzymującej klopidogrelu (150
mg) przez pierwsze 1-2 tygodnie, co
mg) przez pierwsze 1-2 tygodnie, co
ma wiązać się ze zmniejszeniem
ma wiązać się ze zmniejszeniem
częstości występowania zakrzepicy
częstości występowania zakrzepicy
w stencie.
w stencie.

Obecnie krótkoterminowa
Obecnie krótkoterminowa
śmiertelność wśród wszystkich
śmiertelność wśród wszystkich
chorych z STEMI leczonych
chorych z STEMI leczonych
PTCA wynosi ok. 5%, w tym
PTCA wynosi ok. 5%, w tym
wśród chorych przyjmowanych
wśród chorych przyjmowanych
we wstrząsie kardiogennym
we wstrząsie kardiogennym
wynosi ona ok. 50%, a bez
wynosi ona ok. 50%, a bez
wstrząsu kardiogennego
wstrząsu kardiogennego
śmiertelność ta wynosi około
śmiertelność ta wynosi około
2%.
2%.

LECZENIE FIBRYNOLITYCZNE
LECZENIE FIBRYNOLITYCZNE
Zaleca się wówczas, jeśli nie ma
Zaleca się wówczas, jeśli nie ma
przeciwwskazań i jeśli pierwotna PTCA nie
przeciwwskazań i jeśli pierwotna PTCA nie
może być wykonana w zalecanym czasie tj.
może być wykonana w zalecanym czasie tj.
do 2 godz.
do 2 godz.
od pierwszego kontaktu medycznego i/lub
od pierwszego kontaktu medycznego i/lub
do 90 min. u chorych zgłaszających się do
do 90 min. u chorych zgłaszających się do
lekarza
lekarza
w czasie krótszym aniżeli 2 godziny od
w czasie krótszym aniżeli 2 godziny od
początku objawów rozległego zawału serca
początku objawów rozległego zawału serca
i o małym ryzyku krwawienia.
i o małym ryzyku krwawienia.
Zaleca się stosowanie leku swoistego dla
Zaleca się stosowanie leku swoistego dla
fibryny (
fibryny (
alteplazy, reteplazy, tenekteplazy
alteplazy, reteplazy, tenekteplazy
).
).

PRZECIWWSKAZANIA BEZWZGLĘDNE
PRZECIWWSKAZANIA BEZWZGLĘDNE
DO FIBRYNOLIZY
DO FIBRYNOLIZY
1)
1)
Kiedykolwiek przebyty udar krwotoczny mózgu lub
Kiedykolwiek przebyty udar krwotoczny mózgu lub
udar mózgu o nieznanej przyczynie.
udar mózgu o nieznanej przyczynie.
2)
2)
Udar niedokrwienny mózgu w ciągu ostatnich 6
Udar niedokrwienny mózgu w ciągu ostatnich 6
miesięcy
miesięcy
3)
3)
Uszkodzenie lub nowotwór ośrodkowego układu
Uszkodzenie lub nowotwór ośrodkowego układu
nerwowego
nerwowego
4)
4)
Niedawno przebyty duży uraz, zabieg operacyjny
Niedawno przebyty duży uraz, zabieg operacyjny
lub
lub
uraz głowy (w ciągu ostatnich 3 tygodni)
uraz głowy (w ciągu ostatnich 3 tygodni)
5)
5)
Krwawienie z przewodu pokarmowego w ciągu
Krwawienie z przewodu pokarmowego w ciągu
ostatniego miesiąca
ostatniego miesiąca
6)
6)
Skaza krwotoczna
Skaza krwotoczna
7)
7)
Rozwarstwienie aorty
Rozwarstwienie aorty
8)
8)
Nakłucia w miejscach nie dających się ucisnąć
Nakłucia w miejscach nie dających się ucisnąć
(np. biopsja wątroby, nakłucie lędźwiowe)
(np. biopsja wątroby, nakłucie lędźwiowe)

DAWKOWANIE LEKÓW FIBRYNOLITYCZNYCH
DAWKOWANIE LEKÓW FIBRYNOLITYCZNYCH
1)
1)
Alteplaza
Alteplaza
(t-PA) wstrzyknięcie
(t-PA) wstrzyknięcie
i.v
i.v
. 15 mg, a następnie
. 15 mg, a następnie
0,75 mg/kg w ciągu 30 min., a następnie 0,5 mg/kg przez
0,75 mg/kg w ciągu 30 min., a następnie 0,5 mg/kg przez
60 min.
60 min.
i.v
i.v
. (dawka całkowita nie może przekroczyć 100
. (dawka całkowita nie może przekroczyć 100
mg).
mg).
2)
2)
Reteplaza
Reteplaza
(r-PA) 10 U
(r-PA) 10 U
i.v
i.v
., a następnie 10 U
., a następnie 10 U
i.v
i.v
. po
. po
upływie
upływie
30 minut.
30 minut.
3)
3)
Tenekteplaza
Tenekteplaza
(TNK-tPA) pojedyncze wstrzyknięcie
(TNK-tPA) pojedyncze wstrzyknięcie
i.v
i.v
. 30
. 30
mg przy masie ciała (mc.)< 60 kg, 35 mg przy mc.od 60
mg przy masie ciała (mc.)< 60 kg, 35 mg przy mc.od 60
do <70 kg, 40 mg przy mc.od 70 do < 80 kg, 45 mg przy
do <70 kg, 40 mg przy mc.od 70 do < 80 kg, 45 mg przy
mc. Od 80 do <90kg lub 50 mg przy mc.
mc. Od 80 do <90kg lub 50 mg przy mc.
90 kg.
90 kg.
4)
4)
Streptokinaza
Streptokinaza
(SK) 1,5 mln U
(SK) 1,5 mln U
i.v
i.v
. w ciągu 30 – 60 minut;
. w ciągu 30 – 60 minut;
przeciwwskazaniem jest wcześniejsze podanie SK lub
przeciwwskazaniem jest wcześniejsze podanie SK lub
anistreplazy.
anistreplazy.

U chorych
U chorych
leczonych
leczonych
fibrynolitycznie
fibrynolitycznie
z powodu
z powodu
STEMI
STEMI
, pomimo skutecznej
, pomimo skutecznej
fibrynolizy należy wykonać
fibrynolizy należy wykonać
koronarografię i ewentualnie PTCA
koronarografię i ewentualnie PTCA
w ciągu 24 godzin
w ciągu 24 godzin
.
.
Natomiast u chorych po nie-
Natomiast u chorych po nie-
skutecznej fibrynolizie, ratunkową
skutecznej fibrynolizie, ratunkową
PTCA należy rozważyć najszybciej,
PTCA należy rozważyć najszybciej,
jak to możliwe.
jak to możliwe.

RUTYNOWE LECZENIE FARMAKOLOGICZNE
RUTYNOWE LECZENIE FARMAKOLOGICZNE
W OSTREJ FAZIE STEMI
W OSTREJ FAZIE STEMI
1)
1)
ASA
ASA
w dawce podtrzymującej 75 – 100 mg/dobę
w dawce podtrzymującej 75 – 100 mg/dobę
2)
2)
Klopidogrel
Klopidogrel
w dawce podtrzymującej 75 mg/dobę
w dawce podtrzymującej 75 mg/dobę
3)
3)
β–bloker
β–bloker
doustnie w dawce dostosowanej
doustnie w dawce dostosowanej
indywidualnie u każdego chorego
indywidualnie u każdego chorego
4)
4)
Inhibitor konwertazy angiotensyny (ACEI)
Inhibitor konwertazy angiotensyny (ACEI)
doustnie,
doustnie,
od pierwszego dnia u chorych obciążonych dużym
od pierwszego dnia u chorych obciążonych dużym
ryzykiem, zwłaszcza z frakcją wyrzutową lewej
ryzykiem, zwłaszcza z frakcją wyrzutową lewej
komory (LVEF) <40%, lub z niewydolnością serca
komory (LVEF) <40%, lub z niewydolnością serca
we wczesnej fazie STEMI. W razie nietolerancji
we wczesnej fazie STEMI. W razie nietolerancji
ACEI, należy zastosować bloker receptora
ACEI, należy zastosować bloker receptora
angiotensynowego (ARB).
angiotensynowego (ARB).
5)
5)
STATYNA
STATYNA

Antagoniści receptora dla ADP płytek
Antagoniści receptora dla ADP płytek
krwi (clopidogrel lub prasugrel lub
krwi (clopidogrel lub prasugrel lub
tikagrelor)
tikagrelor)
łącznie z ASA muszą być po STEMI
łącznie z ASA muszą być po STEMI
kontynuowane do
kontynuowane do
12 miesięcy
12 miesięcy
W
W
wyjątkowych
wyjątkowych
sytuacjach minimalny
sytuacjach minimalny
czas leczenia wynosi:
czas leczenia wynosi:
a)
a)
1 miesiąc
1 miesiąc
u chorych z wszczepionym stentem
u chorych z wszczepionym stentem
metalowym
metalowym
(BMS)
(BMS)
b)
b)
6 miesięcy
6 miesięcy
po wszczepieniu stentu
po wszczepieniu stentu
powlekanego
powlekanego
(DES)
(DES)

POSTĘPOWANIE W SZCZEGÓLNYCH TYPACH ZAWAŁU SERCA
POSTĘPOWANIE W SZCZEGÓLNYCH TYPACH ZAWAŁU SERCA
Zawał prawej komory
Zawał prawej komory
. Można go podejrzewać u chorych z
. Można go podejrzewać u chorych z
zawałem ściany dolnej, gdy stwierdza się swoistą, ale mało
zawałem ściany dolnej, gdy stwierdza się swoistą, ale mało
czułą triadę objawów:
czułą triadę objawów:
1)
1)
hipotensję,
hipotensję,
2)
2)
nieobecność patologicznych zmian osłuchowych nad polami
nieobecność patologicznych zmian osłuchowych nad polami
płucnymi
płucnymi
3)
3)
podwyższone ciśnienie w żyłach szyjnych
podwyższone ciśnienie w żyłach szyjnych
Za tym rozpoznaniem mocno przemawia uniesienie ST w V4R;
Za tym rozpoznaniem mocno przemawia uniesienie ST w V4R;
EKG z tego odprowadzenia powinno zostać zarejestrowane u
EKG z tego odprowadzenia powinno zostać zarejestrowane u
każdego chorego z zawałem ściany dolnej lub we wstrząsie.
każdego chorego z zawałem ściany dolnej lub we wstrząsie.
Bardzo charakterystyczne są także załamki Q i uniesienie
Bardzo charakterystyczne są także załamki Q i uniesienie
odcinka ST w V1 – V3.
odcinka ST w V1 – V3.
Zawał prawej komory może objawiać się wstrząsem, podobnie
Zawał prawej komory może objawiać się wstrząsem, podobnie
jak ciężka dysfunkcja lewej komory, ale leczenie tych dwóch
jak ciężka dysfunkcja lewej komory, ale leczenie tych dwóch
stanów znacznie się różni. W zawale prawej komory należy
stanów znacznie się różni. W zawale prawej komory należy
unikać stosowania leków rozszerzających naczynia, takich jak
unikać stosowania leków rozszerzających naczynia, takich jak
opioidy, azotany, ACEI, ARB i diuretyków. W wielu wypadkach
opioidy, azotany, ACEI, ARB i diuretyków. W wielu wypadkach
skuteczne jest dożylne przetaczanie płynów, początkowo
skuteczne jest dożylne przetaczanie płynów, początkowo
szybkie, z uważną kontrolą parametrów hemodynamicznych.
szybkie, z uważną kontrolą parametrów hemodynamicznych.

POWIKŁANIA ŚWIEŻEGO ZAWAŁU SERCA
POWIKŁANIA ŚWIEŻEGO ZAWAŁU SERCA
1)
1)
Zespół braku powrotu przepływu („no-reflow”)
Zespół braku powrotu przepływu („no-reflow”)
charakteryzuje się niedostatecznym powrotem
charakteryzuje się niedostatecznym powrotem
perfuzji mięśnia sercowego pomimo skutecznego
perfuzji mięśnia sercowego pomimo skutecznego
otwarcia nasierdziowej tętnicy odpowiedzialnej za
otwarcia nasierdziowej tętnicy odpowiedzialnej za
zawał.
zawał.
2)
2)
Niewydolność serca w ostrej fazie zawału STEMI
Niewydolność serca w ostrej fazie zawału STEMI
wiąże się z gorszym krótko i długoterminowym
wiąże się z gorszym krótko i długoterminowym
rokowaniem. Zwykle jest skutkiem pierwotnego
rokowaniem. Zwykle jest skutkiem pierwotnego
uszkodzenia mięśnia sercowego, rzadziej zaburzeń
uszkodzenia mięśnia sercowego, rzadziej zaburzeń
rytmu serca lub powikłań mechanicznych
rytmu serca lub powikłań mechanicznych
(niedomykalność zastawki mitralnej lub ubytek w
(niedomykalność zastawki mitralnej lub ubytek w
przegrodzie międzykomorowej).
przegrodzie międzykomorowej).
Nasilenie niewydolności serca w ostrym zawale
Nasilenie niewydolności serca w ostrym zawale
serca można określać za pomocą klasyfikacji Killipa.
serca można określać za pomocą klasyfikacji Killipa.

Klasyfikacja Killipa – Kimballa w ostrym
Klasyfikacja Killipa – Kimballa w ostrym
zawale serca
zawale serca
KLASA I
KLASA I
– bez objawów klinicznych
– bez objawów klinicznych
niewydolności serca
niewydolności serca
KLASA II
KLASA II
– zastój krwi w płucach objawiający się
– zastój krwi w płucach objawiający się
wilgotnymi rzężeniami nad dolną połową pól
wilgotnymi rzężeniami nad dolną połową pól
płucnych. Osłuchowo nad sercem cwał
płucnych. Osłuchowo nad sercem cwał
wczesnorozkurczowy. Podwyższone ośrodkowe
wczesnorozkurczowy. Podwyższone ośrodkowe
ciśnienie żylne
ciśnienie żylne
KLASA III
KLASA III
– rozwinięty obrzęk płuc
– rozwinięty obrzęk płuc
KLASA IV
KLASA IV
– wstrząs kardiogenny; hipotensja
– wstrząs kardiogenny; hipotensja
(ciśnienie tętnicze skurczowe
(ciśnienie tętnicze skurczowe
90 mmHg) oraz
90 mmHg) oraz
cechy skurczu naczyń obwodowych:
cechy skurczu naczyń obwodowych:
skąpomocz, sinica, obfite pocenie się.
skąpomocz, sinica, obfite pocenie się.

3)
3)
Powikłania mechaniczne ostrego zawału
Powikłania mechaniczne ostrego zawału
serca
serca
a)
a)
pęknięcie wolnej ściany serca
pęknięcie wolnej ściany serca
b)
b)
pęknięcie przegrody międzykomorowej
pęknięcie przegrody międzykomorowej
c)
c)
niedomykalność zastawki mitralnej
niedomykalność zastawki mitralnej
4)
4)
Zaburzenia rytmu i przewodzenia
Zaburzenia rytmu i przewodzenia
5)
5)
Żylna choroba zakrzepowo – zatorowa
Żylna choroba zakrzepowo – zatorowa
6)
6)
Zapalenie osierdzia
Zapalenie osierdzia
7)
7)
Dławica pozawałowa i niedokrwienie mięśnia
Dławica pozawałowa i niedokrwienie mięśnia
serca
serca

K O N I E C
K O N I E C
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
Wyszukiwarka
Podobne podstrony:
Zawal serca 20 11 2011
ZAWAŁ SERCA
ostry zawal serca
Zawał serca, kosmetologia, ogólne
zawał serca rehabiitacja
ZAWAŁ SERCA
Zawal serca
Prezentacja technik a zawał serca
Zawał serca – infarctus myocardi
02 Dwa serca
cz 3 zawał serca
zawał serca, BHP
ŚWIEŻY ZAWAŁ SERCA, Farmakologia(1)
FK' 3 Zawał serca Rejus
Zawał serca
więcej podobnych podstron