
BIEGUNKA OSTRA
(Diarrhoea acuta)
Lek. Helena Krakowczyk

Biegunka ostra-definicja:
Dziecko oddaje co najmniej
3 płynne lub
półpłynne stolce
lub przynajmniej 1 biegunkowy
stolec zawierający krew, ropę i (lub) duża ilość śluzu.
Zmiana konsystencji
stolca w stosunku od
wcześniej obserwowanej jest bardziej wiarogodnym
wskaźnikiem biegunki niż liczba wypróżnień,
szczególnie w pierwszych miesiącach życia;
Trwa
do 10 dni
(zwykle krócej niż 7 dni i nie dłużej niż 14 dni).
Niemowlę karmione piersią może oddawać stolec po
każdym karmieniu lub 2-3 x w tygodniu

Podatność niemowląt i małych
dzieci na odwodnienie jest
spowodowana:
Mniej sprawnym mechanizmem zagęszczania
moczu;
Większym uwodnieniem całego ustroju
Innym rozmieszczeniem wody w obu
zasadniczych przestrzeniach płynowych
Znaczną utrata wody przez oddychanie nie
widoczne
Zwiększoną fizjologiczną gotowością do
znacznej utraty płynów zależną od obfitego
wydzielania gruczołów przewodu
pokarmowego
Etiologia:
Zakażenia jelitowe lub pozajelitowe:
Biegunki infekcyjne jelitowe:
1.
Wirusy:
Rotawirusy (A, rzadziej B i C),
Norwalk,
Adenowirusy (szczepy jelitowe:40/41),
Astrowirusy,
Caliciwirusy, Koronawirusy.
2.
Bakterie:
Salmonella (głównie S. enteritidis – 95% przypadków
zakażeń),
Escherichia coli: (szczepy: Enteropatogenne-EPEC,
Enterokrwotoczne-EHEC,
Enteroinwazyjne-EIEC,
Enterotoksyczne-ETEC,
Enteroagregacyjne-EAEC),
Campylobacter (C. jejuni, C. coli),
Yersinia (Y. enterocolitica, Y. pseudotuberculosis),
Czerwonka bakteryjna,
Przecinkowce (Vibrio cholerae, Vibrio parahaemolyticus),
Gronkowce,
Bakterie beztlenowe (Clostridium perfringens),Aeromonas
(A. hydrophila), Plesiomonas (P. shigelloides).

Etiologia:
3.
Pierwotniaki
: Gardia lamblia,
Entamoeba histolytica,
Balantidium coli,
Blastomyces hominis).
4
. Chlamydie
(Ch. trachomatis).
5.
Kryptosporidia
(Cryptosporidium parvum)
Biegunki infekcyjne pozajelitowe
(wiążą się najczęściej z
zapaleniami ucha, dróg moczowych, zapalenie płuc).
Patomechanizm tego związku zwykle trudno okreslic. Należy
uwzględnić : toksyczne odddziaływanie istniejącego w ustroju
zakażenia, zmniejszenie sekrecji kwasu solnego, zaburzenie
przetwarzania kwasów żółciowych;
Inne: alimentacyjna,
polekowa
jako skutek zaburzeń równowagi we florze
bakteryjnej przewodu pokarmowego,
uszkadzającego i drażniącego działania antybiotyku na komórkę
jelitową, oraz inaktywacji enzymów trawiennych
alergie,
zatrucia,
stres

Częstość występowania czynników
etiologicznych zakażeń przewodu
pokarmowego u dzieci do 5 r.ż w Europie
Czynnik etiologiczny
Częstość występowania (%)
rotawirus
10-35 %
norowirus
2-10 %
Campylobacter
4-13 %
adenowirus
2-10 %
Salmonella
5-8 %
Epec-eneropatogenny szczep E.coli
1-4,5 %
Yersinia
0,4-3 %
Giardia
0,9-3 %
cryptosporydium
0-3 %
Nie wykryto czynnika etiologicznego
45-60 %

Epidemiologia:
Częstość występowania biegunki
u dzieci
do ukończenia 3 r.ż w Europie wynosi
0,5-1,9
epizodu na dziecko w ciągu roku;
Rotawirus
jest najczęstszą przyczyną
ostrej biegunki infekcyjnej u dzieci;
Najczęstszym bakteryjnym czynnikiem
etiologicznym (w zależności od kraju) jest
Campylobacter i Salmonella
;

Epidemiologia c.d.:
Największą częstość przypadków
obserwuje się
w okresie od
października do maja,
ze szczytem
zachorowań pomiędzy styczniem i
marcem dla infekcji wirusowych,
oraz między
majem-czerwcem i
wrześniem-październikiem
dla
epizodów wywołanych przez
Campylobacter

Objawy kliniczne:
Stolce wodniste, śluzowate, z
domieszką krwi;
Bóle brzucha
Gorączka
Wymioty
W przebiegu zakażenia wirusami
biegunce często towarzysza objawy
infekcji górnych dróg oddechowych;
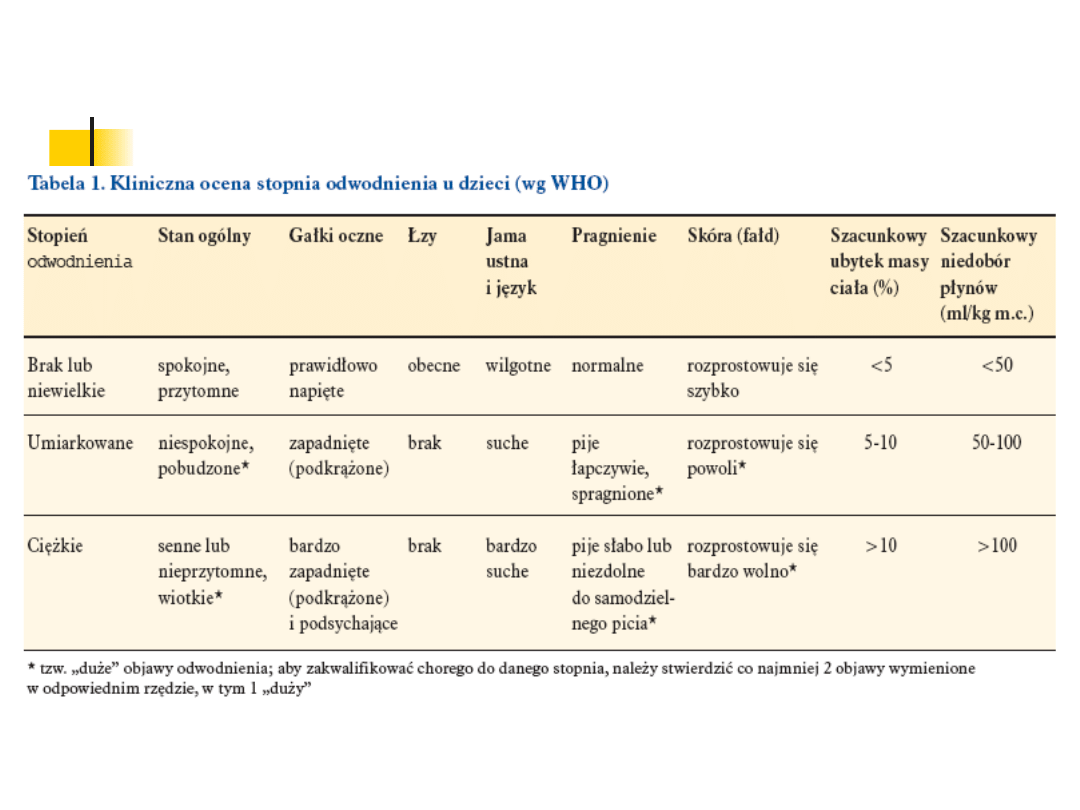
Ocena stopnia
odwodnienia

Wywiad-powinien uwzględnić
następujące pytania:
1.
Wynik aktualnych pomiarów masy ciała dziecka
2.
Liczba zużywanych dziennie pieluch (w
stosownej grupie wiekowej)
3.
Objętość oddawanego moczu
4.
Wymioty (objętość, częstotliwość)
5.
Stolce (objętość, częstotliwość)
6.
Stan ogólny dziecka i stopie jego aktywnosci
7.
Wygląd oczu (czy były zapadnięte)
8.
Ilość przyjetych doustnie pokarmów i płynów
oraz zmiany w tej ilosci (zmniejszenie lub
zwiękzsenie)
9.
Temperatura ciała dziecka

Odchylenia w badaniu
fizykalnym:
Zaostrzone rysy twarzy
Zapadnięte oczy
Zapadnięte ciemię
Zmniejszona elastyczność skóry =tzw objaw fałdu
Suche śluzówki jamy ustnej, obłożony język
Zachrypnięty głos lub bezgłos
Spadek masy ciała
Wydłużony czas powrotu kapilarnego
Norma dla nieodwodnionych dzieci<1,5-2 sec
Nieprawidłowy rytm oddychania

Podział kliniczny :
1.
Biegunki
o lekkim nasileniu
: wydalanie kilku
wolnych stolców w ciągu doby, nie wpływające
na stan ogólny pacjenta;
2.
Biegunki
o średnim nasileniu
: wydalanie
wielu stolców w ciągu doby, pogorszenie stanu
ogólnego, podwyższenie ciepłoty ciała,
,mniejsza aktywność, zaznaczone cechy
odwodnienia;
3.
Biegunki
o ciężkim nasileniu
: zwiększająca
się liczba stolców, ciężki stan ogólny, znaczne
odwodnienie, niepokój, zaburzenia
elektrolitowe, zaburzenia kwasowo-zasadowe
do zapaści i wstrząsu

Zaburzenia równowagi kwasowo-zasadowej:
Najczęściej-kwasica metaboliczna-nadmierna utrata
dwuweglanów w płynie biegunkowym i tworzenie się
znacznych ilości kwasów organicznych z nierozszepionych w
jelicie węglowodanów
Rzadziej-zasadowica metaboliczna-przy współistnieniu
wymiotów i utracie jonów chloru, potasu, jonów wodorowych
Zaburzenia elektrolitowe
:
transmineralizacja=przechodzenie jonów K z komórki do
przestrzeni pozakomórkowej, a jonów Na do komórki, w
rezultacie mogą powstać niedobory lub nadmiar tych
elektrolitów;
Zapaść henodynamiczna;
Zaburzenia czynności nerek
Objawy ze strony układu nerwowego: spowodowane
uszkodzeniem czynności mózgu wskutek niedotlenienia, hipo
lub hipernatremii

Badania biochemiczne
krwi:
Gazometria
Elektrolity
Mocznik, kreatynina;
Bezwzględne wskazania do ich wykonania gdy:
-ciężkie odwodnienie
-umiarkowane odwodnienie w przypadku
odwodnienia hipertonicznego
-umiarkowane odwodnienie, jeżeli wywiad lub wynik
badania fizykalnego nie odpowiada zwykłemu
epizodowi biegunkowemu;

Rozpoznanie:
Diagnostyka mikrobiologiczna u
większości dzieci nie jest
konieczna, gdyż nie zmienia zasad
postępowania;

Bezwzględne wskazania do badania
mikrobiologicznego stolca:
Biegunka krwista
(badanie w kierunku Salmonella, Shigella, Campylobacter,
E.coli, Yersinia enterocolica;)
Biegunka o bardzo ciężkim przebiegu
Biegunka przewlekła
Duża liczba leukocytów w stolcu (>5 wpw)
Względy epidemiologiczne
Podejrzenie cholery;

Leczenie:
1.
Nawodnienie
doustne lub
dożylne-podstawowy sposób
leczenia;
2.
Żywienie
- wczesna
realimentacja

Nawadnianie doustne czy
dożylne?
Wyniki badań dowodzą, że nawadnianie
enteralne
(doustne lub przez zgłębnik
dożołądkowy) jest co najmniej tak samo
skuteczne jak nawadnianie
dożylne
;
Skraca czas hospitalizacji, zmniejsza ryzyko
wystąpienia działań niepożądanych;
Na każde 25 dzieci nawadnianych
enteralnie tylko u jednego konieczne było
nawadnianie dożylne;

Leczenie
nawadnianie doustne
–
podawanie wody i elektrolitów w postaci tak
zwanego doustnego płynu nawadniającego DPN
(ang. ORS – Oral Rehydratation Solution) w
przypadku biegunki o niewielkim lub średnim
stopniu odwodnienia (poniżej 10%).
Dopuszczonymi w Polsce preparatami do
doustnego nawadniania są:
Gastrolit,
Saltoral
Orsalit.

Doustny płyn
nawadniający DPN
Mechanizm działania:
wspólny transport sodu i cząsteczki
monocukru lub aminokwasu przez rąbek
szczoteczkowy, zależny od niskiego
stężenia wewnątrzkomórkowego sodu;
wtórnie w stosunku do Na i glukozy
wnikają do komórki woda i Cl;

Faza rehydratacji=0-4
godz:
W pierwszych 3-4 godzinach
nawadniania doustnego wyłącznie DPN
w ilości równej oszacowanym stratom
(ok. 50–100 ml/kg/4 godz.).
Uzupełnianie bieżących strat (5-10
ml/kg DPN po każdym stolcu
biegunkowym lub wymiotach).
Przy wymiotach pojenie małymi
porcjami;

Faza leczenia
podtrzymującego
=>4 godz
można rozpocząć realimentację
(zaleca się powrót do diety stosowanej przed
wystąpieniem biegunki-
-zapobieganie niedoborom energetycznym,
-stymulowanie regeneracji nabłonka jelitowego,
- podtrzymywanie aktywności dwusacharydaz, a zwłaszcza
laktazy,
- zmniejszenie ryzyka wystąpienia biegunki przewlekającej się,
lepsze przyrosty masy ciała.)
wskazane jest kontynuowanie podawania DPN (5-10 ml/kg po
każdym stolcu biegunkowym lub wymiotach) aż do ustąpienia
biegunki w celu uzupełnienia bieżących strat wody i elektrolitów.
Zapotrzebowanie podstawowe na płyny można pokryć podażą
DPN lub odpowiednich płynów obojętnych.

Żywienie w czasie biegunki:
Niemowlęta
karmione piersią
Kontynuacja karmienia piersią
przez cały czas trwania
biegunki
Niemowlęta
karmione sztucznie
Mieszanka dla niemowląt
stosowana przed wystąpieniem
biegunki (po 3-4 godz.
nawadniania pozajelitowego)
Starsze dzieci
Dieta stosowana przed
wystąpieniem biegunki

Wskazania do nawadniania
dożylnego
biegunka przebiegająca z ciężkim odwodnieniem
(>10%)
objawy wstrząsu
chory nieprzytomny
objawy niedrożności przewodu pokarmowego
uporczywe wymioty pomimo odpowiedniego
nawadniania doustnego
niepowodzenie nawadniania doustnego
(utrzymywanie lub nasilanie się objawów
odwodnienia i pogorszenie stanu chorego,
najczęściej wynikające z przejściowej wtórnej
nietolerancji jednocukrów).

Wskazania do leczenia
przeciwdrobnoustrojowego:
Podawanie leków przeciwbakteryjnych
powinno być w ostrej biegunce
wyjątkiem
a nie regułą
Do wyjątków należy:
-
empiryczna antybiotykoterapia biegunki z gorązcką >38 C+ jedem z
objawów: krwista biegunka, dużo leukocytów w stolcu; u
niemowląt < 6 m.ż w takiej sytuacji- ceftriakson, cefotaksym
-empiryczna antybiotykoterapia umiarkowanej lub cięzkiej biegunki
podróżnych;
-cieżka salmonelloza z wysoką gorązcką i innymi objawami
-Potwierdzona czerwonka bakteryjna (Shigella) lub cholera

Postępowanie w
przypadku wymiotów:
Wymioty nie są przeciwwskazaniem do
stosowania DPN-u niemowląt i małych
dzieci należy je podawać małymi
porcjami (5ml co 5 min)
Płyny powinny być chłodne
Zwykle wymioty ustępują w ciągu kilku
godzin w miarę poprawy stanu
nawodnienia, co pozwala na stopniowe
zwiększenie objętości podawanego DPN

Postępowanie w
przypadku
wymiotów:c.d
Ze względu na ryzyko działań niepożądanych
(zaburzenia przytomności, objawy
pozapiramidowe)
przeciwwskazane sa leki
p/wymiotne= chlorpromazyna,
metoclopramid
Nowym lekiem o silnym działaniu
przeciwwymiotnym jest
ondasetron
(wyniki badań dowodzą,że podawany doustnie lub dożylne w
porównaniu z placebo ogranicza konieczność nawadniania
dożylnego oraz leczenia szpitalnego)
Obecnie nie jest zalecany w rutynowym
postępowaniu;

Leki
przeciwbiegunkowe:
W polsce jest często stosowany smektyn
dwuoktanościenny (SMECTA), wyniki badań
sugerują,że skraca czas biegunki, natomiast nie
wpływa na objętosc stolca;
Inne leki: leki adsorbujące toksyny bakteryjne,
leki hamujace motorykę przewodu
pokarmowego (loperamid),
Rutynowe stosowanie nie jest obecnie
zalecane
;
Ryzyko wystąpienia działań niepożądanych i
(lub) ich koszt sa większe, niż klinicznie
niewielka korzysć z ich stosowania;

Probiotyki:
Stosowanie probiotyków średnio o
17-30 godzin skraca czas trwania
ostrej biegunki u dzieci;
Jak dotychczas w żadnych
wytycznych międzynarodowych
towarzystw naukowych i grup
ekspertów nie zaleca się ich
rutynowego podawania;
Typy odwodnienia:
Hipotoniczne
Hipertoniczne
Izotoniczne

Odwodnienie izotoniczne:
80 % biegunek
Utrata Na w postaci roztworu
izomolalnego= zmniejszenie
przestrzeni wodnej pozakomórkowej;
Hipowolemia stanowi więc dominujący
objaw odwodnienia izotonicznego;
Stężenie sodu i efektywna molalność
osocza w granicach normy;

Odwodnienie
hipertoniczne: 10 %
przypadków
Zazwyczaj w bardzo wczesnym okresie niemowlęcym, gdy
czynność nerek jest niedojrzała;
Wynik niedoboru wolnej wody;
W pierwszej fazie dochodzi do odwodnienia
zewnątrzkomórkowego, ze znacznym zwiększeniem ciśnienia
osmotycznego. Uruchamia to mechanizmy wyrównawcze ze
strony komórek tracących płyny do przestrzeni
pozakomórkowej wraz z potasem, którego miejsce w komórce
zajmuje sód. W płynie zewnątrzkomórkowym zwiększa się
natomiast stężenie jonów wodorowych (kwasica metaboliczna)
i jonów K (hiperkaliemia)
Powstały stan hipernatremii odpowiedzialny jest za wystąpienie
zespołu objawów neurologicznych;

Odwodnienie hipotoniczne
Jest następstwem utraty elektrolitów,
głównie Na, przewyższającej utratę wody;
Powoduje ono obniżenie osmolarności
płynu pozakomórkowego i następową
wędrówkę wody do komórek;
Najważniejszymi objawami są zaburzenia
układu krążenia=podciśnienie, zapaść,
wstrząs;

Podstawowe zapotrzebowanie na
płyny
Masa ciała
dziecka
Zapotrzebowanie dobowe na płyny
< 10 kg
100 ml/kg m.c
10-20 kg
1000 ml +
50 ml/na każdy kg powyżej 10 kg
>20 kg
1500 ml +
20 ml/na każdy kg powyżej 20 kg
Są stany w których to zapotrzebowanie
wzrasta lub zmniejsza się;

Podstawowe zapotrzebowanie na
jony
Noworodki
Na =2-3 mmol/kg/24 h
K =1-2 mmol/kg/24 h
Ca = 1-1,5 mmol/kg/24 h
Niemowlęta i dzieci starsze
Na =2 mmol/kg/24 h
K =2-3 mmol/kg/24 h

Odwodnienie w
przebiegu biegunki
Rodzaj
odwodnienia
Niedobór
wody ml/kg
Niedobór Na
mmol/kg
Izotoniczne
Na 130-150
mmol/l
100
8-10
Hipertoniczne
Na >150
mmol
100
2-4
Hipotoniczne
100
10-12

Płyny wyrównujące:
0,9 % roztwór NaCl- to zastępczy płyn zewnątrz
komórkowy, podany bez innych płynów elektrolitowych
wywołuje hiperwolemię, obrzęk i niewydolność serca,
konieczne zatem jest rozcieńczenie go glukozą;
5 % roztwór glukozy- służy ustrojowi po spaleniu glukozy
jako uzupełnienie wody
Roztwory dodatkowe:
Chlorek potasu (KCl)-powinien byż podawany dożylnie w
celu wyrównania niedoborów potasu w przestrzeniach
międzykomórkowych w okresie powrotu czynności nerek;
Hipertoniczny rotwór dwuwęglanu sodu (NaHCO3)-
używa się go do wyrównania kwasicy metabolicznej, jest
akceptorem wodoru, stosowany w roztworze 8,4 %

Wyrównywanie zaburzeń gospodarki
wodno-elektrolitowej
Ilość przetaczanych płynów:
(niedobór +dzienne zapotrzebowanie)=
120-230 ml/kg/24 h w zależności od wieku i masy ciała
Ilość potrzebnego Na:
(niedobór +dzienne zapotrzebowanie)=
8-12 mmol/kg/24 h
Przyjmuje się że w ciągu doby konieczne jest
uzupełnienie 70 % wyliczonego zapotrzebowania;
70 %=5,6-8,4 mmol/l/kg/24h
1ml 0,9 % NaCl=0,15 mmol Na
0,9 % NaCl= 35-55 ml/kg/24 h (śr. 40 ml/kg/24 h)

Wyrównywanie zaburzeń
gospodarki wodno-elektrolitowej
c.d.:
Potas
1ml 7,5% KCl- 1mmol K,
1ml 15% KCl- 2 mmol K
Jak podajemy:
Niemożność oznaczenia poziomu K- 2mmol/l/kg/dobę
Brak diurezy- nie dodajemy K
>6 mmol/l- nie podajemy K
4-5,5 mmol/l- 2 mmol/kg/dobę=
1 ml/kg m.c 15 % KCl
3-4mmol/l- 4 mmol/kg/dobę=
2 ml/kg m.c 15 % KCl
<2,5 mmol/l- 6mmol/kg/dobę=
3 ml/kg m.c 15 % KCl
Wapń
1 ml 10% Calcium Polfa - 0,2 mmol Ca
1ml/100 ml kroplówki

Przygotowanie płynu:
40 ml/kg m.c/24 h- 0,9 % NaCl
Uzupełnia się 5 % glukozą do
wyliczonej objętości zapotrzebowania
wodnego;
50 % płynu podaje się w ciągu pierwszych 6-8 h
Pozostałą ilość w ciągu następnych 16-18 h

wzór Astrupa
Należna dawka NaHCO3 (w mEq) =
masa ciała (w kg) x BE x 0,3
*BE- niedobór zasad np.: wynik w
gazometrii BE = (-5,0)(wartość ujemna
oznacza niedobór) – podstawiamy
wartość bezwzględną
8,4 % NaHCO3 1 mEq=1ml
Nie łączyć z Calcium gluconikum !
Co 30 min ¼ wyliczonego
zapotrzebowania

Odwodnienie hipertoniczne
(Na >150 mmol/l)
Objawy neurologiczne (rozdrażnienie,
drgawki, śpiączka), gorączka,
zaczerwienienie skóry, prawidłowe
napięcie tkanek, kwasica, hiperkaliemia
Leczenie:
-powolne nawodnienie
-podajemy Na (2,8-4,2 mmol/kg/d)
-przy znacznej kwasicy uwzględnić Na w
NaHCO3

Przykład:
Dziecko 6 kg z biegunką o ciężkim nasileniu
Badania: Na-145 mmo/l
K-4,6
Gazometria: pH-7,20 mmol/l (norma 7,35-7,45 mmol/l)
HCO3_-12 mmol/l (22-28 mmol/l)
BE (-10) (-2,5-2,5)
Obliczamy zapotrzebowanie wodne:(dobowe
zapotrzeboawanie + niedobór)
100 ml/kg m.c+ 100 ml/kg m.c=200 ml/kg m.c
Zapotrzebowanie na Na (dobowe zapotrzebowanie +
niedobór)
2 mmol/kg m.c+ 8 mmol/kg=10 mmol/kg m.c
Wyrównujemy 2/3 zapotrzebowania=
5-6 mmol/kg m.c=40 ml 0,9 % NaCl/kg m.c/24 godz
c.d.
Zapotrzebowanie na płyny
6 x 200 ml/kg=1200 ml/24 h
0,9 % NaCl
6 x 40 ml/kg=240 ml/24 h
5 % glukoza
1200 ml-240 ml=960 ml
I kroplówka-50 % w ciągu 6-8 godz
Jeśli mamy diureze to dajemy także potas
6 x 1 ml 15 % KCl/kg m.c=6 ml/24 godz
Pozostałą ilość płynu przetaczamy wolniej w ciągu 16-18 godz= 600 ml
płynu (120 ml 0,9 % Nacl, 480 ml 5 % glukozy, 6 ml Calcium
glukonicum, 3 ml KCl)
120 ml 0,9 % NaCl
480 ml 5 % Glukozy
600 ml
6 ml Calcium
Glukonicum
+ 3 ml 15 % KCl
+

c.d
Niedobór zasad=
masa ciała (w kg) x BE x 0,3
6 x 10 x 0,3=20 ml 8,4 % NaHCO3_
Podajemy ½ lub 1/3 =
10 ml 8,4 % NaHCO3_ w 30 ml 5 %
glukozy (2x lub 3x ilość )
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
Wyszukiwarka
Podobne podstrony:
BIEGUNKI OSTRE popr
BIEGUNKI OSTRE helenka
Pediatria - biegunki ostre i przewlekłe 6.11.04, położnictwo, pediatria
BIEGUNKI OSTRE I PRZEWLEKŁE, studia pielęgniarstwo
Biegunki ostre i przewlekłe, Pediatria, Pediatria
BIEGUNKI OSTRE
biegunki ostre i przewlekłe, MEDYCYNA, Wykłady
3 Biegunki ostre
Pediatria-prel3 , Biegunki ostre.
BIEGUNKI OSTRE I PRZEWLEKŁE 2
Ostre zespoły wieńcowe[1] popr
P Ostre biegunki
Ostre zespoły wieńcowe[1] popr
Ostre biegunki wirusowe u dzieci
więcej podobnych podstron