
GRYPA
Beata Popken-Haładus
Zdrowie Publiczne I rok
niestacjonarne

Co roku w sezonie jesienno-zimowym w polskiej strefie klimatycznej obserwuje się
wzmożony wzrost zachorowań na grypę, można by pokusić się nawet o stwierdzenie, iż
choroba ta jest niejako wpisana w ten właśnie przedział czasowy.
Ze względu na powtarzalność i powszechność zachorowania wiele osób często lekceważy
grypę i próbuje ją „przechodzić”, czy słusznie?
Dlaczego Światowa Organizacja Zdrowia (WHO) co roku mówi o epidemii grypy i ostrzega
przed nią? Dlaczego przy WHO działa Międzynarodowy Program Nadzoru nad Grypą a
Krajowe Ośrodki do spraw Grypy skrzętnie zbierają dane epidemiologiczne odnośnie
zachorowań? Dlaczego zalecane jest coroczne szczepienie przeciw grypie i dlaczego nie
istnieje szczepionka wyzwalająca odporność na wiele lat?
Aby uzyskać odpowiedzi na postawione powyżej pytania i dowiedzieć się jakie kroki
profilaktyczne można podjąć samemu w zapobieganiu grypie, warto bliżej „przyjrzeć się” tej
chorobie.
Czynnik etiologiczny grypy – wirus pod lupą
Grypa jest chorobą zakaźna układu oddechowego wywołaną wirusem grypy.
Użyte w tytule stwierdzenie pod lupą nie oddaje ściśle wielkości wirusa, poprawniej należy
powiedzieć wirus pod szkłem mikroskopu, bowiem jego wielkość wynosi 80-120 nm.
Wirus grypy należy do RNA wirusów i wywodzi się z rodziny Orthomyxoviridae, ma on
zwykle kształt kulisty.
Istnieją dotąd rozpoznane trzy typy wirusa grypy A, B i C.
Wirusy grypy typu A i B są zbudowane z trzech podjednostek:
genomu – materiału genetycznego wirusa (kwasu rybonukleinowego - RNA),
białkowego kapsydu zawierającego enzymy glikoproteinowe na powierzchni kapsydu:
neuraminidazę (N) i hemaglutyninę (H),
otoczki lipoproteinowej.
Budowa wirusa typu C jest podobna, ale nieco prostsza - brak jest bowiem neuraminidazy.
Genom wirusa grypy stanowi osiem (wirusy typu A i B) lub siedem (C) połączonych ze sobą
segmentów RNA. W części rdzeniowej wirusa znajduje się jednoniciowy kwas nukleinowy -
RNA oraz rozpuszczalny antygen nukleoproteinowy - NP. Rdzeń otoczony jest przez białko

M – białko macierzowe, które z kolei otacza osłonka lipidowa. W osłonce znajdują się silnie
immunogenne glikoproteiny: hemaglutynina oraz neuraminidaza.
Właśnie w zróżnicowaniu budowy antygenu nukleoproteinowego tkwi istota podziału wirusa
na typ: A, B i C.
Wirus grypy A występuje u ludzi i zwierząt (świnie, konie, foki, norki, wieloryby oraz
ptaki). Jak wspomniano powyżej genom wirusa stanowi jednoniciowy RNA, mający 8
segmentów i charakteryzuje się w porównaniu do innych typów znaczną genetyczną
zmiennością związaną z występowaniem mutacji i reasortacji genetycznej.
Wirus grypy typu A można poddać dalszej klasyfikacji na podtypy w oparciu o rodzaj białek
tworzących otoczkę białkową (hemaglutynina HA lub H) oraz neuraminidazy (NA lub N).
Hemaglutynina jest głównym antygenem powierzchniowym - miejscem istotnych determinant
antygenowych. Jej zmienność jest najważniejszym czynnikiem umożliwiającym wirusowi
efektywne unikanie neutralizacji przez komórki odpornościowe organizmu.
Zmienność hemaglutyniny jest czynników, który uniemożliwia nabycie trwałej odporności
przeciwko grypie i tym samym wyprodukowanie jednej szczepionki przeciwgrypowej.
Wyróżniono 16 podtypów HA (H1-H16) oraz 9 podtypów NA (N1-N9), co daje łącznie 144
możliwych kombinacji segmentów genowych i powoduje istnienie ogromnej różnorodności
wirusów typu A.
Obecnie najpowszechniejsze są szczepy wirusa należące do podtypów H1N1 oraz H3N2.
Poszczególne szczepy oznacza się określając rodzaj, miejsce wyizolowania zarazka, numer
próbki, rok oraz typ hemaglutyniny i neuraminidazy np. A/Moscow/10/99 (H3N2) czy
B/Hong Kong/330/2001.
Wirus grypy B stanowi źródło zakażenia jedynie dla człowieka. Genom wirusa składa się z
jednoniciowego RNA podzielonego na 8 segmentów. Rodzaj B ma tylko po jednym podtypie
HA i NA. Grypa nim spowodowana ma z reguły łagodniejszy przebieg, choć u wielu chorych
występuje pełny obraz kliniczny. Nasilenie zachorowań wywołanych wirusem typu B
przybierających również formę epidemii obserwuje się średnio co 2-3 lata.
Wirus grypy C występuje u ludzi i świń. Jest przyczyną zachorowań na grypę głównie wśród
dzieci. Zachorowania wywołane tym typem wirusa zdarzają się dosyć często, ale zwykle
wywołują nieznaczne objawy chorobowe lub przyjmują postać poronną Ten typ wirusa nie
powoduje występowania epidemii. W odróżnieniu od typów A i B, jednoniciowy RNA ma
tylko 7 segmentów, a cząsteczka wirusa nie posiada białka neuraminidazy, za to jest
wyposażona w dodatkowe białko HEF.
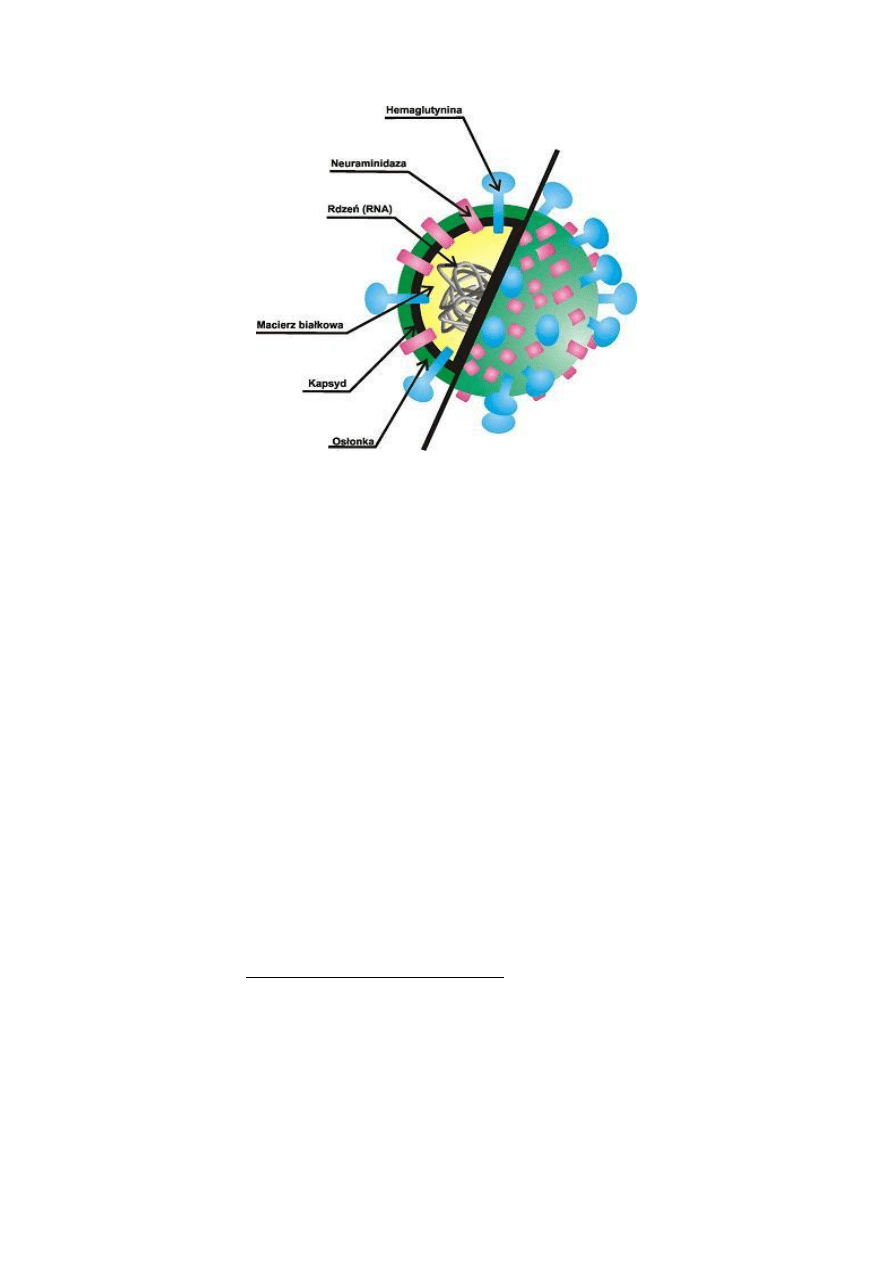
Budowa wirusa grypy.
W etiologii choroby największe praktyczne znaczenie mają szczepy należące do typu A.
Wywołują one zakażenia notowane zarówno u ludzi, jak i u zwierząt hodowlanych: świń,
koni, a także ssaków wodnych oraz ptaków. Niekiedy mają one ciężki przebieg, z
towarzyszącą im znaczną śmiertelnością. Infekcje takie zaliczane są zoonoz lub
antropozoonoz.
Wirus grypy jest wyjątkowo plastyczny, tzn. z jednej strony ma bardzo dużą zdolność
adaptacji do różnych gospodarzy, z drugiej zaś zdolność unikania ich układu
odpornościowego. Pozwala to na zakażanie wielu różnych gospodarzy, niezależnie od
szerokości geograficznej i pory roku. Szczepy typu A, zwłaszcza izolowane od ludzi, cechują
się znaczną zmiennością antygenów. W sposób nierozerwalny związana jest ona z
segmentową budową RNA. Zmienność wirusa grypy jest jego najbardziej charakterystyczną
cechą, wyróżniającą go spośród wszystkich znanych wirusów.
Skok antygenowy (tzw. reasortacja, Shift antygenowy):Proces reasortacji genów wiąże się
ściśle z przełamaniem bariery gatunkowej, głównie ptaki, świnie, człowiek, przy czym
zaznaczyć należy, że świnie stanowią ogniwo pośrednie w międzygatunkowej transmisji
zakażeń. Zjawisko skoku antygenowego charakteryzuje wirusy grypy typu A, polega ono na
zmianie jednego bądź kilku części wirusowego RNA. Dochodzi do tego w sytuacji, gdy jedna
komórka zostanie zainfekowana dwoma różnymi wirusami grypy w tym samym czasie.
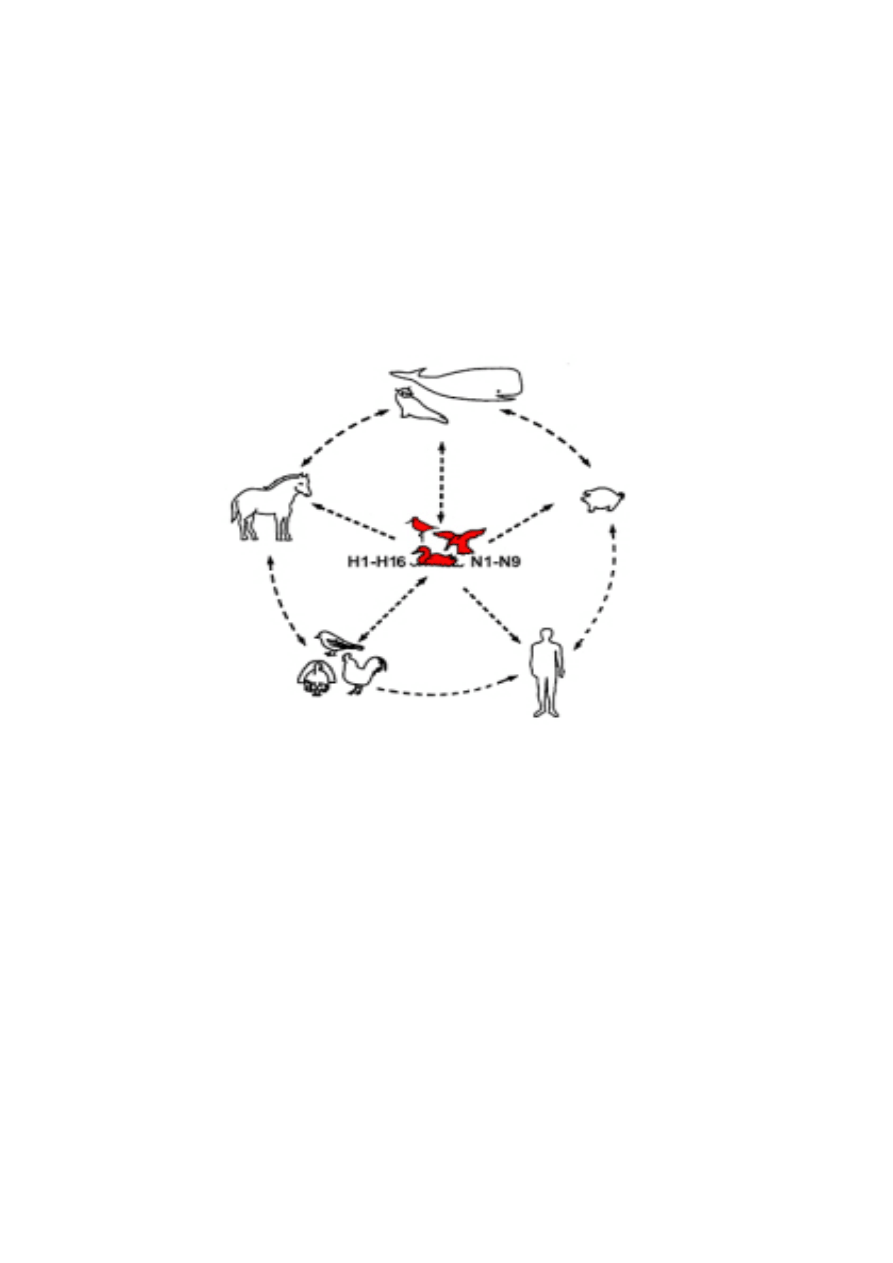
Potomne wirusy mogą posiadać materiał genetyczny zarówno od swego „rodzica” jak i od
drugiego wirusa jednocześnie replikującego się w tej samej komórce. Mają miejsce duże
zmiany antygenowe cząsteczek H oraz N. W tej sytuacji wytworzone w organizmie
przeciwciała przeciwko „starym” wirusom stają się bezużyteczne w walce z
nowopowstającym wirusem. Wirusy grypy A krążą między różnymi gatunkami zwierząt i
człowiekiem. Bliskie kontakty ze zwierzętami, np: hodowla, sprzyjają reasortacji, w wyniku
czego powstaje nowy podtyp wirusa. Takie zmiany mają miejsce co kilka lub kilkadziesiąt lat
i były przyczyną pandemii grypy w XX wieku..
Schemat międzygatunkowej transmisji wirusa grypy typu A
Dryft antygenowy
Drugi mechanizm zmienności wirusa grypy polega na powolnej ewolucji, mającej charakter
stopniowo utrwalających się mutacji punktowych w segmentach RNA kodujących antygeny
powierzchniowe, określonej jako przesunięcie lub dryft genetyczny. Zmiany te mają charakter
ciągły. Powoduje to powstawanie wariantów, z których każdy kolejny tylko nieznacznie różni
się od poprzedniego, jednak na tyle, że staje się niewrażliwy na indukowane przez niego
przeciwciała.
Zmiany tego typu są mniej groźne, w porównaniu do szyftu antygenowego, gdyż zwykle
zachowana jest częściowa kompetencja immunologiczna organizmu.
Zjawisko mutacji występuje w przypadku wszystkich 3 typów wirusów.
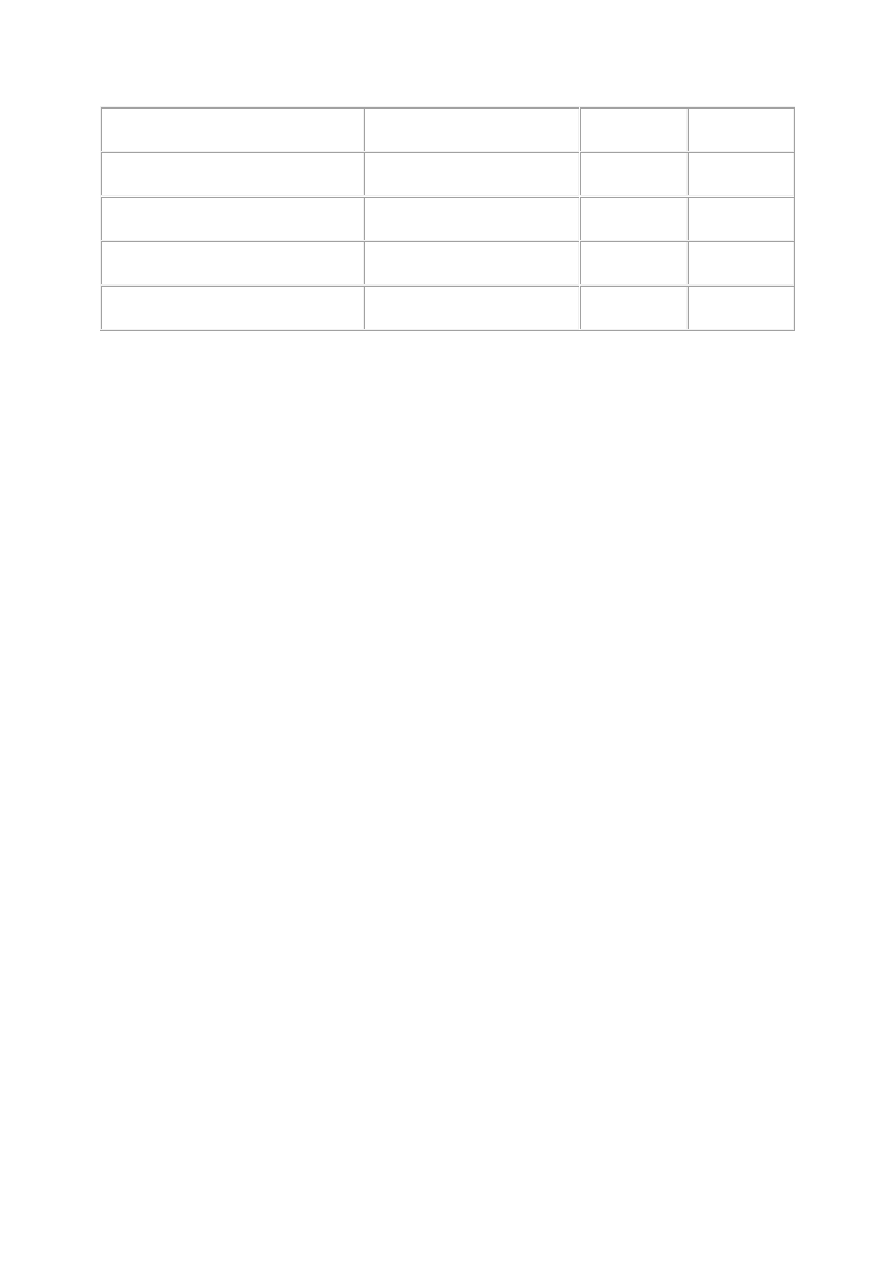
A
B
C
Ciężkość przebiegu klinicznego
+++
++
+
Rezerwuar zwierzęcy
Tak
Nie
Nie
Rozprzestrzenienie w populacji
pandemiczne, epidemiczne
epidemiczne sporadyczne
Zmienność antygenowa
przesunięcie, skok
przesunięcie przesunięcie
Najważniejsze różnice pomiędzy typami wirusa grypy
Drogi przenoszenia i namnażanie w wirusa grypy
Wirus grypy rozprzestrzenia się zazwyczaj w małych kropelkach śliny uwalnianych podczas
kaszlu lub kichania przez zakażoną osobę. Bezpośredni kontakt z rękami zanieczyszczonymi
wirusem może również powodować rozprzestrzeniane się zakażenia.
Zazwyczaj upływa od 1 do 4 dni (średnio 2 dni) od chwili zakażenia do wystąpienia pełnych
objawów. Ludzie chorzy na grypę zazwyczaj stanowią źródło zakażenia od jednego dnia
przed pojawieniem się objawów do około 5 dni po wystąpieniu pierwszych objawów grypy.
Dzieci i osoby z obniżoną odpornością mogą stanowić źródło zakażenia przez dłuższy czas.
Po wniknięciu, wirus grypy atakuje komórki nabłonka górnych dróg oddechowych, w
komórkach tych następuje replikacja wirusa. Hemaglutnina w otoczce wirusa powoduje
„przyklejenie” się wirusa do komórek gospodarza a neuraminidaza wywołuje upłynnienie
śluzu w drogach oddechowych, co ułatwia wirusowi penetrację tych dróg i wnikanie do
komórek nabłonka. Wnikniecie do komórki gospodarza odbywa się na drodze endocytozy.
Materiał genetyczny wirusa wnika do cytoplazmy komórki i następnie jest przekazywany do
jądra komórkowego, gdzie dochodzi do replikacji RNA wirusowego oraz do wytworzenia
matrycowego RNA służącego do syntezy właściwych wirusowi białek. Namnożony materiał
genetyczny wirusa jest przekazywany do cytoplazmy komórki gospodarza, zostaje
wyposażony w otoczkę lipoproteinową i poprzez pączkowanie wydalony z komórki.
Cykl replikacji wirusa w komórce gospodarza trwa ok. 6-12 godzin, w tym czasie w jednej
komórce powstaje około 1000 wironów potomnych.
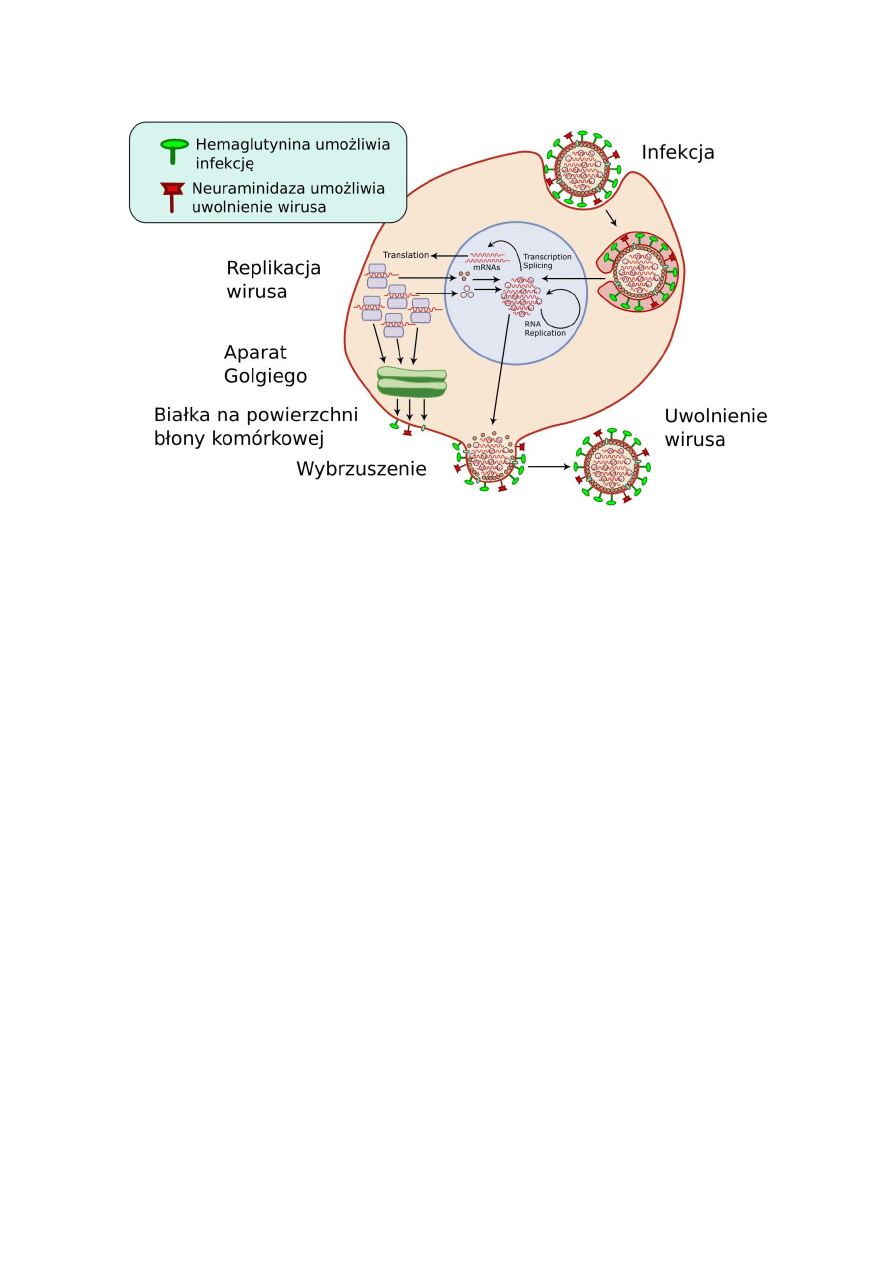
Schemat namnażania wirusa grypy
Objawy i przebieg grypy
W większości przypadków zachorowanie na grypę powoduje obłożną chorobę, w części
przypadków mogą występować powikłania i zdarzają się też przypadki śmierci, szczególnie u
dzieci, osób starszych i obciążonych innymi, dodatkowymi poważnymi chorobami.
Grypa występuje nagle, ze względu na jej krótki okres wylęgania. Po okresie inkubacji
pojawiają się objawy, takie jak kaszel, złe samopoczucie, dreszcze, ból głowy, brak łaknienia,
katar, bóle mięśniowe, ból gardła, zawroty głowy, chrypka, bóle w klatce piersiowej, kaszel
prowokujący, wymioty, biegunka, bóle brzucha, ciepłota ciała powyżej 37,8°C.
Często występuje suchy szczekający kaszel, ponadto po kilku dniach choroby mogą
gwałtownie pojawiają się inne objawy ze strony dróg oddechowych.
U około 50 % chorych dodatkowo występuje senność czy ospałość z powodu grypy.
Natomiast u dzieci bardzo często pojawiają się również objawy żołądkowo-jelitowe, głównie
nudności i wymioty, niejednokrotnie imitujące zapalenie wyrostka robaczkowego.
Grypa od początku objawia się ostro.
Ważnym jest aby nie mylić jej z przeziębieniem, które ma wiele podobnych objawów. Dla
przeziębienia charakterystyczne jest stopniowe pojawianie się dolegliwości i nieżyt nosa,

który nie jest typowym objawem grypy i nie występuje u każdego pacjenta w jej przebiegu.
Okres najbardziej nasilonych objawów ostrej infekcji wirusowej górnego układu
oddechowego trwa zwykle około 3–4 dni.
Wysoka gorączka
Na początku choroby obserwuje się nagły wzrost temperatury ciała. Może ona wynosić nawet
39-41˚C. Jeśli choroba przebiega łagodnie, temperatura stopniowo spada, zwykle od 3–5 dnia
choroby, czemu towarzyszy obfite pocenie się. Jeśli jednak gorączka na krótki czas obniży
się, a potem szybko wzrośnie, może to wskazywać na pojawienie się nadkażenia
bakteryjnego.
Dreszcze
Dreszcze najczęściej towarzyszą wzrostowi temperatury ciała podczas rozwoju infekcji i
czasem utrzymują się podczas jej przebiegu.
Bóle mięśniowe, kostno-stawowe
Zwykle towarzyszą grypie i mogą być bardzo silne. Najczęściej pojawia się charakterystyczne
„łamanie w kościach”. Zaobserwowano, że u wielu pacjentów bóle dotyczyły tych części
ciała, które podlegały uprzednio różnym urazom.
Ból głowy
Pojawia się na początku choroby z dużą intensywnością. Może towarzyszyć mu ból oczu,
światłowstręt, bolesność uciskowa gałek ocznych. Stopniowo przechodzi w obniżenie
sprawności psychoruchowej i senność.
Ból gardła i suchy kaszel
W pierwszym stadium choroby kaszel jest suchy, męczący, czasem napadowy i trudny do
opanowania. W przebiegu typowego zachorowania na grypę, przechodzi on w kaszel
wilgotny, któremu towarzyszy odkrztuszanie wydzieliny śluzowej.
Uczucie wyczerpania i ogólnego rozbicia
Zwykle występuje od początku choroby i może trwać jeszcze przez 2–3 tygodnie od
ustąpienia infekcji.
Brak apetytu
Jest to naturalna i pożyteczna reakcja organizmu, który „odciąża się” kosztem procesów
trawienia i przemiany materii, by w pełni zmobilizować układ odpornościowy.

Przebieg
Kliniczny przebieg choroby wywołanej wirusem grypy zależy od właściwości wirusa, wieku
pacjenta, statusu immunologicznego, współistniejących chorób (np. serca i płuc), wydolności
nerek, immunosupresji, odżywienia itp. Powikłania niejednokrotnie uwidaczniają się dopiero
po pewnym czasie, jaki minął od przebytej infekcji.
U niemowląt i małych dzieci, u których gorączka narasta bardzo gwałtownie, mogą wystąpić
majaczenia, drgawki, czy też biegunka i wymioty. Wystąpienie takich objawów jest
wskazaniem do natychmiastowej konsultacji lekarskiej. U ludzi starszych może dojść do
przyśpieszenia akcji serca i tętna w związku z podwyższoną temperaturą ciała. Szczególnej
opieki oraz konsultacji lekarskiej w przebiegu grypy wymagają także osoby starsze z
chorobami układy krążenia, w tym pacjenci z niewydolnością krążenia oraz kobiety w ciąży i
małe dzieci.
Diagnozowanie, różnicowanie i leczenie
Postawienie wczesnej, prawidłowej i pełnej diagnozy w kierunku grypy ma bardzo duże
znaczenie, m.in. dla: uniknięcia antybiotykoterapii bez wskazań, podjęcia właściwego
leczenia i w konsekwencji skrócenia pobytu w szpitalu a także, co jest niezmiernie istotne dla
podjęcia stosownych środków w celu zapobieżenia szerzeniu się zakażenia.
Diagnostyka laboratoryjna grypy oparta jest na potwierdzeniu obecności antygenu wirusa lub
wykryciu przyrostu poziomu przeciwciał we krwi.
Chociaż grypa nie jest chorobą patognomiczną (wyróżniającą objaw dla danej choroby) to
wiadomo, iż w tym samym czasie co wirusy grypy podobne objawy, tj. objawy
grypopodobne, może wywoływać ponad 150 innych wirusów, w tym wirusy parainfluenzy,
adenowirusy, rhinowirusy, coronawirusy.
Większość sprawnych ludzi może leczyć objawy grypy w domu, stosując leki powszechnie
dostępne w aptekach. Osobom chorym na grypę nie przepisuje się antybiotyków, ponieważ
nie wpływają one na wirusy. W rzadkich przypadkach mogą być one potrzebne, aby
kontrolować powikłania, zwłaszcza ciężkie zakażenia układu oddechowego.
Zaleca się zazwyczaj, aby osoby, które nie należą do grup ryzyka pozostały w domu, w łóżku
do czasu ustąpienia ostrych objawów, czyli przez dwa lub trzy dni po wystąpieniu
największego nasilenia objawów.

Ważnym jest, aby pić duże ilości płynów i leczyć w miarę potrzeby występujące objawy.
Łagodzenie objawów oraz skracanie czasu trwania grypy odbywa się poprzez przyjmowanie:
chemicznych leków przeciwgrypowych (leczenie przeciwwirusowe oraz leczenie
przeciwgorączkowe- objawowe)
leków naturalnych (leczenie immunomodulujące, mobilizujące odpowiedź obronną
organizmu)
Leczenie grypy nie eliminuje choroby, ale może zmniejszyć ciężkość i czas trwania zakażenia
oraz występowania objawów.
Zanamiwir i oseltamiwir są lekami przeciwwirusowymi, które wykazują aktywność
przeciwko wirusowi grypy A i B, hamując namnażanie wirusa w organiźmie. Jednak aby one
były skuteczne, powinny być przyjęte w ciągu 48 godzin od chwili wystąpienia objawów.
Większość pacjentów, którzy zapadną na grypę, wraca do zdrowia w ciągu od jednego do
dwóch tygodni.
Hospitalizacja jest tylko potrzebna w przypadku powikłań grypy lub u osób z grup wysokiego
ryzyka.
Powikłania grypy
Jak już wspomniano, grypa może wywołać zaburzenia w układzie oddechowym, sercowo-
naczyniowym, neurologiczne i inne schorzenia systemowe. Komplikacje po przebytej grypie
zależą m.in. od rodzaju wirusa.
Do powikłań ze strony układu oddechowego należą:
zapalenie zatok obocznych nosa
zapalenie krtani
zapalenie oskrzeli
zaostrzenie przewlekłych chorób układu oddechowego takich jak astma oskrzelowa
czy POChP
zainicjowanie astmy oskrzelowej
niewydolność oddechowa w przebiegu tych chorób
Ze strony układu krążenia:
zapalenie mięśnia sercowego
zapalenie osierdzia
nagły zgon sercowy

dekompensacja przewlekłej niewydolności krążenia
Ze strony ośrodkowego układu nerwowego:
splątanie, nasilenie zmian otępiennych u osób starszych
napady drgawkowe (zwłaszcza u dzieci pod postacią drgawek gorączkowych)
zapalenie mózgu lub zapalenie opon mózgowych
Ze strony innych narządów:
ostre zapalenie ucha środkowego
zapalenie mięśni
ostra niewydolność nerek
zapalenie spojówek
zaostrzenie lub dekompensacja różnych chorób przewlekłych (np. cukrzycy).
Ryzyko powikłań i wystąpienia ciężkiej choroby jest wyższe w następujących grupach osób:
w wieku powyżej 65 lat
niemowląt i małych dzieci
u których występują inne choroby (np. przewlekła choroba serca, płuc lub nerek,
cukrzyca oraz u osób, u których występuje upośledzenie układu odpornościowego w
wyniku leczenia lub choroby)
żyjących w domach starców lub domach opieki lub innych miejscach stałego pobytu,
gdzie bardziej prawdopodobne jest rozprzestrzenianie się wirusa.
kobiet w ciąży.
Profilaktyka zakażeń grypy
Najskuteczniejszą metodą zapobiegania grypie są profilaktyczne szczepienia ochronne
przeciw grypie. Jak już nadmieniono wirusy grypy są bardzo różnorodne i łatwo ulegają
mutacji tworząc nowe odmiany. Z tego względu WHO co roku określa linie wirusów, których
spodziewa się, że będą powodować zachorowania w następnym sezonie grypowym. Z tych
właśnie linii zalecanych przez WHO są przygotowywane szczepionki na dany sezon a ich
skuteczność zależy od trafności przewidywań.
Szczepionki przeciw grypie mogą zawierać wysokooczyszczone całe wiriony, rozszczepione
wysokooczyszczone wiriony tzw. split lub podjednostkowe wysokooczyszczone tzw. subunit.

Należy tu dodać, iż tylko inaktywowane szczepionki przeciw grypie rekomendowane są przez
Komitet Doradczy ds. Szczepień WHO (ACIP).
W okresie typowym dla zachorowań na grypę toczą się często w mass mediach debaty o
celowości masowych szczepień przeciw grypie. Warto wtedy sięgnąć do przeprowadzonych
badań naukowych i powołać się na obowiązujące zasady EB – medycyny opartej na faktach
naukowych.
Według przeglądu kilkudziesięciu badań sporządzonych przez Cochrane Collaboration, żywe
szczepionki zmniejszyły liczbę zachorowań u dzieci (2-16 lat) o 33%, inaktywowane o 36%.
U dorosłych szczepienia zmniejszyły ryzyko zachorowania o 15%, z wyłączeniem pandemii
1968/69 kiedy zmniejszyły o 66%. W przypadku osób starszych szczepionka obniżała ryzyko
zachorowania na grypę o 1%, ryzyko powikłań: zapalenia płuc o 27%, innych chorób układu
oddechowego o 22%, chorób serca o 24% i śmiertelność z powodu tych czterech chorób o
47%.
Regularne szczepienie zalecane jest w następujących grupach osób:
w wieku powyżej 65 lat
każdej w wieku powyżej 6 miesięcy, u której występuje: przewlekła choroba układu
oddechowego, np. astma, rozedma, przewlekłe zapalenie oskrzeli oraz
mukowiscydoza; przewlekła choroba serca; przewlekła choroba nerek lub
wykonywane są dializy; cukrzyca; upośledzenie układu odpornościowego w wyniku
leczenia lub choroby
mieszkające w domach opieki długoterminowej lub domach starców, gdzie istnieje
prawdopodobieństwo szybkiego rozprzestrzeniania się wirusa.
Dla tych osób dostępna jest bezpłatna szczepionka.
Ponadto należy zwrócić uwagę na szczepienia personelu medycznego. Ze względu na stały
kontakt z osobami potencjalnie zarażonymi wirusem gryp oraz z drugiej strony z osobami o
obniżonej odporności własnej organizmu, mogą stanowić one zarówno zagrożenie jak i drogę
szerzenia się epidemii. Nie bez znaczenia pozostaje w tym przypadku również ochrona
własnego zdrowia.
Szczepienie należy wykonywać na jesieni (październik / początek listopada) przez injekcję.
Dostępne są szczepionki przeciw grypie, skierowane przeciw ostatnio występującym
typom A i B wirusa, skuteczne w około 75% przypadków. Jeżeli osoby zaszczepione chorują
na grypę, jej przebieg jest zazwyczaj dużo łagodniejszy.

Metodą wspomagającą jest również stałe podnoszenie odporności organizmu, co prawda nie
uchroni ono przed grypą, ale wraz ze szczepieniem spowoduje lżejszy przebieg choroby i z
dużym prawdopodobieństwem uniknięcie powikłań.
W czasie epidemii grypy należy unikać dużych zbiorowisk ludzkich, w których wirus posiada
ułatwioną drogę szerzenia się.
Rola Zdrowia Publicznego
To przede wszystkim monitorowanie rozwoju wirusa grypy, zapobieganie pandemii oraz
ustalanie składu obowiązującej szczepionki przeciwko grypie.
W tym celu przy WHO działa Komitet Doradczy ds. Szczepień (ACIP) oraz została
stworzona Światowa Sieć Nadzoru nad Grypą.
Bezustanne zmiany w materiale genetycznym wirusów grypy oznaczają, że skład szczepionki
na kolejne sezony także musi ulec zmianie, aby szczepionka zawierała najbardziej aktualną
postać krążących wirusów A(H3N2), A(H1N1) oraz B. Pomimo dostępności szybkich testów
diagnostycznych, zbieranie próbek klinicznych do hodowli wirusowych pozostaje niezbędną
metodą dostarczenia danych na temat krążących podtypów i szczepów wirusa grypy.
Zbieranie danych jest potrzebne do pokierowania decyzjami dotyczącymi leczenia i
chemioprofilaktyki, jak również do formułowania składu szczepionki na kolejny sezon.
Procedura ustalania składu szczepionki jest następująca:
globalna Śieć Nadzoru nad Grypą Światowej Organizacji Zdrowia (WHO Global
Influenza Surveillance Network) dostarcza corocznej receptury składu szczepionki.
sieć ta, czyli partnerstwo 113 Krajowych Ośrodków ds. Grypy w 83 krajach jest
odpowiedzialna za monitorowanie wirusów grypy krążących wśród ludzi i
identyfikowanie nowych szczepów.
opierając się o informacje zebrane przez Sieć, WHO rokrocznie zaleca szczepionkę
celowaną przeciwko trzem najbardziej zjadliwym, krążącym w środowisku szczepom
wirusa grypy.
każdego roku we wrześniu oraz w lutym WHO zaleca skład szczepionek na kolejny
sezon.
na półkuli południowej sezon grypowy zaczyna się zazwyczaj w maju.
na półkuli północnej zazwyczaj w listopadzie/grudniu.

Jednym z zadań Krajowych Ośrodków ds. Grypy uczestniczących w Międzynarodowym
Programie Nadzoru nad Grypą jest uświadamianie społeczeństwa o skutkach i zagrożeniach
zdrowotnych oraz socjalno-ekonomicznych, jakie pociągają za sobą infekcje grypowe, jak
również popularyzacja działań profilaktycznych, a więc szczepień. Polskie badania nad oceną
odpowiedzi humoralnej po szczepieniu przeciw grypie były zgodne z wyborem grup
rekomendowanych przez ACIP i WHO, które wraz z promocją zdrowia, propagowaniem
profilaktyki podczas wykładów, w czasie zebrań towarzystw naukowych, a także wywiadów
radiowych, telewizyjnych i prasowych, niejednokrotnie obalają mity na temat szczepień nie
tylko wśród pracowników służby zdrowia, ale i społeczeństwa.
Ważnym zadaniem zdrowia publicznego jest również tworzenie koalicji na rzecz
rozpowszechniania wiedzy na temat zapobiegania grypie i szczepień ochronnych. Przykładem
na to jak różne mogą to być sojusze niech będą apele wygłaszane w czasie nabożeństw w
sezonie jesienno- zimowym 2009/2010 wzywające do unikania dużych skupisk ludzkich w
celu zapobiegnięcia szerzeniu się wirusa grypy A (H1N1).
W ciągu roku zapada na grypę 5–15% populacji (wg WHO 330–990 mln ludzi na całym
świecie), a ok. 1 mln umiera. Grypa generuje znaczne koszty bezpośrednie i pośrednie, które
np. w USA, w zależności od sezonu, sięgają kwoty 6–167 mld dolarów.
Duża zmienność genetyczna wirusa grypy prowadzi do powstawania co kilkadziesiąt lat
bardzo groźnych szczepów, które wywołują pandemie. W XX wieku miały miejsce trzy takie
pandemie w latach 1918–1919 (grypa hiszpanka), 1957 i 1968.
Dowodem na to jak w krótkim okresie, w dobie globalizacji oraz skrócenia czasu podróży z
jednego kraju do drugiego, może dojść do pandemii grypy jest ostatnia sezonowa epidemia z
roku 2009/2010, która przeniosła się z Meksyku na inne kontynenty w ciągu zaledwie
jednego tygodnia a szczyt zachorowań wystąpił znacznie wcześniej niż poprzednie.
Podkreśla to wagę współpracy specjalistów zdrowia publicznego z różnych krajów i
kontynentów w zakresie zbierania i przekazywania informacji o rozwoju sytuacji
epidemiologicznej.
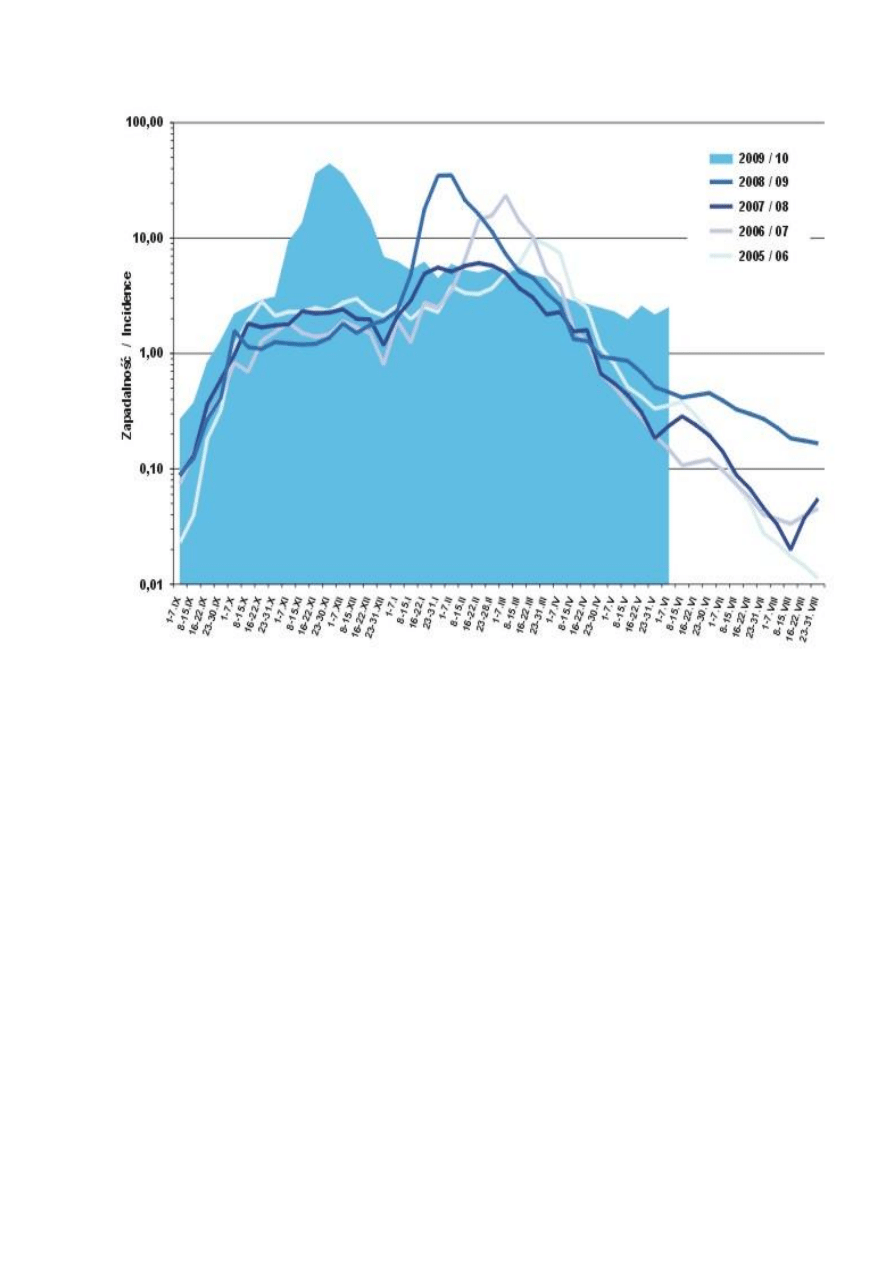
Średnia dzienna zapadalność (na 100 tys. ludności) wg tygodniowych / dwutygodniowych
meldunków w sezonie 2009/10 w porównaniu z sezonami 2005/6 - 2008/9

Źródła:
1. Grypa i profilaktyka bez tajemnic, Lidia B. Brydak, Przewodnik Lekarza 2003, 6, 2,
97-108
2. Grypa bez tajemnic cz. I, M. Machała, L. Brydak, Polski Merkuriusz Lekarski, 2006
XXI (123)
3. Grypa, Halina Batura-Gabryel, Beata Brajer, Przewodnik Lekarza 2005, 8, 11
4. Grypa groźna dla każdego, L. Brydak, Przewodnik Lekarza 2002
5. Materiały informacyjne dla pacjentów, National Health Sernice
6.
www.english.shanghaipasteur.cas.cn/ph/kb/200906/W020090630748385856765.jpg
7. Veterinary and zoonotic impact of swine influenza virus - from myths to facts,
Ramona Trebbien, Lars Erik Larsen,
8. Wpływ zmienności na międzygatunkową transmisje zakażeń wirusem grypy, I.
Markowska-Daniel, A. Kowalczyk, Medycyna Weterynaryjna 2006, (62)
9. informacje ze strony internetowej Zakładu Badania Wirusów Grypy. Krajowy
Ośrodek ds. Grypy
10. Publikacja informacyjna: Pandemic (H1N1) 2009, Directorate – General for Health
and Consumers EU
11. Influenza Viruses, Centers for Disease Control and Prevention USA, 2005
Wyszukiwarka
Podobne podstrony:
praca z uczniem zdolnym i słabym 2
Praca psychoterapeutyczna z DDA wykład SWPS
PRACA NA 4 RECE (aga)(1)[1]
praca 4
PRACA HODOWLANA Podstawy
Praca osób niepełnosprawnych
PRACA Z UCZNIEM NIEWIDOMYM I SŁABO WIDZĄCYM
8 Właściwa Praca, moc, energia całość
Praca zespolowa z elementami komunikacji interpersonalnej ed wczesn
Prezentacja praca dyplom
Praca szkoly w zakresie organizacji opieki pomocy
CECHY STRUKTUR ORGANIZACYJNYCH PRACA GRUPOWA 17 KWIETNIA[1]
PRACA Z DZIECKIEM NIESMIALYM
Grypa
Praca z komputerem
więcej podobnych podstron