
Kurs nr 12. Neurorehabilitacja
organizatorzy: J. Opara, A. Kwolek
1. Z
Za
assa
ad
dyy rre
eh
ha
ab
biilliitta
accjjii cch
ho
orryycch
h p
po
o u
ud
da
arrzze
e m
mó
ózzg
gu
u
S
S 7
73
39
9
Andrzej Kwolek
2. R
Re
eh
ha
ab
biilliitta
accjja
a w
w ssttw
wa
arrd
dn
niie
en
niiu
u rro
ozzssiia
an
nyym
m
S
S 7
74
42
2
Jan Czernicki, Waldemar Brola, Marta Pluciñska
3. R
Re
eh
ha
ab
biilliitta
accjja
a w
w cch
ho
orro
ob
biie
e P
Pa
arrkkiin
nsso
on
na
a
S
S 7
74
44
4
ii w
w ssp
pa
assttyycczzn
nyym
m p
po
orra
a¿¿e
en
niiu
u kko
oñ
ñcczzyyn
n d
do
olln
nyycch
h
Józef Opara
4. R
Re
eh
ha
ab
biilliitta
accjja
a n
ne
eu
urro
op
pssyycch
ho
ollo
og
giicczzn
na
a cch
ho
orryycch
h zz zza
ab
bu
urrzze
en
niia
am
mii
S
S 7
74
47
7
p
po
ozzn
na
aw
wcczzo
o--b
be
eh
ha
aw
wiio
orra
alln
nyym
mii p
po
o u
usszzkko
od
dzze
en
niiu
u m
mó
ózzg
gu
u
Joanna Seniów
5. M
Me
etto
od
da
a C
CIIT
T w
w rre
eh
ha
ab
biilliitta
accjjii cch
ho
orryycch
h p
po
o u
ud
da
arrzze
e m
mó
ózzg
gu
u
S
S 7
75
50
0
Maciej Krawczyk


NNeeuurroollooggiiaa ii NNeeuurroocchhiirruurrggiiaa PPoollsskkaa 2005; 39, 4 (supl. 3)
S 739
Zasady rehabilitacji chorych po udarze mózgu
Andrzej Kwolek
Oddzia³ Rehabilitacji Szpitala Wojewódzkiego nr 2 w Rzeszowie
Instytut Fizjoterapii Uniwersytetu Rzeszowskiego
KURS NR 12 – WYK£AD 1
Udar mózgu (UM) stanowi najbardziej drama-
tyczne powik³anie chorób uk³adu naczyniowego i jest
jednym z g³ównych problemów zdrowotnych spo³e-
czeñstwa. Udary mózgu s¹ nadal przyczyn¹ du¿ej
œmiertelnoœci, niepe³nosprawnoœci, otêpienia i depresji.
Wed³ug niektórych autorów udary mózgu stanowi¹ na-
wet drug¹ przyczynê zgonów [1,2].
W konsekwencji spo³eczeñstwa ponosz¹ olbrzymie
koszty na leczenie, profilaktykê wtórn¹ udaru i opiekê
nad osobami po przebytych UM [3,4]. Dramatyzmu
dodaje fakt, ¿e ci¹gle nie ma skutecznych leków do le-
czenia udaru, a liczne badania nie przynosz¹ oczekiwa-
nych efektów. Standardem staje siê ju¿ szerokie wpro-
wadzanie rehabilitacji do kompleksowego leczenia [1].
W rehabilitacji chorych po UM szczególnie istotne
jest œcis³e realizowanie zasad polskiej koncepcji rehabi-
litacji, które mówi¹, ¿e musi ona byæ powszechna,
wczesna, kompleksowa i ci¹g³a.
Zasady postêpowania rehabilitacyjnego opracowane
zosta³y na podstawie doœwiadczeñ w³asnych oraz pi-
œmiennictwa [3–5]. Grupê w³asn¹ stanowi³o ok. 4 tys.
chorych po udarze mózgu rehabilitowanych w latach
1989–2004, wykorzystano te¿ wczeœniejsze doœwiad-
czenie autora zajmuj¹cego siê rehabilitacj¹ po udarze
mózgu od 1976 r.
Kompleksow¹ rehabilitacjê rozpoczyna siê ju¿ od
pierwszych dni na oddziale neurologii lub pododdziale
udarowym i jest ona kontynuowana na oddziale rehabi-
litacji oraz – dla zachowania ci¹g³oœci – w œrodowisku
chorego [1,4]. Na oddzia³ rehabilitacji lub neuroreha-
bilitacji chorzy powinni byæ przekazywani bezpoœred-
nio z oddzia³ów neurologii lub pododdzia³ów udaro-
wych. PóŸniej (do roku i powy¿ej roku) chorzy mog¹
byæ przyjmowani z domu, oddzia³u opieki d³ugotermi-
nowej, domu opieki spo³ecznej, poradni neurologicznej
po zakwalifikowaniu przez lekarza rehabilitacji w po-
radni rehabilitacyjnej. Dyskwalifikowani do leczenia na
oddziale rehabilitacji mog¹ byæ jedynie chorzy gor¹cz-
kuj¹cy, z ciê¿kim zespo³em psychoorganicznym i bra-
kiem minimalnej choæby motywacji do rehabilitacji,
ciê¿k¹ depresj¹, niewyrównan¹ niewydolnoœci¹ uk³adu
kr¹¿enia. Aktualnie zakres przeciwwskazañ do rehabi-
litacji jest bardzo ograniczony. Wystarczaj¹cy czas po-
bytu na oddziale rehabilitacji wynosi 3–6 tyg., a rehabi-
litacja instytucjonalna mo¿e byæ z powodzeniem konty-
nuowana w szpitalu uzdrowiskowym.
Ci¹g³oœæ jest warunkiem niezbêdnym w procesie
rehabilitacji po udarze i mo¿e byæ realizowana przez
w³¹czenie do rehabilitacji cz³onków rodziny, po zapo-
znaniu ich z zasadami prowadzenia æwiczeñ, wykony-
wania czynnoœci codziennych i pielêgnacji. Po zakoñ-
czeniu pobytu na oddziale, rehabilitacja powinna byæ
kontynuowana w œrodowisku, pod kontrol¹ lekarza ro-
dzinnego, z pe³nym dostêpem do lekarza specjalisty
w zakresie rehabilitacji medycznej.
Ocena stanu fizycznego i funkcjonalnego pacjenta
wg jednoznacznych kryteriów jest wymogiem koniecz-
nym i obecnie wymagana jest te¿ przez Narodowy
Fundusz Zdrowia. Po przyjêciu na oddzia³ chory musi
byæ badany i oceniany przez zespó³ rehabilitacyjny,
a wiêc lekarza, fizjoterapeutê, ergoterapeutê, pielê-
gniarkê, pracownika socjalnego, psychologa i logope-
dê. Ocena dotyczy okreœlenia problemu terapeutyczne-
go w zakresie zaburzeñ ruchowych, w tym lokomocyj-
nych i manipulacyjnych, zaburzeñ wy¿szych czynnoœci
psychicznych, umiejêtnoœci wykonywania czynnoœci
dnia codziennego [4,5]. Fizjoterapeuta okreœla deficy-
ty ruchowe i funkcjonalne w czynnoœciach podstawo-
wych, takich jak zmiana pozycji w ³ó¿ku, umiejêtnoœæ
przyjêcia pozycji siedz¹cej, wstawania, utrzymania po-
zycji stoj¹cej oraz oceny chodu. Ocenia te¿ sprawnoœæ
funkcjonaln¹ koñczyn górnych i umiejêtnoœæ wykony-
wania czynnoœci codziennych (wspólnie z ergoterapeu-
t¹). Stosowany mo¿e byæ test chodu i test dwóch wag.
Na podstawie przeprowadzonych badañ zespó³ re-
habilitacyjny dokonuje oceny sprawnoœci chorego z za-
NNeeuurroollooggiiaa ii NNeeuurroocchhiirruurrggiiaa PPoollsskkaa 2005; 39, 4 (supl. 3)
S 740
Andrzej Kwolek
UU
DD
AA
RR
F
ARMAK
OTERAPIA:
• A
spir
yna
• Sintrom
• P
entok
syfilina
• Cinarizina
• A
davin
• Mydocalm
• R
elanium
• Nitrazepam
• Estazolam
• P
romazyna
• antybiotyki wg antybiogramu
• leczenie chorób wspó³istniej¹cych:
• nadciœnienie
• cukr
zyca
zabur
zenia metaboliczne
BAD
ANIA LAB
ORA
TOR
YJNE:
• OB
• morfologia kr
wi
• p³ytki kr
wi
• elektrolity
• lipidogram surowicy
• kwas moczowy
• mocznik
• cukier we kr
wi
• profil dobowy cukr
u
• fibr
ynogen
• mocz
posiew moczu
OO
DD
DD
ZZ
IIAA
££
RR
EE
HH
AA
BB
IILL
IITT
AA
CC
JJII
CZA
S REHABILIT
A
CJI
3–6 TYG.
Ocena stanu funkcjonalnego:
• badanie lekarskie
•
ocena fizjoterapeuty (m.in. test
dwóch wag, test drogi, badanie
si³y i zakresu r
uchu rêki)
• ocena pielêgniarki
• ocena neurologopedy
• ocena neuropsychologa
• ocena pracownika socjalnego
•
ocena zespo³owa w stosowanych
skalach
•
plan rehabilitacji na oddziale
– cele krótk
oterminowe i odleg³e
EDUK
A
C
JA
CHOREGO
I RODZINY
DOM
k
ontynuacja rehabilitacji w œrodowisk
u pod k
ontrol¹
lekar
za rodzinnego, z pe³nym dostêpem do lekar
za
specjalisty
pomoc ze strony PCRP
, ur
zêdu gminy
, Caritas,
organizacji i stowar
zyszeñ dzia³aj¹cych na r
zecz
osób niepe³nosprawnych
FIZYK
OTERAPIA:
• elektrosymulacje
• ultradŸwiêki
• impulsowe pole elektromagnetyczne
• kriostymulacja
• promieniowanie podczer
wone
•
masa¿ rêczny
, wirowy
,
pneumatyczny
TERAPIA ZAJÊCIOW
A:
wyk
or
zystanie odtwor
zonych
lub sk
ompensowanych funkcji
do nauki czynnoœci dnia codziennego
PSY
CHOTERAPIA
NA
UK
A MOWY
ZA
OP
A
TRZENIE
OR
TOPED
Y
CZNE
KINEZYTERAPIA:
odtwar
zanie lub k
ompensacja
wszystkich utraconych funkcji
ruchowych z u¿yciem metod:
•
specjalistyczne, tj. NDT Bobath,
PNF
, R
ood, Br
unnström i inne
•
tradycyjne æwiczenia: bierne,
czynne, pionizacja, nauka chodu
• metody
biofeedback
u
• relak
sacyjne
•
instr
umentalne FES, FED,
MS-
STP
odtwar
zanie podstawowych
funkcji r
uchowych
(zmiany pozycji, funkcjonalny chód)
odtwar
zanie z³o¿onych czynnoœci
ruchowych
zapobieganie i leczenie powik³añ
wynikaj¹cych z unier
uchomienia
zmniejszenie bólu
ODDZIA£
NEUROLOGII
DOM
PORADNIA
REHABILIT
A
CJI
DOM OPIEKI
SPO£ECZNEJ
ODDZIA£ OPIEKI
D£
UGOTERMINOWEJ
PORADNIA
NEUROLOGICZNA
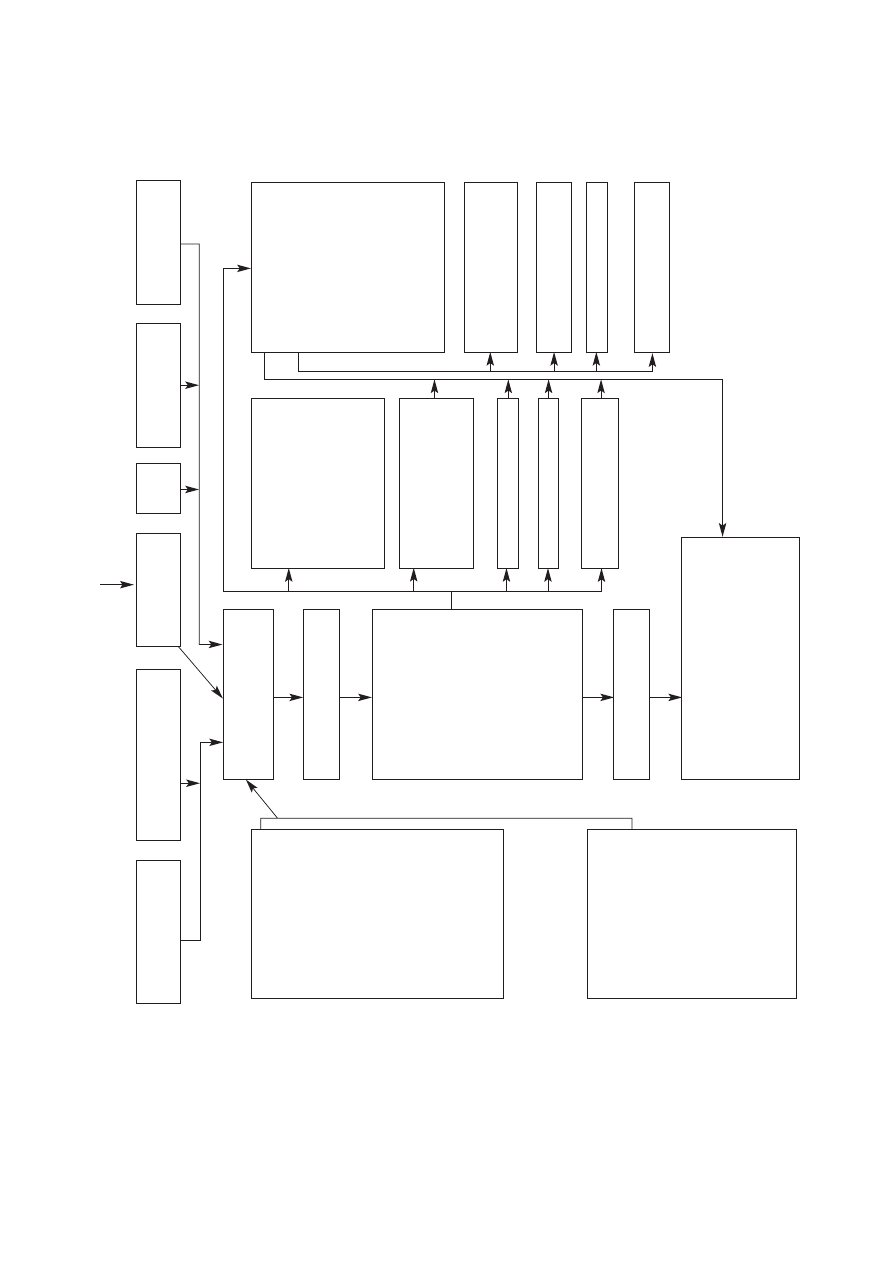
RRyycc.. 11.. Algorytm postêpowania rehabilitacyjnego w udarze mózgu [wg 5]

stosowaniem przyjêtych skal (Barthel, Brunnström,
Rankin, Ashworth). W trakcie hospitalizacji na od-
dziale powinna byæ zachowana mo¿liwoœæ konsultacji
przez neurologa, kardiologa, internistê, psychiatrê,
urologa. Prowadzona farmakoterapia chorób wspó³ist-
niej¹cych oraz zaburzeñ wynikaj¹cych z udaru musi
byæ kontynuowana i stale modyfikowana. W niektó-
rych sytuacjach diagnostyka powinna byæ uzupe³niana
o badania laboratoryjne i neuroobrazowanie.
Plan rehabilitacji z okreœleniem celów krótkotermi-
nowych i odleg³ych powinien byæ ustalany przez zespó³
rehabilitacyjny i uwzglêdniaæ kinezyterapiê, fizykote-
rapiê, terapiê zajêciow¹ z nauk¹ samoobs³ugi, psycho-
terapiê, naukê mowy, zaopatrzenie ortopedyczne oraz
edukacjê rodziny (ryc. 1.).
Celem kinezyterapii jest odtwarzanie lub kompensa-
cja (restytucja, substytucja) utraconych funkcji rucho-
wych. Etapowo d¹¿y siê do odtwarzania podstawowych
funkcji ruchowych (zmiany pozycji, chód funkcjonal-
ny), nastêpnie z³o¿onych czynnoœci ruchowych, zmniej-
szenia bólu, zapobiegania i leczenia powik³añ wynikaj¹-
cych z unieruchomienia. Stosuje siê metody specjali-
styczne, tj. NDT Bobath, PNF, Rood i inne, metody tra-
dycyjne (æwiczenia bierne, czynne itd.), metody bio-
feedbacku, relaksacyjne, a tak¿e instrumentalne (FES,
FED, MS-STP) [3-5]. Dotychczas nie wykazano jed-
nak przewagi ¿adnej z metod kinezyterapeutycznych
i program zawsze nale¿y ustalaæ w zale¿noœci od stanu
pacjenta, jego zdolnoœci do wspó³pracy i wydolnoœci
oraz posiadanych przez zespó³ umiejêtnoœci. Fizykote-
rapia zawsze jest tylko elementem pomocniczym pro-
gramu rehabilitacji, u³atwiaj¹cym jednak realizacjê ki-
nezyterapii. Stosowana jest elektroterapia, œwiat³olecz-
nictwo, kriostymulacja, ultradŸwiêki, impulsowe pole
elektromagnetyczne oraz ró¿ne formy masa¿u.
Terapia zajêciowa, ci¹gle ma³o doceniana w Polsce,
ukierunkowana na naukê czynnoœci dnia codziennego
(spo¿ywanie posi³ków, toaleta, ubieranie siê) w oparciu
o odzyskiwane zdolnoœci ruchowe chorego powinna
stanowiæ podstawowy sk³adnik rehabilitacji. Równole-
gle u wszystkich chorych musi byæ prowadzona psy-
choterapia i w razie potrzeby terapia mowy. Zaopatrze-
nie ortopedyczne jest stosowane zgodnie z potrzebami
procesu rehabilitacji i chorego. Niezbêdnym warun-
kiem jest przyuczenie chorego do pos³ugiwania siê
przyznanym sprzêtem w domu. Przed wypisem podej-
mowana jest decyzja o ostatecznym zaopatrzeniu. Ze-
spó³ rehabilitacyjny dokonuje koñcowej oceny stanu
funkcjonalnego chorego, co powinno byæ udokumento-
wane w karcie informacyjnej leczenia szpitalnego. Ci¹-
g³oœæ jako warunek konieczny procesu rehabilitacji mo-
¿e byæ realizowana poprzez w³¹czenie cz³onków rodzi-
ny po zapoznaniu ich z zasadami prowadzenia æwiczeñ,
wykonywania czynnoœci codziennych i pielêgnacji.
Po zakoñczeniu pobytu na oddziale kontynuuje siê
rehabilitacjê w œrodowisku chorego pod kontrol¹ lekarza
rodzinnego, z pe³nym dostêpem do lekarza specjalisty.
W razie potrzeby chory mo¿e liczyæ na pomoc ze
strony PCRP, urzêdu gminy, Caritas, organizacji i sto-
warzyszeñ dzia³aj¹cych na rzecz osób niepe³nospraw-
nych i leczenie w szpitalu uzdrowiskowym. Kolejne
pobyty na oddziale rehabilitacji s¹ cennym etapem
w zapewnieniu ci¹g³oœci rehabilitacji, w tym w profi-
laktyce powik³añ i prewencji wtórnej udaru [3,4].
PPiiœœm
miieennnniiccttw
woo
1. The European Stroke Initiative Executive Committe and the
EUSI Writing Committee. European Stroke Initiative Recom-
mendations for Stroke Management – Update 2003. Cerebro-
vasc Dis 2003; 16: 311-337.
2. Rothwell P.M., Coull A.J., Giles M.F. i wsp. Change in stroke
incidence, mortality, case-fatality, severity, and risk factors in
Oxfordshire, UK from 1981 to 2004 (Oxford Vascular Study).
Lancet 2004; 363, 6: 1925-1933.
3. Duncan P. Studenski S., Richards L., i wsp. Randomized clini-
cal trial of therapeutic exercise in subacute stroke. Stroke 2003;
34: 2173-2180.
4. Raport zespo³u ekspertów NPPLUM. Postêpowanie w ostrym
udarze niedokrwiennym mózgu. Neurol Neurochir Pol 2001;
supl. 6: 5-31.
5. Kwolek A., Dru¿bicki M., Przysada G. Zasady rehabilitacji szpi-
talnej chorych po udarze mózgu. Post Rehab 2004; 18: 3, 7-9.
NNeeuurroollooggiiaa ii NNeeuurroocchhiirruurrggiiaa PPoollsskkaa 2005; 39, 4 (supl. 3)
S 741
Zasady rehabilitacji chorych po udarze mózgu

NNeeuurroollooggiiaa ii NNeeuurroocchhiirruurrggiiaa PPoollsskkaa 2005; 39, 4 (supl. 3)
S 742
Rehabilitacja w stwardnieniu rozsianym
Jan Czernicki
1
, Waldemar Brola
2
, Marta Pluciñska
1
1
Klinika Rehabilitacji i Medycyny Fizykalnej Uniwersytetu Medycznego w £odzi
2
Oddzia³ Neurologii Specjalistycznego Szpitala w Koñskich
KURS NR 12 – WYK£AD 2
Mimo prowadzonych od kilkudziesiêciu lat badañ
przyczyna stwardnienia rozsianego (SR) nadal nie jest
znana. Ró¿ne dowody wskazuj¹, ¿e jest to z³o¿ona cho-
roba o wieloczynnikowej etiologii. Najbardziej praw-
dopodobnym scenariuszem rozwoju SR jest udzia³ kil-
ku ró¿nych genów i oddzia³ywanie czynników œrodo-
wiskowych [1].
U ok. 85% pacjentów choroba rozpoczyna siê prze-
biegiem nawracaj¹co-zwalniaj¹cym i w ci¹gu 20–25 lat
u 80–90% przechodzi w postaæ wtórnie postêpuj¹c¹.
U pozosta³ych 15% chorych od pocz¹tku choroby prze-
bieg jest przewlekle postêpuj¹cy z nak³adaj¹cymi siê
rzutami lub bez. Poniewa¿ postacie postêpuj¹ce wi¹¿¹
siê z narastaniem niepe³nosprawnoœci, niezmiernie istot-
n¹ spraw¹ jest wczesne podjêcie leczenia, celem spowol-
nienia tego procesu. Bardzo zmienny jest stopieñ ciê¿-
koœci choroby, a wiek pojawienia siê pierwszych obja-
wów obejmuje kilkadziesi¹t lat. Ponadto u ok. 20% cho-
rych wystêpuj¹ ³agodne postacie SR [2], kiedy nie-
sprawnoϾ ruchowa po 10 latach choroby nie przekracza
3 punktów w skali EDSS. Najczêœciej SR dotyka ludzi
m³odych, miêdzy 20. a 40. rokiem ¿ycia, w najbardziej
aktywnym i twórczym okresie ¿ycia, i wp³ywa nie tylko
na pracê zawodow¹, ale na wszystkie aspekty ¿ycia co-
dziennego, zarówno chorego, jak i jego otoczenia.
Przyczynowa farmakoterapia w SR nadal nie jest
mo¿liwa. Kontrowersyjne próby leczenia immunosu-
presyjnego i immunomoduluj¹cego maj¹ za zadanie po-
prawê jakoœci ¿ycia poprzez zahamowanie narastania
stopnia niepe³nosprawnoœci i modyfikacjê naturalnego
przebiegu choroby, czêsto jednak nios¹ ryzyko powi-
k³añ. Obecnie SR nie jest ju¿ chorob¹ prowadz¹c¹
w krótkim czasie do œmierci lub ca³kowitej zale¿noœci
spo³ecznej, a okres prze¿ycia wyd³u¿y³ siê do kilkudzie-
siêciu lat. Wydaje siê, ¿e wa¿n¹ rolê odegra³a w tym ko-
rzystnym zjawisku rehabilitacja wdra¿ana na ka¿dym
etapie choroby, a zalecane w okresie zaostrzeñ le¿enie
w ³ó¿ku przez kilka tygodni lub miesiêcy i pe³na rezy-
gnacja z aktywnego ¿ycia przesz³y do historii [3].
W czasie przygotowania programu leczenia
usprawniaj¹cego niezbêdne staje siê wytyczenie celów,
które pacjent mo¿e osi¹gn¹æ. Ich realizacja powinna
byæ prowadzona w taki sposób, by uwzglêdniæ jedno-
czeœnie postêpowanie:
a) paliatywne – zmniejszaj¹ce dolegliwoœci i poprawia-
j¹ce funkcje uszkodzone przez chorobê,
b) wyrównawcze – uruchamiaj¹ce rezerwy kompensa-
cyjne nieuszkodzonych elementów organizmu,
c) zapobiegawcze – chroni¹ce niezajête jeszcze przez
chorobê funkcje.
Szeroko pojêta rehabilitacja powinna byæ prowa-
dzona w sposób ci¹g³y zarówno w warunkach szpital-
nych, ambulatoryjnych, jak i œrodowiskowych oraz
wzbogacona o dobór odpowiedniego zaopatrzenia or-
topedycznego i pomocniczego. W tak pojêtej kom-
pleksowej rehabilitacji, oprócz lekarza i pielêgniarki,
konieczny jest udzia³ fizjoterapeuty, ergoterapeuty, psy-
chologa, pracownika socjalnego, duchownego i asy-
stenta osoby niepe³nosprawnej, a przede wszystkim
edukacja zarówno chorego, jak i jego najbli¿szych.
Szczególnie istotne jest doradztwo zawodowe oraz oce-
na mo¿liwoœci dalszej edukacji, a tak¿e likwidacja ba-
rier spo³ecznych i architektonicznych i w³¹czanie sa-
mych chorych w program rehabilitacji.
Kliniczne efekty rehabilitacji s¹ mo¿liwe dziêki pla-
stycznoœci mózgu – udowodniono, ¿e nie tylko ruchy
czynne, lecz tak¿e bierne wyzwalaj¹ zjawiska kompen-
sacji w obrêbie uk³adu nerwowego. Nale¿y podkreœliæ,
¿e ¿aden z symptomów choroby nie powinien byæ trak-
towany oddzielnie – a wszystkie objawy patologiczne
wymagaj¹ nie tylko ich niwelowania, lecz przede
wszystkim przywracania funkcji zw³aszcza w ¿yciu co-
dziennym, a tak¿e czasie wolnym.
Powa¿nym problemem chorych na SR jest zmêcze-
nie motoryczne i kognitywne, które wielu pacjentów (ok.
30%) podaje jako sw¹ g³ówn¹ dolegliwoœæ, oraz zwi¹zek

NNeeuurroollooggiiaa ii NNeeuurroocchhiirruurrggiiaa PPoollsskkaa 2005; 39, 4 (supl. 3)
S 743
Rehabilitacja w stwardnieniu rozsianym
tego objawu z aktywnoœci¹ choroby, niepe³nosprawno-
œci¹ i depresj¹ [4]. Dlatego program rehabilitacji powi-
nien byæ przygotowany przez interdyscyplinarny zespó³
indywidualnie dla ka¿dego pacjenta i modyfikowany
wraz ze zmieniaj¹cym siê obrazem choroby. Obecnie za-
leca siê czêst¹, lecz niezbyt forsown¹ wielokierunkow¹
aktywnoœæ fizyczn¹, szczególnie æwiczenia aerobowe,
jak p³ywanie, marsze, których zadaniem jest przywróce-
nie funkcji motorycznych i tolerancji wysi³ku, a przede
wszystkim poprawa nastroju i komfortu ¿ycia.
W zwalczaniu spastycznoœci, tak powszechnie wy-
stêpuj¹cej u chorych, stosuje siê szeroki wachlarz me-
tod fizjoterapeutycznych, np. æwiczenia czynne, bier-
ne, relaksacyjne, masa¿ oraz metody fizykalne, jak
krioterapiê, tonolizê i pola magnetyczne. Zaburzenia
równowagi wymagaj¹ æwiczeñ manipulacyjnych i ko-
ordynacyjnych w wysokich i niskich pozycjach, z ele-
mentami muzykoterapii i choreoterapii.
Czêst¹ wymienian¹ przez pacjentów dolegliwoœci¹
obni¿aj¹c¹ ich jakoœæ ¿ycia s¹ zaburzenia czynnoœci
dróg moczowych w postaci nietrzymania moczu, are-
fleksji pêcherza lub dyssynergii zwieraczowo-wypiera-
czowej. Istotne jest ustalenie typu dysfunkcji i w³¹cze-
nie farmakoterapii uzupe³nionej æwiczeniami miêœni
przepony miednicznej i zabiegami fizykalnymi.
Powa¿nym (jednak czêsto pomijanym) problemem
u pacjentów ze SR s¹ zaburzenia seksualne, bêd¹ce
przyczyn¹ obni¿enia jakoœci ¿ycia. Zaburzenia czynno-
œci p³ciowych mog¹ wynikaæ bezpoœrednio z uszkodze-
nia uk³adu nerwowego (tzw. pierwszorzêdowe), jednak
nierzadko s¹ efektem zmian funkcjonowania organizmu
pod postaci¹ spastycznoœci, przewlek³ego zmêczenia,
dolegliwoœci bólowych, zaburzeñ zwieraczowych oraz
niepo¿¹danych dzia³añ leków (baklofen, benzodwuaze-
piny), a tak¿e problemów emocjonalnych i poznawczych
w wyniku zmienionej samooceny, depresji, zale¿noœci od
otoczenia i utrudnionych relacji z partnerem [5].
Przyczyn¹ wielu powik³añ (szczególnie w zaawan-
sowanym procesie chorobowym) jest dysfagia, dlatego
tak wa¿na jest edukacja pacjenta i jego rodziny w za-
kresie prawid³owego przyjmowania pokarmów. Bóle
rzadko s¹ pierwszym symptomem SR, jednak w czasie
trwania choroby dotycz¹ wielu pacjentów (24–54%).
Mog¹ mieæ one charakter ostry, jak bóle korzeniowe,
g³owy (czêsto migrenowe), nerwobóle czy objaw Lher-
mitte’a, jak równie¿ ból przewlek³y wynikaj¹cy z nie-
równomiernego obci¹¿enia narz¹du ruchu.
Powtarzane cykle rehabilitacji zwiêkszaj¹ odsetek
chorych z mniejsz¹ niepe³nosprawnoœci¹ ruchow¹, nie
mo¿na jednak wykazaæ zale¿noœci miêdzy kilkakrotny-
mi cyklami rehabilitacji a popraw¹ lub stabilizacj¹
w EDSS lub ESS [3]. W ka¿dym przypadku wskaza-
na jest obiektywizacja skutecznoœci terapii w oparciu
o skale klinimetryczne ciesz¹ce siê powszechnym
uznaniem, takie jak EDSS Kurtzkego lub wskaŸnik
Barthel oraz jakoœci ¿ycia, jak kwestionariusz i testy Si-
monsona czy te¿ indeks jakoœci ¿ycia Ferrans i Powers.
Sukces terapeutyczny zale¿y od pracy ca³ego ze-
spo³u, jak równie¿ wk³adu chorego i œrodowiska, w ja-
kim przebywa i pracuje. Wa¿ne jest, ¿eby ukszta³towaæ
u chorego i jego rodziny odpowiedni model postêpo-
wania, aktywnego uczestnictwa w ¿yciu rodzinnym
i zawodowym [3]. Optymalnym i niezbêdnym po³¹-
czeniem jest rehabilitacja instytucjonalna z rehabilita-
cj¹ œrodowiskow¹ oraz okresowe leczenie uzdrowisko-
we. Wszyscy chorzy ze stwardnieniem rozsianym po-
winni byæ objêci ci¹g³ym i kompleksowym leczeniem,
zgodnie z polskim modelem rehabilitacji.
PPiiœœm
miieennnniiccttw
woo
1. Willer C.J., Ebers G.C. Susceptibility to multiple sclerosis: in-
terplay between genes and environment. Curr Opin Neurol
2000; 13: 241-247.
2. Hawkins S.A., McDonnell G.V. Benign multiple sclerosis? Cli-
nical course long term follow up and assessment of prognostic
factors. J Neurol Neurosurg Psychiatry 1999; 67: 148-152.
3. Kwolek A., Wieliczko E., Szyde³ko M. i wsp. Zasady rehabili-
tacji w stwardnieniu rozsianym. Post Rehab 2004; 3: 19-21.
4. Schmid S.R., Covington M., Regal B.M. i wsp. Fatigue in mul-
tiple sclerosis: Current understanding and future dissections.
J Reh Res Develop 2002; 39: 211-214.
5. Chandler B.J., Brown S. Sex and relationship dysfunction in
neurological disability. J Neurol Neurosurg Psychiatry 1998; 65:
877-880.

NNeeuurroollooggiiaa ii NNeeuurroocchhiirruurrggiiaa PPoollsskkaa 2005; 39, 4 (supl. 3)
S 744
Rehabilitacja w chorobie Parkinsona i w spastycznym pora¿eniu koñczyn dolnych
Józef Opara
Repty Górnoœl¹skie Centrum Rehabilitacji w Tarnowskich Górach i Akademia Wychowania Fizycznego w Katowicach
KURS NR 12 – WYK£AD 3
C
Czzê
ꜜææ II –
– R
Re
eh
ha
ab
biilliitta
accjja
a
w
w cch
ho
orro
ob
biie
e P
Pa
arrk
kiin
nsso
on
na
a
Rehabilitacja chorych z chorob¹ Parkinsona (ChP),
zw³aszcza w póŸniejszych stadiach choroby, jest trudna
i skomplikowana. Ostatnio znaczenie rehabilitacji doce-
nili tak¿e neurochirurdzy wykonuj¹cy zabiegi stereotak-
tyczne lub implantacje stymulatorów elektrycznych,
wskazuj¹c na koniecznoœæ utrwalenia wyników leczenia
operacyjnego poprzez rehabilitacjê. Wa¿nym jej elemen-
tem s¹ æwiczenia wykonywane samodzielnie przez cho-
rego lub jego opiekunów w domu albo w domu opieki.
Rehabilitacja nie mo¿e ograniczaæ siê tylko do
usprawniania fizycznego, lecz musi obejmowaæ wszyst-
kie dziedziny rehabilitacji, w tym terapiê zaburzeñ mo-
wy i po³ykania, problemy psychologiczne. W postêpo-
waniu tym obowi¹zuj¹ uniwersalne priorytety: samo-
obs³uga, samodzielnoœæ, lokomocja.
Planowanie rehabilitacji powinno byæ skoncentrowa-
ne na potrzebach i mo¿liwoœciach chorego, z uwzglêd-
nieniem jego preferencji i oczekiwañ. Nale¿y przy tym
wzi¹æ pod uwagê czynniki ryzyka, zw³aszcza ryzyko
upadków. Planowanie musi byæ dokonywane z czynnym
udzia³em chorego i jego rodziny, powinno uwzglêdniaæ
udzia³ rodziny w ca³ym procesie rehabilitacji. Cele reha-
bilitacji powinny byæ uzgodnione i zaakceptowane za-
równo przez chorego, jak przez jego najbli¿szych.
Ustalone z chorym i jego rodzin¹ cele realizuje ze-
spó³ rehabilitacyjny. Interdyscyplinarny zespó³ rehabili-
tacyjny (team) powinien sk³adaæ siê przede wszystkim
z lekarza – najlepiej specjalisty w dziedzinie rehabilita-
cji, pielêgniarki znaj¹cej zagadnienia rehabilitacji, fizjo-
terapeuty, instruktora terapii zajêciowej i logopedy,
w pewnych przypadkach nale¿y go uzupe³niæ o psycho-
loga, muzykoterapeutê, arteterapeutê, hipoterapeutê.
W przypadkach ciê¿kich zaburzeñ po³ykania do
procesu leczenia powinien siê w³¹czyæ laryngolog.
Cz³onkowie zespo³u powinni zebraæ zasób niezbêd-
nych wiadomoœci na temat ChP i rehabilitacji chorych
na tê chorobê.
Spoœród metod usprawniania najczêœciej stosuje siê
w ChP metodê NDT Bobath, PNF Kabata, wykorzy-
stuje siê elementy zasadniczego sprzê¿enia zwrotnego
(bio-feedback), np. z wykorzystaniem testu siêgania (reach
test), strategie zwi¹zane z koncentracj¹ (kompensacja),
metody stymulacji sensorycznej (sensory integration),
rozci¹gania (stretching), a we wczesnym okresie ChP,
kiedy objawy choroby s¹ jednostronne, metodê wymu-
szania ruchu (constraint-induced movement therapy –
CIT). Wielu specjalistów zwraca uwagê na to, aby æwi-
czenia by³y proste i nieskomplikowane, zw³aszcza
w póŸniejszych stadiach choroby.
Pierwsze dzia³ania rehabilitacyjne bêd¹ kierowane
na usprawnianie chodu i poczucia postawy cia³a. Æwi-
czenia nauki chodzenia mog¹ byæ prowadzone indywi-
dualnie lub grupowo, w zale¿noœci od stanu chorego,
nale¿y zaplanowaæ je w godzinach szczytu dawki lewo-
dopy. Æwiczenia te prowadzi siê zarówno na salach
gimnastycznych, jak i w terenie, mo¿na wykorzystaæ
ró¿ne rodzaje nawierzchni. Szczególnie przydatne
w ChP s¹ æwiczenia koordynacyjno-równowa¿ne wg
H.S. Frenkla. W tej metodzie jednym z elementów nau-
ki chodzenia jest wykorzystanie œladów stóp namalo-
wanych na chodniku. Wa¿nym jej elementem jest nau-
ka wstawania z krzes³a i siadania.
Zakres æwiczeñ wykonywanych samodzielnie w do-
mu zale¿y od stadium choroby okreœlonego w skali
Hoehn i Yahra. W I stadium zwraca siê uwagê na
utrzymywanie regularnej aktywnoœci fizycznej, d³ugie
spacery (co najmniej 3 razy w tyg. po 40 min) po ró¿-
nych nawierzchniach, ze zwracaniem uwagi na d³ugie
kroki z wysokim unoszeniem stóp, rekreacjê, rozrywki
po³¹czone z ruchem. W II stadium choroby, w którym
nie obserwuje siê jeszcze zaburzeñ równowagi, oprócz
zaleceñ, takich jak we wczeœniejszym okresie, zwraca
siê uwagê na wyprostowan¹ postawê, æwiczenia pisania
du¿ych liter (unikanie mikrografii), æwiczenia wstawa-
nia z krzes³a, przysiady, chodzenie po schodach, æwi-
czenia obracania siê na ³ó¿ku i siadania na ³ó¿ku, æwi-
czenia rozci¹gaj¹ce, naukê koncentracji.

NNeeuurroollooggiiaa ii NNeeuurroocchhiirruurrggiiaa PPoollsskkaa 2005; 39, 4 (supl. 3)
S 745
Rehabilitacja w chorobie Parkinsona i w spastycznym pora¿eniu koñczyn dolnych
W III stadium, w którym pojawiaj¹ siê objawy
upoœledzenia odruchów postawnych, zaleca siê cho-
dzenie co najmniej 100 m dziennie d³ugimi krokami,
z unoszeniem stóp powy¿ej 1,5 cm od pod³o¿a, cho-
dzenie na ró¿nych nawierzchniach z pokonywaniem
przeszkód terenowych (np. krawê¿niki), chodzenie po
schodach, utrzymywanie aktywnoœci rekreacyjnej.
Mo¿na tak¿e æwiczyæ w domu na cykloergometrze
lub na bie¿ni ruchomej. W IV stadium, w którym cho-
ry jest ju¿ niepe³nosprawny i ma problemy ze staniem
i chodzeniem, potrzebna ju¿ jest pomoc opiekuna.
Oprócz zaleceñ, takich jak w III stadium, ale z aseku-
racj¹ i wspó³prac¹ ze strony osoby opiekuj¹cej siê, zwra-
ca siê uwagê na æwiczenia koncentracji, ograniczanie siê
do wykonywania tylko jednego zadania, naukê wstawa-
nia z krzes³a, obracania siê na ³ó¿ku, æwiczenia siêga-
nia, æwiczenia manipulacyjne, pisanie, æwiczenia roz-
ci¹gaj¹ce. Opiekunów chorych, u których nast¹pi³y
upadki, zachêcamy do za³o¿enia dzienniczka upadków,
z zaznaczaniem okolicznoœci i przyczyny upadku.
W stadium V, kiedy chory przebywa w ³ó¿ku i na
wózku inwalidzkim, zaleca siê pionizacjê biern¹ i czynn¹
z asekuracj¹ lub pomoc¹ opiekuna, przy czym do cho-
dzenia nale¿y u¿ywaæ balkoników lub wózków do nauki
chodzenia (rodzaj zaopatrzenia w sprzêt pomocniczy po-
winien okreœliæ lekarz – specjalista w dziedzinie rehabili-
tacji medycznej). Zaleca siê przyjêcie co najmniej 2 razy
dziennie na 15 min pozycji neutralnej w stawach koñ-
czyn dolnych w le¿eniu na boku (zapobieganie utrwalo-
nym przykurczom zgiêciowym). Nale¿y prowadziæ edu-
kacjê osób chorych, opiekunów i personelu pielêgniar-
skiego na temat optymalnego u³o¿enia cia³a, czêstych
zmianach pozycji i profilaktyki odle¿ynowej.
W ka¿dym stadium choroby wa¿ne jest unikanie
upadków. Najczêstszymi przyczynami upadków w do-
mu s¹:
1) oœwietlenie pomieszczeñ:
– niewystarczaj¹ce,
– brak w³¹czników przy wejœciu,
2) pod³ogi:
– œliskie,
– dywaniki: luŸno le¿¹ce, pozwijane, postrzêpione,
– zbyteczne progi,
3) schody:
– nierówne, uszkodzone,
– brak porêczy,
4) meble:
– utrudniaj¹ce przejœcie (zbyt gêsto ustawione),
– zbyt s³abe, by siê na nich wesprzeæ,
– krzes³a i fotele: chybotliwe, zbyt niskie, bez porêczy,
5) ³azienka:
– wanna zamiast prysznica,
– niski sedes,
– brak dodatkowych uchwytów,
– œliska posadzka,
– zbêdne dywaniki.
C
Czzê
ꜜææ IIII –
– R
Re
eh
ha
ab
biilliitta
accjja
a
w
w ssp
pa
assttyycczzn
nyym
m p
po
orra
a¿¿e
en
niiu
u
k
ko
oñ
ñcczzyyn
n d
do
olln
nyycch
h
Pora¿enie koñczyn dolnych (paraplegia) mo¿e wyst¹-
piæ po urazie rdzenia krêgowego (URK) lub w przebie-
gu wielu schorzeñ, wœród których nale¿y przede wszyst-
kim wymieniæ stwardnienie rozsiane, guzy rdzenia krê-
gowego, ostre zapalenie rogów przednich, stwardnienie
zanikowe boczne, jamistoϾ rdzenia, zwyrodnienie rdze-
niowe powrózkowe, mielopatiê popromienn¹.
Skutkiem poprzecznego uszkodzenia rdzenia krê-
gowego mog¹ byæ pora¿enia lub niedow³ady koñczyn,
zaburzenia czucia, dysfunkcja neurogenna zwieraczy
pêcherza moczowego i odbytu, zmniejszenie samo-
dzielnoœci w wykonywaniu czynnoœci ¿ycia codzienne-
go. U niektórych chorych wystêpuj¹ powik³ania, naj-
bardziej dotkliwe z nich s¹ odle¿yny, zaka¿enia dróg
moczowych, przykurcze. U wielu osób obserwuje siê
depresjê i lêk, niepokój o przysz³oœæ, obni¿enie poczu-
cia satysfakcji ¿yciowej, bóle, obni¿enie jakoœci ¿ycia.
U czêœci chorych z czasem rozwija siê spastycz-
noœæ. Nadmierna spastycznoœæ mo¿e znacznie obni¿aæ
komfort ¿ycia pacjenta, ograniczyæ jego samodziel-
noœæ, mo¿e powodowaæ urazy podczas niekontrolowa-
nych skurczów miêœni (spazmów), u niektórych jest
przyczyn¹ bólów miêœni. Zwalczanie nadmiernej spa-
stycznoœci jest jednym z nierozwi¹zanych do tej pory
problemów wspó³czesnej medycyny.
Czynnikami potêguj¹cymi spastycznoœæ s¹ stany
septyczne dróg moczowych, rozleg³e odle¿yny, przewle-
k³e zaparcia, zimno, wiatr, deszcz, napiêcie emocjonal-
ne, stres, nawet wrastaj¹cy paznokieæ palucha. Czynniki
obni¿aj¹ce napiêcie miêœni to ciep³o i æwiczenia. W fi-
zjoterapii stosujemy nastêpuj¹ce zabiegi: elektroterapiê
(tonoliza, TENS), pole magnetyczne niskiej czêstotli-
woœci, laser biostymulacyjny, ok³ady parafinowe, solux,
krioterapiê, æwiczenia w ciep³ej wodzie, masa¿ podwod-
ny (tangentor), krio¿ele ciep³e i zimne, k¹piele dwuko-
morowe, k¹piele czterokomorowe (zstêpuj¹ce).
Najnowoczeœniejszymi zabiegami stosowanymi
w zwalczaniu znacznej spastycznoœci s¹ toksyna botu-

linowa A w miejscowej spastycznoœci i pompa baklofe-
nowa w spastycznoœci uogólnionej. W ostatnim czasie
obserwuje siê powrót do fenolizacji nerwów obwodo-
wych, najczêœciej nerwu zas³onowego.
PPiiœœm
miieennnniiccttw
woo
C
Czzêꜜææ II
1. Fries W., Liebestund I. Rehabilitacja w chorobie Parkinsona.
ELIPSA-JAIM, Kraków 2002.
2. Kwolek A. Rehabilitacja osób z chorob¹ Parkinsona. Neurol
Neurochir Pol 2003; supl. 5: 211-220.
3. Opara J. Rehabilitacja w chorobie Parkinsona. W: Friedman A.
[red.]. Choroba Parkinsona, mechanizmy, rozpoznawanie, le-
czenie. Warszawa, PZWL, 2005, 225-233.
C
Czzêꜜææ IIII
1. Bakheit A.M.O. Postêpowanie w spastycznoœci. Rehab Med
1998; 2: 80.
2. Bedbrook G.M. Opieka nad chorym z paraplegi¹. PZWL,
Warszawa, 2005.
3. Opara J. Kompleksowa rehabilitacja chorych ze stwardnieniem
rozsianym. Neurol Neurochir Pol 1998; 3: 623-632.
NNeeuurroollooggiiaa ii NNeeuurroocchhiirruurrggiiaa PPoollsskkaa 2005; 39, 4 (supl. 3)
S 746
Józef Opara

NNeeuurroollooggiiaa ii NNeeuurroocchhiirruurrggiiaa PPoollsskkaa 2005; 39, 4 (supl. 3)
S 747
Rehabilitacja neuropsychologiczna chorych
z zaburzeniami poznawczo-behawioralnymi po uszkodzeniu mózgu
Joanna Seniów
Pracownia Neuropsychologii Klinicznej, II Klinika Neurologiczna, IPiN, Warszawa
KURS NR 12 – WYK£AD 4
Uszkodzenie mózgu jest czêst¹ przyczyn¹ powa¿-
nych, przewlek³ych lub trwa³ych zaburzeñ zdolnoœci po-
znawczych obejmuj¹cych uwagê, spostrzeganie, pamiêæ,
uczenie siê, myœlenie itd. Zaburzeniom poznawczym
mog¹ towarzyszyæ zmiany przedchorobowych cech oso-
bowoœci, czyli wzglêdnie sta³ych wzorców zachowania,
m.in. w rolach rodzinnych, zawodowych i spo³ecznych,
utrata dotychczasowych zainteresowañ, planów, za-
chwianie systemu wartoœci, zmiana wizerunku w³asnej
osoby i samooceny. Zaburzenia emocjonalne – ujawnia-
j¹ce siê np. jako stany depresyjne, lêkowe, dra¿liwoœæ,
impulsywnoœæ, niedostosowanie afektu, zobojêtnienie –
mog¹ powstawaæ jako skutek nieprawid³owego funkcjo-
nowania struktur mózgowych reguluj¹cych emocje oraz
jako reakcja psychologiczna na dramat utraty zdrowia,
a w konsekwencji wielu podstawowych wartoœci i dóbr.
Rehabilitacja neuropsychologiczna to zespó³ ró¿-
nych oddzia³ywañ terapeutycznych, które maj¹ na celu
³agodzenie poznawczych, emocjonalnych i spo³ecznych
skutków nabytego uszkodzenia mózgu [1]. Wê¿szy
zakres wyznacza siê dla rehabilitacji kognitywnej defi-
niowanej jako system funkcjonalnie zorientowanych
strategii terapeutycznych, które bazuj¹ na prawid³owej
ocenie diagnostycznej oraz rozumieniu poznawczych
deficytów, bêd¹cych konsekwencj¹ nabytego, niepostê-
puj¹cego uszkodzenia mózgu [2].
Teoretyczne podstawy rehabilitacji neuropsycholo-
gicznej wyprowadzone s¹ z:
• neuropsychologii klinicznej (wiedza o relacji mózg –
zachowanie),
• psychologii kognitywnej (teoretyczne modele funkcji
poznawczych w normie),
• psychologii behawioralnej (wiedza o strategiach
uczenia siê),
oraz elementów neurobiologii zachowania.
Terapia powinna dotyczyæ wszystkich zdolnoœci be-
hawioralnych, które uleg³y istotnemu zaburzeniu
wskutek nabytego uszkodzenia mózgu, a wiêc funkcji
jêzykowych (afazje), uwagi (m.in. zespó³ zaniedbywa-
nia), spostrzegania (agnozje) zaburzeñ schematu cia³a,
pamiêci (amnezje), funkcji przestrzennych i konstruk-
cyjnych (m.in. apraksje) oraz tzw. funkcji wykonaw-
czych, czyli inicjowania, planowania i kontroli celo-
wych, z³o¿onych zachowañ (wg Brain Injury – Interdi-
sciplinary Special Interest Group (BI-ISIG) of the Ameri-
can Congress of Rehabilitation Medicine).
Podstawowa przes³anka teoretyczna terapii: neuro-
nalne obwody funkcjonalne reguluj¹ce czynnoœci po-
znawcze po uszkodzeniu mózgu s¹ podatne na reorga-
nizacjê, któr¹ stymuluje rehabilitacja. Potwierdzaj¹ to
liczne badania kliniczno-eksperymentalne (Kerkhoff
i wsp., 1992; Weiller i wsp., 1995; Musso i wsp., 1999;
Pulvermueller, 2001; Cappa, 2003).
Monitorowanie – przy pomocy neuroobrazowania
czynnoœciowego (fMRI, PET, MEG) – reorganizacji
funkcjonalnej struktur mózgowych w wyniku terapii
oraz udowodnienie, ¿e nowo powsta³y system funkcjo-
nalny dla okreœlonej funkcji poznawczej jest aktywowa-
ny w chwili jej trwania – to obecnie podstawowy model
eksperymentalny w rehabilitacji neuropsychologicznej.
O
Og
gó
ólln
ne
e zza
assa
ad
dyy tte
erra
ap
pe
eu
uttyycczzn
ne
eg
go
o
o
od
dd
dzziia
a³³yyw
wa
an
niia
a n
na
a u
usszzk
ko
od
dzzo
on
nyy m
mó
ózzg
g
1. Specyficzna stymulacja typu dó³-góra (nazwa nawi¹zu-
je do poziomów organizacji oœrodkowego uk³adu ner-
wowego), czyli kierowanie bodŸców zewnêtrznych do
uszkodzonej sieci – bodŸce powinny byæ tak dobrane,
aby aktywowaæ prawid³owe po³¹czenia, a minimalizo-
waæ b³êdne; tu bardzo wa¿na zasada tzw. bezb³êdne-
go uczenia siê, szczególnie istotna we wczesnej terapii
nastawionej na odbudowê utraconej funkcji.
2. Specyficzna stymulacja typu góra-dó³ – odbywa siê
m.in. poprzez kierowanie uwagi, planowania i wy-

obra¿ania sobie zadania (np. Büchel i Friston, 1997
– udokumentowany wp³yw samej wizualizacji na
tworzenie siê po³¹czeñ wzrokowych – na podstawie
fMRI).
3. Wp³ywanie na procesy hamowania w ramach kon-
kurencji miêdzypó³kulowej. S¹ dowody wskazuj¹ce,
¿e uszkodzone czêœci obwodów funkcjonalnych ma-
j¹ utrudnion¹ reorganizacjê, m.in. z powodu hamu-
j¹cego wp³ywu symetrycznych struktur przeciw-
stronnych, mocniej zaktywowanych.
4. Kierowanie procesami uwagi РzdolnoϾ do utrzy-
mywania uwagi (jej ci¹g³oœci oraz selektywnoœci) ma
zasadnicz¹ rolê w przekszta³caniu po³¹czeñ synap-
tycznych w czasie zdrowienia mózgu.
5. Wzmacnianie poziomu wzbudzenia oœrodkowego
uk³adu nerwowego (arousal) – niespecyficzna sty-
mulacja, bogate w bodŸce œrodowisko oraz inne spo-
soby (np. farmakoterapia).
D
Do
ow
wó
ód
d n
na
a ssk
ku
utte
ecczzn
no
oœœææ rre
eh
ha
ab
biilliitta
accjjii
n
ne
eu
urro
op
pssyycch
ho
ollo
og
giicczzn
ne
ejj [[2
2]]
Metaanaliza 171 prac badawczych, w tym: 29 I kl.
dowodu naukowego, 35 prac – II kl., 107 – III kl.
Wybrane prace dotyczy³y strategii terapeutycznych,
obejmuj¹cych wszystkie domeny poznawcze: komuni-
kacjê jêzykow¹, uwagê, spostrzeganie, pamiêæ, myœle-
nie, funkcje wykonawcze (funkcje p³ata czo³owego)
Na podstawie stopnia dowodu naukowego rozró¿-
niono 3 poziomy rekomendacji:
• standardy w praktyce – pewny dowód na skutecz-
noϾ w terapii (badania I kl.),
• zalecane w praktyce – wystarczaj¹cy dowód, aby re-
komendowaæ (badania II kl.),
• do alternatywnego wyboru w praktyce – s¹ powody
naukowe, aby rekomendowaæ, ale na razie nie ma
jednoznacznej udokumentowanej klinicznej pewno-
œci co do skutecznoœci (tylko badania III kl.).
Uwaga: brak badañ nie oznacza, ¿e terapia nie jest
skuteczna.
SSttaannddaarrddyy w
w pprraakkttyyccee
• Terapia jêzykowa – chorzy z afazj¹ po udarze.
• Terapia funkcji wzrokowo-przestrzennych – chorzy
po udarze prawopó³kulowym z zespo³em zaniedby-
wania.
• Trening strategii kompensacyjnych w zakresie pa-
miêci – chorzy z amnezj¹ po urazie mózgu.
• Terapia funkcjonalnych deficytów w komunikacji –
chorzy po urazie mózgu.
TTeerraappiiee zzaalleeccaannee
• Terapia funkcji uwagi – chorzy po udarze i urazie.
• Trening skanowania wzrokowego – krytycznie wa¿-
ny dla pacjentów z zaniedbywaniem stronnym, zale-
cany w przypadku innych deficytów spostrzegania
po uszkodzeniu prawopó³kulowym.
• Terapia wybiórczych zaburzeñ jêzykowych (np.
w izolowanej aleksji bez agrafii) – chorzy z uszko-
dzeniem lewej pó³kuli.
• Trening strategii formalnego rozwi¹zywania proble-
mów i ich stosowania w codziennym ¿yciu – chorzy
po udarze i urazie.
• Ca³oœciowy program neuropsychologiczny (sfera
kognitywna i emocjonalno-osobowoœciowa) – cho-
rzy po urazie mózgu.
TTeerraappiiaa ddoo aalltteerrnnaattyyw
wnneeggoo w
wyybboorruu
• Terapia amnezji wspomagana zewnêtrznymi pomo-
cami (szczególnie w amnezjach pourazowych).
• Terapia samoœwiadomoœci deficytów chorobowych,
samoregulacji i kontroli zachowania – dla chorych
z przedczo³owymi zespo³ami behawioralnymi.
W dziedzinie rehabilitacji neuropsychologicznej
wystêpuj¹ liczne trudnoœci metodologiczne w aspekcie
spe³nienia wymogu najwy¿szego stopnia dowodu nau-
kowego (eksperyment z randomizacj¹, grup¹ kontrol-
n¹, œlep¹ prób¹, kontrol¹ wszystkich istotnych zmien-
nych). Powodami s¹: zbyt du¿a liczba zmiennych do
kontrolowania, ró¿na przedchorobowa sprawnoœæ po-
znawcza, motywacja, stan emocjonalny, nierównomier-
ne funkcjonowanie w zakresie poszczególnych zdolno-
œci poznawczych, ró¿ny obszar uszkodzenia mózgu
u poszczególnych chorych, ró¿nice indywidualne
w procesach spontanicznej reorganizacji funkcjonalnej
mózgu, wzglêdy etyczne itd.
RReehhaabbiilliittaaccjjaa nneeuurrooppssyycchhoollooggiicczznnaa –
– ooggóóllnnee cceecchhyy
• Program powinien byæ tworzony przez profesjonali-
stê, który rozumie neuropsychologiczn¹ naturê za-
burzeñ poznawczo-behawioralnych (m.in. w aspek-
cie wiedzy na temat plastycznoœci mózgu) i potrafi –
nie tylko intuicyjnie – zaprojektowaæ i zrealizowaæ
proces rehabilitacji (na ka¿dym jego etapie) oraz
kontrolowaæ jego skutecznoœæ.
NNeeuurroollooggiiaa ii NNeeuurroocchhiirruurrggiiaa PPoollsskkaa 2005; 39, 4 (supl. 3)
S 748
Joanna Seniów

• Terapia z za³o¿enia ma obejmowaæ wszystkie za-
burzone elementy funkcjonowania cz³owieka trak-
towanego zawsze indywidualnie (np. u chorego
z afazj¹ nie tylko funkcje werbalne).
• Program rehabilitacji powinien zawieraæ zarówno
usprawnianie poszczególnych zdolnoœci poznaw-
czych, jak i modelowanie z³o¿onych naturalnych
zachowañ w sytuacji codziennego ¿ycia.
• Skutecznoœæ rehabilitacji potwierdzana nie tylko
przez próby testowe, ale przez udokumentowanie
transferu na codzienne funkcjonowanie ma wiêk-
sz¹ wartoœæ.
• Terapia musi byæ prowadzona intensywnie.
• Efektywnoœæ rehabilitacji nie jest ograniczona cza-
sem, który min¹³ od uszkodzenia – plastycznoœæ
mózgu to cecha bardzo zindywidualizowana, a nau-
ka zachowañ kompensacyjnych i adaptacyjnych
mo¿e byæ prowadzona na ró¿nych etapach zdro-
wienia.
• Koniecznoœæ rozwijania metod oceny skutecznoœci
terapii.
• Wieloczynnikowa determinacja procesu zdrowie-
nia (czynniki biologiczne, psychologiczne, spo-
³eczne itp.).
• Kluczowe zagadnienie w terapii – praca nad samo-
œwiadomoœci¹ deficytów chorobowych.
• Potrzeba rozwijania nowych metod i technik reha-
bilitacji, np. dla chorych z zaburzeniami funkcji
wykonawczych (tzw. zespo³y czo³owe).
• Zalecane ³¹czenie terapii funkcji poznawczych
z psychoterapi¹ i socjoterapi¹ (tu wa¿na u niektó-
rych osób reorientacja zawodowa).
• Wprowadzanie terapii wspomaganej programami
komputerowymi.
• Problemy ekonomiczne (m.in. refundacja terapii
zaburzeñ behawioralnych), organizacja ci¹g³oœci
terapii, kszta³cenie kadry specjalistycznej.
PPiiœœm
miieennnniiccttw
woo
1. Neuropsychological Rehabilitation. Wilson B.A. [red.]. Swets
& Zeitlinger Publishers. Lisse, The Netherland, 2003.
2. Cicerone K., Dahlberg C., Kalmar K. Evidence-based cogniti-
ve rehabilitation: recommendations for clinical practice. Arch
Phys Med Rehab 2000; 81: 1596-1615.
3. Wilson B.A. Towards a comprehensive model of cognitive reha-
bilitation. Neuropsychological Rehabilitation 2002; 12: 97-110.
4. Robertson I., Murre J. Rehabilitation of brain damage: Brain
plasticity and principles of guided recovery. Psychological Bulletin
1999; 125: 544-575.
5. Kreutzer J. Wehman P. Cognitive Rehabilitation for Persons with
Traumatic Brain Injury. Imaginart Press. Bisbee, Arizona, 1991.
NNeeuurroollooggiiaa ii NNeeuurroocchhiirruurrggiiaa PPoollsskkaa 2005; 39, 4 (supl. 3)
S 749
Rehabilitacja neuropsychologiczna chorych z zaburzeniami poznawczo-behawioralnymi po uszkodzeniu mózgu

NNeeuurroollooggiiaa ii NNeeuurroocchhiirruurrggiiaa PPoollsskkaa 2005; 39, 4 (supl. 3)
S 750
Metoda CIT w rehabilitacji chorych po udarze mózgu
Maciej Krawczyk
Pracownia Fizjoterapii II Kliniki Neurologii Instytutu Psychiatrii i Neurologii
KURS NR 12 – WYK£AD 5
W
Wssttê
êp
p
Wyniki fizjoterapii chorych po udarze mózgu nie
sk³aniaj¹ do optymizmu. Ogromna grupa pacjentów
pozostaje funkcjonalnie zale¿na od pomocy innych
osób, czemu najczêœciej towarzyszy niedow³ad seg-
mentów jednej po³owy cia³a, spadek wydolnoœci kr¹¿e-
niowo-oddechowej i widoczna zmiana estetyki naj-
prostszych ruchów codziennych. Chorzy masowo nie
wracaj¹ nawet do czêœci pe³nionych wczeœniej ról spo-
³ecznych, stanowi¹ ogromny bezpoœredni i poœredni
koszt dla spo³eczeñstwa oraz doznaj¹ – co najwa¿niej-
sze – powa¿nego pogorszenia jakoœci ¿ycia, co wtórnie
odbija siê na ich psychice i psychice ich bliskich. Us³u-
gi fizjoterapeutyczne oraz ca³a rehabilitacja chorych po
udarze mózgu jest limitowana czasowo, co jest zwi¹za-
ne z czynnikami ekonomicznymi. W œwietle ostatnich
tendencji w opiece zdrowotnej, tzn. ograniczania czasu
pobytu na oddzia³ach szpitalnych i ograniczania liczby
terapii, klinicyœci powinni poszukiwaæ wydajnych
i skutecznych œrodków realizuj¹cych najnowsze odkry-
cia neurobiologiczne. Niezwykle istotnym zadaniem
wydaje siê w tym œwietle jak najszybsze zaadaptowanie
do praktyki klinicznej obiecuj¹cych wyników badañ
nad terapi¹ ruchow¹ wymuszon¹ koniecznoœci¹ (ang.
constraint-induced movement therapy, CIT).
U
Uw
wa
arru
un
nk
ko
ow
wa
an
niia
a ffiizzjjo
otte
erra
ap
piiii
p
po
o u
ud
da
arrzze
e m
mó
ózzg
gu
u
Skrócony czas pobytu na oddzia³ach neurologicz-
nych i rehabilitacyjnych, który jest skutkiem ostatniej
polityki zdrowotnej w krajach wysoko rozwiniêtych,
wymusi³ na specjalistach skoncentrowanie siê na zupe³-
nie podstawowych aktywnoœciach motorycznych hemi-
plegika, niezbêdnych, ¿eby bezpiecznie wróci³ do do-
mu. Celem staje siê wiêc przede wszystkim to, aby
w jakikolwiek sposób samodzielnie lub z ograniczon¹
pomoc¹ chory siada³ na ³ó¿ku, przesiada³ siê na wózek,
wstawa³ i ewentualnie chodzi³. Przywracanie sprawno-
œci pora¿onej koñczyny górnej pozostaje na dalszym
planie, ustêpuj¹c podstawowemu zaspokajaniu celów
funkcjonalnych chorego. Tak¹ strategiê postêpowania
fizjoterapeutycznego nale¿y nazwaæ kompensacj¹ za-
chowania, poniewa¿ modyfikuje ona aktywnoœci ¿ycia
codziennego w taki sposób, ¿e zadania ruchowe s¹ re-
a-lizowane g³ównie za pomoc¹ niepora¿onej po³owy
cia³a. Pora¿ona koñczyna górna niejako jest tylko re-
kwizytem lub co najwy¿ej asystuje zdrowej koñczynie
górnej, koñczyna dolna zaœ spe³nia jedynie prymitywn¹
rolê podporow¹, bez zdolnoœci do selektywnego reago-
wania na otoczenie. Efektem takiej strategii jest zatem
wzglêdne zaadaptowanie chorego do skutków udaru.
Nale¿y jasno stwierdziæ, ¿e taki stan chorego nie mo¿e
odpowiadaæ zrealizowaniu ostatecznego celu rehabili-
tacji. Wzglêdna adaptacja do skutków udaru mo¿e byæ
potraktowana jedynie jako osi¹gniêcie pewnego etapu
rehabilitacji, jako cel poœredni. Funkcjê mo¿na uwa¿aæ
za naprawdê odtworzon¹, jeœli jest wykonywana w ten
sam lub podobny sposób, wydajnie i efektywnie, tak
jak przed udarem. Stan wspó³czesnego systemu reha-
bilitacji po udarze mózgu pozostaje wiêc w jaskrawej
sprzecznoœci ze stanem wiedzy w zakresie plastyczno-
œci oœrodkowego uk³adu nerwowego.
D
De
effiin
niiccjja
a C
CIIT
T
Wed³ug podstawowej definicji sformu³owanej
przez Tauba, CIT jest to rodzina oddzia³ywañ terapeu-
tycznych, których wspólnym elementem jest sprowokowanie
u osoby po udarze mózgu znacznie intensywniejszego pos³u-
giwania siê s³absz¹ koñczyn¹ górn¹ przez wiele godzin
dziennie przez 2 do 3 tygodni. Wed³ug Woll i Utley CIT
jest to strategia postêpowania zaprojektowana, aby zaanga-
¿owaæ pacjenta w takie aktywnoœci (æwiczenia gimnastycz-
ne, powtarzanie zadañ ¿ycia codziennego), które nie pozwa-
laj¹ na du¿¹ kompensacjê funkcji przez zdrowe segmenty
cia³a i jednoczeœnie zmuszaj¹ do wykorzystania w celu rea-

lizacji zadania niedow³adne segmenty. Wymuszenie
funkcji czy te¿ zmuszenie do pos³ugiwania siê s³absz¹
koñczyn¹ obejmuje unieruchomienie zdrowej koñczy-
ny górnej, najczêœciej za pomoc¹ temblaka, banda¿a
elastycznego, czasami rêkawicy bokserskiej, która ma
przypominaæ o nieu¿ywaniu koñczyny niedotkniêtej.
Doœwiadczenia kliniczne œwiadcz¹, ¿e zastosowanie rê-
kawicy nie eliminuje mo¿liwoœci u¿ycia koñczyny
zdrowej w tak du¿ym stopniu, jak ca³kowite jej unieru-
chomienie, jednak¿e stwarza warunki dla uczestnictwa
w terapii pacjentom np. z zaburzeniami równowagi,
gdzie pomoc sprawniejszej koñczyny mo¿e staæ siê ko-
nieczna. Czêœæ autorów sugeruje, ¿e technika wymu-
szenia obejmuje ca³¹ gorsz¹ po³owê cia³a wraz z koñ-
czyn¹ doln¹. W czasie terapii chory wykonuje zadania
motoryczne za pomoc¹ koñczyny gorszej przez najczê-
œciej 6 godz. dziennie, pod nadzorem osoby trzeciej na
zajêciach reedukacji ruchowej z zastosowaniem meto-
dy dostosowywania (kszta³towania, ang. shaping) pod
nadzorem terapeuty, a tak¿e stara siê anga¿owaæ niedo-
w³adn¹ koñczynê w czynnoœciach dnia codziennego.
Shaping to powszechnie stosowana technika, gdzie
przedmiot zachowania, w tym przypadku ruch, jest
doskonalony powolnymi stopniami wzrastaj¹cej trud-
noœci. Pacjent jest nagradzany entuzjastyczn¹ akcepta-
cj¹ za ka¿d¹ poprawê i nigdy nie jest obwiniany za nie-
powodzenia. Podstawow¹ zasad¹ jest to, ¿eby utrzy-
mywaæ wzrost motorycznoœci w ma³ym zakresie powy-
¿ej ju¿ osi¹gniêtego.
Niezbêdne warunki w³¹czenia do terapii to: zacho-
wana aktywnoœæ d³oni (20 stopni wyprostu nadgarstka
i 10 stopni wyprostu palców), prawid³owe funkcje po-
znawcze, samodzielny stabilny chód. Powy¿sze, stosun-
kowo ostre kryteria doboru pacjentów dotycz¹ce mini-
mum mobilnoœci rêki, warunkuj¹ce zakwalifikowanie do
TRWK spowodowa³y, ¿e statystycznie tylko ok. 20–25%
pacjentów po udarze mózgu mo¿e byæ potencjalnie w³¹-
czonych do tej terapii. Obecnie kryteria te w wielu oœrod-
kach, m.in. tych uczestnicz¹cych w narodowym amery-
kañskim badaniu EXITE (Extremity Constraint Induced
Therapy Evaluation) z udzia³em pacjentów od 3 do
6 mies. po udarze, zosta³y z³agodzone.
M
Me
ecch
ha
an
niizzm
m d
dzziia
a³³a
an
niia
a C
CIIM
MT
T
Pacjent, który przeby³ udar mózgu, podejmuje pró-
by ruchu niedow³adn¹ koñczyn¹ i ponosi wiele pora-
¿ek, z czasem zniechêca siê do korzystania z niej i sto-
sunkowo szybko uczy siê jej nie u¿ywaæ. Zjawisko to zo-
sta³o zauwa¿one pocz¹tkowo przez Tauba w populacji
ma³p, u których dokonano zabieg rizotomii grzbieto-
wej. Kolejne wnikliwe obserwacje i analizy poczynione
u pacjentów po przebytym udarze i urazie mózgu
wp³ynê³y na sformu³owanie przez Morrisa teorii zespo-
³u wyuczonego nieu¿ywania (ang. learned nonuse syndro-
me). By³o to pocz¹tkiem stworzenia przez Wolfa, Tau-
ba, Morrisa, Lieperta i Kunkel za³o¿eñ CIT.
Wymuszenie ma pomóc pacjentowi w przezwyciê¿a-
niu lub zapobiegaæ pojawieniu siê wyuczonego nieu¿y-
wania niedow³adnej koñczyny oraz pomóc w zwiêksze-
niu u¿ywania chorej koñczyny. Mechanizm neurofi-
zjologiczny CIT opiera siê na plastycznoœci kompen-
sacyjnej mózgu cz³owieka i zak³ada funkcjonaln¹ prze-
budowê i powiêkszenie reprezentacji korowej segmen-
tów cia³a objêtych niedow³adem. Unieruchomienie
zdrowej koñczyny jest dodatkowo uzasadniane reduk-
cj¹ w ten sposób jej wp³ywu wygaszaj¹cego na przeciw-
n¹, stymulowan¹ przez æwiczenia pó³kulê mózgu. In-
nymi s³owy oznacza to, ¿e czynnoœæ wykonywana przez
koñczynê przy jednoczesnej aktywnoœci kontralateral-
nej drug¹ koñczyn¹ górn¹ (czynnoœci bilateralne)
skutkuje mniejszym pobudzeniem kory ni¿ przy ak-
tywnoœci tylko jednej koñczyny (tak jak w TRWK).
Od pierwszych prób (lata 70.) zastosowania TRWK
na ma³pach, które operacyjnie utraci³y czuciowe sprzê-
¿enie zwrotne (w zabiegu przeciêcia w³ókien doœrod-
kowych), przeprowadzono wiele badañ klinicznych
z zastosowaniem tej terapii.
Najwiêcej publikacji z tego zakresu dotyczy efek-
tów terapii z udzia³em pacjentów w fazie chronicznej
po udarze mózgu. Wed³ug doniesieñ publikowanych
na przestrzeni ostatnich 18 lat, czas terapii wymuszo-
nej wynosi³ od 2 do 3 tyg., a unieruchomienie koñ-
czyny lepszej zwykle ok. 90% dnia. Pacjenci uczest-
niczyli 5 razy w tygodniu, œrednio ok. 6 godz. dzien-
nie w zajêciach reedukacji ruchowej z zastosowaniem
metody dostosowywania pod nadzorem przeszkolo-
nych wolontariuszy, a tak¿e starali siê anga¿owaæ
koñczynê niedow³adn¹ w czynnoœciach dnia codzien-
nego. Pacjenci uczestnicz¹cy we wszystkich bada-
niach (Taub, Morris, Liepert, Kunkel, Winstein, Van
der Lee) wykazali du¿¹ poprawê funkcjonaln¹ w sto-
sunku do prezentowanej sprzed rozpoczêcia terapii
oraz uzyskano zmniejszenie deficytu motorycznego
koñczyny górnej, co zosta³o potwierdzone w testach
klinicznych, m.in. w WMFT (Wolf Motor Function
Test), Arm Motor Ability Test (AMAT) i Motor Activi-
ty Log (MAL). W kilku badaniach klinicznych z ran-
domizacj¹ i z zastosowaniem skryningu przed rozpo-
NNeeuurroollooggiiaa ii NNeeuurroocchhiirruurrggiiaa PPoollsskkaa 2005; 39, 4 (supl. 3)
S 751
Maciej Krawczyk

czêciem TRWK, uzyskano poprawê bezpoœrednio po
badaniu w porównaniu z grupami kontrolnymi, które
stanowili zazwyczaj chorzy leczeni w sposób tradycyj-
ny w ró¿nych wymiarach czasowych w ci¹gu dnia. Po-
prawa by³a stosunkowo trwa³a, a tak¿e istotnie staty-
stycznie lepsza po roku od zakoñczenia eksperymentu.
Stwierdzono zmiany w obrazie oœrodkowego uk³adu
nerwowego zarejestrowanym przed i po terapii na
podstawie badañ z wykorzystaniem przez-czaszkowej
stymulacji magnetycznej. Potwierdzono w ten sposób
fakt, ¿e TRWK korzystnie wp³ywa na reorganizacjê
korow¹ poprzez zwiêkszenie rekrutacji obszarów ru-
chowych przyleg³ych do ogniska uszkodzenia, prze-
mieszczenie pól korowych rêki w kierunku kory do-
datkowej pó³kuli uszkodzonej, jak i zmian w obsza-
rach korowych po stronie ipsilateralnej.
O
Od
dttw
wa
arrzza
an
niie
e ffu
un
nk
kccjjii w
w p
po
orra
a¿¿o
on
nyycch
h
sse
eg
gm
me
en
ntta
acch
h cciia
a³³a
a w
w o
op
po
ozzyyccjjii
d
do
o k
ko
om
mp
pe
en
nssa
accjjii zza
acch
ho
ow
wa
an
niia
a
Przed podjêciem decyzji, czy uczyæ chorego kom-
pensacyjnych mechanizmów zachowania dla osi¹gania
codziennych potrzeb ¿yciowych, czy te¿ poprawiaæ
kontrolê ruchow¹ w pora¿onej koñczynie górnej, nale-
¿y sobie zadaæ nastêpuj¹ce pytania:
• Czy i w jakim stopniu nauczenie czynnoœci w me-
chanizmie kompensacji nara¿a na niepowodzenie
mo¿liwoœæ odtworzenia ruchu w bezw³adnej koñ-
czynie górnej w przysz³oœci?
• Je¿eli tak, to jak w najlepszy sposób lub jak¹ strate-
gi¹ postêpowania zachowaæ zasoby chorego w celu
odzyskania funkcji chorej koñczyny górnej?
W czasie wczesnego, szpitalnego okresu fizjotera-
pii po udarze mózgu chorzy bez powodzenia próbuj¹
poruszaæ bezw³adn¹ koñczyn¹ górn¹, a nieprawid³o-
wo prowadzone leczenie ruchem pog³êbia stan, w któ-
rym pacjenci zaprzestaj¹ jej u¿ywania. Taka sytuacja
wynika z okreœlonego zachowania chorego. Nie jest to
wynikiem hamowania korowego, które ustêpuje po
szoku spowodowanym udarem mózgu, a aktywnoœæ
motoryczna powinna ulegaæ poprawie. Celem fizjote-
rapii jest oczywiœcie zarówno poprawa funkcjonalnej
sprawnoœci chorego, jak i maksymalne odtworzenie
utraconego ruchu. Terapeuta musi jednak jasno roz-
ró¿niæ swoj¹ interwencjê promuj¹c¹ u chorego kom-
pensacjê w zachowaniu od promowania funkcjonalne-
go neuroodtworzenia. W badaniach na zwierzêtach
prowadzonych przez Nudo stwierdzono wyraŸne
morfologiczne zmiany korowe w uszkodzonej pó³kuli
w odpowiedzi na kompensacjê zachowania, czyli na
nieu¿ywanie chorej koñczyny, polegaj¹ce na wtórnym
zmniejszeniu siê powierzchni aktywnej kory, niezwi¹-
zane bezpoœrednio z uszkodzeniem. Z drugiej strony
Jones stwierdzi³ równie¿ zmiany w nieuszkodzonej
pó³kuli zwi¹zane z nadu¿ywaniem zdrowej po³owy
cia³a, polegaj¹ce na zwiêkszeniu powierzchni aktyw-
nej generuj¹cej ruch. Utrwalanie siê zachowania
kompensacyjnego pog³êbia z czasem dysproporcjê la-
teralizacji kontroli nerwowej. Wczesne przyjêcie za-
chowania kompensacyjnego prowadzi byæ mo¿e do
bezpowrotnej utraty neuronów obszaru penumbry,
które obumieraj¹ pozbawione informacji. Funkcjonal-
ne odtworzenie ruchu podkreœla reedukacjê wzorców
motorycznych (zmniejszanie deficytu motorycznego),
straconych poprzez nieodwracalne uszkodzenie regio-
nów mózgu odpowiedzialnych za nie. Poprzez tak¹
strategiê zostaje uruchomiony proces funkcjonalnej
i strukturalnej przebudowy mózgu, który mo¿e byæ
do pewnego stopnia przewidywalny i sterowany.
Rehabilitacja chorego po udarze mózgowym jest
definiowana jako d³ugotrwa³y proces powrotu do nie-
zale¿noœci we w³asnym œrodowisku. Wszystkie inne
definicje rehabilitacji po uszkodzeniu oœrodkowego
uk³adu nerwowego zawieraj¹ w sobie sformu³owanie,
¿e jest to proces rozci¹gniêty w czasie. Zatem moralnie
nieuzasadnione jest wczesne podejmowanie wyboru
strategii kompensacyjnej, szczególnie bez udzia³u cho-
rego i jego rodziny, uzasadnione nawet naciskami
obecnych rozwi¹zañ systemowych leczenia tej grupy
chorych. Czas pobytu pacjenta na oddziale neurolo-
gicznym i rehabilitacyjnym jest zazwyczaj nieporów-
nywalnie krótszy od czasu pe³nego powrotu funkcji.
Decyzja o podjêciu konkretnej strategii fizjoterapii we
wczesnym okresie jest wiêc decyzj¹, która niejedno-
krotnie przes¹dza o jakoœci dalszego ¿ycia pacjenta.
Wiele schorzeñ pierwotnych, zaburzeñ poznawczych
i innych problemów towarzyszy fizjoterapii po udarze
mózgu. Wp³ywaj¹ one znacznie na skomplikowanie
procesu fizjoterapii i w naturalny sposób narzucaj¹ ³a-
twiejsz¹ strategiê, jak¹ jest kompensacja zachowania
dla powrotu funkcji. Terapeuta nie powinien bez wy-
raŸnej przyczyny (i konsultacji z innymi cz³onkami ze-
spo³u rehabilitacyjnego) wprowadzaæ strategii kom-
pensacyjnej, ograniczaj¹c w ten sposób do minimum
szansê korzystania w przysz³oœci z pora¿onych koñ-
czyn. Pacjent musi byæ poinformowany, ¿e rzetelne
przywrócenie funkcji pora¿onym segmentom cia³a
NNeeuurroollooggiiaa ii NNeeuurroocchhiirruurrggiiaa PPoollsskkaa 2005; 39, 4 (supl. 3)
S 752
Metoda CIT w rehabilitacji chorych po udarze mózgu

mo¿e byæ utrudniane przez kompensacjê zachowania.
Obecnie chorzy i ich opiekunowie s¹ czêsto informo-
wani, ¿e znaczna czêœæ poprawy jest osi¹gana do
6 mies. po uszkodzeniu, a powy¿ej jednego roku jest
minimalna. W œwietle ostatnich dowodów pacjent mu-
si byæ poinformowany, ¿e szybki spontaniczny powrót
funkcji mo¿e byæ ograniczony pewnymi ramami czaso-
wymi, ale musi te¿ wiedzieæ, ¿e konkretna poprawa
mo¿e byæ osi¹gana do koñca ¿ycia poprzez intensywny
trening i praktykowanie funkcji. Pacjent musi te¿ wie-
dzieæ, ¿e jego wczesny wybór mo¿e wp³ywaæ na koñco-
wy efekt fizjoterapii.
Z punktu widzenia strategii usprawniania mo¿na
wymieniæ 3 rodzaje strategii:
• kompensacjê samoistn¹ funkcji, czyli najszybszy,
naj³atwiejszy i najbezpieczniejszy (wybierany przez
chorego) sposób osi¹gania podstawowych codzien-
nych potrzeb za pomoc¹ zdrowych segmentów cia³a
lub nieprawid³owych wzorców ruchu;
• kompensacjê sterowan¹, która posiada element po-
wa¿nej ingerencji terapeutycznej, polegaj¹cy na czê-
œciowym anga¿owaniu w funkcjê pora¿onych czêœci
cia³a, tak aby z jednej strony zapobiegaæ wtórnym,
niekorzystnym zmianom w aparacie ruchu i stwo-
rzyæ w ten sposób warunki dla stopniowego odzyski-
wania ruchu w segmentach pora¿onych. Taka strate-
gia oznacza, ¿e np. pora¿ona koñczyna górna jest
wykorzystywana pocz¹tkowo bardziej dla asysty
i pomocy w czynnoœciach, ale w tak przemyœlany
sposób, a¿eby zmniejszyæ korowy efekt nieu¿ywania
(wtórne zmniejszenie reprezentacji) i wymusiæ reak-
cjê chorego na poziomie zachowania, tzn. sta³¹ œwia-
domoœæ korzystania z koñczyny. Na poziomie bio-
mechaniki oznacza to wiêc taki dobór zadañ i aktyw-
noœci, który bêdzie najbardziej korzystny mecha-
nicznie i motywuj¹cy praktycznie;
• reedukacja utraconych funkcji ruchowych poprzez
odtworzenie prawid³owego (optymalnego) ruchu
w pora¿onych segmentach cia³a. Jest to najkorzyst-
niejsza strategia rehabilitacji, która znalaz³a potwier-
dzenie do stosowania w zaleceniach teoretycznych
kilku opiniotwórczych gremiów specjalistycznych.
Wed³ug deklaracji helsingborskiej ka¿dy pacjent po
udarze mózgu powinien byæ traktowany tak, jakby
mia³ w pe³ni odzyskaæ utracone funkcje.
Na poziomie ogólnej strategii postêpowania zgod-
noœæ specjalistów siê jednak koñczy, a szczegó³y metody-
ki kinezyterapii, maj¹cej realizowaæ strategiê reedukacji
utraconych funkcji ruchowych, pozostaj¹ niewiadom¹.
NNeeuurroollooggiiaa ii NNeeuurroocchhiirruurrggiiaa PPoollsskkaa 2005; 39, 4 (supl. 3)
S 753
Maciej Krawczyk

Wyszukiwarka
Podobne podstrony:
Neurorehabilitacja dzieci
Neurorehabilitacja dzieci
poradnik neurorehabilitacji dla pacjentów wcm
NEUROREHABILITACJA 1
TECHNIKI STOSOWANE W PNF, FIZJOTERAPIA, Metody Neurorozwojowe w Rehabilitacji Dzieci i Dorosłych
10 Neuroradiologiaid 10583 ppt
Neurorehabilitacja
Intensywna terapia neuroreanimacyjna, Pielęgniarstwo licencjat cm umk, III rok, Neurologia i pielęgn
Neurorehabilitacja wykład
2006.02. W Honkongu o neurorehabilitacji
Neurorehabilitacja, MGR!!!, Neurorehabilitacja
Neurorehabilitacja
Neurorozwojowa analiza wad postawy ciaa, fizjoterapia w pediatrii
neurorehabilitacja
17 Neuroradiology
Neuroradiologia
Neurorehabilitacja wykład
NEUROLOGICZNE WSKAZANIA DO USPRAWNIANIA DZIECI Z ZABURZENIAMI NEUROROZWOJOWYMI W PIERWSZYM ROKU ŻYCI
Neurorehabilitacja dzieci
więcej podobnych podstron