
Problemy pielęgnacyjne u chorych z
obrażeniami klatki piersiowej
• dr Grażyna Bączyk
• Katedra Pielęgniarstwa

Przyczyny urazów klatki piersiowej
•
Urazy nie przenikające {tępe}
•
a} tępe
–
wypadki samochodowe {kierowca, pasażer}
–
wypadki motocyklowe
–
upadki z wysokości
–
obrażenia sportowe
–
napady
–
zgniecenie {zmiażdżenia}
•
b} urazy z wybuchu
–
pierwotne, wtórne,

Przenikające
a) postrzały
– pociskami o małej szybkości (<300m/sek.)
– pociskami o dużej szybkości (>900m/sek.)
– pociskami z broni bezgwintowej
b) rany kłute
c) urazy z nadziania się

Inne
•
a) jatrogenne
•
b) ciała obce
•
c) inhalacje(płomień/toksyna)
•
d) barotrauma (nurkowanie)
•
e) utonięcia (woda słona/woda słodka)
•
f) wysokości (nad poziomem morza)
•
oraz
Połączenie urazu nie przenikającego z
przenikającym

Klasyfikacja urazów klatki piersiowej
•
zewnętrzna - obejmująca powłoki i
rusztowania kostne
•
Wewnętrzna - do której zaliczył
opłucną i płuca
•
centralną - do której zaliczył tchawicę
z oskrzelami, serce, przełyk i
przeponę

Strefa klatki piersiowej
zewnętrzna
• Procesy patologiczne
odma podskórna, wrota klatki piersiowej,
otwarta odma opłucna

• Strefa klatki piersiowej Wewnętrzna
• Procesy patologiczne zamknięta odma
opłucna, krwiak opłucnej, zamknięcie
wydzieliną dolnych dróg oddechowych
(mokre płuco, stłuczenie płuca,
zachłystowe zapalenie płuc)

• Strefa klatki piersiowej
Centralna
• Procesy patologiczne
odma śródpiersia,
tamponada serca, niedodma z ucisku
(przepuklina przeponowa)

Urazy tępe
• Tępe urazy klatki piersiowej
charakteryzują się wyższą śmiertelnością
niż urazy przenikające, gdyż zazwyczaj są
bardziej rozległe, a także dlatego, że
uszkodzeniom tym często towarzyszą
obrażenia innych okolic ciała (głowy,
brzucha, kończyn).

Następstwa urazów klatki piersiowej
• Złamanie żeber, mostka, wiotkość k.p.
oddech opaczny, obojczyka
• Krwiak jamy opłucnej, odma
• Przesunięcie śródpiersia, migotanie
śródpiersia
• Stłuczenie, ściśnięcie, pęknięcie płuca
• Tamponada serca
• Wstrząs, niedotlenienie

Złamanie żeber
• Leczenie pojedynczych, nie powikłanych złamań
niewielu żeber polega na podawaniu środków
przeciwbólowych i/lub przeciwzapalnych, intensywnej
rehabilitacji oddechowej, w wybranych przypadkach
stosuje się antybiotykoterapie, nie należy podawać
leków przeciwkaszlowych
.
• Nie zaleca się stosowanie opaski elastycznej czy
plastrowanie powłok, gdyż ograniczają one ruchomość
klatki piersiowej i mogą prowadzić do zalegania
wydzieliny w drzewie oskrzelowym, tworzenie się
obszarów niedodmy w miąższu płucnymi stanów
zapalnych.

Objawy złamania mostka:
• silny ból w obrębie mostka, nasilający się przy
ruchu, oddychaniu, kaszlu i pod wpływem ucisku
bezpośredniego
• krwiak lub trzeszczenie odłamów nad miejscem
złamania
• zniekształcenie przedniej ściany klatki piersiowej
• opaczne ruchy oddechowe klatki piersiowej
• brzuszny tor oddychania

Leczenie złamania mostka
• Leczenie złamania mostka bez
przemieszczania lub z niewielkim
przemieszczeniem powinno się leczyć
zachowawczo. Pacjent układa się w
pozycji pół-siedzącej, podaje się leki
przeciwbólowe, stosuje się gimnastykę
oddechową i tlenoterapię.
• Operacyjnego nastawienia i stabilizację
złamania dokonuje się rzadko.

Zagrażające życiu obrażenia klatki
piersiowej.
• prężna odma
opłucnowa,
Objawy:
• Sinica, duszność,
przyśpieszony oddech,
• poszerzone żyły szyjne
• jednostronny brak
szmerów oddechowych,
przyśpieszone tętno
• przesunięcie tchawicy
• rozedma podskórna
• Postępowanie
• nakłucie igłą
(punkcja)
• drenaż opłucnej

Odma zamknięta (prężna)
• Podczas wdechu powietrze wnika do jamy
opłucnej i nie może się wydostać na
zewnątrz podczas wydechu. Coraz więcej
powietrza gromadzi się w jamie opłucnej
wskutek czego jego ciśnienie wzrasta.
Każdy wdech zwiększa objętość
gromadzącego się powietrza w zamkniętej
przestrzeni co wywołuje narastanie ucisku
na płuco i jego zapadanie się.

tamponada serca
• poszerzone żyły
szyjne
• stłumione tony serca
• zmniejszenie
amplitudy tętna
• tętno paradoksalne
• nakłucie osierdzia
• operacja

otwarta odma opłucnowa
• osłabienie szmerów
oddechowych
• drążąca rana ściany
klatki piersiowej
• szczelny opatrunek
• drenaż opłucnej

Do najczęstszych objawów obojczyka
złamania należą
• obrzęk, zasilenie i/lub podbiegnięcie krwawe w okolicy
złamania
• miejscowy silny ból przy próbach ruchów kończyną
• zniekształcenie obojczyka w miejscu złamania
• sprężynowanie odłamów – objaw klawiszowy
Złamaniom obojczyka często towarzyszą powikłani,
najczęstsze to:
• odma opłucna
• krwiak opłucnej
• uszkodzenie splotu barkowego
• uszkodzenie dużych naczyń zaopatrujących kończyny
górne

Leczenie złamania obojczyka
• Leczenie złamania obojczyka w obrębie
trzonu wymaga nastawienia za pomocą
wyciągu osiowego za kończynę górną.
• Do leczenia operacyjnego przystępuje się
wyjątkowo z powodu ryzyka stawu
rzekomego. W przypadku złamania
obojczyka w części przymostkowej z
reguły wystarcza unieruchomienie
kończyny.

wiotka klatka piersiowa
• niestabilny fragment
ściany
• badalne palpacyjne
liczne złamania żeber
• osłabienie szmerów
lub rzężenia
• krwioplucie
• drenaż opłucnej
• wentylacja
mechaniczna

Rodzaje wiotkiej klatki piersiowej:
• odcinek przedni
• obustronne złamania
przednich odcinków
żeber z obustronnym
przerwaniem zrostu
miedzy kostną a
chrzestną częścią żeber
(15%)
• złamanie mostka z
przerwaniem zrostu
miedzy kostną a
chrzęstną częścią żeber
(7%)

• odcinek boczny
• mnogie złamania po tej
samej stronie z
ewentualnym
przerwaniem zrostu
miedzy kostną a
chrzęstną częścią żeber
(73%)
• złamanie kilku żeber,
spośród których co
najmniej 2 złamania
położone są po tej samej
stronie (5%)

Objawy wiotkiej klatki
• Silny ból w okolicy urazu, uczucie
duszności, sinica,
• Obustronne mnogie złamania części
chrzęstnej mostkowych przyczepów żeber
wywołuje oddech opaczny widoczny na
przedniej ścianie klatki piersiowej.
Podczas wdechu mostek zapada się, a
podczas wydechu wypukla się

Objawy kliniczne wiotkiej klatki
• Objawy kliniczne mogą wystąpić dopiero
po upływie 24-48 godzin, prowadząc do
rozwoju niewydolności oddechowej o
różnym stopniu nasilenia, spowodowanej
zmniejszeniem pojemności życiowej,
czynnościowej pojemności zalegającej,
całkowitej pojemności oraz elastyczności
płuc, jak również zwiększeniem oporów
oddechowych i większym wysiłkiem
oddechowym.

Leczenie wiotkiej klatki
• w około 50% przypadków można leczyć bez użycia
respiratora, a jedynie przy pomocy środków
przeciwbólowych i fizyko terapii oddechowej. Pozostali
chorzy, zwłaszcza w podeszłym wieku lub obciążonych
współistniejącą przewlekłą opturacyjną chorobą płuc,
wymagają stabilizacji wewnętrznej przy pomocy użycia
respiratora albo drogą operacyjną lub obie metody
łączone. Wentylacje mechaniczną utrzymuje się przez 5-
18 dni, co prowadzi do stabilizacji klatki piersiowej po
upływie 1-2 tygodnie.
• Operacyjną stabilizację wewnętrzną wykonujemy
wykorzystując do zespolenia żeber drut Kirschera,
płytkę, blaszkę stabilizującą lub szwy chirurgiczne.

masywny krwiak opłucnej
• wstrząs
• utrzymujące się
krwawienie
• wyrównanie objętości
krwi krążącej
• operacja

stłuczenie płuca
• hipoksja
• pobudzenie
• wywiad
• uraz mnogi
• tlenoterapia
• opanowanie bólu
• wentylacja
mechaniczna

stłuczenie serca
• złamanie mostka
• ból
• uraz
• zmiany w EKG
• echokardiografia
• powtarzane badania
EKG i enzymatyczne
• monitorowanie
zaburzeń rytmu,
zawału serca

uszkodzenie aorty
• poszerzone
śródpiersie
• uraz w mechanizmie
deceleracji (wywiad)
• ciężkie obrażenia
towarzyszące
• aortografia
• operacja

przepuklina przeponowa
• uniesienie przepony
• osłabienie szmerów
oddechowych
• zaburzenia
oddechowe
• sonda żołądkowa,
badanie kontrastowe
• operacja

rozerwanie tchawicy/oskrzela
• chrypka; odma
podskórna
• zaburzenia
oddechowe
• utrzymująca się odma
opłucnowa
• masywny przeciek
powietrza
• zabezpieczenie
drożności dróg
oddechowych
• operacja

rozerwanie przełyku
• gorączka; tachykardia
• płyn w jamie opłucnej
• odma śródpiersia
• badanie kontrastowe
• ezofagoskopia
• operacja

Algorytm postępowania w
obrażeniach klatki piersiowej:
Na miejscu wypadku:
•
ocena stanu poszkodowanego
•
zapewnienie drożności dróg
oddechowych
•
odbarczenie odmy prężnej
•
zatrzymanie krwotoku
•
szybki transport

Jeśli transport się przedłuża:
•
utrzymanie drożności dróg oddechowych
•
kontrola funkcji życiowych
•
przetaczanie płynów
•
walka z bólem

Izba przyjęć:
•
wywiad
•
badanie fizykalne
•
wstępna ocena obrażeń
•
postępowanie przeciw-wstrząsowe
•
centralne wkłucie
•
cewnikowanie pęcherza moczowego
•
w razie potrzeby intubacja, drenaż jamy opłucnej,
nakłucie worka osierdziowego
•
badanie dodatkowe (grupa krwi, Ht, RTG, P-A,
gazometria)
•
inne badania w razie potrzeby, jak TK, NMR, USG,
EKG, RTG przełyku, bronchoskopia

Sala operacyjna
•
kontynuacja lub uzupełnienie i
rozszerzenie czynności jak w izbie
przyjęć
•
bronchoskopia, ezofagoskopia
•
torakotomia i inne zabiegi wg wskazań
bezwzględnych do operacji

Leczenie operacyjne (torakotomia):
•
rozerwanie tchawicy i oskrzeli
•
uszkodzenie serca i dużych naczyń
•
odma opłucnowa otwarta, ubytki w
ścianie klatki piersiowej)
•
wiotka klatka piersiowa
•
rany przenikające
•
pęknięcie przepony

Podstawowym leczeniem odmy
opłucnowej jest drenaż jamy opłucnowej
• Wskazanie do drenażu jamy opłucnowej po
urazie:
• rozpoznana odma opłucnej
• krwiak jamy opłucnej
• rozległa, narastająca rozedma podskórna
• podejrzenie uszkodzenia tchawicy i/lub przełyku
• złamanie żeber z przemieszczeniem u
pacjentów wentylowanych mechanicznie
• rany drążące i przenikające klatkę piersiową
• pacjenci zakwalifikowani do transportu do
innego ośrodka,

Miejsce wprowadzenia drenu:
• IV-VII przestrzeni międzyżebrowe w linii
pachowej środkowej
• II przestrzeni międzyżebrowe w linii
środkowoobojczykowej (rzadko)
• „na komorę” – powietrza lub płynu – po
wykonaniu punkcji pod kontrolą USG,
RTG

• Odma opłucnej powstaje
, kiedy powietrze
dostaje się do potencjalnej przestrzeni miedzy
opłucną ścienną a trzewną, powodując
zapadnięcie się płuca po tej samej stronie.
Najczęstszą przyczyną odmy urazowej jest
przerwanie ciągłości opłucnej ściennej i ściany
klatki piersiowej wskutek ran kłutych i
postrzałowych.
• W zależności od mechanizmu urazu mamy do
czynienia z:
• odmą zamkniętą
• odmą otwartą

• Odma otwarta
jest wynikiem rozległego urazu i
powstanie ziejącego otworu w ścianie klatki piersiowej.
Szczególnej uwagi wymaga odma prężna. Powstaje ona
w wyniku uszkodzenia miąższu płucnego i wytworzenia
mechanizmu zastawkowego z uszkodzonego oskrzela.
W odmie prężnej
zwiększone ciśnienie w zamkniętej
przestrzeni opłucnej uciska płuco i wymusza
przemieszczenie śródpiersia w stronę przeciwną.
Podczas każdego wdechu odma dopełnia się.
Upośledza to zarówno czynność zdrowego płuca, jak i
powrót krwi żylnej do serca. Oba te stany prowadzą do
śmierci, jeśli nie zostaną rozpoznane i odpowiednio
leczone

Wskazania do torakotomii
bezwzględne:
•
utrzymujący się duży przeciek powietrza przy
prawidłowo ułożonym drenie i szczelnym
układzie ssącym
•
jeśli odma jest objawem uszkodzenia tchawicy
lub dużych oskrzeli
•
współistniejące krwawienie do jamy
opłucnowej
•
brak rozprężenia płuca
•
utrzymujący się przeciek powietrza powyżej 7
dni

względne:
•
odma z krwiakiem w jamie opłucnej
•
nawracająca odma (po usunięciu drenu)
•
obustronna odma opłucnowa
•
rozpoznany pęcherz rozedmowy

Stłuczenie płuca
Potencjalne mechanizmy uszkodzenia płuca w przebiegu
jego stłuczenia:
• implozja: gwałtowne rozprężenie się powietrza
znajdującego się w obrębie płuc, prowadzące do
rozciągnięcia i przerwania ściany pęcherzyków płucnych.
• rozdarcie pęcherzyków płucnych spowodowane
różnicami w przyspieszeniu, z jakim przemieszczają się
różne struktury klatki piersiowej.
• zjawisko Spallinga: powstanie fali wstrząsowej na
granicy miedzy płynem a powietrzem prowadzącej do
rozerwania tej granicy.

Do najczęstszych objawów
klinicznych stłuczenia płuca należą
:
• sinice
• częstoskurcz
• niedotlenienie (hipoksja)
• duszność
• osłabienie lub brak szmerów oddechowych nad
miejscem stłuczenia
• krwioplucie
• rzężenie płucne
• niepokój chorego

Stłuczenie płuca
• Leczenie stłuczenia płuca zależy od
stopnia upośledzenia wydolności
oddechowej. Łagodne przypadki
wymagają jedynie rehabilitacji
oddechowej, tlenoterapii, ograniczenie
podaży płynów. Jeśli wystąpi
niewydolność oddechowa, zwłaszcza przy
współistniejącej chorobie obturacyjnej płuc
to wskazana jest intubacja z
zastosowaniem mechanicznej wentylacji
.

Stłuczenie płuca
• Warunkiem powodzenia leczenia stłuczenia
płuca jest rzetelne monitorowanie parametrów
życiowych (wartość tętna, ciśnienia tętniczego,
temperatury ciała), czynności oddechowej
(drożność dróg oddechowych, częstość
oddechów, gazometrii), stanu świadomości,
kontroli diurezy. Ponadto konieczne jest
ograniczenie ilości płynów, podanie środków
moczopędnych, zwalczanie bólu, stosowanie
antybiotyków, stosowanie fizykoterapii,
rehabilitacji oddechowej.

Krwiak opłucnej.
• Krwiak opłucnej jest to zbiornik krwi w
jamie opłucnej. Najczęściej przyczyną jego
powstania są urazy tępe lub penetrujące
często u osób z obrażeniami mnogimi.
Krwiak opłucnej stwierdza się u 21-86%
leczonych z obrażeniami klatki piersiowej.

• Leczenie drenażem:
• umożliwia skuteczne opróżnienie jamy
opłucnej
• zmniejsza ryzyko wystąpienia ropniaka
opłucnej
• zmniejsza niebezpieczeństwo rozwoju
opancerzenia płuca
• hamuje krwawienie z uszkodzonej
opłucnej i obwodowych części płuca
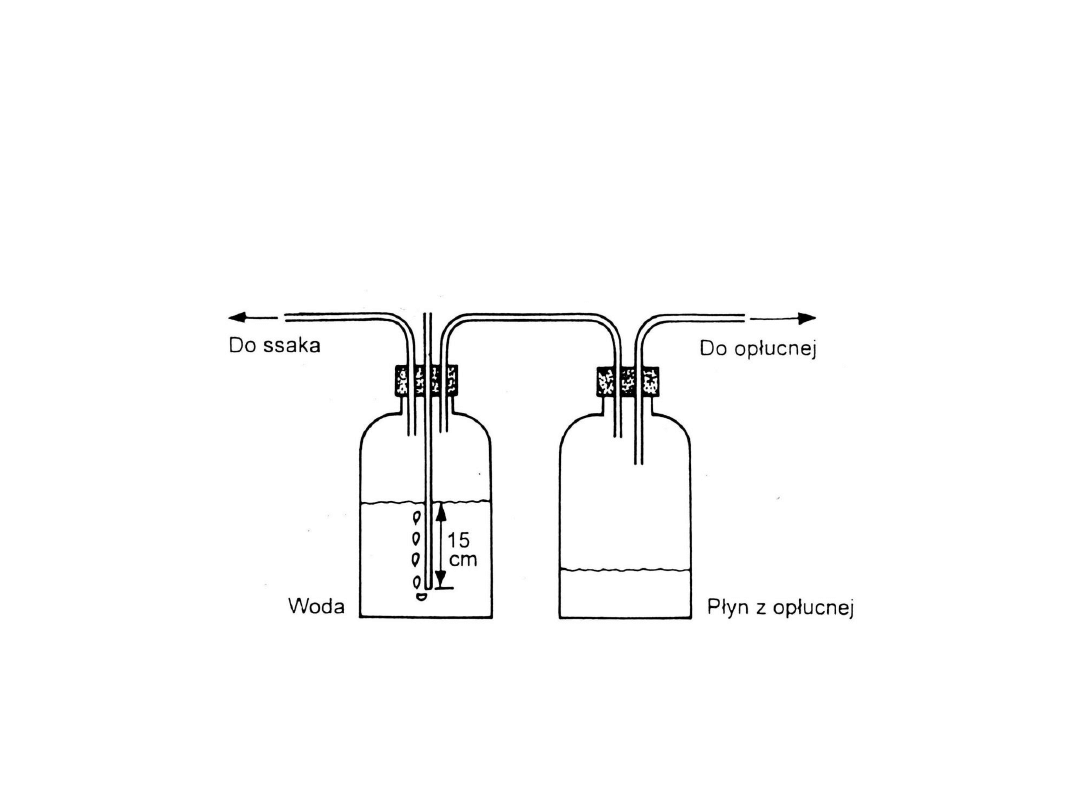
Zestaw butli do czynnego ssania z opłucnej. Butla z
dwoma wlotowymi rurkami służy do zbierania płyny,
butla z trzema rurkami służy do regulacji siły ssania.
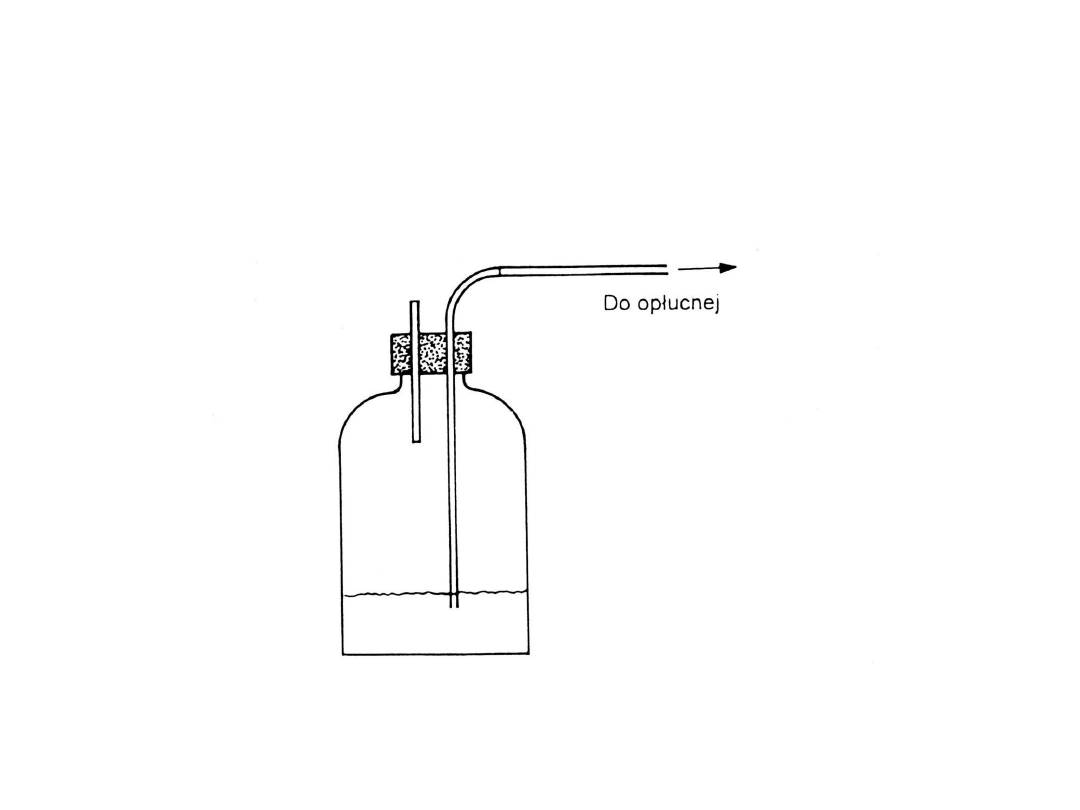
Drenaż podwodny jest najlepszym
sposobem opróżniania i
wytwarzania ujemnego ciśnienia w jamie opłucnej. Butla powinna
stać na podłodze co najmniej 40 cm poniżej klatki piersiowej.
Rurka powinna być zanurzona 2-3 cm pod poziom płynu.

Urazowe uszkodzenie aorty
piersiowej.
Do najczęstszych objawów klinicznych
urazowego uszkodzenia aorty piersiowej
należą:
• ból w obrębie klatki piersiowej
• duszność
• szmer naczyniowy w dole
nadobojczykowym
• ból w czasie połykania
• hipotonia (niedociśnienie)

Cd objawów
•
bóle w okolicy międzyłopatkowej
•
nadciśnienie w kończynach górnych
•
skurczony szmer wyrzutu serca
•
całkowity brak tętna w okolicach
pachwiny

• Do niedawna angiografia była uważana za „złoty
standard” w diagnostyce obrażeń aorty. Jednak
okazała się mało precyzyjna dla chirurgów i
niebezpieczna dla chorych. Podejrzenie
uszkodzenia aorty należy wówczas oprzeć na
triadzie Huanega: zatarcie obrysów aorty,
przesunięcie tchawicy; patalogiczny stosunek
szerokości śródpiersia do szerokości klatki
piersiowej mogą sugerować uszkodzenie aorty.

Tamponada serca.
• Tamponada serca to szybki gromadzenie się
krwi i/lub płynu w nieuszkodzonym mało
rozciągliwym worku osierdziowym, co prowadzi
w krótkim czasie do powstania zaburzeń w
napełnieniu się krwią prawego serca w czasie
jego rozkurczu z powodu uciskania płynu na
wiotkie i niskociśnieniowe naczynia jakimi są
żyła główna górna i dolna. Już około 100-150 ml
płynów w worku osierdziowym wystarcza aby
doprowadzić do ostrej tamponady serca.

Do najczęstszych objawów klinicznych
tamponady serca należą
:
• wysokie >15 mmHg OCŻ
• hipotonia nie mająca związku z utratą krwi
• osłabienie tonów serca
• niepokój poszkodowanego
• jawne objawy niedotlenienia
• sinica górnej połowy ciała
• słabo wyczuwalne tętno na obwodzie
• mocno wypełnione żyły szyjne
• brak „odpowiedzi” na wyrównanie niedoboru krwi
krążącej
• Mała amplituda

• Leczenie polega na nakłuciu worka
osierdziowego w celu odbarczenia. Zabieg ten
nazywa się perikardiocenteza. Zabieg ten niesie
za sobą takie powikłania jak:
• uszkodzenie naczyń wieńcowych
• uszkodzenia mięśnia sercowego
• niedomoga zastawki
• krwiak opłucnej
• odma opłucnej
• duża liczba wyników fałszywie ujemnych

• W przypadku gdy perikardiocenetza nie
powiedzie się, a nadal utrzymują się
objawy tamponady serca należy rozważyć
bezzwłocznie wykonanie otwarcia worka
osierdziowego z dostępu pod wyrostkiem
mieczykowatym (fenestracja osierdzia).

Możliwość wystąpienia wstrząsu
kardiogennego
Najbardziej charakterystyczne kliniczne
objawy wstrząsu to:
• spadek ciśnienia krwi poniżej 12,0 kPa – 90 mmHg
• cechy upośledzonego przepływu krwi
• zimna pokryta potem skóra
• diureza godzinowa mniejsza od 20ml/h
• zaburzenia czynności umysłowych

Wskazania do intubacji (wentylacji
mechanicznej)
• p tlenu < 60 mm Hg
• p dwutlenku węgla >55mmHg
• pH < 7.25
• Pacjent nieprzytomny albo inne trudności z
utrzymaniem drożności dróg oddechowych
• Niedajace się opanować krwawienie lub
wydzieliny w drzewie oskrzelowym
• Bezdech
• Narastający stridor

Wstrząs kardiogenny
• jest ostrą niewydolnością krążenia
spowodowana ostrym spadkiem objętości
minutowej. Może być spowodowany
między innymi masowym zatorem
płucnym, zawałem serca, tamponadą
serca i innymi chorobami serca.
Rozpoznanie wstrząsu kardiogennego jest
istotne gdyż przeciwskazane jest wtedy
intensywne nawadnianie.

Do zadań pielęgniarskich w czasie
wstrząsu kardiogennego należy:
» podłączenia pacjenta do monitora
EKG
– prowadzenie karty obserwacji: pomiar i
dokumentacja
• ciśnienie tętnicze krwi
• pomiar tętna
• Ocenia się jego częstość i miarowość.
Należy także pamiętać o tym że u chorych
z zaburzeniami rytmu serca tętno mierzy
się przez minutę.

cd
• Dokonując oceny procesu oddychania
należy zwrócić uwagę na:
• częstość oddechu
• jakość oddechu
• rytm oddychania
• pomiar i obserwacja oddechu
• Należy pamiętać aby mierzyć oddech bez
wiedzy chorego.

– Założenie cewnika do pęcherza moczowego.
– Prowadzenie karty bilansu wodnego
•
Należy odnotować płyny podane (dożylnie,
doustnie) i wydalone (mocz, wymioty, biegunki,
nadmierne pocenie się).
– Współdziałanie w założeniu wkłucia centralnego
– Pobieranie materiałów do badań laboratoryjnych oraz
umiejętność interpretacji ich wyników
– Podawanie zleconych leków z indywidualną kartą zleceń
– Przygotowanie chorego do zabiegu operacyjnego

Możliwość wstrząsu hipowolemicznego z powodu
krwotoku zewnętrznego lub wewnętrznego.
Wyróżnia się trzy okresy wstrząsu
oligowolemicznego:
•
blada chłodna wilgotna skóra, ciśnienie krwi
prawie prawidłowe
•
tętno > 100/min ciśnienie < 100 mmHg, żyły
szyjne zapadnięte (w pozycji leżącej),
pragnienie, skąpomocz
•
ciśnienie < 60 mmHg, tętno prawie
niewyczuwalne, płytki szybki oddech,
zaburzenia świadomości z szerokimi prawie
nie reagującymi źrenicami, bezmocz

Do zadań pielęgniarki we wczesnym wykrywaniu
wstrząsu hipowolemicznego należą:
monitorowanie pracy serca
» kontrola i dokumentacja podstawowych
parametrów życiowych
–
pomiar tętna
–
pomiar temperatury
–
pomiar liczby i charakteru oddechu
–
pomiar ciśnienia tętniczego krwi

» ocena stanu świadomości
» założenie cewnika do pęcherza moczowego
» kontrola diurezy
» prowadzenie karty bilansu płynów
» zastosowanie tlenoterapii
» pobieranie krwi do badań laboratoryjnych
według zleceń lekarskich
» uzupełnienie niedoborów wodno-
elektrolitowych zgodnie ze zleceniem
» zapewnienie choremu spokoju
» przygotowanie chorego do zabiegu

Ból przy wdechu, kaszlu, ruchach klatki
piersiowej lub ramienia
•
ocenie natężenia bólu przy pomocy
–
dziesięciopunktowej skali wzrokowej VAS, gdzie zero
oznacza brak bólu a dziesięć największy ból jaki pacjent
może sobie wyobrazić.
–
Czterostopniowej skali słownej natężenia bólu, gdzie
•
0
– brak bólu
•
ból lekki
•
ból umiarkowany
•
ból silny
•
podawanie leków przeciw bólowych zgodnie z indywidualną
kartą zleceń pacjenta
•
podawanie leków przeciwkaszlowych na zlecenie lekarza
•
zapewnienie pacjentowi ciszy i spokoju
•
wygodne ułożenie chorego i pomoc przy zmianie pozycji
•
motywowanie do rehabilitacji oddechowe oraz ćwiczeń
rehabilitacyjnych

Możliwość zakażenia z powodu
założonych drenów do jamy opłucnowej.
•
Znajomość i przestrzeganie zasad aseptyki i
antyseptyki przy zmianie opatrunków w miejscu
założeniu drenów
•
Obserwowanie miejsca założonych drenów oraz
zapewnienie drożności i skuteczności drenażu
•
Odpowiednie zabezpieczenie drenów przed
przypadkowym wypadnięciem
•
Kontrola i dokumentacja parametrów
–
tętna
–
temperatury
–
ciśnienia tętniczego krwi
•
pobieranie krwi do badań laboratoryjnych

Możliwość wystąpienia powikłań z powodu
ograniczonej aktywności.
•
mobilizowanie do wykonywania ćwiczeń
rehabilitacyjnych oraz gimnastyki
oddechowej
•
zastosowanie udogodnień
•
pielęgnowanie skóry zgodnie ze
standardem przeciwodleżynowym
•
podawanie leków przeciw zakrzepowych
według zapisu lekarskiego

Ustalenie ciężkości urazu i stanu
zagrożenia życia
• Ustalenie stanu świadomości chorego,
• Określenie barwy skóry i błon śluzowych
• Ocena częstości, głębokości i rytmu oddechu
• Zapewnienie drożności dróg oddechowych
• Ocena pod kątem obecności rany na klatce
piersiowej
• Plwocina i wydzielina z dróg oddechowych
• Ocena tętna i ciśnienia
• Ocena ruchomości i bolesności klatki piersiowej

Chory ze złamaniem żeber
• Obserwacja chorego ze złamaniem żeber
w kierunku niedodmy, zapalenia płuc,
niedotlenienia, kwasicy oddechowej
• Zwalczanie bólu u chorego ze złamaniem
żeber
• Toaleta drzewa tchawiczo-oskrzelowego
• Gimnastyka oddechowa

Chory z wiotką klatką piersiową
• Stabilizacja wewnętrzna k.p (oddech
kontrolowany, przez rurkę intubacyjną lub
tracheostomijną – pielęgnacja chorego
zaintubowanego
• Obserwacja objawów bólowych i reakcji na
środki przeciwbólowe podawane drogą cewnika
nadoponowego
• Uspokojenie psychiczne i ruchowe pacjenta
• Zapobieganie zakażeniom płuc: gimnastyka
oddechowa, zapobieganie aspiracji śliny do dróg
oddechowych

• Zapobieganie wzdęciom brzucha z odmą i
krwiakiem opłucnej,
• Rodzaje odmy, objawy odmy: przyśpieszenie
tętna, przyśpieszenie i spłycenie oddechu,
odgłos opukowy bębenkowy, osłabienie szmeru
pęcherzykowego, narastające objawy
niewydolności oddechowej
• Pielęgnacja chorego z drenażem ssącym
• Zapobieganie zakażeniom płuc i ropniaka
opłucnej
Wyszukiwarka
Podobne podstrony:
Problemy pielegnacyjne w opiece Nieznany
Problemy diagnostyczne u choryc Nieznany
Problemy pielegnacyjne w opiece Nieznany
PIELĘGNOWANIE CHORYCH w schorz ukł moczowego
Jakościowe i ilościowe zaburzenia świadomości Problemy pielęgnacyjne w opiece nad chorym z zaburzeni
Pielęgnowanie chorych z manią, Pielęgniarstwo licencjat cm umk, III rok, Psychiatria i pielęgniarstw
Problemy I Dylematy Planowania Nieznany
Pielęgnowanie chorych ze schorzeniami układu krwiotwórczego
Problem komiwojazera Sformuowa Nieznany
Pielęgnowanie chorych ze schorzeniami układu krążenia (1)
Psychologiczne problemy dzieci chorych, medyczne różne, pediatria
Problemy pielęgnacyjne pacjentów po leczeniu chirurgicznym nowotworów jelita grubego, Pielęgniarstwo
Problemy pielęgnacyjne w okresie połogu
podstawy pielęgniarstwa Nagły ostry ból spowodowany atakiem kolki nerkowej problem pielęgnacyjny
Problem pielęgniarski
Egzamin z pielegniarstwa geriat Nieznany (2)
pielegnowanie chorych z udarem mózgu
Wyklad II problemy pielęgnacyjne 4
więcej podobnych podstron