
220
??
Anestezjologia Intensywna Terapia 2011; 43: 220-224
P R A C E O R Y G I N A L N E I K L I N I C Z N E
Przetoczenia koncentratów krwinek czerwonych
a częstość zakażeń u chorych hospitalizowanych
w oddziale intensywnej terapii
effect of red blood cell transfusions on
the frequency of infections in the iTu
*Jarosław Mamak
1
, Lech Krawczyk
2
1
Oddział Anestezjologii i Intensywnej Terapii, Wojewódzki Szpital Specjalistyczny Nr 2 w Jastrzębiu-Zdroju
2
Zakład Medycyny Ratunkowej, Śląski Uniwersytet Medyczny w Katowicach
Abstract
background. It has been suggested that red blood cell transfusions may affect the outcome and
frequency of infection in patients treated in ITU settings. We have therefore retrospectively analysed the
records of one hundred and sixty three patients treated in a large tertiary intensive care unit, in order
to find any relationship between red blod cell transfusions and the frequency of nosocomial infections.
methods. The patients were allocated to two groups: T – those who were transfused and N – those
who were not. Among the transfused patients, two further subgroups were selected: those who
were transfused within 48 h before any signs of infection were observed (n), and those in whom the
transfusion was more than 48 h before infection was noted (t).
Results. There was a statistically significant difference between groups T and N (50.9% vs 38.1%
infected patients), but not between subgroups t and n.
Conclusions. Nosocomial infections were more frequently observed in patients who required
red blood cell transfusion. Red blood cell transfusion cannot be regarded a sole factor affecting
nosocomial infection rate.
key words: blood, red blood cell; infections, nosocomial; intensive therapy, red blod cell transfusion
słowa kluczowe: krew, krwinki czerwone; zakażenia, wewnątrzszpitalne; intensywna terapia,
przetaczanie, koncentrat krwinek czerwonych
Anestezjol Intens Ter 2011; 43: 220-224
Przetoczenia krwi lub jej frakcji mogą prowadzić do
wystąpienia wielu działań ubocznych o różnej etiologii,
dynamice i stopniu ryzyka. Znaczna grupa powikłań zwią-
zana jest z biologicznymi właściwościami krwi – trans-
fuzja jest to wprowadzenie do organizmu biorcy obcej
tkanki charakteryzującej się określonym, właściwym dla
organizmu dawcy systemem antygenów. Z immunomo-
dulacyjnym wpływem transfuzji może wiązać się ryzyko
zmniejszenia odporności chorych na zakażenia, w tym
na zakażenia szpitalne. Dane pochodzące z badań kli-
nicznych u chorych chirurgicznych są niejednoznaczne
– jedne dokumentują wpływ transfuzji na zwiększenie
liczby zakażeń [1, 2, 3], podczas gdy inne nie potwier-
dzają tego [4, 5, 6]. Zaledwie kilka prac badawczych
podejmuje problem niekorzystnych następstw przeto-
czeń u chorych OIT.
Celem pracy było porównanie częstości występowania
bakteryjnych zakażeń szpitalnych u chorych leczonych

221
Transfuzja krwi a zakażenie
w oddziale intensywnej terapii poddanych transfuzjom
koncentratów krwinek czerwonych i u chorych, którzy
takiego leczenia nie otrzymali a także ocena wpływu
takich przetoczeń na liczbę zakażeń u chorych.
meTodyka
Retrospektywnej ocenie poddano dokumentację
medyczną kolejnych chorych leczonych w 10-cio łóż-
kowym OIT, ulokowanym w 780-łóżkowym szpitalu spe-
cjalistycznym. Analizowano przebieg leczenia przez co
najmniej 48 h, u chorych przyjmowanych do OIT bez-
pośrednio z izby przyjęć lub z innych oddziałów szpital-
nych w pierwszej dobie hospitalizacji. Oceniano zaka-
żenia, których początek objawów wystąpił po 48 h od
przyjęcia. W przypadku wystąpienia u jednego chorego
więcej niż jednego zakażenia – do oceny brano pierwsze.
Nie różnicowano przyczyn niedokrwistości i wyko-
nania transfuzji. Aby wykazać związek czasowy między
przetoczeniem a zakażeniem występującym po trans-
fuzji, przyjęto kryterium wystąpienia objawów zakażeń
po 48 h od podania koncentratu krwinek czerwonych
(w celu wyłączenia z analizy chorych, u których w cza-
sie transfuzji istniało już zakażenie, klinicznie „nieme”).
Taki okres karencji przyjęto w oparciu o powszechnie
stosowane kryteria odróżniania zakażeń szpitalnych od
pozaszpitalnych. Dzięki temu zmniejszono też ryzyko
fałszywie dodatniego rozpoznania zakażeń w miejsce
odczynów poprzetoczeniowych.
Z badań wykluczono chorych leczonych dłużej niż
24 h w warunkach szpitalnych, hospitalizowanych kró-
cej niż 48 h w OIT oraz chorych przyjmowanych z ist-
niejącymi zakażeniami lub u których zakażenie roz-
poznawano w ciągu pierwszych 48 h pobytu w OIT.
W celu eliminacji wpływu leczenia szpitalnego stoso-
wanego przed przyjęciem do OIT zastosowano dodat-
kowe kryteria wykluczeń: uprzednie przetoczenia kon-
centratu krwinek czerwonych oraz zwiększone, w trud-
nym do oszacowania stopniu, ryzyko zakażeń szpital-
nych istniejące w chwili przyjęcia do OIT.
W celu określenia liczby zakażeń badaną populację
podzielono na następujące grupy:
N – chorzy, u których nie przetaczano koncentratu
krwinek czerwonych oraz T – chorzy, u których takie
przetoczenia wykonano.
Analizę przyczynowo-skutkową między przetocze-
niem a liczbą zakażeń przeprowadzono w oparciu o dwie
podgrupy. Podgrupa n – obejmowała chorych, u których
nie dokonano przetoczenia przed wystąpieniem zakaże-
nia; obejmowała ona też chorych, którym przetoczono
koncentrat w okresie 48 h poprzedzającym zakażenie
lub po jego stwierdzeniu. W podgrupie t umieszczono
chorych, u których wykonano przetoczenie koncentratu
krwinek czerwonych.
W badanych grupach N i T oraz w podgrupach n i t
obliczano odsetek chorych z zakażeniami. Celem porów-
nania grup pod względem ciężkości stanu ogólnego
i przewidywanego ryzyka zgonu użyto skali SAPS II.
Analizy statystycznej uzyskanych wyników doko-
nano za pomocą testu niezależności χ
2
Pearsona dla ana-
lizy cech niemierzalnych w porównaniu frakcji (%) oraz
testu t celem analizy cech mierzalnych – w tym wypadku
porównywano średnie arytmetyczne danych wyjścia lub
zlogarytmowanych między badanymi podgrupami. Jako
znamienną przyjęto watrość p <0,05.
wyniki
Ogólna liczba leczonych w OIT chorych wyniosła
396, przy czym u 133 stosowano terapię zachowaw-
czą a 30 operowano (Tab. I). W następstwie wykluczeń
analizie poddano dokumentację 163 chorych, w tym 99
mężczyzn (60,7%) i 64 kobiet (32,5%). Przetoczeń doko-
nano u 53 chorych, co stanowi 32,5% badanej popula-
cji. Wybrane dane dotyczące okresu hospitalizacji w OIT
zestawiono w tab. II.
rodzaj patologii
chorzy nieoperowani
n (%)
chorzy operowani
n (%)
Oddechowa
Krążeniowa
Neurologiczna
Urazy
Gastroenterologiczna
Inna
Razem
7 (4,3)
45 (27,6)
40 (24,6)
20 (12,3)
3 (1,8)
18 (11)
133 (81,6)
0
1 (0,6)
13 (8)
13 (8)
1(0,6)
2 (1,2)
30 (18,4)
Tab. I. Wskazania do leczenia w OIT
Grupa n (n=110)
Grupa T (n=53)
razem (n=163)
x–±sd; 95%ci
x–±sd; 95%ci
p
x–±sd; 95%ci
Wiek (lata)
58,6±15,7; 55,7-61,6
52,2±18,6; 47,1-57,3
<0,05
56,6±16,9; 53,9-59,5
Czas leczenia (doby)
7,6±1,9; 6,7-8,6*
11,8±2,4; 9,2-15,0*
<0,05
8,8±2,1; 7,8-9,8*
Wentylacja mechaniczna (doby)
5,2±0,9; 4,4-6,0*
8,8±1,2; 6,9-11,2*
<0,001
6,2±1,1; 5,4-7,1*
SAPS II (punkty)
48,8±17,5; 45,6-52,2
49,2±19; 44,0-54,4
NS
49,0±18,0; 46,2-51,8
Stężenie hemoglobiny (mmol L
-1
)
7,99±0,99; 7,81-8,18
6,32±0,49; 6,20-6,45
<0,001
7,44±1,18; 7,25-7,63
* – średnia geometryczna
Tab. II. Podstawowe dane dotyczące hospitalizacji chorych w OIT
Zakażenia, z początkiem objawów po 48 h od przyję-
cia, stwierdzono u 60 chorych; najczęstszym ich rodza-
jem były zapalenia płuc (tab. III). W grupie osób, u któ-
rych wykonano transfuzję (T) stwierdzono znamien-
222
Jarosław Mamak, Lech Krawczyk
dyskusja
Przetaczanie krwi i preparatów krwiopochodnych od
wielu lat budzi kontrowersje. Brak jest odpowiedzi na
podstawowe pytanie: czy kierować się wartością hema-
tokrytu czy stężeniem hemoglobiny? Działania niepo-
żądane i ryzyko licznych powikłań, również zakażeń,
były przedmiotem wielu badań obejmujących głównie
chorych chirurgicznych. Niewiele prac dotyczyło nato-
miast chorych leczonych w OIT. Niejednorodne grupy
chorych, duża liczba czynników wpływających na prze-
bieg leczenia i końcowy jego wynik to główne tego przy-
czyny. W analizowanej grupie chorych bardzo duży był
odsetek chorych leczonych respiratorem – 94,5%, pod-
czas gdy w innych badaniach wynosił on 61%, przy śred-
nim czasie stosowania wentylacji 7,4 doby [7].
W analizowanym materiale stwierdzono, że cho-
rzy, którzy otrzymali koncentrat krwinek czerwonych,
byli średnio dwukrotnie dłużej poddawani wentyla-
cji mechanicznej płuc. Dłuższy czas hospitalizacji tych
chorych zaobserwowano również w kilku wieloośrod-
kowych programach badawczych oraz badaniach jedno-
ośrodkowych [7, 8, 9, 10]. Wykazano też, że ¾ przeto-
czonych jednostek koncentratu krwi otrzymują chorzy,
u których stosowano terapię z użyciem respiratora [11].
Badanie SOAP wykazało, że więcej transfuzji wyko-
nuje się u chorych dłużej leczonych w OIT [12]. W bada-
niach własnych, w przypadku analizy przebiegu lecze-
nia chorych w trakcie całego okresu ich pobytu w OIT,
stwierdzono znamiennie większą częstość występowa-
nia zakażeń u osób, u których wykonano przetoczenia
(50,9% vs 30%).
Nie stwierdzono istotnej różnicy wartości skali SAPS
II między grupą chorych, u których wykonano transfu-
zje a grupą, w której transfuzji nie wykonano. Większa
częstość zakażeń obserwowana u osób wymagajacych
przetoczeń nie wynikała zatem z ich cięższego stanu
ogólnego, który mógłby mieć odbicie w zmniejszeniu
odporności organizmu na zakażenia. W badanej gru-
pie zdecydowaną większość zakażeń stanowiły zapale-
nia płuc. Przyczyny tego należy upatrywać w dużym
odsetku chorych poddawanych wentylacji mechanicz-
nej płuc [13, 14, 15].
Wyniki retrospektywnej analizy zajmującej się zagad-
nieniem wpływu transfuzji na występowanie zakażeń
u chorych leczonych w OIT ukazały istotnie większą
liczbę zakażeń u chorych, którzy zostali poddani prze-
toczeniom (15,38% vs 2,92%) i zależność ta utrzymy-
wała się przy uwzględnieniu ciężkości stanu ocenianych
chorych. Przyjęta metodyka tego badania nie uwzględ-
niała jednak związku przyczynowo-skutkowego między
przetoczeniem a zakażeniem, nie uwzględniała też cho-
rych przyjmowanych do OIT z aktywnymi zakażeniami
czy też wystąpienia więcej niż jednego zakażenia u jed-
nego chorego. Nie uwzględniono również hospitaliza-
cji krótszej, niż czas przyjęty na rozwinięcie się zakaże-
nia szpitalnego (wypis lub zgon przed 48. h od przyję-
cia do OIT) [8].
Odmienne wyniki dotyczące korelacji przetoczeń
koncentratu krwinek luźnych czerwonych i zakażeń szpi-
Zakażenia
Grupa n
(n=110)
Grupa T
(n = 53)
razem
(n=163)
Łącznie
33
27
60
Zapalenie płuc
27
24
51
Układ moczowy
4
2
6
Bakteriemia
1
2
3
Tab. III. Rodzaj i liczba zakażeń u chorych, u których nie
wykonano przetoczeń (grupa N) i wykonano
przetoczenia (grupa T)
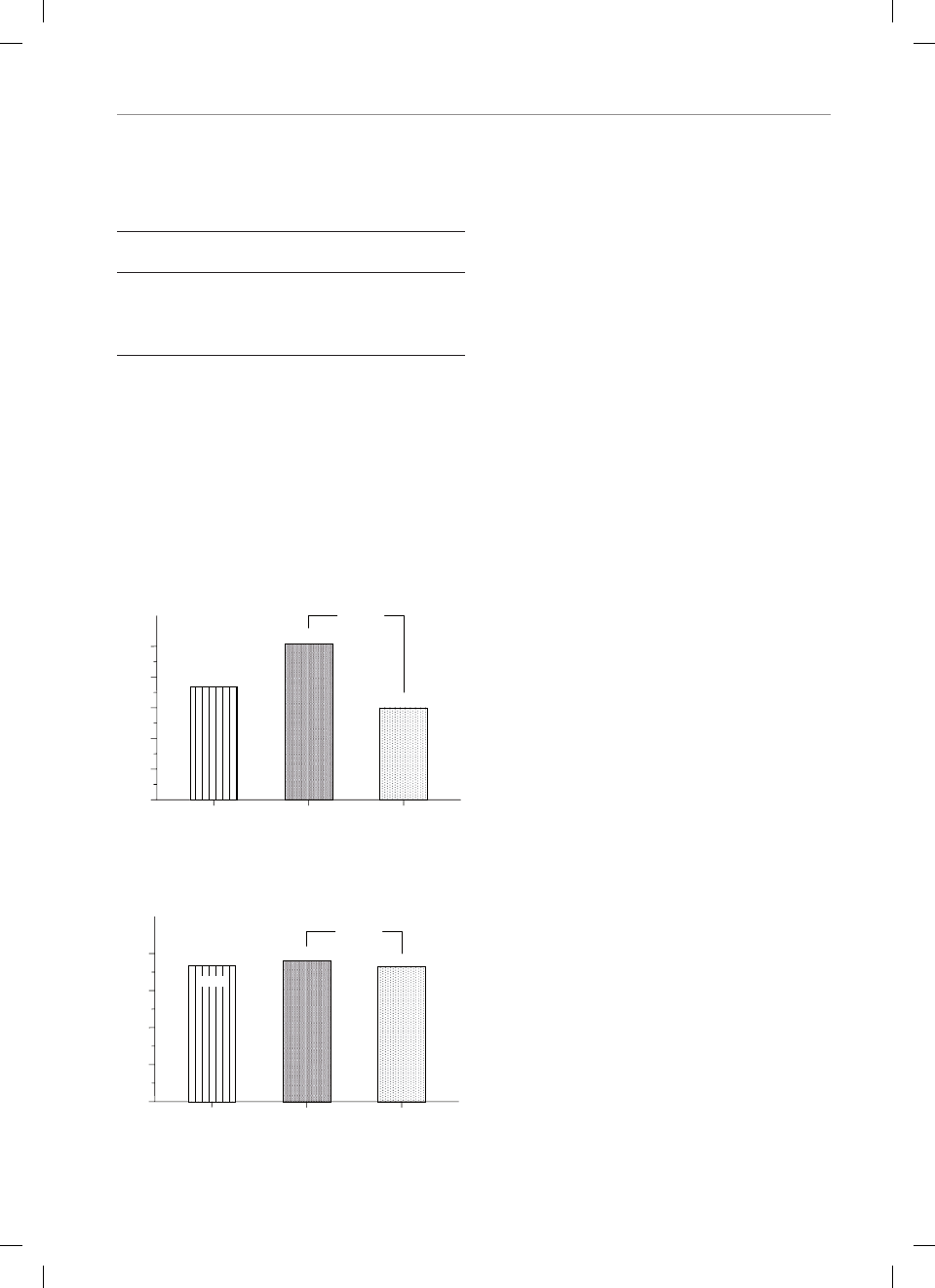
nie większy odsetek chorych z zakażeniami, w porów-
naniu z grupą osób, u których nie wykonano przeto-
czeń (N) (ryc. 1).
W 11 przypadkach u chorych dokonano przetoczeń
koncentratu krwinek czerwonych po wystąpieniu zakaże-
nia lub w 48-godzinnym okresie poprzedzającym wystą-
pienie jego objawów – chorych tych włączono do pod-
grupy n (jej liczebność w porównaniu z grupą N była
powiększona o te przypadki – łącznie 121 chorych). Nie
stwierdzono różnic w odsetku chorych z zakażeniami
między podgrupą n a podgrupą t (ryc. 2).
Razem
Grupa T
Grupa N
0
1
0
2
0
3
0
4
0
5
0
3 6 . 8
5 0 . 9
3 0
6
0
/
1
60/163
3
16/42
44/121
p = 0 , 0 0 9 4
Razem
Podgrupa t
Podgrupa n
0
1
0
2
0
3
0
4
0
3 6 . 8
3 8 . 1
3 6 . 4
6
0
/
1
6
3
16/42
44/121
p = 0 , 8 4 1 1
60/163
Ryc. 1. Odsetek chorych z zakażeniem, u których nie wykonano
przetoczeń (grupa N) i wykazano przetoczenia (grupa T)
Razem
Grupa T
Grupa N
0
1
0
2
0
3
0
4
0
5
0
3 6 . 8
5 0 . 9
3 0
6
0
/
1
60/163
3
16/42
44/121
p = 0 , 0 0 9 4
Razem
Podgrupa t
Podgrupa n
0
1
0
2
0
3
0
4
0
3 6 . 8
3 8 . 1
3 6 . 4
6
0
/
1
6
3
16/42
44/121
p = 0 , 8 4 1 1
60/163
Ryc. 2. Odsetek chorych, u których przetoczenie zostało
wykonane do 48 h przed wystąpieniem zakażenia
(podgrupa t) lub nie wykonane (podgrupa n)

223
Transfuzja krwi a zakażenie
talnych otrzymano przyjmując założenie, że ewentu-
alny wpływ przetoczeń na zwiększenie liczby zakażeń
musi uwzględniać wcześniejsze podanie krwi. Uzyskane
wyniki badań własnych sugerują, że w leczonej popula-
cji chorych przetaczanie koncentratu krwinek czerwo-
nych nie ma wpływu na zwiększenie częstości występo-
wania zakażeń szpitalnych. Są one odmienne od obser-
wacji, w których stwierdzono, że taka transfuzja jest nie-
zależnym czynnikiem rozwoju respiratorowych zapaleń
płuc [15]. W cytowanej pracy nie podano jednakże, czy
istniały różnice w punktacji w zakresie skal APACHE II
i SOFA między chorymi, u których wykonano transfuzje
a tymi, u których transfuzji nie dokonano. Wykazano
również większą liczbę bakteriemii u chorych, którym
przetoczono koncentrat krwinek czerwonych. Przypadki
bakteriemii stwierdzano częściej u chorych z wyższą
punktacją w skali APACHE II i SOFA, nie podano jed-
nak różnic w punktacji między chorymi poddanymi
transfuzjom i u których nie wykonano przetoczeń [16].
W badaniach oceniających łącznie wszystkie rodzaje
wewnątrzszpitalnych zakażeń bakteryjnych stwierdzono,
że u chorych z większym prawdopodobieństwem przeży-
cia transfuzja koncentratu krwinek czerwonych w więk-
szym stopniu podwyższała ryzyko rozwoju zakażeń niż
u chorych z gorszą prognozą. Wyniki tych badań dostar-
czają dowodów na istnienie korelacji przetoczeń i liczby
zakażeń szpitalnych, ale przyczyna tej zależności nie
jest znana [9]. Odnosząc dane zawarte w tej publikacji
do wyników własnych badań należy zwrócić uwagę na
znacznie krótszy czas leczenia chorych w OIT w cyto-
wanej pracy jak również brak danych co do odsetka cho-
rych poddawanych wentylacji mechanicznej i czasu jej
stosowania.
Ocenę porównawczą utrudnia również fakt, że chorzy
poddawani transfuzjom mieli wyższą punktację w skali
APACHE II, a w dniu przyjęcia charakteryzowali się
gorszym rokowaniem co do przeżycia. W badaniach
własnych nie stwierdzono istotnej różnicy w punktacji
skali SAPS II między chorymi, którzy otrzymali kon-
centrat oraz tymi, którym krwi nie przetaczano. Inne
skale przyjęte do oceny stanu chorych uniemożliwiają
właściwą konfrontację wyników badań.
Większość prac oceniających wpływ przetoczeń krwi
i jej pochodnych na częstość zakażeń nie uwzględnia
czynnika ciężkości stanu chorych, którzy poddawani
są transfuzjom [17].
Uraz i wstrząs oraz ich leczenie mogą wpływać na
zmniejszenie odporności chorych, a co za tym idzie – na
zwiększenie ich podatności na zakażenia. Czynniki te
mogą skłaniać lekarzy do częstszego wykonywania prze-
toczeń u chorych, u których prawdopodobnie nawet
bez transfuzji częstość zakażeń byłaby większa [18, 19].
Reprezentatywność wyników badań własnych ogra-
nicza analiza retrospektywna dokumentacji medycz-
nej oraz względnie mała grupa chorych, co wynikało
między innymi z faktu, że było to badanie jednoośrod-
kowe. Na otrzymane wyniki rzutować może też spe-
cyfika lokalnej populacji chorych, charakterystyka
oddziałów szpitalnych, warunków lokalowych oraz
sanitarno-epidemiologicznych, jak też specyfika stoso-
wanych metod leczniczych i diagnostycznych. Zgodnie
z przyjętymi założeniami analizie poddano dokumen-
tację mieszanej populacji chorych – nie uwzględniono
swoistych czynników predysponujących do wystąpie-
nia zakażeń (cukrzyca, przewlekła obturacyjna cho-
roba płuc).
Liczba dostępnych publikacji podejmujących badane
zagadnienie w odniesieniu do oddziałów intensywnej
terapii jest ograniczona. Brak jest prospektywnych ran-
domizowanych badań klinicznych. Dostępne są jedy-
nie analizy prospektywne – obserwacyjne oraz retro-
spektywne, z których część stanowi wtórne opracowa-
nia baz danych.
W chwili obecnej nie można przedstawić jednoznacz-
nych dowodów świadczących o niekorzystnym wpływie
transfuzji na liczbę zakażeń u hospitalizowanych chorych
[20]. W celu weryfikacji otrzymanych wyników wska-
zane byłoby przeprowadzenie prospektywnych rando-
mizowanych badań klinicznych.
wnioski
1. W wieloprofilowym OIT zakażenia szpitalne czę-
ściej występują u chorych wymagających przetoczenia
koncentratu krwinek czerwonych.
2. U chorych leczonych w OIT transfuzje koncen-
tratu krwinek czerwonych nie mają wpływu na zwięk-
szenie liczby zakażeń szpitalnych.
PiśmiennicTwo:
1. Houbiers JG, van de Velde CJ, van de Watering LM,
Hermans J, Schreuder S, Bijnen AB, Pahlplatz P,
Schattenkerk ME, Wobbes T, de Vries JE, Klementschitsch
P, van de Maas AH, Brand A: Transfusion of red cells
is associated with increased incidence of bacterial
infection after colorectal surgery: a prospective study.
Transfusion 1997; 37:126-134.
2. Innerhofer P, Klinger A, Klimmer C, Fries D, Nussbaumer
W: Risk for postoperative infection of white blood
cell – filtered allogenic or autologus blood compo-
nents in orthopedic patients undergoing primary
arthroplasty. Transfusion 2005; 45: 103-110.
3. Rovera F, Dionigi G, Boni L, Imperatori T, Tabachi A,
Cacano G, Durni M, Dionigi R: Postoperative infec-
tion after oesophageal resection and blood transfu-
sion. World J Surg Oncol 2006; 4: 80.
4. Hill GE, Frawley WH, Griffith KE, Forestner JE, Minei
JP: Allogenic blood transfusions increases the risk
of postoperative bacterial infection: a meta – analy-
sis. J Trauma 2003; 54: 908-914.
5. Ali ZA, Lim E, Motalleb-Zadeh R, Callaghan CJ, Gerrard
C, Vuylsteke A, Foweraker J, Tsui S: Allogenic blood
transfusion does not predispose to infection after car-
diac surgery. Am Thorac Surg 2004; 78: 1542-1546.
6. Vamvakas EC: Meta-analysis of randomized control-
led trials comparing the risk of postoperative infec-
tion between recipients of allogenic and autologus
blood transfusion. Vox Sang 2002; 83: 339-346.

224
Jarosław Mamak, Lech Krawczyk
7. Corwin HL, Gettinger A, Pearl RG, Fink MP, Levy
MM, Abraham E, MacIntyre N, Pearl RG, Shabot
MM: The CRIT study: anemia and blood transfu-
sion in the critically ill – current clinical practice in
the United States. Crit Care Med 2004, 32: 39-52.
8. Taylor RW, Manganaro L, O’Brien J, Trottier SJ, Parkar
N, Veremakis C: Impact of allogenic packed red blood
cell transfusion on nosocomial infection rates in the
critically ill patient. Crit Care Med 2002; 30: 2249-2254.
9. Taylor RW, O’Brien J, Trottier SJ, Manganaro L, Cytron
M, Lesko M.F,Arnzen K, Cappadaro C, Fu M, Plisco
MS, Sadaka FD, Veremakis C: Red blood transfusions
and nosocomial infections in critically ill patients.
Crit Care Med 2006; 34: 2302-2308.
10. Vincent JL, Baron J-F, Reinhart K, Gattinoni L, Thijs
L, Webb A, Meier-Hellmann A, Nollet G, Peres-Bota
D: Anaemia and blood transfusion in critically ill
patients. JAMA 2002, 288: 1499-1507.
11. Levy MM, Abraham E, Zilberger M, MacIntyre NR:
A descriptive evaluation of transfusion practices in
patients receiving mechanical ventilation. Chest 2005;
127: 928-935.
12. Vincent JL, Sakr Y, Spring C, Harboe S, Damas P: Sepsis
occurrence in actually ill patients. Anesthesiology
2008; 108: 31-39.
13. Niederman MS, Craven DE, Bonten MJ, Chastre J,
Craig WA, Fagon J-Y, Hall J, Jacoby GA, Koleff MH,
Luna CM, Mandell LA, Torres A, Wunderink RG:
Guedlines for the management of adults with hospi-
tal-acquired, ventilator-associated pneumonia. Am J
Respir Crit Care Med 2005; 171: 388-416.
14. Steinberg SM, Nicholas RL: Infections in the surgical
critical care unit; in: Textbook of critical care; (Eds:
Shoemaker WC, Ayres SM, Grenvik A, Holbrook
PR); W.B.Saunders Company, Philadelphia 2000.
otrzymano/received: 15.04.2011 r.
zaakceptowano/accepted: 20.06.2011 r.
adres:
*Jarosław Mamak
Oddział Anestezjologii i Intensywnej Terapii
Wojewódzki Szpital Specjalistyczny Nr 2
Al. Jana Pawła II 7, 44-335 Jastrzębie-Zdrój
tel: +48 32 478 43 40
e-mail: jaroslawmamak@op.pl
15. Shorr AF, Duh M-S, Kelly KM, Kollef MH: Red blood
cell transfusion and ventilator- associated pneumonia:
a potential link? Crit Care Med 2004; 32: 666-674.
16. Shorr AF, Jackson WL, Kelly KM, Fu M, Kollef MH:
Transfusion practice and blood stream infections
in critically ill patients. Chest 2005; 127:1722-1728.
17. Vamvakas EC, Blajchman MA: Deleterious clinical
effects of transfusion-associated immunomodula-
tion: fact or fiction? Blood 2001; 7: 180-195.
18. Hebert PC, Wells G, Martin C, Tweeddale M, Marshall
J, Blajchman M, Pagliarello G, Sandham D, Schweitzer
I, Boisvert D, Calder L: Variation in red cell transfu-
sion practice in the intensive care unit: a multicen-
tre cohort study. Crit Care 1999; 3: 57-63.
19. Hebert PC, Wells G, Martin C, Tweeddale M, Marshall
J, Blajchman M, Pagliarello G, Schweitzer I, Calder L:
A Canadian survey of transfusion practices in criti-
cally ill patients. Crit Care Med 1998; 26: 482-487.
20. Vamvakas EC: Pneumonia as a complication of blood
product transfusion in the critically ill: transfusion-
related immunomodulation (TRIM). Crit Care Med
2006; 34: 151-159.
Wyszukiwarka
Podobne podstrony:
Diagnostyka i leczenie przetok okołoodbytniczych
przetoki i torbiele szyi
Ropnie i przetoki studenci
Przetoka
przetoka jelitowa
Przetoki klaga
prezentacja przetoka neuralgia ślinianki
Żylaki odbytu przetoki
wystp Przetoczna 19.06.2011-1
Definicja(zywienie dojelitowe, sonda, zglebnik, przetoki
Preparaty krwiopodobne i przetoczenie krwi
PROBLEMY PIELĘGNACYJNE PACJENTA Z PRZETOKAMI WOBREBIE PRZEWODU POKARMOWEGO
Występowanie powikłań dermatologicznych u osób z przetoką jelitową
przetowry, Kulinaria i ćwiczenia
fragmet ciechaniewicz przetoka
przetoki
Przetoki oraz niecieniujące ciało obce w okolicy mostkowej u psa – analiza przypadku
Połączenie, przetoka ustno zatokowa
więcej podobnych podstron