
ARDS
ARDS
Acute
Acute
Respiratory Distress Syndrome
Respiratory Distress Syndrome
Zespół Ostrej Niewydolności
Zespół Ostrej Niewydolności
Oddechowej
Oddechowej
Grażyna Szirer
Klinika Intensywnej Terapii Dziecięcej w Zabrzu

ARDS
Występuje w każdej grupie wiekowej
Występuje w każdej grupie wiekowej
(również u noworodków)
(również u noworodków)
ARDS
ARDS
obejmuje wszystkie objawy
obejmuje wszystkie objawy
kliniczne spowodowane bezpośrednio
kliniczne spowodowane bezpośrednio
lub pośrednio zwiększoną
lub pośrednio zwiększoną
przepuszczalnością włośniczek płucnych
przepuszczalnością włośniczek płucnych
(tzw. niekardiogenny obrzęk płuc)
(tzw. niekardiogenny obrzęk płuc)
Śmiertelność w ARDS sięga 40%-50%
Śmiertelność w ARDS sięga 40%-50%

Przyczyny ARDS
• Posocznica (sepsa), SIRS – Zespół
Uogólnionej Odpowiedzi Zapalnej, jako
jeden z objawów niewydolności
wielonarządowej
• Wstrząs
• Oparzenia
• Ostre urazy klatki piersiowej
• Ostre zakażenia płuc
• Zachłyśnięcia
• Inhalacje toksycznych substancji, gazów
• Tłuszczowy zator płucny
• Masywne transfuzje krwi
• Ostre zapalenie trzustki
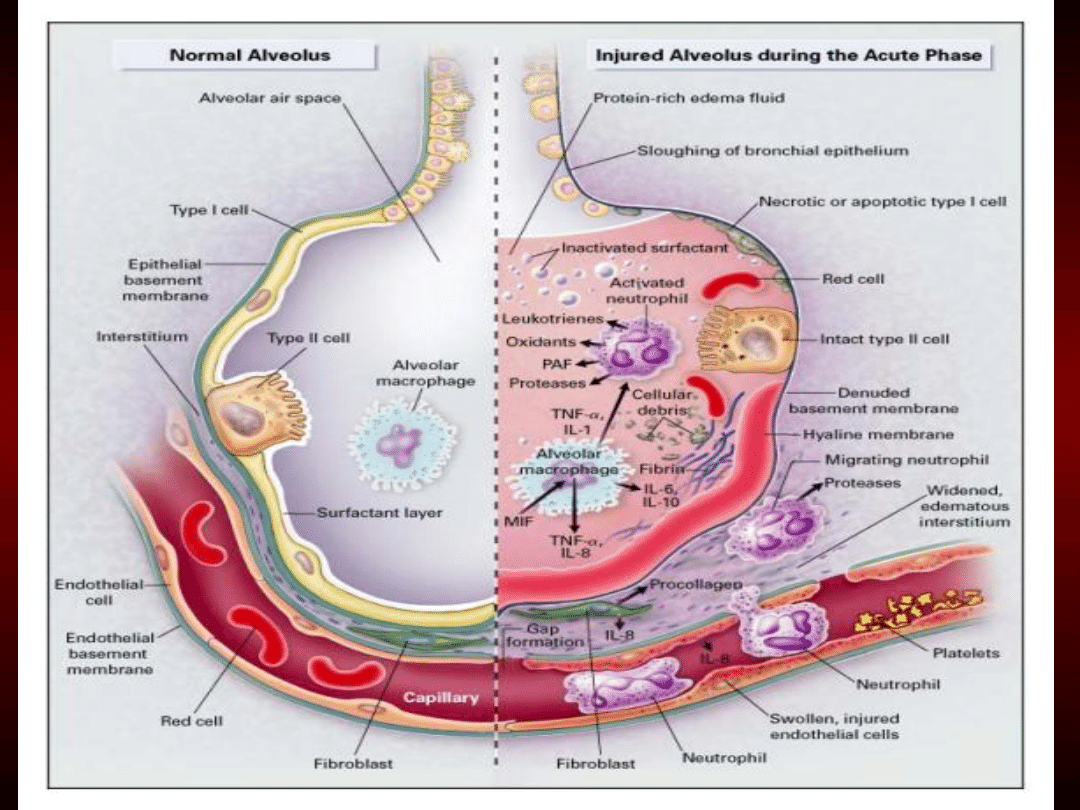

Patofizjologia
•
Mediatory reakcji zapalnej docierając
Mediatory reakcji zapalnej docierając
do włośniczek płucnych powodują
do włośniczek płucnych powodują
uszkodzenie śródbłonka
uszkodzenie śródbłonka
,
,
zwiększenie jego
zwiększenie jego
przepuszczalności
przepuszczalności
,
,
a w konsekwencji do
a w konsekwencji do
obrzęku śródmiąższowego
obrzęku śródmiąższowego
.
.
•
Faza przesiękowa.
Faza przesiękowa.
Płyn
Płyn
(o składzie
(o składzie
osocza)
osocza)
przedostaje się do pęcherzyków
przedostaje się do pęcherzyków
płucnych,
płucnych,
uszkadzając ich strukturę i
uszkadzając ich strukturę i
likwidując ich powietrzność.
likwidując ich powietrzność.
Jest to
Jest to
przesięk nie
przesięk nie
wysięk.
wysięk.
Rozwija się
Rozwija się
w ciągu
w ciągu
pierwszych
pierwszych
2-4 dni.
2-4 dni.

Ilość płynu uwięzionego w
Ilość płynu uwięzionego w
płucach może wynosić od 0,5-4
płucach może wynosić od 0,5-4
litrów!
litrów!
•
Przesięk wraz z masami martwiczymi
Przesięk wraz z masami martwiczymi
komórek nabłonka
komórek nabłonka
,
,
jest dobrym podłożem
jest dobrym podłożem
do rozwoju drobnoustrojów.
do rozwoju drobnoustrojów.
•
Wykrzepianie włóknika oraz
Wykrzepianie włóknika oraz
polimeryzacja białka znajdującego się w
polimeryzacja białka znajdującego się w
przesięku prowadzi do przechodzenia
przesięku prowadzi do przechodzenia
przesięku ze stanu zolu w żel.
przesięku ze stanu zolu w żel.
Formują się błony szkliste.
Formują się błony szkliste.
Pęcherzyki się zapadają.
Pęcherzyki się zapadają.
•
Pojawiają się ogniska
Pojawiają się ogniska
niedodmy
niedodmy
rozsianej
rozsianej
, a proces rozrywania
, a proces rozrywania
pęcherzyków stwarza warunki do
pęcherzyków stwarza warunki do
tworzenia się
tworzenia się
ognisk krwotocznych
ognisk krwotocznych
•
Płuco staje się ciężkie, o znacznie
Płuco staje się ciężkie, o znacznie
wzmożonej konsystencji, barwy
wzmożonej konsystencji, barwy
różowawo-wiśniowej.
różowawo-wiśniowej.
Dodatkowo można
Dodatkowo można
odróżnić ogniska
odróżnić ogniska
zapalne w stanie
zapalne w stanie
organizacji
organizacji

•
Uszkodzenie śródbłonków naczyń
Uszkodzenie śródbłonków naczyń
płucnych i aktywacja procesu
płucnych i aktywacja procesu
wykrzepiania prowadzi do
wykrzepiania prowadzi do
obturacji tych naczyń (mikrozarory
obturacji tych naczyń (mikrozarory
+ skurcz) i
+ skurcz) i
nadciśnienia płucnego
nadciśnienia płucnego
• Faza fibroproliferacyjna
– w odpowiedzi na
uszkodzenia uruchamiają się procesy
proliferacyjne. W badaniu mikroskopowym
tkanka płuca staje się zbitą tkanką. W tym
stadium istnieje realne zagrożenie wtórnego
zakażenia i pęknięć pęcherzyków (odma,
rozedma śródmiąższowa)

Faza zdrowienia
– jeżeli nie dojdzie do powikłań,
rozpoczyna się w 7-14 dobie i trwa 6-
12 miesięcy
• W tej fazie uruchamiane są procesy
naprawcze.
• Widoczne w tym czasie zagęszczenia w rtg
są odbiciem wtórnych zmian zapalnych
lub złogów kolagenu, które są uważne za
prekursora zmian włóknistych.
• W miarę ustępowania obrzęku dochodzi
do znacznej poprawy oksygenacji
(możliwa jest redukcja FiO
2
i PEEP)

Przyczyny hipoksemii w
ARDS
1. Niedodma pęcherzyków płucnych
2. Shunt= przeciek płucny (efekt perfuzji
niedodmowych pęcherzyków płucnych)
W ARDS shunt może się zwiększyć do
50% (w zdrowych płucach nie
przekracza 5%)
3. Zaburzenia stosunku wentylacji do
perfuzji (V
A
/Qc)

Dlaczego tak trudno
natlenić chorego z ARDS ?
• Spadek podatności płuc – kumulacja
płynu w przestrzeni śródmiąższowej i
pęcherzykach płucnych
• Zapadanie się oskrzelików
• Wzrost oporu krążenia płucnego
wywołany hipoksemią, mikrozatorami
i niektórymi mediatorami reakcji
zapalnej (serotonina, tromboksan)

Hipoksemia w ARDS jest oporna na
tlenoterapię
•
W zaawansowanym stadium wzrost pracy
W zaawansowanym stadium wzrost pracy
oddychania prowadzi do wyczerpania
oddychania prowadzi do wyczerpania
mięśni oddechowych, hipowentylacji i
mięśni oddechowych, hipowentylacji i
retencji CO2
retencji CO2
•
Spadek dostawy tlenu do mitochondriów
Spadek dostawy tlenu do mitochondriów
prowadzi metabolizm na szlak beztlenowy
prowadzi metabolizm na szlak beztlenowy
•
Produkcja mleczanów ze współistniejącą
Produkcja mleczanów ze współistniejącą
już kwasicą oddechową pogłębia
już kwasicą oddechową pogłębia
zaburzenia metabolizmu tkankowego
zaburzenia metabolizmu tkankowego
•
Zgon następuje z powodu niewydolności
Zgon następuje z powodu niewydolności
wielonarządowej
wielonarządowej

Kryteria rozpoznawcze
ARDS
1.
1.
Hipoksemia tętnicza (PaO2/FiO2<200,
Hipoksemia tętnicza (PaO2/FiO2<200,
niezależnie od wielkości zastosowanego
niezależnie od wielkości zastosowanego
PEEP-u)
PEEP-u)
2.
2.
Rozsiane zagęszczenia w obu płucach w
Rozsiane zagęszczenia w obu płucach w
radiogramie klatki piersiowej
radiogramie klatki piersiowej
3.
3.
Ciśnienie zaklinowania w tętnicy płucnej
Ciśnienie zaklinowania w tętnicy płucnej
mniejsze od 18 mmHg, albo brak
mniejsze od 18 mmHg, albo brak
dowodów (klinicznych,
dowodów (klinicznych,
echokardiograficznych i radiologicznych)
echokardiograficznych i radiologicznych)
sugerujących podwyższenie ciśnienia w
sugerujących podwyższenie ciśnienia w
lewym przedsionku
lewym przedsionku

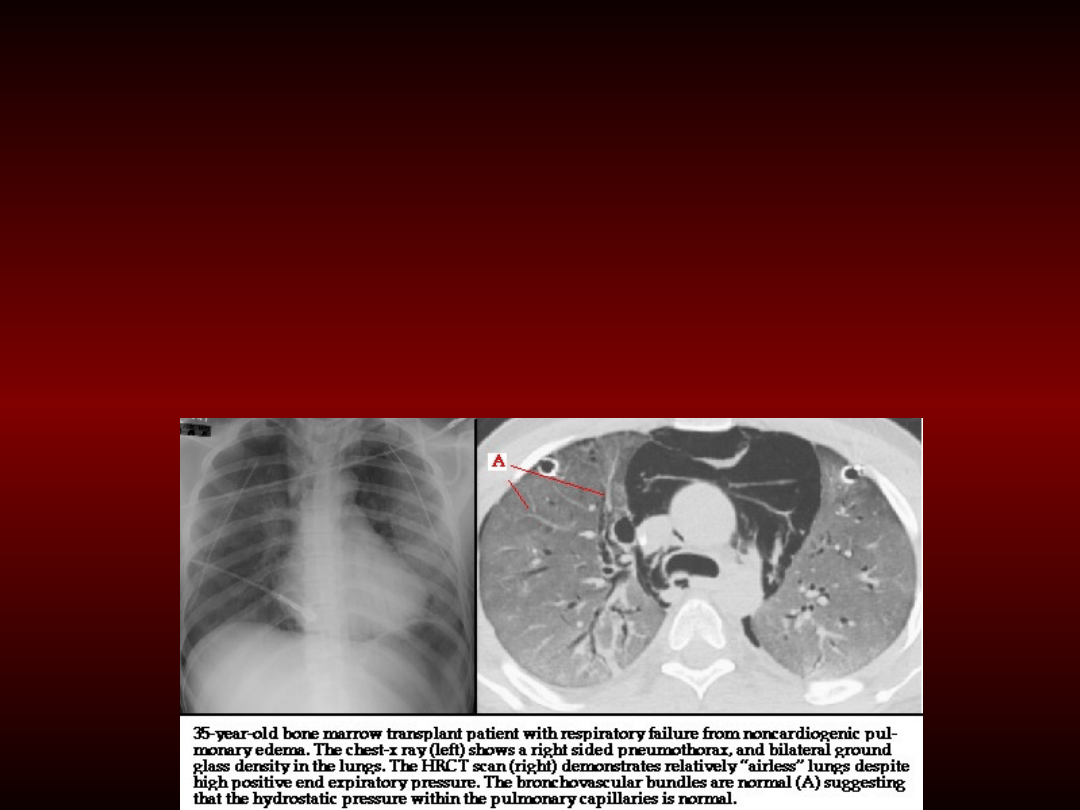
Zmiany radiologiczne
• Rozwijają się w pełni do obustronnych,
rozsianych zagęszczeń w czasie 4-24
godzin
• Zagęszczenia płucne są podobne do tych
stwierdzanych w zastoinowej
niewydolności serca, ale są rozmieszczone
bardziej obwodowo i są mniej podatne na
grawitacyjne przemieszczenia (przy
zmianie ułożenia chorego)
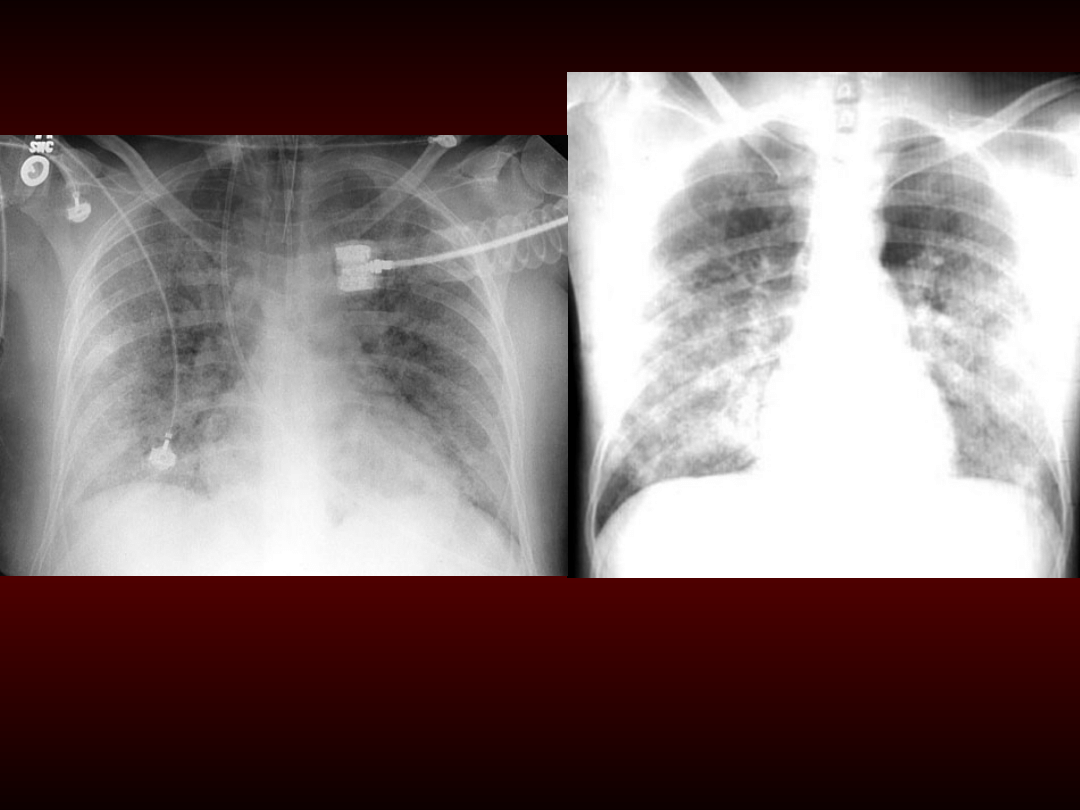
ARDS
Obrzęk płuc

•
W pełni rozwinięty ARDS przypomina
W pełni rozwinięty ARDS przypomina
obraz „burzy śnieżnej”
obraz „burzy śnieżnej”
•
Obraz radiologiczny zmienia się pod
Obraz radiologiczny zmienia się pod
wpływem terapii (np.: agresywne
wpływem terapii (np.: agresywne
przetaczanie płynów u chorych we
przetaczanie płynów u chorych we
wstrząsie pogarsza obraz radiologiczny,
wstrząsie pogarsza obraz radiologiczny,
WM z PEEP polepsza powietrzność płuc,
WM z PEEP polepsza powietrzność płuc,
pomimo utrzymujących się głębokich
pomimo utrzymujących się głębokich
zaburzeń wymiany gazowej-brak
zaburzeń wymiany gazowej-brak
poprawy klinicznej)
poprawy klinicznej)
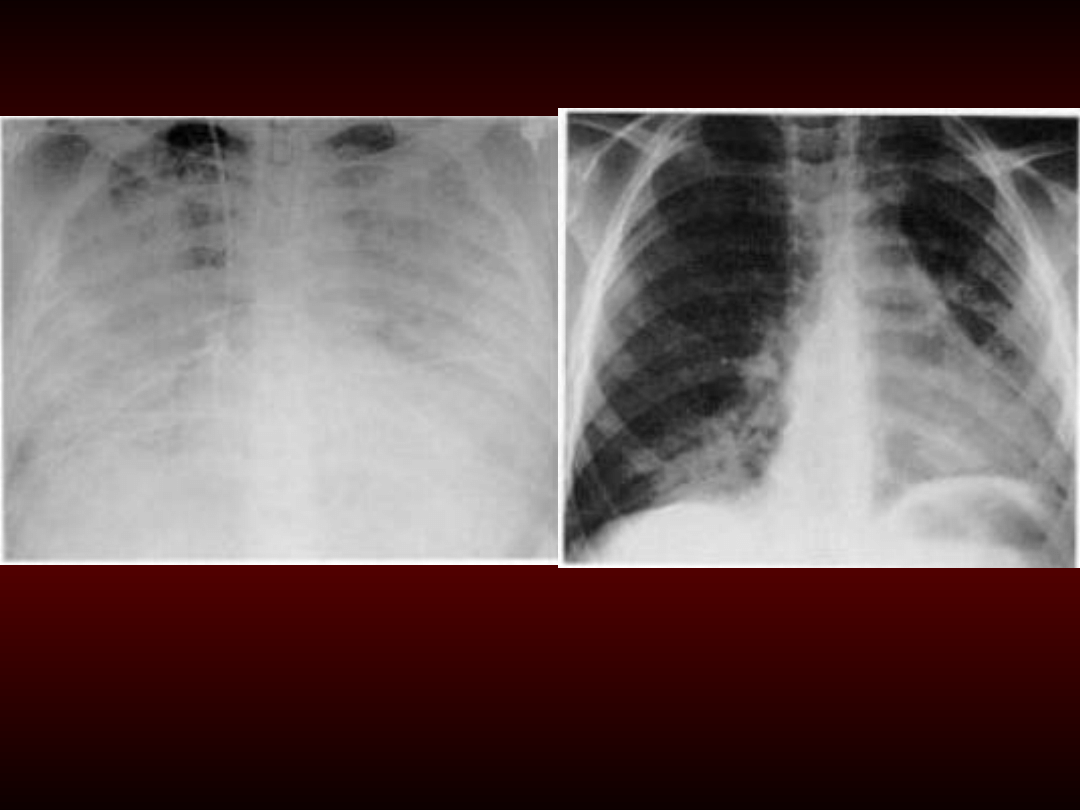
ARDS – stan przewlekły
(widoczne zwłóknienia u
podstawy
ARDS – stan ostry
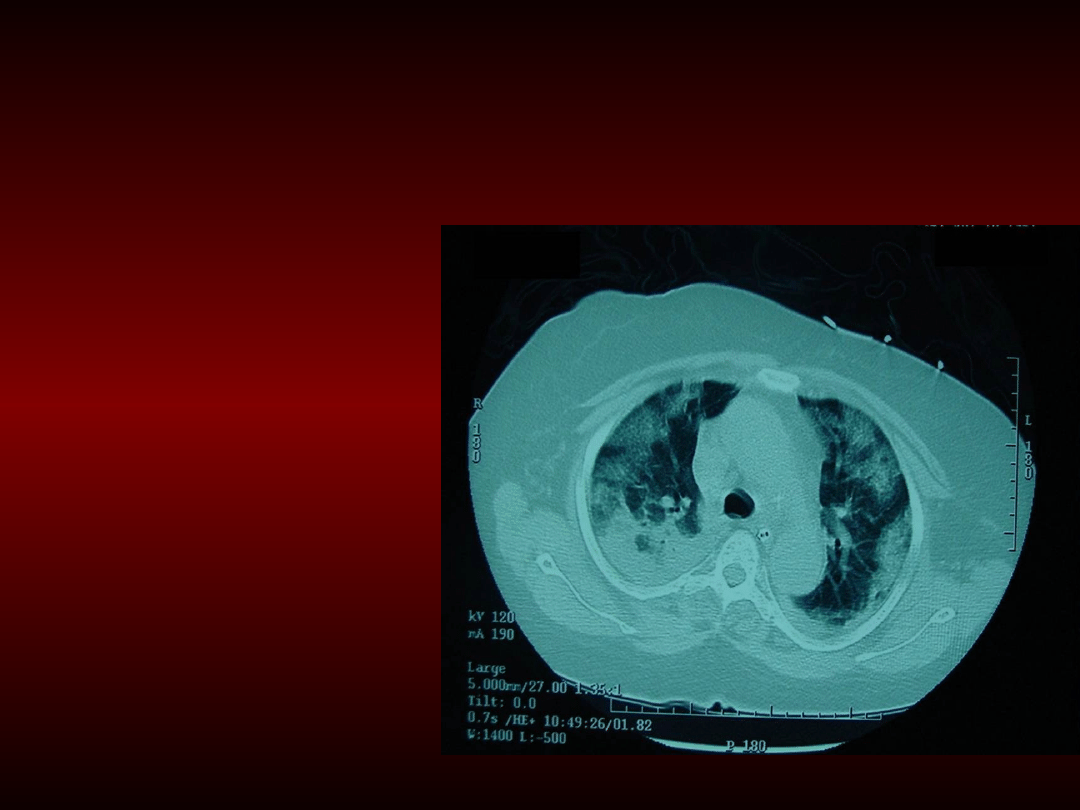
Tomografia Komputerowa
Wykazuje istotne
niejednorodności
zmian – obszary
całkowicie
niedodmowe
sąsiadujące z
regionami dobrze
upowietrznionymi

Objawy kliniczne ARDS
• Przyspieszenie oddechu
(tachypnoe)
• Duszność
• Sinica hypoksemia (spadek
stężenia tlenu we krwi, spadek
saturacji)

Gazometria
•
W początkowej fazie choroby –
W początkowej fazie choroby –
alkaloza
alkaloza
oddechowa
oddechowa
(obniżenie pCO2, pO2
(obniżenie pCO2, pO2
prawidłowe lub obniżone). W tej fazie
prawidłowe lub obniżone). W tej fazie
pacjent demonstruje głównie tachypnoe.
pacjent demonstruje głównie tachypnoe.
•
Później w miarę zmniejszania się
Później w miarę zmniejszania się
powietrzności pęcherzyków i
powietrzności pęcherzyków i
zwiększania się przecieku
zwiększania się przecieku
wewnątrzpłucnego podnosi się pCO2 i
wewnątrzpłucnego podnosi się pCO2 i
narasta
narasta
kwasica oddechowa
kwasica oddechowa

Rozpoznanie ARDS
•
Obraz kliniczny
Obraz kliniczny
•
Historia choroby (wywiad)
Historia choroby (wywiad)
•
Zdjęcie radiologiczne klatki
Zdjęcie radiologiczne klatki
piersiowej
piersiowej
•
Ew. badanie popłuczyn oskrzelowych
Ew. badanie popłuczyn oskrzelowych
-badanie proste i bezpieczne u
-badanie proste i bezpieczne u
pacjentów zaintubowanych
pacjentów zaintubowanych

Popłuczyny oskrzelowe
•
duża zawartość leukocytów
duża zawartość leukocytów
wielojądrzastych – do 80% (norma 5%)
wielojądrzastych – do 80% (norma 5%)
•
Obecność licznych mediatorów
Obecność licznych mediatorów
zapalnych: TNF, IL-1, tromboksan itp.
zapalnych: TNF, IL-1, tromboksan itp.
(Ich obecność nie jest jednak
(Ich obecność nie jest jednak
charakterystyczna dla ARDS)
charakterystyczna dla ARDS)

Ogólne zasady leczenia
ARDS
•
Przywrócenie adekwatnej
Przywrócenie adekwatnej
wymiany gazowej w płucach
wymiany gazowej w płucach
•
Utrzymanie perfuzji narządowej
Utrzymanie perfuzji narządowej
•
Zapewnienie metabolizmu
Zapewnienie metabolizmu
tlenowego tkanek poprzez
tlenowego tkanek poprzez
właściwą dostawę tlenu
właściwą dostawę tlenu

Wentylacja mechaniczna
płuc
•
Podstawową zasadą jest jak
Podstawową zasadą jest jak
najwcześniejsze włączenie wentylacji
najwcześniejsze włączenie wentylacji
mechanicznej płuc
mechanicznej płuc
•
Ważny jest dobór odpowiedniej techniki
Ważny jest dobór odpowiedniej techniki
(respiratora też)
(respiratora też)
i zapewnienie
i zapewnienie
optymalnego bezpieczeństwa dla
optymalnego bezpieczeństwa dla
chorego
chorego
•
Agresywność wentylacji zależy od
Agresywność wentylacji zależy od
zaawansowania ARDS
zaawansowania ARDS

Dobór techniki wentylacji
•
Ze względu na heterogenność
Ze względu na heterogenność
zmian płucnych (ogniska różnych
zmian płucnych (ogniska różnych
stanów upowietrznienia) za
stanów upowietrznienia) za
odpowiednią metodę wentylacji
odpowiednią metodę wentylacji
uważa się wentylację respiratorem
uważa się wentylację respiratorem
sterowanym objętością (volume
sterowanym objętością (volume
cycled).
cycled).

Tradycyjne wstępne nastawy
respiratora
•
Objętość oddechowa –TV;
Objętość oddechowa –TV;
10
10
-15 ml/kg m.c.
-15 ml/kg m.c.
•
Stosunek wdechu do wydechu od 1:2 do 1:5
Stosunek wdechu do wydechu od 1:2 do 1:5
•
Optymalny PEEP
Optymalny PEEP
- rozpoczyna się od +5 cm
- rozpoczyna się od +5 cm
H
H
2
2
O, następnie zwiększa się go o 2-3 cm
O, następnie zwiększa się go o 2-3 cm
H
H
2
2
O (max do +15) i obserwuje saturację.
O (max do +15) i obserwuje saturację.
Wartość, przy której (przy FiO
Wartość, przy której (przy FiO
2
2
< 0,6)
< 0,6)
uzyskuje się zadowalającą oksygenację, jest
uzyskuje się zadowalającą oksygenację, jest
wartością optymalną. Powyżej tej wartości
wartością optymalną. Powyżej tej wartości
saturacja się już bardziej nie podnosi,
saturacja się już bardziej nie podnosi,
narasta pCO
narasta pCO
2
2
i pojawiają się zaburzenia
i pojawiają się zaburzenia
hemodynamiczne
hemodynamiczne
•
FiO
FiO
2
2
0,6
0,6

Nowe strategie
Główna zasada
Główna zasada
Płuco w ARDS jest bardziej
Płuco w ARDS jest bardziej
„małe” niż „sztywne”
„małe” niż „sztywne”
Wg. Gattinoini obszary upowietrznione
Wg. Gattinoini obszary upowietrznione
mogą wynosić 1/3 pierwotnej objętości
mogą wynosić 1/3 pierwotnej objętości
płuc
płuc

Zmniejszenie objętości oddechowej oraz
Zmniejszenie objętości oddechowej oraz
w związku z tym zmniejszenie ciśnienia
w związku z tym zmniejszenie ciśnienia
szczytowego.
szczytowego.
•
Wentylacja kontrolowana objętością
Wentylacja kontrolowana objętością
•
Objętość oddechowa 5-8 ml/kg m.c.
Objętość oddechowa 5-8 ml/kg m.c.
•
Ciśnienia wdechowe (PIP) < 30 cm H
Ciśnienia wdechowe (PIP) < 30 cm H
2
2
O
O
•
PEEP optymalny
PEEP optymalny
•
Częstość oddechów większa od należnej
Częstość oddechów większa od należnej
(czasami 2-3 krotnie, a nawet więcej)
(czasami 2-3 krotnie, a nawet więcej)
•
Dopuszczalna hyperkapnia - 60-80 mmHg
Dopuszczalna hyperkapnia - 60-80 mmHg
Tolerancja wysokich CO2 ograniczona u chorych z
Tolerancja wysokich CO2 ograniczona u chorych z
kwasicą metaboliczną.
kwasicą metaboliczną.
Przeciwwskazan
Przeciwwskazan
a
a
u chorych z urazem czaszkowo-
u chorych z urazem czaszkowo-
mózgowym
mózgowym

Inne metody wentylacji
•
Wentylacja z odwróceniem stosunku wdechu
Wentylacja z odwróceniem stosunku wdechu
do wydechu
do wydechu
(IRV – inversed ratio
(IRV – inversed ratio
ventilation)
ventilation)
•
Wentylacja z ograniczeniem ciśnienia
Wentylacja z ograniczeniem ciśnienia
(PCV –
(PCV –
pressure controled vetilation -
pressure controled vetilation -
metoda
metoda
często łączona z IRV
często łączona z IRV
•
Wentylacja ciśnieniowo – wspomagana
Wentylacja ciśnieniowo – wspomagana
(PSV
(PSV
– pressure support ventilation)
– pressure support ventilation)
•
Wentylacja szybka
Wentylacja szybka
(HFV – high frequency
(HFV – high frequency
ventilation); w tym
ventilation); w tym
HFOV
HFOV
-
-
mniejsza
mniejsza
śmiertelność (u dzieci do 26%).
śmiertelność (u dzieci do 26%).
Korzystne łączenie z NO - lepsze wyniki
Korzystne łączenie z NO - lepsze wyniki
leczenia
leczenia
Wentylacja w ułożeniu na
brzuchu
- przynajmniej 6 godzin na dobę – wentylacja
innych obszarów płuc, poprawa perfuzji,
zmniejszenia
przecieku i
większa szansa
na poprawę
utlenowania krwi.
Zmiana ułożenia
często pozwala
na obniżenie
PEEP i FiO
2
.
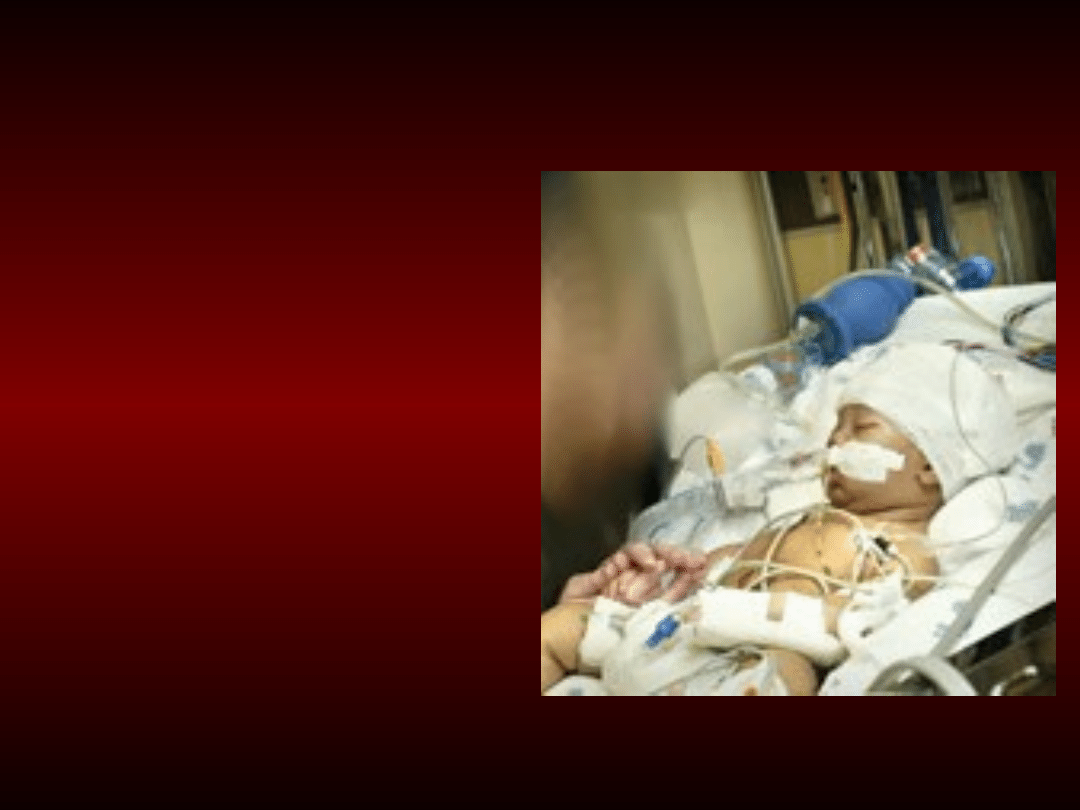
• Korzystne jest
również układanie
pacjenta w pozycji
półsiedzącej
(wezgłowie
uniesione o 45°).
• Jest mniejsze
ryzyko
zachłyśnięcia.
• (?) Większe
ryzyko odmy (?)
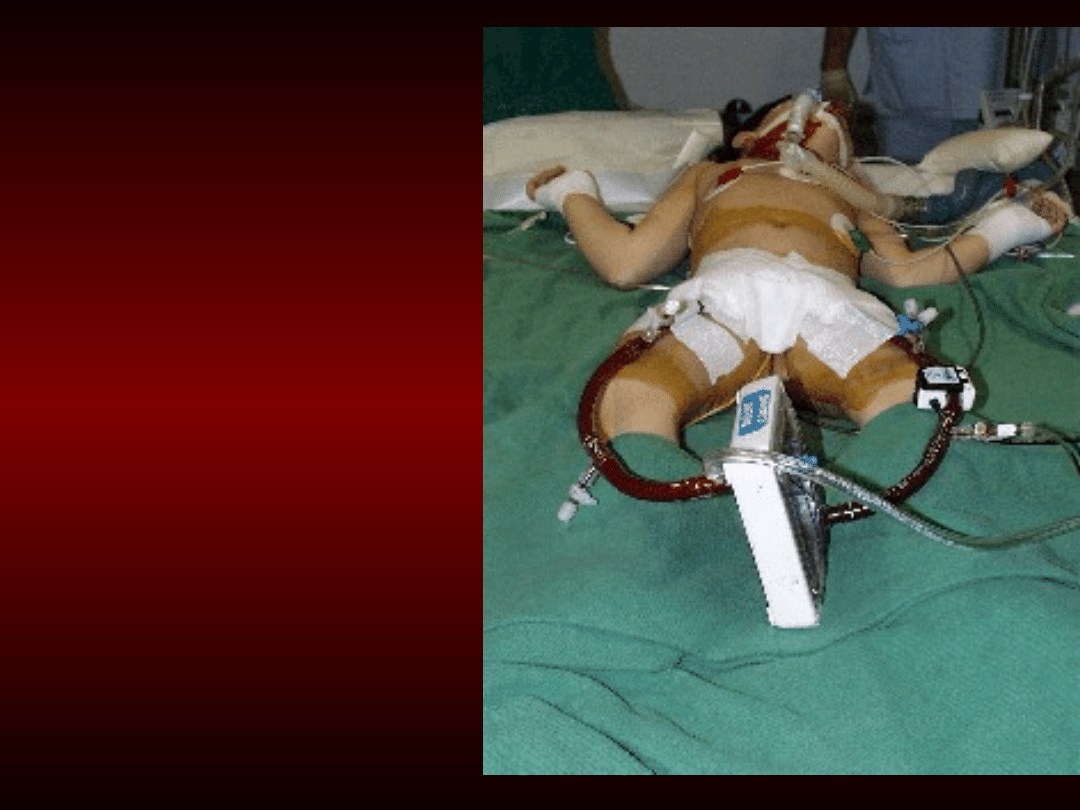
Pozaustrojowa
wymiana
gazów:
ECMO
pozaustrojowe
usuwanie
dwutlenku węgla.
8 letnia
dziewczynka po
zachłyśnięciu

Kryteria pozwalające na
zaprzestanie wsparcia
oddechowego
• Pacjent przytomny
• Stabilny układ krążenia
• Parametry wentylacji
zbliżone do „fizjologii”
• Brak innych wskazań do
WM

Farmakoterapia
•
Środki sedacyjne:
Środki sedacyjne:
barbiturany (np:
barbiturany (np:
luminal, thiopental), karbamazepiny (np:
luminal, thiopental), karbamazepiny (np:
Dormicum, Relanium)
Dormicum, Relanium)
•
Środki przeciwbólowe
Środki przeciwbólowe
(Fentanyl,
(Fentanyl,
Morfina)
Morfina)
•
Antybiotyki
Antybiotyki
.
.
Konieczna jest
Konieczna jest
częsta
częsta
kontrola posiewu krwi, treści
kontrola posiewu krwi, treści
oskrzelowej, moczu, kontrola
oskrzelowej, moczu, kontrola
wykładników zakażenia: CRP, leukocyty i
wykładników zakażenia: CRP, leukocyty i
in.
in.

•
Środki poprawiające funkcję układu
Środki poprawiające funkcję układu
krążenia
krążenia
(Dopamina, Dobutamina,
(Dopamina, Dobutamina,
Noradrenalina, Adrenalina i in.)
Noradrenalina, Adrenalina i in.)
•
Pentoksyfilina
Pentoksyfilina
(inhibitor
(inhibitor
fosfodwuesterazy, hamuje
fosfodwuesterazy, hamuje
chemotaksję i aktywację neutrofili,
chemotaksję i aktywację neutrofili,
zmniejsza produkcję TNF)
zmniejsza produkcję TNF)

• Zapobieganie krwawieniom z przewodu
pokarmowego
(np.: Zantac, wczesne
włączenie żywienia enteralnego)
• Zapobieganie zakrzepicy żylnej
(Heparyna niefrakcjonowana lub
drobnocząsteczkowa)
• Zapobieganie odleżynom
• Wsparcie psychologiczne

Sterydy ?
Sterydy ?
•
D
D
o rozważenia
o rozważenia
w
w
późnej fazie
późnej fazie
ARDS
ARDS
(fazie fibroblastycznej), po 7-14 dobie,
(fazie fibroblastycznej), po 7-14 dobie,
jeżeli nie ma postępu leczenia
jeżeli nie ma postępu leczenia
np.:
np.:
Metylprednizolon (2-4 mg/kg/dobę)
Metylprednizolon (2-4 mg/kg/dobę)
•
Poprawiają utlenowanie, skracają
Poprawiają utlenowanie, skracają
czas wentylacji mechanicznej, ale
czas wentylacji mechanicznej, ale
zwiększają ryzyko hyperglikemii,
zwiększają ryzyko hyperglikemii,
zakażeń wtórnych.
zakażeń wtórnych.
•
Udowodniono, że
Udowodniono, że
nie są skuteczne w
nie są skuteczne w
początkowej fazie ARDS
początkowej fazie ARDS
•
Nie wpływają na śmiertelność.
Nie wpływają na śmiertelność.

• Płynoterapia
wg wskazań klinicznych.
• Pacjenci z hypoalbuminemią: albuminy
5 lub 20% + furosemid (uzyskuje się
lepszą równowagę płynową)
• Żywienie
enteralne lub pozajelitowe
• Nie zaleca się stosowania zwiotczenia
mięśni poprzecznie prążkowanych!

Pacjenci z nadciśnieniem
płucnym:
•
Tlenek Azotu (NO)
Tlenek Azotu (NO)
•
P
P
rostacyklina w aerozolu
rostacyklina w aerozolu
(Aerosolized
(Aerosolized
Epoprostenol – PGI 1).
Epoprostenol – PGI 1).
Efekt jest korzystny dlatego, że rozszerzane
Efekt jest korzystny dlatego, że rozszerzane
są naczynia czynnych pęcherzyków. Uzyskuje
są naczynia czynnych pęcherzyków. Uzyskuje
się zatem
się zatem
,
,
zmniejszenie przecieku.
zmniejszenie przecieku.
Kliniczne p
Kliniczne p
róby
róby
z
z
Prostacyklin
Prostacyklin
ą podawaną
ą podawaną
dożylnie okazały się niekorzystne –zwiększały
dożylnie okazały się niekorzystne –zwiększały
się przecieki i pogłębiało się niedotlenienie.
się przecieki i pogłębiało się niedotlenienie.

Powikłania
•
Mniej powikłań gdy odpowiedni
dobór techniki wentylacji
(jak
najmniejsze objętości np. 4 ml/kg,
ciśnienie plateau < 30 cm H
2
O,
optymalny PEEP)
• dobre monitorowanie
(pętle)
• dobre respiratory

Powikłania
•
Przecieki powietrza
Przecieki powietrza
(barotrauma,
(barotrauma,
volutrauma): odma opłucnowa,
volutrauma): odma opłucnowa,
rozedma śródmiąższowa
rozedma śródmiąższowa
•
Wtórne zakażenia
Wtórne zakażenia
•
Zaburzenia funkcji różnych
Zaburzenia funkcji różnych
narządów
narządów
: nerek, wątroby, mózgu
: nerek, wątroby, mózgu
•
Zaburzenia psychiczne
Zaburzenia psychiczne
(psychozy
(psychozy
OIOM)
OIOM)

Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
Wyszukiwarka
Podobne podstrony:
ARDS(1)
ARDS ZESPO╠ü┼ü ZABURZEN╠ü ODDECHOWYCH DOROS┼üYCH , ARDS ZESPÓŁ ZABURZEŃ ODDECHOWYCH DOROSŁYCH
ARDS Zespół zaburzeń oddychania dorosłych
Wczesne toczenie krwi u pacjentów po urazach zwiększa ryzyko ARDS, MEDYCYNA, RATOWNICTWO MEDYCZNE, B
ARDS referat, ratownictwo medyczne, Referaty
DIC, ARDS, miażdżyca
Wstrząs DIC ARDS
ARDS 2001
Ostra niewydolność oddechowa ARDS, Medycyna Ratunkowa - Ratownictwo Medyczne
ARDS 111
ARDS pielęgniarki 2010
ARDS
ards
DIC i ARDS
ARDS – Ostra Niewydolność Oddechowa
więcej podobnych podstron