
Opieka nad dawcą narządów
T. Wysocka, J. Andres, R. Drwiła, P.
Moncznik
Klinika Chirurgii Serca, Naczyń i Transplantologii
Instytutu Kardiologii
Katedra i Zakład Anestezjologii i Intensywnej
Terapii
CM UJ


Anestezjolog bierze udział
w „przygotowaniu
dawcy”.
Postępowanie z
potencjalnym dawcą
wiąże się ze
współodpowiedzialnością
za losy biorcy!

Dawcą serca może zostać
osoba z
udokumentowanym
rozpoznaniem izolowanej
śmierci mózgu, która za
życia nie wyraziła sprzeciwu
(domniemana zgoda), i która
spełnia odpowiednie kryteria
kliniczne

Kryteria kliniczne dawcy
serca
•
Wiek < 55 roku życia
•
Wywiad nieobciążony chorobami serca
•
Wykluczony uraz serca
•
Wykluczona długotrwała hipotensja i zatrzymanie
krążenia z reanimacją
•
Zadowalający stan hemodynamiczny układu
krążenia dawcy w momencie kwalifikacji do
pobrania:
(brak zmian w naczyniach wieńcowych,
dobra kurczliwość serca bez konieczności
stosowania, po uzupełnieniu wolemii,
wysokich dawek presorów, CTK > 90 mmHg)

Przyczyny dyskwalifikujące
dawcę:
•
Choroba nowotworowa ( z wyjątkiem
pierwotnego guza mózgu)
•
Uogólniona posocznica lub zakażenie w
śródpiersiu
•
Uogólniona miażdżyca
•
Choroby układowe
•
Nadciśnienie tętnicze, cukrzyca
(przeciwwskazania względne)
•
Dodatnie wyniki badań wirusologicznych
(HIV, HCV, HBS)

Odpowiednie przygotowanie
dawcy
•
Po stwierdzeniu śmierci pnia
mózgu należy przesunąć wysiłki
zespołu prowadzącego ze
zminimalizowania uszkodzenia
pnia mózgu
na zmaksymalizowanie
przepływu przez narządy
przeznaczone do pobrania w
celach transplantacyjnych i
utrzymanie dobrej ich czynności

W momencie śmierci pnia
mózgu pojawiają się głębokie
zaburzenia homeostazy
organizmu:
•
Zaburzenia hemodynamiczne (spadek ciśnienia
tętniczego)
•
Zaburzenia wodno-elektrolitowe ( wielomocz,
hipopotasemia, hipernatremia, hipomagnezemia)
•
Zaburzenia metaboliczne
•
Zaburzenia termoregulacji
które nakładają się na zaburzenia
homeostazy związane z incydentem,
który doprowadził do śmierci mózgu

Celem odpowiedniego
prowadzenia dawcy konieczne
jest monitorowanie:
•
EKG
•
CTK / pulsoksymetria
•
OCŻ
•
Diureza godzinowa
•
Saturacja mieszanej krwi żylnej
•
Poziom glikemii
•
Równowaga kwasowo-zasadowa
•
Poziom elektrolitów
•
Ciepłota ciała
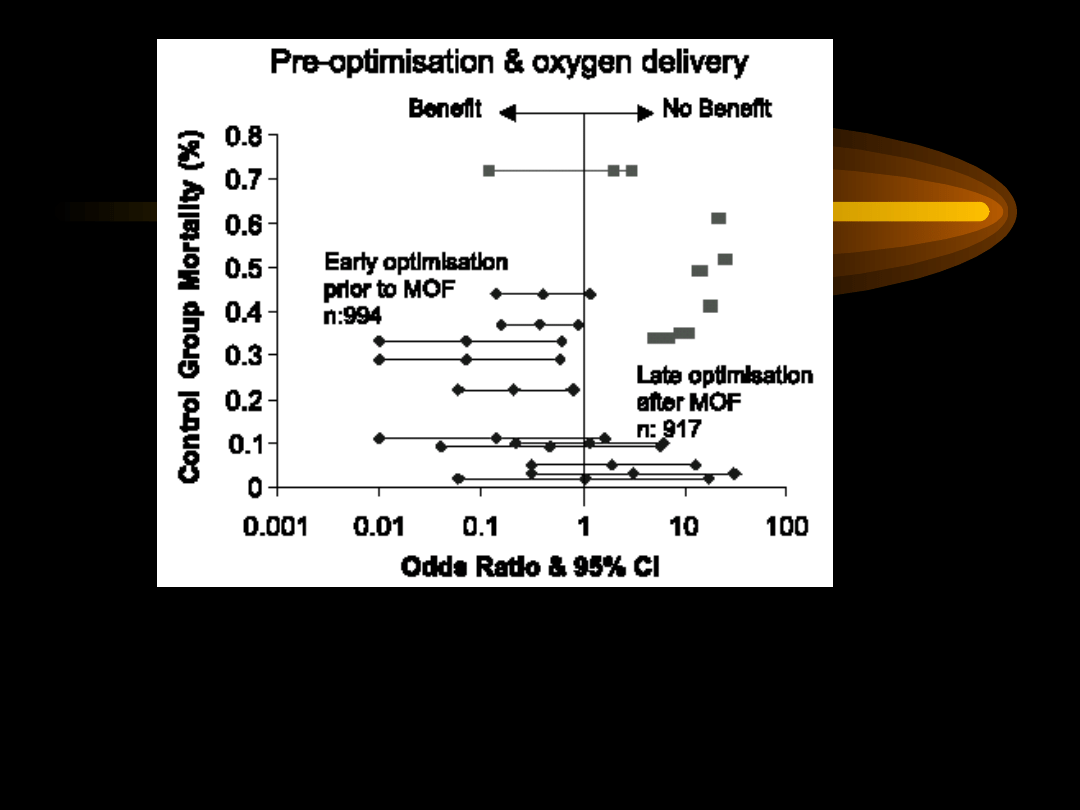
1. Gattinoni L et al.: A trial of goal–oriented hemodynamic
therapy in critically
ill patients. SvO2 Collaborative Group. N Engl J Med 1995; 333:
1025-32
2. Boyd O et al.: The oxygen trail: the goal. British Medical Buletin
1999; 55: 125-32
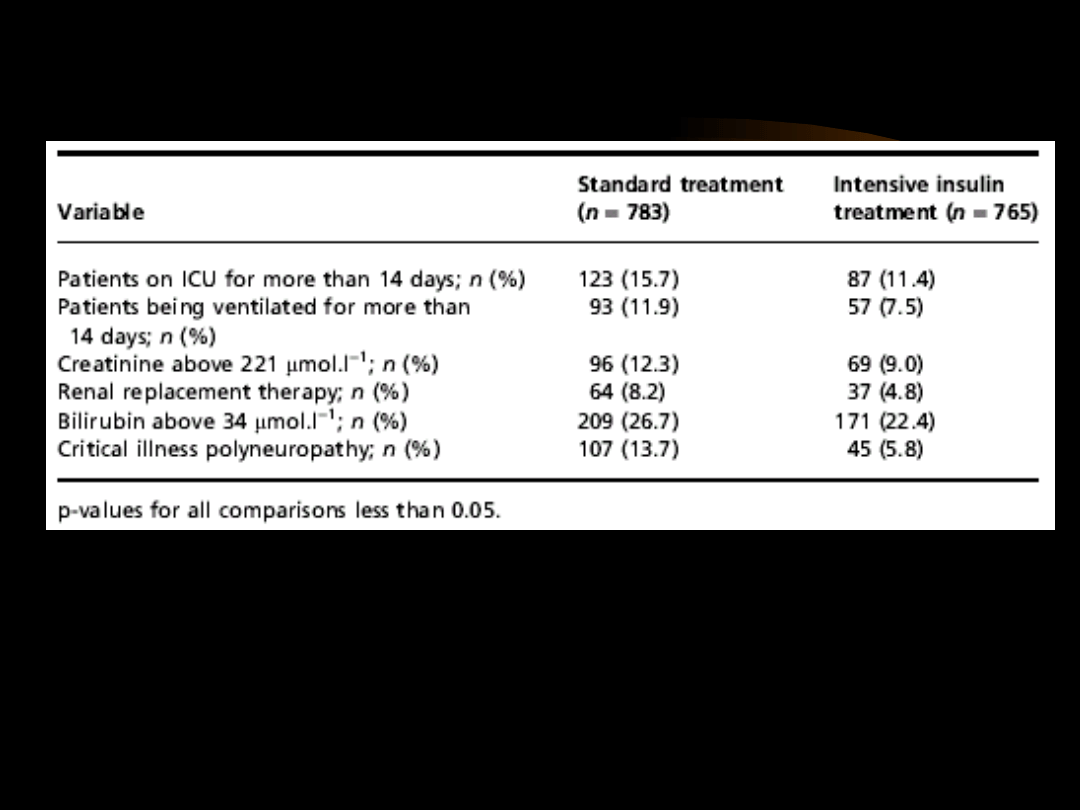
1. Van den Berghe G et al.: Intensive insulin therapy in the
critically ill patients. N
EnglJ Med 2001; 345: 1359-67
2. Lazar H et al.: Tigh glycemic control in diabetic coronary artery
bypass graft
patients improves perioperative outcomes and decreases recurrent
ischemic events.
Circulation 2004; 109: 1497-1502

Przydatne może być:
•
Echo serca
•
Rtg klatki piersiowej
•
Poziom troponin, CPK/CK-MB
•
Badania mikrobiologiczne

W wybranych przypadkach
konieczne jest pełne
monitorowanie
hemodynamiczne z pomiarem:
CO, CI, PCWP, SVR

Ponadto konieczne są:
w przypadku pobierania
Nerek:
•
Mocznik
•
Kreatynina
•
Klirens kreatyniny
•
Mocz – badanie ogólne
Wskazane USG jamy brzusznej
Wątroby:
•
ALAT
•
ASPAT
•
GGTP
•
Bilirubina

Postępowanie z dawcą
(wyrównanie
homeostazy):
•
Wyrównanie temperatury ciała
•
Uzupełnienie wolemii (pod kontrolą CVP, ew.
PCWP)
•
Wyrównanie zaburzeń elektrolitowych i
metabolicznych
•
Zapewnienie właściwej wymiany gazowej
•
Zastosowanie leków inotropowo dodatnich
•
Zoptymalizowanie systemowego oporu
naczyniowego
•
Zapobieganie zakażeniu

Zasady postępowania z
dawcą narządów – reguła
100
•
Utrzymanie skurczowego ciśnienia
tętniczego 100 mmHg
•
Diureza – 100 ml/godz
•
pO
2
– 100 mmHg
•
Hb – 100 g/l

Istotne jest utrzymywanie:
•
CVP (PCWP) – w granicach 10 mmHg
•
CI – > 2,2 l/min/m2
•
Saturacja mieszanej krwi żylnej > 60%
•
Normokapnia
•
Temperatura ciała 36-37 st. C
•
Normoglikemia
•
Potas 4-5 mEq/l

Unikanie leków nefro i
hepatotoksycznych
Dawkowanie leków w zależności
od klirensu kreatyniny

Postępowanie
anestezjologiczne na sali
operacyjnej przy pobieraniu
narządów
•
Koordynacja zadań
poszczególnych
zespołów chirurgicznych
•
Utrzymywanie odpowiedniej perfuzji
narządowej
(czuwanie nad stanem
hemodynamicznym, wentylacją,
wypełnieniem łożyska naczyniowego,
normotermią)
•
Środki analgetyczne i zwiotczające mięśnie
szkieletowe
(podaje się dawcy, aby zapobiec
wystąpieniu odruchów rdzeniowych w
odpowiedzi na bodziec chirurgiczny)

„…Metoda przeszczepiania coraz
częściej okazuje się ważnym
sposobem wypełniania głównego
celu całej medycyny, którym jest
służba dla życia człowieka”

Papież Jan Paweł II
Kongres Światowego Towarzystwa
Transplantologicznego
29 sierpień 2000r Rzym
„...W encyklice Evangelium Vitae
sugerowałem, że jednym ze sposobów
kształcenia prawdziwej kultury życia
jest dawanie organów w sposób
dopuszczalny z etycznego punktu
widzenia, a mianowicie mając na uwadze
stwarzanie szansy na zdrowie a nawet
życie osobom chorym, które często nie
mają żadnej innej nadziei”
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
Wyszukiwarka
Podobne podstrony:
opieka nad dawcą pełna wersja
Opieka nad dawcami narządów
opieka nad dawcą pełna wersja
opieka nad chorym po urazach narzadu ruchu
Opieka nad osobami ze schorzeniami narządów ruchu, OPIEKUN MEDYCZNY
Opieka nad pacjentem po znieczuleniu i operacji
Opieka nad siostrą, tom 6
OPIEKA NAD DZIECKIEM Z CUKRZYCA, Medycyna, Cukrzyca
26. Reakcje rodziców na info. o chorobie przewlekłej dziecka, opieka nad dziećmi z chorobą przewlekł
WPROWADZENIE DO ZAGADNIEŃ ZWIĄZANYCH Z OPIEKĄ NAD OSOBĄ CHORĄ I NIESAMODZIELNĄ, Studium medyczne
zapobieganie zakażeniom szpitalnym, opieka nad os starsza
Opieka nad osobami starszymi w wybranych krajach
opieka nad kobietą
Opieka nad chorym nieprzytomnym
Opieka nad małoletnim, PRAWO, █▓▓█ PORADY PRAWNE ▬▬▬▬▬▬▬▬▬▬▬▬▬▬▬▬▬
Opieka nad sierotami w Polsce w XX w
ALZHEIMER OPIEKA NAD CHORYM LEŻĄCYM
więcej podobnych podstron