
OSTRA
OSTRA
NIEWYDOLNOŚĆ
NIEWYDOLNOŚĆ
SERCA
SERCA

DEFINICJA
DEFINICJA
Ostrą
Ostrą
niewydolność serca definiuje się jako
niewydolność serca definiuje się jako
szybkie pojawienie się
szybkie pojawienie się
- podmiotowych
- podmiotowych
- przedmiotowych
- przedmiotowych
objawów nieprawidłowej czynności serca, które
objawów nieprawidłowej czynności serca, które
mogą być spowodowane:
mogą być spowodowane:
1) dysfunkcją skurczową lub rozkurczową
1) dysfunkcją skurczową lub rozkurczową
mięśnia serca
mięśnia serca
2) zaburzeniami rytmu serca
2) zaburzeniami rytmu serca
3) nieodpowiednim obciążeniem wstępnym
3) nieodpowiednim obciążeniem wstępnym
bądź
bądź
następczym
następczym

Niewydolność serca
Niewydolność serca
jest stanem, w
jest stanem, w
którym układ krążenia nie wykonuje
którym układ krążenia nie wykonuje
swoich zasadniczych czynności:
swoich zasadniczych czynności:
1) dostarczania tkankom tlenu i
1) dostarczania tkankom tlenu i
materiałów
materiałów
odżywczych
odżywczych
2) usuwania z komórek produktów
2) usuwania z komórek produktów
przemiany
przemiany
materii
materii
Ostrą niewydolność serca
Ostrą niewydolność serca
cechuje nagłe
cechuje nagłe
zmniejszenie rzutu skurczowego i/lub
zmniejszenie rzutu skurczowego i/lub
minutowego serca, a w
minutowego serca, a w
przewlekłej
przewlekłej
spadek rzutu jest umiarkowany,
spadek rzutu jest umiarkowany,
progresywny
progresywny

Mechanizmy kompensacyjne w
Mechanizmy kompensacyjne w
ostrej niewydolności serca:
ostrej niewydolności serca:
1) tachykardia
1) tachykardia
2) odpowiednia redystrybucja krwi do
2) odpowiednia redystrybucja krwi do
ważnych
ważnych
życiowo narządów
życiowo narządów
3) rozstrzeń serca
3) rozstrzeń serca
4)zwiększone wykorzystywanie tlenu przez
4)zwiększone wykorzystywanie tlenu przez
tkanki na
tkanki na
obwodzie, przez komórki ustroju
obwodzie, przez komórki ustroju
W ostrej niewydolności
W ostrej niewydolności
serca dominują
serca dominują
objawy
objawy
niedokrwienia narządów
niedokrwienia narządów
, czyli objawy
, czyli objawy
zmniejszonego rzutu skurczowego, w
zmniejszonego rzutu skurczowego, w
przeciwieństwie do
przeciwieństwie do
przewlekłej niewydolności
przewlekłej niewydolności
,
,
gdzie dominują objawy
gdzie dominują objawy
przekrwienia
przekrwienia
narządów
narządów
, zastoju krwi.
, zastoju krwi.

Ostra niewydolność serca
Ostra niewydolność serca
może rozwinąć się
może rozwinąć się
A) de novo, tzn. u osoby bez
A) de novo, tzn. u osoby bez
stwierdzonej wcześniej
stwierdzonej wcześniej
dysfunkcji serca
dysfunkcji serca
B) jako ostra dekompensacja
B) jako ostra dekompensacja
przewlekłej niewydolności
przewlekłej niewydolności
serca
serca

KLINICZNY PODZIAŁ OSTREJ
KLINICZNY PODZIAŁ OSTREJ
NIEWYDOLNOŚCI SERCA
NIEWYDOLNOŚCI SERCA
1) Ostra niewyrównana niewydolność
1) Ostra niewyrównana niewydolność
serca
serca
( de novo lub jako dekompensacja
( de novo lub jako dekompensacja
przewlekłej niewydolnolności serca ) z
przewlekłej niewydolnolności serca ) z
objawami podmiotowymi i
objawami podmiotowymi i
przedmiotowymi nie spełniającymi
przedmiotowymi nie spełniającymi
kryteriów wstrząsu kardiogennego,
kryteriów wstrząsu kardiogennego,
obrzęku płuc ani przełomu
obrzęku płuc ani przełomu
nadciśnieniowego.
nadciśnieniowego.
2) Nadciśnieniowa ostra niewydolność
2) Nadciśnieniowa ostra niewydolność
serca
serca
-objawom podmiotowym i
-objawom podmiotowym i
przedmiotowym niewydolności serca
przedmiotowym niewydolności serca
towarzyszy wysokie ciśnienie tętnicze i
towarzyszy wysokie ciśnienie tętnicze i
względnie zachowana czynność lewej
względnie zachowana czynność lewej
komory z obrazem ostrego obrzęku płuc
komory z obrazem ostrego obrzęku płuc
na radiogramie (RTG) klatki piersiowej.
na radiogramie (RTG) klatki piersiowej.

3) Obrzęk płuc
3) Obrzęk płuc
(potwierdzony na radiogramie
(potwierdzony na radiogramie
klatki piersiowej) z towarzyszącymi ciężkimi
klatki piersiowej) z towarzyszącymi ciężkimi
zaburzeniami oddychania, z rzężeniami nad
zaburzeniami oddychania, z rzężeniami nad
polami płucnymi i orthopnoë oraz wysyceniem
polami płucnymi i orthopnoë oraz wysyceniem
hemoglobiny tlenem we krwi tętniczej (SaO2)
hemoglobiny tlenem we krwi tętniczej (SaO2)
podczas oddychania powietrzem
podczas oddychania powietrzem
atmosferycznym zwykle <90%.
atmosferycznym zwykle <90%.
4) Wstrząs kardiogenny
4) Wstrząs kardiogenny
- hipoperfuzja
- hipoperfuzja
tkanek wywołana niewydolnością serca po
tkanek wywołana niewydolnością serca po
skorygowaniu obciążenia wstępnego; zwykle
skorygowaniu obciążenia wstępnego; zwykle
charakteryzuje się
charakteryzuje się
a)
a)
obniżonym ciśnieniem tętniczym (ciśnienie
obniżonym ciśnieniem tętniczym (ciśnienie
skurczowe <90 mmHg lub obniżenie średniego
skurczowe <90 mmHg lub obniżenie średniego
ciśnienia tętniczego o więcej aniżeli 30mmHg)
ciśnienia tętniczego o więcej aniżeli 30mmHg)
i/lub
i/lub
b)
b)
małą diurezą (<0,5 ml moczu/kg wagi
małą diurezą (<0,5 ml moczu/kg wagi
ciała/godzinę),
ciała/godzinę),
z tętnem >60/min.; mogą też współistnieć
z tętnem >60/min.; mogą też współistnieć
objawy zastoju w narządach.
objawy zastoju w narządach.

5) Niewydolność serca z dużym rzutem
5) Niewydolność serca z dużym rzutem
charakteryzuje się zwiększoną pojemnością
charakteryzuje się zwiększoną pojemnością
minutową serca, zwykle z dużą częstotliwością
minutową serca, zwykle z dużą częstotliwością
rytmu serca spowodowaną:
rytmu serca spowodowaną:
a)
a)
zaburzeniami rytmu serca
zaburzeniami rytmu serca
b)
b)
tyreotoksykozą
tyreotoksykozą
c)
c)
niedokrwistością
niedokrwistością
d)
d)
chorobą Pageta
chorobą Pageta
e)
e)
przyczynami jatrogennymi lub innymi
przyczynami jatrogennymi lub innymi
mechanizmami
mechanizmami
Przebiega ona z prawidłowym uciepleniem
Przebiega ona z prawidłowym uciepleniem
dystalnych części ciała, zastojem płucnym oraz
dystalnych części ciała, zastojem płucnym oraz
niekiedy z niskim ciśnieniem tętniczym, tak jak
niekiedy z niskim ciśnieniem tętniczym, tak jak
np. we wstrząsie septycznym (tzw. zespoły
np. we wstrząsie septycznym (tzw. zespoły
dużego rzutu).
dużego rzutu).

6) niewydolność serca prawokomorowa
6) niewydolność serca prawokomorowa
charakteryzuje się zespołem małego rzutu z
charakteryzuje się zespołem małego rzutu z
podwyższonym ciśnieniem w żyłach szyjnych,
podwyższonym ciśnieniem w żyłach szyjnych,
powiększeniem wątroby i hipotonią.
powiększeniem wątroby i hipotonią.

GŁÓWNE PRZYCZYNY
GŁÓWNE PRZYCZYNY
I MECHANIZMY OSTREJ
I MECHANIZMY OSTREJ
NIEWYDOLNOŚCI SERCA
NIEWYDOLNOŚCI SERCA
A) SERCOWE
A) SERCOWE
(pierwotna dysfunkcja
(pierwotna dysfunkcja
serca)
serca)
1. Skurczowa lub rozkurczowa
1. Skurczowa lub rozkurczowa
dysfunkcja mięśnia sercowego:
dysfunkcja mięśnia sercowego:
- niedokrwienna ( zawał serca i jego
- niedokrwienna ( zawał serca i jego
powikłania np.
powikłania np.
pęknięcie ściany serca oraz niestabilna
pęknięcie ściany serca oraz niestabilna
dławica
dławica
piersiowa z dużym obszarem niedokrwienia).
piersiowa z dużym obszarem niedokrwienia).
- zapalna (ostre ciężkie zapalenie mięśnia
- zapalna (ostre ciężkie zapalenie mięśnia
sercowego).
sercowego).
- toksyczna (leki, narkotyki).
- toksyczna (leki, narkotyki).

3. Duże zwężenie zastawki aortalnej
3. Duże zwężenie zastawki aortalnej
4. Rozwarstwienie aorty (zwłaszcza
4. Rozwarstwienie aorty (zwłaszcza
typu 1)
typu 1)
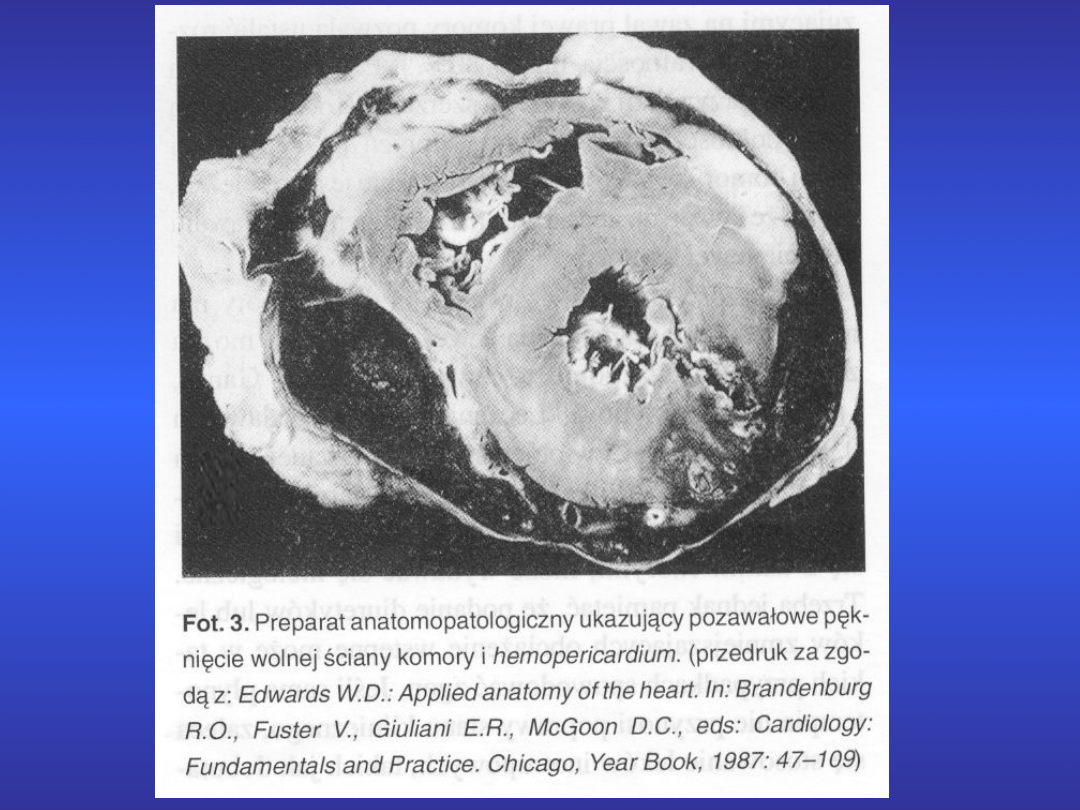
5. Tamponada serca
5. Tamponada serca
6. Ostre zaburzenia rytmu serca
6. Ostre zaburzenia rytmu serca

B) POZASERCOWE
B) POZASERCOWE
1. Zwiększenie obciążenia
1. Zwiększenie obciążenia
następczego
następczego
- nadciśnienie tętnicze (przełom
- nadciśnienie tętnicze (przełom
nadciśnieniowy)
nadciśnieniowy)
- masywna zatorowość płucna
- masywna zatorowość płucna
2. Zwiększenie obciążenia
2. Zwiększenie obciążenia
wstępnego
wstępnego
- upośledzenie czynności nerek
- upośledzenie czynności nerek
- zatrzymywanie wody w ustroju w przebiegu
- zatrzymywanie wody w ustroju w przebiegu
endokrynopatii
endokrynopatii
- przewodnienie jatrogenne (przetoczenie
- przewodnienie jatrogenne (przetoczenie
zbyt dużej
zbyt dużej
ilości płynów)
ilości płynów)

3. Stany zwiększonego rzutu serca
3. Stany zwiększonego rzutu serca
- ciężkie zakażenia (zwłaszcza
- ciężkie zakażenia (zwłaszcza
posocznica)
posocznica)
- przełom tyreotoksyczny
- przełom tyreotoksyczny
- niedokrwistość
- niedokrwistość
- zespoły przeciekowe
- zespoły przeciekowe
- choroba Pageta
- choroba Pageta

Przyczyny wstrząsu
Przyczyny wstrząsu
kardiogennego
kardiogennego
1. Płyn w worku osierdziowym z
1. Płyn w worku osierdziowym z
tamponadą
tamponadą
serca.
serca.
Jest to zespół ostrych zaburzeń w
Jest to zespół ostrych zaburzeń w
krążeniu
krążeniu
spowodowanych szybkim, znacznym
spowodowanych szybkim, znacznym
wzrostem ciśnienia
wzrostem ciśnienia
wewnątrzosierdziowego.
wewnątrzosierdziowego.
O ciężkości zaburzeń
O ciężkości zaburzeń
hemodynamicznych decyduje głownie
hemodynamicznych decyduje głownie
szybkość jego narastania.
szybkość jego narastania.

Rozpoznanie
Rozpoznanie
tamponady
tamponady
jako
jako
przyczyny
przyczyny
wstrząsu nasuwają:
wstrząsu nasuwają:
-wzrost centralnego ciśnienia żylnego
-wzrost centralnego ciśnienia żylnego
-objawy wskazujące na obecność płynu w worku
-objawy wskazujące na obecność płynu w worku
osierdziowym:
osierdziowym:
a)
a)
pozycja siedząca chorego
pozycja siedząca chorego
b)
b)
tzw. tętno dziwaczne (zmniejszenie
tzw. tętno dziwaczne (zmniejszenie
wypełniania
wypełniania
się fali tętna na wdechu)
się fali tętna na wdechu)
c)
c)
brak tętnienia brzegów sylwetki serca
brak tętnienia brzegów sylwetki serca
na skopii
na skopii
d)
d)
typowy obraz w badaniu
typowy obraz w badaniu
echokardiograficznym
echokardiograficznym
Pomocą diagnostyczną, a często i zabiegiem
Pomocą diagnostyczną, a często i zabiegiem
ratującym
ratującym
życie jest nakłucie osierdzia i ewakuacja płynu z
życie jest nakłucie osierdzia i ewakuacja płynu z
jamy
jamy
osierdziowej.
osierdziowej.

2. Odma opłucnowa z nadciśnieniem
2. Odma opłucnowa z nadciśnieniem
3. Tachykardia ze skróceniem fazy
3. Tachykardia ze skróceniem fazy
rozkurczu
rozkurczu
Powoduje ona zmniejszenie zdolności
Powoduje ona zmniejszenie zdolności
napełniania
napełniania
i opróżniania się serca
i opróżniania się serca
4. Ostry zawał serca
4. Ostry zawał serca
- wstrząs występuje u
- wstrząs występuje u
5-10%
5-10%
chorych z ostrym zawałem serca, w
chorych z ostrym zawałem serca, w
szczególności
szczególności
gdy:
gdy:
martwica obejmuje około 40% masy
martwica obejmuje około 40% masy
mięśniowej lewej komory
mięśniowej lewej komory
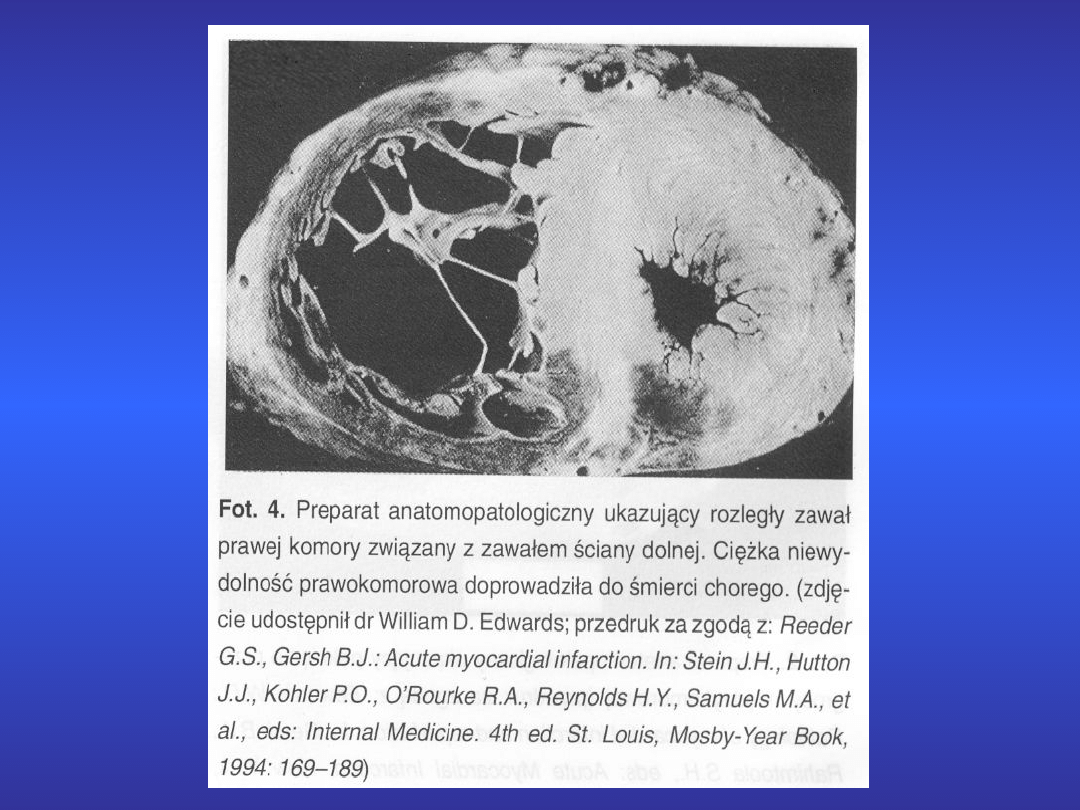
z zawałem ściany dolnej współistnieje
z zawałem ściany dolnej współistnieje
zawał
zawał
serca prawej komory
serca prawej komory

Kryteria diagnostyczne wstrząsu
Kryteria diagnostyczne wstrząsu
zawałowego
zawałowego
(wg Centrum Medycznego w Alabamie)
(wg Centrum Medycznego w Alabamie)
a)
a)
wazokonstrykcja i zmniejszone ucieplenie
wazokonstrykcja i zmniejszone ucieplenie
skóry
skóry
b)
b)
zaburzenia świadomości
zaburzenia świadomości
c)
c)
oliguria <20 ml.moczu/godzinę
oliguria <20 ml.moczu/godzinę
Przy równoczesnym wyłączeniu hipowolemii
Przy równoczesnym wyłączeniu hipowolemii
Liczne modyfikacje leczenia zachowawczego
Liczne modyfikacje leczenia zachowawczego
wstrząsu
wstrząsu
zawałowego nie wpłynęły istotnie na rokowanie w
zawałowego nie wpłynęły istotnie na rokowanie w
tej grupie
tej grupie
chorych.
chorych.
Przy stosowaniu jedynie leczenia
Przy stosowaniu jedynie leczenia
zachowawczego
zachowawczego
śmiertelność pozostaje nadal wysoka,osiągająca
śmiertelność pozostaje nadal wysoka,osiągająca
80-95%.
80-95%.

Wyniki badań klinicznych i doświadczalnych
Wyniki badań klinicznych i doświadczalnych
wykazały jednoznacznie, że jedynie
wykazały jednoznacznie, że jedynie
przywrócenie prawidłowego ukrwienia
przywrócenie prawidłowego ukrwienia
(przy użyciu PTCA i/lub CABG) w obszarze
(przy użyciu PTCA i/lub CABG) w obszarze
mięśnia sercowego zagrożonego zawałem
mięśnia sercowego zagrożonego zawałem
może zmniejszyć śmiertelność wczesną i
może zmniejszyć śmiertelność wczesną i
odległą u chorych ze świeżym zawałem
odległą u chorych ze świeżym zawałem
mięśnia serca powikłanym wstrząsem
mięśnia serca powikłanym wstrząsem
kardiogennym.
kardiogennym.
De Wood stosując połączenie dwóch metod:
De Wood stosując połączenie dwóch metod:
- kontrpulsacji wewnątrzaortalnej i
- kontrpulsacji wewnątrzaortalnej i
-
-
natychmiastowego zabiegu
natychmiastowego zabiegu
kardiochirurgicznego
kardiochirurgicznego
uzyskał zmniejszenie śmiertelności
uzyskał zmniejszenie śmiertelności
wewnątrzszpi-
wewnątrzszpi-
talnej i odległej (wielomiesięcznej) do 25%
talnej i odległej (wielomiesięcznej) do 25%

Metody umożliwiające przywrócenie
Metody umożliwiające przywrócenie
drożności tętnic
drożności tętnic
wieńcowych w ostrym zawale serca to:
wieńcowych w ostrym zawale serca to:
wcześnie (do 3 godzin) wykonana
wcześnie (do 3 godzin) wykonana
tromboliza
tromboliza
rewaskularyzacja mechaniczna PTCA
rewaskularyzacja mechaniczna PTCA
wszczepienie pomostów omijających
wszczepienie pomostów omijających
tętniczych lub żylnych ( CABG)
tętniczych lub żylnych ( CABG)
O Niell i wsp. uzyskali 73% przeżycie w grupie
O Niell i wsp. uzyskali 73% przeżycie w grupie
chorych ze wstrząsem zawałowym, u których
chorych ze wstrząsem zawałowym, u których
ratunkowa (pilna) angioplastyka tętnic
ratunkowa (pilna) angioplastyka tętnic
wieńcowych (PTCA) doprowadziła do
wieńcowych (PTCA) doprowadziła do
udrożnienia „dozawałowej” tętnicy
udrożnienia „dozawałowej” tętnicy
wieńcowej.
wieńcowej.
Po raz pierwszy zabieg PTCA w ostrej fazie
Po raz pierwszy zabieg PTCA w ostrej fazie
zawału serca wykonał w 1982 r. Hartzler.
zawału serca wykonał w 1982 r. Hartzler.

5. Pęknięcie zastawki lub nici
5. Pęknięcie zastawki lub nici
ścięgnistej
ścięgnistej
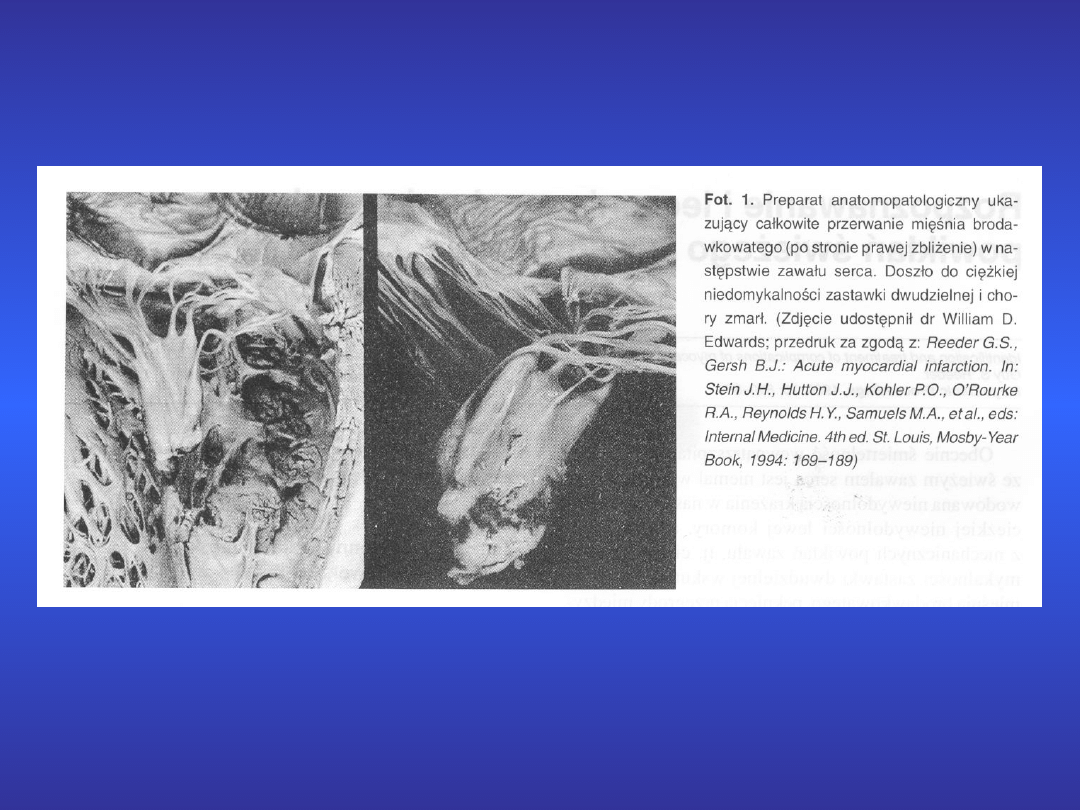
6. Pęknięcie martwiczo zmienionego
6. Pęknięcie martwiczo zmienionego
mięśnia brodawkowatego lub
mięśnia brodawkowatego lub
czynnościowa jego niedomoga
czynnościowa jego niedomoga
wskutek niedokrwienia
wskutek niedokrwienia
Występują objawy ostrej niedomykalności
Występują objawy ostrej niedomykalności
mitralnej. Pojawia się nagle głośny szmer
mitralnej. Pojawia się nagle głośny szmer
skurczowy w okolicy koniuszka serca,
skurczowy w okolicy koniuszka serca,
promieniujący do lewej okolicy pachowej.
promieniujący do lewej okolicy pachowej.
Rozwija się zwykle obraz wstrząsu i
Rozwija się zwykle obraz wstrząsu i
ciężkiej niewydolności lewokomorowej
ciężkiej niewydolności lewokomorowej
(obrzęku płuc). Zwykle konieczne jest
(obrzęku płuc). Zwykle konieczne jest
pilne leczenie kardiochirurgiczne co
pilne leczenie kardiochirurgiczne co
zwiększa szansę przeżycia tych chorych.
zwiększa szansę przeżycia tych chorych.

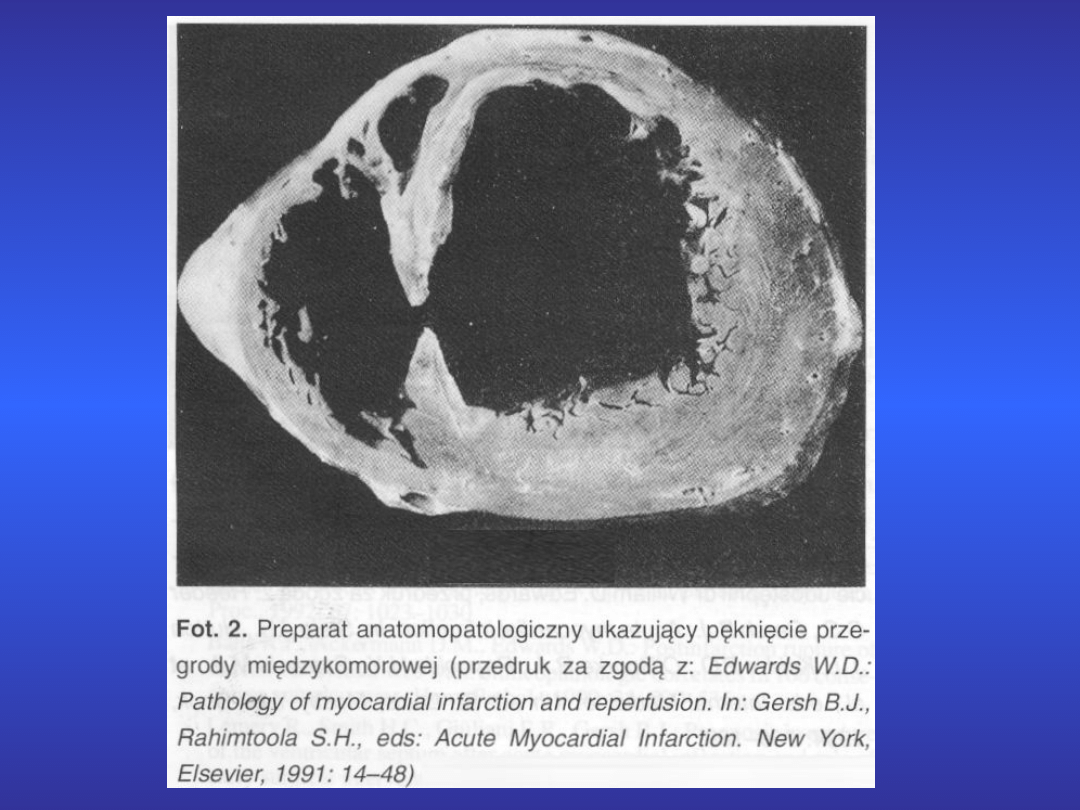
6. Pęknięcie przegrody
6. Pęknięcie przegrody
międzykomorowej
międzykomorowej
Powoduje przeciek z lewej do prawej
Powoduje przeciek z lewej do prawej
komory serca,
komory serca,
co daje zwiększony przepływ płucny.
co daje zwiększony przepływ płucny.
Obecne są
Obecne są
równocześnie objawy niewydolności
równocześnie objawy niewydolności
lewokomorowej i prawokomorowej.
lewokomorowej i prawokomorowej.
W lewej okolicy przymostkowej pojawia się
W lewej okolicy przymostkowej pojawia się
nagle
nagle
głośny szmer skurczowy, a w RTG płuc
głośny szmer skurczowy, a w RTG płuc
objawy
objawy
zwiększonego przepływu płucnego.
zwiększonego przepływu płucnego.
Następuje
Następuje
wzrost centralnego ciśnienia żylnego i
wzrost centralnego ciśnienia żylnego i
bolesne
bolesne
powiększenie wątroby.
powiększenie wątroby.
Najczęściej konieczne jest pilne leczenie
Najczęściej konieczne jest pilne leczenie
kardiochirurgiczne
kardiochirurgiczne

7. Zapalenie mięśnia serca o
7. Zapalenie mięśnia serca o
ciężkim przebiegu klinicznym
ciężkim przebiegu klinicznym
8. Masywny zator tętnicy
8. Masywny zator tętnicy
płucnej
płucnej
9. Przeszkoda w przepływie
9. Przeszkoda w przepływie
przez ujście mitralne lub
przez ujście mitralne lub
aortalne (duże
aortalne (duże
wewnątrzsercowe skrzepliny,
wewnątrzsercowe skrzepliny,
śluzaki)
śluzaki)

MONITOROWANIE CHORYCH Z
MONITOROWANIE CHORYCH Z
OSTRĄ
OSTRĄ
NIEWYDOLNOŚCIĄ SERCA
NIEWYDOLNOŚCIĄ SERCA
U wszystkich chorych w bardzo ciężkim stanie
U wszystkich chorych w bardzo ciężkim stanie
należy monitorować:
należy monitorować:
stan świadomości
stan świadomości
temperaturę ciała
temperaturę ciała
częstość oddechów oraz parametry wydolności
częstość oddechów oraz parametry wydolności
oddechowej
oddechowej
częstość rytmu serca
częstość rytmu serca
ciśnienie tętnicze
ciśnienie tętnicze
ciśnienie zaklinowane w tętnicy płucnej
ciśnienie zaklinowane w tętnicy płucnej
EKG
EKG
wybrane parametry laboratoryjne (np.
wybrane parametry laboratoryjne (np.
kreatynina, jonogram, gazometria i inne )
kreatynina, jonogram, gazometria i inne )
diurezę godzinową
diurezę godzinową

Obciążenie wstępne (preload)
Obciążenie wstępne (preload)
jest
jest
to siła rozciągająca mięsień sercowy
to siła rozciągająca mięsień sercowy
znajdujący się w fazie rozkurczu (jest to
znajdujący się w fazie rozkurczu (jest to
rozkurczowe napięcie ścian). O jego
rozkurczowe napięcie ścian). O jego
wielkości decyduje objętość
wielkości decyduje objętość
późnorozkurczowa lewej komory serca.
późnorozkurczowa lewej komory serca.
W warunkach monitorowania
W warunkach monitorowania
hemodynamicznego za pomocą cewnika
hemodynamicznego za pomocą cewnika
Swan-Ganza przybliżoną miarą obciążenia
Swan-Ganza przybliżoną miarą obciążenia
wstępnego jest ciśnienie zaklinowania w
wstępnego jest ciśnienie zaklinowania w
tętnicy płucnej, będące miarą napełniania
tętnicy płucnej, będące miarą napełniania
lewej komory inaczej zwanego również
lewej komory inaczej zwanego również
ciśnieniem późnorozkurczowym lewej
ciśnieniem późnorozkurczowym lewej
komory (LVEOP). Norma ciśnienia
komory (LVEOP). Norma ciśnienia
późnorozkurczowego wynosi 6,0-12,0
późnorozkurczowego wynosi 6,0-12,0
mmHg
mmHg

Obciążenie następcze (afterload)
Obciążenie następcze (afterload)
jest to siła utrudniająca skurcz mięśnia
jest to siła utrudniająca skurcz mięśnia
sercowego (skurczowe napięcie ścian
sercowego (skurczowe napięcie ścian
mięśnia serca). Jego miarą jest opór
mięśnia serca). Jego miarą jest opór
obwodowy lub (mniej dokładną lecz
obwodowy lub (mniej dokładną lecz
użyteczną klinicznie) ciśnienie skurczowe
użyteczną klinicznie) ciśnienie skurczowe
krwi.
krwi.
Podstawowym celem leczenia
Podstawowym celem leczenia
praktycznie każdego rodzaju wstrząsu (w
praktycznie każdego rodzaju wstrząsu (w
tym wstrząsu kardiogennego) jest
tym wstrząsu kardiogennego) jest
poprawienie perfuzji obwodowej,
poprawienie perfuzji obwodowej,
tkankowej.
tkankowej.
Doraźne cele leczenia ostrej niewydolności
Doraźne cele leczenia ostrej niewydolności
serca to:
serca to:
opanowanie występujących objawów
opanowanie występujących objawów
podmiotowych (np. zmniejszenie
podmiotowych (np. zmniejszenie
duszności, bólu i innych objawów.
duszności, bólu i innych objawów.
ustabilizowanie warunków
ustabilizowanie warunków
hemodynamicznych
hemodynamicznych

Zagadnienia ogólne
Zagadnienia ogólne
1) Chorzy z zaawansowaną ostrą
1) Chorzy z zaawansowaną ostrą
niewydolnością serca są podatni na
niewydolnością serca są podatni na
zakażenia. W przypadku wskazań należy
zakażenia. W przypadku wskazań należy
niezwłocznie włączyć antybiotykoterapię.
niezwłocznie włączyć antybiotykoterapię.
2) U chorych na cukrzycę przyjmujących
2) U chorych na cukrzycę przyjmujących
doustne leki hipoglikemizujące należy je
doustne leki hipoglikemizujące należy je
zastąpić insuliną krótkodziałającą,
zastąpić insuliną krótkodziałającą,
dawkowaną w oparciu o powtarzane
dawkowaną w oparciu o powtarzane
pomiary glikemii.
pomiary glikemii.
3) Przedłużająca się ostra niewydolność
3) Przedłużająca się ostra niewydolność
serca wiąże się z ujemnym bilansem
serca wiąże się z ujemnym bilansem
kalorycznym i azotowym (stan
kalorycznym i azotowym (stan
kataboliczny), który trzeba wyrównywać.
kataboliczny), który trzeba wyrównywać.
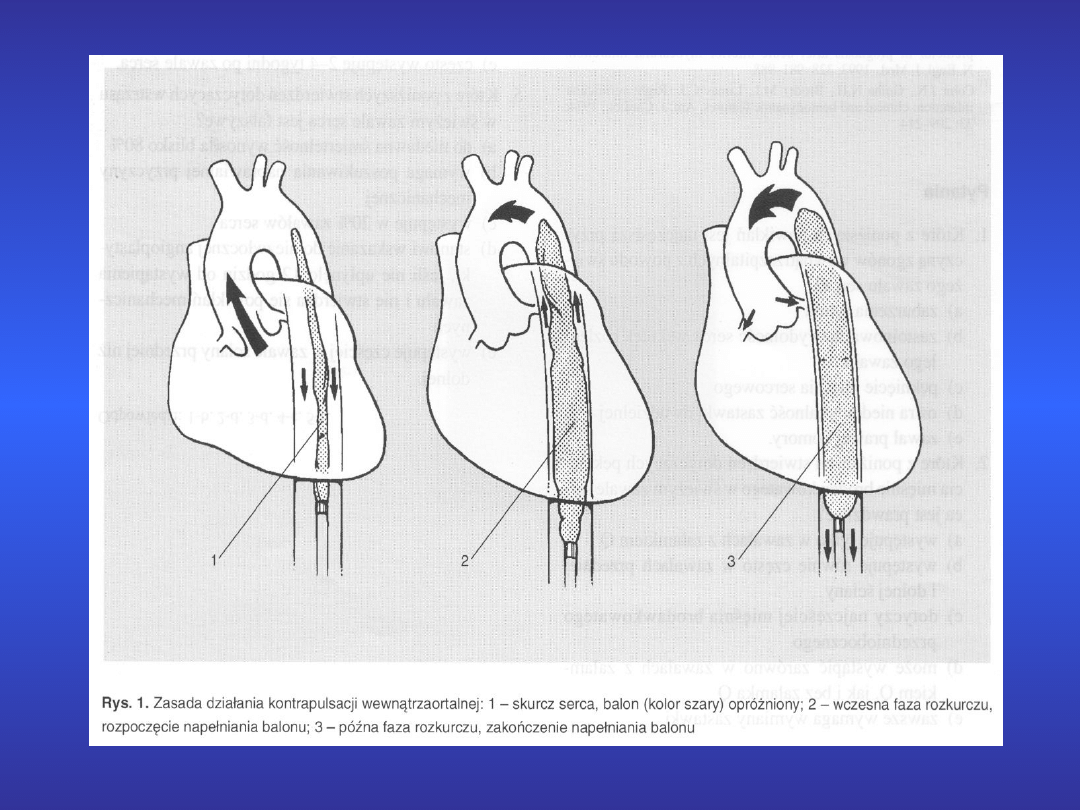

4) Istnieje
4) Istnieje
ś
ś
cisła zależno
cisła zależno
ść
ść
mi
mi
ę
ę
dzy ostr
dzy ostr
ą
ą
niewydolno
niewydolno
ś
ś
ci
ci
ą
ą
serca a ostr
serca a ostr
ą
ą
niewydolno
niewydolno
ś
ś
ci
ci
ą
ą
nerek.
nerek.
Ś
Ś
cis
cis
ł
ł
e
e
monitorowanie funkcji nerek jest
monitorowanie funkcji nerek jest
konieczne.
konieczne.
5) Leczenie tlenem i wspomaganie
5) Leczenie tlenem i wspomaganie
wentylacji
wentylacji
Zaleca si
Zaleca si
ę
ę
utrzymywanie SaO
utrzymywanie SaO
2
2
w
w
granicach normy
granicach normy
95% - 98%) poprzez:
95% - 98%) poprzez:
- zapewnienie dro
- zapewnienie dro
ż
ż
no
no
ś
ś
ci dróg
ci dróg
oddechowych
oddechowych
(je
(je
ś
ś
li trzeba intubacja dotchawicza)
li trzeba intubacja dotchawicza)
- zwi
- zwi
ę
ę
kszenie zawarto
kszenie zawarto
ś
ś
ci tlenu w
ci tlenu w
mieszaninie
mieszaninie
oddechowej (FiO2)
oddechowej (FiO2)
- w razie nieskuteczno
- w razie nieskuteczno
ś
ś
ci w/w metod –
ci w/w metod –
intubacj
intubacj
ę
ę
dotchawicz
dotchawicz
ą
ą
i wentylacj
i wentylacj
ę
ę
mechaniczn
mechaniczn
ą
ą
.
.

FARMAKOTERAPIA
FARMAKOTERAPIA
MORFINA
MORFINA
– we wczesnej fazie leczenia
– we wczesnej fazie leczenia
szczególnie związanej z niepokojem,
szczególnie związanej z niepokojem,
duszności
duszności
ą
ą
, czy bólem zawałowym,
, czy bólem zawałowym,
wskazane jest zastosowanie jej.
wskazane jest zastosowanie jej.
Powoduje ona rozszerzenie żył i łagodne
Powoduje ona rozszerzenie żył i łagodne
rozszerzenie t
rozszerzenie t
ę
ę
tnic oraz zmniejsza cz
tnic oraz zmniejsza cz
ę
ę
stość
stość
rytmu serca. Podaje si
rytmu serca. Podaje si
ę
ę
zwykle 2-5 mg.
zwykle 2-5 mg.
morfiny we wstrzykni
morfiny we wstrzykni
ę
ę
ciu dożylnym (dawk
ciu dożylnym (dawk
ę
ę
można powtarzać w razie potrzeby).
można powtarzać w razie potrzeby).
LECZENIE PRZECIWZAKRZEPOWE
LECZENIE PRZECIWZAKRZEPOWE
Leczenie heparyną niefrakcjonowaną lub
Leczenie heparyną niefrakcjonowaną lub
drobnocząsteczkową stosuje si
drobnocząsteczkową stosuje si
ę
ę
według
według
wskazań dla konkretnych jednostek
wskazań dla konkretnych jednostek
chorobowych, na przykład w ostrych
chorobowych, na przykład w ostrych
zespołach wieńcowych i migotaniu
zespołach wieńcowych i migotaniu
przedsionków.
przedsionków.

LEKI INOTROPOWE
LEKI INOTROPOWE
Wskazane są u chorych z hipoperfuzją
Wskazane są u chorych z hipoperfuzją
obwodową (niskie ciśnienie tętnicze,
obwodową (niskie ciśnienie tętnicze,
zmniejszona diureza) i/lub z zastojem krwi w
zmniejszona diureza) i/lub z zastojem krwi w
krążeniu płucnym, u których leczenie
krążeniu płucnym, u których leczenie
diuretykami i lekami rozszerzającymi
diuretykami i lekami rozszerzającymi
naczynia w optymalnych
naczynia w optymalnych
dawkach jest
dawkach jest
nieskuteczne.
nieskuteczne.
Dopamina
Dopamina
- stosuje się ją we wlewach
- stosuje się ją we wlewach
dożylnych, bez dawki nasycającej. Efekty jej
dożylnych, bez dawki nasycającej. Efekty jej
działania zależą od podanej dawki:
działania zależą od podanej dawki:

a)
a)
dawka ≤ 2-3 µg/kg/min
dawka ≤ 2-3 µg/kg/min
. - powoduje
. - powoduje
zwiększenie nerkowego przepływu krwi i
zwiększenie nerkowego przepływu krwi i
wzrost diurezy wskutek działania na
wzrost diurezy wskutek działania na
obwodowe receptory dopaminergiczne
obwodowe receptory dopaminergiczne
(rozszerzenie naczyń głównie w łożysku
(rozszerzenie naczyń głównie w łożysku
nerkowym, trzewnym, wieńcowym i
nerkowym, trzewnym, wieńcowym i
mózgowym).
mózgowym).
b)
b)
dawka 3-5 μg/kg/min
dawka 3-5 μg/kg/min
.- powoduje
.- powoduje
zwiększenie kurczliwości mięśnia
zwiększenie kurczliwości mięśnia
sercowego i wzrost rzutu serca wskutek
sercowego i wzrost rzutu serca wskutek
pobudzenia receptorów adrenergicznych
pobudzenia receptorów adrenergicznych
β.
β.

c)
c)
dawka > 5 μg/kg/min
dawka > 5 μg/kg/min
. – zwiększenie
. – zwiększenie
obwodowego oporu naczyniowego
obwodowego oporu naczyniowego
poprzez pobudzenie receptorów
poprzez pobudzenie receptorów
adrenergicznych α (może pogorszyć
adrenergicznych α (może pogorszyć
stan chorych z ONS, zwiększając
stan chorych z ONS, zwiększając
obciążenie następcze lewej
obciążenie następcze lewej
i prawej komory).
i prawej komory).

Dobutamina
Dobutamina
– stosuje się ją w celu
– stosuje się ją w celu
zwiększenia rzutu serca.
zwiększenia rzutu serca.
Działa ona głównie poprzez stymulację
Działa ona głównie poprzez stymulację
receptorów β1 i β2. W małych dawkach
receptorów β1 i β2. W małych dawkach
dobutamina wywołuje łagodne rozszerzenie
dobutamina wywołuje łagodne rozszerzenie
naczyń tętniczych
naczyń tętniczych
i tym samym zmniejszenie obciążenia
i tym samym zmniejszenie obciążenia
następczego, dzięki czemu wzrasta objętość
następczego, dzięki czemu wzrasta objętość
wyrzutowa.
wyrzutowa.
W większych dawkach dobutamina
W większych dawkach dobutamina
powoduje skurcz naczyń.
powoduje skurcz naczyń.
Dawkowanie
Dawkowanie
:
:
wlew dożylny bez dawki
wlew dożylny bez dawki
nasycającej, początkowo 2-3 μg/kg/min.,
nasycającej, początkowo 2-3 μg/kg/min.,
zwiększane zależnie
zwiększane zależnie
od stanu klinicznego (objawów
od stanu klinicznego (objawów
podmiotowych, diurezy, parametrów
podmiotowych, diurezy, parametrów
hemodynamicznych).
hemodynamicznych).

Inhibitory fosfodiesterazy
Inhibitory fosfodiesterazy
Inhibitory fosfodiesterazy typu III -
Inhibitory fosfodiesterazy typu III -
milrinon
milrinon
i enoksymon
i enoksymon
(
(
niedostępne w Pol
niedostępne w Pol
s
s
ce)
ce)
.
.
Leki te
Leki te
zwiększają kurczliwość i podatność
zwiększają kurczliwość i podatność
mięśnia serca, obniżają ciśnienie w tętnicy
mięśnia serca, obniżają ciśnienie w tętnicy
płucnej i ciśnienie zaklinowania w
płucnej i ciśnienie zaklinowania w
kapilarach płucnych. Stosowanie ich jest
kapilarach płucnych. Stosowanie ich jest
wskazane u chorych z hipoperfuzją
wskazane u chorych z hipoperfuzją
obwodową i z zastojem krwi w krążeniu
obwodową i z zastojem krwi w krążeniu
płucnym,
płucnym,
u których leczenie diuretykami i lekami
u których leczenie diuretykami i lekami
rozszerzającymi naczynia w optymalnych
rozszerzającymi naczynia w optymalnych
dawkach jest nieskuteczne.
dawkach jest nieskuteczne.
Dawkowanie milrinonu
Dawkowanie milrinonu
: dożylnie w
: dożylnie w
ciągu
ciągu
10-20 min. dawkę 25-75 μg/kg/min.,
10-20 min. dawkę 25-75 μg/kg/min.,
następnie ciągły wlew dożylny w dawkach
następnie ciągły wlew dożylny w dawkach
od 0,375 do 0,75μg/kg/min.
od 0,375 do 0,75μg/kg/min.

Leki rozszerzające naczynia
Leki rozszerzające naczynia
Stosujemy w celu zmniejszenia
Stosujemy w celu zmniejszenia
obciążenia wstępnego, gdy
obciążenia wstępnego, gdy
hipoperfuzji towarzyszą objawy
hipoperfuzji towarzyszą objawy
zastoju w krążeniu małym.
zastoju w krążeniu małym.
1) Azotany
1) Azotany
- w małych dawkach
- w małych dawkach
wywołują jedynie rozszerzenie żył, a w
wywołują jedynie rozszerzenie żył, a w
większych także rozszerzenie tętnic, w
większych także rozszerzenie tętnic, w
tym tętnic wieńcowych. Zmniejszają w
tym tętnic wieńcowych. Zmniejszają w
ten sposób obciążenie wstępne i
ten sposób obciążenie wstępne i
następcze lewej komory, bez
następcze lewej komory, bez
pogarszania perfuzji tkankowej.
pogarszania perfuzji tkankowej.

a) Nitrogliceryna
a) Nitrogliceryna
-
-
dożylnie
dożylnie
początkowo 20 μg/min., zwiększane
początkowo 20 μg/min., zwiększane
stopniowo do
stopniowo do
200 μg/min. pod ścisłą kontrolą
200 μg/min. pod ścisłą kontrolą
ciśnienia tętniczego, aby uniknąć
ciśnienia tętniczego, aby uniknąć
nadmiernego obniżenia go.
nadmiernego obniżenia go.
Szczególną ostrożność należy
Szczególną ostrożność należy
zachować podczas stosowania
zachować podczas stosowania
azotanów u chorych ze stenozą
azotanów u chorych ze stenozą
aortalną. Jeśli ciśnienie obniży się
aortalną. Jeśli ciśnienie obniży się
<90-100 mm Hg, należy zmniejszyć
<90-100 mm Hg, należy zmniejszyć
dawkę azotanu, a gdy nadal spada –
dawkę azotanu, a gdy nadal spada –
lek odstawić.
lek odstawić.

b) Nitroprusydek sodu
b) Nitroprusydek sodu
– zaleca się
– zaleca się
u chorych z ciężką niewydolnością serca i u
u chorych z ciężką niewydolnością serca i u
chorych z dominującym zwiększeniem
chorych z dominującym zwiększeniem
obciążenia następczego (co ma miejsce w
obciążenia następczego (co ma miejsce w
niewydolności serca wywołanej
niewydolności serca wywołanej
nadciśnieniem tętniczym lub w
nadciśnieniem tętniczym lub w
niedomykalności mitralnej).
niedomykalności mitralnej).
Stosuje się go dożylnie w dawce
Stosuje się go dożylnie w dawce
początkowej
początkowej
0,3 μg/kg/min., którą ostrożnie zwiększa się
0,3 μg/kg/min., którą ostrożnie zwiększa się
1 do 5 μg/kg/min. Konieczne jest
1 do 5 μg/kg/min. Konieczne jest
monitorowanie ciśnienia tętniczego. Należy
monitorowanie ciśnienia tętniczego. Należy
unikać przedłużonego podawania
unikać przedłużonego podawania
nitroprusydku sodu, szczególnie u chorych z
nitroprusydku sodu, szczególnie u chorych z
ciężką niewydolnością nerek lub wątroby, ze
ciężką niewydolnością nerek lub wątroby, ze
względu na ryzyko toksycznego działania
względu na ryzyko toksycznego działania
jego metabolitów (tiocyjanku i cyjanku).
jego metabolitów (tiocyjanku i cyjanku).

c) Inhibitory konwertazy
c) Inhibitory konwertazy
angiotensyny (ACE-I)
angiotensyny (ACE-I)
- we wczesnej
- we wczesnej
fazie leczenia ostrej niewydolności
fazie leczenia ostrej niewydolności
serca nie są wskazane.
serca nie są wskazane.
Według aktualnych wytycznych
Według aktualnych wytycznych
American College of Cardiology i
American College of Cardiology i
American Heart Assotiation
American Heart Assotiation
stosowanie inhibitorów ACE doustnie
stosowanie inhibitorów ACE doustnie
w ciągu 24 godzin w świeżym zawale
w ciągu 24 godzin w świeżym zawale
serca z uniesieniem ST (STEMI) jest
serca z uniesieniem ST (STEMI) jest
zaleceniem klasy IA u chorych z
zaleceniem klasy IA u chorych z
zawałem ściany przedniej, zastojem
zawałem ściany przedniej, zastojem
w krążeniu płucnym lub frakcją
w krążeniu płucnym lub frakcją
wyrzutową <40%.
wyrzutową <40%.

Diuretyki
Diuretyki
–
–
podawanie ich jest
podawanie ich jest
wskazane
wskazane
u chorych z ostrą niewydolnością
u chorych z ostrą niewydolnością
serca,
serca,
u których stwierdza się objawy
u których stwierdza się objawy
zatrzymywania wody w ustroju.
zatrzymywania wody w ustroju.
Diuretyki pętlowe podawane dożylnie
Diuretyki pętlowe podawane dożylnie
wywierają także działanie
wywierają także działanie
naczyniorozszerzające, przejawiające
naczyniorozszerzające, przejawiające
się wczesnym (5-30 min.) obniżeniem
się wczesnym (5-30 min.) obniżeniem
ciśnienia
ciśnienia
w prawym przedsionku oraz
w prawym przedsionku oraz
zmniejszeniem oporów płucnych.
zmniejszeniem oporów płucnych.

U chorych z ostrą niewydolnością
U chorych z ostrą niewydolnością
serca
serca
β-blokery
β-blokery
należy stosować bardzo
należy stosować bardzo
ostrożnie.
ostrożnie.
U chorych z ostrym zawałem serca,
U chorych z ostrym zawałem serca,
których stan ustabilizował się po
których stan ustabilizował się po
wystąpieniu ostrej niewydolności
wystąpieniu ostrej niewydolności
serca,
serca,
β-bloker
β-bloker
powinno się włączyć
powinno się włączyć
tak wcześnie jak to tylko możliwe.
tak wcześnie jak to tylko możliwe.

ZATOR TĘTNICY PŁCNEJ
ZATOR TĘTNICY PŁCNEJ
Piorunująco przebiegający
Piorunująco przebiegający
zator tętnicy płucnej jest
zator tętnicy płucnej jest
najczęstszą przyczyną wzrostu
najczęstszą przyczyną wzrostu
ciśnienia w tętnicy płucnej,
ciśnienia w tętnicy płucnej,
wynikiem czego jest ostra
wynikiem czego jest ostra
niewydolność serca
niewydolność serca
prawokomorowa.
prawokomorowa.

Czynnikami ryzyka zakrzepicy
Czynnikami ryzyka zakrzepicy
żył
żył
głębokich
głębokich
(najczęstszego źródła
(najczęstszego źródła
zatorów) są:
zatorów) są:
1.
1.
unieruchomienie
unieruchomienie
2.
2.
zabieg operacyjny
zabieg operacyjny
3.
3.
uraz
uraz
4.
4.
otyłość
otyłość
5.
5.
ciąża
ciąża
6.
6.
doustne leki antykoncepcyjne
doustne leki antykoncepcyjne
(w szczególności w skojarzeniu
(w szczególności w skojarzeniu
z paleniem tytoniu)
z paleniem tytoniu)

Czynniki ryzyka zakrzepicy żył
Czynniki ryzyka zakrzepicy żył
(c.d.) :
(c.d.) :
7.
7.
glikokortykoidy
glikokortykoidy
8.
8.
leczenie moczopędne
leczenie moczopędne
9.
9.
nowotwory złośliwe (szczególnie rak
nowotwory złośliwe (szczególnie rak
trzustki)
trzustki)
10.
10.
niedobór ATIII ( antytrombiny III),
niedobór ATIII ( antytrombiny III),
który występuje między innymi u
który występuje między innymi u
chorych
chorych
z zespołem nerczycowym
z zespołem nerczycowym
11.
11.
genetycznie uwarunkowane
genetycznie uwarunkowane
zaburzenia
zaburzenia
krzepnięcia (trombofilie)-np. niedobór
krzepnięcia (trombofilie)-np. niedobór
białka C.
białka C.

Objawy kliniczne masywnego
Objawy kliniczne masywnego
zatoru tętnicy płucnej
zatoru tętnicy płucnej
:
:
1.
1.
Bardzo znaczna, nagła duszność,
Bardzo znaczna, nagła duszność,
często
często
bez współistniejących patologicznych
bez współistniejących patologicznych
objawów osłuchowych nad płucami
objawów osłuchowych nad płucami
2.
2.
Tachykardia
Tachykardia
3.
3.
Przyspieszenie oddechu
Przyspieszenie oddechu
4.
4.
Silnie wyrażony lęk, niepokój
Silnie wyrażony lęk, niepokój
psychoruchowy
psychoruchowy
5.
5.
Często objawy hipotonii lub wstrząsu
Często objawy hipotonii lub wstrząsu
6.
6.
Objawy centralnego nadciśnienia
Objawy centralnego nadciśnienia
żylnego
żylnego
7.
7.
Krwioplucie
Krwioplucie

8.
8.
Ból opłucnowy
Ból opłucnowy
9.
9.
W badaniu gazometrycznym
W badaniu gazometrycznym
spadek
spadek
pCO
pCO
2
2
i równoczesny spadek pO
i równoczesny spadek pO
2
2
.
.
W badaniu EKG mogą być objawy
W badaniu EKG mogą być objawy
ostrego przeciążenia prawego
ostrego przeciążenia prawego
przedsionka, odchylenie osi QRS w
przedsionka, odchylenie osi QRS w
prawo,
prawo,
z pojawieniem się załamków
z pojawieniem się załamków
S w I i Q w III odprowadzeniu oraz
S w I i Q w III odprowadzeniu oraz
ujemnych załamków T w III
ujemnych załamków T w III
odprowadzeniu.
odprowadzeniu.

OCENA CIĘŻKOŚCI ZATORU
OCENA CIĘŻKOŚCI ZATORU
TĘTNICY PŁUCNEJ wg.
TĘTNICY PŁUCNEJ wg.
GRASSERA
GRASSERA
I
I
o
o
a) nieznaczna duszność, ból w klatce
a) nieznaczna duszność, ból w klatce
piersiowej
piersiowej
b) ciśnienie tętnicze prawidłowe
b) ciśnienie tętnicze prawidłowe
c) ciśnienie w tętnicy płucnej
c) ciśnienie w tętnicy płucnej
prawidłowe
prawidłowe
d) pO
d) pO
2
2
około 80 mm Hg
około 80 mm Hg
niedrożne gałęzie obwodowe tętnicy
niedrożne gałęzie obwodowe tętnicy
płucnej
płucnej

OCENA CIĘŻKOŚCI … (c.d.)
OCENA CIĘŻKOŚCI … (c.d.)
II
II
o
o
a) nagła duszność, przyspieszony
a) nagła duszność, przyspieszony
oddech,
oddech,
tachykardia, ból w klatce
tachykardia, ból w klatce
piersiowej
piersiowej
b) ciśnienie tętnicze obniżone
b) ciśnienie tętnicze obniżone
c) ciśnienie w tętnicy płucnej
c) ciśnienie w tętnicy płucnej
16 – 25
16 – 25
mm Hg
mm Hg
d) pO
d) pO
2
2
około 70 mm Hg
około 70 mm Hg
niedrożne tętnice płacikowe
niedrożne tętnice płacikowe

OCENA CIĘŻKOŚCI … (c.d.)
OCENA CIĘŻKOŚCI … (c.d.)
III
III
o
o
a) nagła ciężka duszność, sinica,
a) nagła ciężka duszność, sinica,
niepokój,
niepokój,
omdlenie, ból w klatce piersiowej
omdlenie, ból w klatce piersiowej
b) ciśnienie tętnicze obniżone
b) ciśnienie tętnicze obniżone
c) ciśnienie w tętnicy płucnej 25 - 30
c) ciśnienie w tętnicy płucnej 25 - 30
mm Hg
mm Hg
d) pO
d) pO
2
2
około 60 mm Hg
około 60 mm Hg
niedrożna jedna z tętnic płucnych
niedrożna jedna z tętnic płucnych
(prawa lub lewa gałąź)
(prawa lub lewa gałąź)

OCENA CIĘŻKOŚCI … (c.d.)
OCENA CIĘŻKOŚCI … (c.d.)
IV
IV
o
o
a) dodatkowo do III
a) dodatkowo do III
o
o
objawy
objawy
wstrząsu, może wystąpić
wstrząsu, może wystąpić
zatrzymanie akcji serca i krążenia
zatrzymanie akcji serca i krążenia
b) wstrząs
b) wstrząs
c) ciśnienie w tętnicy płucnej > 30
c) ciśnienie w tętnicy płucnej > 30
mm Hg
mm Hg
d) pO
d) pO
2
2
< 60 mm Hg
< 60 mm Hg
niedrożny pień tętnicy płucnej lub
niedrożny pień tętnicy płucnej lub
kilka tętnic płatowych
kilka tętnic płatowych

W badaniu
gazometrycznym
zwykle
hipokapnia i hipoksemia-
pomimo hiperwentylacji
Zmiany patologiczne w RTG płuc
występują zaledwie u około 40%
chorych (mogą to być: wysokie
ustawienie przepony, obwodowo
położone ognisko przejaśnienia po
zamknięciu naczynia-objaw
Westmarka)

LECZENIE ZATOROWOŚCI
PŁUCNEJ
Kliniczne podejrzenie zatorowości
płucnej uzasadnia rozpoczęcie
leczenia przeciwzakrzepowego.
W przypadku hipotonii (lub
wstrząsu), niestabilności
hemodynamicznej chory powinien być
natychmiast leczony fibrynolitycznie (o
ile nie ma do tego leczenia
przeciwwskazań) lub jeśli to możliwe
inwazyjnie (w tym
kardiochirurgicznie).

Actilyse, Streptokinaza, Urokinaza,
lub inny lek fibrynolityczny mogą być
podane przy użyciu cewnika
bezpośrednio do tętnicy płucnej lub
do żyły obwodowej.
Lek fibrynolityczny podajemy w
szczególności, gdy obecny jest IV
ewentualnie III stopień wg Grassera.
Streptokinazę możemy podać
w następujący sposób:
początkowo 250 000 IU przez 30 min.
dożylnie, a następnie 100 000
IU/godzinę
przez 1 do kilku dni.

Bezpośrednio po tym (jako
kontynuację w/w leczenia) heparynę
dożylną lub podskórną,
z równoczesnym włączeniem
antykoagulanta Sintromu
(Acenokumarolu) doustnie.
Dawkę Acenokumarolu ustalamy
indywidualnie (zwykle jest to 2-4
mg/dobę) kierując się wartością tzw.
wskaźnika protrombiny i/lub wartością
INR.
Optymalnymi wartościami,
zapobiegającymi tworzeniu się nowych
skrzeplin i powstawaniu zatorów są:
INR 2,0- 3,0
Wskaźnik protrombiny 45% - 55%

Pacjent musi być bardzo dokładnie
poinformowany o celowości tego leczenia i
konieczności przestrzegania dawek tego
leku zalecanych przez lekarza (nie może być
pomyłek, zapominania odpowiedniej w
danym dniu dawki leku).
Pacjent musi wiedzieć, że czarny jak
smoła stolec, świadczy o krwawieniu z
górnego odcinka przewodu pokarmowego i
powinien w takiej sytuacji zgłosić się
natychmiast do lekarza.
Chory zażywający Sintrom (Acenokumarol)
powinien nosić przy sobie oryginał
oznaczenia grupy krwi.

Jeżeli ciężkość zatoru I
o
lub II
o
wg
Grassera (lżejszy przebieg kliniczny) lub
fibrynoliza jest bezwzględnie
przeciwwskazana (pomimo III
o
lub IV
o
wg
Grassera) podajemy heparynę dożylnie
- bolus 10 000 jednostek
- a następnie ciągły wlew dożylny
o wstępnej dawce 1000
jednostek/godz.
Po 4 godzinach kontrolujemy czas a
PTT (kaolinowo-kefalinowy) i jeśli
wydłużył się 1,5
do 2,5- krotnie w stosunku do
wyjściowego pozostawiamy tę dawkę.
Jeśli zbyt mało
wydłużył się a PTT- zwiększamy wlew
heparyny
o 200 jednostek/godz., to jest. do
1200j/godz.

Dalej stosujemy już tylko
Sintrom
(
Acenokumarol
) w jednorazowej
dawce dobowej (zwykle o godzinie
17:00).
Najczęściej jest to dawka dobowa
2,0 mg
do 4,0 mg (1/2 do 1,0 tabletka).
Lek ten stosujemy co najmniej przez
1 rok lub dłużej ( tak długo jak to
możliwe
i bezpieczne dla danego pacjenta).
Dawka leku powinna być tak
indywidualnie ustalona dla danego
pacjenta, aby INR mieścił się między
2,0 a 3,0, a wskaźnik protrombiny
między 45% a 55%.

Ponownie kontrolujemy
a PTT
za 4 godz.
Jeśli nadal
a PTT
nie wydłużył się co
najmniej 2- krotnie do wyjściowego
zwiększamy wlew heparyny o dalsze 200
jednostek/godz. tj.do 1400 j./godz.
Ponownie kontrolujemy
a PTT
za kolejne 4
godz.
Po uzyskaniu odpowiedniego wydłużenia
a PTT
pozostawiamy tę dawkę heparyny i
kontrolujemy
a PTT
co 6-12 godzin. W 3-5
dobie heparyny dożylnej lub podskórnej
(ewentualnie od samego początku
stosowania heparyny ) włączamy do
leczenia doustny antykoagulant-Sintrom
(Acenokumarol). Po uzyskaniu wskaźnika
protrombiny ~ 50% i/lub INR 2,0-3,0 jeszcze
przez 3-5 dni stosujemy łącznie w/w
antykoagulant z heparyną dożylną lub
podskórną.

OBRZĘK PŁUC
OBRZĘK PŁUC
1.
1.
W przebiegu choroby
W przebiegu choroby
niedokrwiennej serca,
niedokrwiennej serca,
w tym w ostrym zawale serca.
w tym w ostrym zawale serca.
2.
2.
W nadciśnieniu tętniczym, w
W nadciśnieniu tętniczym, w
szczególności w jego fazie złośliwej.
szczególności w jego fazie złośliwej.
3.
3.
W częstoskurczu ekotopowym.
W częstoskurczu ekotopowym.
4.
4.
W zatorze tętnicy płucnej.
W zatorze tętnicy płucnej.
Może być spowodowany ostrą
niewydolnością lewej komory serca
i występuje:

Zjawia się szybko narastająca
Zjawia się szybko narastająca
duszność
duszność
i kaszel z pienistą lub krwistą
i kaszel z pienistą lub krwistą
wydzieliną
wydzieliną
z dróg oddechowych.
z dróg oddechowych.
Oddech przyspiesza się do 30 –
Oddech przyspiesza się do 30 –
40/min.
40/min.
Z daleka słychać niedźwięczne
Z daleka słychać niedźwięczne
rzężenia.
rzężenia.
Nad sercem słyszalny jest często
Nad sercem słyszalny jest często
rytm cwałowy.
rytm cwałowy.
Obrzęk płuc występuje, gdy
Obrzęk płuc występuje, gdy
ciśnienie
ciśnienie
w kapilarach krążenia małego,
w kapilarach krążenia małego,
płucnego przekroczy wartość ciśnienia
płucnego przekroczy wartość ciśnienia
onkotycznego, tj. około 30 mm Hg
onkotycznego, tj. około 30 mm Hg
(norma ciśnienia hydrostatycznego = około
(norma ciśnienia hydrostatycznego = około
10 mmHg).
10 mmHg).

Następuje wzmożone przesiękanie
Następuje wzmożone przesiękanie
płynu do pęcherzyków płucnych. Nie
płynu do pęcherzyków płucnych. Nie
bez znaczenia jest tutaj rola histaminy
bez znaczenia jest tutaj rola histaminy
i serotoniny, mediatorów
i serotoniny, mediatorów
zwiększających przepuszczalność
zwiększających przepuszczalność
naczyń.
naczyń.
W czasie obrzęku płuc wzmożeniu
W czasie obrzęku płuc wzmożeniu
ulega głośność II tonu nad tętnicą
ulega głośność II tonu nad tętnicą
płucną.
płucną.
Stan ostrego zagrożenia życia
Stan ostrego zagrożenia życia
wymaga podjęcia natychmiastowego
wymaga podjęcia natychmiastowego
leczenia, kosztem natychmiastowej
leczenia, kosztem natychmiastowej
(chwilowej ) precyzji diagnostycznej.
(chwilowej ) precyzji diagnostycznej.

Leczenie ma na celu:
Leczenie ma na celu:
1.
1.
Zmniejszenie dopływu żylnego
Zmniejszenie dopływu żylnego
do
do
prawej komory.
prawej komory.
2.
2.
Zapewnienie prawidłowej
Zapewnienie prawidłowej
wymiany
wymiany
gazowej.
gazowej.
3.
3.
Zwiększenie siły skurczu serca
Zwiększenie siły skurczu serca
4.
4.
Usunięcie przyczyny obrzęku
Usunięcie przyczyny obrzęku
płuc –
płuc –
jeśli jest to możliwe.
jeśli jest to możliwe.

Ad.1
Ad.1
a.
a.
pozycja siedząca ze spuszczonymi
pozycja siedząca ze spuszczonymi
nogami
nogami
b.
b.
droperidol-lek silnie uspokajający o
droperidol-lek silnie uspokajający o
dodatkowym działaniu neuroleptycznym i
dodatkowym działaniu neuroleptycznym i
blokującym receptory α-adrenergiczne ( 2,0
blokującym receptory α-adrenergiczne ( 2,0
do 3,0 mg dożylnie ).
do 3,0 mg dożylnie ).
c.
c.
szybko działające leki moczopędne doż.
szybko działające leki moczopędne doż.
(furosemid, kwas etakrynowy)
(furosemid, kwas etakrynowy)
d.
d.
dożylny wlew nitrogliceryny, która
dożylny wlew nitrogliceryny, która
rozszerza łożysko żylne krążenia małego,
rozszerza łożysko żylne krążenia małego,
płucnego (obniża korzystnie obciążenie
płucnego (obniża korzystnie obciążenie
wstępne=preload)
wstępne=preload)
e.
e.
jeśli nie ma niedokrwistości i ciśnienie
jeśli nie ma niedokrwistości i ciśnienie
tętnicze na to pozwala można nadal
tętnicze na to pozwala można nadal
stosować krwioupusty z wkłucia do żyły
stosować krwioupusty z wkłucia do żyły
obwodowej
obwodowej

Ad. 2
Ad. 2
a.
a.
tlenoterapia
tlenoterapia
b.
b.
eufilina- zmniejsza opory
eufilina- zmniejsza opory
w drogach oddechowych,
w drogach oddechowych,
wywiera
wywiera
też niewielkie działanie
też niewielkie działanie
moczopędne
moczopędne
c.
c.
jeśli niezbędna- intubacja
jeśli niezbędna- intubacja
dotchawicza
dotchawicza

Ad. 3
Ad. 3
a.
a.
Dopamina i/lub Dobutamina,
Dopamina i/lub Dobutamina,
zwłaszcza u chorych z
zwłaszcza u chorych z
ostrym
ostrym
zawałem serca.
zawałem serca.
b.
b.
Digoksyna, zwłaszcza u
Digoksyna, zwłaszcza u
chorych
chorych
z przewlekłą niewydolnością
z przewlekłą niewydolnością
serca, z migotaniem
serca, z migotaniem
przedsionków,
przedsionków,
z szybką częstością komór.
z szybką częstością komór.

Zmiany w RTG płuc w
Zmiany w RTG płuc w
obrzęku płuc
obrzęku płuc
We wczesnym okresie obie żyły płucne
We wczesnym okresie obie żyły płucne
górne i dolne ulegają poszerzeniu i zatarciu,
górne i dolne ulegają poszerzeniu i zatarciu,
dając zwykle obraz poszerzenia wnęk.
dając zwykle obraz poszerzenia wnęk.
Obustronny obrzęk pęcherzyków
Obustronny obrzęk pęcherzyków
płucnych w okolicach bliskich wnęk daje
płucnych w okolicach bliskich wnęk daje
obraz motyla lub skrzydeł nietoperza.
obraz motyla lub skrzydeł nietoperza.
W pełni rozwinięty obrzęk płuc przejawia
W pełni rozwinięty obrzęk płuc przejawia
się zlewającymi się cieniami. Rysunek pól
się zlewającymi się cieniami. Rysunek pól
płucnych określa się jako mglisty lub
płucnych określa się jako mglisty lub
kędzierzawy, przypominający zawieję
kędzierzawy, przypominający zawieję
śnieżną.
śnieżną.
Obraz radiologiczny jest niezależny od
Obraz radiologiczny jest niezależny od
przyczyny obrzęku płuc.
przyczyny obrzęku płuc.

K O N I E C
K O N I E C
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
Wyszukiwarka
Podobne podstrony:
ostra niewydolnosc serca 2009
OSTRA NIEWYDOLNOŚĆ SERCA po 2005, Kardiologia
Ostra niewydolność serca 2
Ostra niewydolnosc serca (2), IV rok Lekarski CM UMK, Kardiologia, Ćwiczenia, Prezentacje
Ostra niewydolnosc SERCA id 341 Nieznany
ostra niewydolność serca
OSTRA NIEWYDOLNOŚĆ SERCA
Ostra niewydolność serca 3
Seminarium PRZEWLEKŁA NIEWYDOLNOŚĆ SERCA 2009 wer1.1, IV rok Lekarski CM UMK, Kardiologia, Ćwiczenia
ostra niewydolnosc serca
OSTRA NIEWYDONOŚĆ SERCA
Ostra niewydolność serca diagnostyka i leczenie
Ostra niewydolność serca
SEMINARIUM OSTRA NIEWYDOLNOSC SERCA 2006 wer1 1
więcej podobnych podstron