
PSYCHOSOMATYKA
PSYCHOSOMATYKA
I SOMATOPSYCHOLOGIA
I SOMATOPSYCHOLOGIA
Opracował:
Opracował:
Dr Andrzej Bulzak
Dr Andrzej Bulzak

MEDYCYNA PSYCHOSOMATYCZNA
MEDYCYNA PSYCHOSOMATYCZNA
- kierunek wiedzy, który
- kierunek wiedzy, który
bada i opisuje współzależności między biologicznymi a
bada i opisuje współzależności między biologicznymi a
psychospołecznymi czynnikami określającymi zdrowie chorobę
psychospołecznymi czynnikami określającymi zdrowie chorobę
We współczesnej m.p. można wyróżnić kilka kierunków
badań:
♦ rola sytuacji stresowej w etiopatogenezie chorób
psychosomatycznych
♦ zależności między charakterystycznym wzorem zachowania i
określonymi
cechami osobowości a odpornością bądź wrażliwością na choroby
♦ oddziaływanie eh. somatycznej na funkcje psychiczne i
zachowanie pacjenta (somatopsychologia)
♦ różne metody psychoterapii i psychofarmakologii w leczeniu
chorób psychosomatycznych

Stwierdzono, że choroby psychosomatyczne mają pewne
wspólne cechy:
♦ Zależność między czynnikami emocjonalnymi i socjalnymi o
dostatecznie
długim trwaniu i dużym nasileniu a początkiem choroby somatycznej
♦ Obecność zaburzeń emocjonalnych w okresie zaostrzeń i nawrotów
choroby
♦ Przewlekły fazowy przebieg
♦ Tendencja do występowania u jednej osoby wielu objawów typu
psychosomatycznego
♦ Rodzinne występowanie
CHOROBA PSYCHOSOMATYCZNA
Choroba/ zaburzenie, w której powstawaniu, przebiegu i zejściu
istotną rolę odgrywają czynniki psychiczne. Kryterium wyróżniającym
tę grupę jest znacznie większy udział w ich etiopatogenezie
uchwytnych czynników psychicznych.

PODZIAŁ ZABURZEŃ PSYCHOSOMATYCZNYCH:
I. Zaburzenia psychofizjologiczne czynnościowe:
1/ układ pokarmowy:
♦ nudności i wymioty psychogenne
♦ zaparcia
♦ dyskinezy dróg żółciowych
♦ zespół jelita nadwrażliwego (IBS)
2/ układ krążenia:
♦ częstoskurcz napadowy
♦ omdlenia psychogenne
♦ bóle, kłucia w okolicy serca
3/ układ oddechowy:
♦ kaszel psychogenny
♦ duszność psychogenna
♦ zespół hiperwentylacji
4/ układ mięśniowo-szkieletowy
♦ psychogenny kurcz karku
♦ bóle głowy i okolicy lędżwiowo-krzyżowej wywołane
wzmożonym
napięciem mięśniowym

II. Choroby psychosomatyczne:
1/ układ pokarmowy:
♦ choroba wrzodowa
♦ wrzodziejące zapalenie jelit (colitis ulcerosa)
2/ układ krążenia i naczyń:
♦ ch. niedokrwienna serca
♦ ch. nadciśnieniowa
♦ migrena
♦ ch. Raynauda
3/ układ oddechowy:
♦ naczynioruchowy i niesezonowy alergiczny nieżyt nosa
♦ astma
4/ skóra:
♦ atopowe zapalenie skóry
♦ łuszczyca
♦ łysienie plackowate
PRZEGLĄD CHORÓB PSYCHOSOMATYCZNYCH
Choroba wrzodowa żołądka
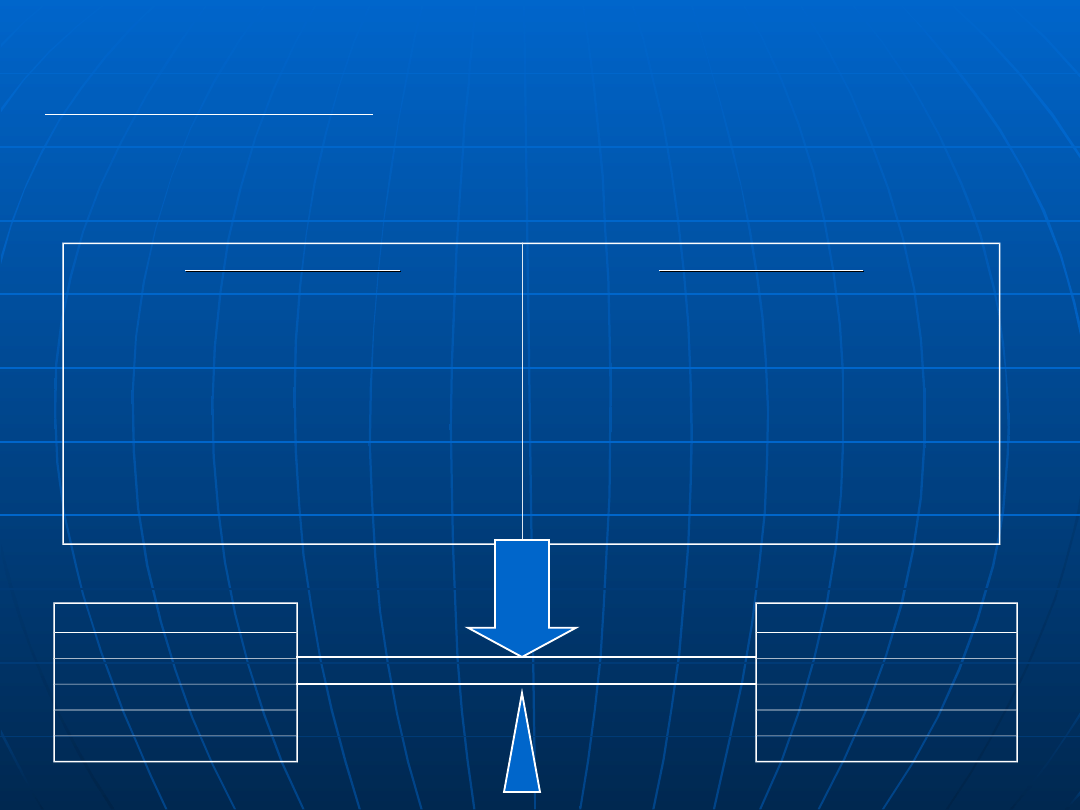
MODEL PODATNOŚĆ-STRES
PODATNOŚĆ - uwarunkowane konstytucjonalnie podłoże zmian somatycznych.
STRES - czynniki- psychiczne i socjalne, które mogą prowadzić do rozwoju choroby.
Cechy osobowości
Cechy osobowości
■
■
Lęk
Lęk
■
■
Usposobienie depresyjne
Usposobienie depresyjne
■
■
Niska samoocena
Niska samoocena
■
■
Chwiejność emocjonalna
Chwiejność emocjonalna
■
■
Głębokie przeżywanie trudności życiowych
Głębokie przeżywanie trudności życiowych
■
■
Niska tolerancja frustracji
Niska tolerancja frustracji
■
■
Dominacja, agresja
Dominacja, agresja
■
■
Poczucie zagrożenia
Poczucie zagrożenia
Czynniki socjalne
Czynniki socjalne
■
■
Zawody wywołujące napięcie lękowe
Zawody wywołujące napięcie lękowe
■
■
Nieprzewidywalność, niekontrolowalność
Nieprzewidywalność, niekontrolowalność
sytuacji życiowej (np. klęska żywiołowa, utrata
sytuacji życiowej (np. klęska żywiołowa, utrata
pracy)
pracy)
■
■
Niska klasa społeczna
Niska klasa społeczna
■
■
Bycie biednym
Bycie biednym
■
■
Brak sukcesów
Brak sukcesów
CZYNNIKI AGRESJI
CZYNNIKI AGRESJI
Helicobacter pylori
Helicobacter pylori
Kwas solny
Kwas solny
Pepsyna
Pepsyna
Palenie papierosów
Palenie papierosów
NLPZ
NLPZ
CZYNNIKI OCHRONY
CZYNNIKI OCHRONY
Produkcja śluzu
Produkcja śluzu
Przepływ krwi
Przepływ krwi
Wydzielanie HCO3
Wydzielanie HCO3
Prostaglandyny
Prostaglandyny
Śluzówka żołądka
Śluzówka żołądka

Choroba niedokrwienna serca
TRADYCYJNE CZYNNIKI RYZYKA
TRADYCYJNE CZYNNIKI RYZYKA
PSYCHOSOCJALNE CZYNNIKI
PSYCHOSOCJALNE CZYNNIKI
RYZYKA
RYZYKA
Palenie papierosów
Palenie papierosów
Wzór zachowania typu A
Wzór zachowania typu A
Nadciśnienie
Nadciśnienie
Wrogość
Wrogość
Hipercholesterolemia
Hipercholesterolemia
Złość
Złość
Cukrzyca
Cukrzyca
Niskie wykształcenie
Niskie wykształcenie
Otyłość
Otyłość
Wyczerpanie
Wyczerpanie
Mała aktywność fizyczna
Mała aktywność fizyczna
Niekorzystne wydarzenia życiowe
Niekorzystne wydarzenia życiowe

WZÓR ZACHOWANIA TYPU A
Definicja
Definicja
- zespół cech będących interakcją między osobowością,
- zespół cech będących interakcją między osobowością,
temperamentem a środowiskiem, który jak się sądzi jest czynnikiem ryzyka
temperamentem a środowiskiem, który jak się sądzi jest czynnikiem ryzyka
choroby niedokrwiennej serca oraz zawału serca.
choroby niedokrwiennej serca oraz zawału serca.
Charakteryzuje się:
A/ skrajnym współzawodniczeniem
B/ potrzebą osiągnięć i sukcesów
C/ agresywnością, wrogością, często silnie tłumioną
D/pośpiechem, niecierpliwością, nadmierną czujnością, pobudliwością
E/ wybuchowym sposobem mówienia
F/ poczuciem presji czasu
G/ nadmierną odpowiedzialnością
Wzór zachowania B jest przeciwnym biegunem wzoru A.
Przypisywany jest osobom, które
potrafią odprężyć się, nie spieszą się, są łagodne, łatwiej; doznają
satysfakcji, mają tendencję do poddawania się prądowi życia niż
do podejmowania ciągłej walki.

Nadciśnienie
Pacjenci z nadciśnieniem pierwotnym charakteryzują się:
■
Częstszym niż w populacji ogólnej występowaniem zaburzeń nerwicowych
■ Lękowym nastawieniem
■ Niskim stopniem samoakceptacji
■ Biernością w podejmowaniu działań życiowych
■ Tendencją do wycofywania się i szukania opieki
■ Egocentryzmem
■ Uległością i uprzejmością w kontaktach z innymi
■ Obawą przed odrzuceniem ze strony otoczenia, przez to nie wyrażają agresji
■ Niewyrażane emocje powodują wzrost napięcia wewnętrznego i
podwyższenie RR
Wrzodziejące zapalenie jelita grubego
Etiologia nie jest dokładnie poznana. Bierze się pod uwagę:
■ czynnik alergiczny (współistnieją katar sienny, pokrzywki, astma)
■ autoimmunologiczny
■ psychiczny (stres i aleksytymia)

ALEKSYTYMIA
Definicja: Zaburzenia w sferze poznawczej i emocjonalnej
Definicja: Zaburzenia w sferze poznawczej i emocjonalnej
charakteryzujące się:
charakteryzujące się:
trudnościami w werbalizowaniu i określaniu przeżywanych emocji
trudnościami w dostrzeganiu i wyrażaniu sygnałów płynących z ciała
brakiem zdolności do fantazjowania, rzadkimi snami
myśleniem nadmiernie konkretnym, tzw. operacyjnym, mówieniem o faktach
niemożnością przeprowadzenia introspekcji
konformizmem społecznym
ubogimi związkami interpersonalnymi z dużą tendencją do zależności
działaniem jako dominującym stylem życia (szczególnie biznesmeni)
Stwierdzono, że aleksytymicy z colitis ulcerosa gorzej radzą sobie w
sytuacjach stresowych, wykazują silną potrzebę zależności.
Na zaostrzenia mają wpływ:
■ Stres, który powoduje wzrost produkcji lizozymu a ten z kolei
prowadzi do
przekrwienia i nadczynności okrężnicy,
■ Krytyka, brak akceptacji oraz odrzucenie prawdziwe lub
wyimaginowane
chorego.

STRES
Definicja
Definicja
: nieswoista reakcja organizmu na wszelkie stawiane mu
: nieswoista reakcja organizmu na wszelkie stawiane mu
żądania (Selye)
żądania (Selye)
Fazv stresu:
A - stadium reakcji alarmowej
B - stadium odporności
C - stadium wyczerpania
• Stres psychologiczny (określony stan psychiczny, sytuacja, relacja między
jednostką a
otoczeniem)
• Stres jako strach - reakcja psychofizjologiczna (poznawcza, wegetatywno -
somatyczna,
behawioralna) na bodźce zewnętrzne i wewnętrzne
• Stres jako określona sytuacja:
■ Frustracyjna
A
B
C
Normalny poziom odporności
P
RZ
E
SZ
KO
DA
x
x
Wycofać
x cel zastępczy

■ Konfliktowa - pomiędzy:
dążeniem a dążeniem (osiołkowi w żłoby dano)
unikaniem a unikaniem (mniejsze zło)
dążeniem a unikaniem (do celu przez przeszkody)

Współczesną teoria (Lazarus i Folkman) - wzajemne oddziaływanie
człowieka i środowiska
Definicja: relacja oceniana przez jednostkę jako wymagająca wysiłku
adaptacyjnego bądź przekraczająca jej możliwości oraz godząca w dobre
samopoczucie człowieka
FAZY REAGOWANIA NA STRES:
bodziec
ocena pierwotna (poznawcza) - uznanie, że dana sytuacja jest
stresem (ocena
zagrożenia - np. wartości materialne, duchowe, zdrowie, samoocena,
bliscy)
ocena wtórna (szacowanie, ocena możliwości poradzenia sobie)
proces zmagania się (radzenia sobie)

Style radzenia sobie ze stresem:
1. KONFRONTACJA (zachowania zgodne z pierwszym impulsem) -
„zrobiłem coś,
nie wiem czy pomoże, ale przynajmniej spróbowałem" np. okazanie
złości
2. DYSTANSOWANIE SIĘ (usuwanie problemu ze świadomości) - „nie
dopuszczam do siebie tej myśli, staram się zapomnieć"
3. SAMOKONTROLA (kontrola emocji) - „przebiegłem w myślach co
zrobię"
4. PRZYJĘCIE ODPOWIEDZIALNOŚCI (uznanie własnej winy za zdarzenia)
5. POSZUKIWANIE WSPARCIA SPOŁECZNEGO (korzystanie z rzeczowej,
emocjonalnej i informacyjnej pomocy) - „prosiłem o radę,
przyjąłem współczucie"
6. UCIECZKA, UNIKANIE - (sen dłuższy niż zwykle, jedzenie, picie, leki
etc.)
7. PLANOWE ROZWIĄZYWANIE PROBLEMU - plan działania, koncentracja
na tym co zrobić
8. POZYTYWNE PRZEWARTOŚCIOWANIE - „odkryłem na nowo, co w życiu
jest ważne, zmieniłem się na lepsze jako człowiek"

4,6,8 - regulacja emocji (zależą w większym stopniu niż inne od cech
osobowości -optymizm /pesymizm, samoocena, poziom lęku)
2,6 - stosowane w celu redukcji lęku (niekorzystne)
8 - bardzo korzystne przy stresie związanym z przewlekłą chorobą

Konsekwencje stresu:
■ wegetatywno - somatyczne:
• perystaltyka (biegunka, ból brzucha)
• układ krążenia (tachykardia, bledniecie/czerwienienie)
• zwiększona potliwość i diureza
■ behawioralne
• napięcie / agresja bezpośrednia lub przemieszczona
(wyładowanie na niewinnej osobie lub rzeczy)
• wycofanie / rezygnacja (przeszkoda w ocenie nie do
przejścia),
powoduje stłumioną agresję
• fiksacja: niezmienne powtarzanie czynności, bezcelowe
ponawianie
próby pokonania problemu (gdy próby jednostki krzyżuje
wielokrotna
kara np. chirurg mimo niepowodzeń stosuje wciąż tę samą
metodę
operacyjną)
• regresja: zachowania dziecięce lub wulgarne)
■ konsekwencje odległe (silny, częsty stres)
• zaburzenia psychosomatyczne czynnościowe
• choroby psychosomatyczne
POZYCJ
POZYCJ
A
A
WYDARZENIE ŻYCIOWE
WYDARZENIE ŻYCIOWE
PUNKTY
PUNKTY
1.
1.
Śmierć współmałżonka
Śmierć współmałżonka
100
100
2.
2.
Rozwód
Rozwód
73
73
3.
3.
Separacja
Separacja
65
65
4.
4.
Kara więzienia
Kara więzienia
63
63
5.
5.
Śmierć bliskiego członka
Śmierć bliskiego członka
rodziny
rodziny
63
63
6.
6.
Kontuzja lub choroba
Kontuzja lub choroba
53
53
7.
7.
Ślub
Ślub
50
50
8.
8.
Wyrzucenie z pracy
Wyrzucenie z pracy
47
47
9.
9.
Pojednanie ze
Pojednanie ze
współmałżonkiem
współmałżonkiem
45
45
10.
10.
Przejście na emeryturę
Przejście na emeryturę
45
45
11.
11.
Zmiana stanu zdrowia członka
Zmiana stanu zdrowia członka
rodziny
rodziny
44
44
12.
12.
Ciąża
Ciąża
40
40
13.
13.
Problemy seksualne
Problemy seksualne
39
39
14.
14.
Pojawienie się nowego członka
Pojawienie się nowego członka
rodziny
rodziny
39
39
15.
15.
Nowy rodzaj interesów
Nowy rodzaj interesów
39
39
Skala Ponownego Przystosowania

16.
16.
Zmiana sytuacji finansowej
Zmiana sytuacji finansowej
38
38
17.
17.
Śmierć bliskiego przyjaciela
Śmierć bliskiego przyjaciela
37
37
18.
18.
Zmiana rodzaju pracy
Zmiana rodzaju pracy
36
36
19.
19.
Opuszczenie domu przez syna /
Opuszczenie domu przez syna /
córkę
córkę
29
29
20.
20.
Konflikt z teściami
Konflikt z teściami
29
29
21.
21.
Istotne osiągnięcie osobiste
Istotne osiągnięcie osobiste
28
28
22.
22.
Początek lub koniec szkoły
Początek lub koniec szkoły
26
26
23.
23.
Zmiana warunków życia
Zmiana warunków życia
25
25
24.
24.
Konflikt z szefem
Konflikt z szefem
23
23
25.
25.
Zmiana miejsca zamieszkania
Zmiana miejsca zamieszkania
20
20
26.
26.
Zmiana zachowań religijnych
Zmiana zachowań religijnych
19
19
27.
27.
Zmiana rytmu snu
Zmiana rytmu snu
16
16
28.
28.
Zmiana nawyków żywieniowych
Zmiana nawyków żywieniowych
15
15
29.
29.
Wakacje
Wakacje
13
13
30.
30.
Drobne wykroczenia
Drobne wykroczenia
11
11
Źródło: Holmes i Rahe, 1967 (wersja skrócona)

DEPRESJA
Definicja: Zespół chorobowych zaburzeń życia psychicznego, którego
dominującym objawem jest uczucie smutku, zniechęcenia lub stan
zobojętnienia i niezdolności do przeżywania wszelkich stanów
emocjonalnych
Rozpoznawanie depresji:
■ Rozpoznawanie przy pomocy kwestionariuszy (Hamiltona, Becka)
■ Kryteria diagnostyczne - co najmniej 1 duży i 3 dodatkowe (objawy
muszą występować co najmniej 2 tygodnie):
Objawy duże:
1. Obniżony nastrój,
2. Obniżony napęd psychoruchowy, .
3. Spowolniały tok myślenia.

Objawy dodatkowe:
1. zaburzenia rytmu dobowego: bezsenność, nadmierna senność,
budzenie się nad
ranem (3-4 rano), sen płytki, przerywany,
2. wahania dobowe nastroju: rano gorszy, lepszy po południu,
3. objawy somatyczne: wzrost lub spadek masy ciała, brak apetytu,
zaparcia,
suchość w ustach, zaburzenia cyklu miesięcznego, spadek libido
4. lęk, tzw. wolno płynący, często umiejscowiony np. w klatce piersiowej,
wrażenie ciężaru, duszności
5. negatywna ocena siebie, tzw. triada Becka ( dotyczy przeszłości,
teraźniejszości
i przyszłości), poczucie beznadziejności, braku własnej wartości,
ujemna ocena
swojego postępowania i perspektyw na przyszłość, zniechęcenie do
życia oraz
trudności w funkcjonowaniu społecznym.
6. Myśli i tendencje samobójcze, próby samobójcze, myśli o śmierci.

DEPRESJA PORONNA, MASKOWANA, SUBDEPRESJA,
EKWIWALENTY DEPRESJI.
Definicja: rodzaj depresji, w której objawy podstawowe i dodatkowe są słabo
nasilone lub depresja jako objaw podstawowy nie występuje
Występuje naprzemiennie z objawowymi zespołami depresyjnymi.
W leczeniu stosuje się leki przeciwdepresyjne.
Maski depresji
Bezsenność lub znaczne skrócenie snu nocnego z wczesnym budzeniem
się
Zaburzenia lękowe, lęk przewlekły bądź napadowy, o falującym nasileniu,
okresowe występowanie natręctw
Maski psychosomatyczne: pseudoangina pectoris, stany spastyczne jelit i
dróg
żółciowych, świąd, zespół niespokojnych nóg
Maski bólowe: bóle głowy, okolicy krzyżowej, neuralgia nerwu
trójdzielnego,
twarzowego i kulszowego
Jadłowstręt
Okresowe nadużywanie alkoholu lub leków (co prawdopodobnie wiąże się z
próbami złagodzenia złego samopoczucia

ZABURZENIA NERWICOWE
OBJAWY OSIOWE:
1. Lęk
2. Zaburzenia wegetatywne
3. Egocentryzm (m.in. poczucie wyjątkowości swoich objawów)
4. Błędne koło (lęk nasila objawy wegetatywne a objawy nasilają lęk)
PRZYKŁADOWE OB JAWY ZABURZEŃ NERWICOWYCH:
Objawy somatyczne:
■ Bradykardia, tachykardia, zaburzenia ortostatyczne, omdlenia
■ Pieczenie, nudności, wzdęcia, zaparcia, biegunki
■ Duszność, napadowa hiperwentylacja
■ Jąkanie, tiki
■ Niedowidzenie, niedosłuch
■ Częste oddawanie moczu, zaburzenia erekcji, zaburzenia miesiączkowania

Zaburzenia przeżywania:
■ Lęk
■ Niepokój
■ Napięcie
■ Fobie
■ Lękowe oczekiwanie
■ Obniżenie nastroju
■ Poczucie rozdrażnienia, irytacji
■ Poczucie trudności w koncentracji uwagi
■ Poczucie obniżonej sprawności fizycznej i intelektualnej
■ Zaburzenia pamięci
■ Nastawienie hipochondryczne
■ Poczucie obcości i zmiany w otoczeniu (dereałizacja)
Zaburzenia zachowania:
■ Natrętne czynności
■ Zahamowania w kontaktach międzyludzkich
■ Zachowania regresywne (niedojrzałe)
■ Zachowania impulsywne

Definicja: uczucie obawy spowodowane przewidywanym
zagrożeniem, którego źródło może znajdować się na zewnątrz
(bodźce z otoczenia) lub wewnątrz (bodźce z ciała lub
psychiki)
LĘK:
Strach - przyczyna konkretna
Lęk - przyczyna trudna do sprecyzowania
! Jeżeli pacjent zgłasza lekarzowi lęk to znaczy to, że siła lęku
przekracza jego możliwości radzenia sobie z nim.

Przyczyny nienerwicowe:
• Choroby układu krążenia (np. zawał zagrażający,
napadowa tachykardia, zator tętnicy płucnej)
• Choroby endokrynologiczne (np. nadczynność tarczycy,
guz chromochłonny nadnerczy, rakowiak)
• Reakcja anafilaktyczna
• Hipoglikemia
• Hipoksja
• Hipowolemia (np. krwotok)
• Zespół abstynencyjny (alkohol, leki psychotropowe)
• Początek stanów majaczeniowych
• Zatrucia (amfetamina, kofeina)
• Zespół psychoorganiczny (encefalopatia, zespół pourazowy)

Diagnostyka
O CZYM NALEŻY PAMIĘTAĆ:
■
Zawsze bierzemy pod uwagę możliwość nerwicy
■ Pamiętamy, że większość chorych nie dopuszcza do siebie myśli o
innej chorobie (nie można zbywać pacjentów stwierdzeniem: „nie
panu
nie jest, to tylko nerwica”
■ Często występują postacie mieszane
■ Najbardziej dotkliwe objawy dotyczą intymnych sfer życia pacjenta
(przeżycia religijne, seks, poczucie winy) co powoduje niechęć
mówienia
■ Zlekceważenie pacjenta powoduje frustrację, poczucie beznadziei i
może wpłynąć na rozwój choroby
■ Farmakoterapię włączamy dopiero w razie niezadowalających
rezultatów psychoterapii

PODSTAWOWE ELEMENTY BADANIA:
Badanie somatyczne
Badanie psychiatryczne
1. Wywiad
■ bezpośredni powód szukania pomocy lekarskiej
(często ujawnia wstydliwe okoliczności)
2. Ocena stanu psychicznego:
■ Zachowanie
■ Orientacja
■ Stan emocjonalny
■ Tok myślenia
■ Objawy wytwórcze

Różnicowanie
1. z objawami rzekomonerwicowymi
NERWICA
NERWICA
ZESPÓŁ
ZESPÓŁ
RZEKOMONERWICOWY
RZEKOMONERWICOWY
■
■
wystąpienie obj.
wystąpienie obj.
nerwicowych w innych
nerwicowych w innych
okresach
okresach
■
■
związek czasowy pomiędzy
związek czasowy pomiędzy
pojawieniem się objawów
pojawieniem się objawów
nerwicowych a zmianami
nerwicowych a zmianami
sytuacji psychicznej chorego:
sytuacji psychicznej chorego:
-utrudnienie zaspokajania
-utrudnienie zaspokajania
potrzeb życiowych
potrzeb życiowych
- pojawienie się silnego
- pojawienie się silnego
zagrożenia, wstydu lub
zagrożenia, wstydu lub
poczucia winy
poczucia winy
- utrata poczucia
- utrata poczucia
bezpieczeństwa
bezpieczeństwa
- konflikty pomiędzy
- konflikty pomiędzy
pragnieniami a systemem
pragnieniami a systemem
wartości (kontakt z pokusami)
wartości (kontakt z pokusami)
■
■
związek czasowy pomiędzy
związek czasowy pomiędzy
pojawieniem
pojawieniem
się objawów a rozwojem
się objawów a rozwojem
choroby
choroby
somatycznej
somatycznej
■
■
nagłe (kilka godzin)
nagłe (kilka godzin)
rozwinięcie się
rozwinięcie się
objawów
objawów
■
■
pierwszorazowy epizod
pierwszorazowy epizod
(zwłaszcza w
(zwłaszcza w
starszym wieku)
starszym wieku)
■
■
obj. zespołu
obj. zespołu
psychoorganicznego
psychoorganicznego
■
■
jakiekolwiek zaburzenia
jakiekolwiek zaburzenia
świadomości
świadomości
2. z depresją - wywiad w kierunku depresji

PRZEGLĄD ZABURZEŃ NERWICOWYCH
:
1) REAKCJA NA CIĘŻKI STRES I ZABURZENIA ADAPTACYJNE:
Zaburzenia adaptacyjne:
■ Zmiana sytuacji życiowej (początek objawów ok. 1 m-c po zmianie
sytuacji)
■ Czas trwania max. 6 m-cy
Ostra reakcja na stres:
■ Początek kilka minut, koniec kilka godzin / dni
■ Objawy: silne emocje, zawężenie świadomości, obj.wegetatywne
Zaburzenia stresowe pourazowe:
■ Przebieg falowy
■ Objawy: częste wracanie we wspomnieniach, przytępienie
emocjonalne,
obj.wegetatywne, bezsenność
■ Błędem jest dawać czas na zabliźnienie ran

2) ZABURZENIA LĘKOWE:
Zaburzenia lekowe uogólnione:
■ najczęstsze zaburzenie lękowe (ale u 90% współistnienie innych
■ lęk uporczywy, wolnopłynący, bez związku z sytuacją zewnętrzną
■ obawy o przyszłość (coś złego się stanie)
■ napięcie mięśni (niezdolność rozluźnienia się, napięciowe bóle
głowy
■ nadmierne pobudzenie wegetatywne
■ przebieg przewlekły, czasem zaostrzenia, rzadziej okresowe
remisie chorzy
często przyzwyczajają się do dolegliwości i nie zgłaszają ich
lekarzowi

Zaburzenia lekowe z napadami lęku panicznego:
■ Nawracające ataki paniki nie związane z żadną szczególną
sytuacją
■ Lękowi towarzyszą:
- tachykardia, kołatania
- pocenie się
- drżenie, trzęsienie się
- bóle lub niecharakterystyczne dolegliwości w klatce
piersiowej
- nudności lub niecharakterystyczne dolegliwości w jamie
brzusznej
- wrażenie duszności i tachypnoe
- zawroty głowy, zachwiania równowagi, omdlenia
- poczucie obcości własnej osoby (depersonalizacja) lub
otoczenia
(derealizacja)
- parestezje, dreszcze lub uderzenia gorąca
- wtórny strach przed śmiercią lub zwariowaniem

■ Rozpoznanie:
- Kilka ataków w ciągu 1 miesiąca
- Ataki w okolicznościach obiektywnie bezpiecznych
- Ataki nie są ograniczone do określonych, możliwych do
przewidzenia sytuacji
- Między atakami lęk nie występuje (może być obawa przed
powtórzeniem ataku)
- Czas trwania: narastanie objawów 4-6 (max. 10) minut,
cały napad
20-30 minut
■ Może występować z agorafobią lub bez
■ U 40% napady w trakcie snu
■ Częściej u kobiet
■ 90% chorych sądzi, że są to objawy choroby somatycznej

Zaburzenia lękowe w postaci fobii:
Definicja: tendencja do unikania określonej sytuacji i występowania
lęku, jeżeli
do tej sytuacji dojdzie
Agorafobia:
■ Lęk przed znalezieniem się w miejscu, z którego trudno się
wydostać albo
trudno uzyskać pomoc
■ Często rozwija się w związku z wcześniejszymi napadami paniki
Fobie społeczne:
■ Strach przed uważną obserwacją ludzi, unikanie sytuacji
społecznych
■ Osoby taki uważają się za skromne, nieśmiałe ale nie chore
Fobie izolowane (specyficzne)
■ Np. zamknięcie pomieszczenia, wysokość, jedzenie pewnych
pokarmów,
widok krwi, bliskość niektórych zwierząt, uderzenia piorunów
■ Chorzy unikają owych sytuacji, zwykle nie podejmują terapii

3) ZABURZENIA DYSOCJACYJNE (KONWERSYJNE):
■ Objawy zwykle odpowiadają wyobrażeniom pacjenta na temat określonej choroby
Amnezja dysocjacyjna
Fuga dysocjacyjna
Osłupienie dysocjacyjne
Zaburzenia transowe
Dysocjacyjne zaburzenia ruchu
Drgawki dysocjacyjne
Dysocjacyjne znieczulenie i utrata czucia zmysłowego

4) ZABURZENIA OBSESYJNO - KOMPULS YWNE (NERWICA NATRĘCTW):
Definicja: nasuwające się wbrew woli myśli i wyobrażenia (obsesje)
oraz odczuwanie wewnętrznego przymusu powtarzania pewnych
czynności (kompulsje)
■ Cechy niezbędne do rozpoznania:
- Trwają minimum 2 tygodnie i stanowią przyczynę cierpienia i
zakłóceń w
funkcjonowaniu społecznym
- Myśli lub impulsy rozpoznawane są przez pacjenta jako własne
- Co najmniej jedna myśl lub działanie, którym chory nie może się
przeciwstawić
- Myśli, wyobrażenia, impulsy są zawsze nieprzyjemne
■ Wiele osób uważa to za wstydliwy problem a nie za chorobę
■ Najczęstsze obsesje i kompulsje: mycie rąk. Uczenie słupów
telegraficznych,
zbieranie śmieci na ulicy, bluźniercze myśli lub wyobrażenia

5) ZABURZENIA POD POSTACIĄ SOMATYCZNĄ (SOMATOMORFICZNE):
Definicja: powtarzające się występowanie objawów połączone z
uporczywym domaganiem się powtarzania badań lekarskich pomimo
wielokrotnych negatywnych wyników i zapewnień i lekarzy o braku
choroby
Zaburzenia somatyzacyine
Zaburzenia hipochondryczne
Zaburzenia autonomiczne
Uporczywe bóle psychogenne
6) NEURASTENIA:
■ wzmożone uczucie zmęczenia po wysiłku umysłowym lub osłabienie i wyczerpanie
nawet po minimalnym wysiłku fizycznym
■ trudność w koncentracji (częste rozpraszanie uwagi przez nagłe skojarzenia lub
wspomnienia)
■ zwroty i bóle głowy
■ zamartwianie się swym złym samopoczuciem
■ drażliwość
■ anhedonia
■ zaburzenia snu

POSTĘPOWANIE:
1. Badanie + diagnoza
2. Decyzja co do dalszego leczenia
3. Wstępne interwencje psychoterapeutyczne i / lub farmakologiczne
ZALECANA POSTAWA LEKARZA:
Niezbędne są samoobserwacja i samokontrola lekarza
■ Cierpliwość i spokój (redukują niepokój)
■ Aktywność i zdecydowanie (zwiększają poczucie bezpieczeństwa)
■ Chęć zrozumienia chorego (zwiększają poziom zaufania do lekarza)
■ Konsekwentne rozpoznawanie objawów pacjenta jako przejawów jego choroby,
profesjonalizm (zmniejszenie poczucia winy, redukcja niepokoju)
■ Wysłuchanie i uwzględnianie życzeń pacjenta (lepsze nawiązywanie kontaktu - chory
widzi,
że lekarz chce nawiązać z nim dialog)
■ Naturalność zachowań
■ Unikanie podstawowych błędów:
- Błąd „postawy podmiotu do przedmiotu" (pseudonaukowa obrona lekarza przed
intensywnymi
przeżyciami emocjonalnymi)
- Błąd maski (hamowanie ekspresji emocjonalnej pod którą kryje się niepokój
wewnętrzny)
- Błąd sędziego (z góry determinuje nastawienie emocjonalne, nasila zachowania
obronne
pacjenta)

PSYCHOTERAPEUTYCZNE ROZUMIENIE RELACJI Z PACJENTEM
■ Przeniesienie:
Intensywny charakter kontaktu lekarz- pacjent sprawia, że lekarz zajmuje jedno z
najważniejszych miejsc
w świecie przeżyć chorego. To powoduje aktywację wcześniejszych wzorców zachowań
wobec
najważniejszych w życiu pacjenta osób (autorytetów)
■ Przeciwprzeniesienie:
Zachowania lekarza wobec pacjenta wzbudzone przez wzajemny kontakt
■ Przeniesienie i przeciwprzeniesienie to procesy całkiem naturalne. Należy je analizować i
interpretować
tylko w przypadku „dziwnych zjawisk" np.
■ Skrajna uległość pacjenta
■ Skrajna agresja pacjenta
■ Idealizowanie osoby lekarza
■ Dewaluowanie osoby lekarza
■ Poczucie, że traktujemy pacjenta w szczególny sposób (bardzo lubimy, nie lubimy,
podziwiamy, drażni
nas etc)
ZWIĘZŁA DIAGNOZA PSYCHOTERAPEUTYCZNA:
1. Jakie objawy ma pacjent?
2. Jakie sytuacje powodują lub nasilają te objawy?
3. Czy pacjent jest zdolny do nawiązania kontaktu psychoterapeutycznego?
■ Czy uznaje autorytet lekarza i wypełnianego zalecenia?
■ Czy szczerze i otwarcie rozmawia z lekarzem o sobie?
4. Czy pacjent jest zdolny do tolerowania przykrych uczuć?
!Warto rozłożyć diagnozę na 2 spotkania, gdyż na 2-gim spotkaniu pacjent czuje się swobodniej i bezpieczniej

PODSTAWOWE INTERWENCJE PSYCHOTERAPEUTYCZNE
1. Wyjaśnienie chorobowego charakteru objawów i omówienie możliwości leczenia
2. Wzmacnianie poczucia bezpieczeństwa
3. Wzmacnianie samooceny siebie u chorego w zakresach gdzie jest ona zaniżona
4. Ułatwianie odreagowania przykrych emocji (wypłakanie się, wygadanie)
5. Wzbudzanie nadziei
6. Zachęcanie pacjenta do podejmowania określonych aktywności poza sesją
7. Przeżywanie korektywnych doświadczeń emocjonalnych w relacji z lekarzem
FARMAKOTERAPIA:
■ Zaburzenia lekowe z napadami leku flek paniczny) - leki przeciwdepresyjne
■ Ostry lęk - benzodiazepiny
■ Uporczywy lęk - buspiron
■ Objawy wegetatywne - propranolol
! Leki są jedynie dodatkiem do oddziaływań psychoterapeutycznych.

PSYCHOONKOLOGIA
WZÓR ZACHOWANIA TYPU C
Definicja: biopsychospołeczny wzorzec zwiększonej podatności na choroby nowotworowe
CECHY:
■ supresja emocji (głównie złości), stresu i spontanicznych zachowań
■ rozładowywanie ich przez rytuały np. jedzenie, nałogi łub przeczekanie I
■ zaprzeczanie konfliktom
■ nieświadomość swoich potrzeb
■ sztywne dostosowanie do norm społecznych
■ podporządkowanie się władzy, autorytetom, brak asertywności
■ obniżony poziom samoszacunku
■ pasywność w codziennym życiu
■ depresyjność i poczucie beznadziejności jako reakcja na trudne sytuacje
INNE:
o korelacja ze stresem: przyspiesza przebieg choroby
o niedawna utrata bliskiej osoby (6 m-cy - 8 lat)
o trudność w nawiązywaniu bliskich związków (1 związek lub cel życiowy jako oś całego życia -
silna
inwestycja emocjonalna z dużą satysfakcją)
o dobrzy, pogodni, uprzejmi, wrażliwi, niesamolubni. pogodnie znoszący przeciwności losu,
tzw. „świeci
ludzie"

rozwój osobowości typu C
„DZIECKO GRZECZNE I DOROSŁE"
symbiotyczny związek z rodzicami, trudność indywidualnego rozwoju jako
jednostki
liczne zakazy i nakazy dotyczące wyrażania własnych potrzeb,
emocji, myśli i zachowań
mała świadomość sygnałów płynących z ciała
koncentracja na potrzebach rodziców, poczucie nieważności,
swojej osoby i bezsilności
ignorowanie emocji i potrzeb dorastającego człowieka
bezdyskusyjna akceptacja zadań określonych przez rodziców
tłumienie wyrażania sprzeciwu

TEORIA WIELOCZYNNIKOWEJ ETIOLOGII RAKA
Karcinogen naruszenie struktury komórek
■ związek z kulturą: np. nałogi, styl jedzenia
■ niekorzystny styl ulegania nałogom: nałóg jako cel
sam w
sobie, przekształcenie nawyków w obsesje
Brak reakcji naprawczej na skutek destruktywnego
przeciążenia organizmu, które zachodzi:
■ w niewłaściwych czynnościach (np. palenie podczas zapalenia oskrzeli)
■ zbyt często
■ pod wpływem stresu i lęku
■ przy braku zdrowych zachowań np. uprawianie sportu
WAŻNE: Stopnie nasilenia przeciążeń:
od czasu do czasu > O.K.
często przy dobrej kompensacji (pomyślne okoliczności, wspierające związki)
często przy braku kompensacji
Rozrost i zrakowacenie w wyniku spadku
odporności spowodowanego:
■ długotrwałym niepokojem i stresem
■ typem C zachowania
■ brakiem rozładowania napięcia nawet w reakcjach psychosomatycznych
■ przy stałym odgrywaniu swojej roli

Rak płuc
1. Papierosy, styl palenia (mało / dużo, zaciąganie / niezaciąganie, po posiłku / na czczo, bunt / niewyróżnianie, stres / przyjemność / odwrócenie uwagi)
2. Tłumienie sygnałów z ciała
3. Cechy psychiczne:
■ Niemożność wyrażania emocji tzw. gniewna bezradność
■ Palenie jako jedyny sposób wyrażania napięć
■ Zaprzeczanie istnieniu problemów
■ Silna zależność od innych
■ Konformizm w sytuacjach społecznych
Rak żołądka i jelita grubego
1. Szkodliwe pokarmy i zaburzenia perystaltyki oraz sposób jedzenia np. jedzenie agresywne
2. Jedzenie lub defekacja pod wpływem stresu oraz tłumienie objawów dyskomfortu
3. Cechy psychiczne i styl życia:
■ nawyki żywieniowe nabywane są we wczesnym okresie życia, silne zakorzenienie
negatywnych wzorców, silnie emocjonalne podejście (np. agresywny trening
czystości jest
istotnym czynnikiem zaparć nawykowych
■ typ C zachowania
■ jedzenie jako jedyny sposób na stres lub uzyskanie poczucia bezpieczeństwa

Rak szyjki i macicy
1. Nieuporządkowane życie erotyczne swoje lub partnera
2. Brak podniecenia we współżyciu, napięcie i stres powodują
podrażnienia i stany
zapalne
3. Cechy psychiczne i styl życia:
■ Brak troski o własne ciało
■ zobojętnienie i niezadowolenie z życia
■ ambiwalencja wobec seksu (bogate doświadczenia ale mało
przyjemności - seks jako nawyk)
■ przesadne skupianie uwagi na mężczyznach kosztem własnej
tożsamości (seks jako miernik własnej wartości i poczucia
bezpieczeństwa)
Rak sutka
Role piersi:
■ anatomiczna
■ tożsamość, atrakcyjność seksualna (w krajach cywilizowanych)
1. Hormony, geny, dieta??
2. Ciąża - sytuacja idealna
Seks - stres i brak podniecenia, brak hormonów wytwarzanych podczas
seksu
3. Cechy psychiczne i styl życia:
■ negatywny stosunek do swoich piersi i kobiecości, słabe poczucie kobiecej tożsamości
■ brak odbioru sygnałów z piersi, tłumienie nieprzyjemności
■ niezdolność do wyrażania gniewu i stresu
■ niedostępność i dystans w seksie

Strategia prewencji:
1.zamiana zwyczajów narażających na karcinogeny
2.nauczenie nowych sposobów zwracania uwagi na sygnały z ciała
3.poświęcenie większej uwagi samemu sobie
4.poprawienie funkcji narządu budzącego szczególny niepokój
5.lepsze ułożenie stosunków z innymi, realistyczne patrzenie na siebie, bardziej
zdecydowane ćwiczenie ciała i umysłu
6.zdrowe radzenie sobie ze stresem i zdenerwowaniem

METODA SIMONTONÓW:
Wyniki badań (Lancet 1989): 2-krotne wydłużenie czasu przeżycia
Rola pacjenta I
■ przezwyciężanie szoku i odzyskanie poczucia bezpieczeństwa
■ wzbudzenie woli przetrwania i walki z rakiem
■ tworzenie wspierających związków z innymi, możliwość wyrażania emocji, zaspokojenie
potrzeby
ukojenia (paradoksalnie rak jest aprobowanym społecznie uzasadnieniem otrzymania
pociechy)
■ nauczenie się asertywności (uzyskanie właściwego stosunku do własnych potrzeb) i
pozbycie się za to
poczucia winy
■ oswajanie ze zmianami fizycznymi (depresje, lęki, zaburzenia seksualne)
Rola nastawienia w procesie chorobowym:
■ wpływ woli życia i woli walki z chorobą na jej przebieg: wzmocnienie, poprawa stanu
klinicznego
Cechy charakterystyczne woli życia:
■ Radość życia
■ Obecność celów życiowych
■ Współodpowiedzialność w leczeniu
■ Aktywność
■ Wiara w wyzdrowienie
■ samospełniające się przepowiednie np. ilość skutków ubocznych chemioterapii
jest mniejsza
przy pozytywnym stosunku do terapii
■ nastawienie do terapii jest równie dobrym prognostykiem terapii jak stopień
nasilenia choroby
■ bardzo silnie ugruntowane negatywne społeczne przekonanie o raku (też u
lekarzy np. rak =
śmierć) ma silny wpływ na chorych, odbierając im z góry nadzieję i siłę
do walki z chorobą nie
ma „fałszywej nadziei”. Życie bez nadziei to nie realizm ale pesymizm

PROGRAM LECZENIA WG SIMONTONÓW
1. Uczestnictwo we własnym zdrowiu
■
Identyfikacja sposobu partycypacji w chorobie
■
Skala Holmesa i Rahe'a (6-18 m-cy)
- Sposób reagowania na stresy
- Ocena najsilniejszych obecnie stresów
- Wzięcie odpowiedzialności (bez poczucia winy)
2. Identyfikacja korzyści płynących z choroby
■
Jakie potrzeby zaspokaja choroba?
■
Uświadomienie pełnego prawa i zasadności tych potrzeb
■
Znalezienie bezpośredniego sposobu ich zaspokajania
3. Relaks i wizualizacja
■
obniżenie stresu, lęku I
■
zwiększenie akceptacji własnego ciała
■
kontrola fizjologii przez obrazy myślowe (łatwiejsza niż podczas samej
relaksacji)
■
intensyfikacja efektu placebo przy stosowaniu leków
4. Tworzenie przyszłości, wyznaczanie celów
■
Posiadanie celów powoduje: wzrost woli życia, poczucie panowania nad
życiem i poprawienie własnego wizerunku
■
Charakterystyka celów życiowych
- Wymierne i realistyczne
- Zależne tylko od pacjenta
■
Rak często oznacza zaprzestanie życia

5. Opanowanie bólu
■
Silna zależność bólu od psychiki: napięcie i lęk nasila ból; relaksacja, przyjemne zajęcia zmniejszają ból
■
„Korzyści" z bólu:
- przypominanie innym o chorobie
- pozwolenie sobie na wymaganie miłości i szacunku
- odwrócenie uwagi od bolesnych konfliktów
6. Aktywność fizyczna
■
zmniejszenie stresu
■
stymulacja immunologiczna
■
wzrost produkcji endorfin
7. Pokonywanie lęku przed nawrotem i śmiercią
■
przygotowanie się na możliwość śmierci powoduje spadek lęku
■
wsparcie ze strony bliskich i lekarza
■
niedopuszczenie do negatywnego przekonania o chorobie
8. System wsparcia rodzinnego:
■
konieczność akceptowania uczuć pacjenta i własnych oraz zachęcanie do ich otwartego wyrażania bez oceny
■
próba rzeczywistego rozumienia próśb chorego:
Np.: „Zostaw mnie”
agresja
zrozumienie
O.K
.
Nie jestem pewien czy chcesz żebym
został czy wyszedł

„co mogę dla Ciebie zrobić ? ”
„Weź ode mnie cholerna chorobę” (gniew)
agresja
zrozumienie
wycofanie
„rozumie Cię ale boli mnie gdy tak”
■ rezygnacja ze stwierdzeń typu:
• nie umrzesz
• nie myśl tak
• przestań litować się nad sobą

ETAPY ADAPTACJI DO CHOROBY NOWOTWOROWEJ (wg E.Kiibler-Ross)
1. Zaprzeczenie
Większość pacjentów reaguje słowami: „nie, to nie ja, to nie może być prawda", „ to
pomyłka w diagnozie"
itp. Zaprzeczenie jest mechanizmem obronnym na doznany wstrząs, po dowiedzeniu się o
diagnozie.
2. Gniew, wrogość
Kiedy nie można dłużej zaprzeczać rzeczywistości, następuje uczucie gniewu, rozżaleni
wściekłości.
Pada następne pytanie: "Dlaczego właśnie ja?". Pacjent wyraża swoje emocje w kierunku
bliskich, Boga,
często wobec lekarza.
3. Targowanie się
Chory próbuje zawrzeć pewnego rodzaju układ, który zapewne opóźni nieuniknione
wydarzenie, jest w
rzeczywistości próbą odroczenia wyroku, „Może Bóg mnie wysłucha jeśli Go gorąco
poproszę", pragnie
dożyć jakiejś rocznicy, wydarzenia, planuje, to co zrobi, gdy powróci do sił, zdrowia.
4. Depresja
Gdy chory już nie zaprzecza, przestaje złościć się i targować, nadchodzi depresja wraz z
pojawianiem się
nowych objawów, gdy musi znowu pójść do szpitala, poddać się następnej operacji. Apatia,
bierność, nie
akceptowanie siebie w chorobie, reakcja na utraty minione i przyszłe.
5. Pogodzenie się
Jeśli pacjent miał dość czasu i nie spotkała go nieoczekiwana śmierć i doznał pewnej
pomocy, by przejść
opisane etapy osiąga fazę pogodzenia się z losem. Ten etap jest niemal pozbawiony uczuć,
pacjent nie walczy, oczekuje końca.

Mechanizmy obronne w chorobie
Definicja; nawykowe, nieświadome sposoby redukcji napięcia i lęku, zmierzające
do utrzymania pozytywnej samooceny bez zmiany sytuacji zagrażającej. Dają czas
na oswojenie się, zaadaptowanie do trudnej sytuacji jaką jest choroba. Dzielą się na
regresywne i sensytywne.
Regresywne (unikanie zmierzenia się z chorobą):
Zaprzeczania: pacjent nie przyjmuje faktu, że jest chory, nie przyjmuje do wiadomości
konsekwencji choroby. Np. pacjent po bezbólowym zawale serca w pierwszej dobie wstaje z
łóżka, w ten nieświadomy sposób udowadniając sobie i innym, że jest zdrowy. Zaprzeczanie jest
najczęstsze u pacjentów onkologicznych, może odegrać pozytywną rolę na początku o ile
pacjent nie zaniecha leczenia.
Tłumienie, wypieranie- usuwanie, niedopuszczanie do świadomości faktu bycia chorym. Np.
pacjent nie chce nic wiedzieć o chorobie, zapomina o przyjmowaniu leków, o zaleceniach
lekarskich, terminach wizyt.
Racjonalizacja: intelektualne opracowanie, rozumowe wyjaśnienie dolegliwości. Np. „ to
przebarwienie na skórze to wynik uderzenia i samo zniknie"," po chemioterapii zwykle mam
wymioty, ale teraz to się na pewno czymś zatrułam".
Projekcja: rzutowanie na otoczenie własnych cech, przypisywanie ich innym ludziom lub
narządom, np. „ja to mam szczęście, wokół wszyscy tacy chorzy, biedni a ja nie", „ raka to ja
nie mam, ale serca za to bardzo chore".

Sensytywne( zmierzenie się z
chorobą):
Selektywne przetwarzanie informacji: skupianie się na jednych a pomijanie
drugich, wyszukiwanie i koncentrowanie się na pozytywnych a zapominanie
niepomyślnych.
Zachowania magiczne: „targowanie się z Bogiem”, zdobywanie cudownych
leków, metod ze ślepą wiarą w ich skuteczność.
Rozszczepienie obrazu choroby: „rak to niebezpieczna choroba, ale u mnie jest
łagodna".
Ucieczka w marzenia: „Jak poczuję się lepiej, to wyjadę, zrobię... "itp.
Zabezpieczanie się: „Abym nie miała raka w drugiej piersi, proszę mija usunąć".
Postawa samowystarczalności: „Dam sobie radę sama, jestem silna, nie
potrzebuję niczyjej”

STRATEGIE RADZENIA SOBIE Z CHOROBĄ
Ucieczka [np. samobójstwo, nadużywanie leków alkoholu,
rezygnacja]
Likwidacja lub zmniejszenie zagrożenia [poszukiwanie opieki,
troski lub wsparcia, konfrontacja, samokontrola, przyjęcie
odpowiedzialności, pozytywne przewartościowanie - bardzo korzystne
w eh. przewlekłej]
Niedostrzeganie zagrożenia [usuwanie problemu ze
świadomości, &,. unikanie, działania stojące w sprzeczności z chorobą]
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
Wyszukiwarka
Podobne podstrony:
Zaburzenia Somatomorficzne i dysocjacyjne , psychologiaWSFIZ-notatki, Semestr5, Zaburzenia zachowan
Zaburzenia somatomorficzne i dysocjacyjne, Psychopatologia
Zaburzenia Somatoformiczne - psychopatologia, Kliniczna
Galińska Elżbieta, Dudek Zenon Słownik wybranych terminów z zakresu somatoterapii i psychoterapii c
Psychologia wykład 1 Stres i radzenie sobie z nim zjazd B
Psycholgia wychowawcza W2
Broń Psychotroniczna
Psychologia katastrof
Metody i cele badawcze w psychologii
Wstęp do psychopatologii zaburzenia osobowosci materiały
02metody badawcze psychologii spolecznej2id 4074 ppt
06 Psych zaburz z somatoformiczne i dysocjacyjne
więcej podobnych podstron