
Zaburzenia elektrolitowe i
Zaburzenia elektrolitowe i
wodne zagrażające życiu
wodne zagrażające życiu
Wojciech Kosiak
Klinika Chorób Nerek i Nadciśnienia Dzieci i Młodzieży

Total body water
Total body water
Całkowita woda w organizmie:
u noworodka 75% masy ciała
po 1 r.ż. 60% masy ciała
w wieku pokwitania:
chłopcy 60%
masy ciała
dziewczęta 50%
masy ciała

Total body water
Total body water
noworodek:
ECF
ECF > ICF
diureza: ECF
wzrost komórek: ICF
po 1 r.ż. : ECF <
ICF
ICF
Total Body Water
Total Body Water
ECF
ECF
płyn
zewnątrzkomórkowy
ICF
ICF
płyn
wewnątrzkomórkowy
osocze
osocze
płyn
płyn
międzykomórko
międzykomórko
wy
wy
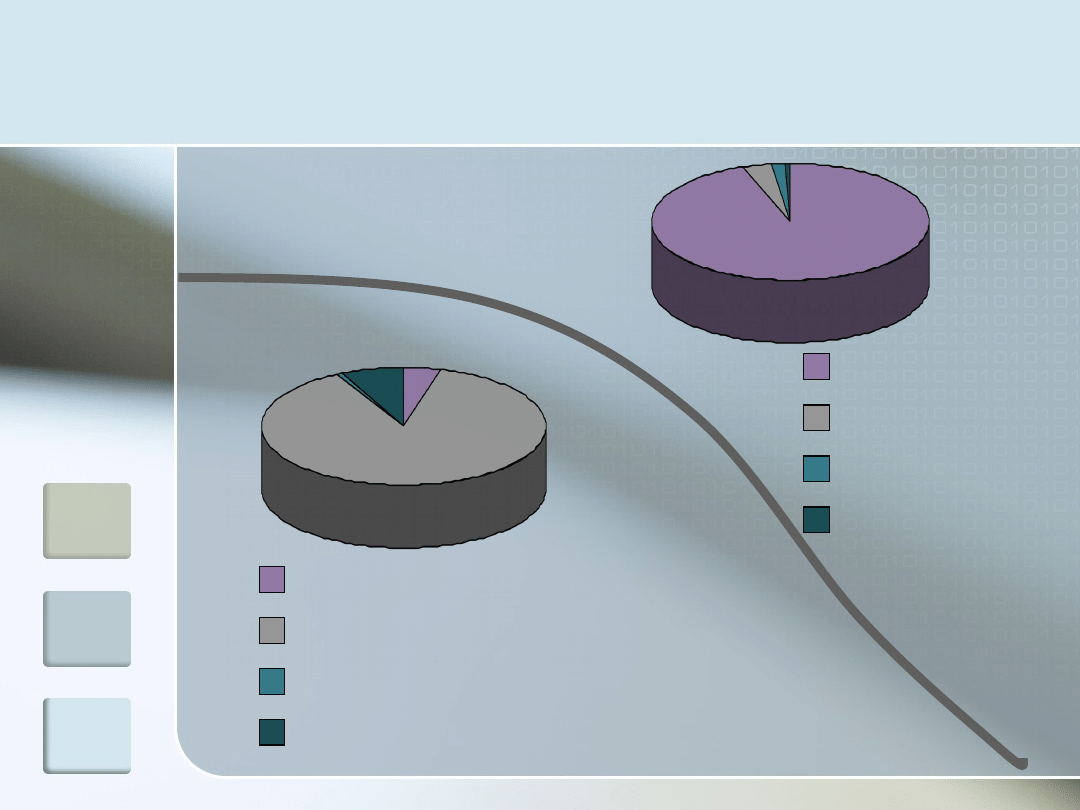
Elektrolity - skład
Elektrolity - skład
wewnątrzkomórkowo
zewnątrzkomórko
wo
Na 5-10 mmol/l
K 160 mmol/l
Ca 1 mmol/l
Mg 13 mmol/l
Na 142 mmol/l
K 5 mmol/l
Ca 2,5 mmol/l
Mg 1 mmol/l

Osmolalność
Osmolalność
Prawidłowa osmolalność osocza wynosi:
W praktyce nie mierzymy bezpośrednio
osmolalności osocza, lecz liczymy ją ze wzoru:
osmolalność = 2 x [Na] + glc/18 + BUN/2,8
•Glc i BUN w mg/dl
•Na mnożymy x2 w związku z „towarzystwem”
anionów
285 – 295 mOsm/kg

Regulacja osmolalności
Regulacja osmolalności
osocza
osocza
wazopresyna
ośrodek pragnienia
układ
renina - angiotensyna -
aldosteron

Odwodnienie u dzieci
Odwodnienie u dzieci

Odwodnienie
Odwodnienie
Odwodnienie – to utrata nie tylko wody ale również
elektrolitów.
izotoniczne
hipertoniczn
e
hipotoniczne
straty wody i elektrolitów
zachodzą w takim samym
stosunku w jakim znajdują się
w płynie
zewnątrzkomórkowym
utrata elektrolitów (w praktyce
Na+) jest większa niż utrata
wody
utrata wody jest większa od
utraty elektrolitów

Kliniczna skala odwodnienia dla
Kliniczna skala odwodnienia dla
dzieci
dzieci
zmniejszona elastyczność skóry
przedłużony czas powrotu kapilarnego > 2s
średni lub ciężki stan ogólny dziecka
nieobecność łez w czasie płaczu
zaburzenia oddechowe
suche błony śluzowe
zapadnięte gałki oczne
nieprawidłowości w badaniu tętna na t.
promieniowej
za
k
a
żd
y
o
b
ja
w
p
rz
y
zn
a
je
s
ię
1
p
u
n
kt
< 3 pkt odwodnienie niewielkiego
stopnia
3-6 pkt odwodnienie umiarkowane
> 6 pkt odwodnienie ciężkie

Kliniczna ocena odwodnienia
Kliniczna ocena odwodnienia
dziecka
dziecka
odwodnienie łagodne 3-5 %
odwodnienie umiarkowane 7-
10 %
odwodnienie ciężkie 10-15 %
tętno normalne lub przyspieszone
zmniejszona diureza
pragnienie
brak odstępstw od normy w badaniu
przedmiotowym
tachykardia
oliguria/anuria
zapadnięte oczy oraz ciemię
nieobecność łez podczas płaczu
suche błony śluzowe
zmniejszona elastyczność skóry
wydłużony czas powrotu
kapilarnego
blada i zimna skóra
tętno szybkie i słabe
niskie ciśnienie tętnicze
anuria
brak łez
bardzo zapadnięte oczy i ciemię
znacznie wydłużony czas
powrotu kapilarnego

Odwodnienie izotoniczne
Odwodnienie izotoniczne
Molalność EFC nie ulega zmianie
Nie dochodzi do przesunięć pomiędzy EFC a IFC
Objętość IFC nie zmienia się
Utrata EFC odbywa się kosztem:
osocza
płynu międzykomórkowego
EFC
IFC

Odwodnienie izotoniczne
Odwodnienie izotoniczne
Przyczyny:
biegunka
wymioty
krwawienia

Odwodnienie hipotoniczne
Odwodnienie hipotoniczne
utrata elektrolitów > utrata wody
dotyczy głównie EFC
oprócz utraty płynu na zewnątrz dochodzi także do
przesunięcia płynu zewnątrzkomórkowego do wnętrza
komórek na skutek różnicy ciśnienia osmotycznego
EFC
IFC
IFC

Odwodnienie hipotoniczne
Odwodnienie hipotoniczne
Badania laboratoryjne krwi:
Molalność osocza, stężenie sodu
Hematokryt, stężenie Hb, białka osocza
Badania laboratoryjne moczu:
Stężenie sodu i chlorków
Przesączanie kłębkowe ’przednerkowa
niewydolność nerek.

Odwodnienie hipotoniczne
Odwodnienie hipotoniczne
Przyczyny:
mukowiscydoza
wymioty
biegunka
nefropatia z utratą soli
niewydolność kory nadnerczy
diuretyki
straty Na z moczem w cukrzycy
wyrównywanie odwodnienia
izotonicznego płynami hipotonicznymi

Odwodnienie hipotoniczne
Odwodnienie hipotoniczne
Objawy:
Brak łaknienie
Apatia
Zmęczenie
Tachykardia
Suchość błon śluzowych
Zapadnięcie się gałek ocznych
Zapadnięcia się ciemienia u niemowląt
Zaostrzenie rysów skóry
Upośledzona sprężystość skóry
Osłabienie siły mięśniowej
Obniżenie ciśnienia tętniczego krwi

Odwodnienie hipotoniczne
Odwodnienie hipotoniczne
Uzupełnienie niedoboru wody i sodu
Należy unikać podnoszenia poziomu Na we krwi
o więcej niż 12 mEq/l/24h
niedobór wody = % odwodnienia x masa ciała
niedobór Na = 0,6 x masa ciała [kg] x ( [Na]p –
[Na]o )
[Na]p – pożądane stężenie Na we krwi
[Na]o – obecne stężenie Na we krwi

Odwodnienie hipertoniczne
Odwodnienie hipertoniczne
utrata wody > utrata elektrolitów
utrata wody z przestrzeni zewnątrzkomórkowej oraz
przesunięcie wody z komórek do płynu
zewnątrzkomórkowego
Najbardziej niebezpieczne z odwodnień !!!
EFC
IFC
IFC

Odwodnienie hipertoniczne
Odwodnienie hipertoniczne
Badania laboratoryjne krwi:
Molalność osocza, stężenie sodu
Hematokryt, stężenie białek osocza
wzrost mniejszego stopnia niż w odwodnieniu
hipotonicznym
jeżeli objętość płynu zewnątrzkomórkowego
zostaje zachowana wartości te mogą nie ulec
zmianie
Zaburzenia RKZ - kwasica

Odwodnienie hipertoniczne
Odwodnienie hipertoniczne
Najbardziej niebezpieczne odwodnienie dla
zdrowia i życia !!!
Poważne neurologiczne zaburzenia związane z
przesunięciem wody z neuronów do puli płynów
zewnątrzkomórkowych.
Mogą wystąpić krwawienia do OUN.
Pacjenci z odwodnieniem hipertonicznym są w
lepszym stanie klinicznym niż pacjenci z
odwodnieniem izotonicznym podobnego stopnia.

Odwodnienie hipertoniczne
Odwodnienie hipertoniczne
Przyczyny:
nadmierne wydalanie hipotonicznego
moczu
nadmierna utrata wody przez:
brak pokrycia zapotrzebowania
wodnego
skórę
płuca
(hiperwentylacja)
przewód pokarmowy
niewydolność
nerek
moczówka prosta

Odwodnienie hipertoniczne
Odwodnienie hipertoniczne
Objawy:
Pragnienie
Suchość błon śluzowych
Skąpomocz
Podwyższona temperatura ciała
Spadek masy ciała
Gorączka
senność

Odwodnienie hipertoniczne
Odwodnienie hipertoniczne
ucieczka płynu z komórek neuronów
komórki wytwarzają własne wewnątrzkomórkowe
substancje ’ osmolalność wnętrza komórki
zapobiega to ucieczce zbyt dużej objętości wody z
komórek
Obniżając nagle poziom sodu w surowicy krwi może
dojść do odwrócenia się sytuacji i obrzęku mózgu czego
konsekwencją może być zgon pacjenta!!! Dlatego:
Korekta stężenia Na w surowicy max. 12 mEq/L/24h
Obniżenie sodu do wartości referencyjnych może trwać
nawet 4 dni.
odwodnienie hipertoniczne wyrównujemy p o w
o l i

Zaburzenia elektrolitowe
Zaburzenia elektrolitowe

Hipernatremia
Hipernatremia
Mechanizmy chroniące przed hipernatremią:
Wydzielanie ADH
Odczuwanie pragnienia
Na > 145 mmol/L
Na > 145 mmol/L
Na
Na

Przyczyny
Przyczyny
zbyt duża podaż sodu
straty płynów
zmniejszona podaż
płynów
przez nerki
przez przewód
pokarmowy
niedostrzegalne
•Podawanie hipertonicznego r-ru NaCl
•Podawanie wodorotlenku sodu
•Podawanie izotonicznego r-ru NaCl,
przetaczanie produktów krwiopochodnych
•Podawanie pokarmów o wysokiej zawartości
soli
•Duża doustna podaż sodu
•Upośledzenie ruchowe z przyczyn
neurologicznych
•Choroby podwzgórza
•Ograniczenie dostępu do płynów
•Restrykcje płynowe
•Nieefektywne karmienie piersią
•Moczówka prosta pochodzenia ośrodkowego
•Moczówka prosta pochodzenia nerkowgo
•Leki moczopędne
•Tubulopatie
•Hiperglikemia
•Nieżyt żołądkowo-jelitowy
•Biegunka osmotyczna
•Kolonostomia/ileostomia
•Zespół złego wchłaniania
•Wymioty
•Gorączka
•Wysoka temperatura otoczenia
•Wysiłek fizyczny
•Oparzenia
•Choroby układu oddechowego
Na
Na

Objawy
Objawy
Przejściowe odwodnienie mózgu i kurczenie się
neuronów
Mózg zmniejsza objętość o 10-15%
Zmiany adaptacyjne
Po 1 tyg. mózg odzyskuje 98% wody
Jeśli nagły wzrost poziomu sodu ’ brak adaptacji ’
zmiany strukturalne
Mózg oddziela się od opon mózgowych
Rozrywają się żyły łączące
Krwawienie śródczaszkowe / domózgowe
Zakrzepica zatoki żylnej ’ zawał mózgu
Demielinizacja mózgu
Na
Na

Objawy
Objawy
Pobudzenie i rozdrażnienie
następnie ’ letarg, apatia, śpiączka
W badaniu neurologicznym:
zwiększone napięcie mięśniowe
sztywność karku
wygórowane odruchy
Hiperglikemia
Rabdomioliza
Na
Na

Śmiertelność
Śmiertelność
Śmiertelność z powodu hipernatremii szacuje się
na 15%.
Większość zgonów nie zależy bezpośrednio od:
patologii oun
stopnia nasilenia hipernatremii.
Największą śmiertelność obserwuje się w grupie
pacjentów, gdzie podjęcie leczenia było
opóźnione.
Na
Na

Leczenie
Leczenie
Celem leczenia jest wyrównanie:
stężenia jonów Na
objętości osocza
Na
Na

Leczenie
Leczenie
Aby oszacować niedobór wody korzystamy ze wzoru:
Nie uwzględnia on:
Niedostrzegalnych strat wody
Diurezy
Utraty płynów przez przewód pokarmowy
Dlatego podajemy dodatkowo hipotoniczne płyny
uzupełniające aktualne straty z moczem
Ważne jest, by jak najszybciej rozpocząć
nawadnianie doustne!!!
Na
Na
Niedobór wolnej wody (ml) = beztłuszczowa masa ciała
(kg)
x [pożądana zmiana stężenia Na w surowicy w mEq/l
(mmol/l)]

Leczenie
Leczenie
Należy pamiętać, że zbyt gwałtowne obniżanie
stężenia Na
grozi obrzękiem mózgu
grozi obrzękiem mózgu !!!
Obniżamy poziom Na o
1 mEq/h
1 mEq/h
Jeśli stężenie Na > 170 mEq
’ obniżamy do 150 mEq przez 48-72 h
Drgawki w czasie nawadniania – objaw obrzęku
mózgu
zwalniamy wyrównanie sodu
podajemy hipertoniczny roztwór NaCl
Na
Na

Hiponatremia
Hiponatremia
Jedno z najczęściej rozpoznawanych zaburzeń
elektrolitowych
Mechanizmem zapobiegającym wystąpieniu
tego zaburzenia jest zdolność nerek do
rozcieńczania moczu i wydalania wolnej
wody
Przyczyna: zbyt duża podaż płynów w
sytuacji gdy upośledzone jest wydalanie
wolnej wody przez nerki
Na
Na
Na < 135 mmol/L
Na < 135 mmol/L

Przyczyny
Przyczyny
Na
Na
Istotne
zmniejszenie
efektywnej
objętości
krążącego osocza
Tiazydy
Niewydolność
nerek
Nadmierne
wydzielanie
ADH bez
hipowolemii
• utrata przez przewód
pokarmowy: wymioty,
biegunka
• utrata chlorków przez skórę
• utrata chlorków drogą nerek
• znaczne obrzęki
• ostra
• przewlekła
• zespół SIADH
• niedobór kortyzolu
• niedoczynność tarczycy

Objawy
Objawy
Woda przemieszcza się do komórek ’ obrzęk mózgu
i encefalopatia
Obrzęk mózgu
Wzrost ciśnienia wewnątrzczaszkowego
Wklinowanie podnamiotowe
Na
Na
bóle głowy
nudności,
wymioty
osłabienie
zmiany zachowania
nieprawidłowe reakcje
drgawki
zatrzymanie akcji
oddechowej
rozszerzenie źrenic
charakterystyczne ułożenie
ciała
związane z odkorowaniem
Objawy
Objawy
U dzieci obserwujemy większy stosunek mózgu
do czaszki, co wiąże się z gorszym rokowaniem
jeśli leczenie hiponatremii zostanie podjęte z
opóźnieniem.
Jest mniej miejsca na ekspansję mózgu.
Do encephalopatii hiponatremicznej u dzieci
dochodzi przy wyższym stężeniu sodu niż u
dorosłych.
Na
Na

Hiponatremia a hipoksemia
Hiponatremia a hipoksemia
Hiponatremia:
Niekardiologiczny obrzęk płuc
Encefalopatia hiponatremiczna
’ hiperkapnia w wyniku niewydolności
oddechowej
Hipoksemia
Zmniejszone zdolności adaptacyjne mózgu
Hiponatremia + hipoksemia
zwiększa szanse na trwałe uszkodzenie mózgu
Na
Na

Zatrucie wodne niemowląt
Zatrucie wodne niemowląt
Jedna z najczęstszych przyczyn objawowej hiponatremi
u niemowląt.
Przyczyna około 70% drgawek bez wyraźnej przyczyny
u niemowląt poniżej 6 miesiąca życia.
Większość przypadków to dzieci ubogich rodziców,
którzy zanadto rozcieńczają mieszanki oraz dopajają
dziecko wodą.
Objawy:
Uogólnione drgawki toniczno-kloniczne
Niewydolność oddechowa
Hipotermia
Leczenie:
Podanie hipertonicznego/izotonicznego roztworu soli
Włączenie prawidłowego żywienia
Rokowanie:
Co do następstw neurologicznych jest na ogół dobre
Na
Na

Leczenie
Leczenie
Podajemy hipertoniczny 3% NaCl
zwiększając stężenie o 1 mEq/h (= 1 ml/kg
m.c.)
do czasu aż:
chory odzyska przytomność
ustąpią drgawki
Na podniesie się o 20-25 mEq/l
Na podniesie się do 125-130 mEq/l
Jeśli pojawią się:
drgawki
objawy wzmożonego ciśnienia śródczaszkowego
…przyspieszamy podawanie 3% NaCl:
przez godzinę wzrost o 4-8 mEq/l
do czasu aż ustąpią drgawki
Na
Na
Potas
Potas
K
K
K
K
K
K
K
K
K
K
K
K
K
K
K
K
K
K
K
K
K
K
• pobudzenie receptorów
-adrenergicznych
• pH
• insulina
• pobudzenie
receptorów -
adrenergicznych
• pH
K
K
K
K
K
K
K
K
K
K
K
K

Hiperkaliemia
Hiperkaliemia
Ustrój może wydalić z moczem nawet bardzo
duże ilości potasu. Dlatego jeśli nerki są sprawne
wywołanie hiperkaliemii jest bardzo trudne.
Hiperkaliemia może wystąpić u osób z prawidłową,
zwiększoną a nawet zmniejszoną zawartością
potasu w ustroju.
K
K
K > 5,5 mmol/L
K > 5,5 mmol/L

Hiperkaliemia – przyczyny
Hiperkaliemia – przyczyny
zwiększona podaż
przemieszczanie się
jonów potasu z
komórki
na zewnątrz
obniżone wydalanie
• hemoliza
• niedokrwienie tkanek
podczas pobierania
krwi
• trombocytoza
• leukocytoza
• kwasica
• rabdomioliza
• zespół lizy guza
• martwica tkanek
• hemoliza / krwiaki /
krwawienia z przewodu
pokarmowego
• sukcynylocholina
• zatrucie glikozydami
naparstnicy
• -blokery
• niedobór insuliny
• dożylnie lub doustnie
• transfuzje krwi
• niewydolność nerek
• pierwotne choroby
nadnerczy
• hipoaldosteronizm
z niską aktywnością
reninową osocza
• tubulopatie
• leki
rzekoma
K
K
Zaburzenia czynności:
Zaburzenia czynności:
K
K
mięśnia
sercowego
mięśni
szkieletowych
układu
nerwowego
Zwolnienie akcji serca
Skurcze dodatkowe
Całkowite zatrzymanie czynności
serca
Zmiany w EKG
Spadek siły mięśniowej
Skurcze grup mięśniowych
Całkowite porażenie mięśni
Uogólnione drgawki
Ogólna apatia
Skurcze grup mięśniowych
Metaliczny posmak w ustach
Stany splątania

Leczenie
Leczenie
Stabilizacja serca – zapobieganie arytmii
Wapń
Usunięcie potasu
Dwuwęglany
Insulina z glukozą
Albuterol – agonista 1receptorów
Jeśli nie ma anurii – diuretyki pętlowe
(przyspieszają wydalanie potasu przez nerki)
Dializa
Maksymalne ograniczenie podaży potasu
K
K

Hipokaliemia - przyczyny
Przepływ jonów z
ECF do wnętrza
komórki
Zmniejszona podaż
Utrata przez nerki
Utrata
pozanerkowa
’zasadowica
’
insulina
’agoniści
receptora
-adrenergicznego
’biegunka
’z potem
’przedawkowanie środków
przeczyszczających
’z kwasicą metaboliczną
’z zasadowicą
metaboliczną
’bez specyficznych
zaburzeń RKZ
K
K

Hipokaliemia
Objawy kliniczne zależą głównie od szybkości
narastania hipokaliemii. Stężenie potasu we krwi
ma tu nieco mniejsze znaczenie.
K
K
K < 3,8 mmol/L
K < 3,8 mmol/L

Objawy
Objawy
K
K
Zaburzenie czynności serca
Zaburzenia ze strony układu nerwowego
Wpływ na mięśnie szkieletowe
Upośledzenie funkcji nerek – nephropathia
kaliopoenica
Upośledzenie funkcji mięśniówki gładkiej
Wpływ na RKZ
Migotanie komór
Torsade de pointes
Częstoskurcz nadkomorowy
Częstoskurcz komorowy
Osłabienie siły mięśniowej
Osłabienie napięcia mięśni
Paralysis: najpierw kończyny dolne, potem
górne
Rabdomioliza – całkowity rozpad mięśni
Uporczywe zaparcia
Niedrożność porażenna (ileus paralyticus)
Porażenie błony mięśniowej pęcherza
moczowego – zatrzymanie moczu
Zaburzenia zagęszczania moczu
Wielomocz
Polidypsja
Zmiany morfologiczne – zwyrodnienie
wodniczkowe kanalików
Parestezje
Nadpobudliwość nerwowa
Apatia, brak koncentracji umysłu
Senność, aż do śpiączki hipokaliemicznej
Nietolerancja zimna
Alkaloza metaboliczna

Leczenie
Leczenie
Każda hipokaliemia jest niebezpieczna dla życia i
wymaga leczenia, bez względu na obraz
kliniczny.
Jeśli znamy przyczynę hipokaliemii – leczymy
przyczynowo.
Przed podjęciem leczenia objawowego należy
oszacować wielkość niedoboru potasu na
podstawie:
Wywiadów
Obrazu klinicznego
Stężenia potasu w osoczu
Stężenia potasu w osoczu
Zmian w EKG
K
K

Leczenie objawowe
Leczenie objawowe
Sole potasu:
KCl
(K + zasadowica metaboliczna)
węglan potasu
(K + kwasica)
fosforan potasu
(K + hipofosfatemia)
Droga podania:
Doustna – jeśli nie ma zaburzeń rytmu serca
(wolniejsze działanie, ale też bezpieczniejsza droga)
Dożylna – jeśli występują zaburzenia rytmu serca
(szybkie działanie, ale należy podawać ostrożnie)
0,5-1 mEq/kg mc przez ponad 1 h
(W roztworze glukozy – „transportuje” K do komórki, razem z insuliną)
Diuretyki oszczędzające potas
K
K
Wapń
Wapń
Ca
Ca
ECF
ECF
ICF
ICF
kość
kość
99,85 %
99,85 %
1 %
1 %
0,05 %
0,05 %
0,1 %
0,1 %
szybko wymienialna
pula wapniowa
Wapń
Wapń
40 %
40 %
Ca
związany z
albuminami
50 %
50 %
Ca
zjonizowany
10 %
10 %
Ca
niezjonizowany
związany z
anionami
Ca
Ca
ECF
ECF

Wapń
Wapń
Aby określić poziom wapnia zjonizowanego w
oparciu o oznaczony poziom wapnia
całkowitego, należy uwzględnić:
zmiany stężenia albumin w surowicy:
ostre zmiany pH krwi:
Ca
Ca
pH
wiązanie wapnia
z białkami
frakcji
zjonizowanej
Ca skorygowany [mmol/l] =
Ca oznaczony [mmol/l] +
0,02
0,02 x (40 – albumina
oznaczona [g/l])
Ca skorygowany [mmol/l] =
Ca oznaczony [mmol/l] +
0,5
0,5 x (7,4 – pH aktualne)

Regulacja
Regulacja
Ca
Ca
parathormon
aktywna witamina D3
kalcytonina

Hiperkalcemia
Hiperkalcemia
Ca > 3,5 mmol/l sugeruje, że przyczyną
hiperkalcemii są zmiany nowotworowe.
Jeżeli stężenie Ca nieznacznie przekracza górną
granicę normy, należy powtórzyć pomiar
zwracając uwagę, by krew pobrano na czczo,
bez stazy, od pacjenta w pozycji leżącej.
Ca
Ca
Ca > 2,7 mmol/L
Ca > 2,7 mmol/L

Przyczyny
Przyczyny
Ca
Ca
nadmiar wit. D3
nadmierna podaż
wapnia
nadmiar
parathormonu
nadmierna
reabsorbcja wapnia
przez nerki
uwalnianie wapnia z
kości
inne
nadczynność przytarczyc
nadmierna podaż
sarkoidoza
choroby ziarniniakowe
chłoniaki
tiazydy
rodzinna
hiperkalcemia
z hiperkalciurią
tyreotoksykoza
nadmiar wit. A
związane z
nowotworami
osteodystrofia nerkowa
hipofosfatemia
pheochromocytoma
niewydolność nadnerczy
1
1
2
2
3
3
6
6
5
5
4
4

Objawy
Objawy
łagodna
umiarkowana
ciężka
z reguły bezobjawowe,
wykrywane
przypadkowo
Ca
Ca
Ca > 12 mg/dl
Ca = 12 - 15
mg/dl
Ca > 15 mg/dl
szereg różnych objawów
w nielicznych
przypadkach może
być śmiertelna –
komorowe zaburzenia
rytmu

Objawy
Objawy
Ca
Ca
Nudności i wymioty
Brak łaknienia
Zaparcia
Bóle brzucha
Wrzód żołądka
Zapalenie trzustki
Nadciśnienie
Arytmie (częstoskurcz)
Zmiany w EKG
Hipotonia
Zaburzenia świadomości,
śpiączka
zaburzenia psychiczne
Poliuria i odwodnienie
Hipernatremia
Niewydolność nerek
Kamica nerkowa
Żołądkowo-jelitowe:
Sercowe:
Ze strony OUN:
Nerkowe
:

Leczenie
Leczenie
Zależy od etiologii i poziomu wapnia
Nawadnianie
Diuretyki pętlowe
Glikokortykosteroidy – prednison 1mg/kg
m.c./24h
Kalcytonina
Bifosfoniany
Hemodializa
Paratyreoidektomia
Ca
Ca

Hipokalcemia
Hipokalcemia
Najczęściej pojawia się u noworodków.
Jest jedną z najczęstszych przyczyn drgawek w
tej grupie wiekowej.
Ca
Ca
Ca < 2,1 mmol/L
Ca < 2,1 mmol/L

Przyczyny
Przyczyny
Ca
Ca
noworodki
niedoczynność przytarczyc
brak odpowiedzi na PTH
niedobór wit. D3
redystrybucja wapnia z
osocza
zbyt mała podaż Ca
wczesna hipokalcemia
noworodków
późna hipokalcemia noworodków
hipokalcemia u matki
zespół di George’a
hipomagnezemia
hemochromatoza
uwarunkowana genetycznie
rzekoma niedoczynność
przytarczyc
hipomagnezemia
zmniejszona podaż
brak światł
zwiększony metabolizm
niewydolność nerek
upośledzenie syntezy 25-OH D3 w
wątrobie
hiperfosfatemia
rabdomioliza
zespół lizy guza
transfuzje krwi
ostre zapalenie trzustki
dieta uboga w Ca
żywienie pozajelitowe
związki chelatujące

Objawy
Objawy
Objawy zależą od stężenia Ca, lecz także od szybkości
narastania hipokalcemii.
Łagodna bądź przewlekła hipokalcemia z reguły jest
bezobjawowa.
Objawy związane są głównie z nadpobudliwością
nerwowo-mięśniową.
U niemowląt objawy mogą być niespecyficzne: niepokój,
kłopoty z karmieniem, wymioty.
Zmiany w EKG – głównie wydłużenie odcinka QT, ale
także arytmie, a nawet zatrzymanie czynności serca.
Objawy długotrwałej hipokalcemii:
Zmiany psychiczne: depresja, niepokój, psychoza
Zmiany neurologiczne: parkinsonizm, pląsawica
Zmiany troficzne skóry, przydatków skóry i zębów
Zaćma
Ca
Ca

Objawy – tężyczka
Objawy – tężyczka
Utajona:
dodatni objaw Chwostka
dodatni u 10% pacjentów bez hipokalcemii
często fałszywie dodatni u noworodków
dodatni objaw Trosseau
bardziej specyficzny, ale też bardziej kłopotliwy
do wykonania u dzieci
dodatni objaw Ibrahima-Lusta
Jawna:
drgawki
skurcz krtani – laryngospasmus
może doprowadzać do bezdechu i sinicy
wymaga intubacji
kurcze dłoni i stóp – spasmus carpo-pedalis
z reguły nie występują u noworodków
Ca
Ca

Leczenie
Leczenie
Podaż wapnia : glukonian wapnia
Ograniczenie podaży fosforanów
Suplementacja wit.D3
Pod kontrolą EKG!!!
Pod kontrolą EKG!!!
Ca
Ca

Hipomagnezemia
Hipomagnezemia
Niedobór Mg jest trudny do udowodnienia, gdyż
ponad 99% Mg znajduje się w ICF i w kościach.
W większości przypadków kliniczne objawy
występują już przy niewielkim obniżeniu
poziomu Mg w surowicy.
Mg < 0,8 mmol/L
Mg < 0,8 mmol/L
Mg
Mg
Przyczyny
Przyczyny
Mg
Mg
hipomagnezemia
wydalanie Mg z moczem
< 0,5
mmol/24h ?
TAK
NIE
przyczyny
pozanerkowe
utrata z moczem
• zmniejszona podaż:
’głodzenie
’nieprawidłowe
żywienie
pozajelitowe
• utrata z przewodu
pokarmowego:
’biegunki
’przetoki
’zespoły złego wchłaniania
’ pierwotny
hiperaldosteronizm ’ leki:
diuretyki, cisplatyna,
niektóre antybiotyki ’
niedoczynność przytarczyc
’ nadczynność tarczycy
’ cukrzyca
’ hiperkalcemia
’ ostra martwica cewek
’ choroby genetyczne

Objawy
Objawy
Upośledzona produkcja PTH:
hipokalcemia ’ objawy zależne od
hipokalcemii
niedobór 1,25(OH)2D3
Utrata potasu przez nerki ’ hipokaliemia
(możliwa do skorygowania jedynie podażą Mg)
Zaburzenia rytmu serca
Zawroty głowy, brak łaknienia, nudności, ogólne
osłabienie
Mg
Mg

Leczenie
Leczenie
Pozajelitowa podaż siarczanu magnezu:
Z reguły – iv
U noworodków – im
Jeśli wystąpią:
obfite poty
zaczerwienienie
uczucie gorąca
…zwalniamy prędkość infuzji
Zmniejszamy dawki jeśli mamy do czynienia
z pacjentem z niewydolnością nerek.
Mg
Mg

Leczenie
Leczenie
W drgawkach spowodowanych
hipomagnezemią z towarzyszącą hipokalcemią
podanie samego wapnia może
nasilić hipomagnezemię,
podczas gdy podanie magnezu
przywraca prawidłowe stężenie
i wapnia, i magnezu.
Mg
Mg

Hipermagnezemia
Hipermagnezemia
Jest zaburzeniem stosunkowo rzadkim.
Może wystąpić u noworodków, których matki
dostawały dożylnie Mg z powodu rzucawki lub
stanu przedrzucawkowego.
Mg
Mg
Mg > 1,5 mmol/L
Mg > 1,5 mmol/L
Przyczyny
Przyczyny
Mg
Mg
hipermagnezemia
kreatynina osocza
> 300 mmol/l ?
TAK
NIE
niewydolność nerek
+ podaż Mg
nieadekwatna
terapia Mg

Objawy
Objawy
Mg blokuje uwalnianie Ach w złączach nerwowo-
mięśniowych ’ objawy przypominające zatrucie kurarą.
Stężenie Mg do 2,5 mmol/l:
wymioty
osłabienie siły mięśniowej
zaparcia
niemożność oddawania moczu
hipotensja
zaburzenia pracy serca
depresja ośrodka oddechowego
Stężenie Mg > 2,5 mmol/l:
zanik odruchów ścięgnistych
porażenie oddechu
zatrzymanie akcji serca w rozkurczu
Mg
Mg

Leczenie
Leczenie
Aby obniżyć poziom magnezu
’ stymulujemy magnezurię:
0,9 % NaCl iv
roztwór glukonianu wapnia
Warunkiem takiej terapii jest sprawna funkcja
wydalnicza nerek !
Jeśli objawy sercowe
’ podajemy 100 mg/kg m.c. glukonianu
wapnia.
Jeśli niewydolność nerek
’ dializoterapia z bezmagnezowym dializatem
’ równoczesny wlew glukonianu wapnia
Mg
Mg

Zaburzenia równowagi
Zaburzenia równowagi
kwasowo-
kwasowo-
zasadowej
zasadowej

RKZ
RKZ
Utrzymywanie pH krwi [H+] w zakresie stałych wartości
jest konieczne dla prawidłowego funkcjonowania
procesów metabolicznych.
Organizm jest bardzo wrażliwy na zmiany pH:
przewlekłe (nawet niewielkie) zmiany RKZ
’ zaburzenia wzrastania i rozwoju
nagłe, znaczne zaburzenia RKZ
’ mogą nawet doprowadzić do śmierci
pH
pH – ujemny logarytm za stężenia jonów
wodorowych [H+]
[H+] ’ pH
[H+] ’ pH
pH = 7,35 – 7,45
pH = 7,35 – 7,45

RKZ
RKZ
Organizm narażony jest na zmiany stężenia jonów
wodorowych w przebiegu różnych schorzeń.
Istnieją mechanizmy chroniące organizm przed
znacznymi zmianami pH.
Za utrzymywanie stałego pH krwi odpowiadają:
bufory krwi
nerki i
płuca
regulacja
wewnątrzkomórko
wa

Bufory krwi
Bufory krwi
CO2 + H2O H+ +
HCO3-
bufor
wodorowęglanowy
bufor
hemoglobinowy
bufor
fosforanowy
bufor
białczanowy
lotny
nielotne

Bufory krwi
Bufory krwi
to różnica między aktualnym stężeniem zasad
buforowych a ich należnym stężeniem
ZB= [ HCO3-] + [ BUF -]
ZB= [ HCO3-] + [ BUF -]
ZB – stężenie zasad buforowych krwi
[ HCO3-] – suma stężeń
wodorowęglanów
[ BUF -] – zasadowe
niewodorowęglanowe
układy
buforowe
nadmiar/niedobór zasad
nadmiar/niedobór zasad

Regulacja
Regulacja
wewnątrzkomórkowa
wewnątrzkomórkowa
Przemiany wewnątrzkomórkowe ’ ciągłe źródło CO2
oraz nielotnych kwasów.
Luka anionowa osocza krwi (aniony zalegające)
odzwierciedla ilość wytworzonych i/lub zatrzymanych
w ustroju nielotnych kwasów
norma: 8-16 mmol/L
Zmiany pH a zmiany stężenia potasu:
pH (kwasica) ’ hiperpotasemia
pH(zasadowica) ’ hipopotasemia
LA
LA = [Na+] – [ Cl-] –
[HCO3-]

Płuca i nerki
Płuca i nerki
układ oddechowy
nerki
regulacja
wydalania CO2
wytworzonego przez
bufor
wodorwęglanowy
wytwarzanie do
krwioobiegu jonu
wodorowęglanowego
wydalanie z
moczem jonów H+
wytwarzanie i
wydalanie amoniaku
z glutaminy i innych
aminokwasów

Typy zaburzeń RKZ
Typy zaburzeń RKZ
Kwasica metaboliczna
pH < 7,35 HCO3- pCO2 < 35 mmHg
Kwasica oddechowa
pH < 7,35 HCO3- pCO2 > 45 mmHg
Zasadowica metaboliczna
pH > 7,45 HCO3- pCO2 > 45 mmHg
Zasadowica oddechowa
pH > 7,45 HCO3- pCO2 < 35 mmHg
Zaburzenia mieszane

Diagnostyka różnicowa zaburzeń
Diagnostyka różnicowa zaburzeń
RKZ
RKZ
Kwasica czy zasadowica ?
1.
1.
ocena pH
2.
2.
Jaka jest przypuszczalna przyczyna
zaburzeń ?
ocena pCO2 oraz
NZ
3.
3.
Czy zostały uruchomione mechanizmy
kompensujące ?
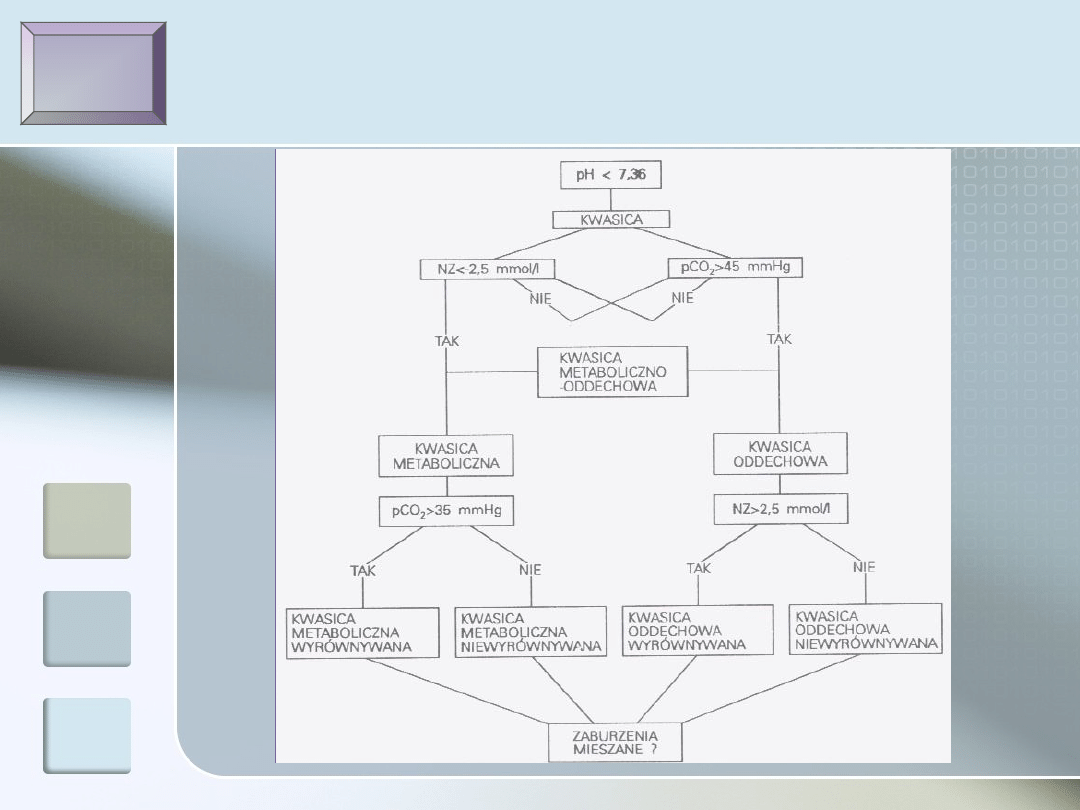
Różnicowanie kwasic
Różnicowanie kwasic
pH
pH
Kwasica metaboliczna
Kwasica metaboliczna
pH < 7,35
HCO3- < 20 mmol/L
pCO2 < 35 mmHg
pH
pH

Przyczyny
Przyczyny
Utrata HCO3- z płynu pozakomórkowego:
Przez przewód pokarmowy (biegunki) – najczęstsza przyczyna u
dzieci
Z moczem (kwasica kanalikowa proksymalna, zatrucie
acetazolamidem)
Upośledzenie wytwarzania HCO3- w nerkach (kwasica nerkowa
dystalna)
Nagromadzenie się kwasów endogennych:
Ketokwasów w następstwie niedoboru insuliny
Kwasów organicznych w następstwie genetycznych bloków
metabolicznych
L-mlekowego w następstwie hipoksji i anoksji
D-mleczanowego pochodzącego z fermentacji zmienionej flory
bakteryjnej w przewodzie pokarmowym
Wprowadzenie związków egzogennych:
Zatrucie: metanolem, glikolem etylenowym, toluenem, kwasem
acetylosalicylowym, paraaldehydem
pH
pH
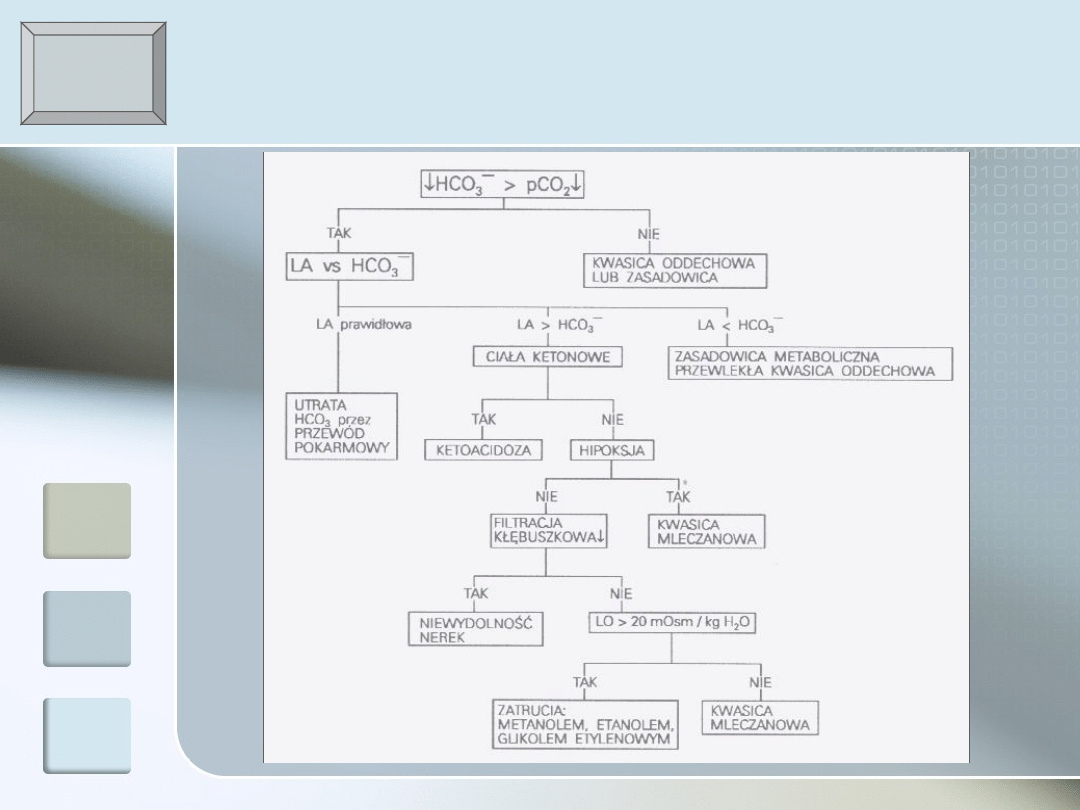
Diagnostyka różnicowa
Diagnostyka różnicowa
pH
pH

Objawy
Objawy
Objawy zależą od:
stopnia nasilenia kwasicy
możliwości kompensacyjnych organizmu
Objawy:
hiperwentylacja
zaburzenia rytmu serca
obniżona wrażliwość naczyń na katecholaminy
skurcz naczyń w krążeniu płucnym
oporność na insulinę
wzmożona degradacja białek
obniżenie syntezy ATP
hyperkaliemia
śpiączka
pH
pH

Leczenie
Leczenie
Najbardziej skutecznym leczeniem kwasicy
metabolicznej jest usunięcie przyczyny, która
doprowadziła do kwasicy:
krótkookreso
we
kwasica ketonowa insulina
kwasica mleczanowa zapewnienie prawidłowej
perfuzji
Kiedy przyczyna kwasicy jest nieodwracalna
wskazane jest leczenie wodorowęglanami.
długookresow
e
zatrucie
metanolem,
glikolem
etylowym
wrodzone
zaburzenia
metaboliczne,
niewydolność
nerek
W następujących przypadkach wskazana jest
hemodializa:
niewydolność
nerek
zatrucie
glikolem
etylowym
zatrucie
metanolem
pH
pH

Leczenie wodorowęglanami
Leczenie wodorowęglanami
Wodorowęglany powinny być stosowane tylko w
przypadku ciężkiej kwasicy ketonowej i mleczanowej.
W przypadku lekkiej i nieznacznej kwasicy ketonowej
i mleczanowej wodorowęglany jedynie
nieznacznie poprawiają rokowanie a narażają pacjenta
na efekty uboczne.
Efekty uboczne leczenia wodorowęglanami:
hipernatremia i wzrost objętości płynów krążących
overcorrection of metabolic acidosis
przy gwałtownym wyrównywaniu kwasicy hipokalemia i
hipofosfatemia
CO2 we krwi – tachypnoe
U pacjentów ze schorzeniami układu oddechowego
zamiast wodorowęglanu sodu można podać CARBICARB,
który generuje mniej CO2.
pH
pH
Kwasica oddechowa
Kwasica oddechowa
pH < 7,35
HCO3- > 27 mmol/L
pCO2 > 45 mmHg
pH
pH
Przyczyny
Przyczyny
Zmniejszenie wentylacji pęcherzykowej i efektywnego usuwania
CO2 z organizmu z powietrzem wydychanym wtórnie do:
chorób OUN
chorób nerwów
obwodowych
osłabienia siły
mięśni
oddechowych
zapalenie mózgu
uraz głowy
guz OUN
bezdech pochodzenia
ośrodkowego
udar
niedokrwienne
uszkodzenie mózgu
zespół
Pickwicka wzrost
ciśnienia
wewnątrzczaszkowego
leki (barbiturany,
benzodiazepiny, opioidy,
barbiturany, leki
znieczulające)
porażenie nerwu
przeponowego
poliomielitis
miastenia gravis
stwardnienie
rozsiane leki
(aminoglikozydy)
zatrucie pestycydami
dystrofia mięśniowa
niedoczynność
tarczycy
hipokaliemia
hipofosfatemia
leki
(glikokortykosterydy,
sukcynylocholina)
pH
pH

Przyczyny
Przyczyny
Zmniejszenie wentylacji pęcherzykowej i efektywnego
usuwania CO2 z organizmu z powietrzem wydychanym
wtórnie do:
chorób płuc
chorób górnych
dróg
oddechowych
innych
zapalenie płuc
odma opłucnowa
astma
zapalenia oskrzeli
rozedma płuc
ARDS
RDS
mukowiscydoza
hipoplazja płuc
zespół aspiracji smółki
dysplazja oskrzelowo-
płucna
zatorowość płucna
skurcz krtani
zadławienie
obrzęk górnych
dróg oddechowych
przerost migdałków
porażenie strun
głosowych
np. zmniejszona
ruchomość przepony
wskutek wodobrzusza
czy kyphoscoliosis
pH
pH

Objawy
Objawy
Objawy zależą od:
stopnia kwasicy
czasu jej trwania
towarzyszących zaburzeń, np.: hipoksja, kwasica metaboliczna
UWAGA! U pacjentów z kwasicą oddechową oddychających
powietrzem atmosferycznym zawsze występuje hipoksja!
Objawy:
Tachypnoe – kompensacja nieefektywnej wymiany gazowej
UWAGA! Nie występuje u pacjentów, u których kwasica oddechowa
jest wynikiem chorób OUN oraz osłabienia siły mięśni
oddechowych.
Obniżona wrażliwość na katecholaminy
Skurcz naczyń krążenia płucnego
Zmniejszona kurczliwość mięśnia sercowego
Zaburzenia rytmu serca
Drgawki
Zaburzenia świadomości jakościowe i ilościowe (także
śpiączka)
pH
pH

Kwasica oddechowa a OUN
Kwasica oddechowa a OUN
pCO2 powoduje
zakwaszenie tkanki mózgowej
rozszerzenie naczyń i zwiększenie przepływu mózgowego
Przez krótki okres czasu zwiększa to dowóz tlenu do mózgu.
Utrzymujący się wzrost pCO2 i rozszerzenie naczyń powodują
przesączanie osocza przez ściany naczyń
oddzielenie komórek mózgu od łożyska naczyniowego
upośledzenie dyfuzji tlenu z krwi do komórek
niedotlenienie tkanki nerwowej
dochodzi do glikolizy i produkcji mleczanu, który jeszcze
bardziej zakwasza tkankę mózgową i jeszcze bardziej rozszerza
naczynia
Konsekwencją jest obrzęk mózgu.
W tej grupie pacjentów ważne jest utrzymywanie pCO2 we
krwi na poziomie prawidłowym lub lekko obniżonym.
pH
pH

Leczenie
Leczenie
Leczenie przyczyny powodującej wystąpienie kwasicy
oddechowej np.:
Leczenie objawowe:
tlenoterapia
intubacja + tlenoterapia
wentylacja mechaniczna (gdy pCO2 > 75 mmHg)
przedawkowanie opioidów nalokson
zapalenie płuc/oskrzeli
antybiotykoterapia
pH
pH

Leczenie – uwagi ogólne
Leczenie – uwagi ogólne
UWAGA !
UWAGA !
Przewlekłej kwasicy oddechowej nie należy
wyrównywać podając nagle duże ilości tlenu. W tej grupie
chorych ośrodek oddechowy jest stymulowany przez hipoksję
nie
przez hiperkapnię. Podanie tlenu może wyłączyć ośrodek
oddechowy i doprowadzić do zatrzymania oddechu!
UWAGA !
UWAGA !
Należy powoli obniżać stężenie CO2 we krwi u
pacjentów z kwasicą oddechową podczas wentylacji
mechanicznej. Pacjenci ci mają we krwi wysokie stężenie HCO3-
ze względu na mechanizmy kompensacyjne.
Nagłe obniżenie CO2
może doprowadzić do zasadowicy metabolicznej.
pH
pH
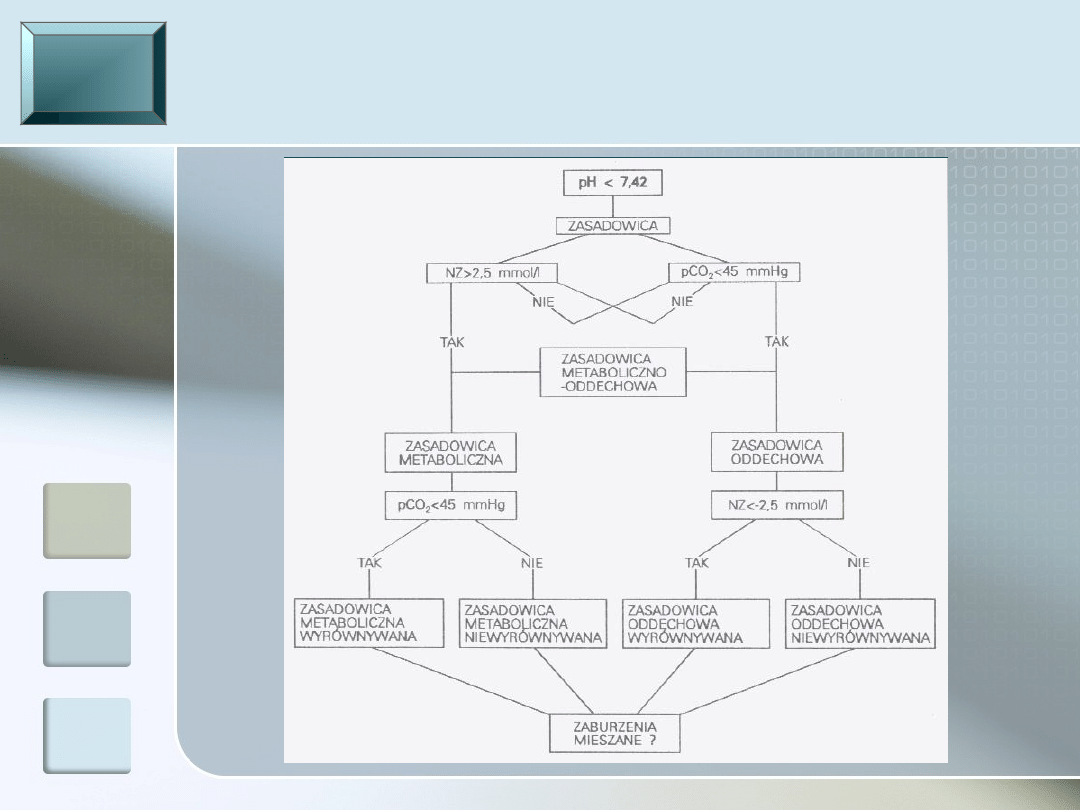
Różnicowanie zasadowic
Różnicowanie zasadowic
pH
pH
Zasadowica metaboliczna
Zasadowica metaboliczna
pH > 7,45
HCO3- > 27 mmol/L
pCO2 > 45 mmHg
pH
pH

Przyczyny
Przyczyny
Niedobór
NaCl, KCl, H+
NaCl, KCl, H+ w płynie pozakomórkowym
spowodowany przez:
uporczywe wymioty, płukanie
żołądka
utrata kwaśnej treści
żołądkowej
nadmierna podaż zasad (iv,
doustnie)
diuretyki pętlowe, tiazydy
hiperaldosteronizm
biegunki
utrata NaCl z moczem
utrata chloru z kałem
hipokaliemia
mukowiscydoza
H+ z ECF do komórek
zespół Cushinga
niedobór 17 oraz 11-
hydroksylazy
pH
pH

Objawy
Objawy
Objawy zależą od:
przyczyny powodującej zasadowicę
Wiodącymi objawami mogą buć objawy choroby, w przebiegu
której doszło do zasadowicy metabolicznej.
towarzyszących zaburzeń elektrolitowych
Objawy:
tachypnoe
hipokaliemia
spadek rzutu serca
zaburzenia rytmu
serca
tężyczka, drgawki
nadciśnienie
inne (pragnienie,
apatia)
wentylacja ’ kompensacyjny CO2
napływ K do komórki; utrata nerkowa K
nasilane przez hipokaliemię
pH ’ wiązanie Ca z białkami ’ Ca zjonizowany
zależnie od przyczyny
UWAGA! Może to doprowadzić do hipoksji!
pH
pH

Leczenie
Leczenie
Wybór leczenia zależy od:
Przyczyny wywołującej zasadowicę
Stopnia ciężkości zasadowicy
łagodna zasadowica metaboliczna (HCO3- < 32mmol/L) nie
wymaga leczenia
Chorób towarzyszących, np.:
wady wrodzone serca
przewlekłe choroby płuc
pH
pH

Leczenie
Leczenie
Leczenie przyczynowe:
Leczenie objawowe:
suplementacja potasu
spironolakton (antagonista receptora
aldosteronowego)
zmniejsza nerkową utratę potasu
zwiększa nerkowe wydalanie dwuwęglanów
acetazolamid – (inhibitor anhydrazy węglanowej)
reabsorbcja wodorowęglanów w cewkach
bliższych
ich wydalanie z moczem
wyrównanie stężenia Na
utrata HCL podczas płukania żołądka inhibitor pompy
protonowej
stosowanie diuretyku redukcja dawki leku
pH
pH
Zasadowica oddechowa
Zasadowica oddechowa
pH > 7,45
HCO3- < 20 mmol/L
pCO2 < 35 mmHg
pH
pH

Przyczyny
Przyczyny
Obniżenie stężenia CO2 we krwi wskutek zwiększonej
wentylacji pęcherzykowej przy prawidłowym
wytwarzaniu CO2 na obwodzie.
hipoksemia/hipoksja
tkankowa
stymulacja
chemoreceptorów/
mechanoreceptorów w
płucach
stymulacja OUN
leki
wentylacja mechaniczna
hiperwentylacja
psychogenna
zapalenie płuc, odma opłucnowa, wady
serca, astma, znaczna niedokrwistość,
laryngospasmus, zatorowość płucna
RDS, zapalenie płuc, hemothorax,
pneunothorax
krwawienie podpajęczynówkowe, guzy
OUN, zapalenie mózgu, zapalenie opon
mózgowych, uraz głowy, krwawienie
podpajęczynówkowe, gorączka, ból
zatrucie salicylanami, teofilina,
progesteron, kofeina
pH
pH

Objawy
Objawy
Objawy zależą w największym stopniu od choroby
powodującej wystąpienie zasadowicy oddechowej.
Wiodącymi objawami są objawy schorzenia
powodującego zasadowicę oddechową.
Przewlekła zasadowica oddechowa może być
bezobjawowa aż do momentu gdy mechanizmy
kompensujące ulegną załamaniu.
Uczucie ucisku w klatce piersiowej
Tachykardia
Majaczenie
Zawroty głowy
Zaburzenia czucia w kończynach
Tężyczka
Drgawki
Utrata przytomności, omdlenie
pH
pH

Leczenie
Leczenie
W większości przypadków leczenie zasadowicy
oddechowej opiera się na leczeniu choroby
podstawowej, która do zasadowcy doprowadziła.
Przed rozpoczęciem leczenia należy upewnić się czy
na pewno mamy do czynienia z zasadowicą
oddechową a nie kompensacją oddechową kwasicy
metabolicznej. W obu przypadkach możemy mieć niski
poziom pCO2.
W leczeniu psychogennej hyperwentylcji należy
pamiętać o używaniu torebki papierowej „paper bag,
not plastic bag”), aby uniknąć niedotlenienia!!!
pH
pH

Dziękuję za uwagę
Dziękuję za uwagę
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
- Slide 78
- Slide 79
- Slide 80
- Slide 81
- Slide 82
- Slide 83
- Slide 84
- Slide 85
- Slide 86
- Slide 87
- Slide 88
- Slide 89
- Slide 90
- Slide 91
- Slide 92
- Slide 93
- Slide 94
- Slide 95
- Slide 96
- Slide 97
- Slide 98
- Slide 99
- Slide 100
- Slide 101
- Slide 102
- Slide 103
- Slide 104
- Slide 105
- Slide 106
Wyszukiwarka
Podobne podstrony:
Zaburzenia rytmu serca zagrażające życiu
Zagrażające życiu zaburzenia funkcji OUN
zaburzenia elektrolitowe
Plynoterapia i zaburzenia elektrolitowe
Instrukcja bhp pierwszej pomocy medycznej w nagłych wypadkach zagrażających życiu
Środki przymusu wobec właściciela budynku zagrażającego życiu i zdrowiu ludzi
Użądlenie przez jedną pszczołę na ogół nie zagraża życiu
Zaburzenia elektrolitowe, Dokumenty Medyczne, MEDYCZNE
Zaburzenia Elektrolitowe 2
ELEKTROWNIE WODNE
Zaburzenia elektrolitoweZDZ10
Medycyna ratunkowa nagłe stany zagrażające życiu dziecka
Zaburzenia elektrolitowe
gazomertia i zaburzenia elektrolitowe
elektrownie wodne
gazomertia i zaburzenia elektrolitowe
więcej podobnych podstron