
Pryszczyca
Choroba pyska i racic
Aftoza
Stomatitis aphthosa
epizootica
Aphthae epizooticae
Foot and Mouth Disease
(FMD)
Maul- und Klauenseuche
(MKS)
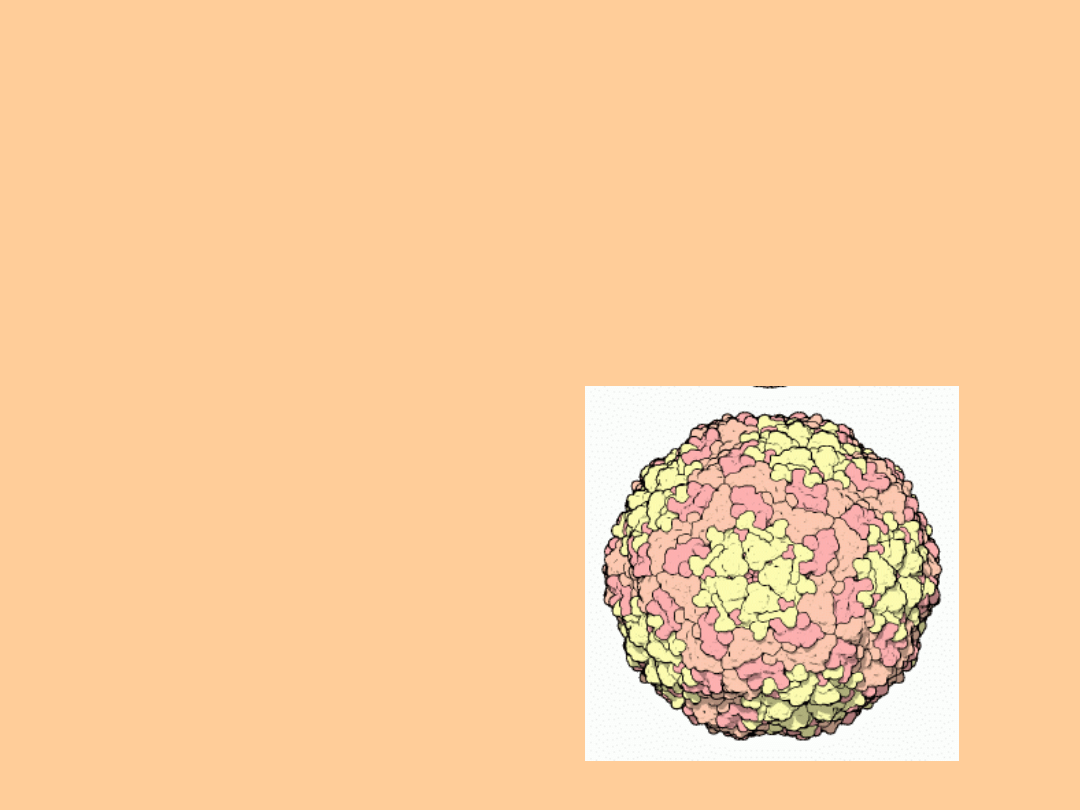
Czynnik etiologiczny
Wirus pryszczycy należy do:
rodziny Picornaviridae
rodzaju Aphthovirus

5'
UTR
L
VP
4
VP
2
VP
3
VP
1
2
A
2
B
2
C
3
A
3B
1
3B
2
3B
3
3
C
3
D
3'
UTR

Znanych jest 7 serotypów
wirusa: A, O, C, SAT 1-3,
Asia 1 oraz ponad 60
podtypów.
Przechorowanie zakażenia
uodparnia zwierzę na
powtórną infekcję wyłącznie
zarazkiem tego samego
typu.

Właściwości wirusa
w 37°C
traci zjadliwość
w
ciągu 12-24 h, w 60-65 °C
ginie
po 30 min., w 4-7 °C
utrzymuje swoją infekcyjność
;
promienie słoneczne
niszczą
go w ciągu 5 min;
w świeżej gnojowicy, w
otwartych zbiornikach
może
przeżyć
nawet 45 dni, na
sierści ok. 4 tygodnie, w
skórach zwierząt padłych 15
tygodni, w sianie lub słomie
w temperaturze pokojowej do
20 tygodni;

w mleku
zachowuje zjadliwość
przez 6 dni, obecność wirusa w
mleku stwierdza się już w
kilkadziesiąt godzin po infekcji, w
tym na kilka dni przed
ujawnieniem się objawów
klinicznych choroby;
w środowisku pH poniżej 7 i
powyżej 9 wirus
ulega
inaktywacji;

kwasy fosforowy,
siarkowy, cytrynowy,
octowy, mrówkowy oraz
substancje alkaliczne np.
węglan sodu, ług sodowy
inaktywują wirus pryszczycy
stosunkowo szybko. 1% ług
sodowy (NaOH)
inaktywuje
wirus w ciągu
1 minuty;

Zwierzęta wrażliwe
zwierzęta parzystokopytne:
bydło domowe, owce, kozy,
świnie, a z przeżuwaczy wolno
żyjących bizony, bawoły,
żubry, jelenie
;
wirus pryszczycy może zakażać
słonie, wielbłądy i jeże;
na zakażenie wrażliwy jest także
człowiek.

Drogi zakażenia
Szerzy się przez
kontakt pośredni i
bezpośredni
(drogą kropelkowa);
za pośrednictwem
ludzi, zwierząt i roślin
,
pojazdów, przedmiotów, artykułów
spożywczych, odzieży
, które miały kontakt
ze zwierzętami zakażonymi lub chorymi;
także z
wiatrem
(60 km na lądzie i nawet
300 km nad morzem);
wirus wydalany jest ze
śliną, mlekiem,
nasieniem, moczem, kałem
już w okresie
wylęgania choroby
;
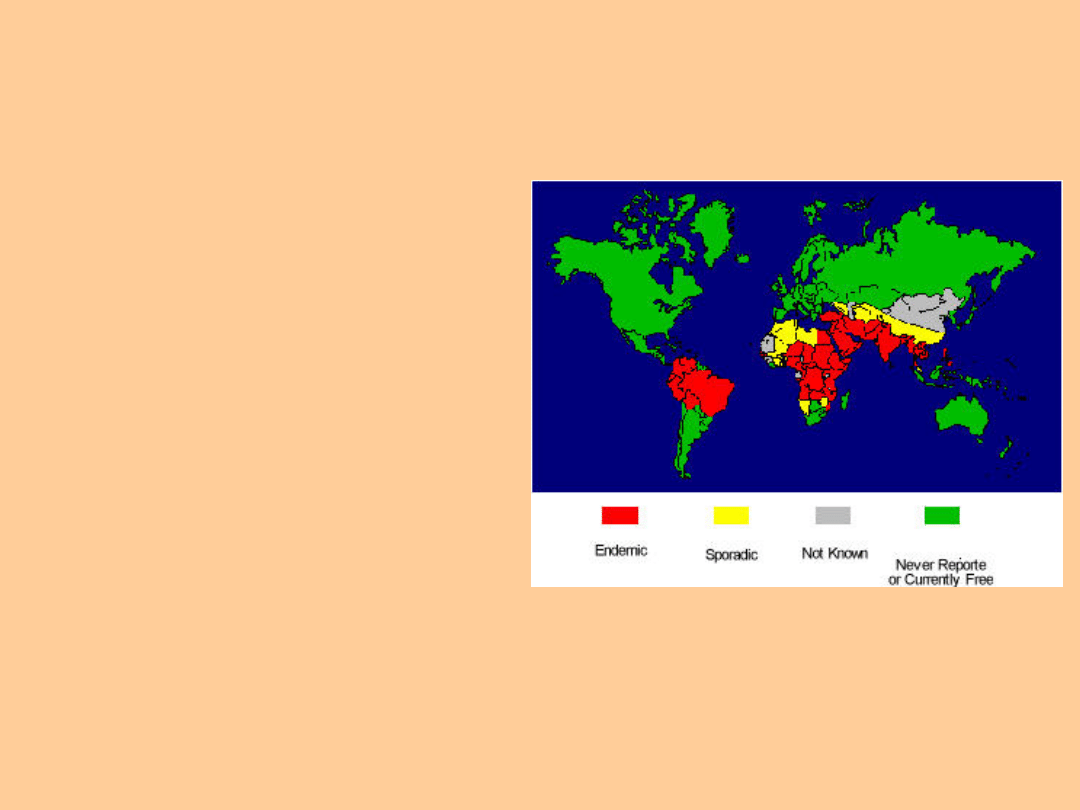
Występowanie
Pryszczyca występuje
endemicznie w
większości krajów
Afryki, w niektórych
rejonach Azji, Europy
Wschodniej, Ameryki
Południowej.
Pryszczyca nigdy nie
wystąpiła na Islandii.
Ostatnie ognisko
choroby w Polsce
stwierdzono w 1971
roku. Spowodowane ono
było przez typ O.

Na wiosnę 2001 r. ogniska
chorobowe pryszczycy wystąpiły
w Wielkiej Brytanii, Holandii i, w
mniejszym natężeniu, we Francji
i Irlandii.

Zakażenie zwierząt następuje drogą alimentarną
lub aerogenną.
W bramie wejścia wirusa, czyli w błonie śluzowej,
powstają ogniskowe zmiany, stwierdzalne tylko
histologicznie i określane jako
pęcherze
pierwotne
(aphthae primariae).
Powstają one na podniebienu miękkim, w
jamie nosowej, przełyku oraz tylnej części
jamy ustnej. Stąd wirus trafia do krwi, a
następnie do narządów, gdzie ulega namnożeniu.

Po namnożeniu się wirusa i
powstaniu wiremii pojawiają
się w tkankach
nabłonkowych
pęcherze
wtórne
(aphthae
secundariae), które
widoczne są makroskopowo.

Czas inkubacji zależy od gatunku
zwierzęcia:
u bydła 2-7 dni;
u świń 2-12 dni;
u owiec 1-6 dni.

Objawy u bydła
Choroba zaczyna się gorączką,
osowieniem, brakiem apetytu.
Następnie pojawiają się pęcherze różnej
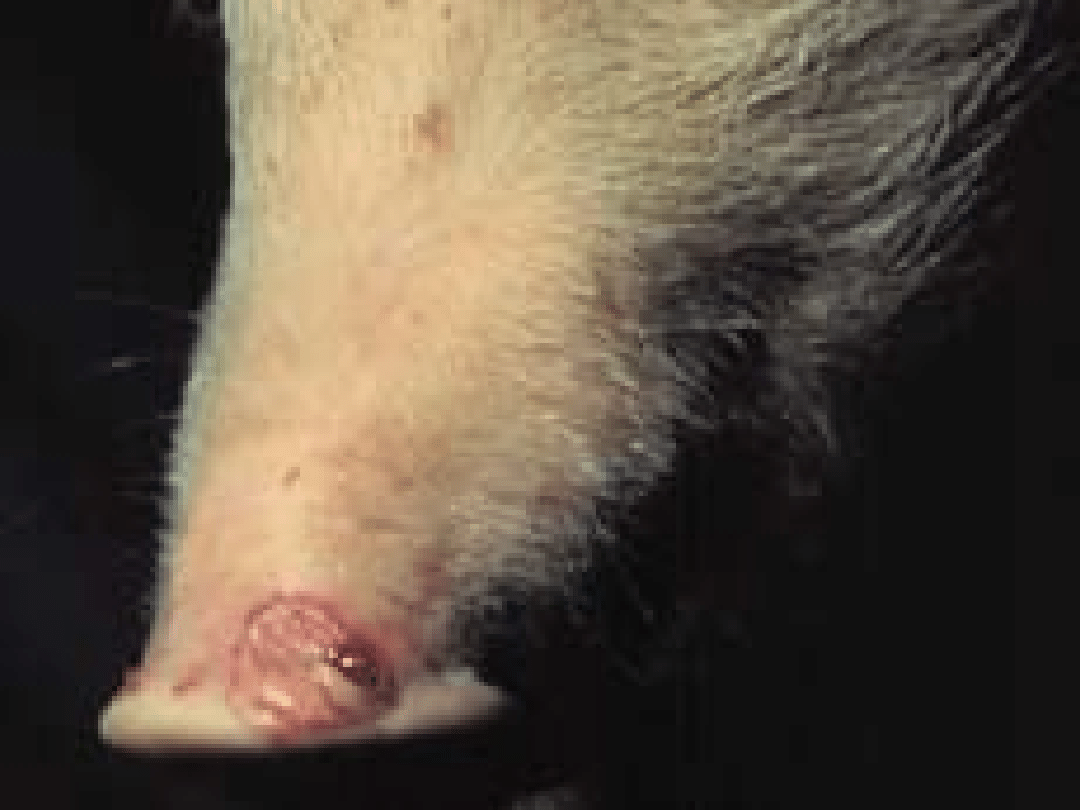
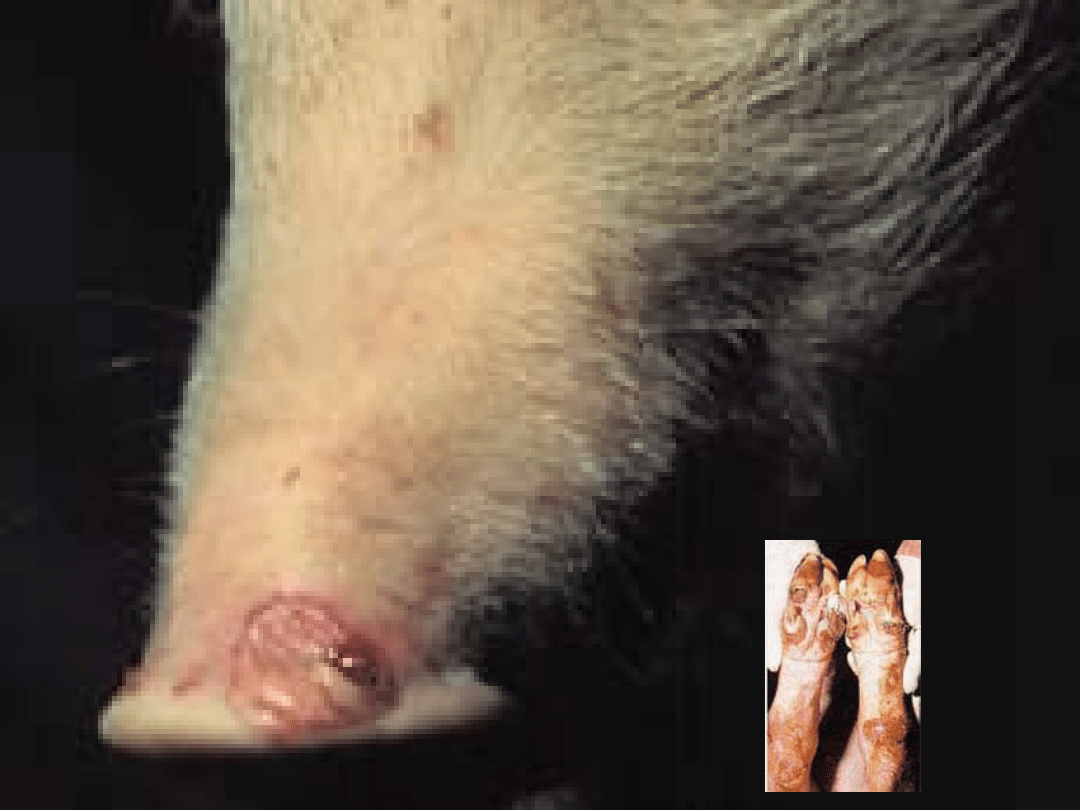
wielkości na błonie śluzowej jamy gębowej,
na koronce racic i w szparze
międzyracicznej.
Produkcja mleka gwałtownie spada.
W obrębie jamy ustnej, to jest na błonie
śluzowej języka, podniebienia, dziąseł,
policzków stwierdza się pęcherze
wypełnione słomkowo-żółtym płynem.
Pęcherze mogą być obecne również na
błonie śluzowej otworów nosowych i
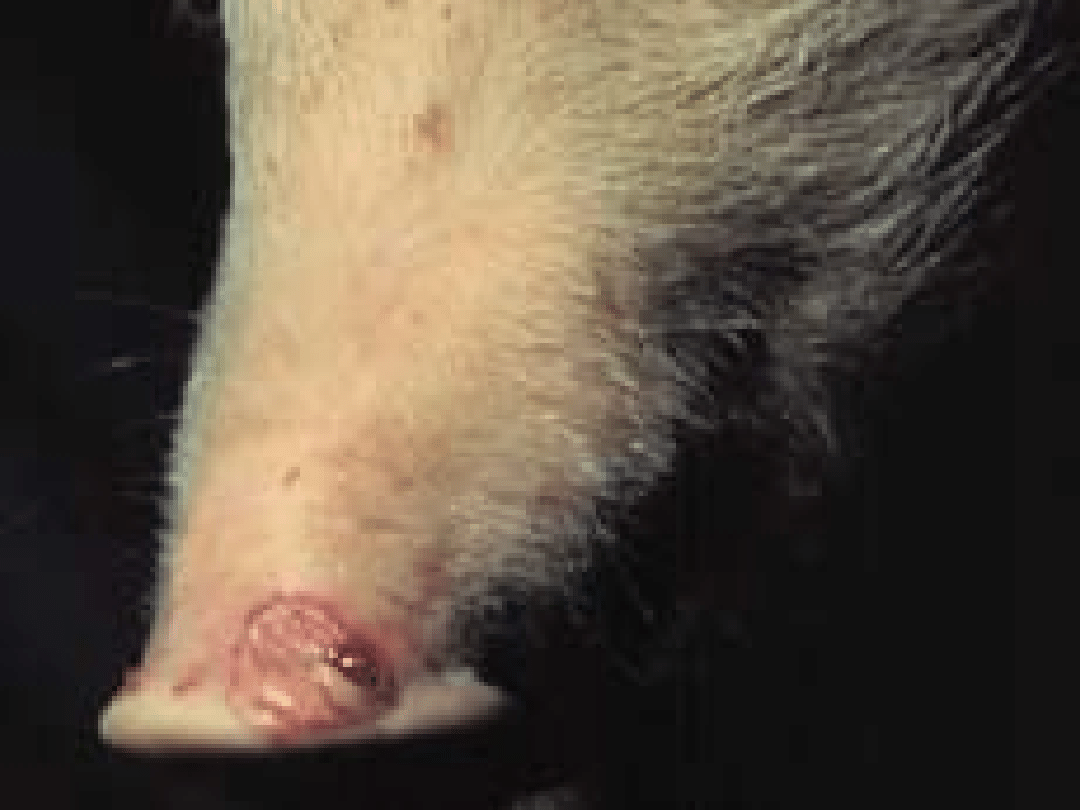
śluzawicy, na strzykach i niekiedy na skórze
wymienia.

Jednym z charakterystycznych
objawów klinicznych pryszczycy
jest obfite ślinienie i kulawizna.
Przestępowanie z nogi na nogę i
częste oblizywanie nozdrzy są
wyrazem bolesności w obrębie
racic i jamy gębowej.
U krów ciężarnych dochodzi do
ronień na skutek uszkodzenia
przez wirus płodu.
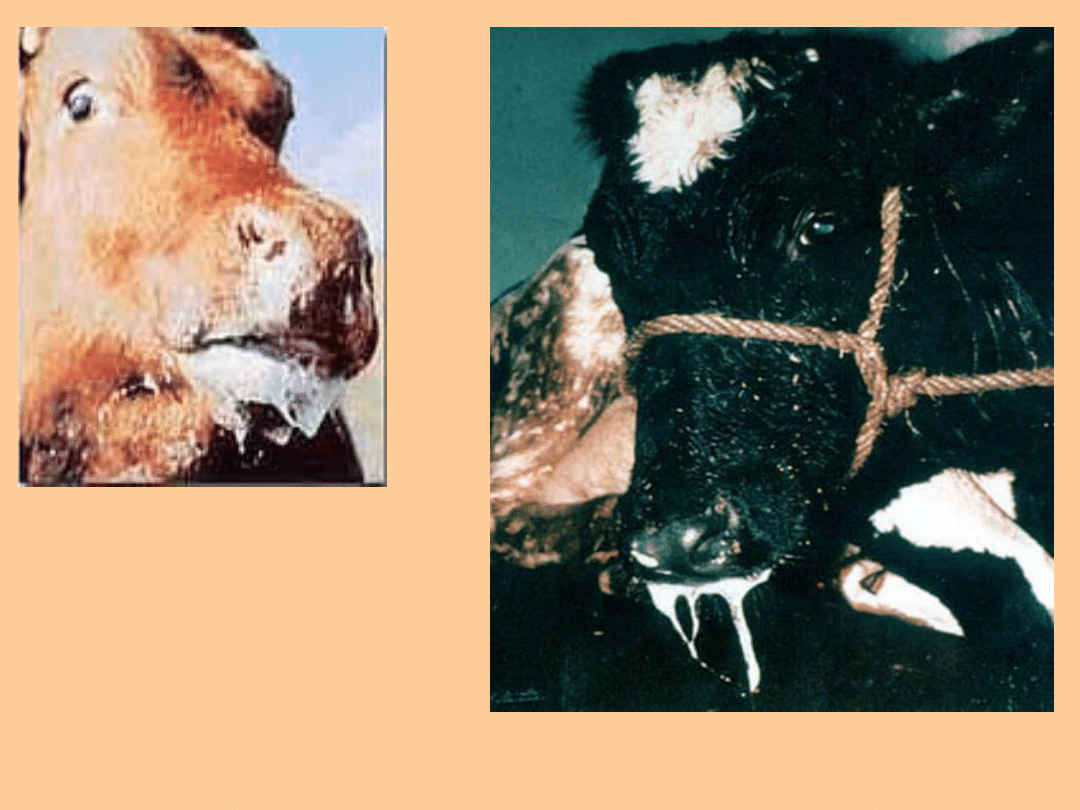

Pęcherze na języku
krowy

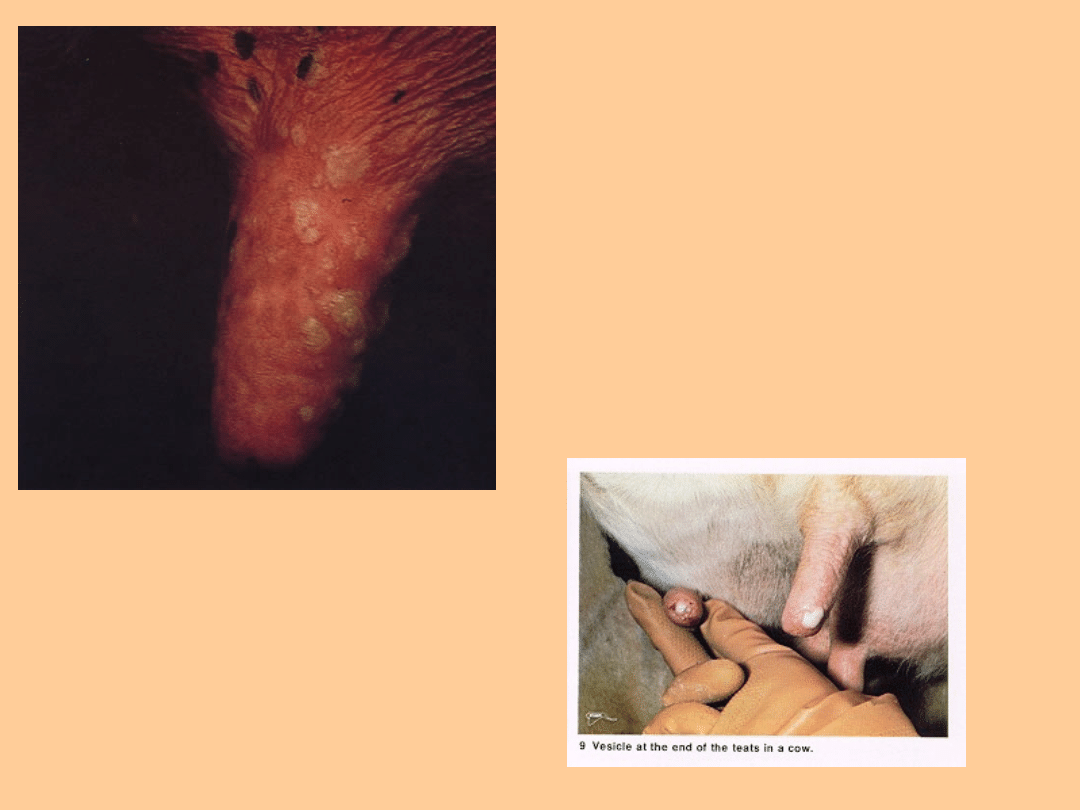
Pęcherze na
wymieniu

Objawy u świń
U trzody chlewnej pierwsze objawy
kliniczne pryszczycy są mniej
przekonywujące niż u bydła.
Pierwszym objawem jest u większości
utrata apetytu i gorączka do 41°C.
Pojawia się kulawizna spowodowana
zmianami w dolnych częściach kończyn
– szczególnie w okolicy nadgarstków,
skórze koronek racic i szparze
międzyracicznej.
Zwierzęta nie chcą wstawać ani
chodzić, a zmuszone do tego kwiczą i
kuleją.

Można obserwować w okolicach racic
pęcherze, po pewnym czasie ujawniają
się one również na tarczy ryjowej, błonie
śluzowej policzków, niekiedy na
powierzchni języka i skórze gruczołu
mlekowego.
Świnie intensywnie ślinią się i
mlaskają.
U niektórych prośnych loch dojść może
do poronień.
U knurów obserwuje się niechęć do
krycia spowodowaną bolesnością
kończyn.

Notowano przypadki, że świnie nie
zapadały na pryszczycę, mimo że w tej
samej zagrodzie chorowały krowy.
Uważa się, że świnie są mniej wrażliwe
na zakażenie niż bydło.
Z drugiej strony, chorujące świnie
wydalają ok. 1000 razy więcej wirusa niż
bydło.
U trzody chlewnej nie występuje
nosicielstwo.
Krowy po przechorowaniu mogą być
nosicielami do 3 lat po infekcji, a owce do
5-10 miesięcy po zakażeniu.
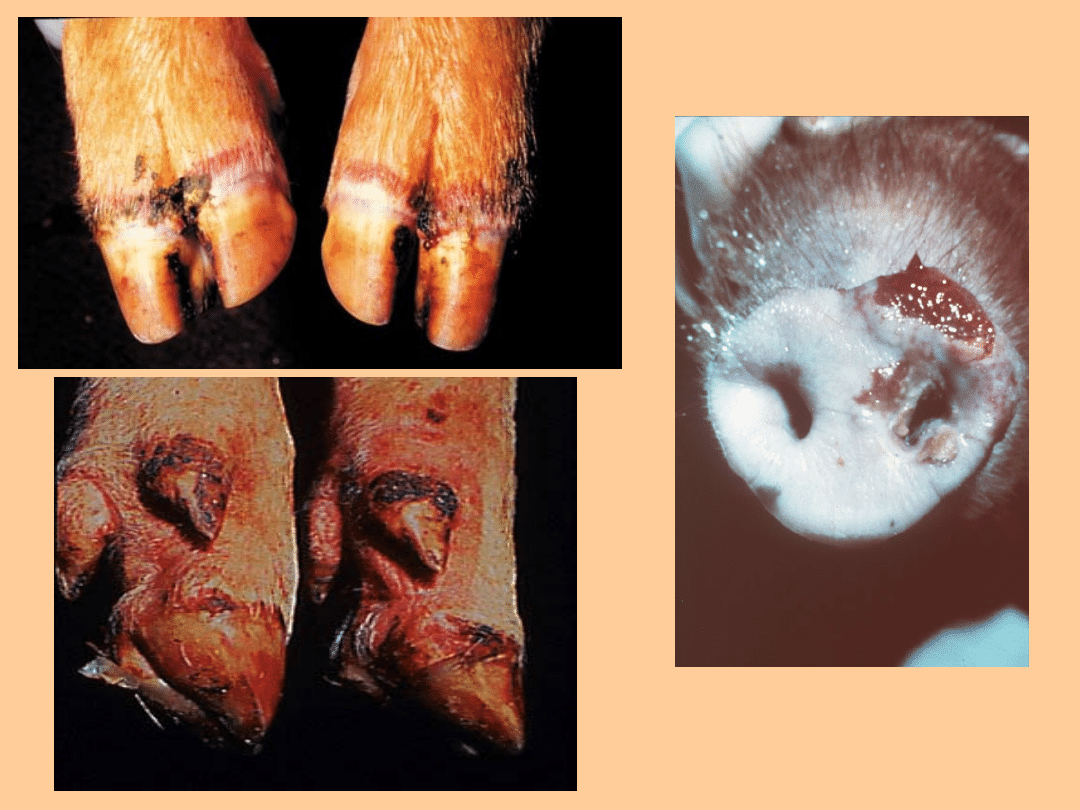

Pryszczyca u owiec i kóz,
podobnie jak u świń, przebiega
łagodniej niż u bydła.
U owiec na plan pierwszy
wysuwają się zmiany w obrębie
racic, często powikłane wtórnymi
zakażeniami bakteryjnymi.
U kóz, obok pęcherzy, często
występują obrzęki błony śluzowej
warg i policzków.
Zejście choroby
Zachorowalność wynosi 100%.
U młodych zwierząt mogą następować
nagłe zejścia śmiertelne spowodowane
zapaleniem mięśnia sercowego.
Niska śmiertelność wśród zwierząt
dorosłych.
Po kilkunastu godzinach pęcherze pękają,
tworząc nadżerki o ciemno czerwonym dnie,
z resztkami białych strzępków ścian
pęcherza.
W ciągu następnych kilku dni stan
zwierząt się poprawia, kulawizna maleje,
zwierzęta zaczynają pobierać pokarm
normalnie.
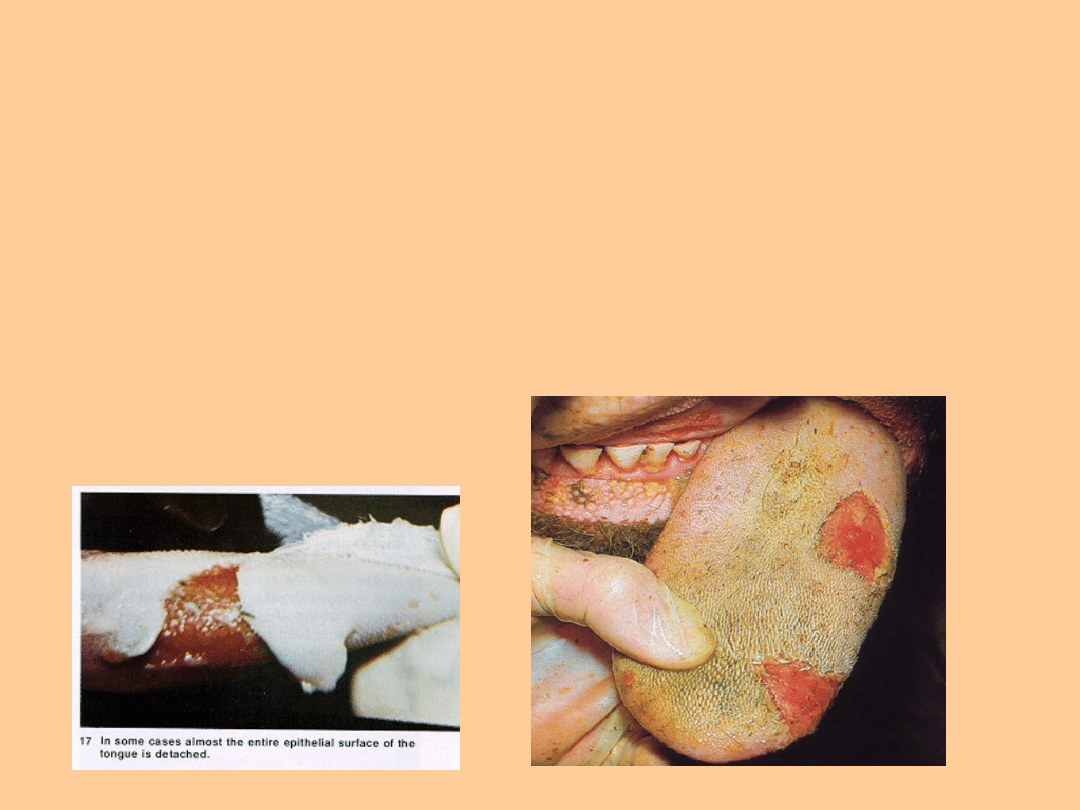
Nadżerki goją się bez wytworzenia blizn.
Jeżeli nie dojdzie do wtórnego zakażenia
bakteryjnego, ubytki pokrywają się nowym
nabłonkiem i w ciągu ok. 5 dni następuje
restitutio ad integrum. Śladem są leukoplakie
(ogniskowe białawe zgrubienia nabłonka),
utrzymujące się ok. pół roku.
Niekiedy jednak zdarzają się zakażenia wtórne
pęcherzy, co utrudnia proces gojenia.
Pęcherze w okolicy racic, ulegając zakażeniu,
prowadzą do kulawizn i uszkodzenia racic.
Czasami może dojść do oddzielenia się koronki
od rogu racicy, a w następstwie powikłań
bakteryjnych – do zejścia puszki rogowej lub
zanokcicy (paronychia).
Niekiedy trwałe obniżenie wydajności mlecznej
i niepłodność mogą być następstwem przebycia
pryszczycy.

Zmiany anatomopatologiczne
Charakterystyczną zmianą są pęcherze,
zazwyczaj o średnicy do 1 cm, mające
tendencję do zlewania się.
Zmianom pęcherzykowym w jamie ustnej
towarzyszą często uszkodzenia błony śluzowej
przełyku i przedżołądków w postaci pęcherzy,
nadżerek i owrzodzeń.
W żwaczu i księgach rozwijają się niekiedy
okrągłe, ciemnobrunatne strupy (strupowa
postać pryszczycy).
owrzodzenie żołądka

W błonie śluzowej trawieńca i jelit występują
wybroczyny oraz ogniskowe lub rozlane obrzęki
zapalne.
Pęcherze, nadżerki i owrzodzenia mogą pojawić
się także w błonie śluzowej gardła, jamy nosowej,
tchawicy i oskrzeli.
W obrębie opłucnej, osierdzia i nasierdzia
stwierdza się podsurowicze wylewy krwi. Worek
osierdziowy zawiera często dużą ilość surowiczego
płynu.
Złośliwa postać pryszczycy przebiega z
nieropnym zapaleniem mięśnia sercowego.
Zapalenie poprzedzają zwykle zmiany
zwyrodnieniowe (zwyrodnienie szkliste, ziarniste,
wodniczkowe, tłuszczowe), które szybko prowadzą
do martwicy rozpływnej włókien mięśniowych.

W tym okresie może dojść do nagłego porażenia
czynności serca i śmierci zwierzęcia. W takich
przypadkach zmiany w sercu mogą być jedynymi
zmianami stwierdzanymi w czasie sekcji.
Jeżeli zwierzę utrzyma się przy życiu, istnieje
możliwość wygojenia zmian poprzez rozrost tkanki
ziarninowej i jej zbliznowacenie.
Zmiany występują wszystkim w ścianie lewej
komory i przegrodzie serca w postaci małych lub
większych ognisk i smużek, nadających sercu
charakterystyczny tygrysowaty wygląd – cor
tigrinum.
Skutkiem uszkodzenia serca są zwykle skrzepy
krwi w lewej komorze oraz zastój krwi w narządach.

U młodych zwierząt spotyka się czasami
zmiany zwyrodnieniowe o charakterze
szklisto-woskowym w mięśniach
szkieletowych. U cieląt, prosiąt i jagniąt
zmiany te występują w postaci mnogich,
rozsianych ognisk w różnych grupach
mięśniowych. U bydła dorosłego zmiany
lokalizują się głównie w mięśniach uda.
W przypadkach śmierci w następstwie
wtórnych powikłań bakteryjnych stwierdza
się ropnie w skórze kończyn, zmiany
zapalne i martwicowe kości, ropne lub
posokowate zapalenie stawów oraz
przerzuty ropne w różnych narządach
wewnętrznych.
Rozpoznawanie
W każdym przypadku ślinienia się zwierząt
należy w pierwszym rzędzie podejrzewać
pryszczycę.
Często jest tak, że podczas badania jamy
ustnej, jeśli chwyci się za język, w dłoni
badającego pozostaje złuszczony nabłonek
pęcherzy odsłaniając żywo-czerwone dno.
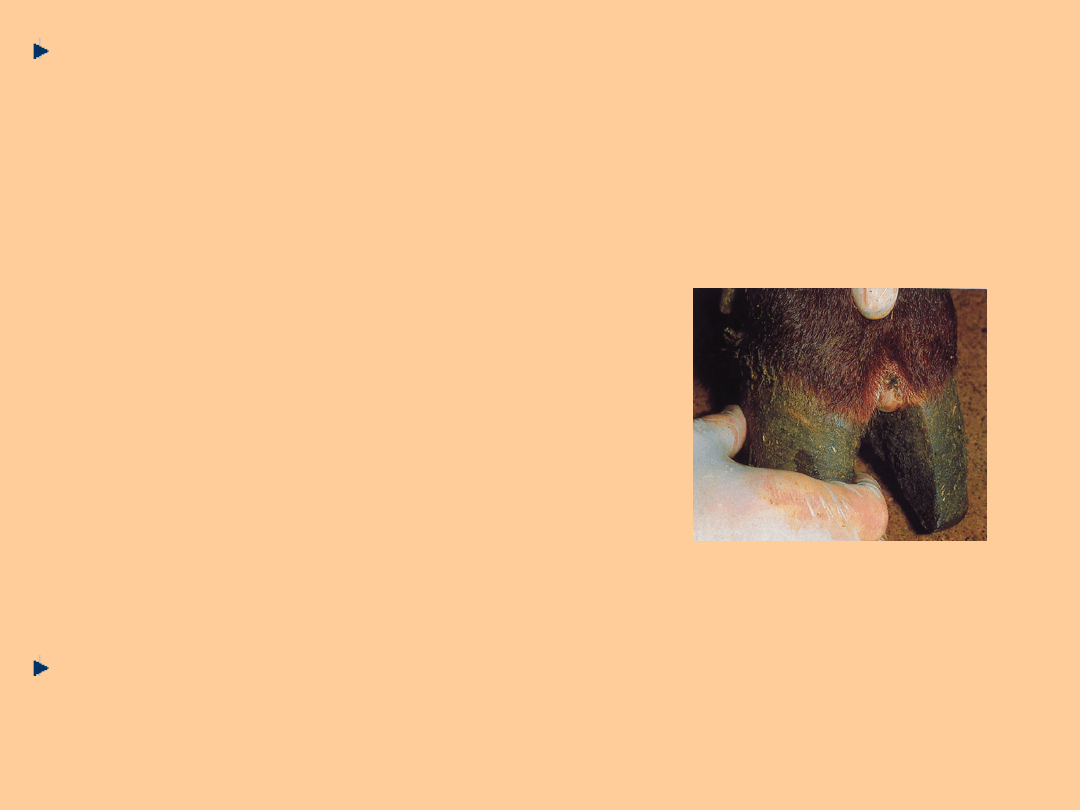
Również kulawizny powinny zwrócić uwagę na
okolice szpary międzyracicznej i okolicę
koronek. Stwierdzenie pęcherzy w
wymienionych miejscach oraz na skórze
strzyków i skórze wymienia nasuwa poważne
podejrzenie pryszczycy.Jeśli
zachorowania występują
u różnych gatunków zwierząt
parzystokopytnych (bydło, świnie,
owce, kozy)diagnoza jest prawie
pewna.
Ostateczne rozpoznanie opiera się na badaniu
laboratoryjnym.

Pobieranie i przesyłanie
materiału do badań
Do badania laboratoryjnego pobiera się próbki
od zwierząt w ostrej fazie choroby.Najlepszym
materiałem do badań są:
płyn z pęcherzyków wraz z ich ścianami
(najwłaściwsze miejsce jego zebrania są
pęcherze zlokalizowane na błonie śluzowej,
języku);
także wymazy z gardła;
pełna krew.
Ilość materiału potrzebnego do badań wynosi
ok. 3 g.

Próbki nabłonka powinny być umieszczone
w płynie transportowym o składzie:
glicerol+0,04 M bufor fosforanowy, pH 7,2-7,6
w równych objętościach. Jeśli 0,04M bufor
fosforanowy nie jest dostępny można go
zastąpić zwykłym PBS lub podłożem do
hodowli komórek, przy czym istotne jest, aby
pH mieszaniny glicerol+PBS było w zakresie
7,2-7,6.
Niezwłocznie po pobraniu próbki powinny
zostać umieszczone w chłodni lub zamrożone
i w takim stanie dostarczone do laboratorium.

Obecność antygenów wirusa pryszczycy w
pobranych próbkach wykrywa się w
odczynie
wiązania dopełniacza (OWD)
lub
testem
ELISA
z zastosowaniem surowic specyficznych
dla 7 serotypów wirusa pryszczycy.
Stosowane są również techniki wykrywające
wirusowy kwas nukleinowy –
test RT-PCR
.
Jeśli bezpośrednie badanie próbek nie jest
możliwe lub wynik jest negatywny wykonuje się
pasaż w
pierwotnej hodowli komórek tarczycy
cielęcia, nerki cielęcia, świni lub owcy
,( wyraźny
efekt cytopatyczny) a także wrażliwych linii
ciągłych
BHK-21 i IB-RS-2
, i bada płyn z hodowli w
OWD lub ELISA na obecność wirusa pryszczycy.
Ustalone linie komórkowe są mniej czułe niż
pierwotne hodowle do wykrywania mniejszych
ilości wirusa.

Jednoczesne zakażenie linii komórek świńskich
i jednego z wyżej wymienionych systemów
hodowli tkankowych
(preferowane są pierwotne komórki tarczycy
bydła) jest użytecznym wyznacznikiem tego,
czy dana próbka
pobrana z pęcherzy zawiera wirus
choroby pęcherzykowej świń lub wirus
pryszczycy, ponieważ wirus choroby
pęcherzykowej namnaża się jedynie w
komórkach pochodzenia świńskiego.
Jednakże izolaty wirusa pryszczycy o długiej
historii przenoszenia między świniami mogą
się także lepiej namnażać się w systemie
hodowli komórek świńskich.

Badanie serologiczne
Może być pomocne w diagnozowaniu
pryszczycy.
Testami stosowanymi w diagnostyce
serologicznej pryszczycy są:
test seroneutralizacji (SN)
ELISA.
Wykazanie specyficznych przeciwciał posiada
wartość diagnostyczną u zwierząt
nieuodpornianych przeciwko pryszczycy i w
przypadku występowania pęcherzy.

Wartość diagnostyczna ograniczona
jest
:
w przypadku stosowania szczepień;
rejonach endemicznego występowania
pryszczycy, bowiem wynik dodatni może być
efektem przebycia wcześniejszych infekcji.
Obecność przeciwciał dla wirusa
pryszczycy w surowicy krwi wskazuje
na kontakt z wirusem i możliwość
nosicielstwa.

Próba biologiczna
Zakażanie świnek morskich
wtarcie badanej zawiesiny w skaryfikowane
opuszki łapek tylnych;
po 48 h powstanie pęcherza i proces
zapalny.
Zakażanie osesków mysich
zakaża się co najmniej 10 osesków jednym
badanym materiałem podskórnie lub
dootrzewnowo dawką 0,1 ml;
po 2-5 dniach występują objawy
niedowładów i porażeń.

Pryszczyca a ludzie
Pryszczyca stanowi niewielkie zagrożenie dla
człowieka.
Jeśli zakażenie wystąpi to ma ono bardzo
łagodny przebieg.
Zarażeniu najczęściej ulegają osoby mające
częsty kontakt ze zwierzętami, a więc rolnicy i
lekarze weterynarii.
Jeśli objawy w ogóle wystąpią to są to:
nieznaczne podwyższenie temperatury
ciała
pęcherze wokół ust oraz między palcami.
Po krótkim stosowaniu lekarstw objawy
ustępują i choroba mija.

Zapobieganie
rozprzestrzenianiu wirusa
Wirus pryszczycy jest bardzo
inwazyjny, bardzo szybko może
zaatakować całą populację
podatnych na nią zwierząt.
Zwierzęta leczone także
rozsiewają zarazki. Błyskawicznie
może więc dojść do wybuchu
epidemii.

Podstawowym elementem jest
przerwanie cyklu szerzenia się
wirusa.
Wokół ogniska pryszczycy
ustanawia się strefę
zapowietrzoną, która obejmuje
obszar o promieniu 10 km, a
wokół tej strefy ustanawia się
strefę zagrożoną, w której
prowadzi się ścisłą obserwację
stanu zdrowia i kontrolę ruchu
zwierząt lub podejmuje
szczepienie pierścieniowe
szczepionką odpowiadającą
izolowanym szczepom wirusa
pryszczycy.

Podstawowe zasady zabezpieczenia obiektów
hodowlanych przed zawleczeniem pryszczycy
.
1. Określić wielkość terenu ochronnego wokół obiektów.
Ograniczyć liczbę wejść i wyjść. Ograniczyć
przemieszczanie się ludzi (tylko do bezwzględnie
uzasadnionych przypadków).
2. Wprowadzić zakaz wstępu osób postronnych na teren
fermy.
3. Zabezpieczyć odpowiednią ilość ochronnego obuwia i
odzieży.
4. Wprowadzić obowiązek korzystania z pryszniców przed
wejściem i wyjściem z obiektu oraz mycia i odkażania
rąk (także przy przejściu między budynkami i
pomieszczeniami).

5. Zapewnić nasączenie mat dezynfekcyjnych środkiem
dezynfekcyjnym.
6. Maksymalnie ograniczyć wjazd środków transportu na
teren fermy. Kontrolować kartę dezynfekcji oraz
jakość mycia i dezynfekcji wszystkich środków
transportu wjeżdżających na teren obiektu.
7. Regularnie dezynfekować rampy wyładowcze i
załadowcze, ścieżki i drogi dojazdowe.
8. Zorganizować szkolenie personelu z zakresu
biobezpieczeństwa.
9. Oglądać zwierzęta co najmniej raz dziennie.
Szczególną uwagę zwracać na obecność pęcherzy i
nadżerek w okolicach pyska i racic. Gdyby traciły
apetyt lub gwałtownie spadała produkcja mleka
należy powiadomić lekarza weterynarii.


Typ środka dezynfekcyjnego
Pryszczyca
Czwartorzędowe związki amoniowe (10%)
nie zaakceptowano
Formalina
1:9 (=11,11%)
Soda kaustyczna
nie zaakceptowano
Węglan sodu
1:24 (=4,17%)
Fenole syntetyczne
1:10 (=10,00%)
1:700 (=0,14%)
1: 1300 (=0,08%)
Zestawiono porównawczo zaaprobowane przez
Ministerstwo Rolnictwa Wielkiej Brytanii (MAFF)
efektywne stężenia niektórych preparatów
odkażających stosowanych przy zwalczaniu
pryszczycy

Zabijanie zwierząt chorych i
bezpośrednio zagrożonych
chorobą jest obecnie
najskuteczniejszą metodą.


Istnieje szczepionka przeciw
pryszczycy – w Polsce była
kiedyś stosowana –
jednakże przy jej
stosowaniu napotyka się na
poważny problem.

Szczepienie polega na
wprowadzeniu do organizmu
niewielkiej liczby nieaktywnych
wirusów.W ten sposób zmusza się
organizm do produkcji
odpowiednich przeciwciał.
Problemem jest odróżnienie
przeciwciał powstałych w wyniku
szczepienia od tych wytwarzanych
w odpowiedzi na zakażenie.
Szczepienia chronią zwierzęta przed
zakażeniem, jednak mogą
prowadzić do nosicielstwa wirusa
.

Komisja Unii Europejskiej uznaje
kraj za wolny od pryszczycy wtedy,
gdy w populacji zwierząt
hodowlanych nie stwierdza się
przeciwciał. Dlatego przyjęła ona
strategię zwalczania choroby
polegającą na eliminowaniu
chorych zwierząt.
Stosowanie szczepionek przeciwko
pryszczycy w krajach UE możliwe
jest tylko po uzyskaniu zgody
Komisji Weterynaryjnej UE.

Jeśli choroba wystąpiła
w regionie dotąd
wolnym od pryszczycy,
w którym nie stosowano
szczepień
profilaktycznych i
zastosowano środki
administracyjne, region
taki może zostać uznany
ponownie za wolny w
sześć miesięcy po
zabiciu ostatniego
zwierzęcia chorego lub
podejrzanego o
zakażenie, przy czym
powinien być stosowany
monitoring serologiczny
pryszczycy.
Jeśli choroba wystąpiła w
regionie dotąd wolnym od
pryszczycy, w którym
prowadzone były szczepienia
profilaktyczne przeciwko
pryszczycy i zastosowano środki
administracyjne, region taki
może uzyskać status regionu
wolnego od pryszczycy po 12
miesiącach od zabicia
ostatniego zwierzęcia chorego,
podejrzanego o zakażenie ale
dopiero po 24 miesiącach, jeśli
nie zastosowano wybijania
zwierząt parzystokopytnych w
strefie zapowietrzonej.

Przede wszystkim ze względu na
bariery handlowe szczepienia
interwencyjne w krajach eksportujących
żywność traktowane są jako
ostateczność.
Podejmowanie szczepień jest bardziej
opłacalne ekonomicznie tam, gdzie
pryszczyca występuje endemicznie.

Szczepionki mogą być mono-, dwu-,
trój- lub wieloważne. Wiele krajów
utrzymuje rezerwę antygenów
(inaktywowanych i zagęszczonych
wirusów pryszczycy różnych
serotypów) na wypadek wybuchu
pryszczycy. Jest to tzw. rezerwa
epizootyczna. Należy nadmienić, że
współczesne szczepionki nie
chronią w pełni przed pryszczycą
jeśli nie poda się trzech dawek
szczepionki
.

Choroby zakaźne uwzględniane w
diagnostyce różnicowej
pryszczycy
choroba pęcherzykowa świń
wysypka pęcherzykowa świń
pęcherzykowe zapalenie jamy
ustnej
największe podobieństwo do
pryszczycy
klinicznie nie do odróżnienia zmiany
pęcherzykowe
lokalizacja zmian- głowa, racice,
wymię
diagnostyka różnicowa w pierwszej
kolejności
ułatwienie – zróżnicowanie wrażliwości
gatunkowej
Czynnik zakaźny
Choroba
RNA Picornaviridae
(Aphtovirus)
Pryszczyca
RNA
RNA
RNA
RNA
RNA
RNA
RNA
Picornaviridae
(Enterovirus)
Caliciviridae (Calicivirus)
Rhabdoviridae
(Vesiculovirus)
Paramyxoviridae
(Morbillivirus)
Paramyxoviridae
(Morbillivirus)
Reoviridae (Orbivirus)
Flaviviridae (Pestivirus)
Choroba
pęcherzykowa
świń
Wysypka
pęcherzykowa
świń
Pęcherzykowe
zapalenie
jamy ustnej
Księgosusz
Pomór
małych
przeżuwaczy
Choroba
niebieskiego
języka
BVD-MD
DNA
DNA
DNA
DNA
DNA
DNA
Herpesviridae
(Varicellovirus)
Herpesviridae
(Simplexvirus)
Herpesviridae
(Lymphocryptovirus)
Poxviridae (Parapoxvirus)
Poxviridae (Parapoxvirus)
Poxviridae (Parapoxvirus)
IBR/IPV/IBP
Wrzodziejące
zapalenie
strzyków bydła
Głowica
Grudkowe zapalenie jamy
ustnej bydła
Ospa rzekoma
Niesztowica
Bacteroides nodosus
Fusobacterium
necrophorum
Actinomyces pyogenes
Zanokcica zakaźna
Ropnie racic
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
Wyszukiwarka
Podobne podstrony:
Jak pozbyć się trądziku i pryszczy
PRYSZCZYCA, Dermatologia, Dermatologia
POKOLENIE PRYSZCZATYCH
pryszczyca1
PRYSZCZYCA
PRYSZCZYCA, Epi, Bydlo
Rozporzadzenie pryszczyca
Pryszczarkowate
Higiena-pryszczyca, sem II
pryszczyca, WROCŁAW, IV ROK, Choroby zwierząt gospodarskich
pryszcz
Miejsce powstawania pryszczy a ich
pryszczyca
Pryszczyca, sem II
pryszczyca występowanie i zwalczanie choroby
Badanie własności prostowniczych diód półprzewodnikowych małgorzta Pryszcz
Jak pozbyć się trądziku i pryszczy
PRYSZCZYCA afoza, │ac
pryszczyca
więcej podobnych podstron