
Nadciśnienie
w ciąży
Dr n med. Piotr Hincz
III Katedra Ginekologii i Położnictwa UM w Łodzi
Klinika Medycyny Matczyno-Płodowej i Ginekologii

• Występuje w około 7-10% wszystkich ciąż
– 70% stan przedrzucawkowy (PE)-
rzucawka (Ec)
– 30% nadciśnienie przewlekłe
• Rzucawka – 0,05%
• 10% wszystkich porodów przedwczesnych
• ~ 20% zgonów matek!!
Nadciśnienie w ciąży-
wstęp

• Nadciśnienie przewlekłe
• Preeklampsja-eklampsja
• Preeklampsja nałożona na
nadciśnienie przewlekłe lub chorobę
nerek
• Nadciśnienie ciążowe
(rozpoznanie podczas ciąży)
• Nadciśnienie przemijające
(rozpoznanie
dopiero po ciąży)
Nadciśnienie w ciąży-
klasyfikacja

Definiowane jako nadciśnienie
zdiagnozowane
•
Przed ciążą
•
Przed 20 tyg. ciąży
•
Podczas ciąży i nie ustępujące
po jej
zakończeniu
Nadciśnienie przewlekłe

• Ciśnienie tętnicze
– Skurczowe >140
– Rozkurczowe >90
– Brak białkomoczu
– ~ 25% przechodzi w preeklampsję
Nadciśnienie ciążowe -
kryteria

Starsze kryteria nadciśnienia
ciążowego
• Wzrost RR o 30/15 w stosunku do
wartości wyjściowych
• Obecnie nie stosowane, gdyż:
• 73% ciężarnych wartości RR
skurczowego >30 mm
• 57% wartości RR rozkurczowego >20mm
Nadciśnienie ciążowe

Rozpoznanie
nadciśnienia ciążowego:
• Stwierdzone po raz pierwszy po połowie ciąży
• Brak białkomoczu
• Rozpoznanie chwilowe, ostateczna diagnoza
dopiero po porodzie/połogu
Jeżeli nie dojdzie do rozwoju PE i
• RR powróci do wartości prawidłowych do 12
tygodnia po porodzie –
nadciśnienie
przemijające
.
• RR podwyższone również po połogu –
nadciśnienie przewlekłe.
Nadciśnienie ciążowe

• Występuje po 20 tyg. ciąży (wcześniej w
przypadki ciążowej choroby
trofoblastycznej)
• Podwyższone wartości RR + białkomocz
• Występowanie obrzęków nie jest częścią
kryteriów diagnostycznych
Preeklampsja-eklampsja
EPH Gestoza

Ciśnienie tętnicze
- skurczowe >140
- rozkurczowe >90
Białkomocz definiowany jako wydalanie
z moczem
- 0,3g białka lub więcej w 24-godzinnej
zbiórce moczu
- +2 (test paskowy) lub więcej w
przypadkowej zbiórce moczu
Preeklampsja-eklampsja
Kryteria diagnostyczne

• Umiarkowana PE
• Ciężka PE
Preeklampsja-eklampsja
Klasyfikacja

RR skurczowe >160, rozkurczowe >110
Białkomocz: >5g w 24-godzinnej zbiórce
moczu (pwyżej 3+ w teście paskowym)
Skąpomocz: <400ml w 24godz
OUN: zaburzenia widzenia (mroczki), ból
głowy, pobudzenie
Obrzęk płuc
Ból w nadbrzuszu lub prawym górnym
kwadrancie: wskazuje zazwyczaj na
objawy wątrobowe
Preeklampsja-eklampsja
Ciężka - kryteria

Wykładniki upośledzenia funkcji
wątroby
Trombocytopenia: <100,000
IUGR
Malowodzie
Preeklampsja-eklampsja
Ciężka - kryteria

Nadciśnienie bez białkomoczu < 20tygodnia:
Pojawienie się białkomoczu po 20 tygodniu
Hypertension and proteinuria < 20 weeks
:
Nagły wzrost białkomoczu
Nagły wzrost RR u pacjentek z
wyrównanym nadciśnieniem
Trombocytopenia (<100,000 cells/mm3)
Podwyższone wartości enzymów
wątrobowych
Preeklampsja-eklampsja
nałożona na nadciśnienie
tętnicze
Klasyfikacja

Jest to wystąpienie podwyższonego
ciśnienia podczas ciąży lub w okresie
pierwszych 24 godz. po porodzie bez
innych objawów preeklampsji lub
przewlekłego nadciśnienia.
Nadciśnienie tętnicze
przemijające

Preeklampsja-eklampsja
• Patofizjologia
• Obraz kliniczny
- objawy
- badania laboratoryjne
• Różnicowanie
• Leczenie
• Czynniki ryzyka
• Zapobieganie, możliwości predykcji

Preeklampsja-eklampsja
Patofizjologia

Podczas prawidłowej ciąży dochodzi do
wielu
fizjologicznych zmian.
Układ krążenia:
- wzrost objętości osocza (50%)
- wzrost pojemności minutowej serca (40-
50%)
- obniżenie czułości naczyń
- zmniejszenie oporów układowych
Krążenie maciczno-łożyskowe
- zmniejszony opór tętnic spiralnych
- zmniejszona czułość tętnic spiralnych
PE- patofizjologia

• wzrost objętości krwi jest nieznaczny
• wzrasta układowy opór naczyniowy (SVR)
• RR jest z definicji podwyższone
• obserwuje się zwiększoną oporność presyjną
naczyń na niektóre hormony wazoaktywne
W PE brak jest fizjologicznych zmian
charakterystycznych dla ciąży:
PE- patofizjologia

• Nieprawidłowa inwazja trofoblastu
• Zaburzenia krzepnięcia
• Uszkodzenie śródbłonka naczyń
• Nieprawidłowa adaptacja układu krążenia
• Czynniki immunologiczne
• Predyspozycja genetyczna
• Niedobory pokarmowe lub nadmiar
niektórych czynników
Teorie rozwoju preeklampsji:
PE- patofizjologia

Według Friedman i wsp. czynnikiem sprawczym jest brak
właściwego przekształcenia tt macicznych pogarsza
przepływu w krążeniu maciczno-łożyskowym. Powoduje
to obniżenie perfuzji łożyska a w rezultacie do uwolnienia
czynników indukujących uszkodzenie śródbłonka naczyń
(być może rolę tę pełnią wolne rodniki).
PE- patofizjologia

• Uważa się, że u podłoża objawów
klinicznych PE leży skurcz naczyniowy;
powoduje on wzrost oporu dla przepływu
krwi i tym samym nadciśnienie tętnicze
• Skurcz naczyniowy i współistniejące
uszkodzenie śródbłonka naczyń powoduje
zwiększoną przepuszczalność naczyń wraz
z niedotlenieniem otaczających tkanek -
krwotoki, martwica i inne uszkodzenia
narządowe
PE- patofizjologia

Substancje wytwarzane przez
śródbłonek naczyniowy:
• tlenek azotu - NO (EDRF) rozkurcz
naczyń
• prostacyklina - PGI 2
• tromboxan A - TXA 2
skurcz naczyń
• endotelina-1 (Et-1)
PE- patofizjologia
Uszkodzenie śródbłonka
Uszkodzenie śródbłonka
naczyniowego
naczyniowego
•
zwiększenie produkcji i uwalniania endotelin
•
zwiększenie uwalniania tromboxanu
•
hamowanie uwalniania prostacykliny
•
hamowanie uwalniania tlenku azotu
• SKURCZ NACZYŃ
KRWIONOŚNYCH
PE- patofizjologia

• W odróżnieniu od nadciśnienia tętniczego
przewlekłego, w którym podwyższenie RR
stanowi istotny czynnik patogenetyczny, w
gestozie wzrost RR sygnalizuje istnienie
choroby podstawowej
• W PE często obserwuje się zagęszczenie
krwi
• Obserwuje się także zmiany w nerkach,
wątrobie
PE- patofizjologia

Choroba matki przejawia się:
• Uogólnionym skurczem naczyń
• Stresem oksydacyjnym i uogólnioną
„pro-zapalną” odpowiedzią
organizmu
• Aktywacją układu koagulologicznego
• Zmianami niedokrwiennymi
PE- patofizjologia

Serce:
Generalnie nie
Generally
unaffected; cardiac decompensation in
the presence of preexisting heart disease.
Kidney:
Renal lesions (glomerular
endotheliosis); GFR and renal blood flow
decrease; hyperuricemia; proteinuria may
appear late in clinical course;
hypocalciuria; alterations in calcium
regulatory hormones; impaired sodium
excretion; suppression of renin
angiotensin system.
PE- patofizjologia

Coagulation System:
Thrombocytopenia; low antithrombin III;
higher fibronectin.
Liver:
HELLP syndrome (hemolysis,
elevated ALT and AST, and low platelet
count).
CNS:
Eclampsia is the convulsive phase of
preeclampsia. Symptoms may include
headache and visual disturbances,
including blurred vision, scotomata, and,
rarely, cortical blindness.
PE- patofizjologia

Preeklampsja-eklampsja
Czynniki ryzyka

Czynnik
RR
Nieródki
3:1
Wiek > 40
3:1
Rasa czarna
1.5:1
Nadciśnienie
przewlekłe
10:1
Choroby nerek
20:1
Zespół
antyfofolipidowy
10:1
Preeklampsja – czynniki
ryzyka

Czynnik
RR
Wywiad rodzinny
5:1
Cukrzyca
2:1
Ciąża bliźniacza
4:1
Preeklampsja – czynniki
ryzyka

Preeklampsja-eklampsja
Zapobieganie

• Dieta wysokobiałkowa lub niskosodowa
• Suplementacja pokarmowa
- wapń
- magnez
- cynk
- olej z wiesiołka lub z ryb
• Leki przeciwnadciśnieniowe, także
diuretyki
• Inne
- niskie dawki aspiryny
- dipirydamol
- heparyna
PE- prewencja

Suplementacja wapniem
• Zaobserwowano zmniejszone wydzielanie
wapnia z moczem w przypadkach preeklampsji
a także na kilka tygodni przed jej wystąpieniem
• Wykazano nieprawidłowy wewnątrzkomórkowy
metabolizm wapnia w płytkach oraz krwinkach
czerwonych w przypadkach preeklampsji
• W badaniach epidemiologicznych wykazano
odwrotną zależność pomiędzy ilością wapnia w
pożywieniu a częstością preeklampsji
PE- prewencja

Suplementacja wapniem
(dawka 1500-2000mg/d)
• Przeprowadzono 7 randomizowanych badań,
zarówno w grupie niskiego ryzyka jak i w
grupie wysokiego ryzyka (dodatni test obrotowy
lub zwiększona wrażliwość na wlew
angiotensyny II).
• Badania te sugerują, że suplementacja wapniem
zmniejsza całkowitą częstość występowania
nadciśnienia w ciąży,
z zaznaczoną tendencją
do redukcji odsetka preeklampsji
PE- prewencja

Aspiryna
• Farmakologiczne podejście do odwrócenia
niekorzystnego stosunku
tromboksan/prostacykliny
• Aspiryna blokuje syntezę prostaglandyn
poprzez nieodwracalną acetylację i
inaktywację cyklooksygenazy
• Płytkowa cyklooksygenaza jest bardziej
wrażliwa na zablokowanie małymi dawkami
aspiryny (<80mg) niż śródbłonkowa
(acetylacja płytek w krążeniu wrotnym)
PE- prewencja

Aspiryna
• W kilku prospektywnych badaniach wykazano,
że zastosowanie aspiryny u ciężarnych z grupy
wysokiego ryzyka zmniejsza częstość
występowania nadciśnienia w ciąży, IUGR
oraz porodu przedwczesnych
• Tylko w dwóch badaniach (Hauth i wsp. oraz
Sibai i wsp.) w analizie uwzględniono
pierwiastki
PE- prewencja

Aspiryna
• Hauth i wsp. - 604 ciężarne randomizowane
w 24tyg. ciąży; częstość występowania
preeklampsji istotnie niższa w grupie
otrzymującej aspirynę
• Sibai i wsp. - badania wieloośrodkowe na
grupie 2985 ciężarnych randomizowanych w
okresie 13-26tyg. ciąży; częstość
występowania preeklampsji zmniejszona o
26%
Pomimo obniżenia częstości preeklampsji, wyniki
położnicze nie różniły się
PE- prewencja

Aspiryna
Największe przeprowadzone badania -
CLASP
• 9364 ciężarne, z których 28% pierwiastki
(randomizowane pomiędzy 12-32tyg)
• Nie stwierdzono różnic pomiędzy
grupami dotyczących częstości
preeklampsji, IUGR, zgonów
okołoporodowych oraz oddzielenia
łożyska
PE- prewencja

• Stosowanie niskich dawek aspiryny jest
nieefektywne w grupie pacjentek o
niskim ryzyku rozwoju choroby
• Suplementacja wapniem w dawce
2,0g/dobę również jest nieskuteczna
• Nie ma jednak dowodów, że stosowanie
takich sposobów prewencji jest
szkodliwe dla matki/płodu
• Najnowsze badania z zastosowaniem
antyoksydantów (1,000mg VitC i 400mg
VitE).
PE- prewencja; ACOG

• Średnie ciśnienie tętnicze (MAP) w II
trymestrze ciąży 85-90mmHg
• Test obrotowy w 28-32tyg. ciąży
• Połączenie ww. wymienionych
• Infuzja angiotensyny II w 26-30tyg.
• Ocena przepływów naczyniowych w tt.
macicznych i pępowinie pomiędzy 18-26tyg.
• Oznaczanie poziomów fibronektyny, AT-III
PE- predykcja

Preeklampsja-eklampsja
Obraz kliniczny
- objawy
- badania laboratoryjne

• Zaburzenia widzenia typowe dla PE to
błyski oraz mroczki; uważa się, że są one
związane ze skurczem naczyń
mózgowych
• Bóle głowy- czołowe lub migreno-
podobne; nie istnieje jednak żaden typ
charakterystyczny dla PE.
• Ból w nadbrzuszu spowodowany przez
obrzęk wątroby – napięcie torebki. Ból
może nagle się rozwinąć, o nasileniu od
umiarkowanego do silnego.
Preeklampsja- objawy

• Umiarkowane obrzęki kończyn dolnych
są powszechnie spotykane w czasie
ciąży
• Gwałtowne nasilenie obrzęków lub
obrzęki nie mające związku z pozycją
ciała mogą być sygnałem zwiastującym
rozwój PE.
• Ta teoria „sygnałowa” jest jednak
kontrowersyjna i nagłe pojawienie się /
nasilenie obrzęków zostało usuniete z
większości kryteriów diagnostycznych
PE
Preeklampsja- objawy

Pacjentki z objawami nadciśnienia przed
ukończeniem 20 tygodnia ciąży:
• Te same badania jak w przypadku
pacjentek z grupy wysokiego ryzyka bez
objawów nadciśnienia
• Badanie ultrasonograficzne w celu
właściwego datowania wieku ciążowego
oraz oceny wielkości płodu
Preeklampsja- badania
lab

Pacjentki z grupy wysokiego ryzyka i
prawidłowym RR:
• Hematokryt
• Hemoglobina
• Poziom kwasu moczowego w surowicy
• Jeżeli więcej niż ślad białka w moczu (1+
w teście paskowym) należy wykonać
dobową zbiórkę moczu i ocenę
całkowitego białkomoczu oraz kreatyniny
• Właściwe datowanie ciąży i ocena
wielkości płodu
• „Wyjściowe” badanie ultrasonograficzne
pomiędzy 25-28 tygodniem ciąży
Preeklampsja- badania
lab

Pacjentki z nadciśnieniem po połowie
ciąży:
• Ocena ilościowa bialkomoczu
• Hemoglobina, hematokryt, PLT
• Kreatynina, kwas moczowy oraz
transaminazy
• Poziom białka w surowicy, LDH, pełna
morfologia, koagulogram całkowity
Preeklampsja- badania
lab

• Udokumentowane nadciśnienie przed
koncepcją lub poniżej 20 tygodnia ciąży
przemawia za
nadciśnieniem
przewlekłym
(pierwotnym lub
wtórnym).
• Nadciśnienie pojawiające się pomiędzy
20-28 tygodniem może być objawem
wczesnej PE, nadciśnieniem
przemijającym
lub nierozpoznanym
nadciśnieniem przewlekłym
.
Preeklampsja-
różnicowanie

• Thrombotic Thrombocytopenic
Purpura (TTP)
• Hemolytic Uremic Syndrome
(HUS)
• Acute Fatty Liver of Pregnancy
(AFLP)
Preeklampsja-
różnicowanie

Preeklampsja-eklampsja
Leczenie

Stan przedrzucawkowy -
postępowanie
• Ciężarne powinny być hospitalizowane
dla oceny ich stanu oraz stanu płodu
• Ciężarne w terminie okołoporodowym
powinny mieć indukowany poród
• Kontrowersje dotyczą postępowania w
ciąży <37tyg., a zwłaszcza konieczności
dłuższej hospitalizacji, stosowania
leków hipotensyjnych czy leków
uspokajających
Łagodna postać preeklampsji

• monitorowanie ciśnienia krwi (4x/d)
• codzienny pomiar masy ciała, kontrola
obrzęków
• wywiad w kierunku objawów zagrażającej
rzucawki (bóle głowy, zaburzenia widzenia,
bóle w nadbrzuszu)
• Badania laboratoryjne obejmują ocenę:
- białkomoczu, Hct oraz PLT co 2-gi dzień
- próby wątrobowe 1-2x/tydz
- kreatyniny, kwasu moczowego
Stan przedrzucawkowy -
postępowanie
Ocena ciężarnej

Stan przedrzucawkowy -
postępowanie
Ocena płodu
• FMC 1x/d
• NST 1x/d
• BPP 2x/tydz
• przepływy naczyniowe (UMB, MCA)
• ocena wzrostu płodu co 14 dni
• AFI

• Jeżeli uzyska się normalizację/stabilizację RR
• Nie stwierdza się białkomoczu
• Brak objawów zagrażającej rzucawki
• Ciąża <37tyg.
Stan przedrzucawkowy -
postępowanie
Można rozważyć dalszą obserwację pacjentki
w warunkach ambulatoryjnych
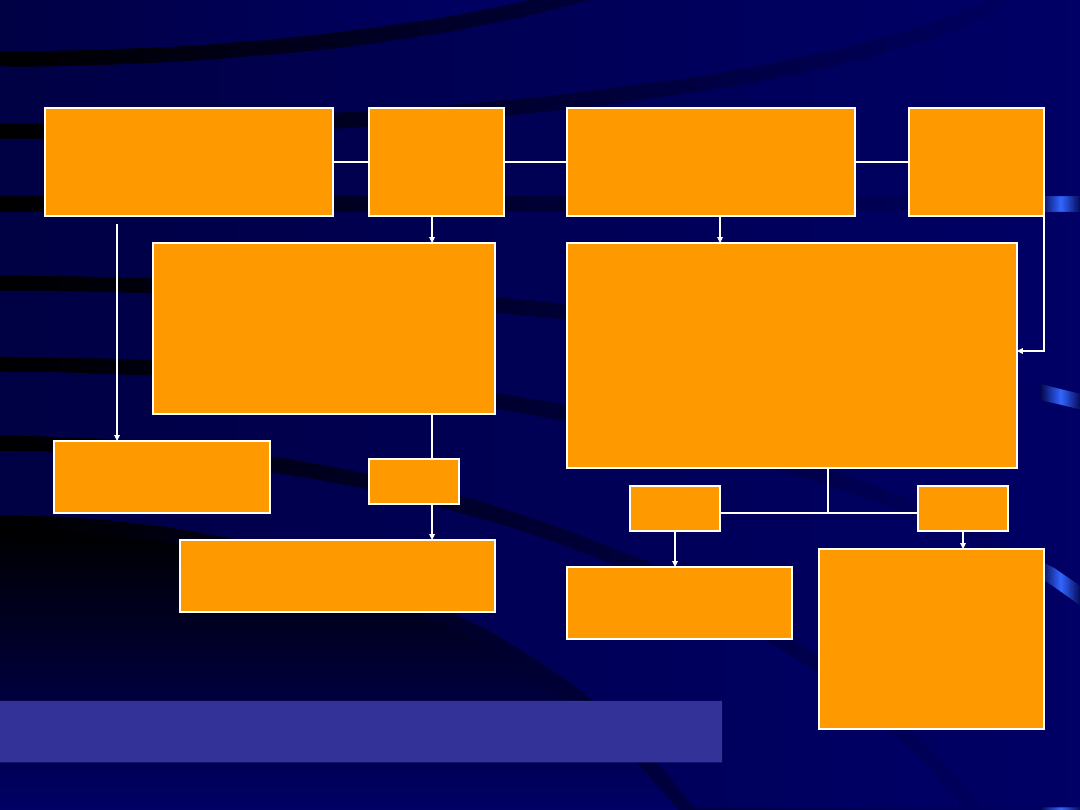
Poród=40tyg.
Ocena stanu matki
Ocena stanu płodu
<37tyg.
Stan stabilny
Niepodatna szyjka
37tyg.
•Podatna szyjka
•Zagrożenie płodu
•Zaburzenia widzenia
•Częste bóle głowy
Tak
MgSO
4
, poród
•Przetrwałe nadciśnienie
•Przetrwały białkomocz
•Nieprawidłowe wyniki lab.
•Nieprawidłowy wzrost płodu
•Pacjent „niepewny”
Tak
Nie
Hospitalizacja
Ambulatorium
RR w domu
Białkomocz 1x
2xtydz. ocena
Łagodna postać PE - postępowanie

• Wiąże się ze zwiększoną matczyną
chorobowością i umieralnością
• Ciężarne powinny być rozwiązywane gdy
wiek ciążowy >34tyg
• Poniżej 34tyg poród bezdyskusyjny gdy
- PROM
- IUGR (<5 percentyla)
Stan przedrzucawkowy -
postępowanie
Ciężka postać preeklampsji

• Kontrowersje gdy ciąża <34tyg.
• Alternatywy:
- poród jako definitywne leczenie niezależnie
od
tygodnia ciąży
- kontynuacja ciąży aż do osiągnięcia
dojrzałości
płuc płodu, wystąpienia objawów zagrożenia
matki lub płodu lub przekroczenia 34tyg
ciąży
Stan przedrzucawkowy -
postępowanie
Ciężka postać preeklampsji

• Według wielu doniesień retrospektywnych
postępowanie zachowawcze poprawia wyniki
położnicze w przedziale ciążowym 27-32tyg.
• Przeprowadzone dotąd 3 badania randomizowane
wykazały, że:
- wydłuża czas trwania ciąży
- zwiększa masę urodzeniową
- obniżą odsetek powikłań neonatologicznych
- obniża czas pobytu w OION
• Nie ma wpływu na odsetek cc, oddzielenia łożyska,
HELLP czy rzucawki
Stan przedrzucawkowy -
postępowanie

Stan przedrzucawkowy -
postępowanie
•
Postępowanie <27tyg najbardziej
kontrowersyjne
•
B. duże zagrożenie dla matki i płodu
•
Każda próba przedłużenia ciąży wymaga
poinformowania ciężarnej o związanym z tym
ryzykiem a także o rokowaniu dla dziecka
•
W wybranych wypadkach możliwa
kontynuacja ciąży przy wdrożeniu
agresywnego postępowania leczniczego

• Ścisła obserwacja stanu matki i płodu
• Leki p-drgawkowe (siarczan
magnezowy)
• Leki hipotensyjne
• Glikokortykoidy?
Stan przedrzucawkowy -
postępowanie

• Ocena stanu matki
- monitorowanie RR
- bilans płynów
- objawy zagrażającej rzucawki
- badania lab.
• Ocena stanu płodu
- NST 2x/d
- FMC 1x/d
- przepływy naczyniowe co 2-gi dz
- biometria, AFI
Stan przedrzucawkowy -
postępowanie

•
Uważa się, że u płodów z ciąż powikłanych
PE występuje przyspieszona akceleracja
dojrzewania płuc
•
Schiff i wsp porównali dojrzałość płuc w
grupie 127 płodów z ciąż powikłanych PE
oraz 127 z ciąż prawidłowych i nie stwierdzili
istotnych różnic
•
W piśmiennictwie anglosaskim zaleca się
stosowanie stymulacji glikortykoidami, gdyż
nie obserwowano żadnych działań ubocznych
Stan przedrzucawkowy -
postępowanie
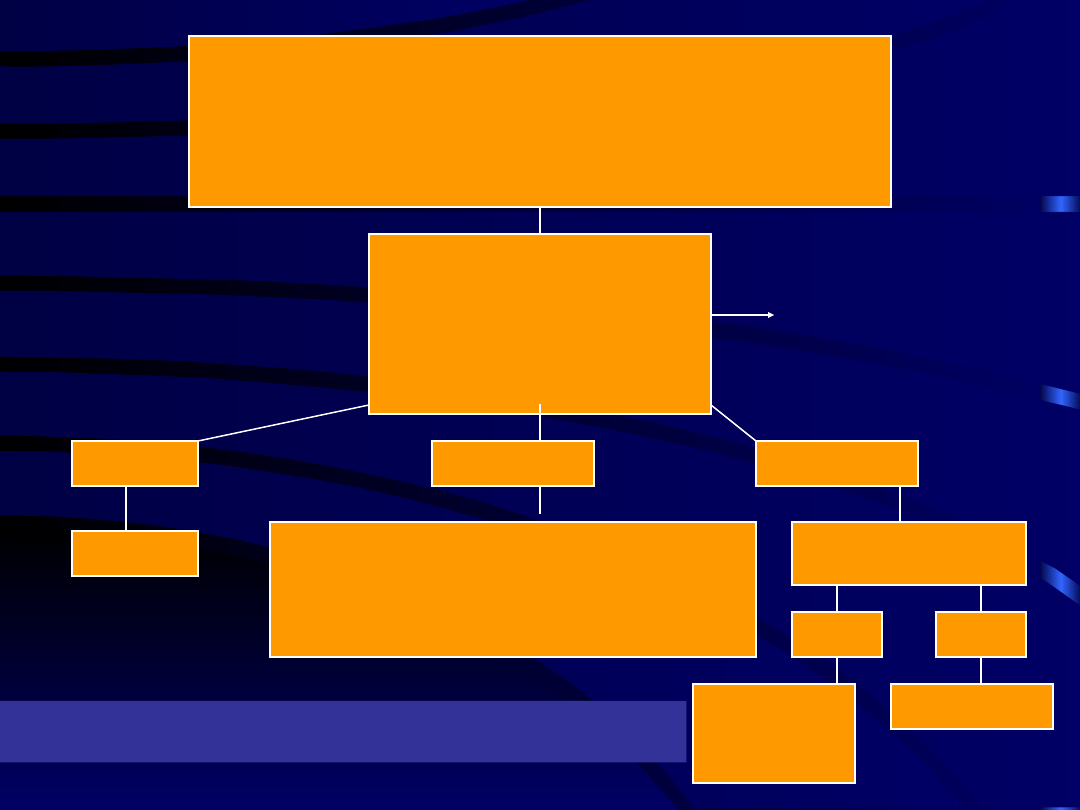
•Hospitalizacja
•Ocena stanu matki i płodu 1x/24godz.
•Stały wlew iv MgSO
4
•Leki hipotensyjne gdy rozkurczowe RR 110
•Zagrożenie matki
•Ciężka postać IUGR
•Zagrożenie płodu
•>34tyg. ciąży
<27tyg.
27-32tyg.
32-34tyg.
•Sterydy
•Leki hipotensyjne
•Ocena stanu matki i płodu 1xdz
Amniocenteza
Tak
Nie
•Sterydy
•Poród
Poród
Poród
??
Ciężka postać PE - postępowanie

• Hydralazyna jako lek z wyboru
- małe dawki 5-10mg podawane iv co 20-30min
aż
do uzyskania rozkurczowego RR 90-100mmHg
lub całkowitej dawki 30-40mg
• Labetalol jako lek drugiego rzutu
- dawka wstępna 20mg iv, następnie bolusy 20-
50mg iv co 10min (całkowita dawka 300mg)
- stały wlew 2mg/min
• Diazoksyd, nitroprusydek sodu, nitrogliceryna
rzadko są stosowane
PE - leczenie hipotensyjne

• Indukcja porodu
- pacjentki >30-32tyg i
- pacjentki z „przygotowaną” szyjką macicy
(Bishop >7)
• Pozostałe raczej rozwiązanie drogą cc,
ewent. preindukcja PGE
2
• Stosowanie ZOP kontrowersyjne, bo
prowadzi do obwodowego spadku oporu
naczyniowego, a następnie pogorszenia
przepływu maciczno-łożyskowego
Stan przedrzucawkowy - poród

• Hemoliza
- mikroangiopatyczna anemia hemolityczna
(nieprawidłowy obraz krwi, podwyższony
poziom
bilirubiny >1,2mg/dl
• Podwyższone wskaźniki wątrobowe
- wzrost AspAT >72IU/L
- wzrost LDH
• Trombocytopenia
- PLT <100x10
3
/mm
3
Stan przedrzucawkowy -
powikłania
Zespół HELLP

• Częstość występowania 2-12%
• Umieralność okołoporodowa 7,7-60%
• Umieralność matek 0-24%
• Zwiększona chorobowość matek
- ostra niewydolność nerek
- obrzęk płuc
- wysięk w opłucnej
- pęknięcie wątroby
Stan przedrzucawkowy -
powikłania
Zespół HELLP

• Objawy:
- ogólne złe samopoczucie (90%)
- bóle w nadbrzuszu lub prawym
górnym
kwadrancie (65%)
- nudności lub wymioty (50%)
- objawy niespecyficzne, podobne do
infekcji
wirusowej
Stan przedrzucawkowy -
powikłania
Zespół HELLP

•
Nadciśnienie lub białkomocz mogą być
słabo wyrażone lub nieobecne
•
W niektórych przypadkach może występować
cały szereg nieswoistych objawów z których
żaden nie jest swoisty dla PE
•
Postępowanie b. kontrowersyjne, najczęściej
takie jak przy ciężkich postaciach PE
•
HELLP nie jest wskazaniem do
natychmiastowego cc
Stan przedrzucawkowy -
powikłania
Zespół HELLP

• Wystąpienie drgawek lub śpiączki u ciężarnej z
objawami preeklampsji
• Objawy preeklampsji mogą być bardzo nasilone
lub też jedynym objawem może być niewielkie
podwyższenie RR (w prawie 20% przypadków)
• Zazwyczaj znaczący białkomocz
• Bóle głowy, zaburzenia widzenia, bóle nadbrzusza
są najczęstszymi objawami przepowiadającymi
• Drgawki mogą wystąpić w trakcie ciąży (1/2
przypadków), porodu lub w połogu
Rzucawka

• Celem przerwania napadu drgawek MgSO
4
- dawka wstępna 6g w bolusie (15-20min)
- jeżeli nadal drgawki można podać
następną
dawkę 2g w ciągu 3-5min
- po przerwaniu drgawek stały wlew 2g/godz
• Alternatywnie
- diazepam 5-10mg iv
- phenytoina (750-1250mg iv z prędkością
25mg/min
Rzucawka

•
Po przerwaniu napadu drgawek - ocena stanu
pacjentki oraz płodu
•
Gdy stan stabilny - poród
•
Przy zachowanym dobrostanie płodu, w
zależności od przygotowania szyjki macicy
można podjąć próbę porodu drogami i siłami
natury
•
Przed 30tyg ciąży lepiej wykonać cc gdyż:
- przedwczesne oddzielenie łożyska 23%
- asphyxia 65%
Rzucawka

Postpartum Counseling
and Followup
• Counseling for Future Pregnancies
• Risk of recurrent preeclampsia increases
with
• Preeclampsia before 30 weeks (40%)
• Multiparas as compared with nulliparas or
new father
• Risk of recurrent preeclampsia may be
substantially greater in African
Americans.

Remote Prognosis
• Preeclampsia-Eclampsia
• The more certain the diagnosis of
preeclampsia, the lower the prevalence
of remote cardiovascular disorders.
• Preeclampsia-eclampsia in subsequent
pregnancies helps define future risk.
• Gestational hypertension in any
pregnancy increases remote
cardiovascular risk.
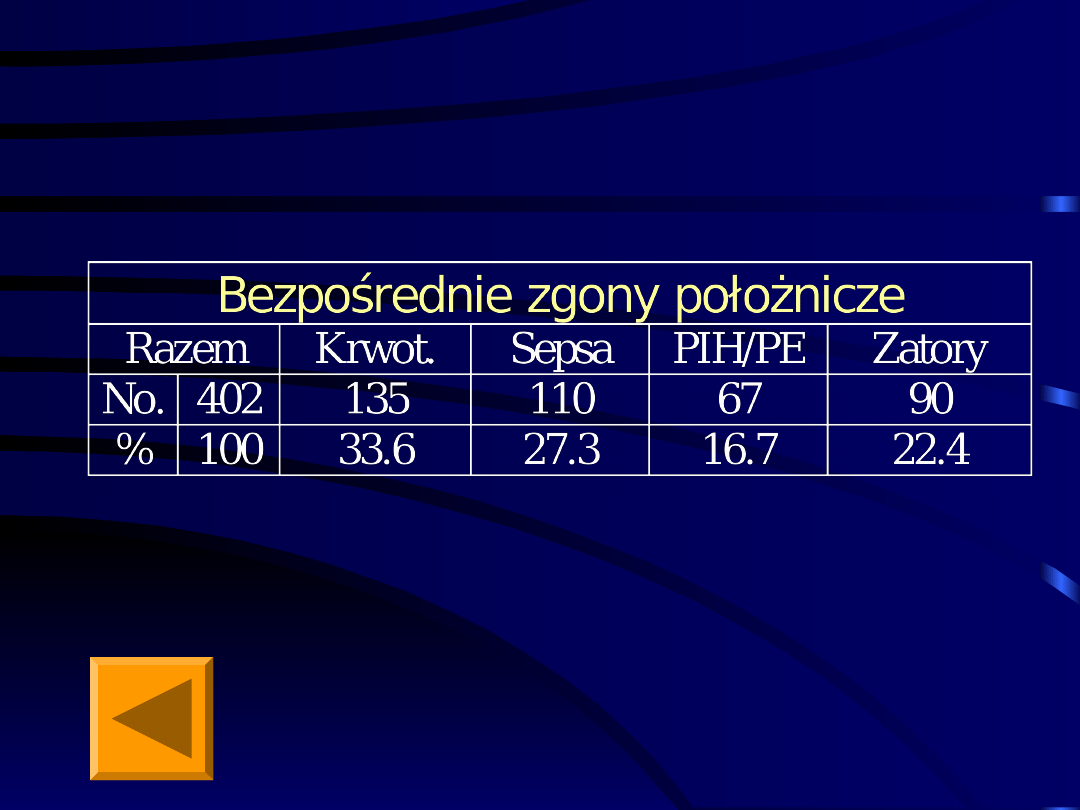
„
„
Bezpośrednie położnicze”
Bezpośrednie położnicze”
zgony matek w latach
zgony matek w latach
1991-
1991-
2000;
2000;
przyczyny
przyczyny
Troszynski M.: Maternal Deaths Poland 2000, Warszawa 2001

• Pomiar RR tylko w pozycji siedzącej, z
mankietem na wysokości serca.
• Ucisk na żyłę główną dolną wywierany
przez ciężarną macicę może wpłynąć na
odczyty RR, prowadząc do jego
niedoszacowania.
• Pomiar RR w pozycji lewej bocznej
również może zaniżyć odczyt RR gdyż
mankiet nie jest na wysokości serca.
• Należy umożliwić ciężarnej odpoczynek
w pozycji siedzącej przez 5-10 minut
zanim przystąpi się do pomiaru RR.
Zasady pomiaru RR u
ciężarnych

• Należy odnotować zarówno I fazę
Korotkof’a
(pierwszy dźwięk) jak i V
(zaniknięcie dźwięku) do pomiaru
odpowiednio skurczowego i rozkurczowego
RR
• U około 5% ciężarnych istnieje znacząca
różnica pomiędzy IV fazą (ściszenie) i V fazą
(zaniknięcie) dźwięku, z V fazą sięgającą 0.
• W takiej sytuacji należy odnotować zarówno
IV jak i V fazę (np. 120/80/40)
Zasady pomiaru RR u
ciężarnych
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
Wyszukiwarka
Podobne podstrony:
Nadcisnienie tetnicze w ciazy i Nieznany
Nadciśnienie tętnicze w ciąży (3)
Nadciśnienie tętnicze w ciąży 2
Nadciśnienie tętnicze w ciąży
Nadcisnienie tetnicze u kobiet w ciaży
WPŁYW STRESU NA NADCIŚNIENIE TETNICZE
Nadciśnienie tętnicze (3)
09 Nadciśnienie tętnicze
Nadcisnienie tetnicze 3
Leki stosowane w terapii nadciśnienia tętniczego
nadcisnienie tetnicze 2
Niewydolność serca i nadciśnienie tętnicze klinika i pielęgnowanie
Patomechanizm nadciśnienia tętniczego w niewydolności nerek Ż Chatys
Ostre stany kardiologiczne w przebiegu nadciśnienia tętniczego(1), różne, ►Medycyna-Fizykoterapia,Ps
Leki stosowane w nadciśnieniu tętniczym-powtórzenie (1), Szkoła
pacjent z nadcisnieniem tetniczym w wieku podeszlym
więcej podobnych podstron