
ZAPALENIA NACZYŃ
WYBRANE ZAGADNIENIA

DEFINICJA
heterogenna grupa chorób, których wspólną cechą
jest występowanie nacieków zapalnych i martwicy
ściany naczynia z różnym nasileniem zmian w
poszczególnych narządach, co wpływa na obraz
kliniczny i przebieg choroby

PATOGENEZA
KOMPLEKSY IMMUNOLOGICZNE
odkładanie kompleksu w ścianie naczynia
uwalnianie
histaminy, bradykininy i leukotrienów zwiększanie
przepuszczalności ściany naczynia; aktywacja
składowych
dopełniacza (C5a) naciekanie ściany naczynia
przez
granulocyty obojętnochłonne fagocytoza
kompleksów
uwalnianie substancji wewnątrzkomórkowych
dalsze
uszkodzenie ściany naczynia nacieki komórek
jednoją –
drowych zmniejszenie światła naczynia

PATOGENEZA
IMMUNOLOGICZNA CYTOTOKSYCZNOŚĆ
antygeny HLA w śródbłonku naczyń wydzielanie IL
1
pobudzanie limfocytów T oraz stymulowanie
powstawania
ELAM – 1 i VCAM – 1 zwiększenie adhezji
limfocytów
do śródbłonka naczyń
PRZECIWCIAŁA ANCA (antineutophil cytoplasmatic
antibodies)
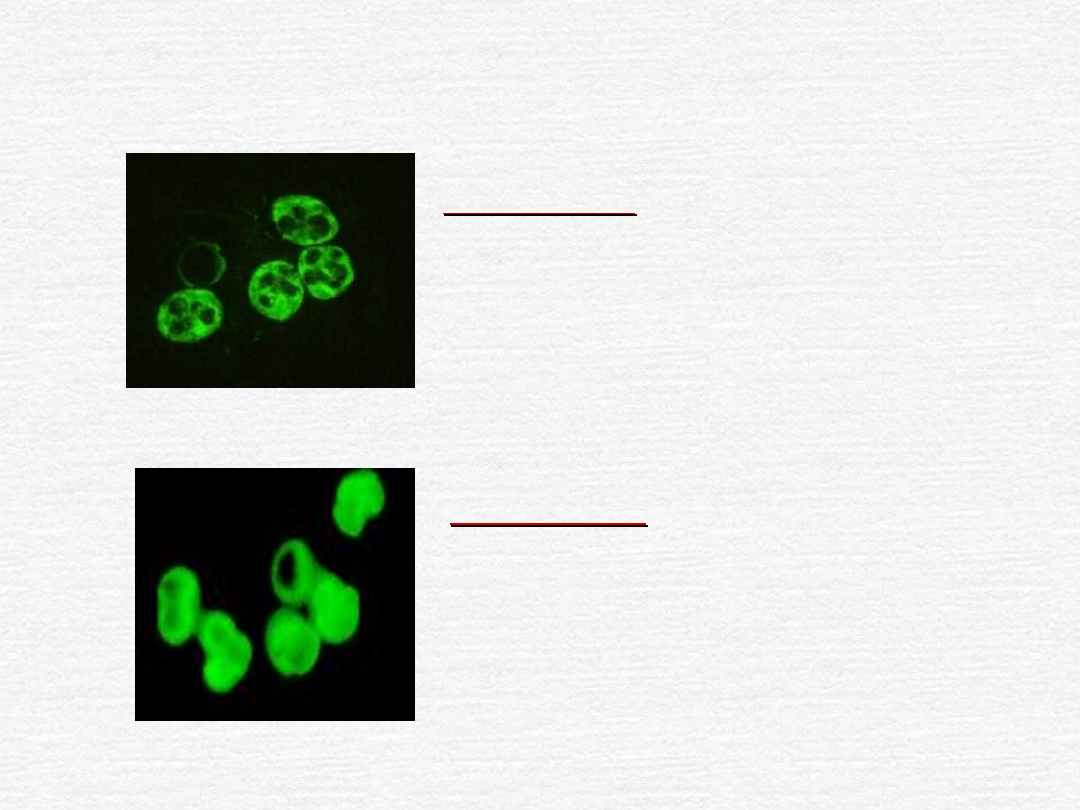
PATOGENEZA
Typ c-ANCA
Typ c-ANCA
proteinaza 3
proteinaza 3
BPI (bactericidal permeability
BPI (bactericidal permeability
increasing protein
increasing protein
)
)
Typ
Typ
p
p
-ANCA
-ANCA
mieloperoksydaza
mieloperoksydaza
elastaza,katepsyna,laktoferyna,
elastaza,katepsyna,laktoferyna,
lizozym, azurocydyna
lizozym, azurocydyna

PODZIAŁ
(The Chapel Hill Consensus 1994)
zapalenie dużych naczyń
olbrzymiokomórkowe zapalenie tętnic
choroba Takayasu
zapalenie średnich naczyń
zapalenie średnich naczyń
guzkowe zapalenie tętnic
zespół Kawasaki
zapalenie
zapalenie małych naczyń
ziarniniakowatość Wegenera
zespół Churg – Straussa
mikroskopowe zapalenie naczyń
plamica Schönleina - Henocha
leukoklastyczne zapalenie naczyń
krioglobulinemia mieszana

Small-Vessel Vasculitis
(e.g., microscopic poliangiitis, Wegener’s granulomatosis)
Medium-Sized-Vessel Vasculitis
(e.g., polyarteritis nodosa, Kawasaki’s
disease)
Large-Vessel Vasculitis
(e.g., giant-cell arteritis, Takayasu’s
arteritis)
Goodpasture’s
syndrome
Isolated cutaneous LCA
Henoch-Schönlein purpura and cryoglobulinemic
vasclitis
Microscopic polyangitis, Wegener’s granulomatosis,
and Churg-Strauss syndrome

PODZIAŁ
ZAPALENIA MAŁYCH NACZYŃ ANCA +
Ziarniniakowatość Wegenera
Mikroskopowe zapalenie naczyń
Zespół Churg – Straussa
ZAPLENIA MAŁYCH NACZYŃ ANCA -
Plamica Schonleina - Henocha
Krioglobulinemia mieszana
Leukoklastyczne zapalenie naczyń

Ziarniniakowatość Wegenera
zmartwiające ziarniniakowe uogólnione zapalenie
naczyń
dotyczące zwłaszcza górnego i dolnego piętra układu
oddechowego oraz nerek
85% stanowi postać uogólniona z zajęciem nerek
szczyt zachorowań 4 – 6 dekada życia
początek choroby często związany z infekcją lub
subst
toksycznymi
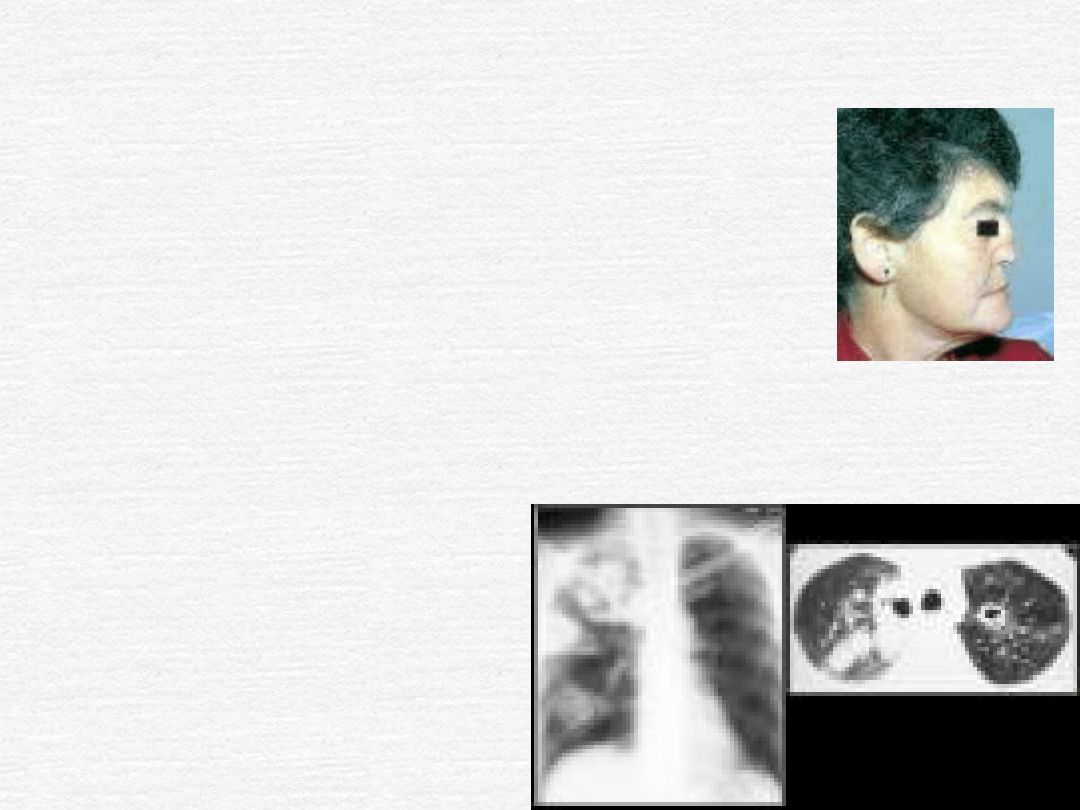
Ziarniniakowatość Wegenera
KLINIKA
górne drogi oddechowe (60-80%): śluzowo
ropna wydzielina z nosa, krwotoki,
zapalenie
zatok, tworzenie owrzodzeń i strupów,
zapalenie ucha zewnętrznego i środkowego
dolne drogi oddechowe (75%): kaszel,
duszność, krwioplucie;
w rtg: zmiany guzkowe lub rozlane nacieki
z tworzeniem jam

Ziarniniakowatość Wegenera
KLINIKA
zmiany w nerkach (80%): zespół
nefrytyczny, szybko postępująca
niewydolność nerek
biopsja nerki: gwałtownie postępujące kzn
bóle dużych stawów (60%)
zmiany skórne (40%): rumień, guzki,
wysypka krwotoczna
neuropatie obwodowe, encefalopatie
narząd wzroku (65%): zapalenie spojówek,
twardówki lub nerwu wzrokowego

Ziarniniakowatość Wegenera
KRYTERIA
OKREŚLENIE
Zmiany zapalne w jamie nosowej lub
jamie ustnej
Rozwój zmian ropnych lub
krwotocznych w nosie lub jamie ustnej
Nieprawidłowy obraz radiologiczny
klatki piersiowej
Rtg klatki piersiowej wykazujące
obecność guzów, nacieków lub jam
Osad moczu
Wykładniki aktywnego osadu moczu
Wykładniki ziarniniakowatego
zapalenia naczyń w badaniu
biopsyjnym
(z j. ustnej, nosa lub
gardła)
Zmiany histopatologiczne typu
zapalenia ziarniniakowatego w ścianie
naczynia, w przestrzeni
okołonaczyniowej lub
zewnątrznaczyniowej.
CZUŁOŚĆ 88%, SPECYFICZNOŚĆ
92%
cANCA 86 – 96%

Ziarniniakowatość Wegenera
LECZENIE:
I INDUKCJA REMISJI
1. Sterydy w postaci pulsów dożylnych
(10mg/kgmc),
następnie doustnie 1mg/kgmc ze stopniową
redukcją
dawki.
2. Cyklofosfamid w postaci pulsów (0,75g/m
2
)
II LECZENIE PODTRZYMUJĄCE
1. Sterydy
2. Azatiopryna lub mykofenolan mofetilu

Mikroskopowe zapalenie
naczyń
układowe zmartwiające zapalenie małych naczyń
(tętniczki,
włośniczki) zajmujące narządy wewnętrzne
płuca 50%
nerki 90%
skórę 40%
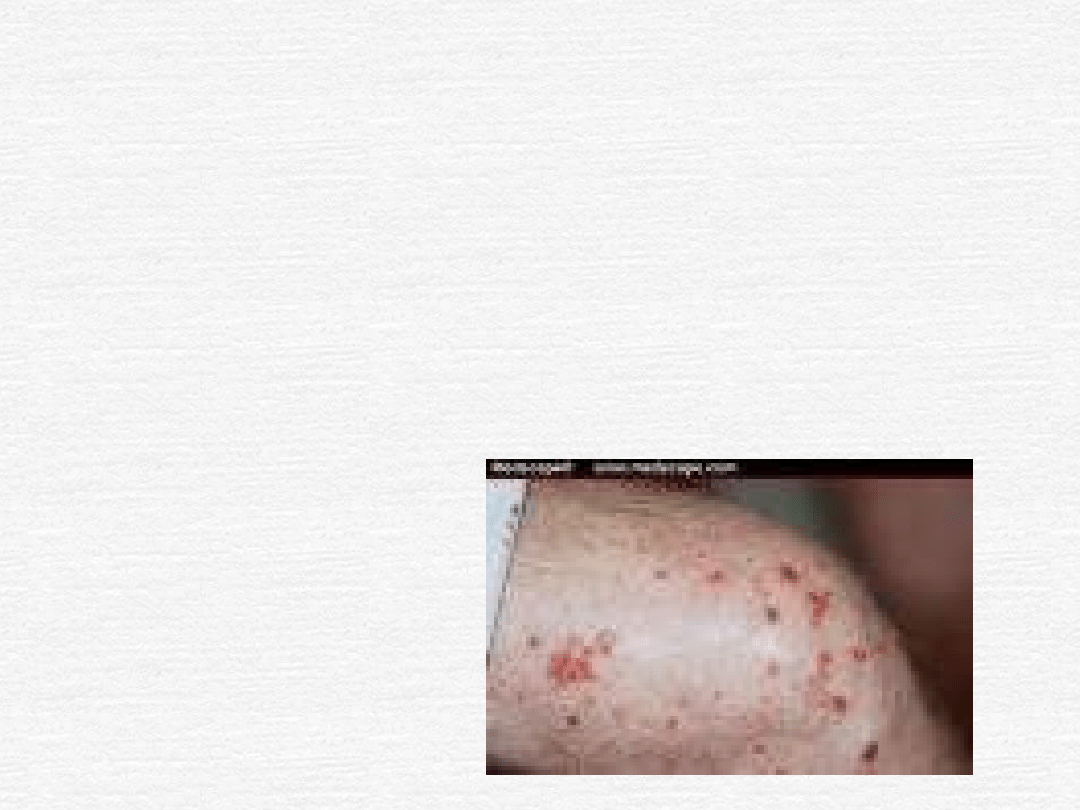
Mikroskopowe zapalenie
naczyń
KLINIKA
objawy ogólne : gorączka, bóle kostno – stawowe,
zmęczenie
duszność (nacieki w płucach)
zmiany skórne (plamica, livedo reticularis,
owrzodzenia)
polineuropatia

Mikroskopowe zapalenie
naczyń
BADANIA DODATKOWE
niedokrwistość
leukocytoza z eozynofilią
gwałtownie postępujące kzn – zespół nefrytyczny
pANCA
wykładniki zakażenia HBV

Mikroskopowe zapalenie
naczyń
LECZENIE
1. Sterydy
2. Cyklofosfamid

Plamica Schönleina -
Henocha
układowe zapalenie małych naczyń związane z
odkładaniem
się kompleksów immunologicznych zawierających IgA
choroba występuje częściej u dzieci (4 – 5 rż)
wśród dorosłych częściej mężczyźni
manifestuje się zajęciem skóry, stawów, nerek i
przewodu pokarmowego
czynniki patogenetyczne:
antygeny bakteryjne
antygeny wirusowe
antygeny pokarmowe
leki (
penicylina, chinolony, tetracykliny, sulfonamidy, aspiryna,
paracetamol, cyklosporyna, streptokinaza, lizynopril, enalapril)

Plamica Schönleina -
Henocha
KLINIKA
zajęcie skóry – 90% (leukoklastyczne zapal naczyń)
przewodu pokarmowego – 60% (bóle brzucha,
nudności,
wymioty, smoliste stolce)
ukł stawowo – mięśniowego – 75%
nerek – 50% (aktywny osad moczu, zesp nerczycowy,
ONN)
CUN – 10%
górne i dolne drogi oddechowe – 5%
objawy ogólne: gorączka, osłabienie, łatwe męczenie
się

Plamica Schönleina -
Henocha
ZMIANY HISTOPATOLOGICZNE W NERKACH
KLASYFIKACJA
TYP ZMIAN
10-letnie
przeżyci
e
I Zmiany minimalne
Nieznaczne zwiększenie liczby komórek
mezangium, bez sklerotyzacji i półksiężyców
90%
II Zmiany podobne do
FSGS
Ogniskowa i segmentalna sklerotyzacja, ze
zwiększeniem liczby komórek mezangium,
bez półksiężyców
90%
III Ogniskowe,
proliferacyjne kzn
Ogniskowa proliferacja mezangium, mogą
być obecne półksiężyce;
55%
IV Rozlane
proliferacyjne kzn
Rozplem mezangium > 50% kłębuszków,
mogą być półksiężyce, zmiany mają
charakter rozlany
20%
V Zmiany
zaawansowane
> 40% kłębuszków sklerotycznych
> 40% cewek atroficznych
20%

Plamica Schönleina -
Henocha
LECZENIE
Zależnie od :
zmian histopatologicznych
manifestacji klinicznej (zespół nerczycowy, GFR,
nadciśnienie tętnicze)
sterydy
cyklofosfamid
azatiopryna
plazmaferezy

Choroba Goodpasture’a
współistnienie gwałtownie postępującego kzn i
krwotocznego
zapalenia płuc z obecnością przeciwciał skierowanych
przeciwko składnikom kolagenu w błonie podstawnej
kłębuszków i pęcherzyków płucnych
szczyt zachorowań 2-3 i 6-7 dekada życia
częściej chorują mężczyźni
poprzedzona jest:
infekcją
ekspozycją na CO, nikotynę, kurz metaliczny
D-penicylamina
kokaina

Choroba Goodpasture’a
KLINIKA
objawy płucne – kaszel, duszność, krwioplucie
objawy ogólne: gorączka, dreszcze, spadek masy ciała,
bóle stawów, nudności, wymioty
zmiany w nerkach – ostry zespół nefrytyczny,
upośledzenie
czynności nerek, nadciśnienie tętnicze, obrzęki

Choroba Goodpasture’a
BADANIA DODATKOWE
przeciwciała anty - GBM
leukocytoza, niedokrwistość mikrocytarna
niewydolność oddechowa
Rtg kl piersiowej: zmiany naciekowe odpowiadające
obszarom
krwotoków płucnych

Choroba Goodpasture’a
LECZENIE
pulsy metyloprednisolonu (10 – 15 mg/kgmc/d)
prednison doustnie (1 mg/kgmc/d) w stopniowo
zmniejszanych dawkach
pulsy cyklofosfamidu (0,75 g/m
2
)
plazmaferezy

Zespół hemolityczno –
mocznicowy
HUS
(hemolytic uremic syndrome)
I
Zakrzepowa plamica
małopłytkowa
TTP
(thromotic thrombocytpenic purpura)

HUS/TTP
charakteryzują się występowaniem
mikroangiopatycznej
niedokrwistości hemolitycznej, małopłytkowości
z towarzyszącymi objawami uszkodzenia i/lub
upośledzenia
czynności innych narządów

HUS/TTP
HUS postać dziecięca
związana z biegunką
związana z infekcją (Streptococcus pneumoniae)
rodzinna, nawrotowa
HUS/TTP typu dorosłych
Idiopatyczny
Wtórny
z biegunką krwotoczną
bez biegunki
infekcje wirusowe
indukowany lekami (chinidyna, tiklopidyna, doustne śr
antykoncepcyjne)
ciąża i połóg
choroby autoimmunologiczne
nowotwory
przeszczepienie nerki, allogeniczny przeszczep szpiku
Rodzinny, nawrotowy

Zespół hemolityczno -
mocznicowy
triada objawów:
mikroangiopatyczna niedokrwistość hemolityczna
małopłytkowość
ostra niewydolność nerek
mikroangiopatia zakrzepowa: nerki, mózg, skóra,
serce,
trzustka, śledziona, nadnercza.
NERKI:
zmiany kłębuszkowe:
obrzęk k śródbłonka, poszerzenie
przestrzeni podśródbłonkowej, w świetle kapilar zakrzepy
zmiany tętnicze:
proliferacja bł wewnętrznej,
pogrubienie i martwica ściany, zakrzepy w świetle naczynia
kombinacja

Zakrzepowa plamica
małopłytkowa
duże kryteria
mikroangiopatyczna niedokrwistość hemolityczna
małopłytkowość
objawy neurologiczne związane z zajęciem CUN
małe kryteria
zajęcie nerek
gorączka
obecność mikrozakrzepów w krążeniu

HUS/TTP
LECZENIE
wlewy osocza 30 – 40 ml/kg (1 dzień), później 10 – 20
ml/kg
plazmafereza
wlewy immunoglobulin 0,4 g/kg/d
sterydy 250 – 500 mg iv (3 dni)
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
Wyszukiwarka
Podobne podstrony:
zapalenia naczyń
CHOROBA BURGERA, CHOROBA BURGERA - postępowanie masażem (zakrzepowo zarostowe zapalenie naczyń)
zapalenia naczyn(1)
Cw 7 Prezentacja dla studentów zapalenia naczyń 2 wersja
11 zapalenia naczyn 2012 13 net wersja podstawowa
zapalenia naczyń
CHOROBA BURGERA, CHOROBA BURGERA - postępowanie masażem (zakrzepowo zarostowe zapalenie naczyń)
moj referat zapalenia naczyn2
Układowe zapalenie naczyń ppt
Układowe zapalenia naczyń występujące najczęściej
W3 UKLADOWE ZAPALENIA NACZYN
11a zapalenia naczyn 2012 13 n Nieznany (2)
więcej podobnych podstron