
Czy znasz
tajemnice układu
krążenia?
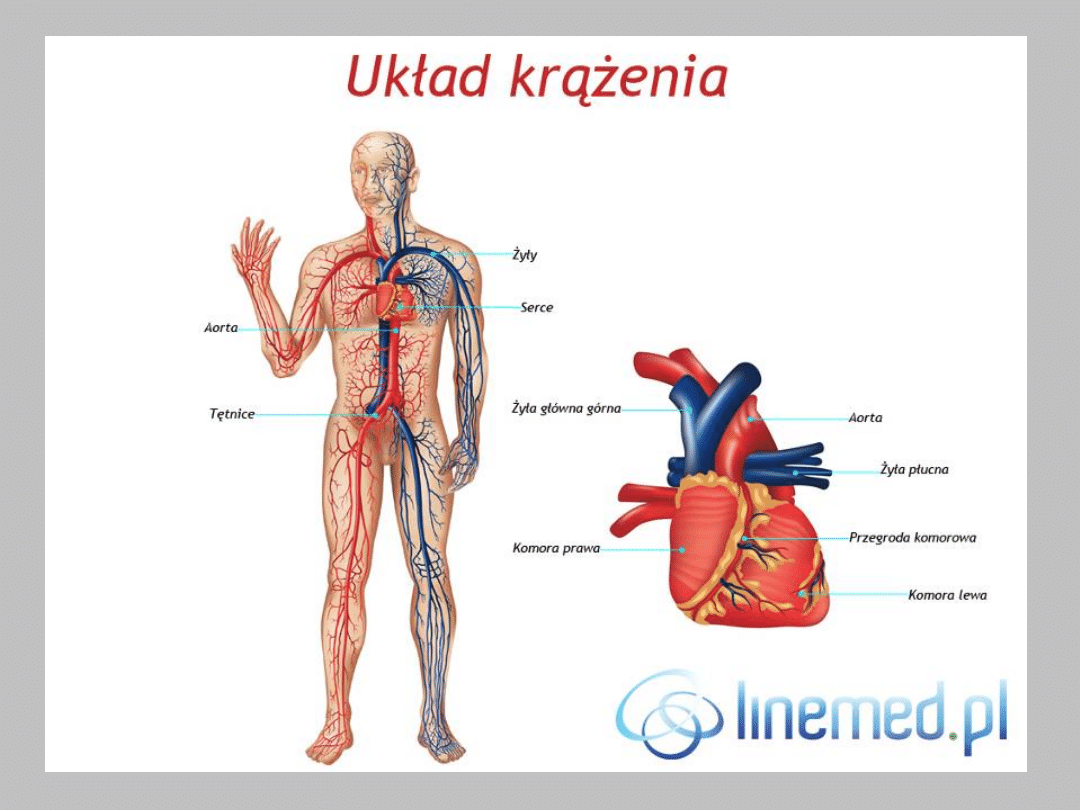

Układ krążenia
• Układ krwionośny człowieka (układ zamknięty,
w którym krew krąży w systemie naczyń
krwionośnych, a serce jest pompą wymuszającą
nieustanny obieg krwi. Układ ten wraz z układem
limfatycznym tworzą układ krążenia.
• Krążenie krwi odkrył William Harvey. Rola serca w
krążeniu krwi nie była rozpoznana aż do
opublikowania pracy Harveya w 1628 roku. Metodą
eksperymentalną, Harvey ustalił to, co teraz wiemy
o krążeniu krwi. Typowe jego doświadczenie
polegało na zakładaniu opaski uciskowej na ramię i
kiedy żyły nabrzmiały, naciskał je, w celu
przekonania się, w którym kierunku płynie krew. W
ten sposób odkrył, że krew w żyłach zawsze płynie
w kierunku serca.

• Układ krwionośny składa się z:
• serca – pompa zalewowo–tłocząca. Posiada własny system
dostarczania niezbędnych substancji, tzw. naczynia wieńcowe;
• naczyń krwionośnych:
– tętnice,
– żyły,
– sieć naczyń włosowatych
Naczynia krwionośne można podzielić na:
• żyły
• tętnice
• oraz
• włosowate naczynia krwionośne.
• Krew wypływa z serca tętnicami, a wraca żyłami. Im dalej od serca
tym ciśnienie krwi jest mniejsze, a w żyłach jest nawet bliskie
zeru.
Ciśnienie wytwarzane przez pulsowanie serca nie wystarcza do
przepchnięcia krwi przez cały krwiobieg z powrotem do serca,
zwłaszcza wtedy gdy krew musi przebywać drogę w górę. W
trakcie przemieszczania się krwi serce wspomaga pulsowanie
tętnic, wyposażonych we własną mięśniówkę. Cofaniu się krwi
zapobiegają natomiast znajdujące się w żyłach zastawki.
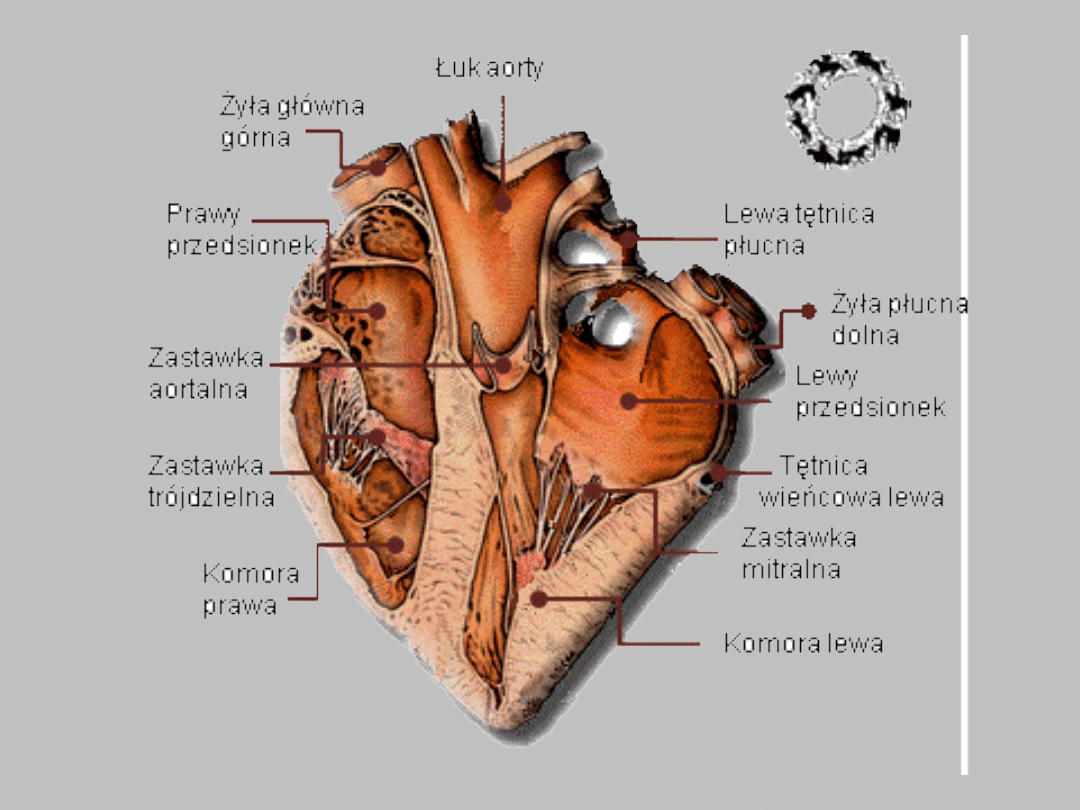
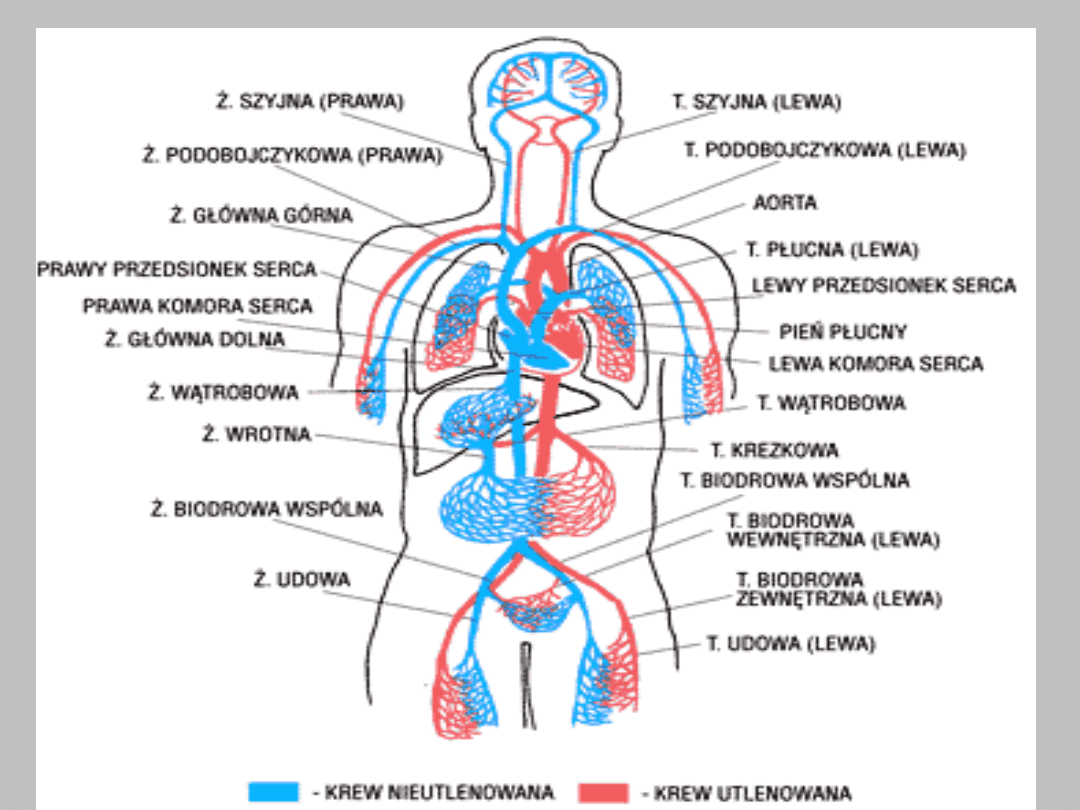

Choroby układu krążenia
• - schorzenia dotyczące narządów i tkanek
wchodzących w skład układu krążenia, a w
szczególności serca, tętnic i żył, dlatego
często są też nazywane chorobami
układu sercowo-naczyniowego.
Historycznie ich rozpoznawaniem i
leczeniem zajmowała się interna. Obecnie
są domeną kardiologii, natomiast
operacyjnym (inwazyjnym ich leczeniem
zajmują się chirurgia naczyniowa,
kardiologia inwazyjna, kardiochirurgia.
Leczeniem chorób naczyniowych zajmuje
się też neurologia czy reumatologia.

Do chorób układu krążenia
zalicza się:
• miażdżyca
• choroba niedokrwienna serca
• ostre zespoły wieńcowe
• zawał mięśnia sercowego
• zaburzenia rytmu i przewodzenia
• nadkomorowe zaburzenia rytmu serca
• komorowe zaburzenia rytmu serca
• zaburzenia automatyzmu i przewodzenia
• wady serca
• wrodzone wady serca
• nabyte wady serca
• choroby wsierdzia
• choroby mięśnia sercowego

• zapalenie mięśnia sercowego
• kardomiopatie
• choroby osierdzia
• ostre zapalenie osierdzia
• tamponada serca
• zaciskające zapalenie osierdzia
• nowotwory serca
• niewydolność serca
• ostra niewydolność serca
• przewlekła niewydolność serca
• nadciśnienie tętnicze
• nadciśnienie płucne

• choroby aorty i naczyń obwodowych
• tętniak aorty
• choroba Takayasu
• zarostowo-zakrzepowe zapalenie naczyń
• olbrzymiokomórkowe zapalenie tętnic
• niedokrwienie kończyn dolnych
– ostre
– przewlekłe
• choroby tętnic szyjnych
– udar mózgu
• choroby tętnic trzewnych
• choroby żył obwodowych

– zakrzepowe zapalenie żył powierzchniowych
– przewlekła niewydolność żylna
• żylna choroba zakrzepowo-zatorowa
– zakrzepica żył głębokich
– zatorowość płucna
• choroby mikrokrążenia
– choroba Raynauda
– siność siatkowata
– akrocyjanoza
– bolesny rumień kończyn
• choroby naczyń chłonnych
– obrzęk limfatyczny.

Główne objawy chorób układu
krążenia:
• duszność
• sinica
• bóle serca
• kołatanie serca
• obrzęki
• przesięki do jam ciała
• utrata przytomności (omdlenia)
• ból głowy
• zawroty głowy

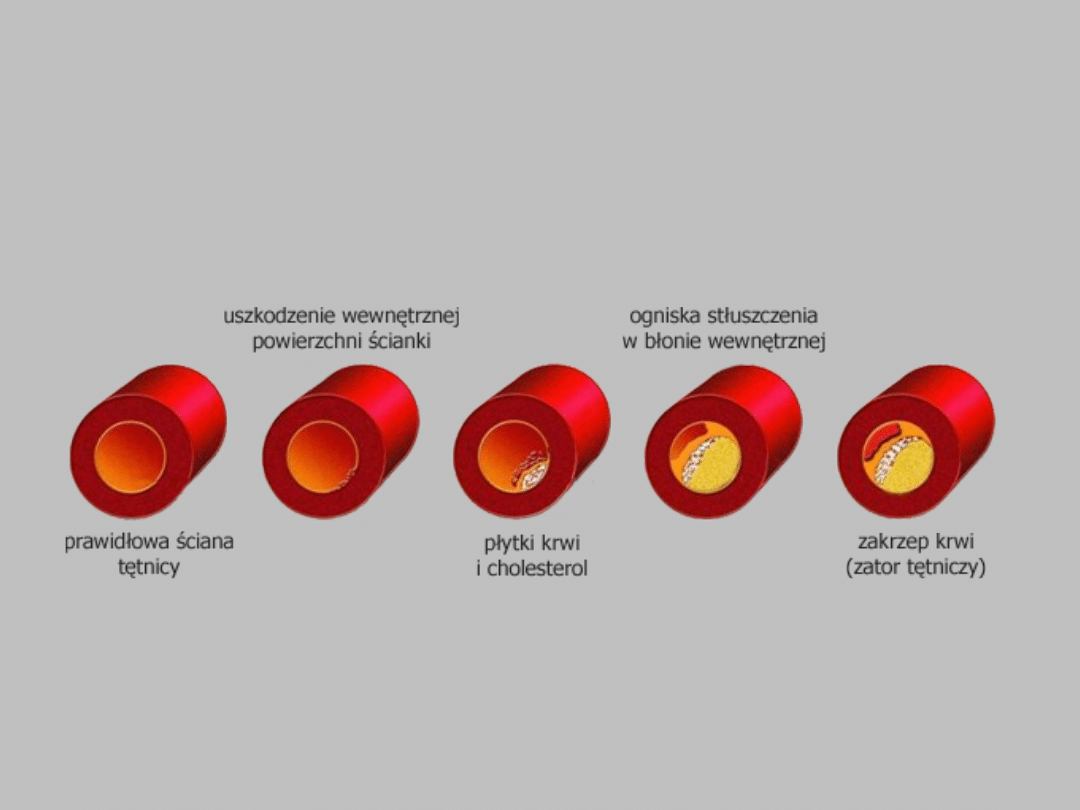
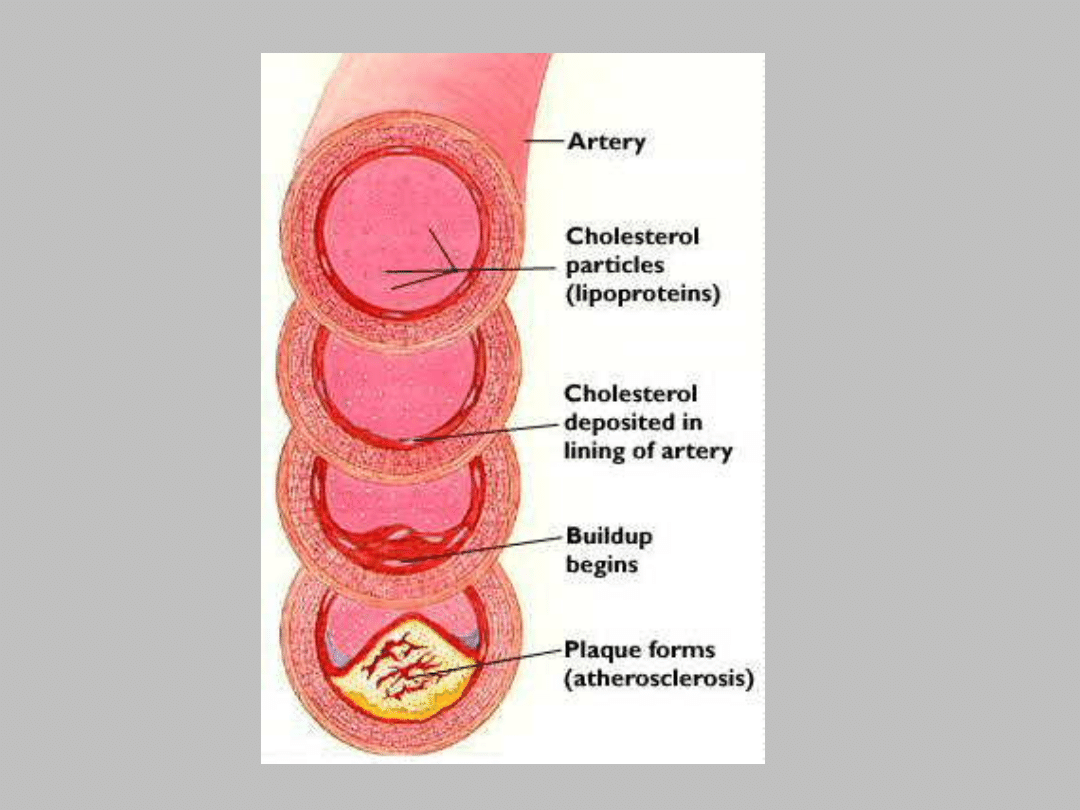
Miażdżyca
• Miażdżyca polega na wysepkowatym gromadzeniu się w
błonie wewnętrznej tętnic cholesterolu (i jego estrów) oraz
innych lipidów. W pierwszym etapie komórki śródbłonka
gromadzą nadmierne ilości cholesterolu i lipidów, które są
przemieszczane pod błonę wewnętrzną tętnic. (tzw. pasma
tłuszczowo-lipidowe, ang. fatty streaks). Tego typu zmiany
można obserwować już u dzieci. Podśródbłonkowe masy
lipidowo-cholesterolowe powodują gromadzenie się
makrofagów, rozrost fibroblastów i komórek mięśni gładkich
warstwy środkowej tętnicy oraz drobnych naczyń
krwionośnych odchodzących od naczyń odżywiających
ścianę tętnicy (łac. vasa vasorum). Zakłada się, że komórki
piankowate tworzące blaszki miażdżycowe nagromadziły
lipidy drogą tzw. szlaku zmiataczowego. , pochodzące od
lipoprotein osocza krwi , które uprzednio uszkodzone
zostały przez reaktywne formy tlenu .

• Kolejnym etapem jest wapnienie tych ognisk (tzw.
wapnienie dystroficzne,) prowadzące do miażdżycowego
stwardnienia tętnic, oraz pojawienie się ubytków śródbłonka
nad ogniskiem miażdżycowym. Ubytki śródbłonka są
przyczyną miejscowego spadku stężenia prostacykliny -
czynnika zapobiegającego gromadzeniu się płytek krwi. W
wyniku tego procesu, w miejscach obnażonych z błony
wewnętrznej dochodzi do owrzodzeń miażdżycowych
(owrzodzeń kaszowatych), które stają się obszarami
przyściennej agregacji płytek krwi i narastania zakrzepów

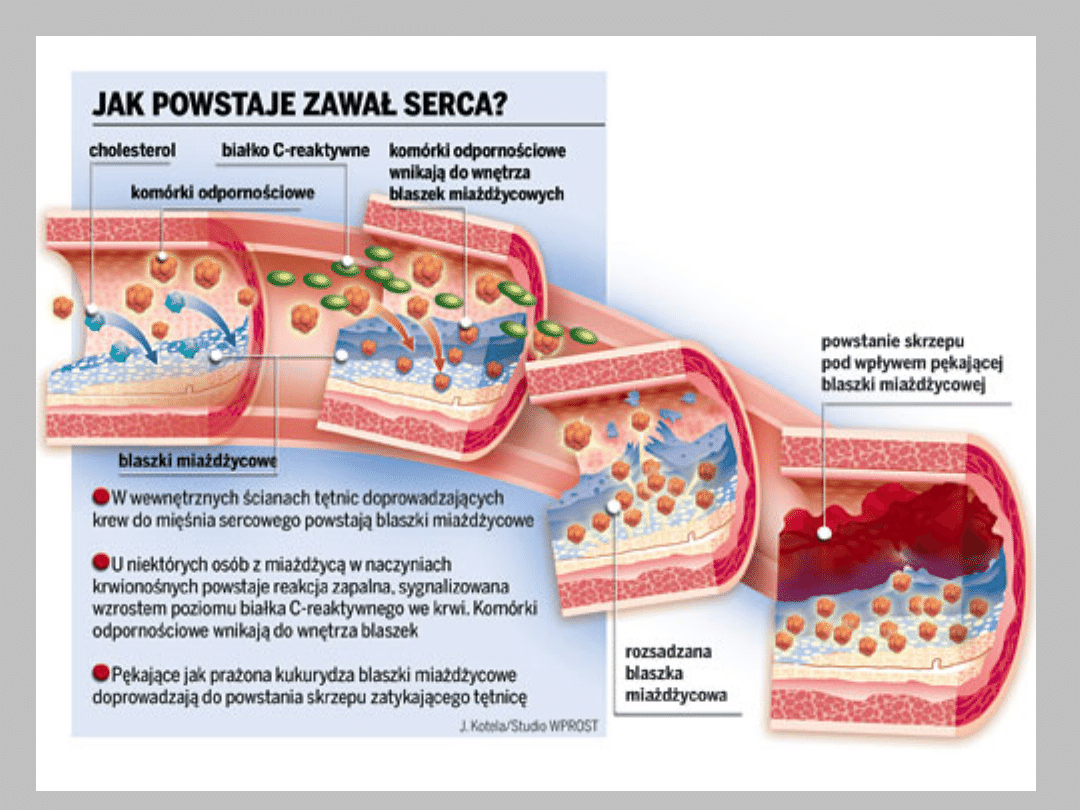
Zawał serca
• Do zawału mięśnia sercowego najczęściej dochodzi na tle
miażdżycy tętnic wieńcowych w przebiegu choroby
wieńcowej (często utożsamianej z chorobą niedokrwienną
serca). Ognisko miażdżycy w ścianie tętnicy wieńcowej
nazywane jest blaszką miażdżycową. Powoduje ona
zmniejszenie światła tego naczynia i ograniczenie przepływu
krwi - często w tych przypadkach pacjent odczuwa objawy
dławicy piersiowej przy wysiłku czy zdenerwowaniu.
• Mechanizmem, który bezpośrednio prowadzi do zawału, jest
pęknięcie lub krwotok do blaszki miażdżycowej albo
narastanie zakrzepu na jej powierzchni. Jeśli średnica
naczynia zostanie zwężona powyżej 2/3 - 3/4 jego średnicy
(krytyczne zwężenie tętnicy wieńcowej) wówczas zwykle
dokonuje się zawał mięśnia sercowego w obszarze
zaopatrywanym przez dane naczynie (mięsień sercowy ulega
niedokrwieniu i w ciągu kilku-kilkunastu minut rozpoczyna się
jego nieodwracalne uszkodzenie, które w wypadku
nieprzywrócenia dopływu krwi prowadzi do powstania
ogniska martwicy tego fragmentu mięśnia sercowego).

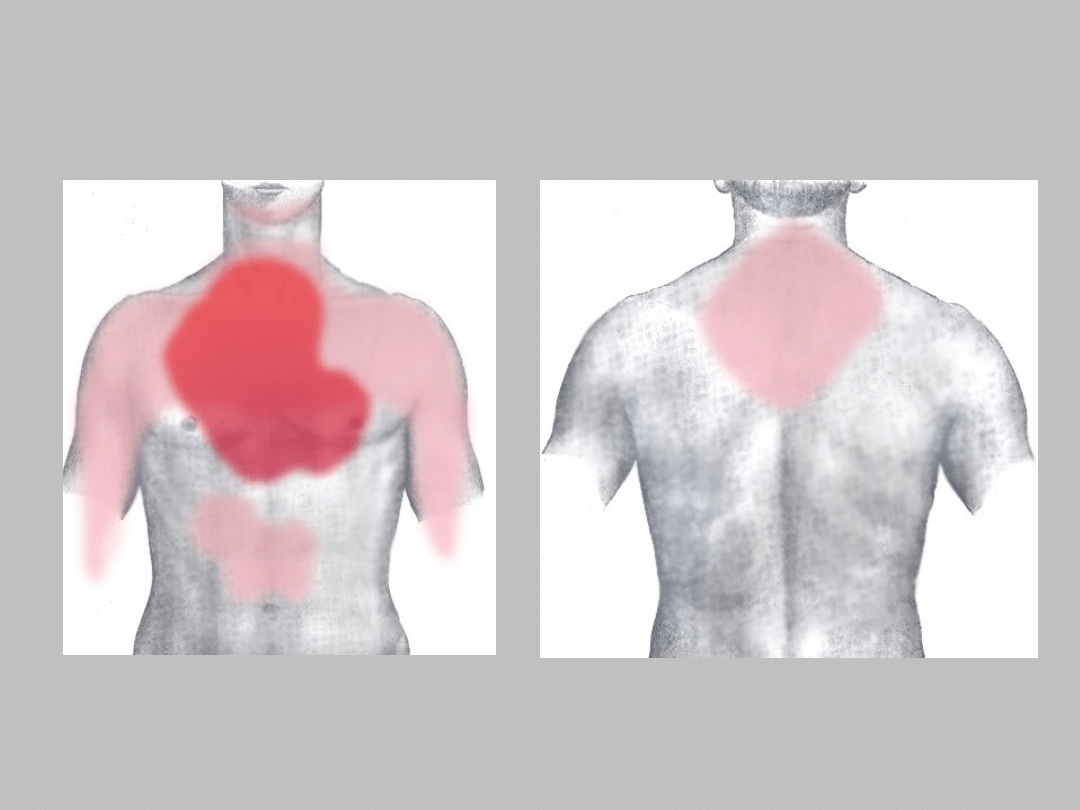
• Podmiotowe (subiektywne)
• bardzo silny ból w klatce piersiowej (może być znacznie osłabiony lub
nawet nieobecny u osób chorych na cukrzycę), trwający ponad 20 minut,
nieustępujący po odpoczynku i po nitratach piekący, dławiący,
rozpierający, promieniujący do żuchwy, lewej kończyny górnej (lub obu)
• panika, lęk przed śmiercią
• duszność
• Przedmiotowe (obiektywne)
• bladość
• lepki pot
• spadek ciśnienia tętniczego
• tachykardia - wzrost częstości akcji serca, lub inne zaburzenia tętna
• pobudzenie ruchowe
• W badaniach dodatkowych
• obecność markerów zawału we krwi
• zmiany elektrokardiograficzne
• podwyższony poziom glukozy we krwi
• przyspieszone opadanie krwinek
• wzrost liczby leukocytów we krwi obwodowej
Objawy

Czynniki zwiększające ryzyko
zawału serca są :
• Palenie tytoniu - U palaczy tytoniu ryzyko zawału
serca jest nawet pięciokrotnie wyższe niż u osób
niepalących.
• Wysokie ciśnienie - U osób z wysokim ciśnieniem
przewężenia naczyń krwionośnych występują
częściej i częściej powstają zakrzepy.
• Wysoki poziom cholesterolu - U osób z wysokim
poziomem cholesterolu zakrzepy i zmiany
miażdżycowe tętnic występują częściej, zwiększając
tym samym ryzyko zawałów serca.
• Stres - Długotrwały stres powoduje podniesienie
ciśnienia oraz wzrost poziomu cholesterolu we krwi,
przyczyniając się tym samym do zwiększenia ryzyka
zawału serca.
• Cukrzyca
• Dna moczanowa

Choroba nadciśnieniowa
• Nadciśnienie tętnicze, choroba nadciśnieniowa
– choroba układu krążenia, która charakteryzuje się
stale lub okresowo podwyższonym ciśnieniem
tętniczym krwi.
• Zdecydowana większość (ponad 90%) przypadków
nadciśnienia ma charakter pierwotny, tzn. bez znanej
somatycznej przyczyny, którą dałoby się usunąć
interwencją medyczną. Etiologia nadciśnienia
tętniczego pierwotnego nie została w pełni ustalona.
Uważa się, że odgrywają w niej rolę czynniki
genetyczne i środowiskowe. Pozostałe przypadki to
choroba o charakterze wtórnym, gdy dobrze jest
znana przyczyna choroby, np.: choroby nerek,
choroby gruczołów dokrewnych lub choroby mózgu.

• zwiększona pobudliwość nerwowa,
• zaburzenia snu,
• uczucie przemijającego ucisku w
głowie, zwłaszcza w okolicy potylicy i w
skroniach,
• kołatanie serca,
• szum i zawroty głowy (a równocześnie
nie występują jakieś wyraźniejsze
uchwytne zmiany narządowe),
• miernie podwyższone ciśnienie
tętnicze krwi.
Objawy nadciśnienia:

Zapobieganie nadciśnieniu –
zmiana stylu życia
• Normalizacja masy ciała
• Ograniczenie spożycia soli
• Zwiększenie spożycia potasu
• Umiarkowane spożycie alkoholu
• Zaprzestanie palenia tytoniu
• Aktywność fizyczna
• Uspokojenie trybu życia
• Zalecenia dietetyczne

Żylaki
• Żylaki to pogrubione, poskręcane i zmienione chorobowo odcinki
żył. Wśród rodzajów choroby wyróżnia się żylaki kończyn dolnych i
górnych, żylaki powrózka nasiennego, przełyku i hemoroidy. Żylaki
kończyn dolnych to pogrubione, poskręcane i zmienione chorobowo
odcinki żył powierzchownych, wyczuwalne pod skórą i widoczne
przez skórę jako nabrzmiałe powrózki, ewentualnie guzki
( niewydolne połączenia pomiędzy układem żył głębokich
• i powierzchownych tzw. perforatory). Przyczyną choroby jest
genetyczna lub nabyta niewydolność zastawek żył
powierzchownych, skutkiem czego jest upośledzenie odpływu krwi,
zastój żylny i wzrost ciśnienia hydrostatycznego w naczyniach
powierzchownych, co sprawia że wiotkie ściany żył ulegają
odkształceniu. Przewlekła niewydolność żylna prowadzi do zaburzeń
odżywiania tkanek, co powodować może owrzodzenia podudzi
( trudno gojące rany wokół kostek ) Przyczyną żylaków jest
odziedziczona skłonność do tego schorzenia a także styl życia
wpływający na obniżenie sprawności naczyń żylnych: brak ruchu,
częste gorące kąpiele, nawyki żywieniowe oraz ważne w przypadku
choroby występującej u kobiet: ciąża, poród oraz przebyta kuracja
hormonalna osłabiają nasze żyły.

Choroba Raynauda
• Symetryczne, napadowe skurcze naczyń
krwionośnych: tętniczych
• i włosowatych, następnie rozkurczu naczyń
włosowatych, przede wszystkim palców rąk
spowodowane zaburzeniami unerwienia przez
układ sympatyczny. Objawami tej choroby jest
mrowienie opuszków
• a następnie całych dłoni, blednięcie skóry, brak
czucia, po ustąpieniu tych objawów utrzymuje
się bolesna przeczulica a na skórze pojawiają
się białe, czerwone lub sine placki. Choroba
Raynauda występuje głównie u kobiet.

Cholesterol
• Cholesterol – organiczny związek chemiczny, lipid z grupy steroidów
• zaliczany także do alkoholi[5]. Jego pochodne występują w błonie
każdej komórki zwierzęcej, działając na nią stabilizująco i decydując o
wielu jej własnościach. Jest także prekursorem licznych ważnych
steroidów takich jak kwasy żółciowe czy hormony steroidowe.
Potocznie cholesterolem nazywa się obecne w osoczu krwi pokrewne
substancje lipidowe – lipoproteiny, w skład których między innymi
wchodzi też cholesterol.
• Cholesterol jest niezbędny do prawidłowego funkcjonowania
organizmu i pochodzi zarówno ze źródeł pokarmowych jak i biosyntezy
de novo.
Stanowi on substrat do syntezy wielu ważnych biologicznie czynnych
cząsteczek:
• hormony płciowe,
• kortykosterydy,
• witamina D3 i jej metabolity,
• glikozydy nasercowe
• sitosterole,
• niektóre alkaloidy
• kwasy żółciowe.

Czynniki zwiększające poziom
cholesterolu
• palenie papierosów
• picie kawy
• stres
• środki antykoncepcyjne
• nieodpowiednia dieta
• mało ruchu

Puls
W czasie mierzenia pulsu zwraca się uwagę na:
• częstotliwość (ilość wyczuwanych uderzeń w ciągu
minuty), której wartości prawidłowe zależą głównie
od wieku. W czasie badania na uwadze należy mieć,
że nie należy badać tętna po wysiłku fizycznym (po
dużym wysiłku fizycznym częstotliwość może sięgać
nawet 200 uderzeń/min.) lub w stanie przeżyć
emocjonalnych.
rytm (miarowość) - mówimy, że tętno jest miarowe jeśli
wszystkie uderzenia wykazują jednakową siłę, a
odstępy między nimi są jednakowe

Wiek
Norma częstotliwości
w spoczynku
Noworodki w tym
wczesniaki
130-140/min
Oseski (do roku)
120-140/min
Dzieci do lat 5
100-120/min
Dzieci w wieku
szkolnym
90-100/min
Młodzież
70-90/min
Dorośli
65-75/min
Ludzie starsi
ok. 60/min

• Puls, tętno - cykliczne rozciąganie i kurczenie
się ścian naczyń krwionośnych spowodowane
przepływem krwi (w rytmie akcji serca).
• Pomiar pulsu
• Badanie tętna ma na celu określenie rytmu
serca. Dokonuje się go na tętnicach
powierzchniowych, głównie tętnicy
promieniowej, choć także na tętnicy szyjnej
zewnętrznej (najlepszy miejsce badania w
wypadkach zagrożenia życia), ramiennej,
udowej, podkolanowej, skroniowej i grzbietowej
stopy. Technika badania sprowadza się do
uciśnięcia tętnicy w miejscu, w którym leży
bezpośrednio pod skórą czubkami dwóch
palców (bezwzględnie bez kciuka).

Ciśnienie tętnicze
• ciśnienie wywierane przez krew na ścianki tętnic, przy czym rozumie się pod tą
nazwą ciśnienie w największych tętnicach, np. w tętnicy w ramieniu. Jest ono
wyższe niż ciśnienie krwi wywierane na ścianki żył.
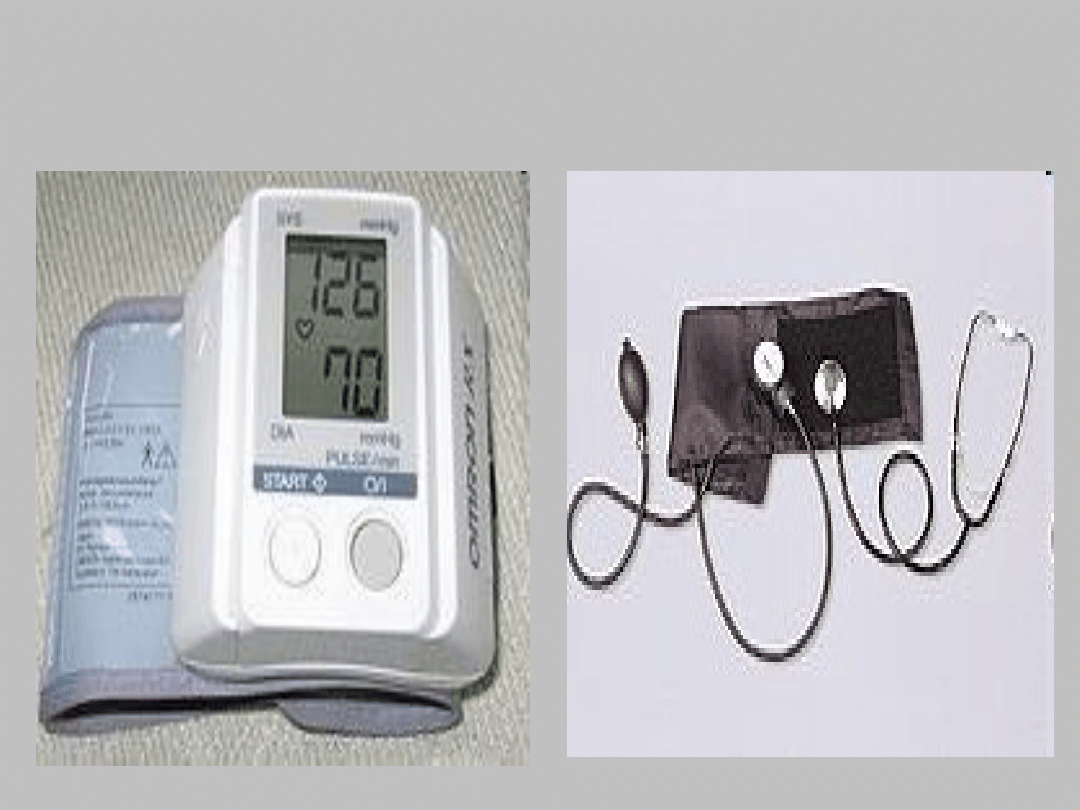
• Mierzenie ciśnienia krwi u pacjenta
• Wynik pomiaru ciśnienia tętniczego na automatycznym mierniku
nadgarstkowym: 126/70 mmHg
• Sfingomanometr i słuchawki lekarskie do pomiaru ciśnienia tętniczego metodą
Korotkowa
• Ciśnienie krwi ulega ustawicznym zmianom zarówno długookresowym (co
związane jest z wiekiem, stanem zdrowia itp.), średniookresowym (zależnie od
pory doby, aktywności, stanu psychicznego, spożytych używek itp.) jak i
krótkookresowym (w obrębie cyklu pracy serca). W momencie skurczu serca,
kiedy porcja krwi wypychana jest z serca do aorty, w tętnicach panuje najwyższe
ciśnienie wynoszące zazwyczaj u zdrowego dorosłego człowieka od ok. 90 do
135 mmHg (zazwyczaj 110–130); w chwili rozkurczu – jest najniższe, np. od
ok. 50 do 90 mmHg (zazwyczaj 65–80). W praktyce medycznej, do oceny stanu
zdrowia badanej osoby istotna jest wartość zarówno ciśnienia skurczowego, jak i
rozkurczowego, toteż podawane są obie wartości, co zapisuje się np.
120/80 mmHg.
• Systematyczne pomiary ciśnienia krwi są jedną z podstawowych metod
kontrolowania stanu zaawansowania choroby osób cierpiących na nadciśnienie
tętnicze jak również inne choroby układu krążenia. Pomiarów zazwyczaj dokonuje
się metodą Korotkowa, przy użyciu sfigmomanometru i słuchawek lekarskich
(wówczas wynik pomiaru zapisuje się też czasem: "RR 120/80"), bądź metodami
półautomatycznymi, np. miernikami nadgarstkowymi, wygodniejszymi do
samobadania w domu.

Średnie ciśnienie tętnicze:
• Dorosły:
– 120 mmHg – ciśn. skurczowe (SYS – Systole)
– 80 mmHg – ciśn. rozkurczowe (DIA – Diastole)
• Noworodek (do 28 dnia życia):
– 102 mmHg – ciśn. skurczowe (SYS – Systole)
– 55 mmHg – ciśn. rozkurczowe (DIA – Diastole)
• Dziecko (1–8 rok życia):
– 110 mmHg – ciśn. skurczowe (SYS – Systole)
– 75 mmHg – ciśn. rozkurczowe (DIA – Diastole)
• Ciśnienia krwi w aorcie u płodu wynosi około 30 mmHg w 20
tygodniu ciąży i wzrasta do ok. 45 mmHg w 40 tygodniu
ciąży. Średnie ciśnienie tętnicze krwi u donoszonych
noworodków wynosi:
• skurczowe 65–95 mm Hg
• rozkurczowe 30–60 mm Hg
Przyrządy do pomiaru
ciśnienia:

Wykonanie:
• Marlena Bereza
• Gabriela Czwałga
• Marcin Techmański

Źródła informacji
Informacje wykorzystywane były z:
www.portalwiedzy.pl
www.resmedica.pl
http://pl.wikipedia.org/wiki/Zawa
%C5%82_mi
%C4%99%C5%9Bnia_sercowego
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
Wyszukiwarka
Podobne podstrony:
układ krwionośny 5fantastic pl
UKŁAD KOSTNY (2). 5fantastic.pl , Egzamin
Wykłady z fizjologi - układ pokarmowy. 5fantastic.pl , Wykłady
Układ krążenia - fizjologia zwierząt. 5fantastic.pl , Egzamin
Układ krążenia, Szkolne projektyxP, Biologia
Krążenie - prelekcja Gizak. 5fantastic.pl , Ćwiczenia
układ nerwowy notatki 5fantastic pl
Układ Krążenia Tętnice
układ krążenia
UKŁAD KRĄŻENIA farmakologia
Ptaszynski slajdy Fizjologia uklad krazenia studenci
2011Wykład1 chemii ogólnej 5fantastic pl
Anatomia czlowieka Uklad krazenia id 62632
fizjologia 5fantastic pl
więcej podobnych podstron