
Zasady postępowania
diagnostycznego w zapaleniu błony
naczyniowej
Dr med. Elżbieta Pieńkowska-Machoy

Schemat postępowania w zapaleniu błony naczyniowej
powinien obejmować:
1) określenie cech zapalenia na podstawie wywiadu i
badania
okulistycznego
2) dopasowanie prawdopodobnej etiologii do obrazu
klinicznego
3) wybranie odpowiednich testów diagnostycznych i
konsultacji
specjalistycznych
4) postawienie rozpoznania
5) leczenie
Schemat postępowania w zapaleniu błony naczyniowej
powinien obejmować:
1) określenie cech zapalenia na podstawie wywiadu i
badania
okulistycznego
2) dopasowanie prawdopodobnej etiologii do obrazu
klinicznego
3) wybranie odpowiednich testów diagnostycznych i
konsultacji
specjalistycznych
4) postawienie rozpoznania
5) leczenie

Bardzo wiele informacji potrzebnych w klasyfikacji i
identyfikacji z.b.n. zawarte jest w wywiadzie:
• początek choroby
• czas trwania
• intensywność przebiegu
• występowanie jedno- lub obuoczne
• rozkład i umiejscowienie procesu choroby w oczach
• dotychczasowe leczenie
Ważny jest wiek, płeć i rasa pacjenta.
Bardzo wiele informacji potrzebnych w klasyfikacji i
identyfikacji z.b.n. zawarte jest w wywiadzie:
• początek choroby
• czas trwania
• intensywność przebiegu
• występowanie jedno- lub obuoczne
• rozkład i umiejscowienie procesu choroby w oczach
• dotychczasowe leczenie
Ważny jest wiek, płeć i rasa pacjenta.

Diagnostykę różnicową zapalenia błony
naczyniowej należy bazować na:
- kryteriach anatomicznych
- kryteriach klinicznych
- klasyfikacji histopatologicznej
- testach laboratoryjnych.
Diagnostykę różnicową zapalenia błony
naczyniowej należy bazować na:
- kryteriach anatomicznych
- kryteriach klinicznych
- klasyfikacji histopatologicznej
- testach laboratoryjnych.
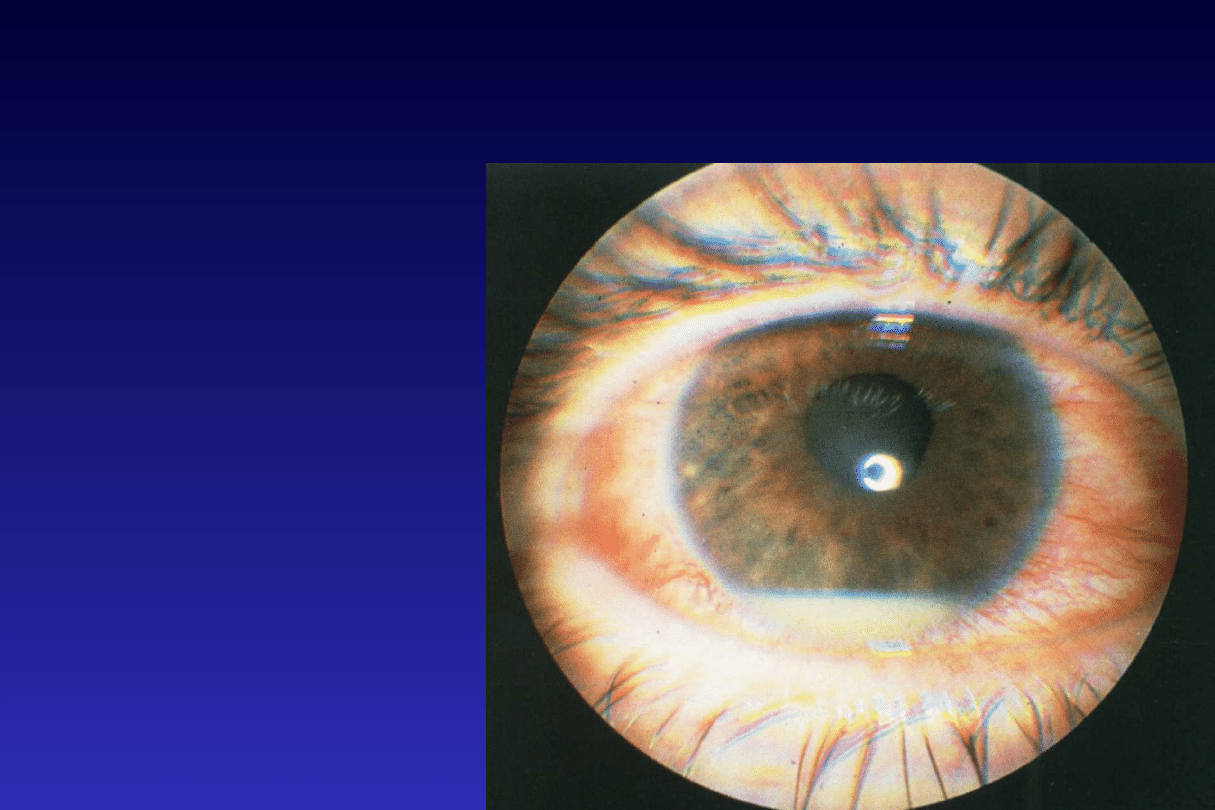
KLASYFIKACJA ANATOMICZNA Z.B.N.
I.
Uveitis anterior
Zapalenie przedniego
odcinka błony naczyniowej
1) Iritis -
proces zapalny
tęczówki i komory przedniej
2) Iridocyclitis -
zapalenie tęczówki i ciała
rzęskowego z cechami
zapalenia w komorze
przedniej i przedniej części
szklistki.

II. Zapalenie części pośredniej błony
naczyniowej
1) Uveitis intermedialis
–
zapalenie przedniej części
szklistki, czasem niewielki
odczyn zapalny w komorze
przedniej, rzadko na dalekim
obwodzie siatkówki zapalenie
żył i/lub wysiękowe
odwarstwienie siatkówki, bez
widocznych zmian zapalnych
naczyniówki.
2) Pars planitis
- wysięk
zapalny w okolicy części
płaskiej ciała rzęskowego;
może rozwinąć się w
przebiegu iridocyclitis lub
uveitis intermedialis.
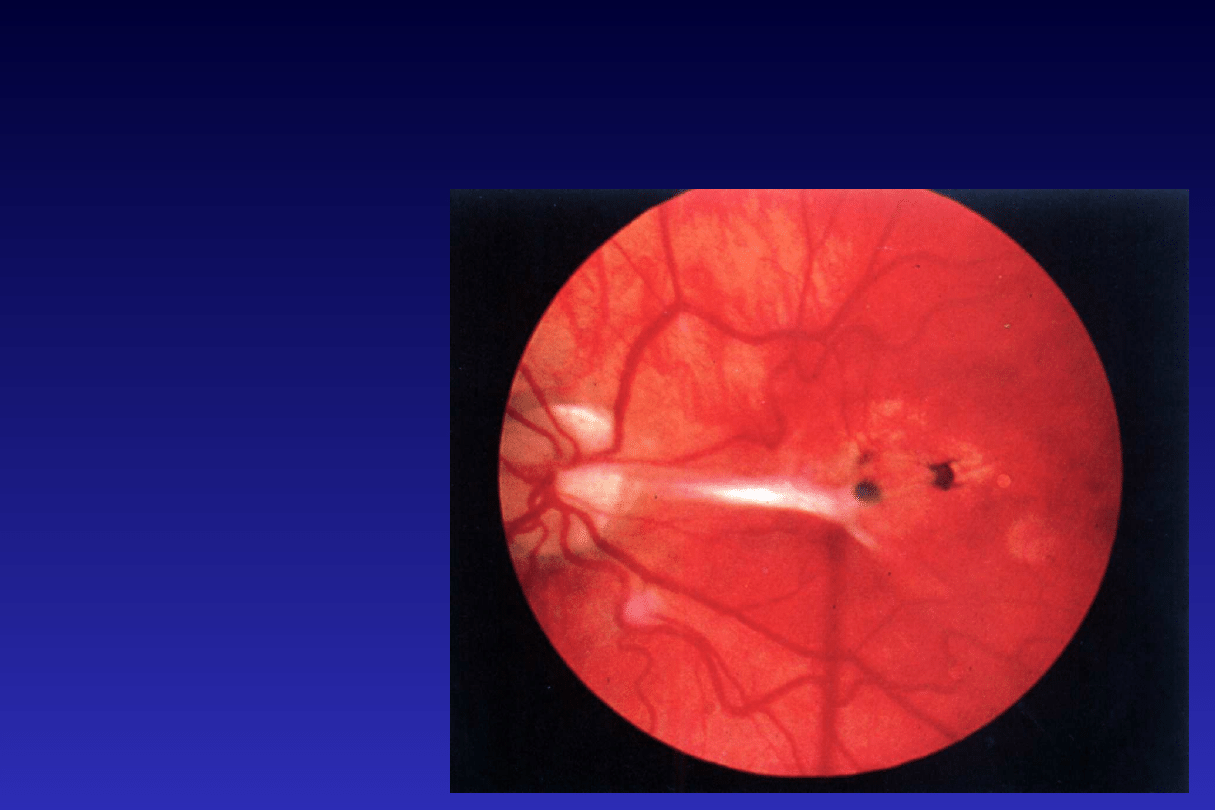
III. Zapalenie tylnego odcinka błony
naczyniowej
Uveitis posterior
1) Chorioretinitis
( naczyniówka – siatkówka -
szklistka)
2) Retinochorioiditis
( siatkówka - naczyniówka)
3) Retinitis (siatkówka –
szklistka - komora przednia)
4) Panuveitis ( cała błona
naczyniowa)
5) Endophthalmitis ( zapalenie
tkanek wewnątrz oka, bez
jego ściany)
6) Panophthalmitis ( zapalenie
wszystkich tkanek gałki
ocznej + oczodół)

KLASYFIKACJA KLINICZNA
zapalenia błony naczyniowej
1) Uveitis acuta - ostre zapalenie,
które kończy
się zazwyczaj w
ciągu miesiąca
2) Uveitis acuta reccurens - nawracające ataki
ostrego
zapalenia
3) Uveitis chronica - przewlekłe, trwają
od kilku
miesięcy do lat
4) U. chronica exacerbans - podostre nasilenie
stanu
zapalnego w
przebiegu
zapalenia
przewlekłego
KLASYFIKACJA KLINICZNA
zapalenia błony naczyniowej
1) Uveitis acuta - ostre zapalenie,
które kończy
się zazwyczaj w
ciągu miesiąca
2) Uveitis acuta reccurens - nawracające ataki
ostrego
zapalenia
3) Uveitis chronica - przewlekłe, trwają
od kilku
miesięcy do lat
4) U. chronica exacerbans - podostre nasilenie
stanu
zapalnego w
przebiegu
zapalenia
przewlekłego

Uveitis granulomatosa
zapalenie ziarninujące:
sadłowate osady na
śródbłonku rogówki,
guzki
Koeppego
przy
brzegu
źrenicznym
tęczówki,
guzki
Bussaca
na
powierzchni tęczówki,
ziarniniaki
w
tylnym
odcinku naczyniówki.
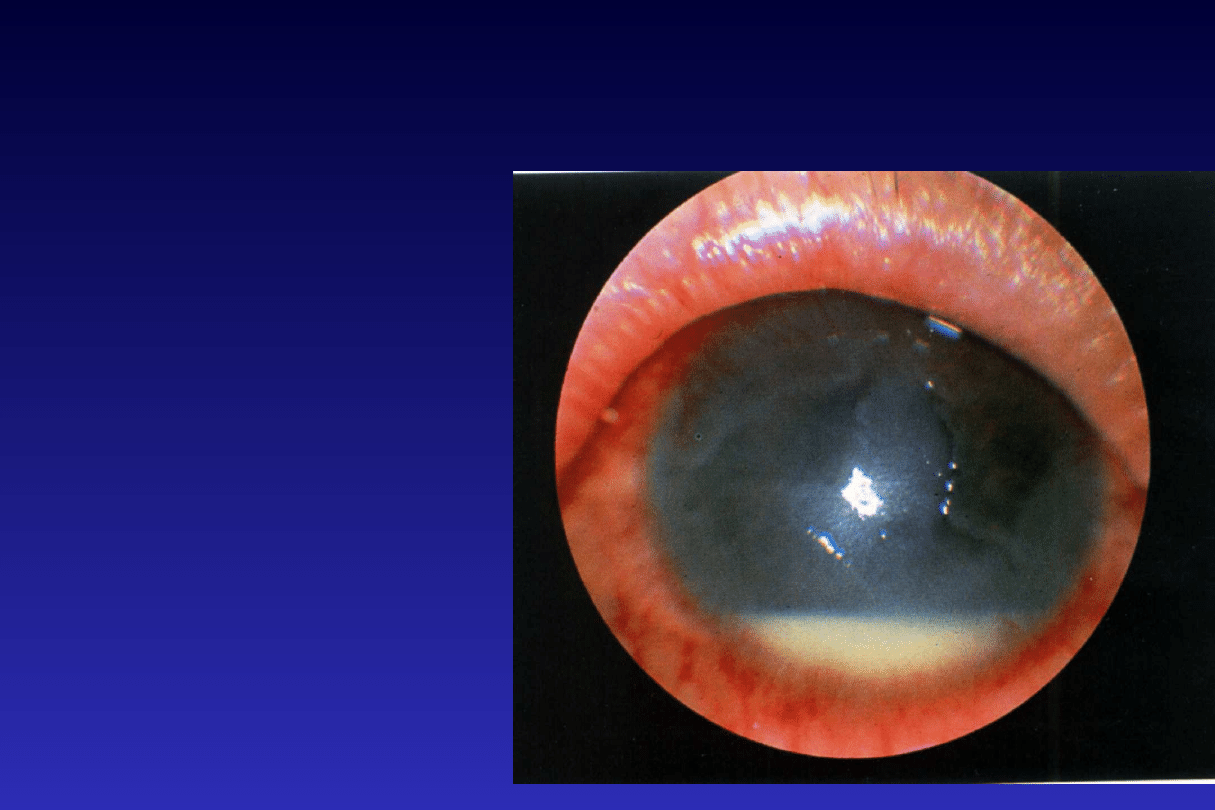
Uveitis nongranulomatosa-
zapalenie nieziarninujące:
zroszenia,
drobne i średnie osady na
śródbłonku,
rozlane nacieczenia w
odcinku
tylnym naczyniówki.

Pomocnym czynnikiem w klasyfikacji z.b.n.
jest rozprzestrzenienie zmian ocznych
oceniane jako:
* ogniskowe
* wieloogniskowe
* rozsiane
Pomocnym czynnikiem w klasyfikacji z.b.n.
jest rozprzestrzenienie zmian ocznych
oceniane jako:
* ogniskowe
* wieloogniskowe
* rozsiane

Zapalenia błony naczyniowej mogą być jedynie
izolowanymi zapaleniami w oku, bądź też
skojarzone ze zmianami ogólnoustrojowymi.
Dlatego ważnym jest ocena ogólnego stanu
zdrowia pacjenta.
Z.b.n. mogą wyprzedzać rozwój chorób
ogólnoustrojowych.
Choroby nowotworowe jak np. chłoniak,
retinoblastoma, białaczka, melanoma malignum
mogą maskować się pod postacią z.b.n.
Zapalenia błony naczyniowej mogą być jedynie
izolowanymi zapaleniami w oku, bądź też
skojarzone ze zmianami ogólnoustrojowymi.
Dlatego ważnym jest ocena ogólnego stanu
zdrowia pacjenta.
Z.b.n. mogą wyprzedzać rozwój chorób
ogólnoustrojowych.
Choroby nowotworowe jak np. chłoniak,
retinoblastoma, białaczka, melanoma malignum
mogą maskować się pod postacią z.b.n.

Standardowe testy laboratoryjne
wymagane dla rozpoznania zapalenia
błony naczyniowej:
- morfologia krwi (ewentualnie z rozmazem )
- OB
- testy czynnościowe nerek ( badanie ogólne
moczu, stężenie kreatyniny i mocznika)
- testy wątrobowe
- VDRL, FTA-ABs
- test ELISA
- IgG i IgM

- Rtg stawów krzyżowo - biodrowych ( przy podejrzeniu
spondylitis ankylopoetica, z. Reitera, łuszczycy, ch. Crohna)
- Rtg klatki piersiowej ( przy podejrzeniu tbc i sarkoidozy)
Badania radiologiczne
wspomagające ustalenie
rozpoznania.

Badania wspomagające rozpoznanie
Testy skórne
•Test tuberkulinowy (próba RT 23)
•Wynik ujemny - <6 mm
•Wynik dodatni – śr. nacieku około 17 mm – gruźlica
•Wynik fałszywie dodatni – może wystąpić po kontakcie z
niepatogennymi mikobakteriami
• Wynik fałszywie ujemny zdarza się w ok.. 15% przypadków
świeżo nabytej aktywnej gruźlicy.
Pacjenci z sarkoidozą oraz osoby w immunosupresji
wykazują anergię na wszystkie testy skórne. Na wynik testów
skórnych wpływają wiek, terapia sterydami, współistnienie
procesu nowotworowego.

Testy laboratoryjne wspomagające ustalenie
rozpoznania
Oznaczanie
antygenu
zgodności
tkankowej (HLA)
•HLA - B27 ( ok. 90% pacjentów z AS i z. Reitera)
•HLA - B51( zespół Behceta )
•HLA - A29 (retinochoroidopatia birdshot)
•HLA - DR2 (SM)
•HLA - DR3 (SLE)

Badania laboratoryjne wspomagające rozpoznanie
Oznaczanie autoprzeciwciał
:
• przeciwjądrowe ANA – ok. 90% pacjentów z
ICA oraz irdocyclitis,
• przeciwkardiolipinowe – charakterystyczne dla
zespołu antyfosolipidowego,
• przeciwneutrofilowe c- i p- ANCA – występują
u około 100% pacjentów z aktywnym ziarniniakiem
Wegenera i w innych formach zapalenia
układowego naczyń.

Badania laboratoryjne wspomagające rozpoznanie c.d.
•Czynnik reumatoidalny – jest zawsze ujemny w
z.b.n. towarzyszącym ICA, ANA
+
, HLA-B27
-
•ASO (miano antystreptolizyny) – nie ma
zastosowania
•Stężenie ACE (enzym konwertujący angiotensynę)
– jest podwyższone w 60-90% przypadków aktywnej
sarkoidozy

Badania dodatkowe wspomagające
rozpoznanie zapalenia błony naczyniowej:
•Angiografia fluorsceinowa (AF)
•Angiografia z zielenią indocjaniny (IF)
•USG gałki ocznej
•Punkcja lędźwiowa
•MRI mózgu i rdzenia kręgowego
•Kultury bakteryjne ze szklistki

Najczęstsze przyczyny zapaleń błony naczyniowej
Odcinka przedniego ( Uveitis anterior ):
- HLA-B27+ (seronegatywne spondyloartropatie), młodzieńcze
zapalenie stawów, heterochromia Fuchsa, związany z odczynem na
własną soczewkę, sarkoidoza, borelioza, kiła, tbc, pourazowe,
idiopatyczne.
Części pośredniej ( Uveitis intermedialis) :
- sarkoidoza, SM, borelioza, tbc, idiopatyczne
Części tylnej ( Uveitis posterior):
- toksoplazmoza, toksokaroza, tbc, zapalenie naczyń siatkówki,
idiopatyczne, CMV ( zapalenie siatkówki CMV), ostra wieloogniskowa
plackowata
epiteliopatia
barwnikowa
(APMPPE),
ARN/PORN
(ostra/progresywna martwica siatkówki), choroidopatia typu Birdshot,
sarkoidoza, histoplazmoza oczna, nowotworowe, różyczka, kiła.
Najczęstsze przyczyny zapaleń błony naczyniowej
Odcinka przedniego ( Uveitis anterior ):
- HLA-B27+ (seronegatywne spondyloartropatie), młodzieńcze
zapalenie stawów, heterochromia Fuchsa, związany z odczynem na
własną soczewkę, sarkoidoza, borelioza, kiła, tbc, pourazowe,
idiopatyczne.
Części pośredniej ( Uveitis intermedialis) :
- sarkoidoza, SM, borelioza, tbc, idiopatyczne
Części tylnej ( Uveitis posterior):
- toksoplazmoza, toksokaroza, tbc, zapalenie naczyń siatkówki,
idiopatyczne, CMV ( zapalenie siatkówki CMV), ostra wieloogniskowa
plackowata
epiteliopatia
barwnikowa
(APMPPE),
ARN/PORN
(ostra/progresywna martwica siatkówki), choroidopatia typu Birdshot,
sarkoidoza, histoplazmoza oczna, nowotworowe, różyczka, kiła.

Przyczyny z.b.n. u dzieci i młodzieży:
Uveitis anterior
młodzieńcze zapalenie stawów wiek 2 -
10
gruźlica
10 -
25
sarkoidoza, borelioza
5 -
25
Uveitis intermedialis
sarkoidoza, borelioza,gruźlica
zespół śluzówkowo-skórny węzłów chłonnych 5-
25
Chorioretinitis
toksokaroza
0 -10
różyczka, kiła, HSV
0 - 2
białaczka 2 - 10
toksoplazmoza, gruźlica
10 - 25
histoplazmoza, APMPPE
”
Panuveitis
HSV 0 - 2
u dzieci HIV+;CMV ”
Przyczyny z.b.n. u dzieci i młodzieży:
Uveitis anterior
młodzieńcze zapalenie stawów wiek 2 -
10
gruźlica
10 -
25
sarkoidoza, borelioza
5 -
25
Uveitis intermedialis
sarkoidoza, borelioza,gruźlica
zespół śluzówkowo-skórny węzłów chłonnych 5-
25
Chorioretinitis
toksokaroza
0 -10
różyczka, kiła, HSV
0 - 2
białaczka 2 - 10
toksoplazmoza, gruźlica
10 - 25
histoplazmoza, APMPPE
”
Panuveitis
HSV 0 - 2
u dzieci HIV+;CMV ”

Dziękuję bardzo za uwagę!
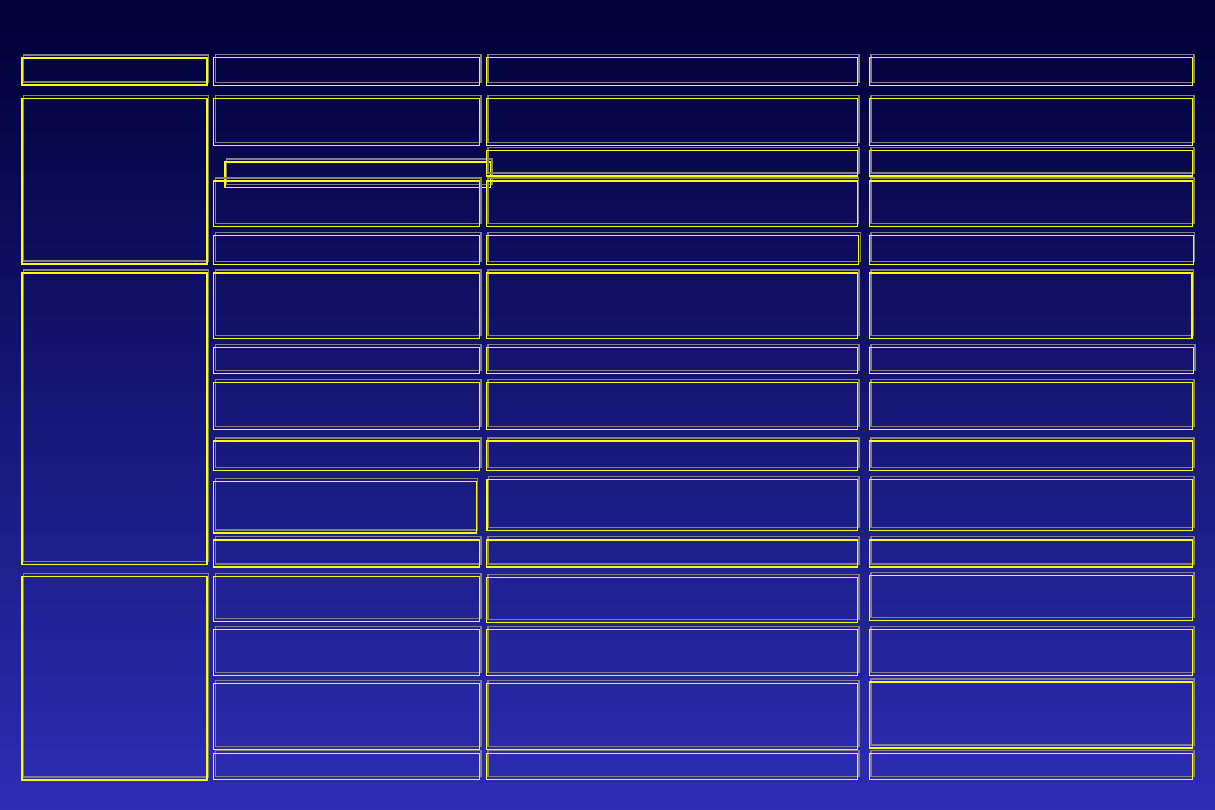
Diagnostyka różnicowa uveitis anterior (iritis, iridocyclitis)
Diagnostyka różnicowa uveitis anterior (iritis, iridocyclitis)
Rodzaj
zapalenia
Rodzaj
zapalenia
Czynniki dodatkowe
Czynniki dodatkowe
Przypuszczalna choroba
Przypuszczalna choroba
Testy laboratoryjne
Testy laboratoryjne
Ostre (nagle
występujące,
bolesne z/bez
błon włókni-
kowych lub
hypopyon
Ostre (nagle
występujące,
bolesne z/bez
błon włókni-
kowych lub
hypopyon
zapalenie stawów,
bóle pleców
zapalenie stawów,
bóle pleców
seronegatywna spondylo-
artropatia
seronegatywna spondylo-
artropatia
HLA-B27, rtg stawów
krzyżowo- biodrowych
HLA-B27, rtg stawów
krzyżowo- biodrowych
Owrzodzenia jamy
ustnej
Owrzodzenia jamy
ustnej
zespół Behceta
zespół Behceta
HLA-B5, B-51
HLA-B5, B-51
po operacjach,
urazach
po operacjach,
urazach
endoftalmitis infekcyjne
endoftalmitis infekcyjne
kultury bakteryjne ze
szklistki witrektomia
kultury bakteryjne ze
szklistki witrektomia
żadne
żadne
idiopatyczne
idiopatyczne
prawdopodobnie HLA-B-
27
prawdopodobnie HLA-B-
27
umiarkowanie
ciężki
zaczerwienien
ie, ból)
umiarkowanie
ciężki
zaczerwienien
ie, ból)
skrócony oddech
afrykańskie
pochodzenie
skrócony oddech
afrykańskie
pochodzenie
Sarkoidoza
Sarkoidoza
stęż. ACE w surowicy,
lizozym, rtg klatki
piersiowej, znako-wanie
radioizotopami, biopsja
stęż. ACE w surowicy,
lizozym, rtg klatki
piersiowej, znako-wanie
radioizotopami, biopsja
pourazowe
pourazowe
zapalenie tęczówki
pourazowe
zapalenie tęczówki
pourazowe
podwyższone IOP
podwyższone IOP
kryzys jaskrowy, wirusowe
zapalenie tęczówki
kryzys jaskrowy, wirusowe
zapalenie tęczówki
słaba odp. na
sterydy
słaba odp. na
sterydy
kiła
kiła
VDRL, RPR, FTA-ABs
VDRL, RPR, FTA-ABs
po ekstrakcji zaćmy
po ekstrakcji zaćmy
małego stopnia endoftalmitis
zależne od
socz.wewnątrzgałkowej
małego stopnia endoftalmitis
zależne od
socz.wewnątrzgałkowej
ewentualnie witrektomia,
wycięcie torby z hodowla
bakt.
ewentualnie witrektomia,
wycięcie torby z hodowla
bakt.
żadne
żadne
idiopatyczne
idiopatyczne
Przewlekłe;
minimalne
zaczerwienien
ie, ból
Przewlekłe;
minimalne
zaczerwienien
ie, ból
dziecko, szczególnie
z zap. stawów
dziecko, szczególnie
z zap. stawów
iritis w przebiegu JRA
iritis w przebiegu JRA
ANA, ESR
ANA, ESR
heterochromia,
rozsiane osady,
jednostronne
heterochromia,
rozsiane osady,
jednostronne
iridocyclitis w przebiegu
heterochromii Fuchsa
iridocyclitis w przebiegu
heterochromii Fuchsa
żadne
żadne
po operacji
po operacji
małego stopnia
endophthalmitis zależne od
socz. wewnatrzgałkowej
małego stopnia
endophthalmitis zależne od
socz. wewnatrzgałkowej
ewentualnie witrektomia,
wycięcie torby
ewentualnie witrektomia,
wycięcie torby
żadne
żadne
idopatyczne
idopatyczne
Łagodne do
umiarkowany
ch
Łagodne do
umiarkowany
ch
skrócony oddech
afrykańskie
pochodzenie
skrócony oddech
afrykańskie
pochodzenie
Sarkoidoza
Sarkoidoza
jak wyżej
jak wyżej
wystawienie na warunki
atmosferyczne,
przewlekły rumień,
wędrująca wysypka
wystawienie na warunki
atmosferyczne,
przewlekły rumień,
wędrująca wysypka
Choroba Lyme
Choroba Lyme
ELISA
ELISA
objawy neurologiczne
objawy neurologiczne
Sclerosis
multiplex
Sclerosis
multiplex
MRI
mózgu
MRI
mózgu
wiek ponad 50 lat
wiek ponad 50 lat
Białaczka
wewnątrzgałko
wa
Białaczka
wewnątrzgałko
wa
witrekto
miacytolo
gia
witrekto
miacytolo
gia
żadne
żadne
Pars planitis
Pars planitis
Uveitis intermedialis
Uveitis intermedialis

Rodzaj
zapaleni
a
Rodzaj
zapaleni
a
czynniki dodatkowe
czynniki dodatkowe
przypuszczalna choroba
przypuszczalna choroba
testy laboratoryjne
testy laboratoryjne
ogniskow
e
ogniskow
e
przyległa blizna, jedzenie
surowego miesa
przyległa blizna, jedzenie
surowego miesa
toxoplazmoza
toxoplazmoza
ELISA
ELISA
dziecko z wywiadu jedzenie
ziemi
dziecko z wywiadu jedzenie
ziemi
toxokaroza
toxokaroza
ELISA
ELISA
infekcja HIV
infekcja HIV
CMV retinitis
CMV retinitis
wielo -
ogniskow
e
wielo -
ogniskow
e
skrócony oddech
skrócony oddech
sarkoidoza
sarkoidoza
jak wyżej
jak wyżej
tbc
tbc
PPD i rtg klp.
PPD i rtg klp.
obwodowa martwica
siatkówki
obwodowa martwica
siatkówki
ARN (ostra martwica siatkówki)
PORN (postępująca zewnętrzna
nekroza siatkówki
ARN (ostra martwica siatkówki)
PORN (postępująca zewnętrzna
nekroza siatkówki
VZV, miana HSV (ELISA),
witrektomia, biopsja
siatkówki
VZV, miana HSV (ELISA),
witrektomia, biopsja
siatkówki
AIDS
AIDS
kiła toxoplazmoza
kiła toxoplazmoza
jak wyżej
jak wyżej
dożylne branie narkotyków,
immunosupresja
dożylne branie narkotyków,
immunosupresja
Candida, aspergillus
Candida, aspergillus
? hodowla ze szklistki
? hodowla ze szklistki
widoczne wewnątrzgałkowe
pasożyty, z Afryki lub środk. i
pd. Ameryki
widoczne wewnątrzgałkowe
pasożyty, z Afryki lub środk. i
pd. Ameryki
Cystcerkoza
Onchocerkoza
Cystcerkoza
Onchocerkoza
wiek ponad 50 lat
wiek ponad 50 lat
wewnątrzgałkowa białaczka
wewnątrzgałkowa białaczka
j. w.
j. w.
żadna
żadna
Choroidopatia, Birdshot, wielo -
ogniskowe choroiditis z
panuveitis
Choroidopatia, Birdshot, wielo -
ogniskowe choroiditis z
panuveitis
HLA-A29, AF, sarkoidoza,
kiła gruźlica
HLA-A29, AF, sarkoidoza,
kiła gruźlica
Rozsiane
Rozsiane
objawy dermatologiczne,
OUN; surowicze odw.
siatkówki
objawy dermatologiczne,
OUN; surowicze odw.
siatkówki
zespół Vogt-Koyanagi-Harada
zespół Vogt-Koyanagi-Harada
AF, punkcja lędźwiowa
AF, punkcja lędźwiowa
poopreacyjne/pourazowe;
obuoczne
poopreacyjne/pourazowe;
obuoczne
zapalenie sympatyczne
zapalenie sympatyczne
AF
AF
poopreacyjne/pourazowe;
jednoczne
poopreacyjne/pourazowe;
jednoczne
infekcyjne zapalenie
wewnątrzgałkowe
infekcyjne zapalenie
wewnątrzgałkowe
jak wyżej
jak wyżej
Dziecko, z wywiadu jedzenie
ziemi
Dziecko, z wywiadu jedzenie
ziemi
toxokarioza
toxokarioza
jak wyżej
jak wyżej
Diagnostyka różnicowa uveitis posterior.
chorioretinitis z vitritis
Diagnostyka różnicowa uveitis posterior.
chorioretinitis z vitritis

Diagnostyka różn. uveitis posterior c.d. chorioretinitis
bez vitritis
Diagnostyka różn. uveitis posterior c.d. chorioretinitis
bez vitritis
Rodzaj
zapalenia
Rodzaj
zapalenia
czynniki dodatkowe
czynniki dodatkowe
przypuszczalna
choroba
przypuszczalna
choroba
testy
laboratoryjne
testy
laboratoryjne
ogniskowe
ogniskowe
żadne; z wywiadu
nowotwór
żadne; z wywiadu
nowotwór
nowotworowa
nowotworowa
poszukiwanie
przerzutów
poszukiwanie
przerzutów
wieloogniskow
e
wieloogniskow
e
zmiany ogniskowe
ograniczone do
bieguna tylnego
zmiany ogniskowe
ograniczone do
bieguna tylnego
zespół białych
kropek (APMPPE,
MEWDS, PIC)
zespół białych
kropek (APMPPE,
MEWDS, PIC)
AF
AF
Dolina Ohio
(Missisipi)
Dolina Ohio
(Missisipi)
histoplazmoza
oczna
histoplazmoza
oczna
AF jeśli zajęta
plamka
AF jeśli zajęta
plamka
Rozsiane
Rozsiane
blizny podobne do
mapy geograficznej
blizny podobne do
mapy geograficznej
choroidopatia
pełzajaca
(serpingiosa)
choroidopatia
pełzajaca
(serpingiosa)
AF
AF
z Afryki środk. pd.
Ameryki
z Afryki środk. pd.
Ameryki
onchocerkoza
onchocerkoza
vasculitis
vasculitis
owrzodzenia jamy
ustnej, hypopyon
owrzodzenia jamy
ustnej, hypopyon
zespół Behceta
zespół Behceta
jak wyżej
jak wyżej
wysypka, kobieta,
bóle stawowe
wysypka, kobieta,
bóle stawowe
SLE
SLE
ANA
ANA

Leczenie zapaleń błony naczyniowej.
Ogólnie mówiąc leczenie obejmuje miejscowe i ogólne leczenie
kortykosterydami oraz miejscowo cykloplegiki. Ciężkie postacie
przewlekłe lub ostre stany zapalne typu endophthalmitis wymagają
leczenia chirurgicznego.
Immunopresyjne leczenie może być wdrożone u pacjentów z brakiem
odpowiedzi na terapię sterydową lub u pacjentów z powikłaniem po
sterydach. Wybór terapii zależy od relatywnego ryzyka powikłań uveitów,
wśród których najczęstszym jest zaćma, obrzęk cystoidalny plamki,
hipotonia i jaskra. Leczenie musi być indywidualnie dobrane do pacjenta i
regulowane zgodnie z odpowiedzią.
Leczenie zapaleń błony naczyniowej.
Ogólnie mówiąc leczenie obejmuje miejscowe i ogólne leczenie
kortykosterydami oraz miejscowo cykloplegiki. Ciężkie postacie
przewlekłe lub ostre stany zapalne typu endophthalmitis wymagają
leczenia chirurgicznego.
Immunopresyjne leczenie może być wdrożone u pacjentów z brakiem
odpowiedzi na terapię sterydową lub u pacjentów z powikłaniem po
sterydach. Wybór terapii zależy od relatywnego ryzyka powikłań uveitów,
wśród których najczęstszym jest zaćma, obrzęk cystoidalny plamki,
hipotonia i jaskra. Leczenie musi być indywidualnie dobrane do pacjenta i
regulowane zgodnie z odpowiedzią.

Leczenie miejscowe to:
- podawanie kropli , maści do worka spojówkowego i na rogówkę
( rogówka ma 40x lepszą przenikalność)
- wprowadzenie leków drogą jontoforezy
- injekcje podspojówkowe, pozagałkowe, okołogałkowe, w stanach
ciężkich do ciała szklistego.
Leki podawane miejscowo działają do poziomu ciała rzęskowego.
Pozostałe formy podawania umożliwiają głębszą penetrację leku.
Leczenie miejscowe to:
- podawanie kropli , maści do worka spojówkowego i na rogówkę
( rogówka ma 40x lepszą przenikalność)
- wprowadzenie leków drogą jontoforezy
- injekcje podspojówkowe, pozagałkowe, okołogałkowe, w stanach
ciężkich do ciała szklistego.
Leki podawane miejscowo działają do poziomu ciała rzęskowego.
Pozostałe formy podawania umożliwiają głębszą penetrację leku.
Cykloplegiki:
- miejscowe podawanie ma na celu przerwanie zrostów tylnych lub też
zapobiega ich tworzeniu oraz znosi ból wywołany skurczem mięśnia
rzęskowego. Im silniejsza jest reakcja zapalna tym mocniejszy lek
powinien być podawany oraz z większą częstotliwością. Większość
przypadków ostrego zapalenia wymaga podawania krótkodziałających
cykloplegików; te pozwalają źrenicy podejmować ruch i szybko wrócić do
stanu normalnego po zaprzestaniu leczenia. Pacjenci z przewlekłym
zapaleniem mogą wymagać także długodziałających leków.
Cykloplegiki:
- miejscowe podawanie ma na celu przerwanie zrostów tylnych lub też
zapobiega ich tworzeniu oraz znosi ból wywołany skurczem mięśnia
rzęskowego. Im silniejsza jest reakcja zapalna tym mocniejszy lek
powinien być podawany oraz z większą częstotliwością. Większość
przypadków ostrego zapalenia wymaga podawania krótkodziałających
cykloplegików; te pozwalają źrenicy podejmować ruch i szybko wrócić do
stanu normalnego po zaprzestaniu leczenia. Pacjenci z przewlekłym
zapaleniem mogą wymagać także długodziałających leków.
Kortykosterydy:
są głównymi lekami w leczeniu uveitów z powodu ich potencjalnych
efektów ubocznych, jednakże, muszą być zarezerwowane dla specjalnych
wskazań:
- leczenie aktywnego stanu zapalnego
- zapobieganie lub leczenie powikłań takich jak obrzęk cystoidalny
plamki
- zmniejszenie nacieczenia zapalnego siatkówki, naczyniówki lub
nerwu wzrokowego
Kortykosterydy:
są głównymi lekami w leczeniu uveitów z powodu ich potencjalnych
efektów ubocznych, jednakże, muszą być zarezerwowane dla specjalnych
wskazań:
- leczenie aktywnego stanu zapalnego
- zapobieganie lub leczenie powikłań takich jak obrzęk cystoidalny
plamki
- zmniejszenie nacieczenia zapalnego siatkówki, naczyniówki lub
nerwu wzrokowego

Miejscowe podawanie kortykosterydów
jest efektywne w zapaleniu odcinka przedniego, ponieważ nie docierają
one poza soczewkę, chociaż mogą być także skuteczne w zapaleniu
ciała szklistego ( vitritis) lub obrzęku plamki (oedema maculae) u
pacjentów z afakią lub pseudofakią.
Krople podaje się z różną częstotliwością od 1xdz do co godzinę. Mogą
być podawane także w maści na noc lub zamiast kropli u pacjentów
uczulonych na środki konserwujące kropli. Wskazane jest podawanie
preparatów o silnym działaniu : deksametazonu, betametazonu i
prednisolonu. U pacjentów reagujących podwyższeniem IOP należy
podawać fluorometholon lub rimexolon. Nie jest jednak wiadome czy ich
skuteczność jest równa prednisolonowi.
Miejscowe podawanie kortykosterydów
jest efektywne w zapaleniu odcinka przedniego, ponieważ nie docierają
one poza soczewkę, chociaż mogą być także skuteczne w zapaleniu
ciała szklistego ( vitritis) lub obrzęku plamki (oedema maculae) u
pacjentów z afakią lub pseudofakią.
Krople podaje się z różną częstotliwością od 1xdz do co godzinę. Mogą
być podawane także w maści na noc lub zamiast kropli u pacjentów
uczulonych na środki konserwujące kropli. Wskazane jest podawanie
preparatów o silnym działaniu : deksametazonu, betametazonu i
prednisolonu. U pacjentów reagujących podwyższeniem IOP należy
podawać fluorometholon lub rimexolon. Nie jest jednak wiadome czy ich
skuteczność jest równa prednisolonowi.

Podawanie sterydów okołogałkowo:
Podawane są jako preparaty depot ( metyloprednisolon=
Depomedrol, triamcynolon=Kenalog) kiedy potrzebny jest bardziej
efekt działania na odcinek tylny. Podaje się pod pochewkę Tenona bądź
zaprzegrodowo, w górnoskroniowym kwadrancie.
Nie powinny być podawane w uveitach infekcyjnych ( np.
toksoplazmoza).
Podawanie sterydów okołogałkowo:
Podawane są jako preparaty depot ( metyloprednisolon=
Depomedrol, triamcynolon=Kenalog) kiedy potrzebny jest bardziej
efekt działania na odcinek tylny. Podaje się pod pochewkę Tenona bądź
zaprzegrodowo, w górnoskroniowym kwadrancie.
Nie powinny być podawane w uveitach infekcyjnych ( np.
toksoplazmoza).

Ogólnoustrojowe podawanie kortykosterydów:
Podawane p.o. lub i.v., może zastąpić lub uzupelnić inną formę
podawania leku.Używane w przypadkach z zagrożeniem widzenia, kiedy
miejscowo podawane sterydy są niewystarczające lub wymaga tego
ogólnoustrojowe rozprzestrzenienie choroby. Należy zawsze brać pod
uwagę możliwość wystąpienia objawów ubocznych zarówno w długo-
jak i krótkodziałających sterydach. Podczas terapii należy kontrolować
stan zdrowia pacjenta.
Leczenie zaczynamy od dawki 1-1,5mg/kg wagi ciała ( Encortonu),
następnie zmniejszać ją kiedy stan zapalny ulega regresji. Długotrwałe
leczenie stosuje się głównie w sarkoidozie.
Ogólnoustrojowe podawanie kortykosterydów:
Podawane p.o. lub i.v., może zastąpić lub uzupelnić inną formę
podawania leku.Używane w przypadkach z zagrożeniem widzenia, kiedy
miejscowo podawane sterydy są niewystarczające lub wymaga tego
ogólnoustrojowe rozprzestrzenienie choroby. Należy zawsze brać pod
uwagę możliwość wystąpienia objawów ubocznych zarówno w długo-
jak i krótkodziałających sterydach. Podczas terapii należy kontrolować
stan zdrowia pacjenta.
Leczenie zaczynamy od dawki 1-1,5mg/kg wagi ciała ( Encortonu),
następnie zmniejszać ją kiedy stan zapalny ulega regresji. Długotrwałe
leczenie stosuje się głównie w sarkoidozie.

Czynniki immunomodulujące i immunosupresyjne:
Czynniki immunomodulujące i immunosupresyjne:
Lekami które także modulują system immunologiczny są leki
immunosupresyjne i niesterydowe przeciwzapalne( NSAIDS). W
stadium eksperymentu jest doustne odczulenie antygenem retinal S i
być może jest to szansa dla pacjentów, którzy reagują na ten
antygen.
Lekami które także modulują system immunologiczny są leki
immunosupresyjne i niesterydowe przeciwzapalne( NSAIDS). W
stadium eksperymentu jest doustne odczulenie antygenem retinal S i
być może jest to szansa dla pacjentów, którzy reagują na ten
antygen.

NSAIDS:
- należą tu Naclof( diklofenak i Indocid( indometacyna) podawane
miejscowo
-
doustne
preparaty
:
indometacyna,
ibuprofen,
diklofenak( stosowane w chorabach z grupy HLA-B27, cystowatym
obrzęku plamki)
- są podawane w zapaleniach pooperacyjnych i obrzęku plamki
- są bardzo skuteczne w zapaleniu przewlekłego iridocyclitis
- ich skuteczność nie została potwierdzona w leczeniu endogennych
zapaleń odcinka przedniego.
Do grupy leków niesterydowych przeciwzapalnych należy też kwas
acetylosalicylowy, który może mieć zastosowanie w zapaleniu naczyń
siatkówki w przebiegu SLE, ch. Behceta, ostrej martwicy siatkówki,
zespole antykardiolipidowym i in.
NSAIDS:
- należą tu Naclof( diklofenak i Indocid( indometacyna) podawane
miejscowo
-
doustne
preparaty
:
indometacyna,
ibuprofen,
diklofenak( stosowane w chorabach z grupy HLA-B27, cystowatym
obrzęku plamki)
- są podawane w zapaleniach pooperacyjnych i obrzęku plamki
- są bardzo skuteczne w zapaleniu przewlekłego iridocyclitis
- ich skuteczność nie została potwierdzona w leczeniu endogennych
zapaleń odcinka przedniego.
Do grupy leków niesterydowych przeciwzapalnych należy też kwas
acetylosalicylowy, który może mieć zastosowanie w zapaleniu naczyń
siatkówki w przebiegu SLE, ch. Behceta, ostrej martwicy siatkówki,
zespole antykardiolipidowym i in.

Leki cytotoksyczne( cytostatyczne) i antymetabolity
Do cytostatyków należą cyklofosfamid i chlorambucil.
Do antymetabolitów należą azatiopryna, metotrexat, i supresor
komórek T- c cyklosporyna.
Stosowane są do leczenia z.b.n. gdy kortykosterydy, cyklosporyny nie
są skuteczne lub źle tolerowane. Cytostatyki nazywane sa lekami
trzeciego rzutu. Działają poprzez hamowanie lub błędne kodowanie
RNA i DNA, powodują supresję komórek T, hamują wytwarzanie
przeciwciał i komórek T, hamują uwalnianie histaminy. Leki o działaniu
immunosupresyjnym dają bardzo wiele powikłań, efektów ubocznych.
W wielu przypadkach korzyści z tego leczenia przeważają nad
potencjalnym ryzykiem związanym z ich użyciem i są lekami
pierwszego rzutu w szczególnych zapaleniach.
Najpoważniejszym powikłaniem leczenia cytostatykami jest
możliwość rozwinięcia się w przyszłości nowotworów złośliwych jak
białaczka, chłoniak, guzy tkanek miękkich jak również działanie
teratogenne ( zmiany w obrębie chromosomów, azoospermia). Mniej
groźne powikłania to rozwój oportunistycznych bakterii, grzybów i
infekcja wirusowa. Dlatego przed rozpoczęciem leczenia pacjent musi
być o wszystkim poinformowany.
Leki cytotoksyczne( cytostatyczne) i antymetabolity
Do cytostatyków należą cyklofosfamid i chlorambucil.
Do antymetabolitów należą azatiopryna, metotrexat, i supresor
komórek T- c cyklosporyna.
Stosowane są do leczenia z.b.n. gdy kortykosterydy, cyklosporyny nie
są skuteczne lub źle tolerowane. Cytostatyki nazywane sa lekami
trzeciego rzutu. Działają poprzez hamowanie lub błędne kodowanie
RNA i DNA, powodują supresję komórek T, hamują wytwarzanie
przeciwciał i komórek T, hamują uwalnianie histaminy. Leki o działaniu
immunosupresyjnym dają bardzo wiele powikłań, efektów ubocznych.
W wielu przypadkach korzyści z tego leczenia przeważają nad
potencjalnym ryzykiem związanym z ich użyciem i są lekami
pierwszego rzutu w szczególnych zapaleniach.
Najpoważniejszym powikłaniem leczenia cytostatykami jest
możliwość rozwinięcia się w przyszłości nowotworów złośliwych jak
białaczka, chłoniak, guzy tkanek miękkich jak również działanie
teratogenne ( zmiany w obrębie chromosomów, azoospermia). Mniej
groźne powikłania to rozwój oportunistycznych bakterii, grzybów i
infekcja wirusowa. Dlatego przed rozpoczęciem leczenia pacjent musi
być o wszystkim poinformowany.

Wskazania do stosowania leków immunosupresyjnych:
- zagrożenie widzenia w zapaleniu wewnątrzgałkowym
- nawroty schorzenia
- brak odpowiedzi na leczenie sterydami
-
przeciwskazania
do
leczenia
sterydami
z
powodu
ogólnoustrojowych problemów i nietolerancji efektów ubocznych
Przed rozpoczęciem leczenia cytostatykami należy pacjenta zbadać po
kątem:
- nieobecności infekcji
- braku przeciwskazań hematologicznych
- bardzo wnikliwej oceny okulisty, internisty lub onkologa
- obiektywnej oceny procesu chorobowego
- poinformowanej zgody
- wykonanie badań morfologii, mocznika, kreatyniny, jonogramu,
bad. ogólne moczu, testy wątrobowe, RR
Wskazania do stosowania leków immunosupresyjnych:
- zagrożenie widzenia w zapaleniu wewnątrzgałkowym
- nawroty schorzenia
- brak odpowiedzi na leczenie sterydami
-
przeciwskazania
do
leczenia
sterydami
z
powodu
ogólnoustrojowych problemów i nietolerancji efektów ubocznych
Przed rozpoczęciem leczenia cytostatykami należy pacjenta zbadać po
kątem:
- nieobecności infekcji
- braku przeciwskazań hematologicznych
- bardzo wnikliwej oceny okulisty, internisty lub onkologa
- obiektywnej oceny procesu chorobowego
- poinformowanej zgody
- wykonanie badań morfologii, mocznika, kreatyniny, jonogramu,
bad. ogólne moczu, testy wątrobowe, RR

Cyklofosfamid - leczenie zaczynamy od 1-2 mg/kg/dzień powoli
podwyż
Chlorambucil - leczenie zaczynamy od 2 mg/kg/dzień szamy do 8-
12 mg
Podczas leczenia obowiązuje kontrola morfologii – leukocytów ( nie
może być poniżej 3tys/mm. Zmniejszamy dawkę leku, kiedy choroba
zanika lub obniża się dramatycznie il. leukocytów i płytek krwi.
Azathiopryna ( Imuran)- 50-150 mg/dzień
Methotrexat - 7,5 –25 mg/tydzień p.o i i.m.
Cyklofosfamid - leczenie zaczynamy od 1-2 mg/kg/dzień powoli
podwyż
Chlorambucil - leczenie zaczynamy od 2 mg/kg/dzień szamy do 8-
12 mg
Podczas leczenia obowiązuje kontrola morfologii – leukocytów ( nie
może być poniżej 3tys/mm. Zmniejszamy dawkę leku, kiedy choroba
zanika lub obniża się dramatycznie il. leukocytów i płytek krwi.
Azathiopryna ( Imuran)- 50-150 mg/dzień
Methotrexat - 7,5 –25 mg/tydzień p.o i i.m.

Zasadą podawania leków immunosupresyjnych jest rozpoczęcie od
najmniejszych dawek, a następnie zwiększa się do pożądanego efektu
klinicznego. Odstawia się leczenie jeśli choroba nie jest aktywna przez
rok. Wprowadza się inny lek, jeśli brak adekwatnej odpowiedzi przez 6
miesięcy leczenia. W szczególnych przypadkach np. pełzającym
zapaleniu naczyniówki, niezbędne jest zastosowanie jednocześnie
sterydów z azatiopryną i cyklosporyną, które mogą być podawane
maks. 1 rok.
Podając sterydy z cyklosporyną, po osiągnięciu efektu terapeutycznego
należy powoli odstawiać sterydy utrzymując małe dawki cyklosporyny.
Zasadą podawania leków immunosupresyjnych jest rozpoczęcie od
najmniejszych dawek, a następnie zwiększa się do pożądanego efektu
klinicznego. Odstawia się leczenie jeśli choroba nie jest aktywna przez
rok. Wprowadza się inny lek, jeśli brak adekwatnej odpowiedzi przez 6
miesięcy leczenia. W szczególnych przypadkach np. pełzającym
zapaleniu naczyniówki, niezbędne jest zastosowanie jednocześnie
sterydów z azatiopryną i cyklosporyną, które mogą być podawane
maks. 1 rok.
Podając sterydy z cyklosporyną, po osiągnięciu efektu terapeutycznego
należy powoli odstawiać sterydy utrzymując małe dawki cyklosporyny.

Cyklosporyna (A)
jest naturalnie występującym związkiem produkowanym przez grzyby
gruntowe. Ma dużo większe specyficzne działanie na funkcję
odporności niż jest to możliwe przy użyciu kortykosterydów czy
cytostatyków. Dokładny mechanizm działania pozostaje kontrowersyjny.
Podawanie zaczyna się od 2,5 – 5,0mg/kg/dzień w 2 dawkach
podzielonych. Może być połączona z prednisolonem dla silniejszego
działania p-zapalnego; podaje się do 6 mies. od ustąpienia zapalenia
( po odstawieniu może szybko dojść do nawrotu zapalenia).
Cyklosporyna (A)
jest naturalnie występującym związkiem produkowanym przez grzyby
gruntowe. Ma dużo większe specyficzne działanie na funkcję
odporności niż jest to możliwe przy użyciu kortykosterydów czy
cytostatyków. Dokładny mechanizm działania pozostaje kontrowersyjny.
Podawanie zaczyna się od 2,5 – 5,0mg/kg/dzień w 2 dawkach
podzielonych. Może być połączona z prednisolonem dla silniejszego
działania p-zapalnego; podaje się do 6 mies. od ustąpienia zapalenia
( po odstawieniu może szybko dojść do nawrotu zapalenia).

Cyklosporyna jest lekiem pierwszego rzutu w ch. Behceta;
drugiego rzutu po leczeniu sterydami w przypadkach ciężkich z.b.n.u
pacjentów, u których wystąpiły ciężkie skutki uboczne ich stosowania.
Nie należy podawać z chlorambucylem, cyklofosfamidem i NSAiD. Nie
jest karcinogenna a jej teratogenne działanie nie jest znane.
Cyklosporyna jest lekiem pierwszego rzutu w ch. Behceta;
drugiego rzutu po leczeniu sterydami w przypadkach ciężkich z.b.n.u
pacjentów, u których wystąpiły ciężkie skutki uboczne ich stosowania.
Nie należy podawać z chlorambucylem, cyklofosfamidem i NSAiD. Nie
jest karcinogenna a jej teratogenne działanie nie jest znane.

Największym efektem ubocznym leczenia cyklosporyną jest
nefrotoksyczność i nadciśnienie tętnicze. Inne to parestezje,
dolegliwości p.pok., osłabienie, nadmierne owłosienie, przerost dziąsel,
anemia.
Podczas podawania obowiązuje monitorowanie funkcji nerek, RR i
morfologii. Dawkę należy obniżyć, gdy poziom kreatyniny jest większy
od 20-30%.
Największym efektem ubocznym leczenia cyklosporyną jest
nefrotoksyczność i nadciśnienie tętnicze. Inne to parestezje,
dolegliwości p.pok., osłabienie, nadmierne owłosienie, przerost dziąsel,
anemia.
Podczas podawania obowiązuje monitorowanie funkcji nerek, RR i
morfologii. Dawkę należy obniżyć, gdy poziom kreatyniny jest większy
od 20-30%.

Operacje przeprowadzane w powikłanych z.b.n.:
- paracenteza ciała szklistego
-
biopsja
chorioretinalna
celem
wykluczenia
procesu
neoplazmatycznego lub ostrej infekcji
- konieczne przy powikłaniach uveitów - operacje zaćmy, p-
jaskrowe, vitrektomia
Operacje przeprowadzane w powikłanych z.b.n.:
- paracenteza ciała szklistego
-
biopsja
chorioretinalna
celem
wykluczenia
procesu
neoplazmatycznego lub ostrej infekcji
- konieczne przy powikłaniach uveitów - operacje zaćmy, p-
jaskrowe, vitrektomia

Cele leczenia zapalenia błony naczyniowej:
1) zachowanie jak najlepszej funkcji widzenia
2) zniesienie objawów zapalenia przedmiotowych i podmiotowych
3) leczenie przyczynowe, jeśli jest określona
4) profilaktyka powikłań – cystowatego obrzęku plamki,zaćmy i jaskry
wtórnej
Cele leczenia zapalenia błony naczyniowej:
1) zachowanie jak najlepszej funkcji widzenia
2) zniesienie objawów zapalenia przedmiotowych i podmiotowych
3) leczenie przyczynowe, jeśli jest określona
4) profilaktyka powikłań – cystowatego obrzęku plamki,zaćmy i jaskry
wtórnej

Panuveitis
sarkoidoza, toksoplazmoza, toxokarioza,
endophthalmitis, zespół VKH, zapalenie
sympatyczne, kiła, cysterioza
Panuveitis
sarkoidoza, toksoplazmoza, toxokarioza,
endophthalmitis, zespół VKH, zapalenie
sympatyczne, kiła, cysterioza

Choroby układu oddechowego współistniejące
z z.b.n.
I.
Choroby płuc : sarkoidoza, grużlica, ziarniniak
Wegenera, bąblowica, kokcydioza, histoplazmoza,
przerzuty nowotworowe.
II.
Astma/skurcz
oskrzeli:
toksokaroza
układowa, aspergilloza.
Choroby układu oddechowego współistniejące
z z.b.n.
I.
Choroby płuc : sarkoidoza, grużlica, ziarniniak
Wegenera, bąblowica, kokcydioza, histoplazmoza,
przerzuty nowotworowe.
II.
Astma/skurcz
oskrzeli:
toksokaroza
układowa, aspergilloza.

Choroby układu pokarmowego współistniejące
z zapaleniem błony naczyniowej:
- wrzodziejące zapalenie okrężnicy,
- choroba Crohna,
- guzkowe zapalenie tętnic,
- choroby pasożytnicze,
- choroba Behceta.
Choroby układu pokarmowego współistniejące
z zapaleniem błony naczyniowej:
- wrzodziejące zapalenie okrężnicy,
- choroba Crohna,
- guzkowe zapalenie tętnic,
- choroby pasożytnicze,
- choroba Behceta.

Choroby układu pokarmowego współistniejące
z zapaleniem błony naczyniowej:
- wrzodziejące zapalenie okrężnicy,
- choroba Crohna,
- guzkowe zapalenie tętnic,
- choroby pasożytnicze,
- choroba Behceta.
Choroby układu pokarmowego współistniejące
z zapaleniem błony naczyniowej:
- wrzodziejące zapalenie okrężnicy,
- choroba Crohna,
- guzkowe zapalenie tętnic,
- choroby pasożytnicze,
- choroba Behceta.

Zmiany skórne towarzyszące z.b.n.:
I.
Nieswoiste
ch. Behceta, sarkoidoza, SLE, colitis ulcerosa,
trąd, kiła, wieloguzkowe zapalenie tetnic, kokcydioza,
zakażenie
paciorkowcowe,
APMPPE(ostra
tylna
wieloogniskowa plackowata epiteliopatia barwnikowa),
zespół VKH, zapalenie współczulne, łuszczyca
II. Swoiste
* mięsak Kaposiego – AIDS
Zmiany skórne towarzyszące z.b.n.:
I.
Nieswoiste
ch. Behceta, sarkoidoza, SLE, colitis ulcerosa,
trąd, kiła, wieloguzkowe zapalenie tetnic, kokcydioza,
zakażenie
paciorkowcowe,
APMPPE(ostra
tylna
wieloogniskowa plackowata epiteliopatia barwnikowa),
zespół VKH, zapalenie współczulne, łuszczyca
II. Swoiste
* mięsak Kaposiego – AIDS

Choroby ośrodkowego układu nerwowego
współistniejące
z
zapaleniem
błony
naczyniowej:
Choroby ośrodkowego układu nerwowego
współistniejące
z
zapaleniem
błony
naczyniowej:
I. zapalenie opon mózgowych - zespół Vogta-Koyanagi-
Harady (VKH), ch. Behceta, borelioza,leptospiroza
II. zapalenie nerwów obwodowych - borelioza, trąd,
sarkoidoza, półpasiec
III. zapalenie nerwów czaszkowych - kiła, borelioza,
sarkoidoza
I. zapalenie opon mózgowych - zespół Vogta-Koyanagi-
Harady (VKH), ch. Behceta, borelioza,leptospiroza
II. zapalenie nerwów obwodowych - borelioza, trąd,
sarkoidoza, półpasiec
III. zapalenie nerwów czaszkowych - kiła, borelioza,
sarkoidoza

Choroby
układu
moczowo-płciowego
towarzyszące zapaleniu błony naczyniowej:
- SLE,
- guzkowe zapalenie tętnic,
- ziarniniak Wegenera,
- gruźlica,
- bruceloza,
- Zespół Reitera,
- choroba Behceta,
- pemfigoid.
Choroby
układu
moczowo-płciowego
towarzyszące zapaleniu błony naczyniowej:
- SLE,
- guzkowe zapalenie tętnic,
- ziarniniak Wegenera,
- gruźlica,
- bruceloza,
- Zespół Reitera,
- choroba Behceta,
- pemfigoid.

Choroby układu kostno-stawowego skojarzone
z zapaleniem błony naczyniowej:
*
kręgosłup – spondylitis ankylopoetica (AS),
łuszczyca
* staw kolanowy – ICA ( młodzieńcze przewlekłe zapalenie
stawów),
zespół Reitera,
borelioza,
rzeżączka,
ch. Behceta.
* drobne stawy obwodowe – AS, colitis ulcerosa, łuszczyca,
z. Reitera, łuszczyca
* liza kości – sarkoidoza
Choroby układu kostno-stawowego skojarzone
z zapaleniem błony naczyniowej:
*
kręgosłup – spondylitis ankylopoetica (AS),
łuszczyca
* staw kolanowy – ICA ( młodzieńcze przewlekłe zapalenie
stawów),
zespół Reitera,
borelioza,
rzeżączka,
ch. Behceta.
* drobne stawy obwodowe – AS, colitis ulcerosa, łuszczyca,
z. Reitera, łuszczyca
* liza kości – sarkoidoza

Angiografia fluoresceinowa (AF): - ukazuje obecność cystowatego
obrzęku plamki, zapalenia siatkówki, naczyniówki, zajęcie naczyń
siatkówki, surowicze odwarstwienie siatkówki, neowaskularyzację
naczyniówkową, pomocne w różnicowaniu obrzęku tarczy n.II.
Angiografia z zielenią indocjaninową (ICG): - uzupełnienie badania AF,
dokładnie ocenia krążenie naczyniówkowe.
USG: - jest pomocne w ukazaniu zmętnień w szklistce, ścieńczeniu
naczyniówki, odwarstwienia siatkówki, tworzeniu się błon, trakcji
szklistkowo- siatkówkowych, szczególnie gdy ośrodki optyczne są mało
lub nieprzezierne.
Biopsja szklistki: może być konieczna dla diagnostyki zapalenia.
Biopsja naczyniówkowo-siatkówkowa: - może być pomocna, kiedy
diagnoza nie jest definitywnie postawiona na bazie klinicznych lub
objawów lub badań laboratoryjnych ( np. AIDS, lymphoma).
Angiografia fluoresceinowa (AF): - ukazuje obecność cystowatego
obrzęku plamki, zapalenia siatkówki, naczyniówki, zajęcie naczyń
siatkówki, surowicze odwarstwienie siatkówki, neowaskularyzację
naczyniówkową, pomocne w różnicowaniu obrzęku tarczy n.II.
Angiografia z zielenią indocjaninową (ICG): - uzupełnienie badania AF,
dokładnie ocenia krążenie naczyniówkowe.
USG: - jest pomocne w ukazaniu zmętnień w szklistce, ścieńczeniu
naczyniówki, odwarstwienia siatkówki, tworzeniu się błon, trakcji
szklistkowo- siatkówkowych, szczególnie gdy ośrodki optyczne są mało
lub nieprzezierne.
Biopsja szklistki: może być konieczna dla diagnostyki zapalenia.
Biopsja naczyniówkowo-siatkówkowa: - może być pomocna, kiedy
diagnoza nie jest definitywnie postawiona na bazie klinicznych lub
objawów lub badań laboratoryjnych ( np. AIDS, lymphoma).
Rezonans magnetyczny (MR): mózgowia i rdzenia kręgowego – do
wykrycia ognisk demielinizacyjnych w SM, SLE, VKH i innych chorobach
układowych.
Rezonans magnetyczny (MR): mózgowia i rdzenia kręgowego – do
wykrycia ognisk demielinizacyjnych w SM, SLE, VKH i innych chorobach
układowych.

Przewlekłe z.b.n. mogą być histologicznie
charakteryzowane jako :
*nieziarninujące – mają typowe nacieczenia
limfocytowe i plazmatyczne
*ziarninujące – zawierają także komórki
nabłonkowate i olbrzymie
Nieznaczne ziarninujące są typowe dla sarkoidozy,
rozlane ziarninujące dla zespołu Vogta-Koyanagi-
Harady (VKH) i zapalenia sympatycznego oka.
Przewlekłe z.b.n. mogą być histologicznie
charakteryzowane jako :
*nieziarninujące – mają typowe nacieczenia
limfocytowe i plazmatyczne
*ziarninujące – zawierają także komórki
nabłonkowate i olbrzymie
Nieznaczne ziarninujące są typowe dla sarkoidozy,
rozlane ziarninujące dla zespołu Vogta-Koyanagi-
Harady (VKH) i zapalenia sympatycznego oka.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
Wyszukiwarka
Podobne podstrony:
kurs zapalenia blony naczyniowej
Zapalenie przedniego odcinka błony naczyniowej
Ważne choroby ogólne związane z zapaleniem błony naczyniowej
Choroby błony naczyniowej
Zapalenie błony naczyniwej - K.Naidoo 2007, Okulistyka-Optometria, Choroby naczyniówki (umkc)
Guzy błony naczyniowej
choroby blony naczyniowej
Nawracajace zapalenie blony naczyniowej u konia
kurs zapalenia blony naczyniowej
Zastosowanie podtwardówkowego implantu cyklosporyny A w leczeniu nawracającego zapalenia błony naczy
UKŁAD NACZYNIOWY prezentacja
Leki naczyniowe, materiały farmacja, Materiały 4 rok, farmakologia, reszta niezrzeszona, kolokwium I
Cw 7 Prezentacja dla studentów zapalenia naczyń 2 wersja
leki naczyniowe w chorobach mozgu, materiały farmacja, Materiały 4 rok, farmakologia, reszta niezrze
choroby naczyń żylnych, Fizjoterapia, Notatki i prezentacje, chirurgia
więcej podobnych podstron