
Cukrzyca
Cukrzyca
w wieku starszym
w wieku starszym
Elżbieta Kozak - Szkopek

EPIDEMIA CUKRZYCY
EPIDEMIA CUKRZYCY
* Wskaźnik chorobowości cukrzycy t.2
•
dla populacji polskiej 5,37%
* Częstość występowania narasta z wiekiem
>65r.ż. – 40%
* Seniorzy >65r.ż. –13,5%
>60r.ż. –
17,2%
2030r. 24,3% 28,5%
* Do 2025r. wg WHO podwojenie liczby
chorych na cukrzycę
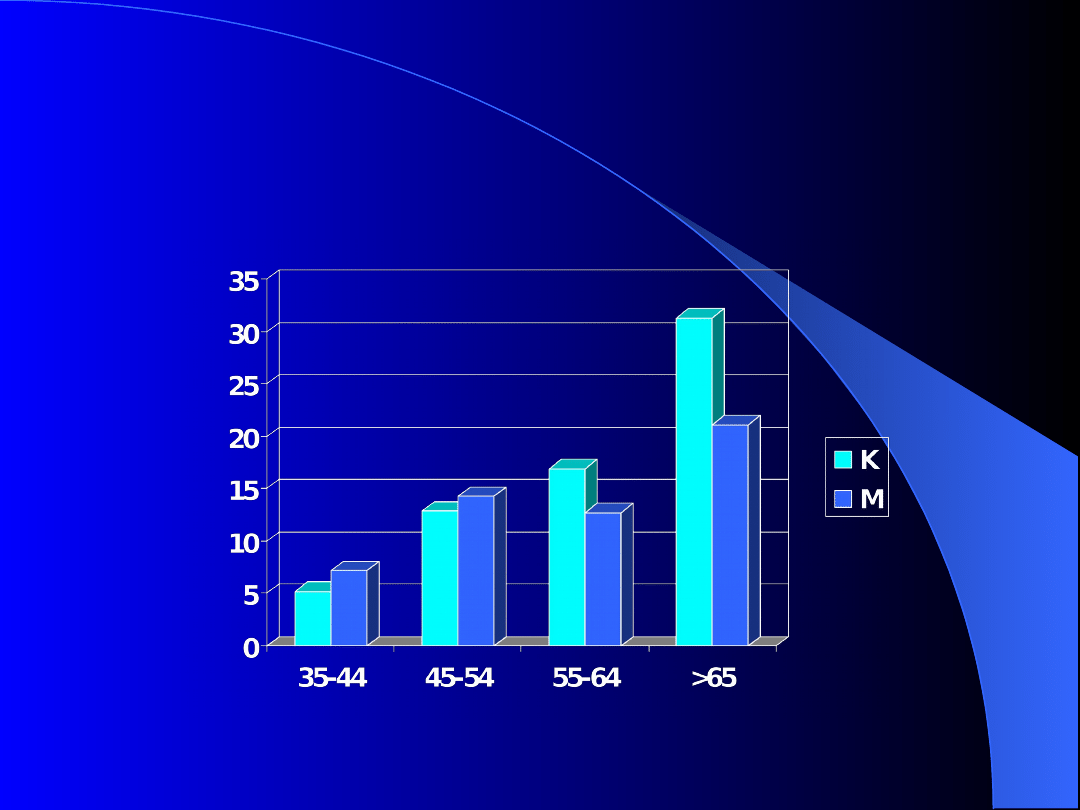
Cukrzyca w populacji
Cukrzyca w populacji
wiejskiej
wiejskiej
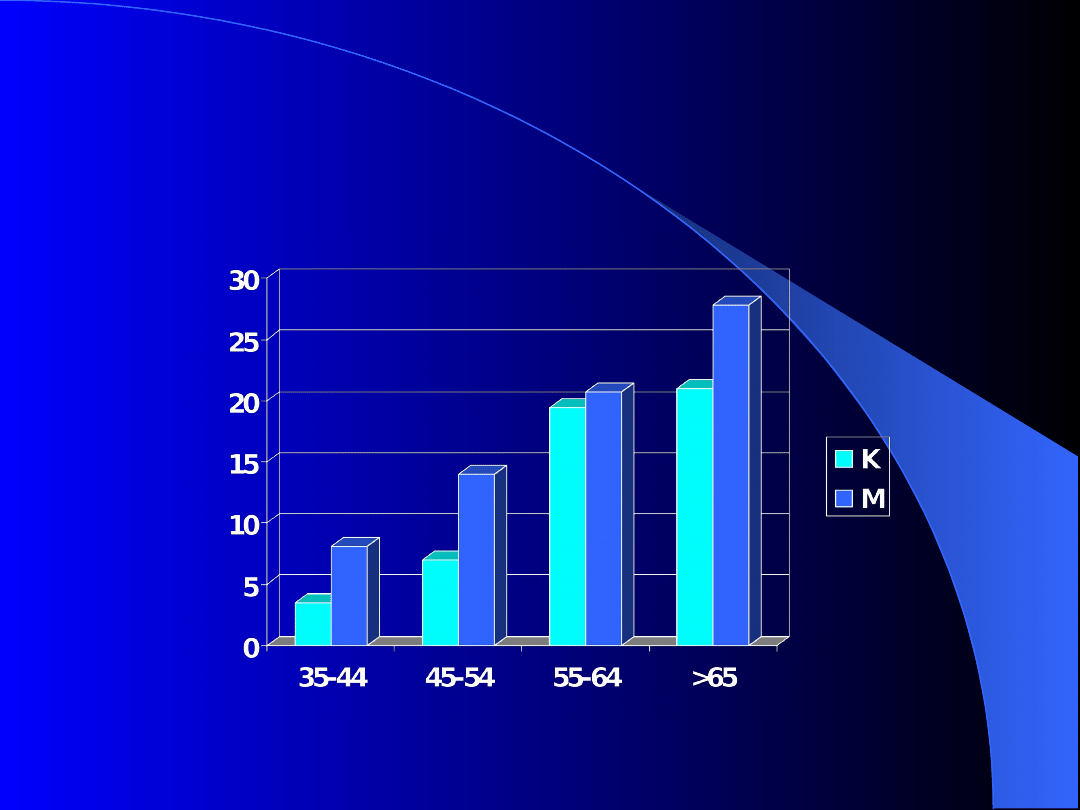
Cukrzyca w populacji
Cukrzyca w populacji
miejskiej
miejskiej

PATOGENEZA CUKRZYCY
PATOGENEZA CUKRZYCY
*
UPOŚLEDZENIE SEKRECJI INSULINY
-ilościowe: poziom insuliny za niski w stosunku do
hyperglikemii
-jakościowe: zanik wczesnej fazy wydzielania insuliny,
czyli spadek sekrecji insuliny poposiłkowej
* NARASTAJĄCA INSULINOOPORNOŚĆ
-receptorowa: osłabienie penetracji insuliny do tkanek
-postreceptorowa: słabsza odpowiedź komórki na
sygnał błonowo-jądrowy dla czynników
transkrypcyjnych
* Przedłużona biotransformacja insuliny w wątrobie
* Osłabiona sekrecja glukagonu

Wtórna insulinooporność
Wtórna insulinooporność
Endokrynopatie:
–
Nadczynność
tarczycy
–
Niedoczynność
tarczycy
–
Nadczynność kory
nadnerczy
–
Akromegalia
–
Pheochromocytom
a
Choroby
przewlekłe:
–
Ostre i przewlekłe
stany zapalne
–
Nowotwory
–
Marskość wątroby
–
Hemochromatoza
–
Mocznica przewlekła
–
Niewydolność serca
–
Nadciśnienie tętnicze

Czynniki ryzyka cukrzycy u
Czynniki ryzyka cukrzycy u
starszych
starszych
*otyłość trzewna !!!
*spadek aktywności fizycznej!!!
*wzmożone napięcie układu
współczulnego
*zmniejszone spożycie węglowodanów
(nieracjonalne odżywianie)
*nadciśnienie tętnicze, dylipidemia
*upośledzona funkcja nerek
*leki potencjalnie diabetogenne:
thiazydy, beta-blokery, sterydy,
trójcykliczne leki antydepresyjne

Zmiany glikemii wraz z
Zmiany glikemii wraz z
wiekiem
wiekiem
*Po 30 r.ż. na każda dekadę:
wzrasta glikemia na czczo o 1 – 2mg/dl
(0,05-0.09mmol/l)
wzrasta glikemia poposiłkowa o 15mg/dl
( 0,8mmol/l)
*Na czczo stężenie glukozy we krwi
kapilarnej jest około 1,0mmol/l(18mg/dl)
mniejsze niż w osoczu krwi żylnej,
natomiast po posiłkach jest takie samo

Nazewnictwo stanów
Nazewnictwo stanów
glikemicznych
glikemicznych
Prawidłowa glikemia na czczo:
60 – 99 mg/dl ( 3,4 – 5,5 mmol/l )
Nieprawidłowa glikemia na czczo (IFG):
100 – 125 mg/dl ( 5,6 – 6,9 mmol/l )
Nieprawidłowa tolerancja glukozy
(IGT):
W 2. godzinie testu tolerancji glukozy
Glikemia 140 – 199 mg/dl ( 7,8 – 11,0 mmol/l )
Stan przedcukrzycowy:
Nieprawidłowa glikemia na czczo
Nieprawidłowa tolerancja glukozy

KRYTERIA ROZPOZNANIA CUKRZYCY
KRYTERIA ROZPOZNANIA CUKRZYCY
SĄ NIEZALEŻNE OD WIEKU (WHO)
SĄ NIEZALEŻNE OD WIEKU (WHO)
1. Glikemia przygodna >200mg/dl
(11,1mmol/l)
objawy: polidypsja, poliuria, spadek masy ciała
lub
2. Glikemia na czczo > 126mg/dl ( 7,0mmol/l)
po co najmniej 8 godzinach od ostatniego
posiłku
lub
3. Glikemia w 2 godzinie OGTT >200mg/dl

Znaczenie oznaczania
Znaczenie oznaczania
glikemii na czczo
glikemii na czczo
(+)
`najlepsze badanie przesiewowe w
cukrzycy
`łatwość i szybkość wykonania
`nieduży koszt
(--)
` badanie tylko glikemii na czczo nie
wykrywa
ok. 50% chorych z cukrzycą u osób > 60r.ż.

Znaczenie oznaczania
Znaczenie oznaczania
glikemii
glikemii
w 2-godzinie OGTT
w 2-godzinie OGTT
(+) `umożliwia wykrycie ok.50% chorych z
cukrzycą w starszych grupach wiekowych z
izolowaną hiperglikemią poposiłkową
(--) ograniczenia wykonywania testu
(normalizacja poziomu glukozy ulega
przedłużeniu)
:
-kliniczne objawy hiperglikemii
-uprzednio rozpoznana cukrzyca
-przewlekłe niedożywienie
-zaburzenia wchłaniania jelitowego
-stan po resekcji żołądka
-unieruchomienie w łóżku ponad trzy dni

ODRĘBNOŚCI PRZEBIEGU
ODRĘBNOŚCI PRZEBIEGU
KLINICZNEGO
KLINICZNEGO
TYPOWE OBJAWY CUKRZYCY MOGĄ NIE WYSTĘPOWAĆ,
DOMINUJĄ OBJAWY NIETYPOWE LUB BRAK OBJAWÓW
1.Cukrzyca bezobjawowa wykryta przypadkowo
2.Klasyczne objawy hiperglikemii
3.Ostre zaburzenia metaboliczne: ketoza i kwasica ketonowa,
nieketonowa śpiączka hipermolarna – 50% śmiertelność
4.Objwy niecharakterystyczne: osłabienie, apatia, depresja,
senność
5.Objawy starzenia: upośledzenie mobilności wskutek osłabienia
mięśni i zaburzeń widzenia, upośledzenie funkcji poznawczych,
zaburzenia pamięci, nietrzymanie moczu, niewyjaśniony spadek
masy ciała
6.Objawy schorzeń towarzyszących, które mogą ujawniać cukrzycę

Odrębności przebiegu klinicznego
Odrębności przebiegu klinicznego
Objawy występujące najczęściej:
- Osłabienie, zmęczenie
- Senność, depresja, bóle głowy, rzadziej poty
- Kurcze mięśni szkieletowych w wyniku
zaburzeń wodno-elektrolitowych,
odwodnienie
- Nagłe osłabienie wzroku
- Czyraki, świąd skóry
- Stany zapalne narządów moczowo-płciowych

Odrębności przebiegu
Odrębności przebiegu
klinicznego
klinicznego
Objawy, które mogą nie
występować:
•
polidypsja, polifagia, poliuria
•
chudnięcie
•
cukromocz
•
ketoza i ketonuria

Objawy wynikające z mikroangiopatii
Objawy wynikające z mikroangiopatii
Retinopatia: zaburzenia widzenia,
zaćma, jaskra
Nefropatia: białkomocz, niewydolność
nerek, nadciśnienie tętnicze
Ze strony kończyn dolnych: bóle,
drętwienia, ziębnięcie, bladość, zmiany
niedokrwienne, ogniska martwicy,
zmiany bakteryjno-grzybicze

Objawy wynikające z neuropatii
Objawy wynikające z neuropatii
Bólowe mononeuropatie nerwu
udowego i łokciowego
Objawy polineuropatii: zaburzenia
czucia (osłabienie lub przeczulica),
objaw „skarpetek” „rękawiczek”,
niespokojnych nóg
Objawy neuropatii autonomicznej:
niedociśnienie pionizacyjne, zespół
wazo-wagalny, sztywna tachykardia
spoczynkowa, zaburzenia połykania,
gastropareza, enteropatia

Skutki makro -/ mikroaniopatii i
Skutki makro -/ mikroaniopatii i
neuropatii
neuropatii
*Tętnice wieńcowe:
- bezbólowe zawały serca,
- nieme niedokrwienie serca,
- kardiomiopatia cukrzycowa
*Tętnice mózgowe:
- udary mózgowe
*Tętnice kończyn dolnych:
- bezbólowy zespół chromania
przestankowego
- zespół stopy cukrzycowej

Objawy schorzeń
Objawy schorzeń
towarzyszących
towarzyszących
Zaburzenia funkcji tarczycy
Nadciśnienie tętnicze, choroba
niedokrwienna serca, niewydolność serca
Schorzenia układu oddechowego: POCHP
Dysfunkcja układu ruchu
Zaburzenia neurologiczne, pamięci
depresja,
Zaburzenia funkcji zwieraczy
Osłabienie wzroku i słuchu

PROGRAM MEDYCZNO-SPOŁECZNEJ
PROGRAM MEDYCZNO-SPOŁECZNEJ
PREWENCJI, LECZENIA I REHABLITACJI
PREWENCJI, LECZENIA I REHABLITACJI
CUKRZYCY WIEKU STARSZEGO
CUKRZYCY WIEKU STARSZEGO
1. Program planowanych badań
laboratoryjnych ( profil dobowy glikemii,
HbA1c, kreatynina, mocznik, elektrolity,
morfologia krwi, analiza moczu, TSH,
lipidogram, ocena funkcji wątroby), ekg,
rtg klp
2. Pełne badanie kliniczne
3. Badania w kierunku mikro i
makroangiopatii
4. Ocena społeczna warunków życia pacjenta
5. Ustalenie indywidualnych celów leczenia

PROGRAM MEDYCZNO-SPOŁECZNEJ
PROGRAM MEDYCZNO-SPOŁECZNEJ
PREWENCJI, LECZENIA I REHABLITACJI
PREWENCJI, LECZENIA I REHABLITACJI
CUKRZYCY WIEKU STARSZEGO c.d.
CUKRZYCY WIEKU STARSZEGO c.d.
6. Przeprowadzenie odpowiedniej metodycznie
edukacji pacjenta i jego rodziny
7. Wybór leków hipoglikemizujących z
uwzględnieniem kryterium wieku i prewencją
hipoglikemii
8. Ciągła kontrola skuteczności leczenia
9. Realizacja opieki zespołowej: lekarz
prowadzący, pielęgniarka, dietetyk, okulista,
rehabilitant, pracownik socjalny, wolontariusze
10. Zorganizowanie domowej samokontroli i
samoopieki oraz zapewnienie współpracy
rodziny, opiekunów, sąsiadów

LECZENIE
LECZENIE
Sposób leczenia cukrzycy jest w
zasadzie podobny, jak w młodszych
grupach wiekowych, z koniecznością
modyfikacji wynikających:
-- z wieku,
-- z chorób współistniejących,
-- zwiększonego ryzyka hipoglikemii.

Leczenie dietetyczne
Leczenie dietetyczne
Zapotrzebowanie energetyczne zapewniają:
* w 55-60% (45-50%)
węglowodany
* w 30% (30-35%) tłuszcze
* w 20% (10-15%) białko
Cel: normalizacja masy ciała
„Przy zmianie sposobu odżywiania u osób starszych
należy zwracać uwagę na indywidualne preferencje,
ponieważ zadowolenie, które sprawia jedzenie,
stanowi w tym wieku istotny element radości życia.”

Aktywność fizyczna
Aktywność fizyczna
1.Wstępna ocena: wydolności układu krążenia,
oddychania, narządu ruchu, kontrola ciśnienia
tętniczego.
2. Efekty: poprawa tolerancji glukozy, kontrola masy ciała,
poprawa profilu lipidowego, ułatwienie kontroli
ciśnienia.
3. Ryzyko: urazów (rozwój stopy cukrzycowej), upadków,
hipoglikemii, dławicy piersiowej, nagłej śmierci
sercowej.
4. Wskazania: wysiłek fizyczny na świeżym powietrzu,
o powolnym początku i powolnym zakończeniu,
realizowany co najmniej 3 razy w tygodniu, np. spacer
ze stopniowym zwiększaniem dystansu.
Unikanie ćwiczeń napinających i wstrzymujących
oddech.

Doustne leki
Doustne leki
hipoglikemizujące
hipoglikemizujące
Pochodne
sulfonylomocznika
I generacji: (--)
tolbutamid,
chlorpropamid
II generacji:
--Glibenklamid Euclamina
+Gliklazyd (Diaprel)
+Glipizyd (Glibenese)
+Glikwidon (Glurenorm)
IIIgeneracji
++Glimepiryd (Amaryl)
Pochodne biguanidów
(--) metformina
Pochodne alfa-
glukozydazy
(--) akarboza
Pochodne kw.
bezoesowego
? Repaglinid
(NovoNorm)
Agoniści r.PPAR-gamma
(--) glitazony (Avandia)

INSULINOTERAPIA
INSULINOTERAPIA
Seniorzy leczeni insuliną częściej trafiają do szpitala.
Roczna śmiertelność wynosi u nich 11% i jest dwa razy
większa niż u leczonych lekami doustnymi.
Hipoglikemia jest obarczona 10% śmiertelnością.
1.Insulinoterapia – gorzej akceptowana
2.Wdrożenie insulinoterapii – po ocenie obecnego leczenia
3.Terapia skojarzona
4.Zalecany model:
- insuliny izofanowe ludzkie NPH (mieszanki) 2 razy
dziennie
- insulina glargine (Lantus) 1 raz dziennie
- dysponowanie prostym w obsłudze penem i glukometrem

RYZYKO HIPOGLIKEMII
RYZYKO HIPOGLIKEMII
1. Błędy dietetyczne
(ilość i jakość posiłków, czas spożywania,
utrata łaknienia i pragnienia)
2.Nieprzstrzeganie zaleceń dotyczących podawania
leków doustnych lub insuliny
3. Upośledzenie sprawności mechanizmów
regulacyjnych przeciwdziałających hipoglikemii
(adrenergicznych, osi przysadkowo-nadnerczowej,
sekrecji glukagonu)
4. Upośledzenie funkcji wątroby i nerek: metabolizm i
wydalanie leków.
5.Upośledzenie sprawności układu wegetatywnego
brak sygnałów hipoglikemii

OBJAWY HIPOGLIKEMII
OBJAWY HIPOGLIKEMII
OBJAWY NEUROWEGETATYWNE:
-
Osłabienie
-
Pocenie się
-
Uczucie bicia i kołatania serca,
tachykardia
-
Drżenie, drażliwość, pobudliwość
-
Mrowienie ust i palców
-
Uczucie głodu, mdłości, nudności

OBJAWY HIPOGLIKEMII
OBJAWY HIPOGLIKEMII
OBJAWY NEUROGLIKOPENII:
-
Bóle głowy
-
Hipotermia
-
Zaburzenia widzenia
-
Zaburzenia myślenia, splątanie,
niepamięć
-
Toniczne i kloniczne kurcze mięśni
-
Śpiączka

HIPERGLIKEMIA HIPOGLIKEMIA
HIPERGLIKEMIA HIPOGLIKEMIA
Wzmożone pragnienie i
wysychanie w jamie
ustnej
Wielomocz
Uczucie zmęczenia
Suchość skóry
Osłabienie odruchów
ścięg.
Oddech kwasiczy
Narastająca senność
Długo narastające objawy
Brak reakcji na glukozę
Uczucie głodu, mdłości
Mocz - norma
Nadpobudliwość
Potliwość
Drgawki, drżenia
Przyspieszone
oddychanie
Zamroczenie
Szybko narastające
objawy
Dobra reakcja na glukozę
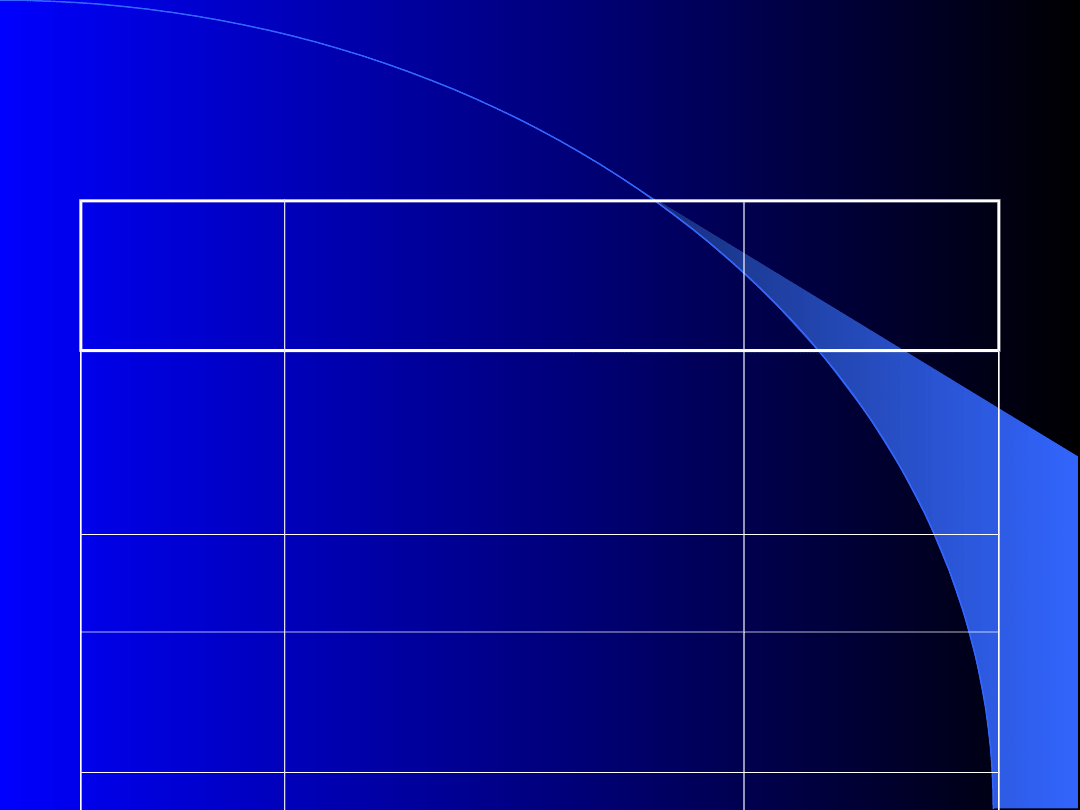
CELE LECZENIA
CELE LECZENIA
WIEK
CELE LECZENIA
Schorzenia
towarzyszą
ce
< 70 rż.
Normoglikemia
zapobiegająca
przewlekłym
powikłaniom
nieliczne
> 70 rż.
Kontrola ryzyka chorób
układu krążenia
nieliczne
70 – 75
rż.
Usuwanie objawów
związanych z hiper- i
hipoglikemią
obecne
> 75
rż.
Zapobieganie i
usuwanie ostrych
powikłań
obecne

CELE LECZENIA
CELE LECZENIA
Bardziej restrykcyjna kontrola glikemii
winna być zalecana pacjentom, którzy
mogą odnieść korzyści z
długoterminowej kontroli glikemii
( 10 – 20 lat):
*Chorzy z odpowiednio długim
oczekiwanym czasem przeżycia
*Prowadzący aktywny tryb życia
*Sprawni umysłowo
*Chętni do wzięcia odpowiedzialności za
własne leczenie

CELE LECZENIA
CELE LECZENIA
Glikemia na czczo < 140mg/dl
Glikemia poposiłkowa < 180mg/dl
( 200 )
*Oczekiwany czas przeżycia krótki
*Współistnienie chorób przewlekłych,
zaawansowane powikłania cukrzycy, dużego
stopnia niepełnosprawność.
*Małe korzyści z redukcji ryzyka powikłań
mikroangiopatii
*Duże ryzyko skutków hipoglikemii

Zalecenia kontroli leczenia
Zalecenia kontroli leczenia
cukrzycy
cukrzycy
1. Glikemia – częstość i godziny wg
celów leczenia
2. HbA1c – co pół roku, co 3
miesiące
3. RR - w pozycji leżącej i stojącej
przy każdej wizycie
4. Lipidogram – 1 raz w roku
5. Mikroalbuminuria – 1 raz w roku

Zalecenia kontroli leczenia
Zalecenia kontroli leczenia
cukrzycy
cukrzycy
6. Retinopatia (badanie ostrości
wzroku, barw, badanie dna oka)
- przy rozpoznaniu cukrzycy
- 1 raz w roku przy braku zmian
- co pół roku przy obecności powikłań
7. Kontrola stóp: podczas każdej wizyty
8. Zalecenia profilaktyczne:
- szczepienia przeciwko grypie 1 raz
w roku
- szczepienia przeciwko PZP co 5 lat

ZASADY
ZASADY
POSTĘPOWANIA
POSTĘPOWANIA
1.
Ludzie starsi chorzy na cukrzycę
wymagają szczególnej troski i opieki,
co powinno angażować lekarzy,
pielęgniarki, rehabilitantów, rodziny i
opiekunów chorego.
2.
Leczenie osób starszych wymaga
rozwagi a dążenie do szybkiej
normalizacji glikemii jest
przeciwwskazane.

NIEDOCZYNNOŚĆ TARCZYCY
NIEDOCZYNNOŚĆ TARCZYCY
- Uszkodzenie gruczołu tarczowego
-niedobór tyroksyny (T4) i
trójjodotyroniny (T3) -pierwotna
- Uszkodzenie ośrodków nadrzędnych-
podwzgórza ( niedobór TRH)
przysadki mózgowej ( niedobór TSH)
- Zmniejszona reaktywność tkanek na
hormony tarczycy

NIEDOCZYNNOŚĆ TARCZYCY
NIEDOCZYNNOŚĆ TARCZYCY
Przyczyny w wieku podeszłym:
•
Choroba Hashimoto
•
Przebyte leczenie jodem J131
•
Stan po strumektomii
Występowanie:
- 5 x częściej u Kobiet, narasta z wiekiem,
0.9-17,5%
- Utajona niedoczynność u 20% K > 60r.ż.

NIEDOCZYNNOŚĆ TARCZYCY
NIEDOCZYNNOŚĆ TARCZYCY
OBJAWY KLINICZNE:
-
Uczucie stałego zmęczenia
-
Nastroje depresyjne
-
Pogorszenie funkcji poznawczych
-
Spowolnienie, senność,
bradykardia
-
Marznięcie, suchość skóry,
obrzęki
-
Przybywanie na wadze, zaparcia

NIEDOCZYNNOŚĆ TARCZYCY
NIEDOCZYNNOŚĆ TARCZYCY
•
>TSH 5-10mU/l i = fT4
- utajona
(subkliniczna) pierwotna niedoczynność
•
>TSH i < fT4 – pierwotna
niedoczynność
•
= lub < TSH i < fT4 – niedoczynność
pochodzenia ośrodkowego
(przysadkowego lub podwzgórzowego)

NIEDOCZYNNOŚĆ TARCZYCY
NIEDOCZYNNOŚĆ TARCZYCY
USTALENIE PRZYCZYNY NIEDOCZYNNOŚCI
:
1.a-TPO i a-Tg w surowicy – choroba
Hashimoto
2.Usg tarczycy – obniżenie echogeniczności
w chorobie Hashimoto i de Quervaine’a
3.Scyntygrafia tarczycy – ektopie tarczycy
4.Biopsja aspiracyjna cienkoigłowa (BAC) -
potwierdzenie rozpoznania choroby
Hashimoto i de Quervaine’a

NIEDOCZYNNOŚĆ TARCZYCY
NIEDOCZYNNOŚĆ TARCZYCY
LECZENIE pod kontrolą TSH:
-
L-tyroksyna -substytucja syntetycznej soli sodowej
lewoskrętnej tyroksyny, podawana
-
1 raz dziennie na czczo doustnie
-
w dawkach narastających od 12,5-25ug/dobę
przez pierwsze 4 tygodnie, zwiększając o dalsze
12,5-25ug/dobę co 3-4 tygodnie, aż do stanu
wyrównania metabolicznego
CEL: uzyskanie eutyreozy
UWAGA! na dolegliwości stenokardialne,
zaburzenia rytmu serca,
niewydolność
serca

NIEDOCZYNNOŚĆ
NIEDOCZYNNOŚĆ
TARCZYCY
TARCZYCY
1.Upośledzają wchłanianie l-tyroksyny:
cholestyramina, fibraty, preparaty
żelaza i glinu
2.Przyspieszają metabolizm l-
tyroksyny: przeciwpadaczkowe,
rifampicyna

NADCZYNNOŚĆ TARCZYCY
NADCZYNNOŚĆ TARCZYCY
Nadmiar krążącej fT4 lub fT3
w mechanizmie:
- Zwiększona synteza hormonów
tarczycy
- Uwalnianie na skutek destrukcji
miąższu
- Podane z zewnątrz hormony

NADCZYNNOŚĆ TARCZYCY
NADCZYNNOŚĆ TARCZYCY
Przyczyny:
- Wole guzowate: autonomiczne,
wieloguzkowe
- Choroba Gravesa-Basedowa
- Podostre i przewlekłe zapalenie
tarczycy
- Polekowa
- Guz przysadki wytwarzający TSH

NADCZYNNOŚĆ TARCZYCY
NADCZYNNOŚĆ TARCZYCY
* TSH↓, fT4 - jawna pierwotna
* TSH↓, fT4 =, fT3=
utajona,głodzenie,leki
* TSH↓, fT4=, fT3
- T3-toksykoza
* TSH = , fT4 - tyreotropinoma

OBJAWY NADCZYNNOŚCI
OBJAWY NADCZYNNOŚCI
TARCZYCY
TARCZYCY
*Męczliwość, adynamia, drżenia
mięśniowe
*Uczucie gorąca, potliwość
*Kołatania serca, stenokardia, obrzęki,
wahania RR
*Hiperfagia/anoreksja,
biegunki/zaparcia, spadek masy ciała
*Pobudliwość / apatia

NADCZYNNOŚĆ TARCZYCY
NADCZYNNOŚĆ TARCZYCY
USTALENIE PRZYCZYNY NADCZYNNOŚCI
:
*USG tarczycy: wole guzkowe,
autoimmunologiczna choroba tarczycy
*p/c tarczycowe: autoimmunologiczna
choroba tarczycy
*BAC: wole guzkowe, rak, zapalenie
tarczycy
*Scyntygrafia: choroba Graves,wole
guzkowe

LECZENIE NADCZYNNOŚCI TARCZYCY
LECZENIE NADCZYNNOŚCI TARCZYCY
CEL: uzyskanie eutyreozy
Farmakologiczne: tyreostatyki
( Metizol, Thyrozol) w dawkach
malejących
Operacyjne: wole wieloguzkowe, rak
131-J: guz autonomiczny, choroba
Graves’a

LECZENIE NADCZYNNOŚCI TARCZYCY
LECZENIE NADCZYNNOŚCI TARCZYCY
OBJAWY UBOCZNE TYREOSTATYKÓW:
*alergia skórna, wysypka
*leukopenia, agranulocytoza,
niedokrwistość, trombocytopenia
*objawy dyspeptyczne
*żółtaczka cholestatyczna
*wypadanie włosów, vasculitis

LEKI WPŁYWAJĄCE NA FUNKCJĘ
LEKI WPŁYWAJĄCE NA FUNKCJĘ
TARCZYCY
TARCZYCY
Amiodaron
Jod
NLPZ
Heparyna
Furosemid
Androgeny
Glikokortykoidy
Lit
Jod
Amiodaron
Fenytoina
Estrogeny
B-adrenolityki
Rifampicyna

ZASADY POSTĘPOWANIA
ZASADY POSTĘPOWANIA
„ Więcej lat do
życia
i więcej życia do
lat”

1.Jaka jest częstość występowania cukrzycy w populacji ogólnej i
1.Jaka jest częstość występowania cukrzycy w populacji ogólnej i
osób starszych?
osób starszych?
2. Kryteria rozpoznawania cukrzycy u osób starszych
2. Kryteria rozpoznawania cukrzycy u osób starszych
3. Jakie są najczęstsze objawy cukrzycy w wieku podeszłym
3. Jakie są najczęstsze objawy cukrzycy w wieku podeszłym
4. Wymień najczęstsze powikłania przewlekłe cukrzycy
5. Jakie są najgroźniejsze objawy uboczne leczenia lekami
hipoglikemizującymi i czym są uwarunkowane?
6. Jakie są objawy hipoglikemii, jak je dzielimy
7. Jakie są zalecenia kontroli leczenia cukrzycy
8. Jakie są cele leczenia cukrzycy w wieku starszym
9. Główne objawy i przyczyny nadczynności tarczycy w wieku
starszym
10.Główne objawy i przyczyny niedoczynności tarczycy w wieku
starszym
11. Główne zasady leczenia i kontroli leczenia nadczynności i
niedoczynności tarczycy
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
Wyszukiwarka
Podobne podstrony:
Cukrzyca wieku starszego W wa[1]
Psychopatologia w wieku starszym
Stany?presyjne u kobiet w wieku starszym
Żywienie osób w wieku starszym
opieka pielęgniarska nad pacjentem w wieku starszym z zaburzeniami narządów zmysłów
Historia filozofii średniowiecznej, Wyznania, Augustyn - Wyznania (X 6-22, XI, XII, XIII)
Specyfika depresji u osób w wieku starszym
CUKRZYCA W WIEKU PODESZLYM slajdy
Problemy żywieniowe u osób w wieku starszym
Problemy wieku starszego
cukrzyca w wieku podeszlym
ocena sprawnosci w wieku starszym
Pediatria Cukrzyca wieku rozwojowego
Cukrzyca wieku rozwojowego IV LEK
Cukrzyca w wieku podeszłym, MEDYCYNA VI rok, Choroby wewnętrzne, GERIATRIA
Zasady prawidlowego zywienia osob w wieku starszym w
więcej podobnych podstron