
ZESPOŁY OTĘPIENNE
ZESPOŁY OTĘPIENNE

DEFINICJA
DEFINICJA
Rozpoznanie OTĘPIENIA (wg DSM - IV),
wymaga stwierdzenia „postępujących
zaburzeń licznych funkcji poznawczych,
nasilonych w stopniu utrudniającym pracę
zawodową i funkcjonowanie społeczne”.
Zaburzenia muszą dotyczyć pamięci i innych
funkcji poznawczych (orientacja, myślenie
abstrakcyjne, percepcja wzrokowo –
przestrzenna, funkcje językowe, praksja
konstrukcyjna, wyższe funkcje wykonawcze),
powodować degradację tych funkcji w
porównaniu ze stanem sprzed choroby i nie
mogą wynikać z zaburzeń świadomości.
Rozpoznanie OTĘPIENIA (wg DSM - IV),
wymaga stwierdzenia „postępujących
zaburzeń licznych funkcji poznawczych,
nasilonych w stopniu utrudniającym pracę
zawodową i funkcjonowanie społeczne”.
Zaburzenia muszą dotyczyć pamięci i innych
funkcji poznawczych (orientacja, myślenie
abstrakcyjne, percepcja wzrokowo –
przestrzenna, funkcje językowe, praksja
konstrukcyjna, wyższe funkcje wykonawcze),
powodować degradację tych funkcji w
porównaniu ze stanem sprzed choroby i nie
mogą wynikać z zaburzeń świadomości.

Choroby powodujące otępienie
(1)
Choroby powodujące otępienie
(1)
CHOROBY DEGENERACYJNE
choroba Alzheimera (AD)
otępienie naczyniopochodne, wielozawałowe
(VD)
otępienie mieszane
INNE CHOROBY DEGENERACYJNE
choroba Huntingtona
choroba Parkinsona
postępujące porażenie nadjądrowe
SLA z otępieniem
postępujący zanik połowiczy
choroba Picka
zanik oliwkowo – mostowo – móżdżkowy
padaczka
CHOROBY DEGENERACYJNE
choroba Alzheimera (AD)
otępienie naczyniopochodne, wielozawałowe
(VD)
otępienie mieszane
INNE CHOROBY DEGENERACYJNE
choroba Huntingtona
choroba Parkinsona
postępujące porażenie nadjądrowe
SLA z otępieniem
postępujący zanik połowiczy
choroba Picka
zanik oliwkowo – mostowo – móżdżkowy
padaczka

Choroby powodujące otępienie
(2)
Choroby powodujące otępienie
(2)
CHOROBY I ZABURZENIA METABOLICZNE
choroby wątroby
choroby tarczycy
niedobór witaminy B12
hiperkalcemia
hipo i hipernatremia
hipoglikemia
niewydolność nerek
zespół Cushinga
choroba Addisona
niedoczynność przysadki
LEKI (uspokajające, przeciwdepresyjne,
antyarytmiczne, GKS, przeciwdrgawkowe, glikozydy
nasercowe, leki cholinolityczne)
CHOROBY I ZABURZENIA METABOLICZNE
choroby wątroby
choroby tarczycy
niedobór witaminy B12
hiperkalcemia
hipo i hipernatremia
hipoglikemia
niewydolność nerek
zespół Cushinga
choroba Addisona
niedoczynność przysadki
LEKI (uspokajające, przeciwdepresyjne,
antyarytmiczne, GKS, przeciwdrgawkowe, glikozydy
nasercowe, leki cholinolityczne)

Choroby powodujące otępienie
(3)
Choroby powodujące otępienie
(3)
ZESPÓŁY NIEDOBOROWE
pellagra (niedobór witaminy B6)
encefalopatia Wernickiego – Korsakowa
(niedobór tiaminy)
niedobór kwasu foliowego
CHOROBY INFEKCYJNE
choroba Creutzfeldta-Jakoba
AIDS
neurosyfilis
SM
Zapalenie naczyń
Wodogłowie
Guzy wewnątrzczaszkowe
Przebyty udar mózgu, krwiak podtwardówkowy
ZESPÓŁY NIEDOBOROWE
pellagra (niedobór witaminy B6)
encefalopatia Wernickiego – Korsakowa
(niedobór tiaminy)
niedobór kwasu foliowego
CHOROBY INFEKCYJNE
choroba Creutzfeldta-Jakoba
AIDS
neurosyfilis
SM
Zapalenie naczyń
Wodogłowie
Guzy wewnątrzczaszkowe
Przebyty udar mózgu, krwiak podtwardówkowy

Diagnostyka zespołu
otępiennego
Diagnostyka zespołu
otępiennego
A. WSTĘPNE POSTĘPOWANIE DIAGNOSTYCZNE
1. Wywiad
2. Przedmiotowy stan ogólny
3. Badanie neurologiczne
4. Badania laboratoryjne
5. Badania neuropsychologiczne
B. DALSZE POSTĘPOWANIE DIAGNOSTYCZNE
1. KT
2. EEG
3. Badanie ultrasonograficzne tt. domózgowych
metodą Dopplera
4. UKG
5. Inne
A. WSTĘPNE POSTĘPOWANIE DIAGNOSTYCZNE
1. Wywiad
2. Przedmiotowy stan ogólny
3. Badanie neurologiczne
4. Badania laboratoryjne
5. Badania neuropsychologiczne
B. DALSZE POSTĘPOWANIE DIAGNOSTYCZNE
1. KT
2. EEG
3. Badanie ultrasonograficzne tt. domózgowych
metodą Dopplera
4. UKG
5. Inne

Łagodne zaburzenia poznawcze
Łagodne zaburzenia poznawcze
• początek odkładania się w mózgu patologicznych
izoform białek o konformacji pierwsze objawy
kliniczne
• wczesne rozpoznanie zespołu otępiennego bardzo
istotne
• MIC – izolowane zaburzenia pamięci (potwierdzone
badaniem neuropsychologicznym) oraz skargi na
zaburzenia pamięci przy braku deficytu w innych
sferach poznawczych; codzienne funkcjonowanie
chorego pozostaje nadal niezaburzone, ale w
badaniach psychometrycznych ujawniają się
zaburzenia, odbiegające w niewielkim stopniu od
norm dla wieku, nie osiągające jednak poziomu
wystarczającego dla rozpoznania otępienia = skala
CDR- 0,5 pkt.; GDS – 2 lub 3
• konieczna konsultacja, badanie
neuropsychologiczne
• monitorowanie zaniku hipokampa w KT lub NMR
• początek odkładania się w mózgu patologicznych
izoform białek o konformacji pierwsze objawy
kliniczne
• wczesne rozpoznanie zespołu otępiennego bardzo
istotne
• MIC – izolowane zaburzenia pamięci (potwierdzone
badaniem neuropsychologicznym) oraz skargi na
zaburzenia pamięci przy braku deficytu w innych
sferach poznawczych; codzienne funkcjonowanie
chorego pozostaje nadal niezaburzone, ale w
badaniach psychometrycznych ujawniają się
zaburzenia, odbiegające w niewielkim stopniu od
norm dla wieku, nie osiągające jednak poziomu
wystarczającego dla rozpoznania otępienia = skala
CDR- 0,5 pkt.; GDS – 2 lub 3
• konieczna konsultacja, badanie
neuropsychologiczne
• monitorowanie zaniku hipokampa w KT lub NMR
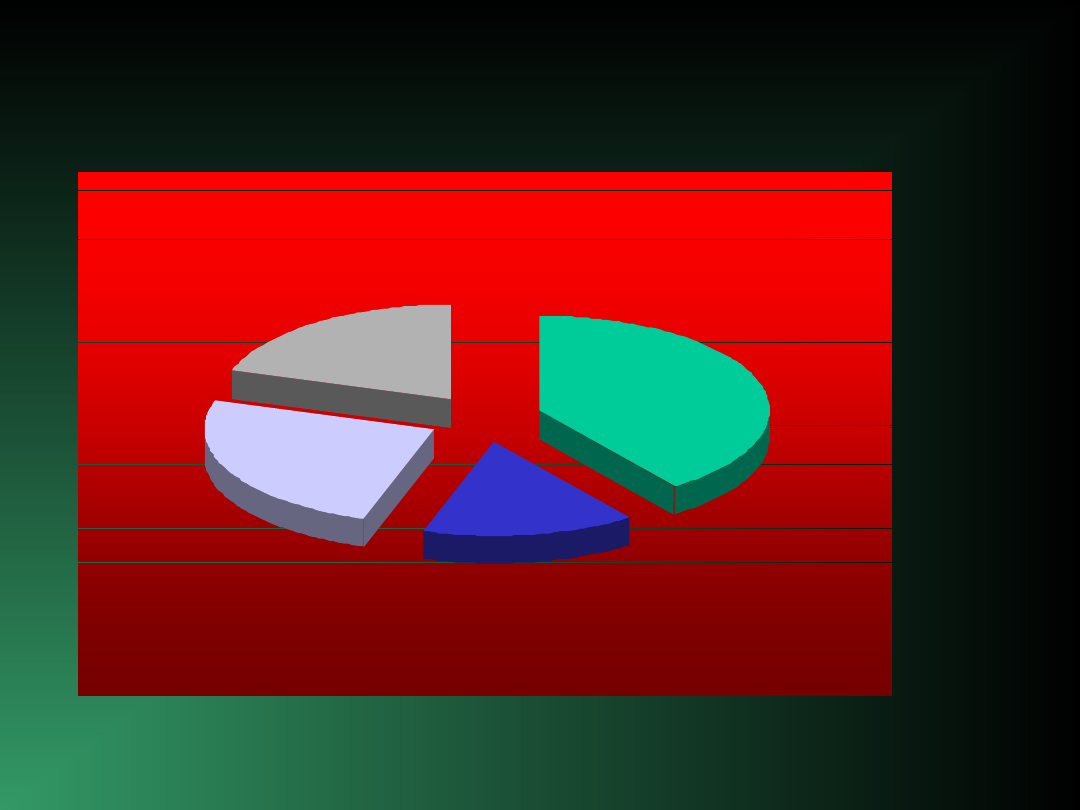
AD
40%
VD
15%
MD
25%
INNE
20%

Choroba Alzheimera
Choroba Alzheimera
•
Otępienie pierwotnie zwyrodnieniowe
Otępienie pierwotnie zwyrodnieniowe
•
Jedna z najistotniejszych chorób ludzi w wieku podeszłym
Jedna z najistotniejszych chorób ludzi w wieku podeszłym
•
Zapadalność 5-10% osób po 65 roku życia, prawie połowa populacji po 80 roku
Zapadalność 5-10% osób po 65 roku życia, prawie połowa populacji po 80 roku
życia
życia
400 000 osób/Polska
400 000 osób/Polska
•
Heterogenna klinicznie, neuropatologicznie, biochemicznie
Heterogenna klinicznie, neuropatologicznie, biochemicznie
i molekularnie
i molekularnie
•
Dwie postacie – rodzinna, najczęściej z wczesnym pojawianiem się objawów i
Dwie postacie – rodzinna, najczęściej z wczesnym pojawianiem się objawów i
powszechnie występująca niedziedziczna (sporadyczna), w której objawy
powszechnie występująca niedziedziczna (sporadyczna), w której objawy
występują z reguły po 65 roku życia
występują z reguły po 65 roku życia
•
Postać o wyraźnej historii rodzinnej stanowi mniej niż 5% wszystkich przypadków
Postać o wyraźnej historii rodzinnej stanowi mniej niż 5% wszystkich przypadków
ChA
ChA
Choroba Alzheimera
Choroba Alzheimera
•
Otępienie pierwotnie zwyrodnieniowe
Otępienie pierwotnie zwyrodnieniowe
•
Jedna z najistotniejszych chorób ludzi w wieku podeszłym
Jedna z najistotniejszych chorób ludzi w wieku podeszłym
•
Zapadalność 5-10% osób po 65 roku życia, prawie połowa populacji po 80 roku
Zapadalność 5-10% osób po 65 roku życia, prawie połowa populacji po 80 roku
życia
życia
400 000 osób/Polska
400 000 osób/Polska
•
Heterogenna klinicznie, neuropatologicznie, biochemicznie
Heterogenna klinicznie, neuropatologicznie, biochemicznie
i molekularnie
i molekularnie
•
Dwie postacie – rodzinna, najczęściej z wczesnym pojawianiem się objawów i
Dwie postacie – rodzinna, najczęściej z wczesnym pojawianiem się objawów i
powszechnie występująca niedziedziczna (sporadyczna), w której objawy
powszechnie występująca niedziedziczna (sporadyczna), w której objawy
występują z reguły po 65 roku życia
występują z reguły po 65 roku życia
•
Postać o wyraźnej historii rodzinnej stanowi mniej niż 5% wszystkich przypadków
Postać o wyraźnej historii rodzinnej stanowi mniej niż 5% wszystkich przypadków
ChA
ChA

Choroba Alzheimera
Choroba Alzheimera
•
Badania ostatnich lat dostarczyły wiele nowych informacji
Badania ostatnich lat dostarczyły wiele nowych informacji
o czynnikach genetycznych uwikłanych w powstawanie zarówno rodzinnej, jak i
o czynnikach genetycznych uwikłanych w powstawanie zarówno rodzinnej, jak i
sporadycznej postaci ChA
sporadycznej postaci ChA
•
Zidentyfikowano cztery
Zidentyfikowano cztery
loci
loci
zaangażowane w patogenezę
zaangażowane w patogenezę
ChA; trzy odpowiedzialne za postać o wczesnym początku, czwarty, gen
ChA; trzy odpowiedzialne za postać o wczesnym początku, czwarty, gen
apolipoproteiny
apolipoproteiny
E
E
, określany jako modyfikujący ryzyko wystąpienia choroby o późnym początku
, określany jako modyfikujący ryzyko wystąpienia choroby o późnym początku
•
Główną przyczyną objawów jest dysfunkcja systemu przekaźnictwa neuronalnego oraz
Główną przyczyną objawów jest dysfunkcja systemu przekaźnictwa neuronalnego oraz
degeneracja elementów strukturalnych neuronu
degeneracja elementów strukturalnych neuronu
•
Do histopatologicznych cech ChA zaliczamy ubytki neuronów oraz gromadzenie się
Do histopatologicznych cech ChA zaliczamy ubytki neuronów oraz gromadzenie się
białka b-amyloidowego i białka tau
białka b-amyloidowego i białka tau
Choroba Alzheimera
Choroba Alzheimera
•
Badania ostatnich lat dostarczyły wiele nowych informacji
Badania ostatnich lat dostarczyły wiele nowych informacji
o czynnikach genetycznych uwikłanych w powstawanie zarówno rodzinnej, jak i
o czynnikach genetycznych uwikłanych w powstawanie zarówno rodzinnej, jak i
sporadycznej postaci ChA
sporadycznej postaci ChA
•
Zidentyfikowano cztery
Zidentyfikowano cztery
loci
loci
zaangażowane w patogenezę
zaangażowane w patogenezę
ChA; trzy odpowiedzialne za postać o wczesnym początku, czwarty, gen
ChA; trzy odpowiedzialne za postać o wczesnym początku, czwarty, gen
apolipoproteiny
apolipoproteiny
E
E
, określany jako modyfikujący ryzyko wystąpienia choroby o późnym początku
, określany jako modyfikujący ryzyko wystąpienia choroby o późnym początku
•
Główną przyczyną objawów jest dysfunkcja systemu przekaźnictwa neuronalnego oraz
Główną przyczyną objawów jest dysfunkcja systemu przekaźnictwa neuronalnego oraz
degeneracja elementów strukturalnych neuronu
degeneracja elementów strukturalnych neuronu
•
Do histopatologicznych cech ChA zaliczamy ubytki neuronów oraz gromadzenie się
Do histopatologicznych cech ChA zaliczamy ubytki neuronów oraz gromadzenie się
białka b-amyloidowego i białka tau
białka b-amyloidowego i białka tau

Markery genetyczne rodzinnej postaci choroby Alzhimera
Markery genetyczne rodzinnej postaci choroby Alzhimera
•
Gen
Gen
APP
APP
–
Chromosom 21q21.2
Chromosom 21q21.2
–
Białko APP
Białko APP
–
2-5% przypadków rodzinnych
2-5% przypadków rodzinnych
•
Gen
Gen
PS-1
PS-1
–
Chromosom 14q24.3
Chromosom 14q24.3
–
Białko presenilina 1
Białko presenilina 1
–
Dotychczas wiadomo o około 40 mutacjach genu, odpowiadających za 80% przypadków rodzinnych
Dotychczas wiadomo o około 40 mutacjach genu, odpowiadających za 80% przypadków rodzinnych
ChA
ChA
•
Gen
Gen
PS-2
PS-2
–
Chromosom 1q42.1
Chromosom 1q42.1
–
Białko presenilina 2
Białko presenilina 2
–
Mutacje genu
Mutacje genu
PS-2
PS-2
są rzadsze niż
są rzadsze niż
PS-1
PS-1
, powodują nieco późniejsze zachorowanie
, powodują nieco późniejsze zachorowanie
Markery genetyczne rodzinnej postaci choroby Alzhimera
Markery genetyczne rodzinnej postaci choroby Alzhimera
•
Gen
Gen
APP
APP
–
Chromosom 21q21.2
Chromosom 21q21.2
–
Białko APP
Białko APP
–
2-5% przypadków rodzinnych
2-5% przypadków rodzinnych
•
Gen
Gen
PS-1
PS-1
–
Chromosom 14q24.3
Chromosom 14q24.3
–
Białko presenilina 1
Białko presenilina 1
–
Dotychczas wiadomo o około 40 mutacjach genu, odpowiadających za 80% przypadków rodzinnych
Dotychczas wiadomo o około 40 mutacjach genu, odpowiadających za 80% przypadków rodzinnych
ChA
ChA
•
Gen
Gen
PS-2
PS-2
–
Chromosom 1q42.1
Chromosom 1q42.1
–
Białko presenilina 2
Białko presenilina 2
–
Mutacje genu
Mutacje genu
PS-2
PS-2
są rzadsze niż
są rzadsze niż
PS-1
PS-1
, powodują nieco późniejsze zachorowanie
, powodują nieco późniejsze zachorowanie
U części chorych z rodzinną
postacią ChA nie występuje
żadna z mutacji genów APP, PS-
1, PS-2, co skłania do
spekulacji o istnieniu innych
genetycznych czynników
zaangażowanych w etiologię tej
choroby.
U części chorych z rodzinną
postacią ChA nie występuje
żadna z mutacji genów APP, PS-
1, PS-2, co skłania do
spekulacji o istnieniu innych
genetycznych czynników
zaangażowanych w etiologię tej
choroby.

Objawy kliniczne (1)
Objawy kliniczne (1)
• objawy poznawcze
• objawy pozapoznawcze (zaburzenia zachowania, nastroju,
urojenia, omamy, zaburzenia snu i łaknienia)
• początkowo chory skarży się na trudności w przypominaniu
sobie nazwisk, słów, często szuka przedmiotów codziennego
użytku, kluczy, zadaje te same pytania, zapomina o istotnych
datach, rocznicach
• w miarę postępu choroby oprócz zaburzeń pamięci
krótkotrwałej, pojawiają się również kłopoty z pamięcią
deklaratywną i proceduralną
• z czasem chory przestaje rozpoznawać własne otoczenie,
mieszkanie, twarze znajomych
• mogą wystąpić zaburzenia nastroju (depresja), zachowania
(bezcelowe błądzenie, agresja słowna, fizyczna) oraz objawy
psychotyczne
• objaw „lustra”, „telewizora”
•
• objawy poznawcze
• objawy pozapoznawcze
(zaburzenia zachowania, nastroju,
urojenia, omamy, zaburzenia snu i łaknienia)
• początkowo chory skarży się na trudności w przypominaniu
sobie nazwisk, słów, często szuka przedmiotów codziennego
użytku, kluczy, zadaje te same pytania, zapomina o istotnych
datach, rocznicach
• w miarę postępu choroby oprócz zaburzeń pamięci
krótkotrwałej, pojawiają się również kłopoty z pamięcią
deklaratywną i proceduralną
• z czasem chory przestaje rozpoznawać własne otoczenie,
mieszkanie, twarze znajomych
• mogą wystąpić zaburzenia nastroju (depresja), zachowania
(bezcelowe błądzenie, agresja słowna, fizyczna) oraz objawy
psychotyczne
• objaw „lustra”, „telewizora”
•

Objawy kliniczne (2)
Objawy kliniczne (2)
• badanie neurologiczne
objawy deliberacyjne
zaburzenia językowe
cechy zespołu parkinsonowskiego (12-15%)
napady padaczkowe (10%)
mioklonie (10%)
zaburzenia połykania
zaburzenia zwieraczy
• badanie neurologiczne
objawy deliberacyjne
zaburzenia językowe
cechy zespołu parkinsonowskiego (12-15%)
napady padaczkowe (10%)
mioklonie (10%)
zaburzenia połykania
zaburzenia zwieraczy

Kryteria kliniczne otępienia
alzheimerowskiego wg ICD-10
Kryteria kliniczne otępienia
alzheimerowskiego wg ICD-10
Spełnione kryteria zespołu otępiennego:
-
podstępny początek z powolnym
pogarszaniem się stanu chorego
- brak objawów klinicznych i wyniki badań
wykluczające możliwość wystąpienia
otępienia jako rezultatu innych chorób mózgu
- brak nagłego, udarowego początku objawów
uszkodzenia ogniskowego OUN
Spełnione kryteria zespołu otępiennego:
-
podstępny początek z powolnym
pogarszaniem się stanu chorego
- brak objawów klinicznych i wyniki badań
wykluczające możliwość wystąpienia
otępienia jako rezultatu innych chorób mózgu
- brak nagłego, udarowego początku objawów
uszkodzenia ogniskowego OUN

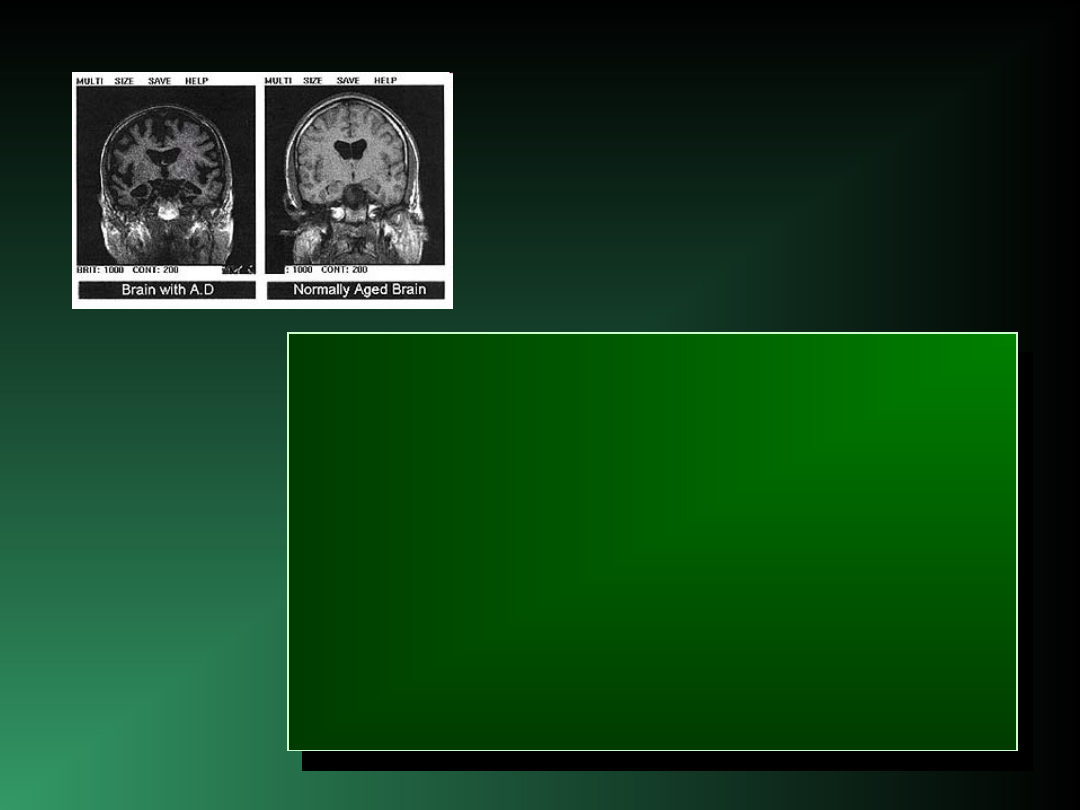
Rozpoznanie
Rozpoznanie
PEWNE ROZPOZNANIE AD JEST MOŻLIWE
DOPIERO PO WYKONANIU BADANIA
NEUROPATOLOGICZNEGO.
• najczulszym badaniem diagnostycznym są metody
czynnościowe – SPECT, PET
• nieodzownym badaniem jest KT (wykluczenie
patologii ogniskowej mogącej powodować
otępienie/ocena wielkości i topografii zaników mózgu)
• ocena zaniku i zmian naczyniopochodnych w istocie
białej jest precyzyjniejsza przy użyciu MRI; ocena
przyśrodkowej części płata skroniowego, hipokampa,
jądra migdałowatego, zakrętu parahipokampalnego
PEWNE ROZPOZNANIE AD JEST MOŻLIWE
DOPIERO PO WYKONANIU BADANIA
NEUROPATOLOGICZNEGO.
• najczulszym badaniem diagnostycznym są metody
czynnościowe – SPECT, PET
• nieodzownym badaniem jest KT (wykluczenie
patologii ogniskowej mogącej powodować
otępienie/ocena wielkości i topografii zaników mózgu)
• ocena zaniku i zmian naczyniopochodnych w istocie
białej jest precyzyjniejsza przy użyciu MRI; ocena
przyśrodkowej części płata skroniowego, hipokampa,
jądra migdałowatego, zakrętu parahipokampalnego

Zapobieganie
procesowi starzenia nie można zapobiec, ale można go spowolnić
dowody dotyczące prawdopodobieństwa rozwoju choroby
Alzheimera w związku z pewnymi zachowaniami, zwyczajami
żywieniowymi, ekspozycją środowiskową oraz chorobami mają
różną akceptację w środowisku naukowych
prawdopodobne czynniki obniżające ryzyko choroby Alzheimera:
- podejmowanie czynności intelektualnych (np. gra w szachy lub
rozwiązywanie krzyżówek)
- regularne ćwiczenia fizyczne
- utrzymywanie regularnych relacji społecznych (osoby samotne
mają dwukrotnie zwiększone prawdopodobieństwo rozwoju
demencji związanej z chorobą Alzheimera w późniejszym wieku niż
osoby, które nie były samotne)
- dieta śródziemnomorska bogata w warzywa, owoce i z niską
zawartością nasyconych tłuszczów uzupełniona w szczególności o:
witaminy z grupy B, a zwłaszcza w kwas foliowy, curry, kwasy
tłuszczowe omega-3, a w szczególności kwasy dokozaheksaenowe,
soki warzywne i owocowe

- wysokie dawki witaminy E działającej antyoksydacyjnie (w
połączeniu z witaminą C) - w przeprowadzonych badaniach
przekrojowych wydają się zmniejszać ryzyko choroby
Alzheimera, ale nie zmniejszają go w badaniach
randomizowanych i obecnie nie są zalecane, jako leki
zapobiegające, gdyż zaobserwowano, że zwiększają ogólną
śmiertelność
- umiarkowane spożycie alkoholu (piwo, wino, wódki)
- leki obniżające poziom cholesterolu (statyny) zmniejszają
ryzyko choroby Alzheimera w badaniach opisowych, ale jak
do tej pory nie w badaniach kontrolowanych z randomizacją
- jak wskazują przeprowadzone badania opisowe długie
stosowanie NLPZ w zmniejszeniu objawów zapalenia
stawów i bólu jest związane z obniżeniem
prawdopodobieństwa wystąpienia choroby Alzheimera, ale
ryzyko związane ze stosowaniem leków zdaje się
przeważać korzyści związane ze stosowaniem ich, jako
pierwotnego środka prewencyjnego

• inhibitory acetylocholinesterazy (Aricept -
donepezil, Exelon – riwastygmina
• antagoniści receptora NMDA (Axura, Ebixa
– mementyna)
• alfa-tokoferol
• selegilina
•leki objawowe
• postępowanie niefarmakologiczne
• inhibitory acetylocholinesterazy (Aricept -
donepezil, Exelon – riwastygmina
• antagoniści receptora NMDA (Axura, Ebixa
– mementyna)
• alfa-tokoferol
• selegilina
•leki objawowe
• postępowanie niefarmakologiczne
Leczenie

Otępienie naczyniopochodne
Otępienie naczyniopochodne
•
•
zespoły otępienne powodowane zmianami naczyniowymi w mózgu
zespoły otępienne powodowane zmianami naczyniowymi w mózgu
stanowią drugą co do częstości występowania postać otępienia
stanowią drugą co do częstości występowania postać otępienia
•
proces naczyniowy, samodzielnie lub współistniejący z otępieniem,
proces naczyniowy, samodzielnie lub współistniejący z otępieniem,
odpowiedzialny jest (w zależności od kraju, badanej populacji i jej wieku)
odpowiedzialny jest (w zależności od kraju, badanej populacji i jej wieku)
za 10-50% wszystkich przypadków otępienia
za 10-50% wszystkich przypadków otępienia
•
u co czwartego pacjenta po przebytym udarze mózgu, przed upływem roku
u co czwartego pacjenta po przebytym udarze mózgu, przed upływem roku
rozwija się zespół otępienny
rozwija się zespół otępienny
•
czas przeżycia w tej grupie jest krótszy
czas przeżycia w tej grupie jest krótszy
•
wystąpienie otępienia przed upływem 3 miesięcy zwiększa ryzyko
wystąpienie otępienia przed upływem 3 miesięcy zwiększa ryzyko
ponownego udaru
ponownego udaru
Otępienie naczyniopochodne
Otępienie naczyniopochodne
•
•
zespoły otępienne powodowane zmianami naczyniowymi w mózgu
zespoły otępienne powodowane zmianami naczyniowymi w mózgu
stanowią drugą co do częstości występowania postać otępienia
stanowią drugą co do częstości występowania postać otępienia
•
proces naczyniowy, samodzielnie lub współistniejący z otępieniem,
proces naczyniowy, samodzielnie lub współistniejący z otępieniem,
odpowiedzialny jest (w zależności od kraju, badanej populacji i jej wieku)
odpowiedzialny jest (w zależności od kraju, badanej populacji i jej wieku)
za 10-50% wszystkich przypadków otępienia
za 10-50% wszystkich przypadków otępienia
•
u co czwartego pacjenta po przebytym udarze mózgu, przed upływem roku
u co czwartego pacjenta po przebytym udarze mózgu, przed upływem roku
rozwija się zespół otępienny
rozwija się zespół otępienny
•
czas przeżycia w tej grupie jest krótszy
czas przeżycia w tej grupie jest krótszy
•
wystąpienie otępienia przed upływem 3 miesięcy zwiększa ryzyko
wystąpienie otępienia przed upływem 3 miesięcy zwiększa ryzyko
ponownego udaru
ponownego udaru

Otępienie naczyniopochodne
Otępienie naczyniopochodne
•
•
otępienie naczyniopochodne obejmuje przypadki zróżnicowane
otępienie naczyniopochodne obejmuje przypadki zróżnicowane
pod względem etiologicznym, anatomicznym i klinicznym
pod względem etiologicznym, anatomicznym i klinicznym
•
może być powodowane:
może być powodowane:
-
-
mnogimi zawałami korowymi
mnogimi zawałami korowymi
- zawałami zatokowatymi w strukturach podkorowych i rozlanymi zmianami w
- zawałami zatokowatymi w strukturach podkorowych i rozlanymi zmianami w
istocie białej
istocie białej
- pojedynczymi zawałami zlokalizowanymi w strukturach strategicznych
- pojedynczymi zawałami zlokalizowanymi w strukturach strategicznych
- pojedynczymi lub mnogimi krwiakami śródmózgowymi
- pojedynczymi lub mnogimi krwiakami śródmózgowymi
- hipoperfuzją mózgu
- hipoperfuzją mózgu
Otępienie naczyniopochodne
Otępienie naczyniopochodne
•
•
otępienie naczyniopochodne obejmuje przypadki zróżnicowane
otępienie naczyniopochodne obejmuje przypadki zróżnicowane
pod względem etiologicznym, anatomicznym i klinicznym
pod względem etiologicznym, anatomicznym i klinicznym
•
może być powodowane:
może być powodowane:
-
-
mnogimi zawałami korowymi
mnogimi zawałami korowymi
- zawałami zatokowatymi w strukturach podkorowych i rozlanymi zmianami w
- zawałami zatokowatymi w strukturach podkorowych i rozlanymi zmianami w
istocie białej
istocie białej
- pojedynczymi zawałami zlokalizowanymi w strukturach strategicznych
- pojedynczymi zawałami zlokalizowanymi w strukturach strategicznych
- pojedynczymi lub mnogimi krwiakami śródmózgowymi
- pojedynczymi lub mnogimi krwiakami śródmózgowymi
- hipoperfuzją mózgu
- hipoperfuzją mózgu

ZAWAŁY STATEGICZNE
- formacja hipokampa
- zakręt kątowy
- zakręt obręczy
- wzgórz
- jądro ogoniaste
- gała blada
- kolano i odnoga torebki wewnętrznej
ZAWAŁY STATEGICZNE
- formacja hipokampa
- zakręt kątowy
- zakręt obręczy
- wzgórz
- jądro ogoniaste
- gała blada
- kolano i odnoga torebki wewnętrznej

Otępienie naczyniopochodne
Otępienie naczyniopochodne
•
w obrazie klinicznym dominują zaburzenia pamięci ze
w obrazie klinicznym dominują zaburzenia pamięci ze
współobecnymi, w różnych zestawieniach: afazją, apraksją,
współobecnymi, w różnych zestawieniach: afazją, apraksją,
agnozją, upośledzeniem funkcji wzrokowo – przestrzennych i
agnozją, upośledzeniem funkcji wzrokowo – przestrzennych i
konstrukcyjnych
konstrukcyjnych
•
zespół otępienny ujawnia się dość nagle, obserwuje się skokowe
zespół otępienny ujawnia się dość nagle, obserwuje się skokowe
narastanie objawów oraz ich zmienne nasilenie
narastanie objawów oraz ich zmienne nasilenie
•
można również obserwować stosunkowo długie okresy
można również obserwować stosunkowo długie okresy
utrzymywania się dysfunkcji poznawczych na tym samym
utrzymywania się dysfunkcji poznawczych na tym samym
poziomie
poziomie
Otępienie naczyniopochodne
Otępienie naczyniopochodne
•
w obrazie klinicznym dominują zaburzenia pamięci ze
w obrazie klinicznym dominują zaburzenia pamięci ze
współobecnymi, w różnych zestawieniach: afazją, apraksją,
współobecnymi, w różnych zestawieniach: afazją, apraksją,
agnozją, upośledzeniem funkcji wzrokowo – przestrzennych i
agnozją, upośledzeniem funkcji wzrokowo – przestrzennych i
konstrukcyjnych
konstrukcyjnych
•
zespół otępienny ujawnia się dość nagle, obserwuje się skokowe
zespół otępienny ujawnia się dość nagle, obserwuje się skokowe
narastanie objawów oraz ich zmienne nasilenie
narastanie objawów oraz ich zmienne nasilenie
•
można również obserwować stosunkowo długie okresy
można również obserwować stosunkowo długie okresy
utrzymywania się dysfunkcji poznawczych na tym samym
utrzymywania się dysfunkcji poznawczych na tym samym
poziomie
poziomie

Kryteria diagnostyczne otępienia
naczyniowego (1)
Kryteria diagnostyczne otępienia
naczyniowego (1)
PRAWDOPODOBNE ROZPOZNANIE OTĘPIENIA
NACZYNIOWEGO
•
zespół otępienny
• objawy kliniczne i zmiany w badaniach obrazowych mogące
świadczyć o naczyniopochodnym uszkodzeniu mózgu
• istnienie związku pomiędzy otępieniem, a zmianami
naczyniopochodnymi
• ujawnienie się otępienia przed upływem 3 miesięcy od
rozpoznania udaru
OBJAWY PRZEMAWIAJĄCE ZA ROZPOZNANIE OTĘPIENIA
NACZYNIOWEGO
• wcześnie występujące zaburzenia chodu
• zaburzenia równowagi, częste upadki bez uchwytnej przyczyny
• wcześnie wystepujące objawy dyzuryczne lub nietrzymanie
moczu
• zespół rzekomoopuszkowy
• encefalopatia podkorowa, zaburzenia osobowości, abulia,
depresja
PRAWDOPODOBNE ROZPOZNANIE OTĘPIENIA
NACZYNIOWEGO
•
zespół otępienny
• objawy kliniczne i zmiany w badaniach obrazowych mogące
świadczyć o naczyniopochodnym uszkodzeniu mózgu
• istnienie związku pomiędzy otępieniem, a zmianami
naczyniopochodnymi
• ujawnienie się otępienia przed upływem 3 miesięcy od
rozpoznania udaru
OBJAWY PRZEMAWIAJĄCE ZA ROZPOZNANIE OTĘPIENIA
NACZYNIOWEGO
• wcześnie występujące zaburzenia chodu
• zaburzenia równowagi, częste upadki bez uchwytnej przyczyny
• wcześnie wystepujące objawy dyzuryczne lub nietrzymanie
moczu
• zespół rzekomoopuszkowy
• encefalopatia podkorowa, zaburzenia osobowości, abulia,
depresja

Kryteria diagnostyczne otępienia
naczyniowego (2)
Kryteria diagnostyczne otępienia
naczyniowego (2)
OBJAWY PRZEMAWIAJĄCE PRZECIWKO ROZPOZNANIU
OTĘPIENIA NACZYNIOWEGO
• wcześnie występująca i nasilona amnezja, apraksja lub
agnozja, bez odpowiednich zmian w badaniach obrazowych
• brak objawów ogniskowych
• brak zmian naczyniowopochodnych w KT lub NMR
PEWNE ROZPOZNANIE OTĘPIENIA NACZYNIOWEGO
•
spełnione kryteria rozpoznania prawdopodobnego
• potwierdzona badaniem hist. – pat. obecność zmian
naczyniowych
• obecność zwyrodnienia włókienkowatego i blaszek starczych w
ilości nie większej niż oczekiwania dla wieku
• brak innych zmian mogących stanowić przyczynę otępienia
OBJAWY PRZEMAWIAJĄCE PRZECIWKO ROZPOZNANIU
OTĘPIENIA NACZYNIOWEGO
• wcześnie występująca i nasilona amnezja, apraksja lub
agnozja, bez odpowiednich zmian w badaniach obrazowych
• brak objawów ogniskowych
• brak zmian naczyniowopochodnych w KT lub NMR
PEWNE ROZPOZNANIE OTĘPIENIA NACZYNIOWEGO
•
spełnione kryteria rozpoznania prawdopodobnego
• potwierdzona badaniem hist. – pat. obecność zmian
naczyniowych
• obecność zwyrodnienia włókienkowatego i blaszek starczych w
ilości nie większej niż oczekiwania dla wieku
• brak innych zmian mogących stanowić przyczynę otępienia

• sprowadza się do pierwotnej i wtórnej
profilaktyki udaru mózgu
• w przypadku podejrzenia współistnienia
otępienia naczyniopochodnego z AD, celowe
podjęcie próby leczenia inhibitorami
cholinesterazy
• sprowadza się do pierwotnej i wtórnej
profilaktyki udaru mózgu
• w przypadku podejrzenia współistnienia
otępienia naczyniopochodnego z AD, celowe
podjęcie próby leczenia inhibitorami
cholinesterazy
Leczenie

Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
Wyszukiwarka
Podobne podstrony:
chemia - zbój 2010 11, STOMATOLOGIA GUMed, I rok, chemia medyczna, egzamin - giełdy
11 ZESPOŁY OTĘPIENNEkopiaid 12704 ppt
zespoly otepienne
2010 11 WIL Wyklad 05
2010 11 07 pieniądz
Oceny TIiK 2010 11 K1
I kolo z MPiS 2010 11 Zestaw 1
Dane P1 F II nst 2010 11
E1 2010 11 zad 2 id 149115
Ps reh Dz zag kolII 2010 11, Psychologia, rehabilitacja
2010.11.10 Ekonomika Turystyki i Rekreacji rynek tur, AWF
Prawo karne skarbowe część ogólna 2010 11
Egzamin 1 2010 11 (1)
egz kon ETI AiR 2010 11
K2 2010 11 zad 1 id 229705
Mapa hydroizohips 2010 11 GG3
kol zal algebra ETI IBM 2010 11
34) TSiP 2010 11 ćw13
Kol 1 popr1 z ETMiMD AiR wiecz inz sem5 2010 11
więcej podobnych podstron