
CIĄŻA
EKTOPOWA
lek. Anna Michałowska
Akademia Medyczna w Warszawie
Wydział Nauki o Zdrowiu
Zakład Dydaktyki Ginekologiczno - Położniczej

Ciąża ektopowa
Synonimy:
= ciąża pozamaciczna
= graviditas extrauterina
= GEU

Ciąża ektopowa
Definicja
Każda ciąża, która rozwija
się poza jamą macicy

Ciąża ektopowa
Ciąża pozamaciczna najczęściej
kończy się poronieniem ponieważ
jajo płodowe umiejscowione poza
jamą macicy nie ma korzystnych
warunków do rozwoju

Ciąża ektopowa
Ciąża ektopowa może
prowadzić do powikłań
groźnych dla zdrowia i życia
kobiety
Do powikłań tych najczęściej dochodzi
pomiędzy 8. a 10 tygodniem ciąży,
liczonym od ostatniej miesiączki

Ciąża ektopowa
Epidemiologia:
Na każde 100 ciąż zakończonych porodem
przypada od ok. 0.5 do 3 ciąż
pozamacicznych.
Ponad 40 % procent przypadków
występowania choroby dotyczy kobiet
młodych – pomiędzy 20 a 29 rokiem życia
Ok. 85 – 90 % ciąż ektopowych występuje u
wieloródek
4 do 10 razy częściej do rozwoju ciąży
ektopowej dochodzi u kobiet z założoną
wkładką wewnątrzmaciczną (IUD)

Ciąża ektopowa
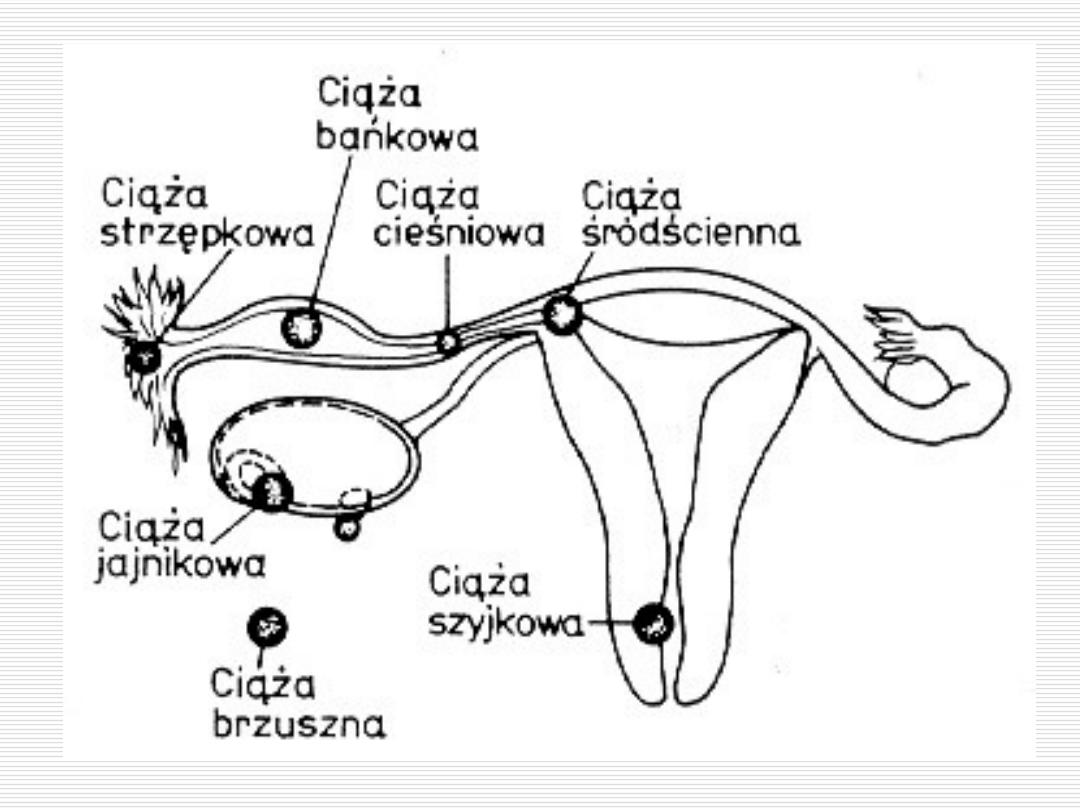
Najczęstszą lokalizacją ciąży
pozamacicznej jest jajowód
Występuje ona aż w 97.7 – 99 %
przypadków GEU.
Do zagnieżdżenia najczęściej dochodzi w bańce jajowodu
(aż w 80 % przypadków), następnie w cieśni
jajowodu (w 11 %), okolicy strzępków jajowodu (4 %)
oraz śródściennie (3 %)

Ciąża ektopowa
W 1 przypadku na 30 000 ciąż
dochodzi do rozwoju ciąży
pozamacicznej razem z ciążą
wewnątrz macicy. Do rozwoju
takiej ciąży dochodzi najczęściej
u kobiet leczonych z powodu
niepłodności

Ciąża ektopowa
Po przebyciu ciąży ektopowej często
występuje niepłodność (1/3),
ponowna ciąża ektopowa lub
poronienie (1/3); 1/3 tych kobiet
rodzi dzieci
Umieralność wynosi ok. 0,2 %

Ciąża ektopowa
RODZAJE CIĄŻY POZAMACICZNEJ:
1.
Ciąża jajowodowa
2.
Ciąża jajnikowa
3.
Ciąża brzuszna / otrzewnowa
4.
Ciąża szyjkowa
5.
Ciąża więzadłowa

Ciąża ektopowa
CIĄŻA JAJOWODOWA (graviditas tubaria):
(Najczęstsza lokalizacja ciąży pozamacicznej)
Ciąża rozwijająca się w poszczególnych
odcinkach jajowodu:
W bańce jajowodu
(graviditas tubaria ampullaris) 55 %;
W cieśni jajowodu (graviditas tubaria isthmica) 25 %;
W strzępkach jajowodu
Ciąża śródścienna – w rogu macicy (graviditas
interstitialis) – 2 %

Ciąża ektopowa
CIĄŻA JAJNIKOWA (graviditas ovarica)
Ciąża, która rozwija się wewnątrz
jajnika. Do zagnieżdżenia
zapłodnionej komórki jajowej
może dojść w pękniętym
pęcherzyku jajnikowym
Jednocześnie dochodzi do niszczenia ciałka żółtego

Ciąża ektopowa
CIĄŻA BRZUSZNA / OTRZEWNOWA
(graviditas abdominalis)
Każda ciąża, która rozwija się wewnątrz
jamy brzusznej
(wewnątrzotrzewnowo).
Najczęstsza lokalizacja:
Zagłębienie odbytniczo – maciczne (zatoka
Douglasa) - najczęściej
Pomiędzy pętlami jelit
Na bocznych ścianach miednicy
Na powierzchni wątroby lub śledziony

Ciąża ektopowa
CIĄŻA SZYJKOWA (graviditas
cervicalis)
Ciąża, która rozwija się wewnątrz szyjki
macicy
Umiejscowiona jest poniżej jej ujścia
wewnętrznego

Ciąża ektopowa
CIĄŻA WIĘZADŁOWA
Niekiedy dochodzi do sytuacji, gdy
ciąża rozwija się w blaszce przedniej
lub tylnej więzadła szerokiego
macicy. Zdarza się tak przede
wszystkim po poronieniu trąbkowym,
gdy rozwijający się zarodek wszczepia
się powtórnie do blaszek więzadła
szerokiego
T.
P
is
a
rs
k
i
„P
o
ło
żn
ic
tw
o
i
g
in
e
k
o
lo
g
ia
”

Ciąża ektopowa
CZYNNIKI RYZYKA I PRZYCZYNY
ROZWOJU CIĄŻY EKTOPOWEJ:
stany sprzyjające zagnieżdżeniu się
ciąży poza jamą macicy

Ciąża ektopowa
CZYNNIKI RYZYKA I PRZYCZYNY
ROZWOJU CIĄŻY EKTOPOWEJ
Zrosty i zlepy fałdów błony
śluzowej tworzące sieć
Endometrioza powodująca
powstanie przewężeń i uchyłków
Uchyłki ściany jajowodu
(wrodzone lub
powstałe w wyniku ropnia)

Ciąża ektopowa
CZYNNIKI RYZYKA I PRZYCZYNY
ROZWOJU CIĄŻY EKTOPOWEJ
Ubytki w błonie śluzowej jajowodu
powstałe w wyniku przebytych stanów
zapalnych, wygojonych ropni,
szczególnie po zapaleniu przydatków,
rzeżączkowym zapaleniu jajowodu, po
poronieniach gorączkowych,
zakażeniach połogowych

Ciąża ektopowa
CZYNNIKI RYZYKA I PRZYCZYNY
ROZWOJU CIĄŻY EKTOPOWEJ
Operacje zmieniające stosunki
anatomiczne – np. zagięcie
jajowodu, zrosty pooperacyjne

Ciąża ektopowa
CZYNNIKI RYZYKA I PRZYCZYNY
ROZWOJU CIĄŻY EKTOPOWEJ
Choroby przenoszone drogą płciowa,
szczególnie zakażenia wywołane
następującymi drobnoustrojami:
Dwoinka rzeżączki;
Chlamydia trachomatis;
Mycoplasma hominis

Ciąża ektopowa
CZYNNIKI RYZYKA I PRZYCZYNY
ROZWOJU CIĄŻY EKTOPOWEJ:
Wkładka wewnątrzmaciczna (IUD)
Zaburzenie perystaltyki jajowodów
Stan po nieprawidłowo wykonanym
podwiązaniu jajowodów
Stan po leczeniu niepłodności
Stymulacja owulacji
Czynniki psychogenne –
np. pragnienie
posiadania dziecka i lęk przed niepłodnością mogą
prowadzić do zaburzenia perystaltyki jajowodów

Ciąża ektopowa
PATOFIZJOLOGIA:
Opóźnienie lub uniemożliwienie
pasażu zapłodnionej komórki jajowej
do jamy macicy, poprzez czynniki
związane z zaburzeniem morfologii
bądź też perystaltyki jajowodów,
będące przyczyną nieprawidłowej
(=
ektopowej, poza jamą macicy)
implantacji

Ciąża ektopowa
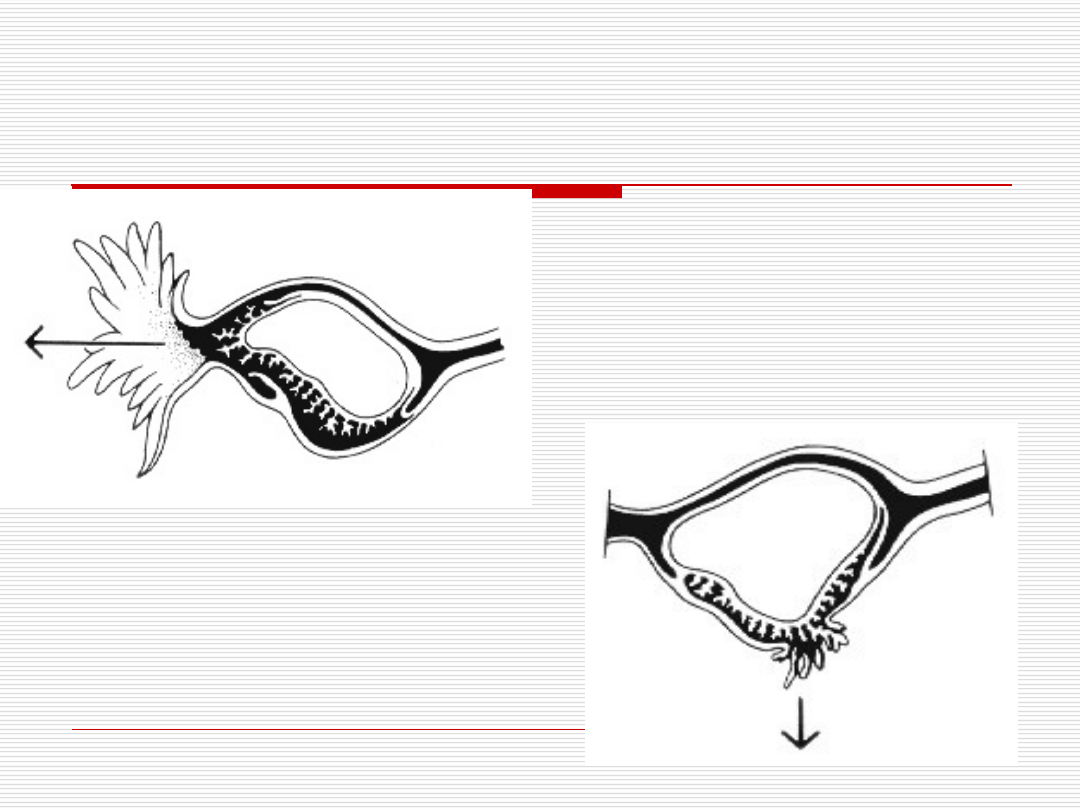
Istnieją trzy możliwości zakończenia
ciąży jajowodowej w zależności od
miejsca zagnieżdżenia komórki
jajowej:
1. poronienie trąbkowe - ciąża bańkowa
2. pęknięcie jajowodu – ciąża cieśniowa
lub śródścienna
3. donoszenie ciąży – bardzo rzadko

Ciąża ektopowa – przebieg
Poronienie trąbkowe
• najczęstszy sposób ukończenia ciąży
jajowodowej
• dużo miejsca dla rozwoju jaja
płodowego w kierunku światła
jajowodu
• wolne obumieranie jaja
• rytmiczne skurcze jajowodu powodują
wydalenie jaja w kierunku ujścia
brzusznego jajowodu
• wydalenie następuje wolno i stopniowo

Ciąża ektopowa –
przebieg
c.d.
Pęknięcie jajowodu
• występuje około 6-10 razy rzadziej niż
poronienie trąbkowe
• nie ma miejsca dla rozwoju jaja
płodowego!
• pęknięcie jajowodu następuje zwykle
przed obumarciem jaja płodowego
• dochodzi do uszkodzenia naczyń
krwionośnych i nagłego gwałtownego
krwawienia do wolnej jamy
otrzewnowej
Ciąża ektopowa –
przebieg
c.d.
Poronienie trąbkowe
Pęknięcie
jajowodu
W.Pschyrembel„Położnictwo
praktyczne”

Ciąża ektopowa
OBJAWY CIĄŻY
EKTOPOWEJ

Ciąża ektopowa
Zatrzymanie miesiączki z
towarzyszącym plamieniem z dróg
rodnych i dolegliwościami bólowymi w
dole brzucha,
dolegliwości pojawiają się zwykle około 4 do 8 tygodni
od zatrzymania miesiączki

Ciąża ektopowa
Badanie ginekologiczne
zwykle duża bolesność podczas
badania odczuwana przez pacjentkę
Jeżeli wyczuwa się w badaniu ginekologicznym opór – zwykle
jest to ciałko żółte. Ciąża ektopowa najczęściej jest
niewyczuwalna w badaniu, gdyż jest zbyt mała i
delikatna

Ciąża ektopowa
Ból jest wynikiem rozciągania otrzewnej
otaczającej jajowód.
Jeżeli dojdzie do pęknięcia jajowodu –
dolegliwości bólowe zwykle się
zmniejszają lub całkowicie ustępują

Ciąża ektopowa
W razie pęknięcia jajowodu – pacjentka
może prezentować objawy wstrząsu z
obniżeniem ciśnienia tętniczego krwi i
z tachykardią

Ciąża ektopowa
Dolegliwości bólowe okolicy
barków mogą pojawić się jako późny
objaw, wynikający z podrażnienia
przepony.
Obecnie objaw rzadko spotykany (lepsze metody
diagnostyczne i wcześniejsze rozpoznawanie patologii)

Ciąża ektopowa jajowodowa
Silne dolegliwości bólowe w okolicy podbrzusza, często
zlokalizowane jednostronnie;
Odczuwalne skurcze w miednicy małej;
Zatrzymanie miesiączki;
Występujące nieregularne krwawienia z dróg rodnych,
krwawienie po zatrzymaniu miesiączki;
Tkliwość brzucha;
Ból podczas poruszania częścią pochwową;
Tkliwość przydatków;
Badalny guz w okolicy przydatków lub w miednicy;
Bóle barków;
Omdlenie;
Wydalenie odlewu doczesnej

Ciąża ektopowa brzuszna
Objawy ciążowe z niecharakterystycznymi
dolegliwościami gastroenterologicznymi;
W wywiadzie objawy poronienia trąbkowego
lub wcześniejszego pęknięcia ciąży
jajowodowej;
Ruchy płodu są wcześnie i wyraźniej
wyczuwalne. Towarzyszą im silne
dolegliwości bólowe;
Ułatwiony jest dostęp do poszczególnych
części płodu przez powłoki brzuszne;
(badaniem zewnętrznym łatwiej wyczuć
części płodu);

Ciąża ektopowa brzuszna
Wieloródka odczuwa ciążę brzuszną jako
zdecydowanie różniącą się od poprzednich
ciąż;
Płód zwykle jest nieprawidłowo położony,
najczęściej obserwowane jest położenie
poprzeczne;
Płód jest usadowiony wysoko;
Badanie ginekologiczne: można wyczuć
długą szyjkę macicy, mały trzon oraz
twardy, przesuwalny opór;
Poprzez sklepienia pochwy mogą „wypadać”
części płodu

Ciąża ektopowa szyjkowa
Po zatrzymaniu miesiączki występuje stałe
krwawienie z dróg rodnych;
Z ujścia zewnętrznego szyjki macicy
wydobywa się ciemna wydzielina (widoczna
we wzierniku);
Szyjka macicy jest miękka i powiększona
nieproporcjonalnie w stosunku do trzonu –
OBJAW KLEPSYDRY – szyjka macicy
wielkości trzonu, a nawet od niego większa

Ciąża ektopowa więzadłowa
W wywiadzie objawy poronienia
trąbkowego lub wcześniejszego
pęknięcia ciąży jajowodowej;
Dolegliwości bólowe w dole brzucha;
Badanie ginekologiczne: opór badalny
po jednej stronie miednicy

Stadia przebiegu ciąży ektopowej
I STADIUM BEZOBJAWOWE
Nienaruszona ciąża jajowodowa
II STADIUM SKĄPOOBJAWOWE
Krwawienie do jajowodu
III STADIUM PODRAŻNIENIA
OTRZEWNEJ Krwawienie z
jajowodu

I STADIUM BEZOBJAWOWE
Objawy podobne do objawów
wczesnej ciąży
W tym okresie niezmiernie trudno jest
odróżnić ciążę ektopową od
prawidłowo przebiegającej ciąży
wewnątrzmacicznej

II STADIUM SKĄPOOBJAWOWE
Najczęściej pierwszym objawem ciąży
jajowodowej jest krwawienie lub plamienie z
dróg rodnych, pojawiające się po około 6 do
8 tygodni od zatrzymania miesiączki.
Jest to okres, kiedy jajo płodowe zaczyna obumierać.
Do krwawienia często dołączają się dolegliwości bólowe w
okolicy podbrzusza.
Dolegliwości te mogą być silnie wyrażone
KRWAWIENIE NIE JEST OBJAWEM KONIECZNYM
Zdarza się, że dochodzi do pęknięcia jajowodu bez
poprzedzającego go krwawienia

III STADIUM PODRAŻNIENIA
OTRZEWNEJ
Poronienie trąbkowe
Pęknięcie jajowodu

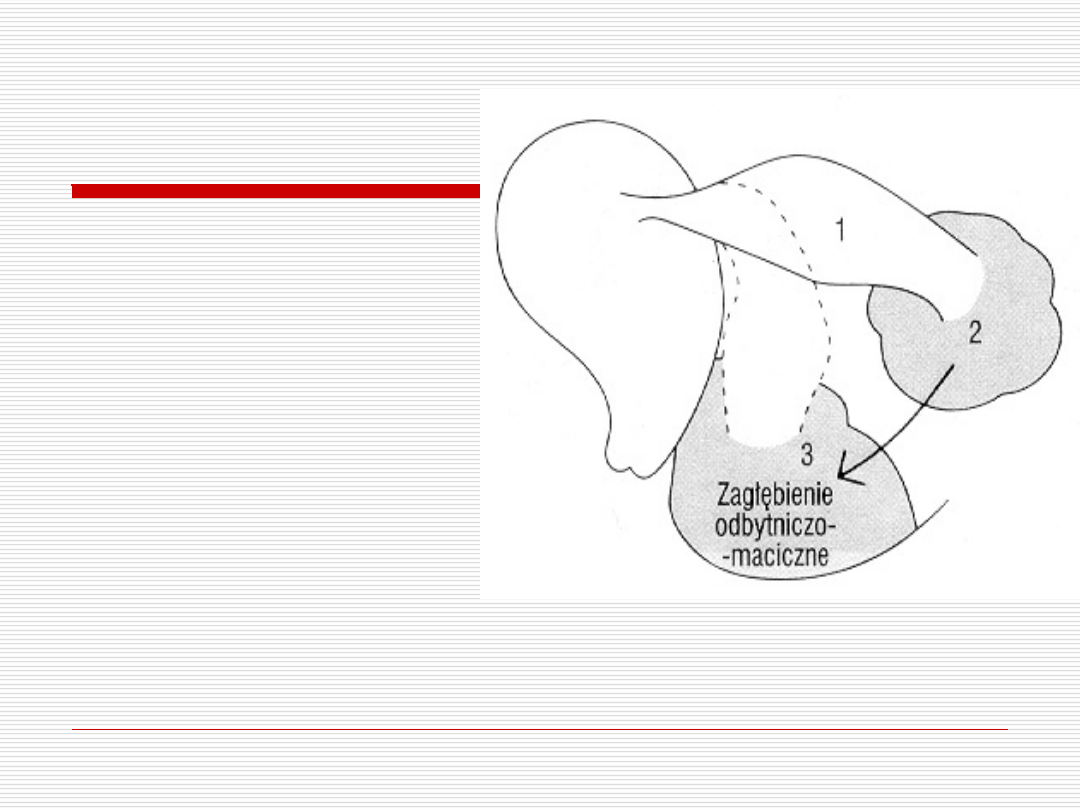
Poronienie trąbkowe
KRWIAK
(haematosalpinx)
sącząca się krew gromadzi się wewnątrz jajowodu;
KRWIAK OKOŁOJAJOWODOWY
(haematoma
perituberiale)
wypływająca z jajowodu krew nie wpływa do wolnej
jamy otrzewnej, a gromadzi się i krzepnie w krwiaku,
który powstaje w okolicy ujścia brzusznego jajowodu.
Krwiak może być wyczuwalny w rzucie przydatków, lub
większy w zatoce Douglasa;
KRWIAK ZAMACICZNY
(haematoma
retrouterinum)
wydostająca się z jajowodu krew spływa do wolnej jamy
otrzewnej, gromadząc się wraz z krwiakiem
okołojajowodowym w zatoce Douglasa;
Ciąża ektopowa – przebieg
c.d.
1. Krwiak jajowodu
(haematosalpinx)
2. Krwiak
okołojajowodowy
(haematoma
peritubale)
3. Krwiak zamaciczny
(haematoma retrouterinum)
Nakłucie zagłebienia odbytniczo-macicznego
przez tylne sklepienie pochwy
W.Pschyrembel„Położnictwo
praktyczne”

DIAGNOSTYKA CIĄŻY
EKTOPOWEJ - wywiad
Zatrzymanie miesiączki trwające około 6 – 8
tygodni
Nieregularne krwawienia z dróg rodnych,
które nie poddają się leczeniu
Leczenie niepłodności w wywiadzie
Stan po przebytej ciąży pozamacicznej
Przebyte stany zapalne narządów miednicy
mniejszej
Wkładka wewnątrzmaciczne – obecnie
założona lub w przeszłości

BADANIE PRZEDMIOTOWE
Trzon macicy miękki, rozpulchniony,
nie odpowiadający wielkością wiekowi
ciążowemu;
Na podrażnienie trzewnej wskazuje
ból przy poruszaniu szyjką macicy;
Uwypuklenie i silna bolesność zatoki
Douglasa;
Objawy krwawienia
śródotrzewnowego – ostry brzuch

BADANIA DODATKOWE
Podjednostka beta ludzkiej
gonadotropiny
kosmówkowej – beta-hCG

BADANIA DODATKOWE
Oznaczenie ilościowe podjednostki beta-
hCG w surowicy krwi łącznie z badaniem
ultrasonograficznym jest najbardziej
przydatną metodą diagnostyczną;
W prawidłowej ciąży poziom beta-hCG najlepiej koreluje
z wiekiem ciąży i rozwojem zarodka. Prawidłowo
poziom beta hCG podwaja się co 48 godzin, aż osiągnie
stężenie około 10 000 – 20 000 mIU / ml;
Prawidłowo pęcherzyk ciążowy w jamie macicy
powinien być widoczny już przy wartościach beta-hCG
około 2000 mIU / ml (a nawet w niektórych
przypadkach już przy wartościach 500 – 1500 mIU / ml)
sondą przezpochwową, a przy wartości około 6000
mIU / ml – sondą brzuszną

BADANIA DODATKOWE
Poziom beta-hCG oznaczany w
przypadku istnienia ciąży pozamacicznej
może być różnorodny.
Nie notuje się tak szybkiego przyrostu
stężenia beta-hCG jak w przypadku ciąży
prawidłowej;
Brak wizualizacji pęcherzyka ciążowego
wewnątrz jamy macicy przy wysokich
stężeniach beta-hCG wskazuje na
istnienie ciąży pozamacicznej

BADANIA DODATKOWE
Poziom hemoglobiny i hematokryt –
badanie pomocne w przypadku
podejrzenia krwawienia do jamy
otrzewnej. Szybkie narastanie
wykładników niedokrwistości może
potwierdzić podejrzenie

Badania obrazowe:
Przezpochwowa ultrasonografia jest
najlepszą metodą różnicującą ciążę
ektopową z prawidłową ciążą
wewnątrzmaciczną.
Badanie ma jeszcze większe znaczenie
diagnostyczne, gdy jest połączone z
odpowiednią interpretacją ilościowego
badania podjednostki beta ludzkiej
gonadotropiny kosmówkowej (beta-hCG).

Inne metody diagnostyczne
Laparoskopia
diagnostyczna:
umożliwia uwidocznienie ciąży
pozamacicznej; może być metodą
diagnostyczno – leczniczą

Inne metody diagnostyczne
Punkcja zatoki Douglasa
(obecnie bardzo rzadko stosowana):
w przypadku powikłań ciąży ektopowej
(poronienia trąbkowego lub pęknięcia
jajowodu) w zatoce Douglasa można
stwierdzić obecność zhemolizowanej
krwi.
Brak krwi nie pozwala na wykluczenie
rozpoznania ciąży ektopowej

Inne metody diagnostyczne
Badanie histopatologiczne endometrium
W przypadku ciąży ektopowej stwierdzić można
następujące objawy histopatologiczne:
Przekształcenie doczesnowe;
Gruczoły endometrium mają niejednolity obraz;
Brak kosmków;
Stwierdzenie w/w objawów przemawia za istnieniem ciąży
ektopowej i wymaga dalszej diagnostyki

LECZENIE CIĄŻY EKTOPOWEJ:
Wybór metody leczenia ciąży
pozamacicznej powinien być
uzależniony przede wszystkim
od stadium rozwoju ciąży oraz
od zmian w jajowodzie, a także
od stanu klinicznego pacjentki
LECZENIE CIĄŻY EKTOPOWEJ:
Leczenie
ciąży
ektopowej
Leczenie
zachowawcze
farmakologiczne
Leczenie
operacyjne

Leczenie
zachowawcze (farmakologiczne)
Warunki:
Stabilny stan hemodynamiczny;
Pacjentka musi być zdyscyplinowana i
dobrze współpracująca z lekarzem;
Ciąża musi mieć średnicę mniejszą niż 4 cm,
bez obecnej czynności serca lub mniejszą niż
3.5 cm, jeżeli jest stwierdzona czynność
serca w badaniu USG;
Brak czynności serca w badaniu
ultrasonograficznym;
Nie ma podejrzenia pęknięcia jajowodu;
Poziom beta-hCG w surowicy krwi niższy niż
6 000 IU/l.

LECZENIE CIĄŻY EKTOPOWEJ:
Methotrexat
jest lekiem hamującym proliferację
komórek, poprzez niszczenie komórek
szybko namnażających. W leczeniu
ciąży pozamacicznej podaje się go w
dawce 50 mg/m2 powierzchni ciała,
lub 1 mg/kg masy ciała

Kontrola wyników leczenia
zachowawczego:
Staranne monitorowanie stanu ogólnego
pacjentki
Oznaczanie morfologii krwi, układu
krzepnięcia oraz enzymów wątrobowych
(szybkie wychwycenie możliwych powikłań leczenia
farmakologicznego)
Oznaczanie beta-hCG w surowicy krwi –
przy
skutecznym leczeniu powinno się odnotować obniżenie
stężenia
Wykonanie badania ultrasonograficznego i
obserwacja regresji zmian
CHIRURGICZNE LECZENIE CIĄŻY
EKTOPOWEJ:
Chirurgiczne
leczenie
ciąży
ektopowej
laparoskopia
laparotomia

Operacje laparoskopowe
Operacje oszczędzające jajowód:
I. Odessanie jaja płodowego
II. Odessanie poronionego zarodka z
jajowodu
III. Salpingotomia
(nacięcie jajowodu i usunięcie jaja
płodowego)
Operacje doszczętne:
I. Salpingektomia
(usunięcie jajowodu w całości)
II. Częściowa salpingektomia
(częściowe usunięcie
jajowodu)
III. Resekcja segmentarna jajowodu

Operacje przez laparotomię
Operacje oszczędzające
jajowód:
Operacje nie przywracające czynności
jajowodu:
I. Częściowe usunięcie jajowodu
II. Resekcja segmentarna jajowodu
Operacje zapewniające utrzymanie czynności
jajowodu:
I.
Wyciśnięcie nieprawidłowo zagnieżdżonego jaja
II. Salpingotomia (nacięcie jajowodu) z mikrochirurgicznym
zeszyciem ściany jajowodu
III. Resekcja części jajowodu z mikrochirurgicznym
wytworzeniem połączenia

Operacje przez laparotomię
Operacje doszczętne:
I. Salpingektomia (usunięcie jajowodu)
II. Adnexektomia (usunięcie przydatków)
-
Histerektomia (usunięcie
macicy) – ciąża szyjkowa

Zapobieganie powikłaniom ciąży
ektopowej
Stosowanie skutecznej metody
antykoncepcyjnej ma istotne znaczenie w
zapobieganiu nawrotom ciąży ektopowej;
Jeżeli pacjentka, po przebytej ciąży
pozamacicznej, zajdzie w kolejną ciążę,
należy wykonać badanie ultrasonograficzne
w poszukiwaniu zmian mogących
odpowiadać ciąży ektopowej

Piśmiennictwo:
The management of tubal pregnancy, Royal
College of Obstetricians and Gineacologists,
Guideline No. 21, May 2004
R. Daniel Braun: Surgical Management of
Ectopic Pregnancy, eMedicine.com,
December 2005
G. Martius, M. Breckwoldt, A. Pfleiderer:
Ginekologia i położnictwo, Urban & Partner,
Wrocław 1997
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
Wyszukiwarka
Podobne podstrony:
CIĄŻA EKTOPOWA MR
Ciąża ektopowa
ciaza ektopowa, Uniwersytet Medyczny, ginekologia, ginekologia
Ciąża ektopowa
Ciąża ektopowa (2)
1 2 ciaza ektopowa diagnostyka diagnostyka i leczenie dr h mitkowska wozniakid 8915 ppt
ciaza ektopowa
ciąża ektopowa
Ciaza ektopowa
Cukrzyca a ciąża
Ciąża fizjologiczna
ciaza blizniacza
Ciąża obumarła 2
więcej podobnych podstron