1
PATOFIZJOLOGIA ZABURZEŃ
GOSPODARKI
WĘGLOWODANOWEJ
©Jacek M. Witkowski
2006
WYKŁAD 8
2
Glukoza a tkanki
• Podstawowy, a
czasem prawie
wyłączny substrat
energetyczny
• W neuronach:
– Brak syntezy
– Brak istotnych zapasów
(glikogenu)
– ODCZUWALNY NIEDOBÓR
GLUKOZY PO KILKU
MINUTACH HIPOGLIKEMII
3
Glukoza:
1 – 5 – 10
mM
Glukoza:
3.6 5 mM
KOMÓRKI A GLUKOZA….
środowisko
pozakomórkowe
(ECF)
cytoplaz
ma
zużycie
(metabolizm)
produkcja ATP
gromadzenie
(glikogen)
Większość komórek ssaków i człowieka nie
wytwarza glukozy, muszą ją pobierać ze
środowiska pozakomórkowego
TRANSPORTERY
(NOŚNIKI)

4
Transportery glukozy przez błony
komórkowe
Nośnik
Główne miejsca
występowania
Charakterystyka
SGLUT 1 Śluzówka jelit, cewki
nerkowe
Kotransport glukoza (galaktoza)/2 Na
+
Nie transportuje fruktozy.
GLUT-1
Mózg, erytrocyty
śródbłonki, komórki
płodowe
Transporter glukozy o wysokim
powinowactwie oraz galaktozy. Nie
transportuje fruktozy.
Obecny w wielu typach komórek.
GLUT-2
Wątroba, komóki beta
trzustki, jelito cienkie,
nerka.
Transporter glukozy, galaktozy i fruktozy
o niskim powinowactwie oraz wysokiej
pojemności; służy jako
CZUJNIK
GLUKOZY
w komórkach beta trzustki.
GLUT-3
Mózg, łożysko, jądro
Transporter glukozy o wysokim
powinowactwie oraz galaktozy. Nie
transportuje fruktozy. Główny transporter
glukozy w NEURONACH.
GLUT-4
Mięśnie szkieletowe i
serca, adipocyty
Transporter glukozy o wysokim
powinowactwie,
WRAŻLIWY NA
INSULINĘ
.
GLUT-5
Jelito cienkie,
plemniki, mózg, nerka,
adipocyty, mięśniówka
WYBIÓRCZY transporter fruktozy.
5
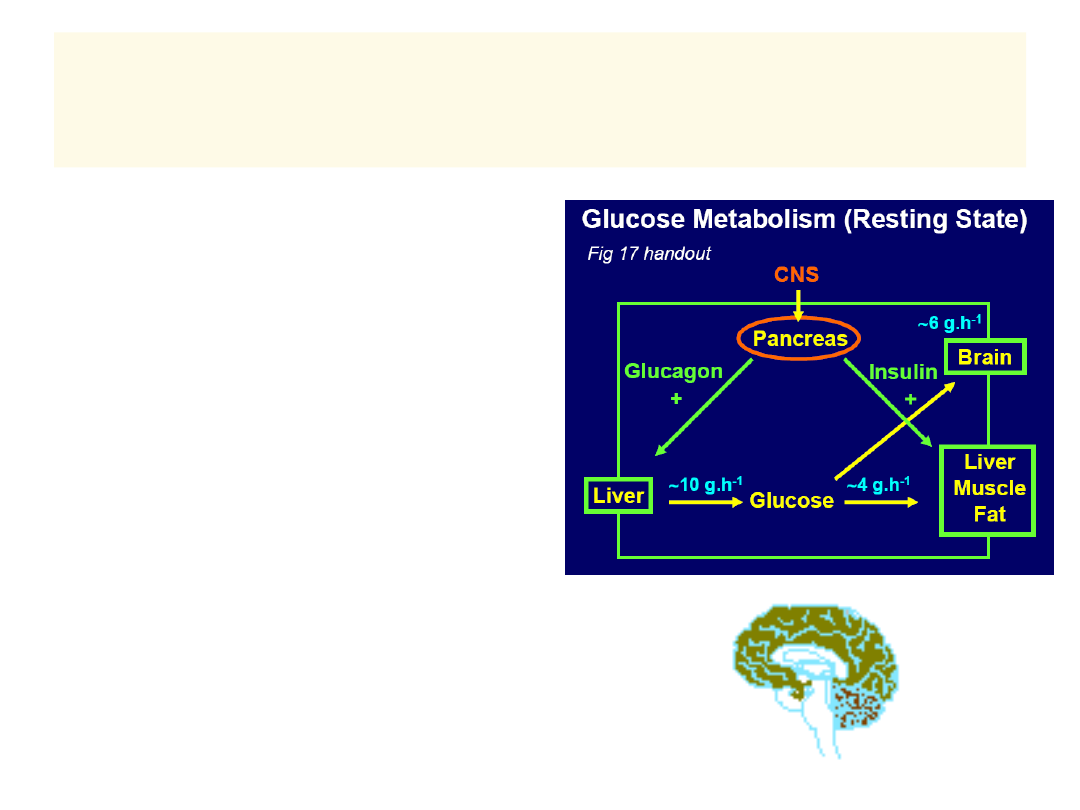
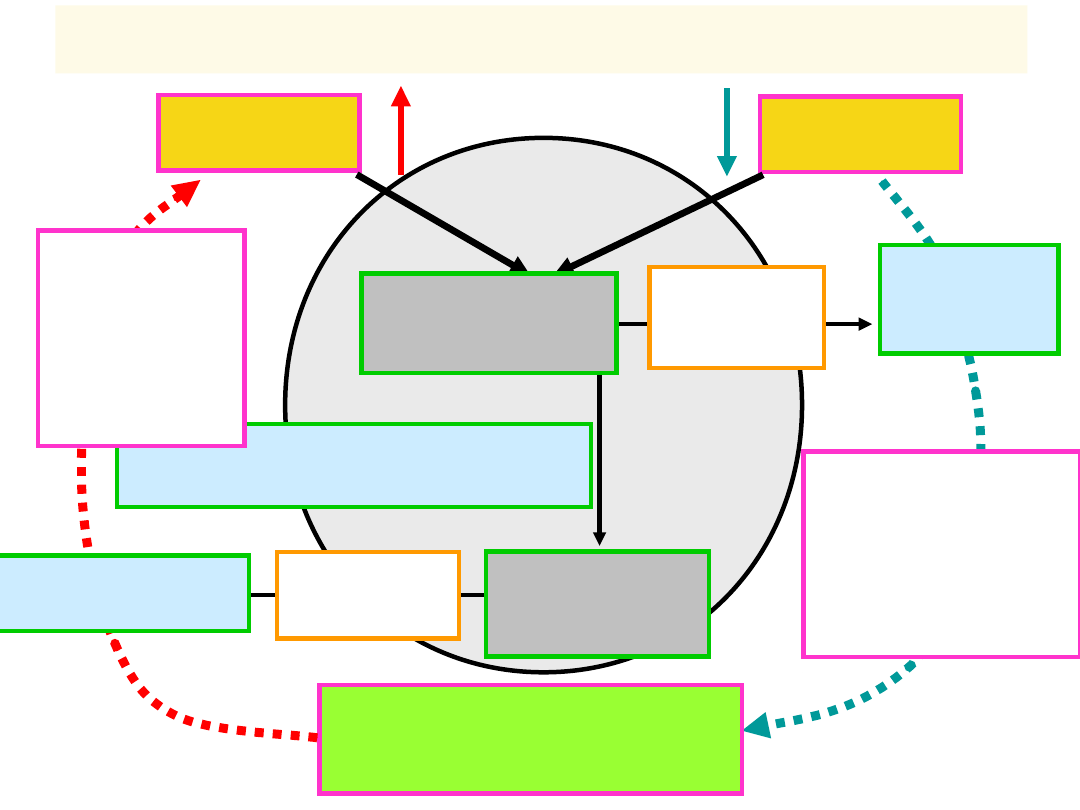
HOMEOSTAZA GLIKEMII
NORMOGLIKEMIA
WZROST
GLIKEMI
I
OBNIŻENI
E
GLIKEMII
GLUKOZA
GLIKOGEN
GLIKOGEN
GLUKOZA
RECEPTORY
GLIKEMII
RECEPTORY
GLIKEMII
NORMOGLIKEMIA
INSULINA
GLUKAGON
+
-
PRACA
JEDZENIE
OUN
6
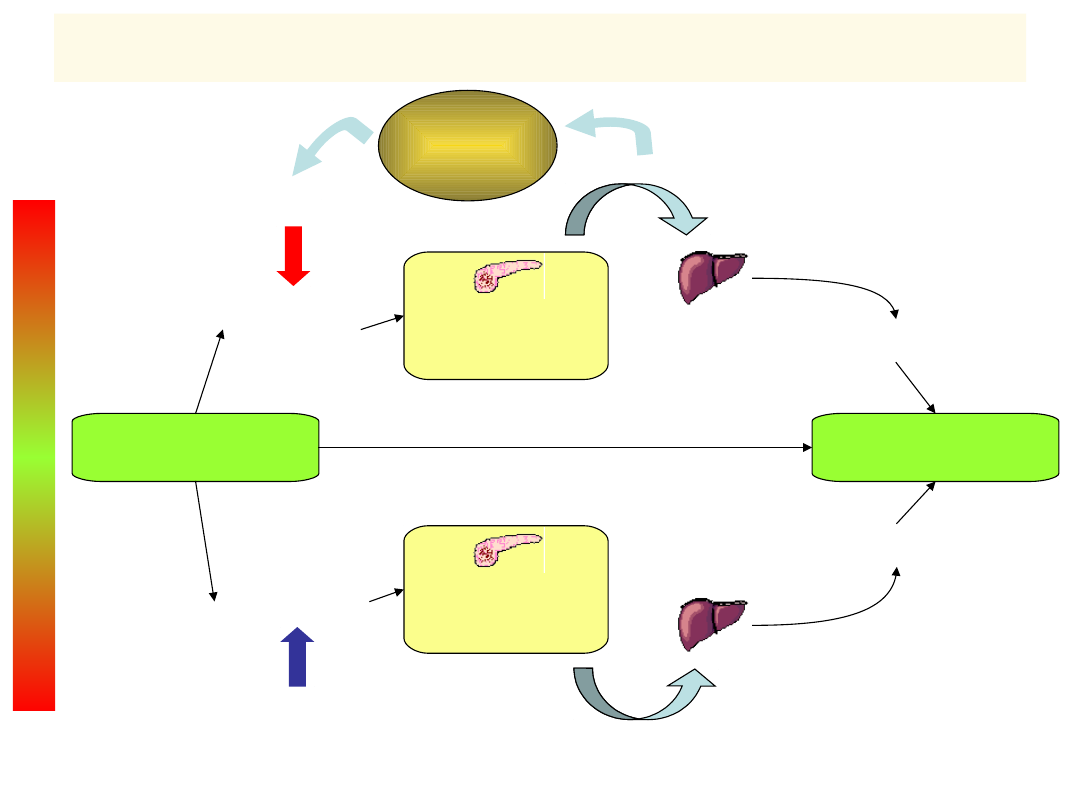
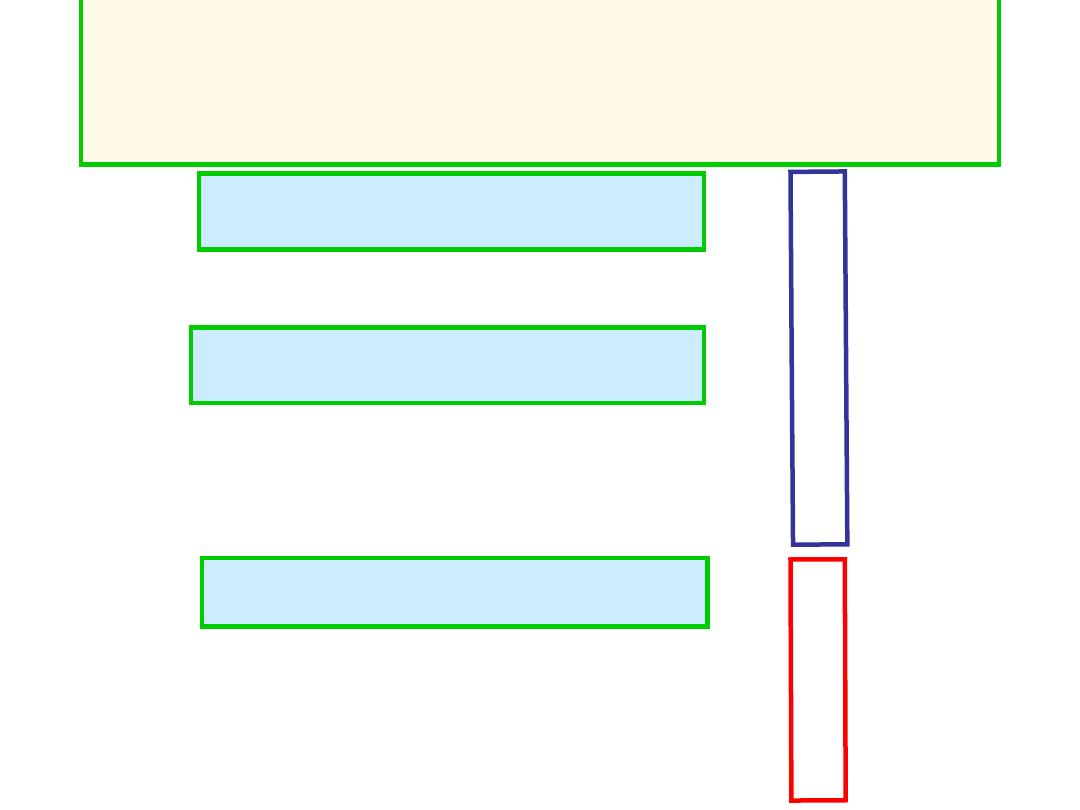
Glukoza
osoczowa
PARAKRYNNE HAMOWANIE WYSP
LANGERHANSA PRZEZ INSULINĘ
TKANKI DOCELOWE
(wątroba, mięśniówka, tk.
tłuszczowa…)
GLUKAGON
T1/2 ok. 10 min
INSULINA
T1/2 ok. 5
min
WYDZIELANI
E
INSULINY
GLUKOZA:
- SYNTEZA
- MOBILIZACJA
WYDZIELANI
E
GLUKAGONU
Glukoza
osoczowa
GLUKOZA:
- POBÓR
- ZUŻYCIE (E)
-
MAGAZYNOWANIE
Trzustka
komórki
Trzustka
komórki
Regulacja poziomu glukozy
7
FIZJOLOGICZNA ROLA INSULINY
Utrzymanie normalnego (stałego) poziomu glukozy w
osoczu pomimo znacznych wahań związanych z
odżywianiem
ZACHOWANIE MAGAZYNÓW
ENERGII
STYMULACJA TRANSPORTU
STYMULACJA ZUŻYCIA
SZYBKI POBÓR GLUKOZY
POKARMOWEJ
ZUŻYCIE GLUKOZY
POKARMOWEJ
STYMULACJA OKSYDACJI GLUKOZY
STYMULACJA SYNTEZY LIPIDÓW
STYMULACJA SYNTAZY GLIKOGENU
ZAHAMOWANIE DEGRADACJI GLIKOGENU
ZAHAMOWANIE GLUKONEOGENEZY
ZAHAMOWANIE LIPOLIZY
ZAHAMOWANIE PROTEOLIZY
P
O
P
O
S
IŁ
K
U
N
A
C
Z
C
Z
O
8
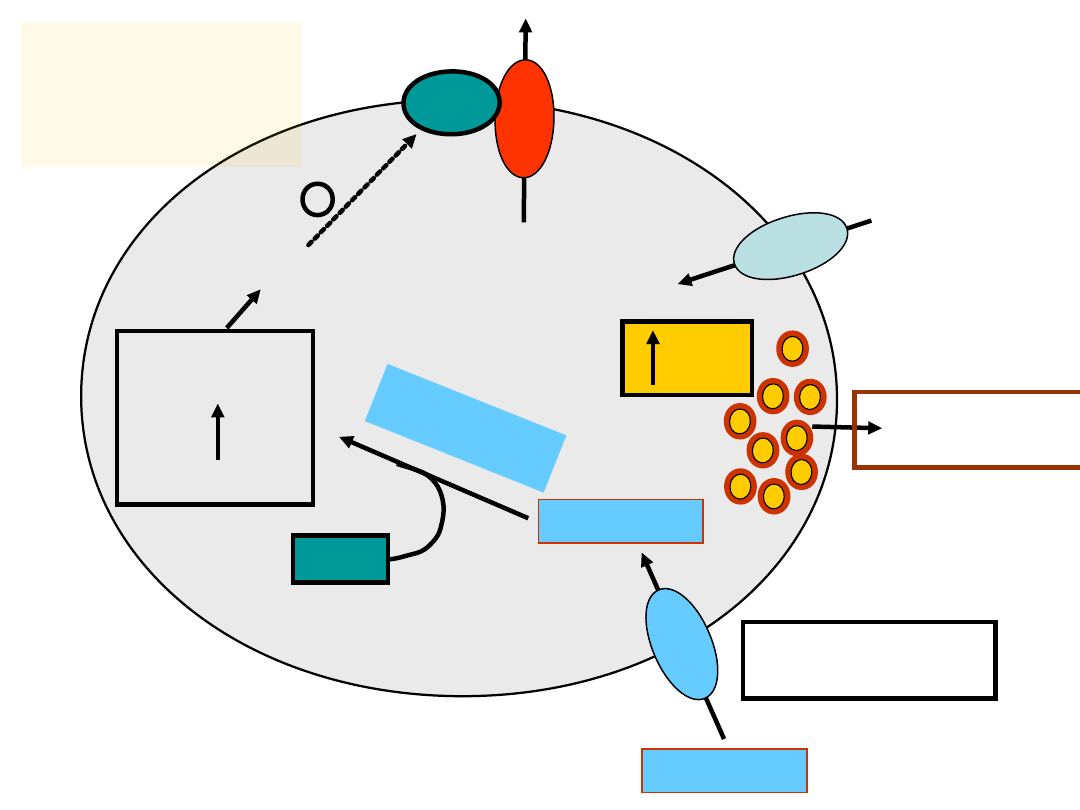
SUR
OKSYDACJ
A
GLUKOZY
GLIKOLIZA
ATP/ADP
ATP
Ca
2+
WYDZIELANIE
INSULINY
K
+
Ca
2+
-
GLUK
OKIN
AZA
Km ~
10m
M
GLUT2
K
M
>15mM
GLUKOZA
K
+
Ca
2+
GLUKOZA
G
LU
T
2
dep
ola
ryza
cja
MECHANIZM
WYDZIELANIA
INSULINY
9
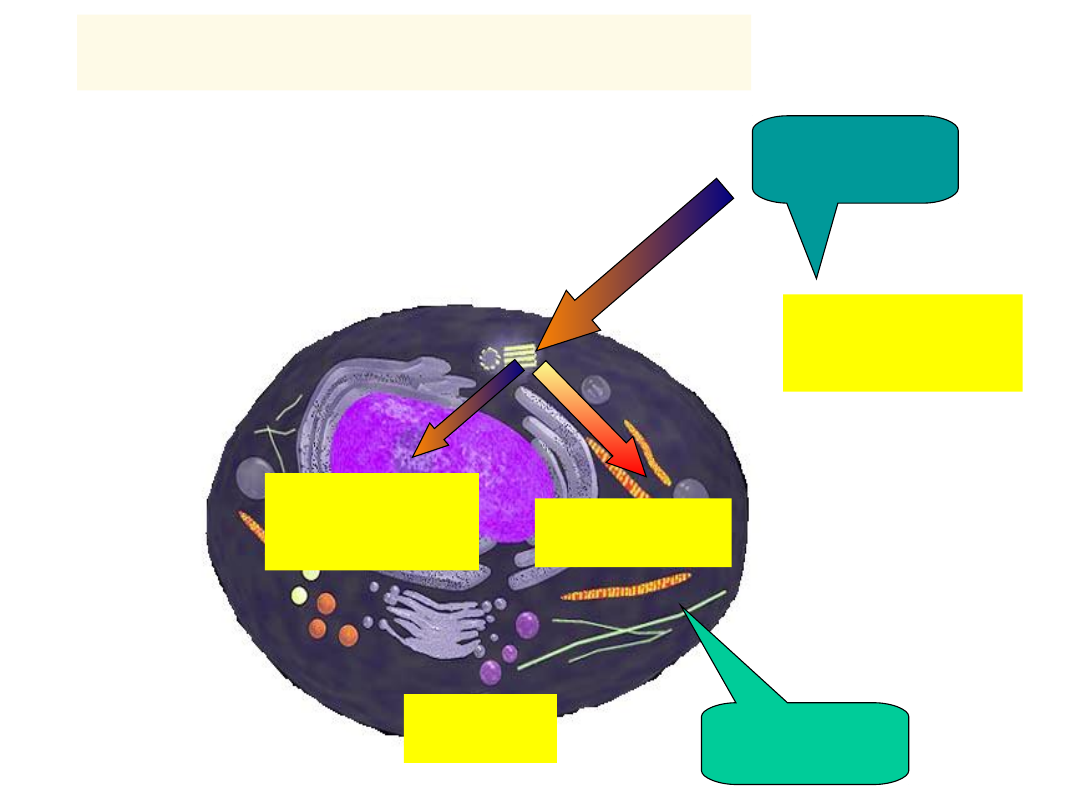
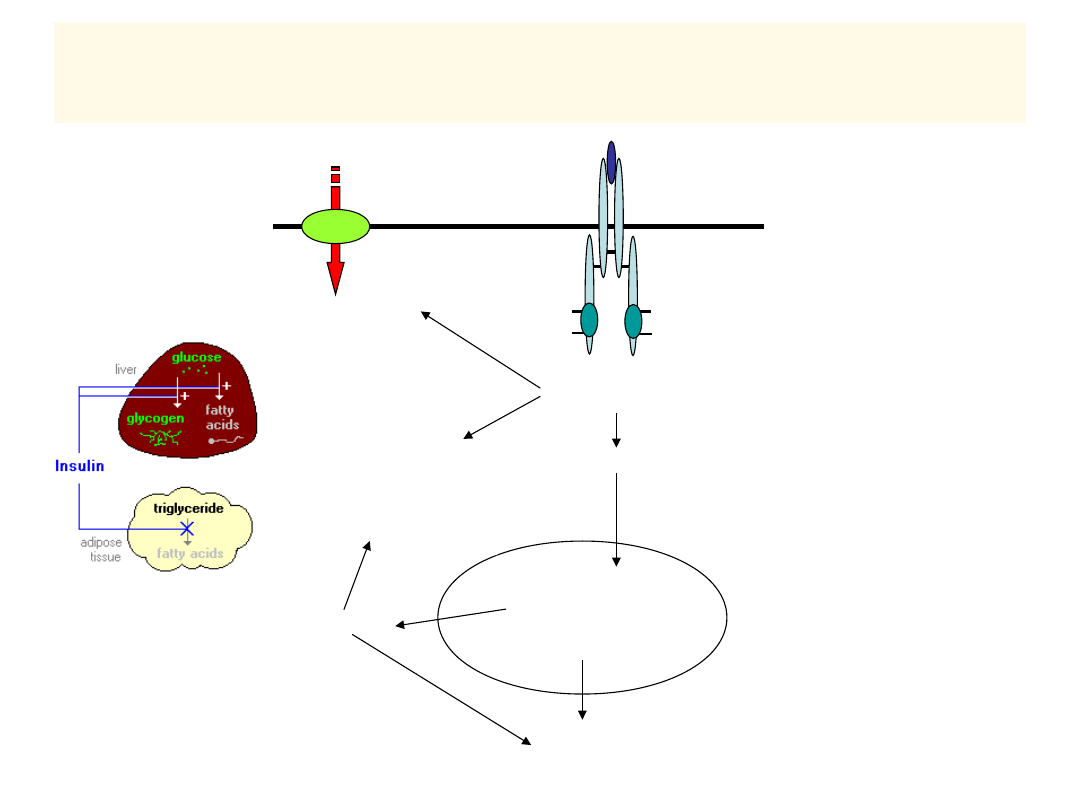
INSULINA – DZIAŁANIE -1
GLUKOZA
ŚRODOWISK
O
CYTOPLAZM
A
JĄDRO
ODPOWIEDZI
METABOLICZN
E:
Transpor
t
glukozy
(mięśnie,
adipocyt
y)
Aktywna
kinaza
tyrozylow
a
INSULINA
+
RECEPTOR
Transdukcja sygnału
(fosforylacja IRS, SHC, PLC..)
Aktywacja fosfataz
defosforylacja
(aktywacja) enzymów:
GLIKOLIZA, metabolizm
GLIKOGENU,
LIPOGENEZY, syntezy
CHOLESTEROLU
GLUT4
OP
OP
PO
PO
Kaskada kinaz
Synteza
mRNA
Replikacja
DNA
WZROST
I
PROLIFERACJA
Synteza
białek
X
10
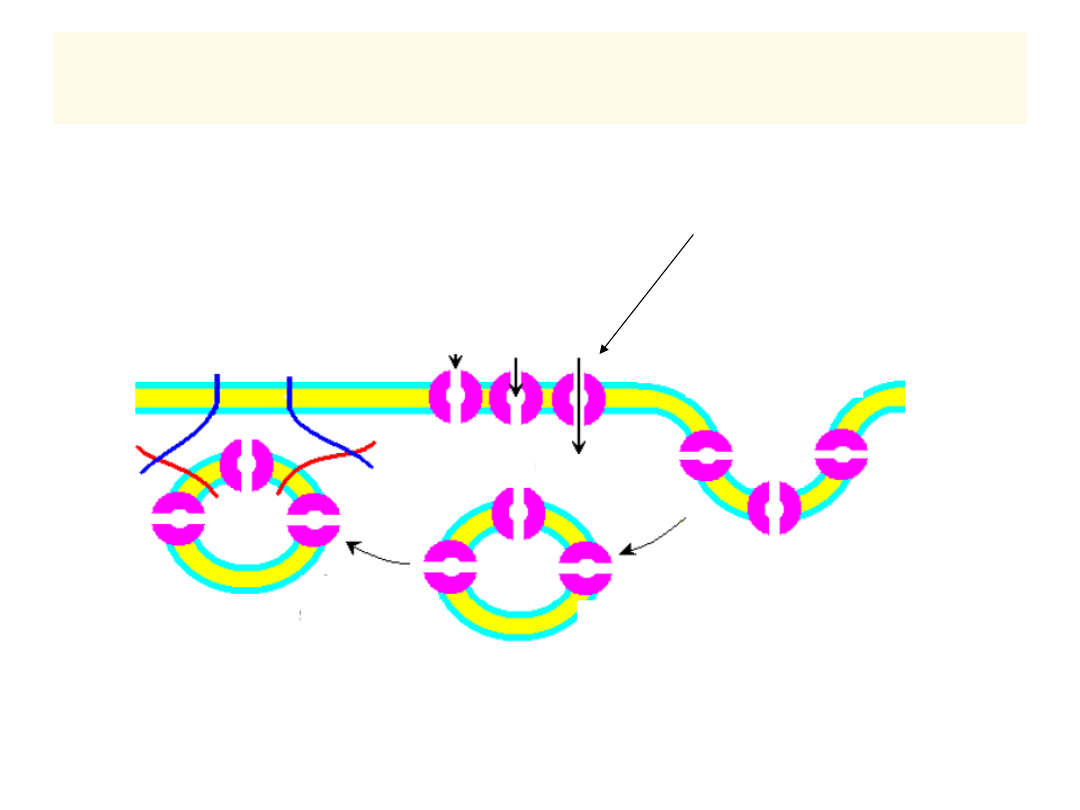
INSULINA – DZIAŁANIE -2
Egzocytoza i fuzja błon
GLUKOZA
Endocytoza
Pęcherzyki cytoplazmatyczne
GLUT 4
X

11
Tu chodzi o homeostazę
energetyczną organizmu….
Dwa typy sygnałów utrzymujących równowagę:
• krótkookresowe
skala czasowa: pomiędzy kolejnymi posiłkami
określają ilość pożywienia pobranego podczas posiłku
• długookresowe
wrażliwe na skład i ilość czynników odżywczych
zależą od masy tkanki tłuszczowej
krążące składniki odżywcze (glukoza, lipidy…)
adipokiny (np.
leptyna
)
hormony:
insulina
i hormon wzrostu
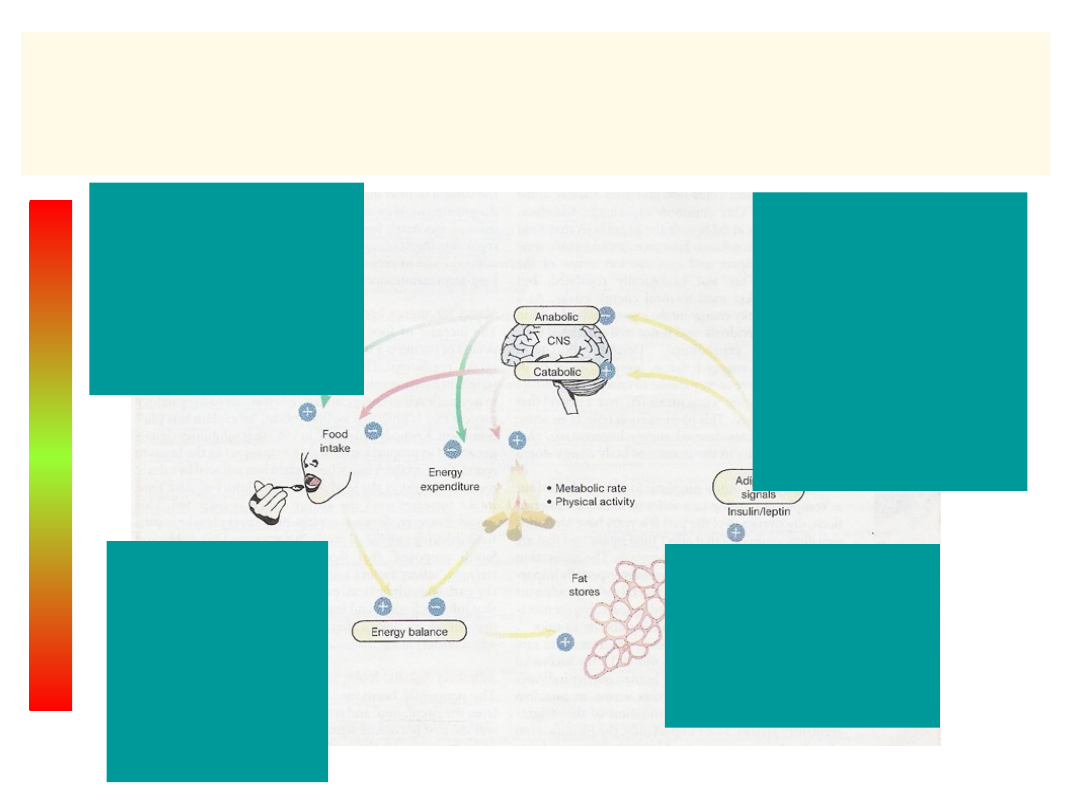
12
Insulina, leptyna i równowaga
energetyczna
Niski poziom
leptyny i insuliny:
Stymulacja jedzenia
Obniżenie zużycia
energii
Wyhamowanie
katabolizmu
Stężenia leptyny i
insuliny we krwi:
Proporcjonalne do
zawartości tłuszczu i
zależne od
metabolizmu
Leptyna i insulina:
Działają na
podwzgórze, hamują
obwody stymulujące
jedzenie i hamujące
zużycie energii,
stymulują ścieżki
kataboliczne o
odwrotnym działaniu
Kontrola
stanu
nasycenia
(ilości
pobranego
pokarmu
13
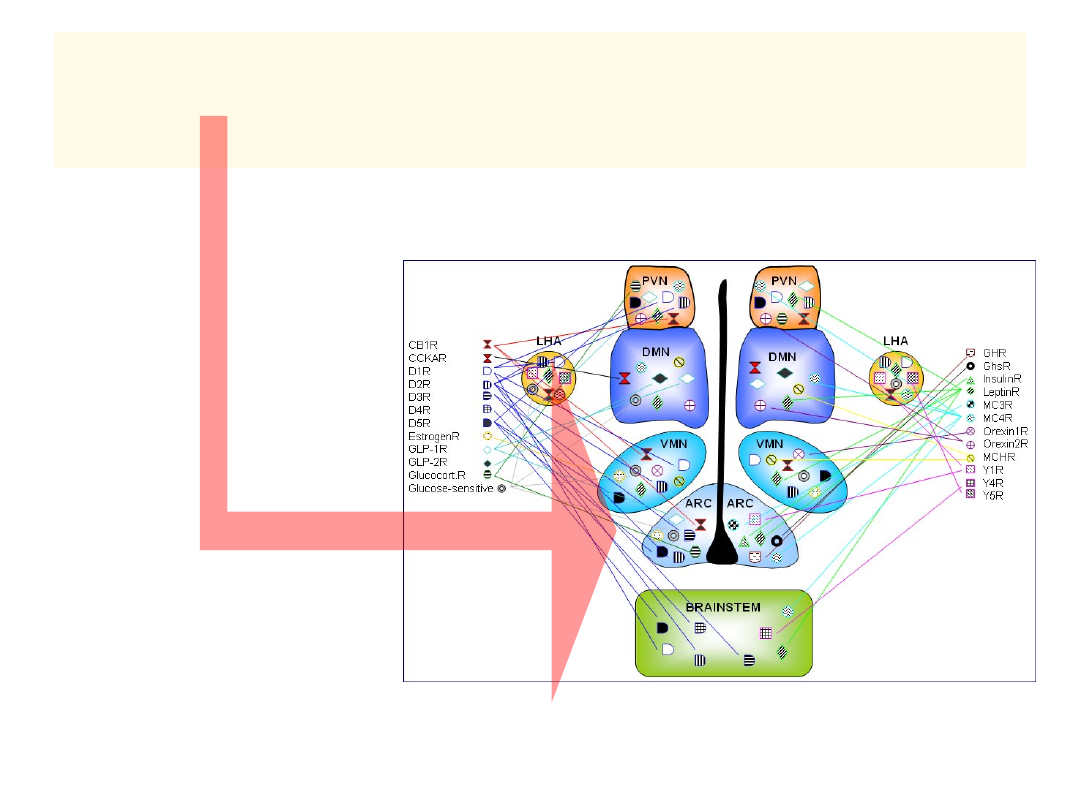
Jądro łukowate podwzgórza zawiera
m.in. receptory dla insuliny …
• Powodują
odpowiedź
anorektyczną
(utratę łaknienia,
zmniejszenie
przyjmowania
pokarmu)
• działanie
poprzez
zahamowanie
sekrecji
neuropeptydu Y
(NPY/AgRP) i
innych

14
Możliwe zaburzenia poziomu
i/lub zużycia węglowodanów
ZDROWIE
C
H
O
R
O
B
A
C
H
O
R
O
B
A
Ś
M
IE
R
Ć
Ś
M
IE
R
Ć
NIEDOBÓR - KOMPENSACJA ODCHYLENIA - NADMIAR
PEŁNA
PEŁNA
CZĘŚCIOWA
CZĘŚCIOWA
OSOCZE KRWI:
HIPOGLIKEMIA
NORMOGLIKEMIA
HIPERGLIKEMIA
_
+
15
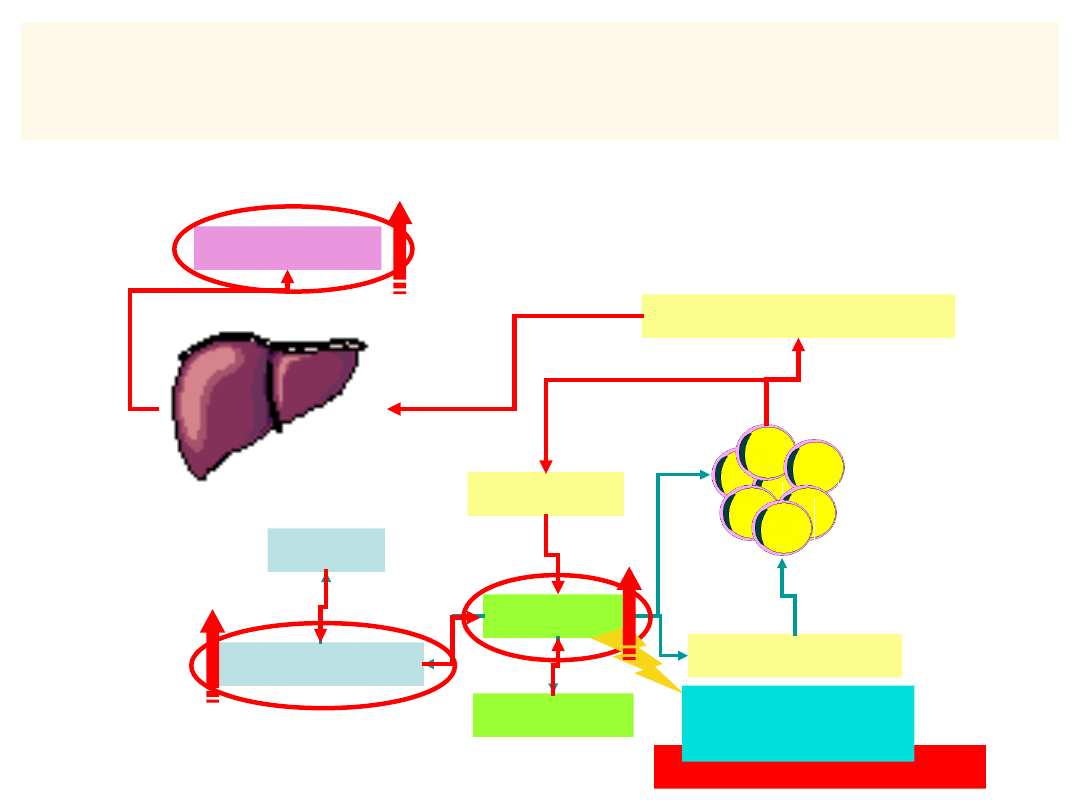
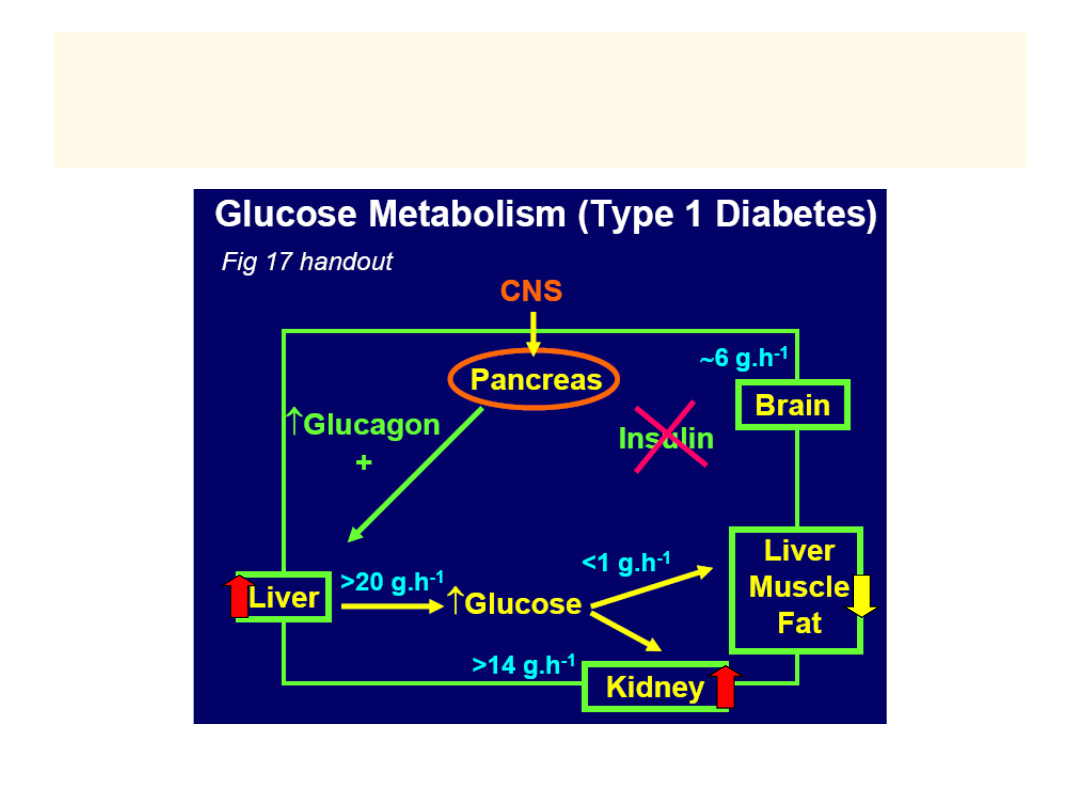
CUKRZYCA –
NIEDOBÓR
INSULINY
LUB JEJ
DZIAŁANIA
GLUKOZA
TRIGLICERYDY
GLIKOGEN
TKANKA
TŁUSZCZOWA
(ADIPOCYTY)
AMINOKWASY
BIAŁKA
GLICEROL
KWASY TŁUSZCZOWE
KETOKWASY
Przewaga GLUKAGONU
ENERGIA
(ATP)

16
EPIDEMIOLOGIA CUKRZYCY
• 150 milionów chorych na świecie
• 0.1/100,000 na rok (Chiny) do 36/100,000
(Finlandia)
– >350-krotna różnica częstości (genetyka?)
• Wzrost zachorowań 2-5% rocznie

17
CUKRZYCA - KLASYFIKACJA
• Typ I – zniszczenie komórek β trzustki (
BRAK INSULINY
) na tle:
• immunologicznym (NK, CD8+) z komponentą autoimmunizacyjną
• idiopatycznym (podłoże genetyczne?)
• Typ II – obwodowa
oporność na insulinę
:
• obniżona produkcja insuliny
• wzmożona produkcja glukozy w wątrobie
• udział czynników genetycznych
• Typ III – specyficzne odmiany:
• Defekty genetyczne komórek β (np. glukokinazy) –
zmniejszona produkcja
• Mutacje receptorów
dla insuliny
• Inne
genetyczne
– z. Turnera, Klinefeltera, z. Downa
• Choroby cz. zewnątrzwydzielniczej trzustki
• Nadmiar glikokortykoidów, katecholamin, STH
• Wrodzone infekcje wirusowe (np. różyczka, cytomegalia)
• Typ IV – cukrzyca ciężarnych:
• każda nietolerancja glukozy pojawiająca się po raz pierwszy w czasie
ciąży
• insulinooporność + obniżone wydzielanie hormonu
U kobiet do 30 r.ż., u których wystąpiła cukrzyca IV, które leczono insuliną
i u których wykryto autoprzeciwciała (anty-GAD) zwiększone
prawdopodobieństwo
wystąpienia cukrzycy typu I i/lub II. (Diabetes care 2006, 29:607-612)

18
Cukrzyca typu 1 (wrażliwa na
insulinę)
• Występuje proporcjonalnie u obu płci
• Częstsza u osób rasy kaukaskiej
• ZWYKLE (chociaż nie zawsze) rozwija
się u dzieci i młodych dorosłych
• Może występować rodzinnie (~20%
przypadków)
• wielogenowość przyczyn?

19
Czynniki genetyczne cukrzycy
typu 1
• 18 genów związanych z wystąpieniem
choroby
• 2 najważniejsze obszary/geny
– Region HLA (Chromosom 6)
– Gen insuliny (Chromosom 11)
• Nieznane mechanizmy udziału
• Złożone interakcje
20
Metabolizm glukozy w cukrzycy
typu 1

21
Etiologia cukrzycy typu 1 - 1
• Choroba autoimmunologiczna
• Krążące przeciwciała przeciwko komórkom β
• Selektywna destrukcja komórek β przez limfocyty
T
• Przyczyna ataku
autoimmunologicznego???
• Infekcje wirusowe?
• Czynniki genetyczne i środowiskowe – DIETA?!

22
Znane lub proponowane
autoantygeny w cukrzycy typu 1
(wykryto przeciwciała lub odpowiedź komórkową)
• Preproinsulina: 10-15% całkowitego białka komórek beta, obecna
odpowiedź limfocytów T u chorych
• Dekarboksylaza kwasu glutaminowego (GAD65) – odpowiedź
limfocytów T obecna w 50% nowych zachorowań
• Fosfatazy białkowe (tyrozylowe) IA-2 i fogryna - odpowiedź limfocytów T
obecna w 60-70% nowych zachorowań, u 50% zdrowego rodzeństwa
• Karboksypeptydaza E(H) – kosekrecja z insuliną, obecne
autoprzeciwciała, ale brak odpowiedzi komórek T
• Amylina (wyspowy polipeptyd amyloidowy IAPP – funkcja nieznana,
podejrzewany o udział w kontroli apetytu i masy ciała) – może tworzyć złogi
pozakomórkowe, udział w cukrzycy typu 2?
• Hsp65 (Hsp60) – działanie ochronne (przeciwcukrzycowe) – indukcja
specyficznych limfocytów T produkujących IL-10; bakteryjny Hsp65 – silny
antygen, indukuje limfocyty T atakujące komórki beta

23
Rola HLA klasy II w
patogenezie cukrzycy typu 1
• DR
– Allele DR3 i DR4 1 obecne u 95%
chorych
– Allel DR2 ochronny
• DQ
– DQB1*02.0302 występuje u 22.2%
chorych
– DQB1*0602.03 ochronny

24
HLA DR3 a HLA DR4 w rozwoju
cukrzycy typu 1
• Cukrzycy o fenotypie DR3+ (DR4-)
– Późniejszy rozwój choroby
– Może towarzyszyć rozwój
autoimmunologicznego zapalenia tarczycy
• Cukrzycy DR4+ (DR3-)
– Wcześniejszy rozwój cukrzycy
– Odpowiedź immunologiczna przeciwko insulinie
• Cukrzycy DR3+ DR4+
– Rozwój cukrzycy NAJWCZEŚNIEJSZY

25
• Allel wysokiego ryzyka HLA-DQB1*02.0302
częstszy wśród dzieci (23.4% vs. 8.5%)
• Częste autoprzeciwciała wobec antygenów komórek
beta
• Wyższa częstość infekcji poprzedzających
• Ochronny allel HLA-DQB1*0602.03 częstszy
wśród dorosłych (10.2 % vs. 1.6%)
HLA DQ w rozwoju cukrzycy
typu 1
26
Rola infekcji wirusowych - 1
• Coxsackie, świnka, różyczka….
• Mechanizmy diabetogenności enterowirusów:
– Infekują komórki beta i niszczą je bezpośrednio
(litycznie)
– Indukują odpowiedź autoimmunologiczną
Uszkodzenie in vitro indukuje
interferon-
i HLA klasy I w komórkach
Mimikra molekularna (białko 2C
enterowirusa i GAD65)
Pewne dowody tylko w badaniach
na
zwierzętach

27
– Skojarzenie występowania choroby z infekcjami
wirusowymi gdy porównywano przypadki zachorowań i
kontrole ze względu na wiek, płeć i typ HLA, a także w
badaniach prospektywnych
– Obecność uszkodzenia komórek beta u osób z
ciężkimi infekcjami enterowirusowymi
– Potwierdzenie epidemiologiczne (przeciwciała
antywirusowe, RNA wirusa, odporność komórkowa)
– Skojarzenie specyficzne dla infekcji
enterowsirusowych, nie obserwowane dla innych
infekcji wirusowych
Rola infekcji wirusowych - 2
28
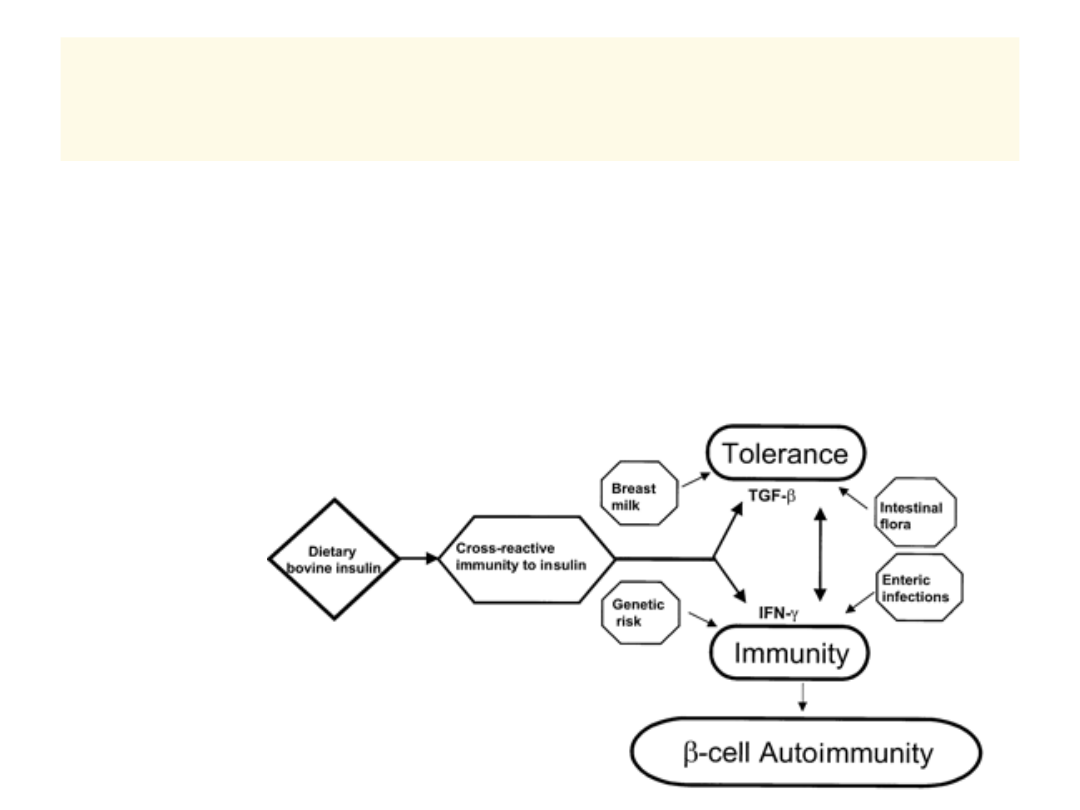
ROLA DIETY: Białka mleka krowiego
jako czynnik diabetogenny
• 5 głównych białek (w tym kazeina, albumina, insulina
wołowa)
• Główne teorie udziału:
–
Mimikra molekularna & wiek
dziecka w momencie
wprowadzenia mleka do diety
–
Załamanie tolerancji antygenów
pokarmowych w związku z
zaburzeniami regulacji w GALT

29
Za i przeciw mlecznej teorii
cukrzycy…
• Za:
– obecność
przeciwciał
wobec białek mleka u
chorych na cukrzycę 1
– silna
odpowiedź
komórkowa
wobec białek
mleka u chorych
– podobieństwo
sekwencji
białek mleka i
autoantygenów w
cukrzycy
• podwyższone miano
przeciwciał wobec
insuliny
wołowej
u dzieci
nie karmionych piersią
• Przeciw:
– Nie wszystkie badania
potwierdzają
obserwacje
– Rózne nasilenie reakcji
immunologicznej
– Reakcja u zdrowych
osób podobna do
obserwowanej u
chorych
– Problemy
metodologiczne
30
ROLA DIETY: zmiany w
układzie odpornościowym
jelita (GALT)
Dwie możliwe odpowiedzi
wobec antygenu
pokarmowego:
-
tolerancja
-
immunizacja

31
Dowody na udział GALT w
etipatogenezie cukrzycy typu 1
• Dieta modyfikuje rozwój cukrzycy
autoimmunologicznej u zwierząt modelowych
(NOD, BB) poprzez rozwój autoreaktywnych
cytotoksycznych limfocytów T
• Limfocyty T naciekające wyspy trzustkowe
wykazują ekspresję receptora dokowania
związanego z jelitem - integryny 7
• Transfer limfocytów T z węzłów krezkowych
myszy cukrzycowych NOD wywołuje cukrzycę u
biorców
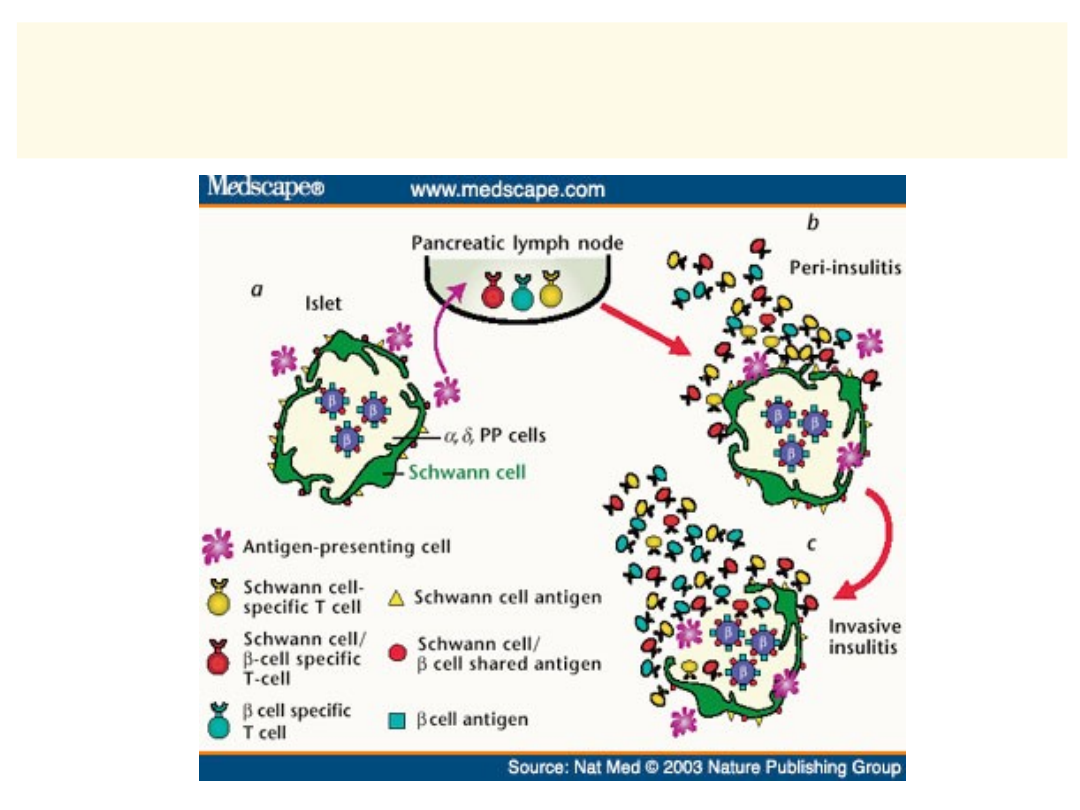
32
Rola komórek Schwanna w
autoimmunizacji wobec wysp
trzustkowych

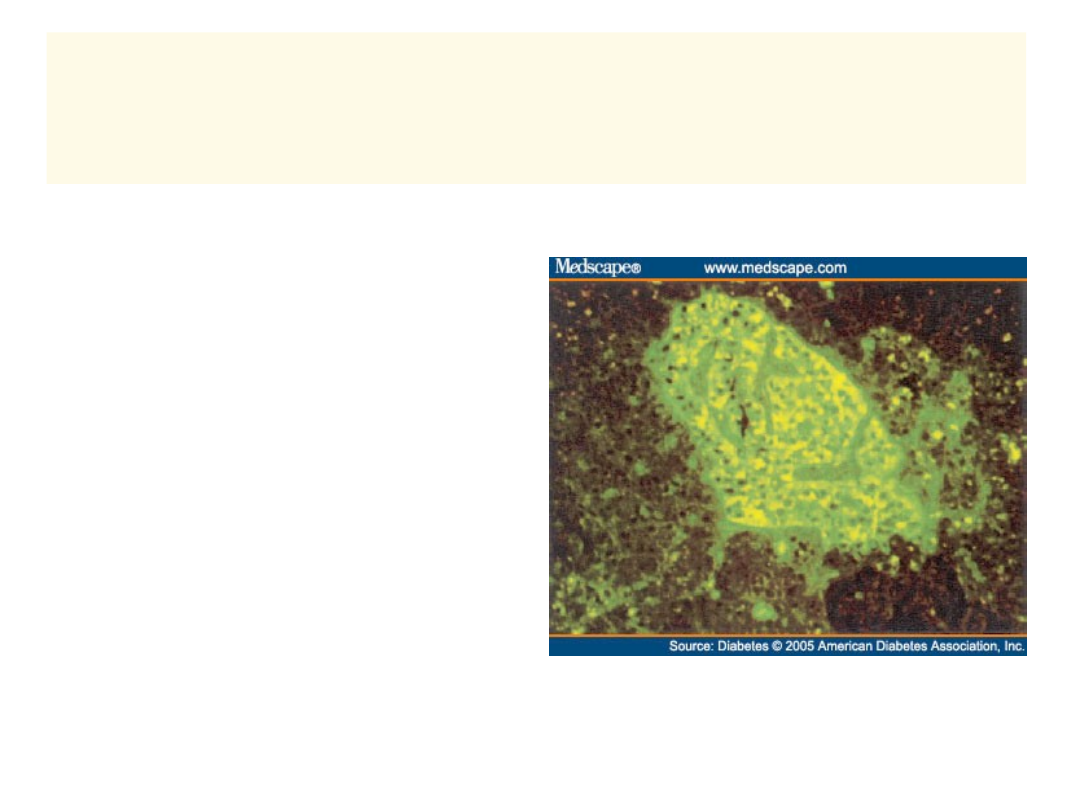
33
Jak giną komórki beta w cukrzycy
typu 1?
• APOPTOZA
– Fas-FasL
– Perforyna
– Uszkodzenie przez wolne rodniki tlenowe
• Kolejność gromadzenia się komórek układu
odpornościowego w wyspach trzustkowych w
trakcie insulitis:
– Makrofagi i komórki dendrytyczne
– Limfocyty T CD4+, CD8+
– Komórki NK
– Limfocyty B
34
Infiltracja wysp trzustki przez komórki
zapalne prowadzi do selektywnego
zniszczenia komórek ß
• Predyspozycja
genetyczna i czynniki
środowiskowe
• Przeciwciała
• Auto-reaktywne
limfocyty T
• Aktywacja odpowiedzi
zapalnej
– dopełniacz
– makrofagi
– cytokiny i MMP

35
CUKRZYCA typu I – KONSEKWENCJE
NIEDOBORU INSULINY (3P)
• GLIKEMIA NA CZCZO > 126 mg/dL
• Hiperglikemia
osmotyczne zagęszczenie
cytoplazmy (odwodnienie komórek) zaburzenia
wodno-elektrolitowe (HIPERKALIEMIA,
pseudohiponatremia)
• Niedostateczna resorpcja zwrotna glukozy w
nerkach
glikozuria
• P
oliuria
+
glikozuria
diureza osmotyczna
odwodnienie
P
olidypsja
• Brak insuliny zmniejszony transport GLC do
cytoplazmy „wygłodzenie” komórek uczucie
głodu
P
olifagia
36
OBJAWY I KONSEKWENCJE
HIPERGLIKEMII – cd.
•
poliuria
• polidypsja
• polifagia
•
• utrata masy ciała, nudności, wymioty
• zmęczenie, zawroty głowy
• drażliwość
•
• zaburzenia widzenia (utrata ostrości wzroku)
• sucha, ciepła skóra.
• infekcje skóry i śluzówek, nawracające,
trudno
gojące się
• suchość w ustach
• impotencja
Ostrej:
Przewlekłej:

37
POWIKŁANIE CUKRZYCY TYPU 1 –
KWASICA KETONOWA - 1
• Konsekwencja
nadprodukcji
ketokwasów
z aminokwasów i
kwasów tłuszczowych w wątrobie
• Hiperglikemia
> 250 mg/dL +
ketoza/ketonemia
+
kwasica
(pH<7.3, HCO
3
<15 mEq/L)

38
KWASICA KETONOWA - 2
• Objawy (poza 3P) rozwijają się w ciągu 1-2 dni :
• wymioty,
• ospałość,
• bóle brzucha (
u dzieci mogą być I objawem choroby
),
• śpiączka;
• Normo- lub hiperkaliemia z hipokalią, pseudohiponatremia
• Zapach acetonu („owocowy”) w wydychanym powietrzu
• Obniżone ciśnienie krwi (hipowolemia) aż do objawów
niewydolności krążenia
• Tachykardia (kompensacja hipowolemii)
• Przyspieszony i pogłębiony oddech (kompensacja kwasicy)

39
CUKRZYCA TYPU II
• Obwodowa insulinooporność
• Zaburzenia sekrecji insuliny:
hiperinsulinemia reaktywna
hipoinsulinemia z wyczerpania
komórek β
• Nadprodukcja glukozy w wątrobie
• Znaczna,
powoli narastająca
hiperglikemia

40
ZABURZENIA METABOLICZNE W
CUKRZYCY TYPU II
• Nadwaga (
czynnik ryzyka, przyczynowy –
TAKŻE U DZIECI
)
• Hiperlipidemia / hipertrójglicerydemia
• Obniżony poziom HDL
• Nadciśnienie tętnicze
• Obniżona fibrynoliza
• Choroba wieńcowa serca
• Nadmierna aktywność PPARγ2 stwierdzona
w tkance tłuszczowej osób otyłych
ZESPÓŁ INSULINOOPORNOŚCI, ZESPÓŁ X, ZESPÓŁ METABOLICZNY

41
PPARγ
• PPARγ – peroxisome proliferator-activated
receptor
• Czynnik transkrypcyjny
• Kontrola proliferacji
• Kontrola metabolizmu cukrów
• Kluczowy dla różnicowania preadipocytów
w adipocyty
• Stymuluje syntezę i gromadzenie lipidów (lipogenezę)
• Receptor tiazolidynodionów (substancji
(leków) uczulających na insulinę)

42
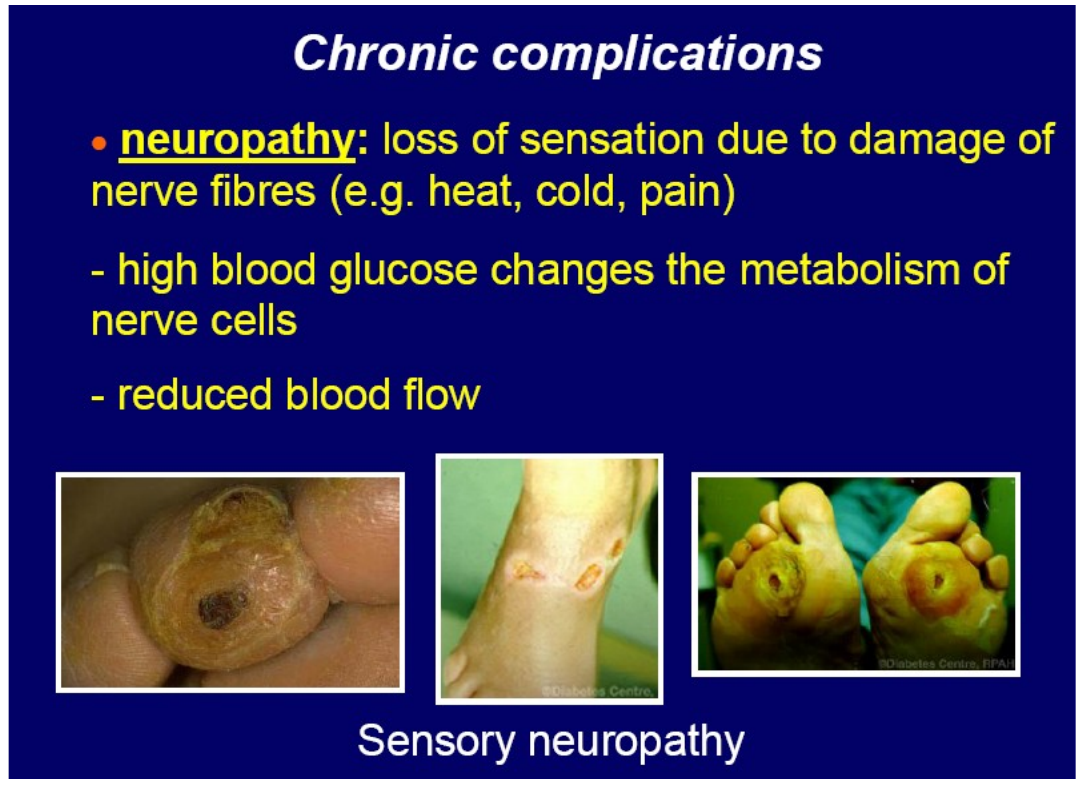
POWIKŁANIA CUKRZYCY TYPU II
• HIPERGLIKEMIA
GLIKACJA
przedwczesne
starzenie się?
• USZKODZENIA MIKROKRĄŻENIA
• Neuropatie
obwodowe (somatyczne, autonomiczne)
• Nefropatia
(uszkodzenie kłębkówmikroalbuminuria)
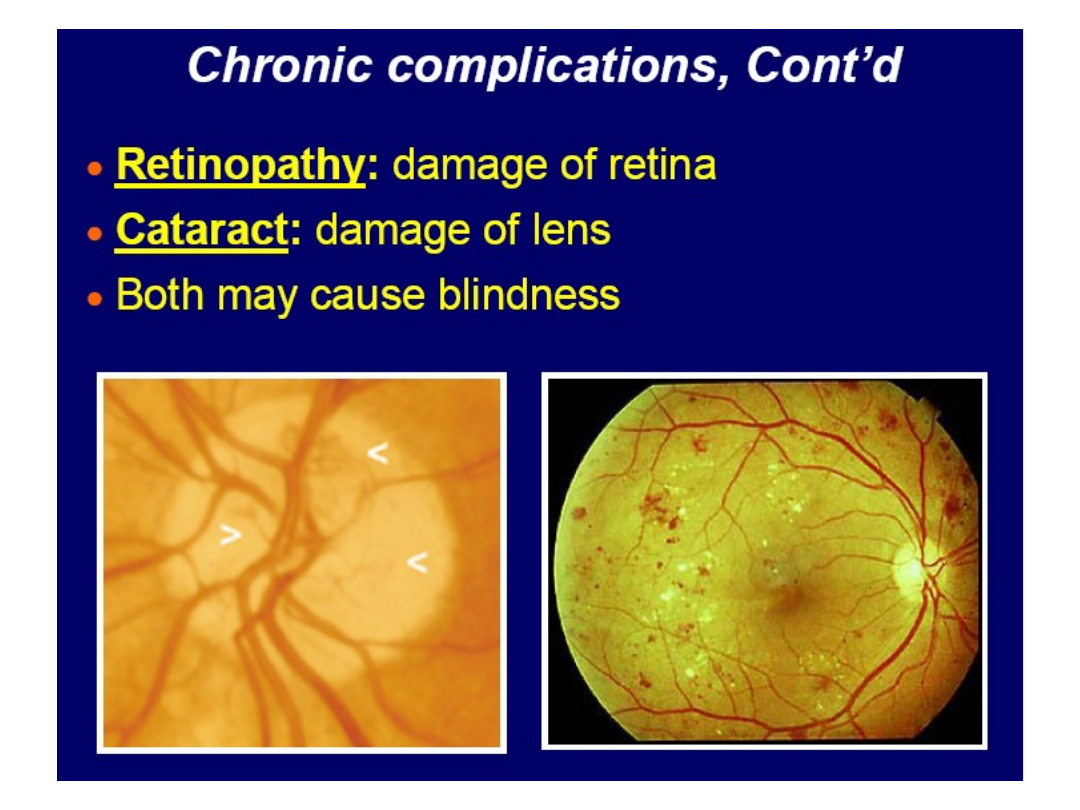
• Retinopatia
(uszkodzenie naczyń siatkówki) utrata wzroku
• USZKODZENIA MAKROKRĄŻENIA
• Miażdżyca
• Choroba wieńcowa serca
• „STOPA CUKRZYCOWA”
• Neuropatia Zanik czucia bólu
• Zaburzone krążenie w drobnych naczyniach skóry stopy
• Zmiany troficzne owrzodzenia
43
Konsekwencją ‘stopy
cukrzycowej’ może być
amputacja
Amputacje 15-krotnie! Częstsze u chorych na cukrzycę typu II
44

45
Zespół hiperglikemii
hiperosmotycznej bez ketozy
• Powikłanie:
• cukrzycy typu II
• ostrego zapalenia trzustki
• silnej infekcji
• zawału serca
• Glikemia > 600 mg/dL
• Osmolalność osocza >310 mOsm/L
• OBJAWY:
• hiperosmotyczne odwodnienie komórek nerwowych
zaburzenia świadomości i inne neurologiczne,
• odwodnienie i pragnienie
+
-

46
HIPOGLIKEMIA
• Poziom glukozy poniżej 50 mg/dL
• Obniżona podaż – głodzenie
• Głód spowodowany brakiem pokarmu
• Anoreksja (GŁÓD PSYCHOGENNY)
• Nadmierne zużycie w stosunku do podaży
• Nasilony metabolizm (produkcja ATP)
– Wysiłek fizyczny
– Stymulacja hormonalna (T3, T4)
• Hiperinsulinizm (insulinoma)
• Przedawkowane leki przeciwcukrzycowe
(INSULINA)
• Alkoholizm lub nadużycie alkoholu

47
HIPOGLIKEMIA - zaburzenia
• Pierwotne zaburzenia kliniczne –
ośrodkowy układ nerwowy
– GLUKOZA jest podstawowym źródłem
energii w OUN
• UWAGA: przy długotrwałym niedoborze
glukozy (np. długotrwałe głodzenie),
każda komórka organizmu ulega
uszkodzeniu

48
OBJAWY HIPOGLIKEMII
• Uczucie głodu
• Drażliwość
• Nadmierne pocenie się
• Zawroty głowy
• Senność
• Dezorientacja
• Zaburzenia mowy
• Lęk i/lub osłabienie
• „koszmary nocne”
• Zlewne poty we śnie
• Zmęczenie, drażliwość i/lub dezorientacja po
obudzeniu

49
Efekt Somogyi w cukrzycy leczonej
insuliną
• Insulina HIPOGLIKEMIA wzrost
poziomu katecholamin, glukagonu, kortyzolu
i STH wzrost mobilizacji i produkcji glukozy
(glikogenoliza, glukoneogeneza)
HIPERGLIKEMIA oporność na insulinę
• Zjawisko cykliczne, występuje nawet przy
bezobjawowej hipoglikemii
• Zapobieganie – dokładne dawkowanie
insuliny w celu uzyskania
NORMOGLIKEMII

50
Wykład nie może być
umieszczony na stronie WWW
bez zgody autora zawartej w
pliku.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
Wyszukiwarka
Podobne podstrony:
Patofizjologia zaburzeń gospodarki węglowodanowej
Zaburzenia gospodarki węglowodanowej u kobiet w ciąży
9 ZABURZENIA GOSPODARKI WĘGLOWODANOWEJ
01 Wybrane zaburzenia gospodarki węglowodanowejid 2675 ppt
WYBRANE ZABURZENIA GOSPODARKI WĘGLOWODANOWEJ
Zaburzenia gospodarki węglowodanowej
07 Patofizjologia zaburzeń gospodarki lipidowej zespół metaboliczny
Zaburzenia gospodarki węglowodanowej u kobiet w ciąży
Zaburzenia gospodarki wodno elektrolitowej, Patofizjologia, Ćwiczenia 1-2 (zapalenie, wstrząs, RKZ)
Wykład 5 Patofizjologia zaburzeń odporności AIDS2
Patofizjologia zaburze ä jonowych
Patomechanizmy zaburzeń gospodarki wapniowo fosforanowej; osteoporoza
Diagnostyka laboratoryjna zaburzen gospodarki lek 2010
Zaburzenia gospodarki wodno-elektrolitowej, Prywatne(1)
Choroby przytarczyc i zaburzenia gospodarki wapniowo fosforanowej
PATOFIZJOLOGIA ZABURZEŃ IMMUNOLOGICZNYCH, Wykłady
więcej podobnych podstron