
Choroby układu
pozapiramidowego
Piotr Janik
Klinika Neurologii AM
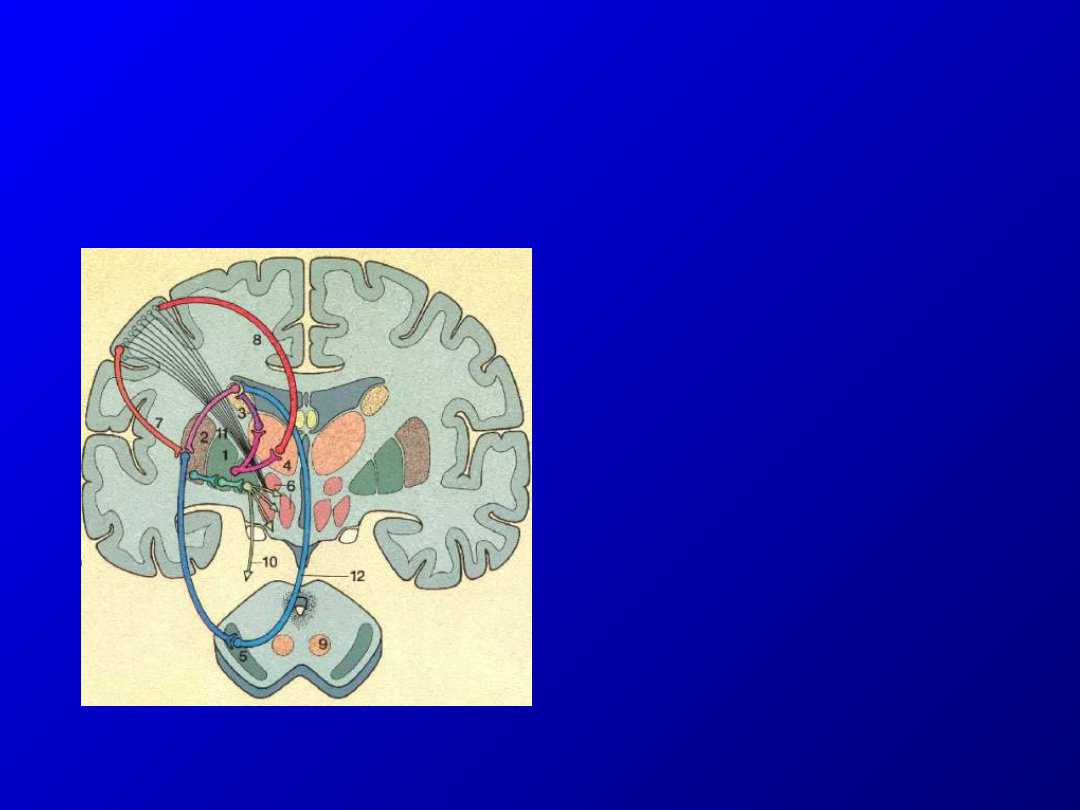
Schemat układu
Schemat układu
pozapiramidowego
pozapiramidowego
• 1 gałka blada
• 2 skorupa
• 3 jądro ogoniaste
• 4 wzgórze
• 5 istota czarna
• 6 jądro niskowzgórzowe
• 7-8 połączenie z korą
• 9 jądro czerwienne
• 10 połączenia z rdzeniem
• 11 droga piramidowa
• 12 połączenia pomiędzy
jądrami

Rola układu
pozapiramidowego
• regulacja napięcia mięśniowego i
postawy ciała
• tworzenie automatyzmów
ruchowych

Objawy uszkodzenia układu
pozapiramidowego
• Zaburzenia hipokinetyczne
- spowolnienie ruchowe
- sztywność mięśni
• Zaburzenia hiperkinetyczne (ruchy
mimowolne)
- drżenie
- dystonia
- tiki
- pląsawica
- mioklonie
- atetoza

Parkinsonizm - podział
•
parkinsonizm pierwotny
choroba Parkinsona; 75% zespołów
parkinsonowskich
• parkinsonizm objawowy (wtórny); 10%
- pozapalny
- polekowy (neuroleptyki, cinnarizina, flunarizina)
- w przebiegu wodogłowia normotensyjnego
- poanoksyjny
- toksyczny (CO, MPTP)
- pourazowy
- naczyniowy
- w przebiegu guza mózgu

Parkinsonizm - podział
• parkinsonizm-plus; 15%
zanik wieloukładowy (MSA)
postępujące porażenie nadjądrowe (PSP)
zespoły otępienne (choroba Alzheimera,
otępienie z ciałami Lewy’ego, otępienie
czołowo-skroniowe)
zwyrodnienie korowo-podstawne
• dziedziczne choroby zwyrodnieniowe
choroba Wilsona
choroba Huntingtona
choroba Hallervordena-Spatza

Choroba Parkinsona
postępujące schorzenie układu
pozapira-midowego polegające na
zaniku komórek istoty czarnej
produkujących dopaminę oraz
obecności ciał Lewy’ego w badaniu
histopatologicznym
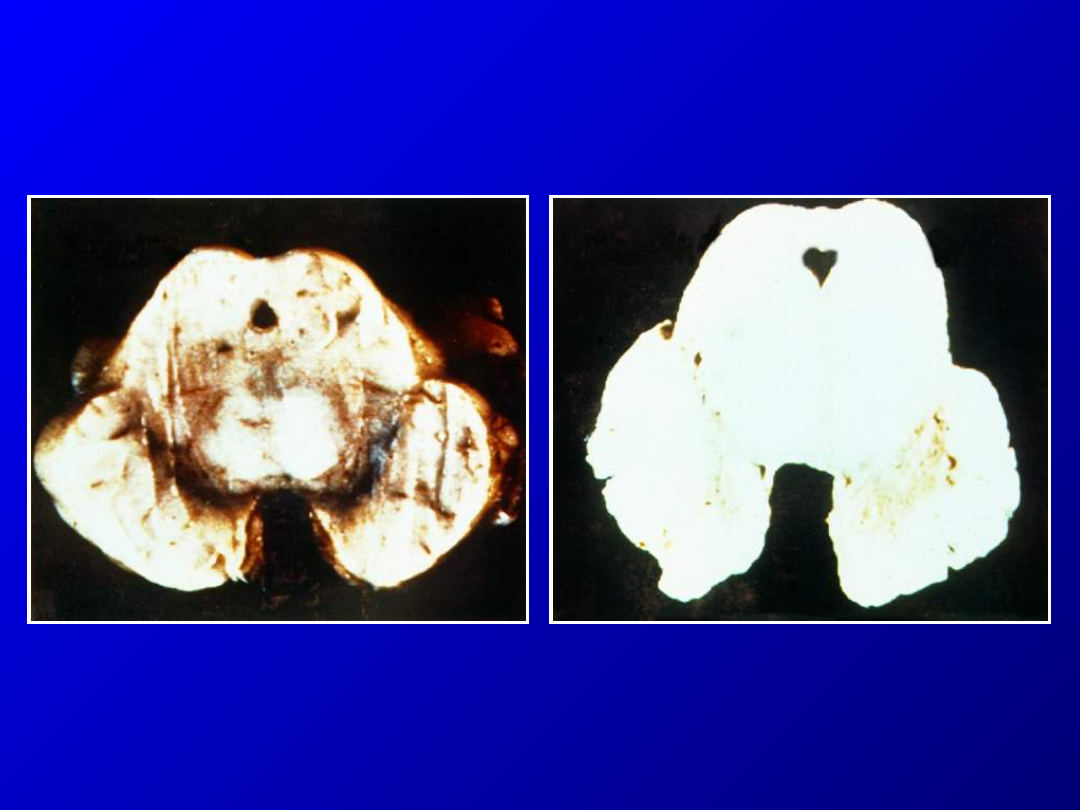
Norma
Norma
Choroba
Choroba
Parkinsona
Parkinsona
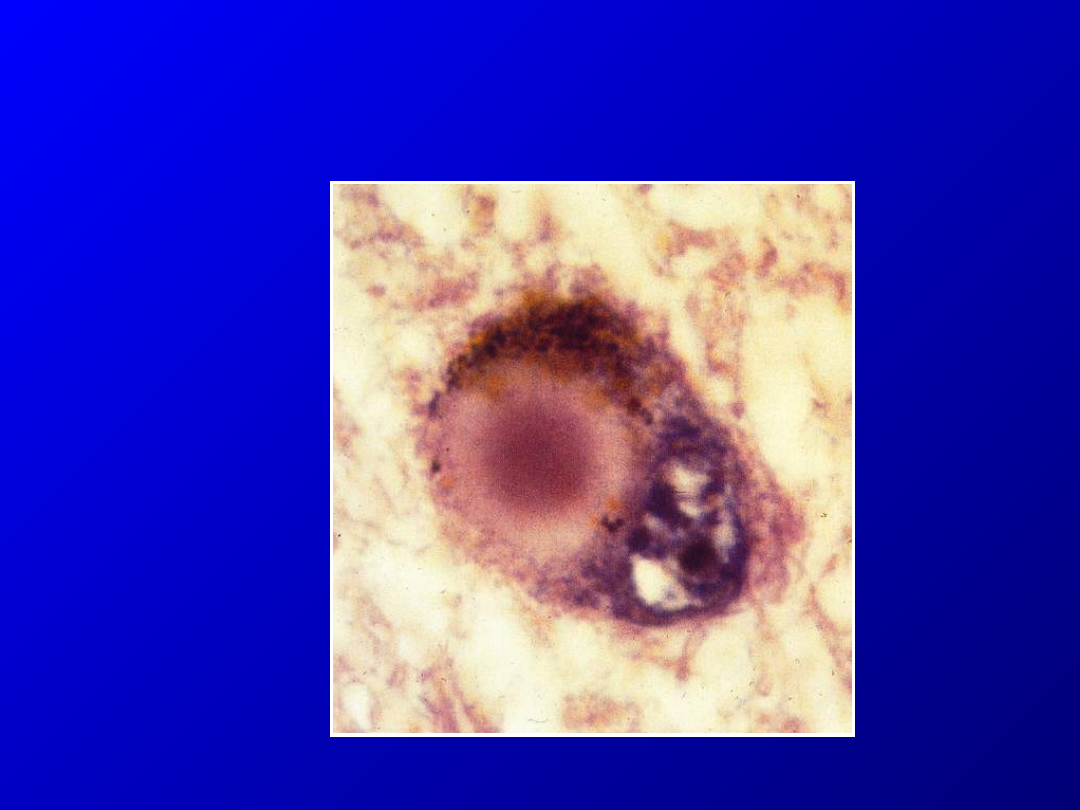
Ciało Lewy’ego

Choroba Parkinsona
Epidemiologia
•
początek choroby ok. 55 rż (40-70)
parkinsonizm o wczesnym początku (<40
rż)
parkinsonizm młodzieńczy (początek < 20
rż)
możliwe zachorowanie po 70 rż
•
częstość występowania: 160 / 100 tys. osób
w 70 rż: 550 / 100 tys.
•
płeć - mężczyźni : kobiety 1,5:1
•
zachorowalność: 120 nowych przypadków /
100 000 osób w ciągu roku
•
liczba chorych w Polsce: 60 - 80 tys.

Choroba Parkinsona
Epidemiologia
• 2% ryzyko PD dla populacji ogólnej
• 5-6% ryzyko PD jeśli chorobą
dotknięty jest ojciec lub matka
• 5-6% ryzyko PD jeśli choruje brat
lub siostra
• 20-40% ryzyko PD jeśli choruje
jeden z rodziców i rodzeństwo
Lazarini AM et al.. Neurology 1994; 44: 499-506

Czynniki ryzyka choroby
Parkinsona
-
wiek
- płeć męska
- występowanie choroby u bliskich
krewnych
- środowisko wiejskie (kontakt z
pestycydami?)

Czynniki zmniejszające ryzyko
wystąpienia choroby
Parkinsona:
-
palenie papierosów
niepewne:
- kawa, herbata, alkohol
- estrogeny
- niesterydowe leki przeciwzapalne

Etiologia choroby Parkinsona -
nieznana
• Czynniki genetyczne
• Czynniki środowiskowe
- toksyczne ?
- zapalne ?
prawdopodobnie oba czynniki są istotne

Choroba Parkinsona
Rozpoznanie
KLINICZNE (brak testu diagnostycznego)
Kryteria diagnostyczne:
• spowolnienie ruchowe
• przynajmniej jeden z następujących objawów:
- drżenie spoczynkowe (4-6 Hz)
- sztywność mięśniowa
- zaburzenia postawy ciała
Dodatkowe kryteria:
- zazwyczaj jednostronny początek
- brak innych objawów neurologicznych
- dobra odpowiedź na lewodopę
- postępujący przebieg
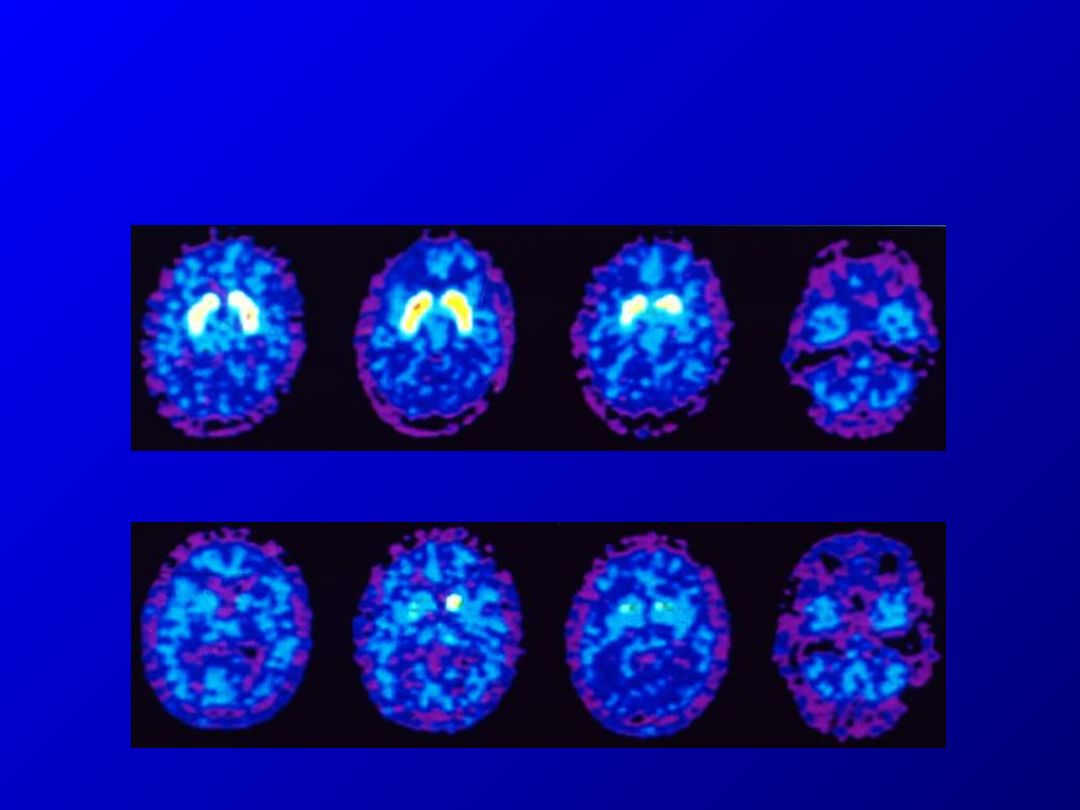
Sequential PET Scans
Sequential PET Scans
Using Fluorine-18-
Using Fluorine-18-
Levodopa
Levodopa
Normal Control
Parkinson’s Disease
Courtesy of K.L. Leanders, M.D.

Choroba Parkinsona -
podstawowe objawy
drżenie spoczynkowe
spowolnienie ruchowe
wzmożenie napięcia mięśniowego
(sztywność)
zaburzenia odruchów postawnych
pochylona sylwetka ciała
objaw przymrożenia (freezing)

Drżenie
• spoczynkowe (zmniejsza się podczas
ruchu dowolnego; 4-6 Hz)
ręka
- liczenie pieniędzy
- kręcenie pigułek
broda i usta („rabbit syndrome”)
nie ma drżenia głowy w PD
nasilenie drżenia podczas chodu
• pozycyjne i kinetyczne (związane z
ruchem) - w późnym okresie choroby,
zawsze mniej nasilone niż spoczynkowe

Sztywność mięśni
Opór przy badaniu ruchów biernych
kończyn, poruszaniu głową lub tułowiem
jednakowa przy poruszaniu w każdym
kierunku badaną kończyną lub głową („rura
ołowiana”)
objaw „koła zębatego” – współistnienie
drżenia spoczynkowego i sztywności
objaw „poduszki powietrznej”- sztywność
mięśni przykręgosłupowych

Spowolnienie ruchowe
• Bradykinezja - powolne ruchy, trudności
w zapoczątkowaniu ruchu, zaburzenie
automatyzmów ruchowych;
wg chorych: osłabienie, niedowład
kończyny
• Hipokinezja - zmniejszenie amplitudy
ruchu podczas szybkiego powtarzania
czynności ruchowej

Bradykinezja i hipokinezja
- zaburzenia chodu: chód jest wolny, drobnymi
krokami, pociąganie nogami, szuranie
stopami, brak balansowania rękoma przy
chodzeniu
- trudności w wykonywaniu codziennych
czynności (golenie, mycie, zapinanie
guzików, czesanie) - niesprawność
- bradykinezja tułowia: trudności w obracaniu
się w łóżku z boku na bok i podnoszeniu się z
krzesła
- twarz maskowata - bez emocji, rzadkie
mruganie, znieruchomiałe spojrzenie
- mowa cicha, monotonna, niewyraźna;
zaburzenia połykania,
- mikrografia, ślinotok

Zaburzenia odruchów
postawnych
powodują zaburzenia równowagi,
upadki, w końcu utratę zdolności
samodzielnego utrzymywania pozycji
stojącej a nawet trudności w
utrzymywaniu pozycji siedzącej
chód drepczący, szybki; pacjent podąża
za swoim uciekającym środkiem
ciężkości; przyspieszanie chodu ma na
celu zapobieganiu upadkom
badanie przedmiotowe: retropulsja

Freezing – objaw
przymrożenia
Przejściowa niemożność wykonania ruchu
dowolnego; pojawia się nagle, trwa kilka sekund
• nagłe zatrzymanie w czasie chodzenia lub
niemożność ruszenia z miejsca; np. przejście przez
ulicę, wejście do windy, przejście przez drzwi
obrotowe; zbliżanie się do celu; zmniejsza się przy
chodzeniu po schodach
• częsta przyczyna upadków
• metody „przełamywania” przymrożenia:
- przechodzenie ponad przedmiotami
- wysokie unoszenie nóg
- rytmiczna, marszowa muzyka (walkman)

• zaparcia
• ślinotok
• wzmożona potliwość
• naoliwienie skóry, łojotok
• chłodna skóra
• zaburzenia w oddawaniu moczu
• impotencja
• hipotonia ortostatyczna
• zaburzenia połykania
Choroba Parkinsona
Zaburzenia autonomiczne

Choroba Parkinsona
inne objawy kliniczne
• bóle i parestezje (ból barku)
• zmęczenie
• depresja
• bradyfrenia (spowolnienie
myślowe)
• otępienie (ok. 20%)

Choroba Parkinsona
różnicowanie
• Drżenie samoistne
• wtórne zespoły parkinsonowskie
rzadziej:
• otępienie
• depresja ze spowolnieniem
• niedowład połowiczy
• choroba zwyrodnieniowa stawów
biodrowych

Drżenie samoistne
objawy kliniczne
• drżenie pozycyjne i kinetyczne (związane
z ruchem) rąk, często asymetryczne;
drżenia spoczynkowego nie ma lub jest
znacznie mniej nasilone niż pozycyjne;
drżenie nóg bardzo rzadkie;
• drżenie głowy o typie przeczenia (nie-
nie) lub potakiwania (tak-tak)
• drżenie głosu
• nie ma innych objawów poza drżeniem
• pismo zaburzone ale litery duże

Drżenie samoistne
• najczęstsza choroba układu
pozapiramidowego: 0,4-3,9%; częściej > 65rż
• przypadki rodzinne (początek w młodszym
wieku) i sporadyczne (w starszym wieku)
• bardzo powolny przebieg na przestrzeni lat
• korzystny wpływ alkoholu na drżenie
• MR, CT głowy – prawidłowe
• czasami współistnieje z chorobą Parkinsona

Drżenie samoistne
Leczenie
• Propranolol (80-240mg/dobę)
• Prymidon 50mg-250mg/dobę
• Gabapentyna, topiramat
• Klonazepam, alprazolam
• Klozapina
• DBS

Choroba Parkinsona -
różnicowanie
Choroba Parkinsona
• Początek
jednostronny; objawy
asymetryczne
• Drżenie jest
pierwszym objawem u
70% chorych
• Dobra reakcja na
lewodopę
• Zaburzenia postawne
dołączają się po kilku
latach choroby
• Nie ma innych
objawów ogniskowych
poza parkinsonizmem
Zespoły
parkinsonowskie
•
Początek obustronny,
często symetryczny
•
Drżenie spoczynkowe
występuje rzadko
•
Brak odpowiedzi na
leczenie lewodopą
•
Wczesne zaburzenia
postawy ciała i upadki
•
Obecne objawy
ogniskowe wskazujące
na zespół
parkinsonizm-plus

Parkinsonizm-plus
• Porażenie postępujące nadjądrowe
:
oftalmoplegia, wczesne zaburzenia
postawne, dystonia szyi, głębokie zmarszczki
na czole, odwodzenie ramion przy chodzeniu
• Zanik wieloukładowy:
dysautonomia, zespół
móżdżkowy, piramidowy, porażenie strun
głosowych, dystonia po lewodopie
• Otępienie z ciałami Lewy’ego:
fluktuacje
funkcji poznawczych, halucynacje wzrokowe,
omdlenia, nadwrażliwość na lewodopę i
neuroleptyki, upadki
• Choroba Alzheimera:
otępienie poprzedza
parkinsonizm
• Zwyrodnienie korowo-podstawne
:
jednostronna sztywność i dystonia, apraksja,
zaburzenia czucia korowego, mioklonie,
objaw obcej ręki

Parkinsonizm objawowy
• parkinsonizm ograniczony do
kończyn dolnych („lower body
parkinsonism”) – naczyniowy,
wodogłowie normotensyjne
• przyjmowanie neuroleptyków –
polekowy
• narażenie na toksyny – toksyczny
• przebyty encephalitis - pozapalny

Diagnostyka parkinsonizmu
Magnetyczny rezonans
mózgu
• obraz prawidłowy - choroba Parkinsona
• uogólniony zanik mózgu i hipokampa -
AD
• zanik płatów czołowych i skroniowych –
otępienie czołowo-skroniowe (FTD)
• jednostronny zanik mózgu - CBD
• zmiany w gałce bladej i moście („hot
cross bun”); zanik móżdżku – MSA
• zanik śródmózgowia – PSP

Diagnostyka parkinsonizmu
Magnetyczny rezonans
mózgu
• zmiany w skorupie – choroba Wilsona
• objaw oczu tygrysa w gałce bladej –
choroba Hallervordena-Spatza
• zanik jądra ogoniastego - ch. Huntingtona
• liczne ogniska lakunarne w strukturach
głębokich mózgu - parkinsonizm
naczyniowy
• poszerzenie układu komorowego - z.
Hakima

Choroba Parkinsona
Leczenie
• wyłącznie objawowe
• nie ma leku, który hamowałby
postęp choroby lub wpływał na
naturalny jej przebieg

Leczenie choroby Parkinsona
Leki
• prekursor dopaminy –
lewodopa+benserazyd/karbidopa
• agoniści receptora dopaminergicznego -
ropinirol, pramipeksol, piribedil
• blokowanie metabolizmu dopaminy
inhibitory MAO-B – selegilina, rasagilina
inhibitory COMT – entakapon, tolkapon
• Amantadyna
• leki antycholinergiczne – triheksyfenidyl,
biperiden, pridinol

Lewodopa
• najskuteczniejszy lek w chorobie Parkinsona
• podawana z obwodowym inhibitorem
dekarboksylazy aminokwasów aromatycznych:
l-dopa+benserazyd (Madopar)
l-dopa+karbidopa (Nakom, Sinemet CR)
• dostępne w Polsce preparaty:
konwencjonalne (Madopar, Nakom)
o powolnym uwalnianiu/przedłużonym
działaniu
(Madopar HBS, Sinemet CR)
tabletki rozpuszczalne o szybkim działaniu
(Madopar)

Objawy reagujące
na leczenie lewodopą
-
spowolnienie ruchowe
- sztywność mięśniowa

Objawy nie reagujące
na leczenie lewodopą
- drżenie (czasami jest poprawa)
- zaburzenia postawy
- freezing
- objawy wegetatywne

Lewodopa
powikłania
wczesne:
- nudności, wymioty
- spadek ciśnienia krwi
długotrwałego leczenia:
- fluktuacje ruchowe
- dyskinezy polekowe
- objawy psychotyczne

Fluktuacje ruchowe
występowanie stanów „on” i „off”
- objaw wyczerpania dawki (wearing-off)
- brak działania pojedyńczej dawki
lewodopy (missing pill)
- opóźnienie działania lewodopy
- nagłe lub nieprzewidywalne „off”
- zmienne działanie l-dopy (związane z
posiłkiem)
- słabe działanie lewodopy pod koniec
dnia

Fluktuacje ruchowe
Leczenie
• ↑ częstość dawkowania lewodopy
(krótsze przerwy pomiędzy dawkami)
• zamienić preparaty o przedłużonym
działaniu (HBS, CR) na standardowe o
krótszym działaniu
• kombinacja postaci lewodopy o
przedłużonym działaniu i standardowej
• dołączyć agonistę dopaminergicznego
lub inny leki przeciwparkinsonowski
• zalecić przyjmowanie posiłków
białkowych w jednej dawce wieczornej

Dyskinezy
- pląsawicze
- dystoniczne
- miokloniczne

Dyskinezy po lewodopie -
mechanizm powstawania
Zniszczenie zakończeń
presynaptycznych neuronów
dopaminergicznych istoty czarnej
powoduje niemożność magazynowania
dopaminy i pulsacyjną stymulację
receptorów dopaminy prążkowia co
prowadzi do ich nadwrażliwości
Albin i wsp. Neurology 2003

Dyskinezy pląsawicze
czynniki ryzyka
• Młodszy wiek
• Większy stopień zniszczenia drogi
nigrostriatalnej (dłuższy czas trwania
choroby)
• Dawka lewodopy
• Czas leczenia lewodopą

Dyskinezy związane z
lewodopą
• związane z wysokim stężeniem
lewodopy w mózgu – fazy „on”
- dyskinezy szczytu dawki (pląsawicze i
dystoniczne)
• związane z niskim stężeniem lewodopy
w mózgu – fazy „off”
- dyskinezy dystoniczne końca dawki
(dystonia wczesnego poranka)
- dyskinezy dwufazowe (pląsawicze i
dystoniczne)

Zaburzenia psychiatryczne
związane
z leczeniem lewodopą:
• ostre zaburzenia świadomości
(dezorientacja, splątanie)
• bardzo żywe marzenia senne i koszmary
senne
• łagodne halucynacje z zachowanym
wglądem (omamy rzekome)
• objawy psychotyczne: halucynacje
(wzrokowe),
urojenia

Objawy psychotyczne -
mechanizm powstawania
stymulacja receptora
dopaminergicznego poza
układem
nigrostriatalnym
(kora mózgowa i układ limbiczny)

Objawy psychotyczne
postępowanie
• Zmniejszyć dawkę (lub odstawić)
wszystkie leki przeciwparkinsonowskie z
wyjątkiem lewodopy
• zmniejszyć dawkę lewodopy, zaczynając
od dawki wieczornej
• podać atypowy neuroleptyk – klozapina,
kwetiapina
• podać inhibitor esterazy cholinowej –
donepezil, riwastygmina

Agoniści receptora
dopaminergicznego
• grupa leków ustępująca skutecznością
tylko lewodopie
• rzadziej powodują powikłania ruchowe
(dyskinezy, fluktuacje ruchowe)
• częstsze niektóre objawy niepożądane
(senność, halucynacje, obrzęki nóg)
• rekomendoweane: ropinirol (Requip),
pramipeksol (Mirapexin)
mniej skuteczny: pirybedil (Pronoran)

Agoniści receptora
dopaminergicznego
Wskazania:
1. Monoterapia - wczesna faza PD u osób
< 65 rż; (mniejsze ryzyko dyskinez i
gluktuacji niż lewodopa; odłożenie w
czasie wprowadzenie lewodopy)
2. Politerapia (z lewodopą) -
zaawansowana postać PD:
zmniejszenie nasilenia dyskinez i
fluktuacji

Inhibitory MAO-B
• selegilina
• rasagilina
Wskazania:
1. monoterapia w fazie wczesnej PD:
opóźnienie konieczności
wprowadzenia lewodopy (rasagilina)
2. wzmocnienie i wydłużenie działania
lewodopy w zaawansowanej postaci
choroby

Inhibitory COMT
• entakapon, tolkapon
• podawane zawsze z lewodopą w
celu wydłużenia jej działania (fazy
„on”) i skrócenia fazy „off”
• bardzo drogie

Amantadyna
mechanizm działania
• Nasilenie transmisji
dopaminergicznej (zmniejszenie
głównych objawów choroby)
• Działanie cholinolityczne (↓
drżenia)
• Blokowanie receptorów NMDA
kwasu glutaminowego (↓ dyskinez)

Leki antycholinergiczne
• biperiden, pridinol, triheksyfenidyl,
• liczne objawy niepożądane,
stosować wyłącznie u osób < 65rż
Wskazania:
1.
drżenie
2.
młodzieńcza postać choroby
Parkinsona (PARK2)
3.
dyskinezy dystoniczne po lewodopie

Choroba Parkinsona
Leczenie chirurgiczne
Wskazania: gdy leczenie farmakogiczne
jest już niewystarczające
Rodzaje:
- blokowanie odhamowanych struktur
mózgu (stymulacja głębokich struktur
mózgu)
- niszczenie odhamowanych struktur
mózgu (stereotaksja)
- operacje odtwarzające (przeszczepy
płodowych komórek
dopaminergicznych) – nie wykonywane

Stereotaksja
-
talamotomia
wskazania: dominujące drżenie
- palidotomia
wskazania: dominujące dyskinezy
polekowe
fluktuacje ruchowe

Głęboka stymulacja mózgu
(DBS)
• jądro niskowzgórzowe i gałka blada
(fluktuacje, dyskinezy)
• wzgórze (drżenie)
DBS:
• nie niszczy struktury mózgu w
sposób nieodwracalny (blok
depolaryzacyjny)

Zabieg chirurgiczny
wykonywany najczęściej
(operacja z wyboru)
Głęboka stymulacja jądra
niskowzgórzowego (DBS)

Dystonia
przetrwałe, powtarzające się
skurcze mięśni powodujące
skręcające ruchy różnych części
ciała, które mogą prowadzić do
nieprawidłowej, przymusowej i
utrwalonej postawy

Klasyfikacja dystonii
Umiejscowienie
•
ogniskowa
• segmentalna
• wieloogniskowa
• uogólniona
• połowicza

Klasyfikacja dystonii
Etiologia
- dystonia pierwotna
- dystonia objawowa
- dystonia w przebiegu chorób
zwyrodnieniowych mózgu

Dystonia pierwotna
• zawsze dystonia, może być drżenie
• przyczyna: zaburzenia neurochemiczne
• najczęściej u dorosłych, sporadyczna
• umiejscowienie
ogniskowa – ½ przypadków
segmentalna – 1/3 przypadków
uogólniona – 1/6 przypadków

Dystonia pierwotna
• Sporadyczna
- początek u dorosłych; ogniskowe
• Genetycznie uwarunkowana (rodzinna)
- początek u dzieci, uogólnione
- początek u dorosłych, zwykle ogniskowe
- dystonia-plus (mioklonie, parkinsonizm)
- napadowe dystonie

Dystonia objawowa
- uszkodzenia okołoporodowe
- zapalenie mózgu
- uraz głowy
- naczyniopochodne uszkodzenie mózgu
- malformacje naczyniowa
- niedotlenienie
- guz mózgu
- stwardnienie rozsiane
- porażenie prądem elektrycznym
- polekowa (lewodopa, neuroleptyki)
- toksyczna (mangan, tlenek węgla)
- psychogenna

Dystonia w chorobach
zwyrodnieniowych mózgu
• Choroba Huntingtona
• Choroba Wilsona
• Choroba Parkinsona
• Zanik wielokładowy
• Ataksje rdzeniowo-móżdżkowe

Dystonie ogniskowe
-
kręcz karku
- dystonia ust i żuchwy
(oromandibularna)
- kurcz powiek (blepharospasm)
- kurcz pisarski
- dystonia krtaniowa
- dystonia kończyny dolnej

Kręcz karku
• najczęstsza postać dystonii
ogniskowej
• skręt głowy i szyi, pochylenie do
boku, zgięcie do przodu lub tyłu;
uniesienie barku; ból szyi; drżenie
dystoniczne; przerost MOS;
• gestes antagoniste
• samoistne remisje u 10% pacjentów
w pierwszym roku choroby

Kręcz karku
różnicowanie
• wrodzony przykurcz MOS
• refluks żołądkowo-przełykowy (zespół
Sandifera)
• porażenie nerwu bloczkowego
• zespół Arnolda-Chiariego
• wady kręgosłupa szyjnego
- zespół Klippel-Feila
- zwichnięcie w stawie szczytowo-
obrotnikowym

Kurcz powiek
• mimowolne skurcze mięśni
okrężnych oczu, szybkie mruganie,
zaciskanie powiek; może
powodować funkcjonalną ślepotę
• gestes antagoniste; mowa i śpiew
zmniejszają na krótko objawy
• najczęściej u kobiet po 50 rż

Kurcz powiek
Różnicowanie
• połowiczy kurcz twarzy
• tiki (mruganie)
• apraksja powiek
• zespół Sjögrena
• miastenia

Połowiczy kurcz twarzy
• segmentalny mioklonus
• przyczyna: ucisk naczynia
krwionośnego na nerw
twarzowy
• początkowo: jednostronne, kloniczne
skurcze powiek i kącika ust
• później: dłużej trwające, przetrwałe,
toniczne kurcze mięśni
• leczenie: iniekcje toksyny botulinowej
karbamazepina

Zespół Meige’a
(dystonia czaszkowa)
• najczęstsza dystonia segmentalna
współistnieją:
• dystonia ust, żuchwy i języka
powodująca zaciskanie lub otwieranie
ust
• kurcz powiek
leczenie: iniekcje toksyny botulinowej
cholinolityki

Dystonia reagująca na dopę
(dopa-responsive dystonia,
DYT5)
• początek w dzieciństwie (6-16 r.ż.), ale może
być u dorosłych; dziewczynki chorują częściej
niż chłopcy (4:1)
• głównie zaburzenia chodu, często
współistnieją objawy parkinsonowskie, objawy
piramidowe; zmienność objawów w ciągu dnia
• poprawa po leczeniu małymi dawkami
lewodopy (nie występuja dyskinezy),
cholinolitykami i agonistami dopaminy
• dziedziczenie autosomalne dominujące lub
autosomalnie recesywne
• różnicowanie: młodzieńcza PD, idiopatyczna
dystonia torsyjna

Task-specific dystonia
dystonia pojawiająca się
wyłącznie w czasie
wykonywania jednej,
określonej czynności dowolnej
(kurcz pisarski, kurcz
muzyków)

Leczenie dystonii ogniskowych
toksyna botulinowa (Botox,
Dysport)
- najskuteczniejszy sposób leczenia
- mechanizm działania: blokowanie
uwalniania acetylocholiny z
pęcherzyków presynaptycznych

Leczenie dystonii uogólnionych
• lewodopa
• leki antycholinergiczne
• leki blokujące receptor dopaminergiczny
(neuroleptyki)
• leki stymulujące receptor dopaminergiczny
• miorelaksanty (baklofen, tizanidyna)
• benzodwuazepiny (klonazepam)
• leczenie chirurgiczne (stymulacja GPi, palidotomia)

Drżenie - podział
• Drżenie spoczynkowe
• Drżenie pozycyjne (posturalne)
• Drżenie zamiarowe
drżenie kinetyczne: pozycyjne i
zamiarowe

Drżenie spoczynkowe -
przyczyny
- choroba Parkinsona
- zespoły parkinsonowskie
- bardzo zaawansowane drżenie
samoistne
- drżenie czerwienne
- choroba Wilsona

Drżenie pozycyjne -
przyczyny
- nasilone drżenie fizjologiczne
- nerwica
- zespół odstawienny (alkohol, leki uspokajające)
- nadczynność tarczycy
- drżenie samoistne
- zaburzenia metaboliczne (mocznica,
encefalopatia
wątrobowa)
- drżenie polekowe (kwas walproinowy, lit)
- w przebiegu dystonii, parkinsonizmu, uszkodzenia
rdzenia kręgowego, nerwów obwodowych
- drżenie o typie trzepotania skrzydeł – ch. Wilsona

Drżenie zamiarowe –
przyczyny
- choroby móżdżku (SM)
- uszkodzenia śródmózgowia

Task-specific tremor
drżenie związane z wykonywaniem
określonej czynności dowolnej (np.
pisanie) lub określoną pozycją (np.
drżenie ortostatyczne)

Leki i toksyny nasilające
drżenie:
- agoniści receptora β-
adrenergicznego
- agoniści receptora dopaminrgicznego
- amfetamina
- kwas walproinowy
- lit
- trójcykliczne leki przeciwdepresyjne
- neuroleptyki
- teofilina, kofeina
- rtęć, ołów, arsen

Leczenie drżenia kinetycznego
(pozycyjnego, zamiarowego)
• usunięcie przyczyny (alkohol, leki)
• karbamazepina
• klonazepam
• stymulacja wzgórza lub
talamotomia

Ruchy pląsawicze
• szybkie, nieregularne ruchy
kończyn, przypominające taniec
(dance-like movements),
karykaturalnie naśladujące ruchy
dowolne
• grymasy twarzy

Pląsawica - przyczyny
• Dziedziczna (ch. Huntingtona, ch. Wilsona)
• Infekcje/immunologiczne (pląsawica
Sydenhama,
toczeń układowy, zespół antyfosfolipidowy)
• Leki (lewodopa, cholinolityki, neuroleptyki)
• Zaburzenia metaboliczne i hormonalne
(pląsawica ciężarnych, doustne leki
antykoncepcyjne, nadczynność tarczycy)
• Choroby naczyniowe (udar jądra
niskowzgórzowego, guzkowe zapalenie
tętnic)
• Etiologia nieznana (pląsawica starcza)

Choroba Huntingtona
objawy kliniczne
• Pląsawica
• Otępienie
• Zaburzenia osobowości
inne: depresja, objawy psychotyczne
postać dziecięca ch. Huntingtona (Westphala)
– parkinsonizm, drgawki, zaburzenia
psychiczne, upośledzenie umysłowe, szybki
postęp – zgon w ciągu 10 lat

Choroba Huntingtona
początek choroby: 35-40 rż
czas trwania choroby: ok. 15 lat
epidemiologia: 4-8 przypadków na
100 tys.

Choroba Huntingtona
Genetyka
• Dziedziczenie autosomalne
dominujące z pełną penetracją genu
• Mutacja genu na chromosomie 4 -
powtórzenia trójnukleotydu CAG >
37; produkt genu - białko huntingtina
• Zjawisko antycypacji
• Możliwa diagnostyka prenatalna

Choroba Huntingtona
Diagnostyka
• CT/MR mózgu
- zanik mózgu
- poszerzenie układu
komorowego
(motylowaty
kształt komór bocznych)
• Badanie genetyczne

Pląsawica Huntingtona
Leczenie
wyłącznie objawowe
• neuroleptyki - ruchy pląsawicze,
psychoza
• lewodopa i agoniści receptora
dopaminergicznego – parkinsonizm
w postaci Westphala
• leki przeciwdepresyjne

Choroba Wilsona
• genetycznie uwarunkowane
zaburzenie metabolizmu miedzi
• dziedziczenie autosomalnie
recesywne
• mutacja genu dla ATP-azy
transportującej miedź na
chromosomie 13

Choroba Wilsona
Objawy kliniczne
• objawy neurologiczne (zaburzenia
hipo- lub hiperkinetyczne; dyzartria)
• objawy psychiatryczne (otępienie,
zaburzenia zachowania, objawy
psychotyczne)
• objawy oczne (pierścień Kayser-
Fleishera na rogówce oka)
• uszkodzenie wątroby

Choroba Wilsona
Diagnostyka
- badanie przedniego odcinka oka w
lampie szczelinowej (pierścień
Kaysera-Fleischera)
- obniżony poziom ceruloplazminy i
miedzi w surowicy krwi
- zwiększone wydalanie miedzi w moczu
- MR mózgu: zmiany w prążkowiu
- test z radioizotopem miedzi

Choroba Wilsona
Leczenie
• penicylamina (wiąże nadmiar
miedzi)
• siarczan cynku (zmniejsza
wchłanianie miedzi z przewodu
pokarmowego)

Zespół niespokojnych nóg
• częste zaburzenie ruchowe - 10%
populacji; zapadalność zwiększa się z
wiekiem
• przymus poruszania nogami połączony
z drążącymi parestezjami kończyn
dolnych
• objawy występują w spoczynku, po
położeniu się, zwłaszcza w nocy
• objawy zmniejszają się przy poruszaniu
nogami i podczas chodzenia

Zespół niespokojnych nóg
• Idiopatyczny
- sporadyczny
- dziedziczny (AD)
• Wtórny
- niedobór żelaza
- ciąża
- przewlekła niewydolność nerek
- leki (TCLP, SSRI, neuroleptyki)

Zespół niespokojnych nóg
Leczenie
• Lewodopa
• Agoniści receptora
dopaminergicznego
• Benzodwuazepiny (klonazepam)
• Leki przeciwpadaczkowe
(gabapentyna, karbamazepina)
• Opioidy (kodeina)

Tiki
Stereotypowe, powtarzające się,
krótkotrwałe ruchy określonej
części ciała np. wzruszanie
ramion, mrużenie oczu lub
mimowolne wokalizacje np.
chrząkanie

Tiki
Podział
Tiki ruchowe (motoryczne)
- proste
- złożone
- dystoniczne
Tiki wokalne (głosowe)
- proste
- złożone
Tiki czuciowe

Tiki
Podział
• Tiki pierwotne (idiopatyczne)
• Tiki wtórne
(objawowe,
mające określoną przyczynę;
„turetyzm”)

Tiki pierwotne
Tiki przemijające
Tiki przewlekłe
- przewlekłe tiki ruchowe
- przewlekłe tiki wokalne
Zespół Tourette’a

Tiki
Epidemiologia
• Tiki przemijające: 5% - 10% dzieci w
wieku szkolnym
• Tiki przewlekłe: 1% - 2% dorosłych
• Zespół Tourette’a: 0,05% (1/2000 osób)
w Polsce: 20 tys. chorych
rozpiętość danych: 0,05%* - 3,0%**
* Burd i wsp 1986
** Comings i wsp. 1990

Zespół Tourette’a
Kryteria diagnostyczne
• Obecność licznych tików ruchowych oraz
jednego lub więcej tików wokalnych
• Występowanie tików wiele razy w ciągu
dnia (zazwyczaj w seriach) przez dłużej
niż rok
• Nie ma innych przyczyn, które mogą być
przyczyną tików
• Początek < 18 rż

Zespół Tourette’a
Patofizjologia
• Czynniki genetyczne
• Czynniki immunologiczne
• Patologia okresu ciąży i porodu

Zespół Tourette’a
Płeć i przebieg choroby
• chłopcy chorują 4 razy częściej
• przebieg z remisjami i
zaostrzeniami
• u większości chorych tiki
zmniejszają się po ukończeniu
okresu dojrzewania

Zaburzenia współistniejące
w TS
• ADHD (brak koncentracji,
nadpobudliwość, impulsywność)
• zaburzenia obsesyjno-kompulsyjne
• zaburzenia w nauce
• zespoły lękowe
• zaburzenia zachowania
• zaburzenia nastroju
• zaburzenia rozwojowe

Leczenie
• Tiki
- neuroleptyki (haloperidol, sulpiryd,
risperydon)
- klonidyna
- baklofen
• ADHD
- psychostymulanty (metylfenidat)
- klonidyna
• Natręctwa
- leki przeciwdepresyjne (klomipramina,
SSRI)
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
- Slide 78
- Slide 79
- Slide 80
- Slide 81
- Slide 82
- Slide 83
- Slide 84
- Slide 85
- Slide 86
- Slide 87
- Slide 88
- Slide 89
- Slide 90
- Slide 91
- Slide 92
- Slide 93
- Slide 94
- Slide 95
- Slide 96
- Slide 97
- Slide 98
- Slide 99
- Slide 100
- Slide 101
- Slide 102
- Slide 103
- Slide 104
- Slide 105
- Slide 106
- Slide 107
- Slide 108
Wyszukiwarka
Podobne podstrony:
Zaburzenia ukł pozapiramidowego (1)
Zespoły pozapiramidowe u osób w wieku podeszłym
Układ pozapiramidowyi piramidowy, Psychologia, psychologia stosowana I, biofizjologia
OBJAWY POZAPIRAMIDOWE MR
Choroby układu pozapiramidowego 2
5. CHOROBY UKŁADU POZAPIRAMIDOWEGO, FIZJOTERAPIA, Jednostki chorobowe
ZESPÓŁ POZAPIRAMIDOWY
Otępienie w z pozapiramiodwych
Objawy Pozapiramidowe po Neuroleptykach
(28) Leki stosowane w leczeniu zaburzeń funkcyjności przekaźnikowej układu pozapiramidowego
2 UKĹAD POZAPIRAMIDOWY, SEMINARIUM
Szkol Choroby układu pozapiramidowego
Zjazd Naukowy Sekcji Schorzeń Pozapiramidowych
Choroby pozapiramidowe Gosia
więcej podobnych podstron