
Dermatologia
Przygotowanie:
Katarzyna Michalska
Marta Sobota

Jest to grupa schorzeń
będących reakcją na czynniki
infekcyjne lub leki. Ich nazwa
związana jest z występowaniem
zmian rumieniowych, plam i
guzów.

Rumień wielopostaciowy
• Odmiana lżejsza
• Odmiana cięższa – zespół Stevensa-
Johnsona
• Odmiana najcięższa – toksyczna
nekroliza naskórka

Rumień wielopostaciowy –
odmiana lżejsza
Jest to najczęstsza postać rumienia.
Występuje w każdym wieku, nieco
częściej u mężczyzn.

Rumień wielopostaciowy –
odmiana lżejsza
Czynniki wywołujące:
• Infekcje wirusowe (głównie HSV1 i HSV2, także
Coxsackie, enterowirusy i inne);
• Infekcje bakteryjne (głównie paciorkowce,
Mycoplasma pneumoniae, Yersinia enterocolica);
• Szczepionki – BCG, przeciw Hepatitis B;
• Środki chemiczne (terpeny, perfumy, nitrobenzen);
• Choroby nowotworowe (białaczki, chłoniaki, odczyn
„przeszczep przeciw gospodarzowi” - GVHD);
• Leki (najczęściej sulfonamidy, salicylany,
barbiturany).

Rumień wielopostaciowy –
odmiana lżejsza
Objawy:
• Wykwit pierwotny – obrzękowe rumienie o
obrączkowatym układzie, z gromadzeniem się
płynu wysiękowego w części środkowej
(wyglądem zmiany przypominają tęczówkę
oka ze źrenicą);
• Zmiany nie dają dolegliwości subiektywnych;
• Początek jest zazwyczaj nagły; zwyżka
temperatury, bóle mięśniowe i stawowe
trwają krótko, zmiany skórne utrzymują się
kilka tygodni i ustępują bez śladu.
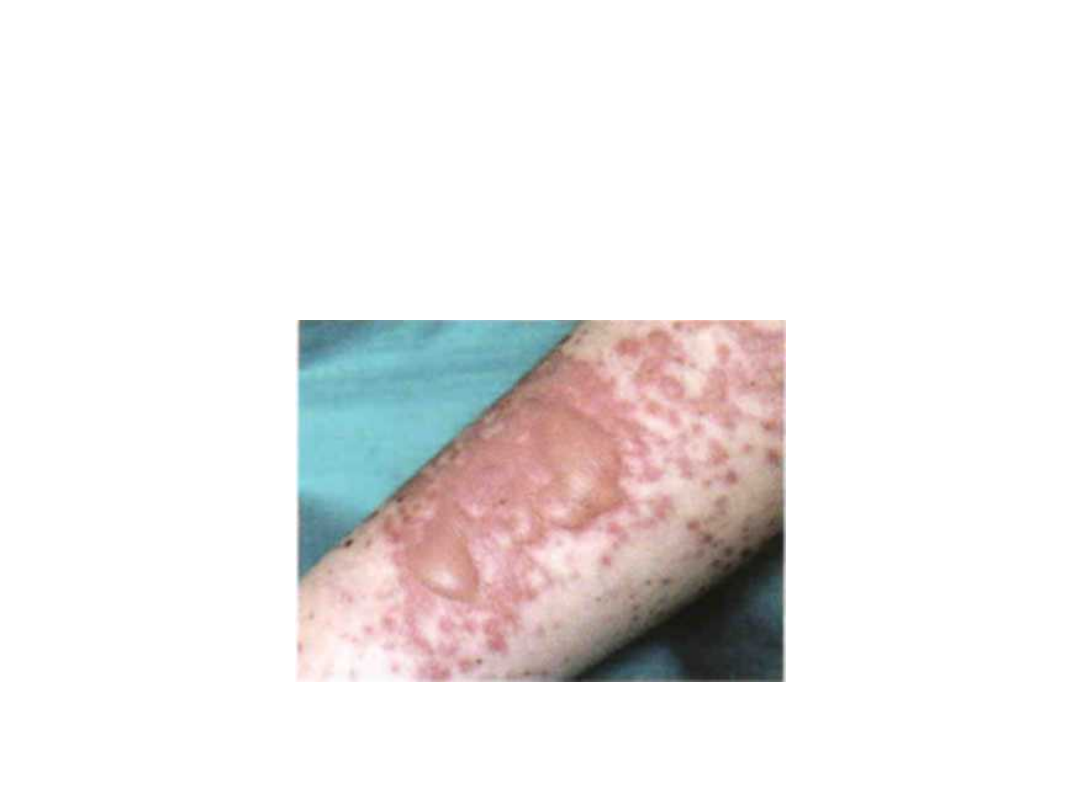
Rumień wielopostaciowy –
odmiana lżejsza
Lokalizacja:
Zmiany występują symetrycznie, głównie na
grzbietach dłoni, przedramionach i
podudziach.

Rumień wielopostaciowy – odmiana
cięższa
W zespole Stevensa-Johnsona, oprócz objawów
typowych dla odmiany lżejszej rumienia
wielopostaciowego, wystepują także zmiany na
błonach śluzowych jamy ustnej i czerwieni
wargowej, błonach śluzowych narządów
płciowych i cewki moczowej oraz spojówkach.
Zmiany pęcherzowe utrzymują się bardzo krótko,
zatem w obrazie klinicznym dominują nadżerki
i nadżerki pokryte strupami.
Towarzyszą im objawy ogólne: gorączka, złe
samopoczucie, bóle głowy.
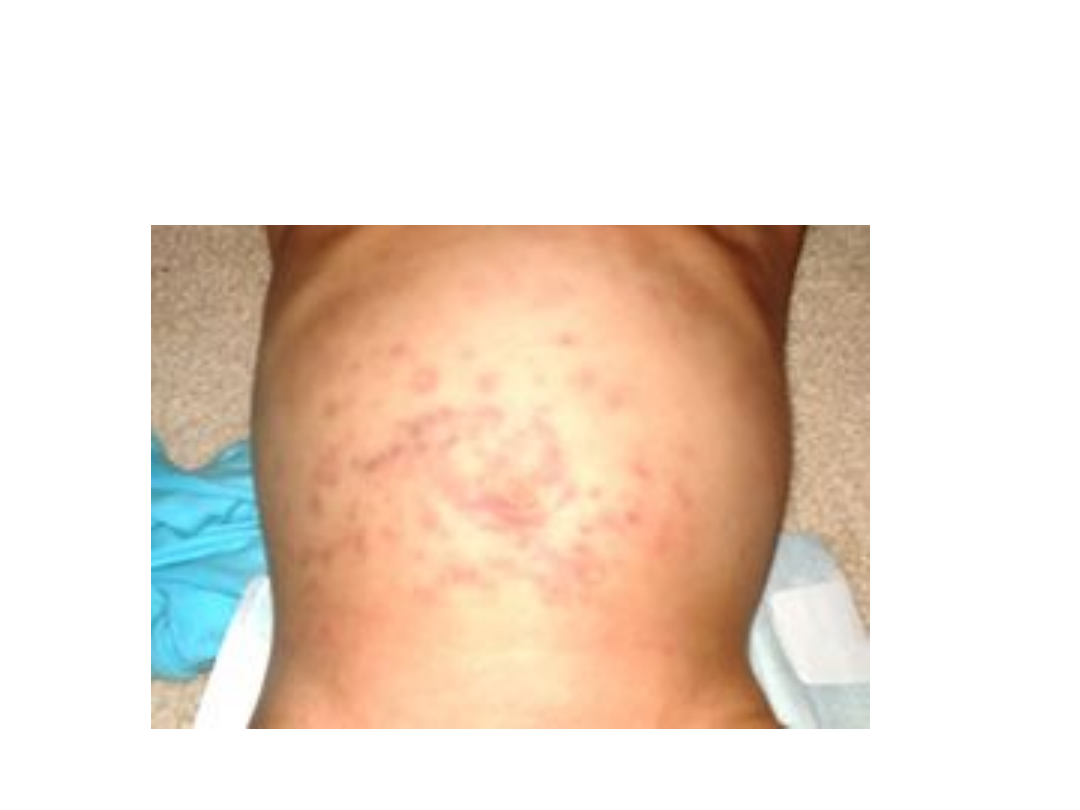
Rumień wielopostaciowy – odmiana
cięższa
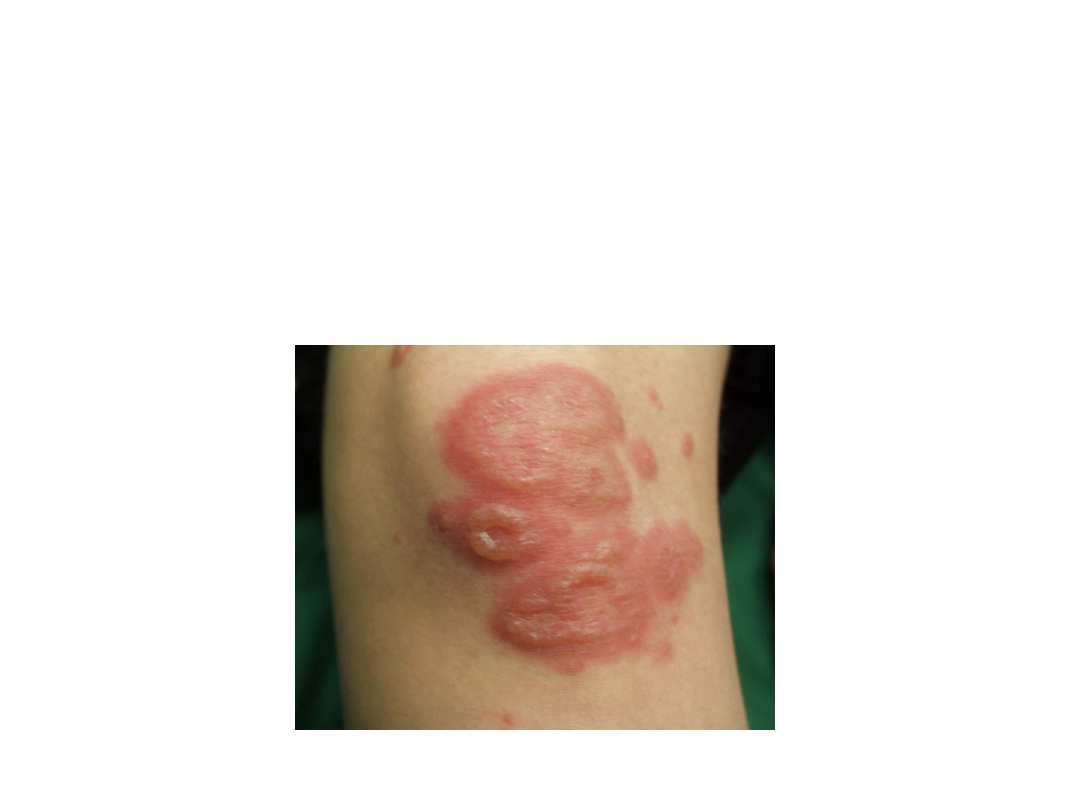
Rumień wielopostaciowy – odmiana
najcięższa
Najcięższą postacią rumienia
wielopostaciowego jest toksyczna
nekroliza naskórka (Toxic epidermal
necrolysis Lyell - TEN) – zespół Lyella.

Rumień wielopostaciowy – odmiana
najcięższa
Etiopatogeneza:
• Czynniki wywołujące mają prawie zawsze
charakter polekowy;
• Wpływ mają również infekcje, szczepienia,
radioterapia, chłoniaki i białaczki, GVHD;
• Zespół może wystąpić w każdym wieku,
najczęściej dotyczy jednak osób dorosłych.

Rumień wielopostaciowy – odmiana
najcięższa
Obraz kliniczny:
• W zmianach skórnych oprócz rozległych rumieni
i poronnych pęcherzy stwierdza się spełzanie
naskórka w pobliżu wykwitów i w obrębie skóry
pozornie niezmienionej (objaw Nikolskiego);
• Zmiany na błonach śluzowych jamy ustnej,
narządów płciowych, oczu i nosa mają, jak w
zespole Stevensa-Johnsona, postać pęcherzy i
nadżerek pokrytych krwotocznymi strupami;
• Początek jest gwałtowny, z wysoką temperaturą;
• Stan chorego jest wybitnie ciężki – brak naskórka
prowadzi do odwodnienia i zaburzeń
elektrolitowych oraz wtórnych infekcji.

Rumień wielopostaciowy – odmiana
najcięższa
Leczenie:
• Pielęgnacja chorego i wyrównywanie zaburzeń
wodno-elektrolitowych jak przy rozległych
oparzeniach;
• Dożylnie kortykosteroidy;
• Preparaty immunosupresyjne;
• Antybiotyki o szerokim spektrum;
• Immunoglobulina G.
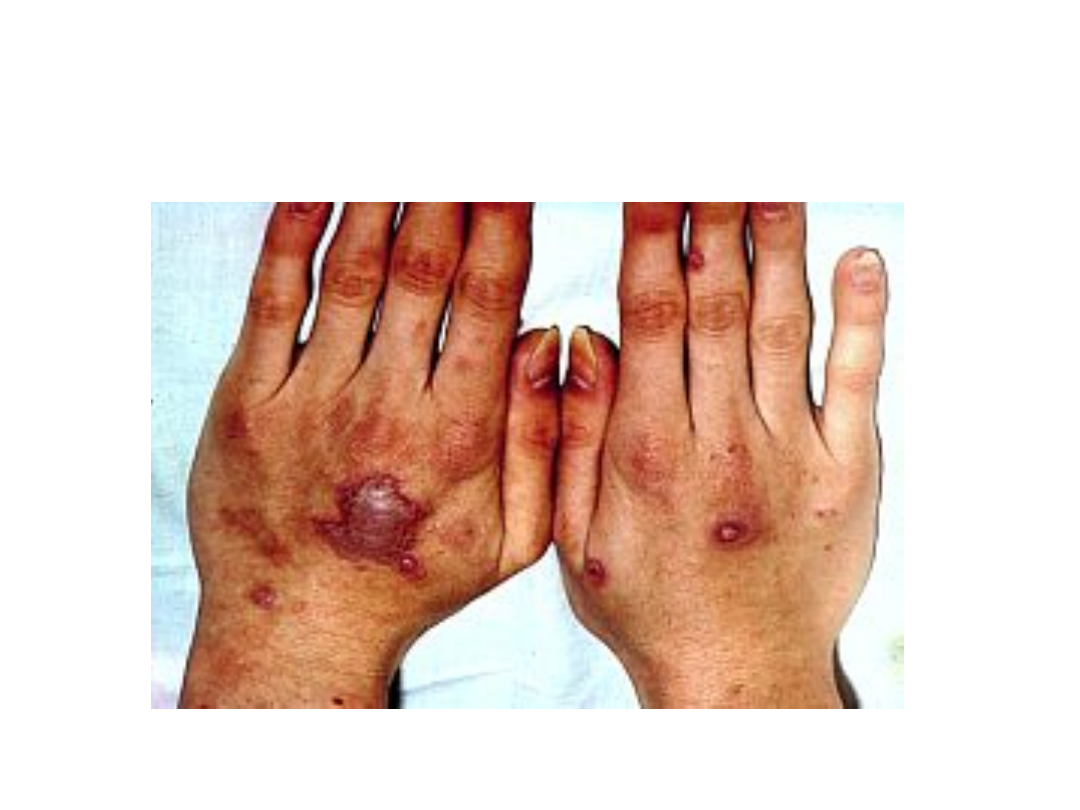
Rumień wielopostaciowy – odmiana
najcięższa

Rumień trwały
Etiopatogeneza:
• Patomechanizm nieznany;
• Czynniki wywołujące – leki, najczęściej
barbiturany, sulfonamidy, kwas
acetylosalicylowy, aminofenazon, fenacetyna
i inne.

Rumień trwały
Obraz kliniczny:
• Dobrze odgraniczone zmiany, które
początkowo mają charakter rumieniowo-
obrzękowych ognisk, a następnie przybierają
postać brunatnych plam w poziomie skóry;
• Lokalizacja rozmaita, ogniska pojedyncze,
niesymetryczne, rzadko mnogie;
• Zmiany nie dają dolegliwości podmiotowych;
• Czas trwania – od wielu miesięcy do wielu
lat;
• Po ekspozycji na lek ponownie rumień w
miejscu dotychczasowych zmian.

Rumień trwały
Różnicowanie:
• Liszaj płaski barwnikowy;
• Przebarwienia pozapalne;
• Płaskie znamiona barwnikowe.
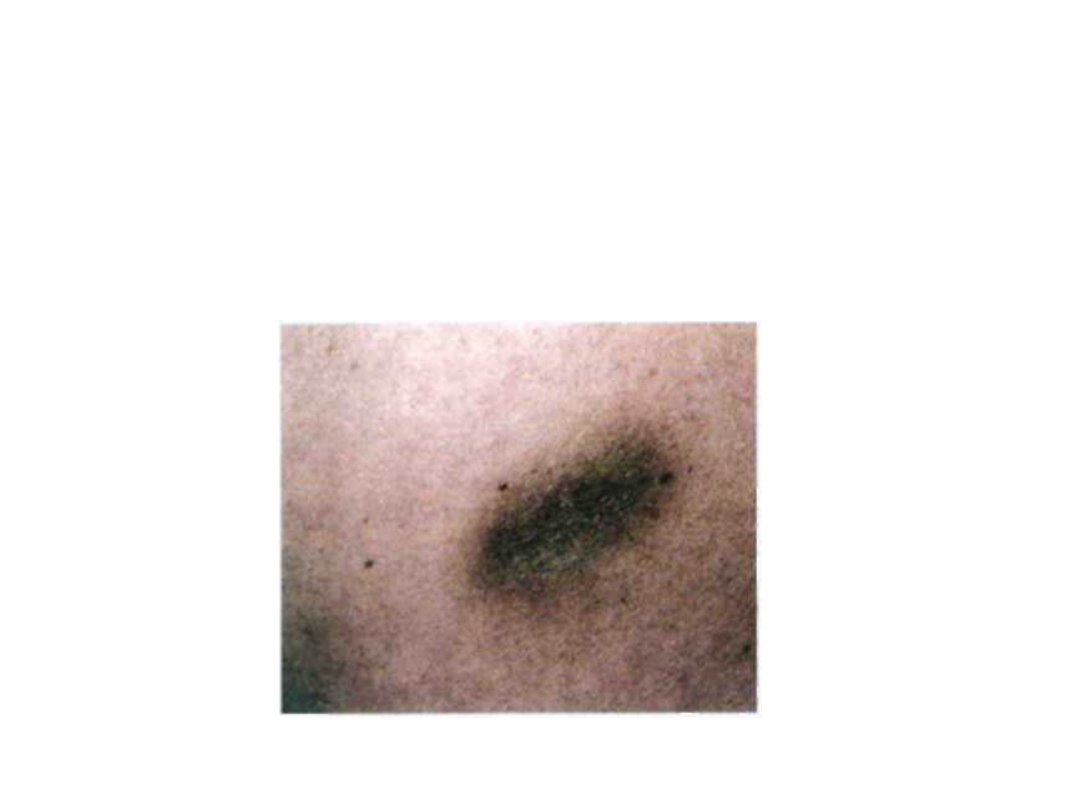
Rumień trwały
Leczenie:
• Odstawienie leku wywołującego zmiany

Rumień guzowaty
Etiopatogeneza:
• Nieznana; przyjmuje się, że schorzenie to jest
alergiczną reakcją skóry o jednolitym obrazie
klinicznym w odpowiedzi na różne czynniki;
• Chorują najczęściej osoby między 20 a 30 r.ż.,
3-6 razy częściej kobiety, często dzieci przed
okresem dojrzewania;
• Zachorowania częstsze wiosną i jesienią.

Rumień guzowaty
Czynniki wywołujące:
• Infekcje bakteryjne (paciorkowce górnych dróg
oddechowych, gruźlica, trąd, zakażenia Yersinia
enterocolica powodujące biegunki);
• Infekcje wirusowe (mononukleoza zakaźna, WZW);
• Infekcje grzybicze (grzybica strzygąca głęboka);
• Toksoplazmoza;
• Sarkoidoza, choroba Crohna, wrzodziejące
zapalenie jelit;
• Leki (sulfonamidy, salicylany, gestageny).

Rumień guzowaty
Objawy:
• Ostro zapalne, zazwyczaj mnogie guzy,
początkowo żywoczerwone, potem sinożółte i
brunatne, bardzo bolesne;
• Zmiany ustępują bez rozpadu i bliznowacenia;
• W przypadkach polekowych mogą
współwystepować zmiany typu rumienia
wielopostaciowego;
• Początek choroby nagły, towarzyszy mu
podwyższona temperatura, bóle głowy i stawów;
• Choroba trwa 2-6 tygodni, niekiedy ma przebieg
nawrotowy.
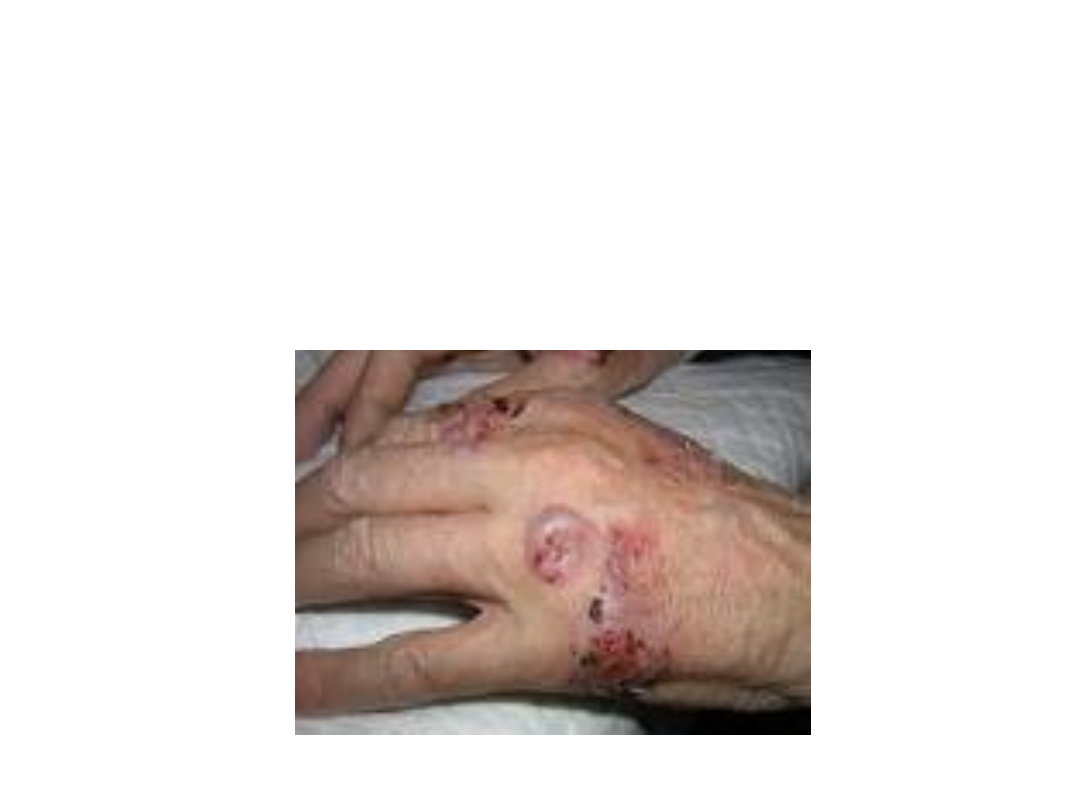
Rumień guzowaty
Lokalizacja:
• Lokalizacja zmian jest symetryczna, głównie
na wyprostnej powierzchni podudzi, rzadko
w obrębie ud i przedramion.

Rumień guzowaty
Leczenie:
• Zależne od czynnika wywołującego (antybiotyki o
szerokim spektrum lub według posiewu z gardła,
odstawienie leku, kortykosteroidy w sarkoidozie);
• W przypadkach bez ustalonej przyczyny – NLPZ
(kwas acetylosalicylowy, indometacyna), Kalium
jodatum;
• Zewnętrznie okłady z 2% ichtiolu, maść
ichtiolowa, metindolowa, maści z heparynoidami
i słabymi lub średnio silnymi kortykosteroidami.

Rumień przewlekły
pełzakowaty
Rumień przewlekły pełzakowaty Lipschütza
(erythama chronicum migrans) - ECM:
Choroba ta wywołana przez krętek Borrelia
burgdorferi rozpoczyna się podobnie jak wyprysk
pojawieniem się ogniska rumieniowego. Jednakże
obecność w jego obrębie śladu ukąszenia kleszcza
oraz obwodowe szerzenie się ogniska z
zanikaniem w części środkowej powinno ułatwić
prawidłowe rozpoznanie i zastosowanie leczenia z
wyboru jakim jest antybiotykoterapia.

Rumień przewlekły
pełzakowaty
Objawy:
• W miejscu ukłucia kleszcza pozostaje niekiedy mała
czerwona plamka lub grudka, z której w ciągu 4-30
dni powstaje szerzący się obwodowo rumień o
średnicy od kilku do kilkunastu, a czasami nawet do
kilkudziesięciu centymetrów, leżący w poziomie
skóry lub nieznacznie wyniosły.
• W części środkowej widoczne jest niekiedy
zasinienie lub przejaśnienie, tzw. bawole oko.
• Rzadko występuje świąd w obrębie zmian skórnych.
• Niekiedy w wyniku szerzenia się zakażenia drogą
krwi może dochodzić do powstania wtórnych ognisk
- (tzw. postać rozsiana), które mają charakter
rumieniowy, czasami krwotoczny i nie szerzą się
obwodowo.

Rumień przewlekły
pełzakowaty
Lokalizacja:
• Umiejscawia się najczęściej na
kończynach i tułowiu, rzadko na twarzy.

Rumień przewlekły
pełzakowaty
Leczenie:
• W leczeniu boreliozy podstawowe znaczenie
mają antybiotyki, głównie penicyliny i
cefalosporyny, a w postaci wczesnej skórnej
także doksycyklina i erytromycyna.
• Czas leczenia uzależniony jest od postaci i
długości trwania zakażenia.
• W ECM trwa 21 dni, a zmiany skórne mogą
ustąpić już po kilku dniach.
• Jednak terapię należy kontynuować, ponieważ
zdarzają się nawroty, gdy jest zbyt krótka;

Rumień przewlekły
pełzakowaty
Zapobieganie:
• W zapobieganiu zakażeniu istotne jest osłanianie
ciała, szczególnie w czasie przebywania w obszarze
zalesionym oraz w rejonach występowania
boreliozy;
• używanie repellentów - środków, których zapach
odstrasza kłujące i ssące owady, takich jak:
dimetyloftalan, dibutyloftalan lub dimetylotoluamid.
• Ważne jest również staranne oglądanie skóry.
• W przypadku stwierdzenia obecności kleszcza na
skórze należy szybko usunąć go w całości.

Dziękujemy za uwagę.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
Wyszukiwarka
Podobne podstrony:
dermatozy rumieniowe
TOCZEŃ RUMIENIOWATY UKŁADOWY(1), Fizjoterapia, . fizjoterapia
Toczeń rumieniowaty układowy, Fizjoterapia, Reumatologia
Rumienie, tbc, sarkoidoza
TOCZEŃ RUMIENIOWATY UKŁADOWY, FIZJOTERAPIA- zaoczne 2007-2010, reumatologia, ćwiczenia dr Gregorowic
derma liszaj rumien
rumienie
Toczeń rumieniowaty układowy ppt
Toczeń rumieniowaty
Dermatozy rumieniowe, rumieniowo złuszczające i grudkowe
Jak zatuszować rumieńce
DERMATOZY RUMIENIOWE, Semestr II
Toczeń rumieniowaty układowy wikipedia, Fizjoterapia, . fizjoterapia
Toczeń rumieniowaty układowy 8
TOCZEŃ RUMIENIOWY UKŁADOWY
rumienie i zmiany przy chorobach wewnętrznych, Rumienie
Rumień fotochemiczny, zdrowie publiczne
więcej podobnych podstron