
Romuald Lango
Katedra Pielęgniarstwa
Akademia Pomorska w Słupsku

Plan
Ból i jego znaczenie
Teorie bólu
Terapia bólu
Receptory opioidowe
Ból ostry i przewlekły
Drabina analgetyczna

Definicja
Ból to:
Nieprzyjemne odczucie zmysłowe i
emocjonalne związane z
faktycznym lub potencjalnym
uszkodzeniem tkanek lub
opisywane w kategoriach takiego
uszkodzenia

Rola bólu w życiu człowieka
Ostrzeganie przed doznaniem urazu
Uniknięcie powiększenia urazu
Ochrona chorej części ciała przed urazem
Ochrona chorej części ciała przed
obciążeniem
Informowanie o toczącym się procesie
chorobowym
Czasem ból utrzymuje się pomimo ustąpienia
procesu chorobowego brak pozytywnej roli
bólu

Sposób doświadczania bólu
Ból jest odczuciem całkowicie subiektywnym,
niezależnym od somatycznego uszkodzenia
Znaczenie uwarunkowań psychicznych,
kulturowych i genetycznych
Skargi chorego należy przyjmować niezależnie
od tego czy wydają nam się prawdopodobne i
czy towarzyszą im objawy somatyczne
Aspekt fizyczny i psychiczny bólu (cierpienie)

Aspekty odczuwania bólu
Zmysłowo-dyskryminacyjny
pozwala na lokalizację, oceny
jakości, intensywności i czasu
trwania bólu
Poznawczo-oceniający
obejmujący ciągłą percepcję i
ocenę wrażeń bólowych
Afektywno- motywacyjny
emocjonalne podejście od
przeżywanych doznań ,
wyrażające się pragnieniem
uniknięcia lub zminimalizowania
doznanej krzywdy

Ból ostry i przewlekły
Ból ostry – związany z aktualnym procesem
chorobowym lub urazem
Ból przewlekły – ból utrzymujący się
pomimo wyleczenia choroby somatycznej
Ból ostry do trzech miesięcy
Ból przewlekły powyżej trzech miesięcy

Nocycepcja
Całokształt procesów fizjologicznych
związanych z działaniem bodźców lub
czynników szkodliwych na organizm

Cztery etapy nocycepcji
Przetwarzanie bodźca
nocyceptywnego (transdukcja)
zamiana bodźca
mechanicznego, termicznego
lub chemicznego na impuls
elektryczny
Przewodzenie bodźca
nocyceptywnego (transmisja)
impuls elektryczny wywołuje
falę depolaryzacji przebiegającą
dośrodkowo przez włókna typu
C i A delta, do zwojów
rdzeniowych (neuron I rzędu) i
dalej do rogów tylnych rdzenia
kręgowego z których biegnie
dalej (neuron II rzędu) drogami
rdzeniowo-wzgórzowymi i do
pnia mózgu. Trzeci neuron to
połączenia wzgórzowo-korowe

Cztery etapy nocycepcji
Modulacja
wzmocnienie lub
osłabienie bodźca na
drodze przewodzenia
(głównie w rogach
tylnych rdzenia, tworze
siatkowatym pnia mózgu
i pod wpływem
hamującego układu
zstępującego)
Percepcja analiza
bodźców
nocyceptywnych
docierających do kory
mózgowej i
interpretowanych jako
ból

Nocyceptory
Wolne zakończenia bezmielinowych włókien
typu C i cienkich włókien zmielinizowanych
typu A delta
Rozmieszczone w: skórze, tkance
podskórnej, powięziach, mięśniach, stawach,
okostnej, oponach mózgowo-rdzeniowych,
rogówce, błonach, zębach, narządach
wewnętrznych

Czynniki stymulujące nocyceptory
Kwas mlekowy
Jony potasowe
Prostaglandyna E-2
Leukotrien B-4
Histamina
Serotonina
Bradykinina
Cytokiny (IL-1, TNF)

Typy nocyceptorów
Receptory polimodalne C – reagują na
wszelkie typy bodźców nocyceptywnych (ok.
90% nocyceptorów)
Receptory włókien C, reagujące na bodźce
mechaniczne i termiczne
Receptory włókien A delta, reagujące na
bodźce mechaniczne i termiczne
Receptory włókien A delta, reagujące
jedynie na silne bodźce mechaniczne

Elementy reakcji bólowej
Odruchowa reakcja neuronu ruchowego –
odruch ucieczki
Segmentalna i ponadrdzeniowa reakcja
układu współczulnego
Reakcja korowa – uświadomienie bólu i
skoordynowane zachowanie bólowe

Sensytyzacja obwodowa
Uszkodzenie tkanek inicjuje reakcję zapalną w
miejscu uszkodzenia
Mediatory reakcji zapalnej obniżają próg
pobudzenia nocyceptorów lub same je
pobudzają
Następuje pobudzanie nocyceptorów także
przez bodźce podprogowe lub
nienocyceptywne
Hiperalgezja w miejscu uszkodzenia
hiperalgezja pierwotna
Hiperalgezja wokół miejsca uszkodzenia
hiperalgezja wtórna
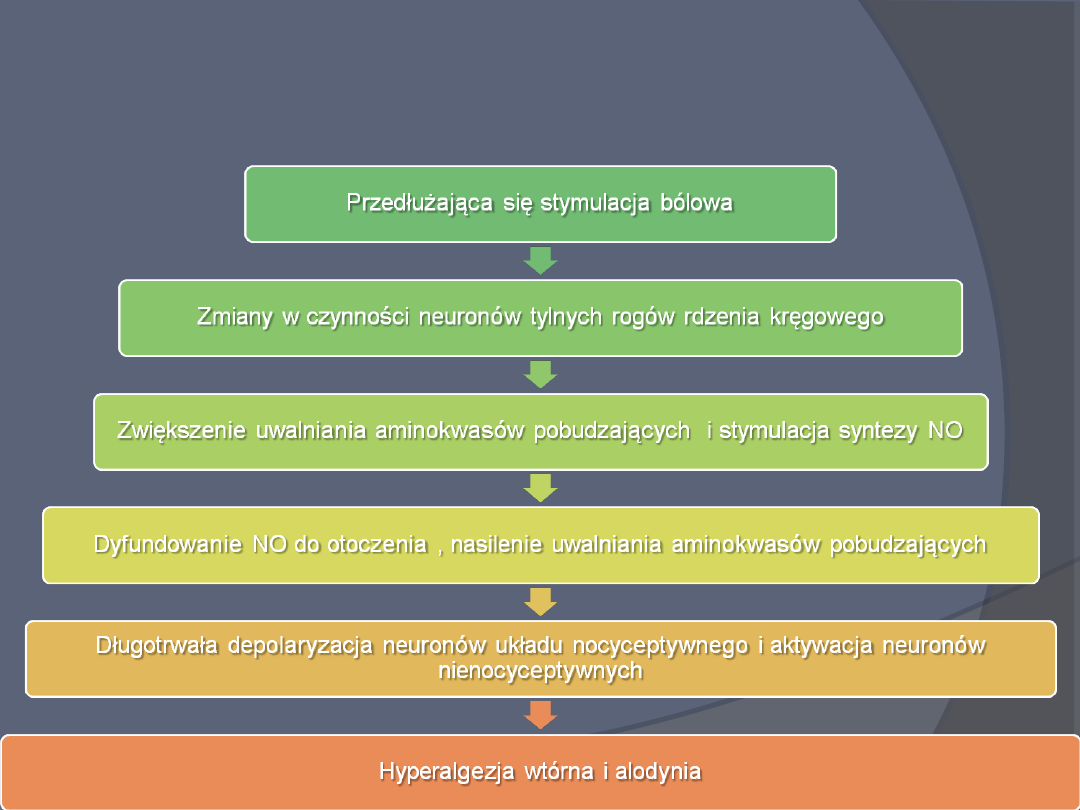
Sensytyzacja ośrodkowa

Patologiczne objawy czuciowe
towarzyszące bólowi
Hiperalgezja – wzmożona reakcja na bodźce
bólowe
Alodynia – bodziec obojętny (w innych
warunkach nie wywołujący bólu) powoduje
odczuwanie bólu
Parestezje – nieprawidłowe doznania czuciowe
wywołane dotykiem lub samoistne (ukłucia,
mrowienie)
Hyperpatia – wygórowana, ale opóźniona w
czasie reakcja na wszystkie bodźce. Może
promieniować do innych okolic

Inne objawy towarzyszące
bólowi
Zwiększenie napięcia mięśni szkieletowych
Upośledzenie motoryczne (ruch najczęściej
wzmaga odczuwanie bólu)
Pobudzenie układu współczulnego
Nudności i wymioty – najczęściej w bólu
ostrym, rzadziej w przewlekłym
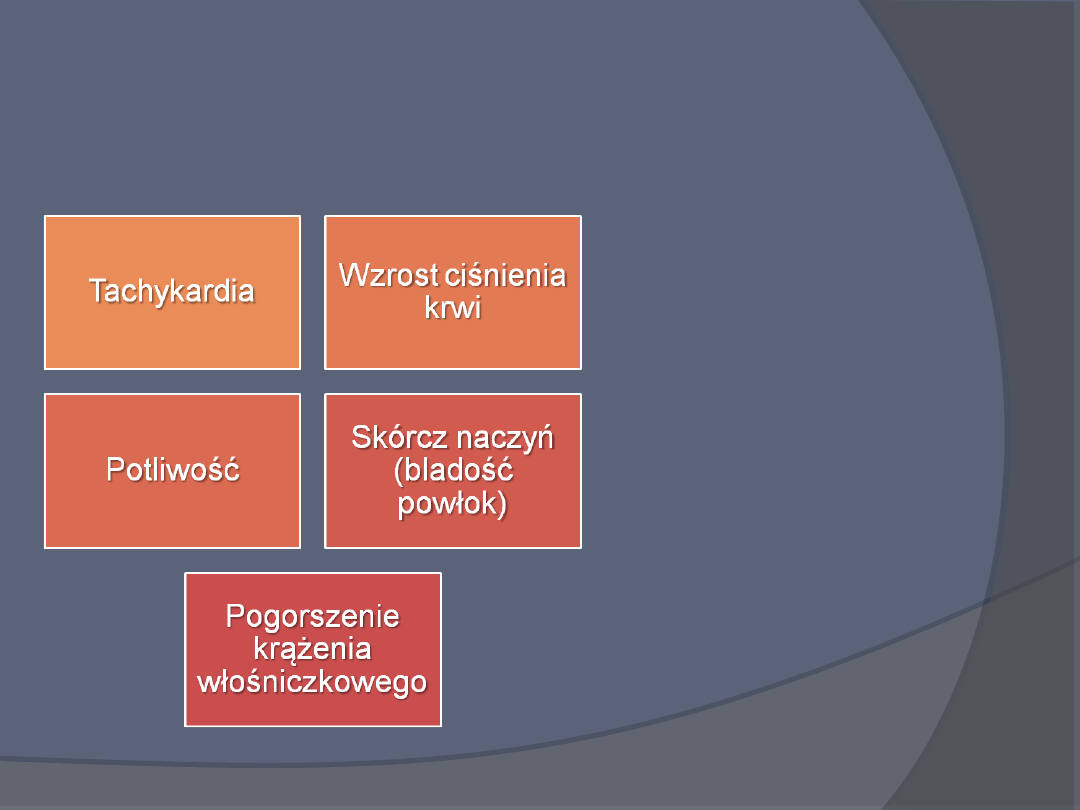
Objawy i następstwa stymulacji układu
współczulnego towarzyszącej bólowi
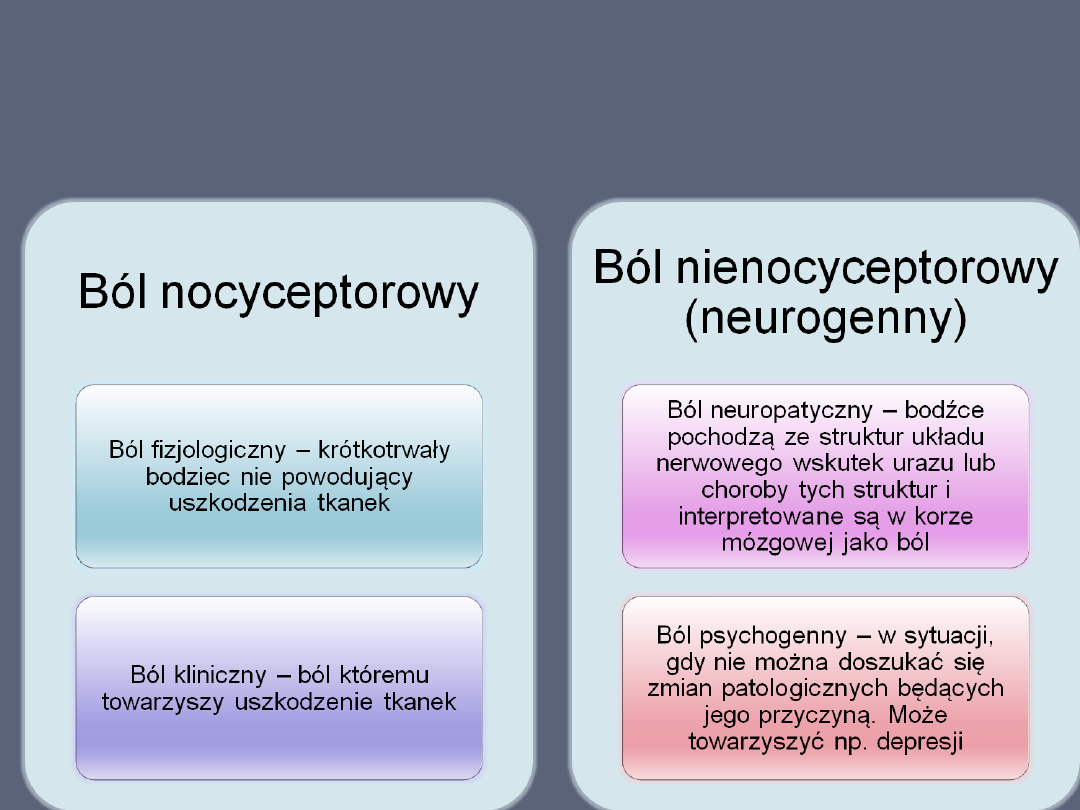
Klasyfikacja bólu ze względu na miejsce
Klasyfikacja bólu ze względu na miejsce
jego powstawania
jego powstawania
•
Ból neuropatyczny
Ból neuropatyczny
•
Ból neurogenny
Ból neurogenny

Lokalizacja bólu
Ściśle określona
Trudna do sprecyzowania
Ból rzutowany

Endogenne układy
antynocyceptywne
Układy działające hamująco na intensywność
bodźca bólowego
Układ endogennych opioidów
Układ noradrenergiczny
Układ GABA-ergiczny
Układ serotoninergiczny

Teoria wrót bólu
Stymulacja nienocyceptywna przewodzona
przez aferentne, grube włókna A beta
wywiera działanie uśmierzające ból
Mechanizm zamknięcie przez
stymulację włókien A beta „wrót bólu” w
rogach tylnych rdzenia i niedopuszczenie
bodźców płynących i wiele wolniej przez
cienkie włókna C
Stanowi podstawę dla zastosowania
przezskórnej stymulacji elektrycznej w
leczeniu bólu

Zasady terapii bólu przewlekłego
Kojarzenie różnych grup leków
Uzupełnienie terapii o techniki manualne,
fizykoterapię, psychoterapię

Farmakoterapia bólu
Typowe leki przeciwbólowe:
Paracetamol (acetoaminofen)
Niesteroidowe leki przeciwzapalne (NLPZ)
Opioidy
Leki wspomagające:
Trójpierścieniowe leki przeciwdepresyjne
Leki przeciwdrgawkowe
Leki przeciwlękowe
Neuroleptyki
Lidokaina
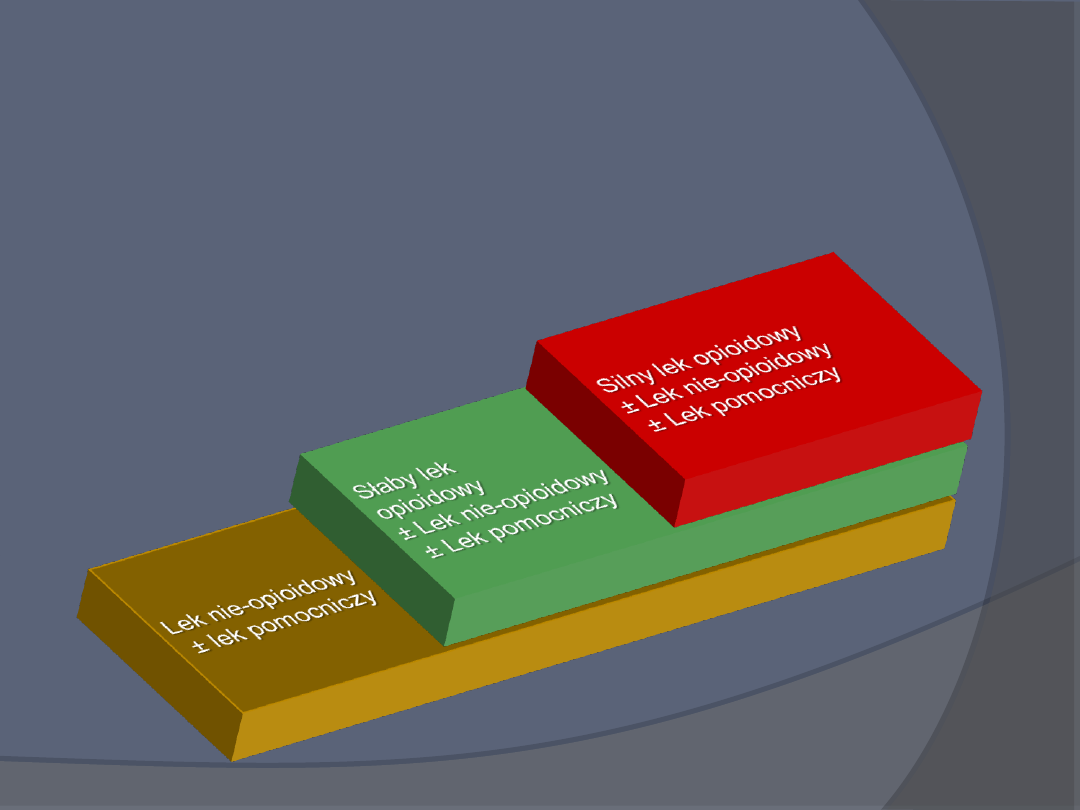
Drabina analgetyczna
Drabina analgetyczna

Paracetamol
Lek o działaniu przeciwbólowym i
przeciwgorączkowym, pozbawiony działania
przeciwzapalnego
Mechanizm działania – centralny
Bezpieczny dla żołądka, nie zwiększa
zagrożenia ostrą niewydolnością nerek, nie
wpływa na układ krzepnięcia
W dawkach powyżej 7 g/dobę może być
toksyczny dla wątroby
Czas działania – ok. 4 godzin
Dawka dobowa – maks. 3-4 g

NLPZ
Efekty:
przeciwbólowy
przeciwzapalny
przeciwgorączkowy
przeciwagregacyjny
Zmniejszają syntezę
prostaglandyn
poprzez
zahamowanie
cyklooksygenazy

NLPZ i hamowanie
cyklooksygenazy
Dwie izoformy cyklooksygenazy:
Konstytutywna – występująca stale w błonie
śluzowej żołądka i nerkach
Indukowalna – powstająca w miejscu
rozwoju stanu zapalnego
Działanie poszczególnych NLPZ zależy od ich
powinowactwa do izoformy konstytutywnej i
indukowalnej
Najsilniejsze powinowactwo do formy
indukowalnej: diklofenak i naproksen

Działania uboczne NLPZ
Owrzodzenie i krwawienie z błony śluzowej
żołądka
Zaburzenia czynności nerek
Objawy alergiczne; wysypka lub skurcz
oskrzeli, nasilenie objawów astmy
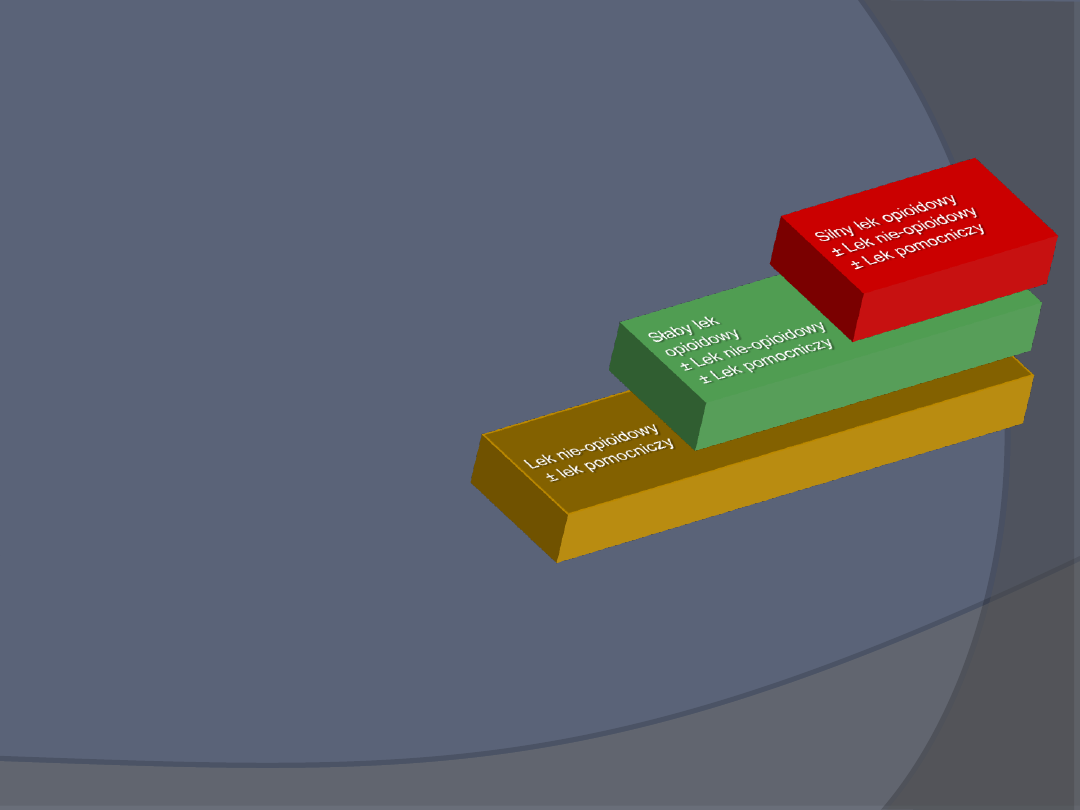
Opioidy
Słabe:
Kodeina
Tramadol
Silne:
Morfina
Petydyna (Dolargan)
Buprenorfina
Fentanyl

Kodeina
Czysty agonista receptorów opioidowych
12 razy słabsza od morfiny
Silne działanie przeciwkaszlowe
Praktycznie bez działania depresyjnego na
ośrodek oddechowy
Czas działania: 4-6 godzin
Często stosowana jako składnik złożonych
leków przeciwbólowych
Słabe opioidy

Tramadol
Agonista receptora
Częściowy antagonista receptorów opioidowych
10-11 razy słabszy od morfiny
Nalokson tylko w 30% odwraca jego działanie przeciwbólowe
Bez działania depresyjnego na ośrodek oddechowy, nie zwalnia
perystaltyki jelit, nie wywołuje uzależnienia, może wywoływać
wymioty
Czas działania: 5-6 godzin
Dawkowanie u dorosłych: 50-100 mg jednorazowo
Dostępny także w postaci doustnej
Słabe opioidy

Morfina
Czysty agonista receptorów opioidowych
Wzrost dawki powoduje zwiększenie siły
działania przeciwbólowego
Możliwość stosowania drogą parenteralną i
doustną
10 mg i.m. = 30 mg doustnie
Czas działania – 4-6 godzin
Wady: zwolnienie perystaltyki, depresja
oddechowa, świąd skóry, nudności i
wymioty
Rozwój tolerancji na lek potrzeba
zwiększania dawek w celu osiągnięcia
jednakowego efektu analgetycznego
Silne opioidy

Petydyna
Syntetyczny opioid, czysty agonista receptorów
opioidowych
10 razy słabszy od morfiny
Działa około 3 godzin
Rozluźnia mięśniówkę gładką
Przewlekłe podawanie stwarza możliwość
gromadzenia się w ustroju metabolitu –
norpetydyny - o właściwościach pobudzających
OUN
Silne opioidy

Fentanyl
Czysty agonista receptorów opioidowych
100 razy silniejszy od morfiny
Podstawowy lek stosowany do analgezji
śródoperacyjnej
W małych dawkach – bardzo krótki czas
działania
W leczeniu bólu przewlekłego stosowany w
postaci plastra uwalniającego lek przez 72
godziny (Duragesic)
Silne opioidy

Trójpierścieniowe leki
przeciwdepresyjne
Amitryptylina (wyraźniejsze działanie przeciwlękowe i
nasenne), Imipramina (wyraźniejsze działanie
napędzające), Doksepina
Podstawowa grupa leków wspomagających w leczeniu
bólu przewlekłego
Wielu chorych z bólem przewlekłym prezentuje objawy
depresji
Poprzez zahamowanie zwrotnego wychwytu
noradrenaliny i serotoniny w OUN zwiększają
przewodnictwo w zstępującym układzie
antynocyceptywnym
Zwiększają działanie przeciwbólowe opioidów i same
działają przeciwbólowo
Działają przeciwlękowo, poprawiają jakość snu
Efekt przeciwbólowy przy dawkach 2-3 razy mniejszych
niż dawki przeciwdepresyjne
Adiuwanty

Leki przeciwdrgawkowe
Karbamazepina, kwas walproinowy,
Fenytoina, Klonazepam
Pomocne w leczeniu bólów neuropatycznych
Stabilizują błony neuronalne skutecznie
hamując powstawanie samoistnych
impulsów w uszkodzonych neuronach
Zwiększają aktywność zstępującego układu
antynocyceptywnego
Adiuwanty

Inne metody leczenia bólu
przewlekłego
Blokady neurolityczne
Neuromodulacja (TENS, Wibracja,
Akupunktura)
Zabiegi fizykalne [termoterapia (diatermia,
ultradźwieki, podczerwień), elektroterapia,
masaż, gimnastyka lecznicza, krioterapia]
Metody psychologiczne

Przezskórna modulacja nerwów
obwodowych (TENS)
Wykorzystanie mechanizmu zamknięcia wrót
bólu w rogach tylnych rdzenia kręgowego przez
zastosowanie konkurencyjnych bodźców
Uaktywnienie zstępującego układu
antynocyceptywnego
Bodźcem konkurencyjnym jest prąd o natężeniu
50 mA o częstotliwości 50-100 Hz wywołujący
uczucie mrowienia
Brak toksyczności i możliwość stosowania przez
pacjenta w domu, kilka razy dziennie w cyklach
czasowych 20-60 min.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
Wyszukiwarka
Podobne podstrony:
ból materiały
Materialy IV Analityka 2012 Bol leki nienarkot
Materialy IV Analityka 2012 Bol leki narkot
bol biotech materialy id 74968 Nieznany (2)
Materialy IV Analityka 2012 Bol leki nienarkot
geriatria p pokarmowy wyklad materialy
Materialy pomocnicze prezentacja maturalna
Problemy geriatryczne materiały
Wstęp do psychopatologii zaburzenia osobowosci materiały
material 7
Prez etyka materiały1
Prez etyka materialy7
Med Czyn Rat1 Ostre zatrucia Materialy
więcej podobnych podstron